Categoría: Cardiología
Narciso evita la muerte
Joseph Epstein es un escritor americano, profesor de literatura, emérito de la Northwestern University y editor durante muchos años de la revista The American Scholar. También es un  reconocido escritor en su país, con una extensa bibliografía entre los que destacan colecciones de ensayos, donde hace una aproximación a problemas comunes, incluso contando directamente vivencias personales, como su propio divorcio. En uno de sus libros recopilatorios titulado Narciso sale de la piscina (Narcisus leave the pool) se publica un articulo que ya aparecio años antes en la revista New Yorker con el titulo de «Taking the Bypass» (Joseph Epstein, Personal History, “Taking the Bypass,” The New Yorker, April 12, 1999, p. 58).
reconocido escritor en su país, con una extensa bibliografía entre los que destacan colecciones de ensayos, donde hace una aproximación a problemas comunes, incluso contando directamente vivencias personales, como su propio divorcio. En uno de sus libros recopilatorios titulado Narciso sale de la piscina (Narcisus leave the pool) se publica un articulo que ya aparecio años antes en la revista New Yorker con el titulo de «Taking the Bypass» (Joseph Epstein, Personal History, “Taking the Bypass,” The New Yorker, April 12, 1999, p. 58).
Con el subtítulo de «la pesadilla de un hombre sano» (A healthy man’s mightmare») narra sus cuitas cuando se tuvo que enfrentar a una intervención quirúrgica de revascularización miocárdica o bypass aortocoronario. Es un ejemplo, vivamente narrado en primera persona por un paciente ilustrado, de la importancia que pueden tener conceptos como la ética de la prevención, las cascadas diagnósticas, y la necesidad de la prevención cuaternaria.
Epstein cuenta que para cumplir los tenaces requerimientos de su mujer tras cumplir 60 años, acudió a su médico de familia para “hacerse un chequeo” Su médico, con el que tiene una cordial relación, le realizó además de las preguntas y exploración habituales, unos análisis y un electrocardiograma. Los resultados son normales y Joseph es un hombre sano, salvo por su colesterol “bueno” (HDL Colesterol) que está más bajo de lo considerado normal (el colesterol total era de 169) Lo discuten y su médico aunque lo tranquiliza, cree que debería hacerse un test de esfuerzo para asegurarse de que todo está correcto. Tras conseguir cita con un cardiólogo, Joseph siente en sus carnes porque lo llaman «de esfuerzo» y sobre todo se empieza preocupar cuando el facultativo le dice que el resultado ha salido mal y tiene que realizarse una angiografía.
Las cosas se empiezan complicar, ya estamos hablando de palabras mayores y esto de la angiografía, no es como la preocupación de “poco colesterol bueno” o correr desaforadamente por una cinta rodante. Ante su más que expresivas reservas, el cardiólogo le propone como alternativa una ecocardiografía de estrés, que en su caso podría tener una mejor un precisión diagnóstica. Vano esfuerzo el ecocardiograma da resultados similares y la angiografía se sigue recomendando, esta vez por el nuevo cardiólogo que había realizado la eco.
Que uno sea un intelectual y brillante no quita que adopte reacciones comunes a problemas habituales, Epstein no es una excepción. Como mucha gente tenía un buen amigo médico, neurólogo y jefe psiquiatría en el hospital Johns Hopkins, al que pidió ayuda y consejo remitiéndole los resultados de todas la pruebas. Tras consultar con el jefe de Cardiología de su hospital, la sentencia del psiquiatra estaba clara, las pruebas no son concluyentes, por lo que hay que asegurarse que no hay obstrucción coronaria y lo único que les sacara de dudas es la angiografía. Epstein consiente en hacer la prueba que vive como mucho más molesta de lo que le habían avisado, pero sobre todo recibe una mala noticia: tres de su arterias están obstruidas, no son obstrucciones “graves” pero lo suficiente para poder recomendar la cirugía.
Se resiste, no quiere operarse, y pregunta por una alternativa haciéndole al cardiólogo esa pregunta tan típica: ¿si fuera Ud. se operaría?– El médico le responde cándidamente que no y Epstein sale de la consulta con un tratamiento de pastillas variado, y con la determinación de no pasar por un quirófano.
¡qué mal le sonaba eso de cirugía a corazón abierto!
Los amigos estan para algo y su médico bostoniano le pregunta, le pide el resultado y tras otras deliberación el veredicto está claro: aunque no es estrictamente necesario, el jefe de cardiología y el cirujano cardiovascular de ese preeminente hospital piensan que lo mejor es intervenir. Es recomendable, porque además de la obstrucción tiene una cosa que se llama isquemia silente, que es como tener un enfermedad pero sin notarla (algo así como unas gambas al ajillo, pero sin ajo N del T)
Josep Epstein no tuvo más remedio, terminó siendo intervenido (y en dos ocasiones).
 Durante todo el proceso narra de forma muy gráfica los inconvenientes, las inquietudes, los sentimientos que se agolpan en su cabeza. Problemas que con toda probabilidad todos los pacientes sufren de forma callada e imperceptible para los médicos que les tratan. Desde descubrir que con la cirugía se crea una nueva ruta (bypass) para que la sangre y el oxígeno lleguen a su corazón, a las incomodidades y angustias que cada nueva prueba diagnóstica conllevaba.
Durante todo el proceso narra de forma muy gráfica los inconvenientes, las inquietudes, los sentimientos que se agolpan en su cabeza. Problemas que con toda probabilidad todos los pacientes sufren de forma callada e imperceptible para los médicos que les tratan. Desde descubrir que con la cirugía se crea una nueva ruta (bypass) para que la sangre y el oxígeno lleguen a su corazón, a las incomodidades y angustias que cada nueva prueba diagnóstica conllevaba.
Describe su renuencia a realizarse las pruebas desde una perspectiva lógica, tambien los efectos psicológicos y el sentimiento de vulnerabilidad permanente que le queda tras terminar el proceso. Nunca antes se había sentido así. Nos cuenta datos anecdóticos como su corrección gramatical del imperfecto informe médico de la intervención, o la importante preocupación que le supone el que alguien “toque su corazón” hasta el punto que termina su ensayo con la siguiente frase
All I can say is that in more ways than one my heart has been touched, and I am not, and shall never again be, quite the same person.
… Todo lo que puedo decir es que en más de un sentido mi corazón ha sido tocado, y yo no soy, y nunca volveré a ser, la misma persona.
Al final se recupera y con una perspectiva más amplia y duradera, da las gracias a sus médicos y se considera un hombre afortunado que puede volver a hacer muchas de las cosas que hacía antes.
Es aquí donde en mi opinión, la lógica de todo el ensayo se resquebraja.
Falla por algo que tiene que ver con no tener en cuenta, conceptos como los falsos positivos, el fallo de la prevención cuaternaria y la inexorabilidad de las cascadas diagnósticas y terapéuticas de la práctica médica actual. También tiene que ver la reacción paradójica de satisfacción de los pacientes ante la sobreactuación médica (recordemos que todos se originó en un simple reconocimiento médico de una persona sana) y que se explican porqué pacientes (y los médicos) ven las decisiones desde la perspectiva de una persona individual, en unos sistemas de retroalimentación siempre positiva.
—-
Actualizados enlaces a noviembre 2020
«Operar de la vena aorta», ¡miralo por internet
Tratar un aneurisma de aorta, aunque sea con endoprótesis vascular no es una cosa baladí , y menos para el paciente. Me imagino que la mayoría de las personas que van a ser tratados de esta enfermedad han buscado, o alguien lo ha hecho por ellas, información en Internet.
¿ y que encuentran?
La Revista Española de Cardiología que es con toda probabilidad la mejor revista científico- médica de España, con el valor añadido de una rotunda y temprana presencia en Internet, publica (ra) un articulo donde una vez más se pretende evaluar la calidad de la información médica presente en la red , en este caso el aneurisma de aorta y su tratamiento endovascular mediante la implantación de endoprotesis. El aporte original de los autores y su articulo es que no se limitan a determinar parámetros «clasicos» como la calidad- fiabilidad de la información disponible, en base a unos criterios más o menos definidos o exactos como hacen la mayoría de estudios que se han publicado sobre el tema

tomada de http://saludcomunitaria.wordpress.com/
Los autores consideran también importante medir la legibilidad de los documentos encontrados. Se entiende por legibilidad como el conjunto de características de los textos que permiten ser comprendidos en mayor o menor grado por los lectores. Se puede distinguir una legibilidad tipográfica y una legibilidad lingüística relacionada con la comprensión. De ahí que algunos autores hablen de compresibilidad y deje el genérico de legibilidad para el objeto material en la que se encuentra el texto y que en el caso de Internet será de la página web que lo alberga, entroncado con conceptos como la usabilidad, diseño web, etc.
¿Que hicieron los autores?,
pues buscar con los términos «aneurisma de aorta» y «endoprótesis de aorta» en Google, Yahoo y MSN/Bing, en idioma español y recopilar las primeras 30 páginas web obtenidas por estos buscadores. En cada página se evaluó la legibilidad del texto, con formulas objetivas para el análisis de la legibilidad lingüística, desarrolladas sobre todo para la lengua inglesa, así como diferentes utilidades o aplicaciones informáticas, que calculan los parámetros e índices utilizado en la evaluación de esta propiedad. En general, la mayoría de las formulas de legibilidad parten de la hipótesis de que un texto es tanto más fácil de leer cuanto más cortas son las palabras y frases que utiliza.
Para valorar otras características de la información que pudieran conformar la calidad de esta, tales como la utilidad y fiabilidad, los autores eligieron, dentro de la gran cantidad de alternativas propuestas y publicadas, la herramienta conocida como LIDA por considerarla validada en estas áreas y además contemplar la accesibilidad.
De forma genérica (los resultados son prolijos y un resumen breve es difícil por la necesidad de repasar los diferentes instrumentos de medida utilizados) se puede decir, con la conclusión del estudio, que la información disponible en Internet sobre términos de patología cardiovascular, como el aneurisma de aorta y el tratamiento con endoprótesis, presenta deficiencias en cuanto a accesibilidad, utilidad y fiabilidad, con la deficiencia añadida de una difícil legibilidad.
Además hay que resaltar (los autores pasan de puntillas sobre el tema) la vergonzosa escasez de páginas institucionales o de sociedades científicas encontradas (ninguna). Como en otros estudios similares realizados en nuestro país, las instituciones que en teoría podrían ofrecer información de mejor calidad, brillan por su ausencia. Que por ejemplo, el primer resultado en Google, sea una clínica privada de ámbito provincial, da mucho que pensar sobre la importancia que las instituciones sanitarias dan a la información para pacientes en Internet.
Se acompaña de un editorial de Francisco Lupiañez experto de los de verdad en información e internet. Algo denso para mi gusto, pero que enmarca muy bien el tema y del cual destaco dos frases:
- “Dada la imposibilidad de controlar la información en internet, por la propia naturaleza de este medio, cualquier medida de control de la calidad estará´ abocada al fracaso”
- “El uso de internet no se puede aislar del contexto organizativo, social y cultural; por lo tanto, habrá tensiones que faciliten o inhiban tanto su utilización como su impacto, negativo o positivo”
Avalón
Como las brumas que cubren Avalón, la isla de las manzanas, hay aspectos de los sistemas sanitarios que aparecen revestidos de un mítico velo que impide su compresión y sobre todo su solución. Como si se hubieran mimetizado en la mente de Gawande, los autores de un articulo recien publicado en Revista Española de Cardiología, apuntan que a pesar de los grandes avances diagnósticos y terapéuticos, la organización del tratamiento ambulatorio de los pacientes con cardiopatía no ha cambiado sustancialmente durante años.
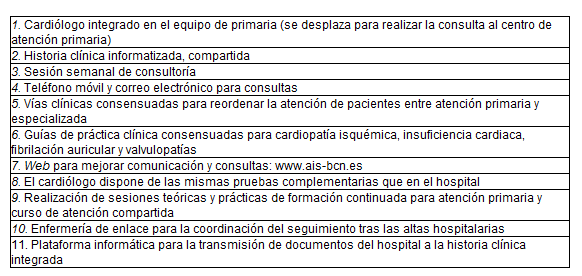
Lo hacen en la introducción de un estudio Integración entre cardiología y atención primaria: impacto sobre la práctica clínica que tiene como objetivo evaluar el impacto en la práctica clínica de un nuevo modelo de integración entre atención primaria y cardiología aplicado en un área urbana, con un hospital universitario de referencia. Toman como indicadores de un impacto beneficioso el grado de adherencia a guías clínicas en los pacientes controlados por cardiopatía isquémica, insuficiencia cardiaca y fibrilación auricular, la satisfacción de los médicos de atención primaria, y los cambios en el uso de recursos.
Se evaluaron dos grupos de pacientes según recibieran atención en un modelo organizativo de atención especializada convencional frente a uno de atención integrada. En el primero a atención especializada en cardiología se realizaba en un centro ambulatorio de especialidades, diferente al CAP y al hospital y por cardiólogos generalistas que no tenían vinculación con el hospital.
La comunicación con los médicos de familia y con el hospital se realizaba a través de las hojas de derivación. En el segundo o atención integrada un cardiólogo hospitalario se integró en cada equipo de atención primaria. Los pacientes de estos equipos con cardiopatías crónicas prevalentes eran vistos en el mismo centro de atención primaria por el cardiólogo un día por semana
El diseño fue de un estudio observacional de dos muestras transversales sobre prevalencias en periodos antes y después de la intervención: atención convencional y atención integrada.
Tras un periodo de seguimiento de un año se vio que en las cardiopatías crónicas evaluadas: cardiopatía isquémica crónica, insuficiencia cardiaca y fibrilación auricular, el modelo integrado mejoraba parámetros relacionados con la calidad de la atención tales como tratamiento con estatinas y control del colesterol, uso de asprina o bloqueadores beta, control de la tensión arterial, el número de pacientes controlados y disminución del número de pacientes que requieren control crónico por el cardiólogo.
Además la integración no se acompañó de un incremento en el uso de recursos principalmente diagnósticos y aumento la satisfacción de los médicos de familia.
por defecto
Al igual que algunas de las intervenciones que se efectúan en la práctica diaria no están basadas en la evidencia, y que el exceso de medicalización y medicamentos es cada vez más frecuente, lo contrario también es cierto. Es decir, muchas recomendaciones de reconocida eficacia no llegan a los pacientes y a veces los que se que se beneficiarían de la toma de un determinado medicamento no lo reciben, o al menos no de la forma adecuada.
Las causas de esta falta de consistencia entre lo que se debería hacer y lo que se hace son varias, y muchas de ellas poco conocidas. El conocimiento que guía la práctica no es tan científico (como a priori suponemos) y un cóctel de mitos, modas, manías, miedos e inercias es, a veces, el determinante más importante para la toma de decisiones.
 Así, por ejemplo, la seguridad y la eficacia de las estatinas ha sido ampliamente demostrada para determinadas indicaciones por ensayos clínicos de gran tamaño, pero en la práctica clínica la utilización de estos medicamentos a veces no están correcta. Según los autores de un artículo publicado en el American Journal of the Medical Sciences una de las causas de este mal uso podría ser debida a la preocupación por la hepatotoxicidad de las estatinas entre los médicos de Atención Primaria (AP). Este miedo conduciría a una infraprescripción, especialmente en pacientes con valores elevados de transaminasas hepáticas o enfermedad hepática subyacente.
Así, por ejemplo, la seguridad y la eficacia de las estatinas ha sido ampliamente demostrada para determinadas indicaciones por ensayos clínicos de gran tamaño, pero en la práctica clínica la utilización de estos medicamentos a veces no están correcta. Según los autores de un artículo publicado en el American Journal of the Medical Sciences una de las causas de este mal uso podría ser debida a la preocupación por la hepatotoxicidad de las estatinas entre los médicos de Atención Primaria (AP). Este miedo conduciría a una infraprescripción, especialmente en pacientes con valores elevados de transaminasas hepáticas o enfermedad hepática subyacente.
Para comprobar su hipótesis, realizaron una encuesta a más de 900 médicos de AP de centros académicos en Estados Unidos. La encuesta consistió en preguntas sobre el uso de estatinas en tres determinadas situaciones clínicas figuradas y que correspondía a pacientes con valores altos de LDL y diferente grado de afectación hepática (valores de las transaminasas hepáticas desconocidos, valores elevados y enfermedad hepática subyacente). Más de un tercio de los encuestados tuvo una sensación falsa de riesgo de hepatotoxicidad con estatinas, y esta apreciación se relacionó inversamente con la prescripción de estatinas.
La percepción por parte de médicos de AP de un aumento del riesgo, aunque no esté fundamentada, actúa como una barrera a la hora de prescribir un determinado medicamento. Si a esto se añade que es frecuente encontrarse en la práctica con pacientes que presentan alteraciones de las transaminasas y a la vez riesgo cardiovascular alto, el dilema está servido. Se estaría hurtando a pacientes que se beneficiarían de un tratamiento con estatinas, la posibilidad de recibirlo, y todo por una alteración del hígado en la que el papel de estos fármacos en su mantenimiento o mala evolución es incierto.
En un análisis post-hoc del estudio GREACE, publicado en Lancet se vió que el tratamiento con atorvastatina en pacientes con elevación de las transaminasas se asoció a una reducción de los episodios cardiovasculares superior incluso a la observada en los pacientes con valores de transaminasas normales. Con todas las reservas que supone extraer conclusiones de este tipo de análisis, estos hallazgos nos darían al menos un plus de seguridad que contrarreste el miedo de los médicos a utilizar estatinas en pacientes con hipertransaminasemia.
No es de extrañar que el editorial de Lancet que aparece el mismo número empiece con el provocador titulo de Liver tests are irrelevant when prescribing statins y que en su texto se diga que Statin-induced hepatotoxicity is a myth citando una revisión-comentario del mismo autor publicada en el American Journal of Gastroenterology.
los autobuses cardíacos llegan a los centros o la nuevas mesas del Domund
“Atentos al próximo acontecimiento histórico planetario” que se va producir hoy en los centros de salud de la comunidad de Madrid.
En los centros de salud se van a instalar mesas informativas en las que los pacientes pueden saber qué son las enfermedades cardiovasculares
«Los Centros de Salud de la comunidad de Madrid instalarán hoy 12 de marzo, mesas informativas donde las enfermeras informaran y y concienciaran de la importancia de un estilo de vida saludable para prevenir y controlar las enfermedades cardiovasculares. En las mesas y posteriormente, en una consulta, los pacientes conocerán cuál es su riesgo de padecerlasm se les daran folletos de recomendaciones para saber cómo pueden prevenirlas.
En la sala la enfermera accederá a su historia clínica y se realizará una entrevista para detectar sus posibles factores de riesgo y sus antecedentes personales y familiares. A continuación se realizará una toma de tensión, se determinará glucosa y colesterol en sangre, se medirán peso, talla, índice de masa corporal y perímetro abdominal y se preguntará si el paciente es fumador y si realiza ejercicio físico. Con todos estos datos y aplicando una tabla de medición especifica llamada SCORE, la enfermera podrá conocer si tiene riesgo, y en qué grado, de sufrir una enfermedad cardiovascular».
Así mismo se impartirán charlas sobre la prevención del riesgo cardiovascular para conmemorar la celebración delDía Europeo (o Mundial) de la Prevención del Riesgo Cardiovascular. Se trata de una iniciativa novedosa que lleva a cabo el Servicio Madrileño de Salud en colaboración con la Sociedad Madrileña de Enfermería ( en los carteles ademas aparece el logo de varias compañías farmacéuticas con fármacos relacionados con el tratamiento del colesterol)
Sibutramina e incremento riesgo cardiovascular
COMUNICACIÓN SOBRE RIESGOS DE MEDICAMENTOS PARA PROFESIONALES SANITARIOS
Ref: 2009/13 18 de diciembre de 2009
NOTA INFORMATIVA : SIBUTRAMINA E INCREMENTO DE RIESGO CARDIOVASCULAR
La Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) informa a los profesionales sanitarios sobre la revisión del perfil de seguridad de sibutramina, que está llevando a cabo el Comité de Medicamentos de Uso Humano (CHMP) de la Agencia Europea de Medicamentos.
Sibutramina está comercializada en nuestro país con el nombre Reductil®, en cápsulas de 10 y 15 mg. Su uso está indicado como terapia complementaria dentro de un programa integral de control de peso en pacientes con obesidad, o pacientes con sobrepeso que presenten otros factores de riesgo como diabetes tipo 2 o dislipidemia.
En dicha revisión se están analizando los datos obtenidos en el ensayo clínico SCOUT (Sibutramine Cardiovascular OUTcome trial). El objetivo principal de este estudio fue determinar el impacto del tratamiento a largo plazo con sibutramina sobre el riesgo cardiovascular. Dicho estudio ha incluido aproximadamente 10.000 pacientes obsesos o con sobrepeso, con enfermedad cardiovascular y/o diagnóstico de diabetes tipo 2 con al menos un factor de riesgo adicional para enfermedad cardiovascular. Los pacientes fueron asignados aleatoriamente a recibir tratamiento con sibutramina 10 mg/día o placebo durante un período de 5 años.
De acuerdo con las condiciones de uso autorizadas actualmente para el medicamento, el tratamiento con sibutramina estaría contraindicado en la mayoría de los pacientes incluidos en el ensayo clínico. Entre los resultados principales obtenidos en el estudio, se observa un incremento de riesgo de acontecimientos cardiovasculares graves (como infarto de miocardio o ictus) en los pacientes tratados con sibutramina.
Actualmente, se están valorando las implicaciones que estos datos pudieran tener sobre el uso de sibutramina en la práctica clínica habitual, y se espera que dicha evaluación concluya a finales de enero. Mientras tanto, la AEMPS considera necesario emitir las siguientes recomendaciones sobre el uso de sibutramina:
El tratamiento con sibutramina se debe ajustar estrictamente a las condiciones de uso autorizadas
Se recuerda que:
- El uso de sibutramina está contraindicado, entre otros, en pacientes con antecedentes de cardiopatía isquémica, insuficiencia cardiaca congestiva, taquicardia, enfermedad oclusiva arterial periférica, arritmia o enfermedad cerebrovascular (ictus o accidente isquémico transitorio).
- En aquellos pacientes en los que no se obtenga respuesta adecuada en 3 meses (perdida de al menos un 5% de su peso corporal), se deberá suspender el tratamiento.
- El tiempo de tratamiento no deberá ser superior a un año.
- Se puede consultar la nota pública de la Agencia Europea de Medicamentos en su página web
Asimismo, pueden consultar la ficha técnica y el prospecto de este medicamento en la página web de la AEMPS (www.aemps.es)
envidia cochina

la trágica historia de la menoapusia
Cuando se publico el estudio HERS en JAMA en 1998, el medicamento más prescrito en los Estados Unidos era Premarin, estrógenos equinos conjugados (CEE) extraída de la orina de yeguas embarazadas. La popularidad de este fármaco se basó en parte en su histórico papel en el tratamiento de los síntomas vasomotores relacionados con la menopausia (Premarin fue aprobado para el tratamiento de los sofocos por la FDA en 1942 y en parte en una filosofía popularizada por un influyente libro titulado «Feminine Forever«, que afirmaba que «la menopausia es una deficiencia de la hormona y es totalmente prevenible.» El entusiasmo por la menopausia tras la terapia de estrógeno disminuyo en la década de los 70 con el reconocimiento de que el estrógeno aumentaba sustancialmente el riesgo de cáncer uterino, pero se reanudó en las siguientes décadas, cuando la adición de un progestagenoa a la terapia con estrógenos evitaba este riesgo.
Así empieza una reseña del estudio HERS publicada por los mismos autores del ensayo en el número de esta semana de la revista JAMA en la sección clásicos del JAMA y que ilustra uno de los grandes hitos en la curiosa intrahistoria del tratamiento del menopausia.

Acaba así: En conclusión, la historia de HERS y WHI es un excelente ejemplo de los postualdos de la medicina basada en la evidencia que sugiere que las recomedaciones de las guías de practica clínica se deben basar en investigación rigurosamente diseñada sobre la base de dos o más ensayos aleatorizados ciegos con resultados finales relacionados con la enfermedad, incluso si estudios observacionales o la fisiopatologia sugieren que estos ensayos no son necesarios. Los estudios en animales y ensayos clínicos con resultados subrogados pueden ser engañosos, los estudios epidemiológicos de los tratamientos preventivos son particularmente susceptibles a presentar factores de confusión ya que las personas más sanas tienen más probabilidades de buscar y adherirse a las medidas preventivas. Balancear los beneficios y daños es especialmente importante al considerar el uso de intervenciones preventivas en individuos sanos, en los cuales existe una obligación especial de no hacer daño.
en Pueblo no fuman
Hace casi cinco años, una localidad del estado norteamericano de Colorado llamada Pueblo ( en español) una ordenanza prohibió fumar en todos los recientos cerrados no residenciales. Año y medio despues se comprobó que la medida redujo en un 26% los ingresos hospitalarios por infarto de miocardio entre los habitantes de la ciudad, tal como mostro el estudio Reduction in the Incidence of Acute Myocardial Infarction Associated With a Citywide Smoking Ordinance publicado on line en la revista Circulation y del que nos hicimos eco en PrimaBLOG ( el blog previo a Primun).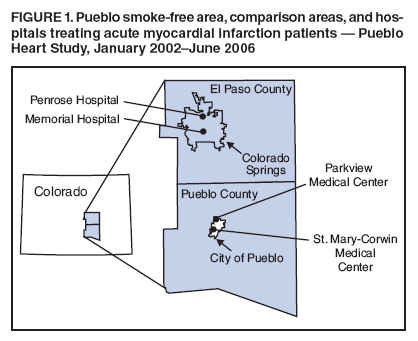 . Las hospitalizaciones por infarto no cambiaron de forma significativa entre los residentes del condado fuera de la ciudad donde se aplico la ordenanza o en una localidad vecina de características similares El Paso County pero donde no se aplicaron medidas anti tabáquicas
. Las hospitalizaciones por infarto no cambiaron de forma significativa entre los residentes del condado fuera de la ciudad donde se aplico la ordenanza o en una localidad vecina de características similares El Paso County pero donde no se aplicaron medidas anti tabáquicas
La disminución de enfermedades cardiovasculares y la implantación de medidas de salud pública de tipo restrictivo se ha visto también en otros estudios y en otros lugares pero en general se evaluaban los resultados en un plazo de un año. El estudio del condado de Pueblo continuo y ahora se publica en Morbidity and Mortality Weekly Report los resultados a tres años con una disminución aun mayor en la tasa hospitalizaciones por infarto de miocardio- un 41 % respecto a la fase sin prohibiciones. Loa autores lo achacan al «salvación» de los fumadores pasivos pero dada la naturaleza del estudio esto no se puede confirmar, sigue siendo válida sin embargo la conclusión inicial de estos mismos autores «Se pueden salvar vidas con fármacos y dispositivos caros y sofisticados -añade-, pero esta sencilla acción comunitaria conduce a disminuir los infartos. «Adoptar una ordenanza anti tabáquica tiene el potencial de mejorar rápidamente la salud cardiovascular de la comunidad».
no controles
En la revista Annals of Internal Medicine ( mayo 2008 nº9) se publica un articulo que muestra que los análisis de control del colesterol se pueden realizar con intervalos de tiempo mas amplios que los actuales. De forma rutinaria se suelen realizar analisis cada seis o doce meses ( con un intervalo de confianza que va desde el mes hasta el infinito) pero las pruebas que están detrás de esta conducta son escasas y se basan más en apreciaciones personales de los médicos y los expertos que en estudios rigurosos. Tomado como base las medidas del nivel de colesterol de los participantes en el ensayo LIPID y utilizando el concepto de señal/ruido, determinan que muchos de los controles realizados a medio corto plazo muestran que tras el descenso inicial hay poca variación y que los cambios observados en los controles tempranos son más bien debidos a variaciones aleatorias que cambios reales. En estos plazos y en determinados niveles son mas frecuentes las medidas que reflejan falsos, que verdaderos positivos La recomendaciones que se derivan de este artículo es que los controles se puede hacer cada 3 o 5 años en lugar de de cada pocos meses o anual.