Categoría: Fuentes de información en medicina
Píldoras docentes para sanitarios: una herramienta de consulta rápida para congresos y talleres
Píldoras docentes para sanitarios: una herramienta de consulta rápida para congresos y talleres
Autores: José Antonio Prados Castillejo. Médico de familia. Andalucía. María Luisa Prados Jiménez. Médica de Familia. Madrid. Carles Blay Pueyo. Médico de familia Cataluña
Este proyecto no nace para ser un manual académico convencional, sino una herramienta de consulta rápida y eficiente —una «chuleta» profesional— diseñada para el personal sanitario. Su objetivo principal es aportar las claves y técnicas necesarias para realizar funciones de difusión del conocimiento de una manera más eficaz, ya sea en el propio equipo, con personal en formación o en grandes foros científicos.
Basado en la experiencia de los autores y a través de 25 decálogos de buenas prácticas, esta obra guía al lector por todo el ecosistema de la comunicación científica y la docencia:
- Asistencia y participación: Estrategias para transformar una asistencia pasiva en una oportunidad real de aprendizaje y networking.
- Ponencias y presentaciones: Consejos para diseñar materiales visuales que sigan la regla de «menos es más» y técnicas para hablar con seguridad ante una audiencia.
- Dinámicas grupales: Claves para moderar mesas redondas y facilitar talleres participativos con éxito..
La intención es que los contenidos se extiendan más allá del papel: las píldoras de conocimiento incluidas se difundirán activamente en redes sociales, ofreciendo sugerencias directas y útiles para mejorar la competencia docente y comunicativa del profesional de hoy
La gestión del conocimiento en medicina: a la búsqueda de la información perdida (2002)
parte de Bravo R.La gestión del conocimiento en Medicina: a la búsqueda de la información perdida.ANALES Sis San Navarra 2002; 25 (3):255-272 DOI: https://doi.org/10.23938/ASSN.0802
UN EJEMPLO Y UNA CONCLUSIÓN APRESURADA
El Dr. Beltrán, médico de familia del centro de salud “Conocimiento integrado”, se dispone a comenzar su jornada de trabajo; mientras enciende su ordenador, dirige su mirada a su vacía mesa de trabajo, que solo alberga un teclado inalámbrico de reducidas proporciones y un ratón aún más pequeño. Una vez que la pantalla empieza a parpadear, recibe el aviso de que tiene nuevos mensajes de correo electrónico en su buzón.
El primero de ellos es de la gerencia de su área, que le informa de los cambios de horarios en las consultas de especialistas a los que suele derivar a sus pacientes; le echa un vistazo rápido y no le presta mayor atención, sabedor de que esta información está actualizada en la página web de la intranet de su institución junto a otra información útil, como los tiempos de espera para conseguir cita y los teléfonos y correos electrónicos de los especialistas con los que suele mantener una fluida relación.
El segundo mensaje es de su bibliotecario; como todos los lunes, le informa de los artículos de interés clínico que se han publicado en la semana anterior en las revistas más importantes de su especialidad. El conciso resumen le permite leerlo rápidamente, y sabe que en caso de que uno de los artículos le interese, puede acceder a un resumen más amplio o incluso al texto completo con solo apretar un botón. Está contento con este servicio y más con la última novedad: la unidad de epidemiología clínica del hospital ofrece evaluaciones críticas resumidas de los artículos más importantes y de aquellos que son solicitados por un número suficiente de clínicos. Le encanta porque, aunque es consciente de su importancia, a estos aspectos metodológicos siempre le sonaron un poco a chino.
El tercer mensaje es del laboratorio; le informa del resultado del hemograma y la prueba de Paul-Bunnell en un joven con adenopatías que el Dr. Beltrán vio el día anterior. Normalmente, los resultados se envían directamente por la red y se integran en el historial de cada paciente, pero en este caso el Dr. Beltran había indicado que además se lo comunicaran directamente. Estaba preocupado; el chaval llevaba más de veinte días con adenopatías de gran tamaño, no tenía fiebre ni faringitis, y el pensamiento de una enfermedad más grave había pasado por su cabeza mientras lo auscultaba. Estuvo tentado de pedir una batería de pruebas complementarias, pero tras escribir los síntomas y signos del muchacho y apretar el botón de ayuda diagnóstica, su ordenador le sugirió que lo hiciera de forma escalonada, comenzando con un hemograma simple y serología para el virus de Epstein Barr. Esta recomendación se apoyaba en un texto sacado de una de sus fuentes favoritas de información y se complementaba con enlaces a artículos de revisión clínica sobre el tema. En la misma pantalla aparecía el número de casos que se habían diagnosticado en su área sanitaria, incluyendo las características clínicas porcentuales de estos casos. En ese momento fue cuando pensó que merecía la pena el trabajo de codificar cada actuación que llevaba a cabo en su consulta. Tras leer el mensaje, se dispuso a escribir un correo electrónico a la madre del joven, donde le relataba los resultados del análisis, le tranquilizaba sobre el problema y le adjuntaba un archivo con información para pacientes sobre la mononucleosis infecciosa, citándole para revisión días más tarde.
Ya habían pasado unos diez minutos y el primer paciente del Dr. Beltrán esperaba en la puerta; era un diabético conocido, que minutos antes aguantaba pacientemente el interrogatorio al que la enfermera le estaba sometiendo como parte de su revisión semestral. Con un cuestionario estructurado de preguntas y actuaciones, la enfermera realizaba su trabajo de forma amable pero rigurosa; sabía que el paciente no estaba cumpliendo con el tratamiento prescrito, al menos no recogía las recetas suficientes para cumplirlo como estaba establecido; además, el peso no bajaba. La enfermera del Dr. Beltrán decidió repasar qué actuaciones podría llevar a cabo para solventar este problema; para ello no tenía más que buscar en la base de datos de efectividad clínica en enfermería que estaba disponible en Internet. Aunque llevaba algo de tiempo, no le importaba, ya que el paciente debía ver también al doctor. El programa le había indicado la necesidad de una derivación al médico cuando se recogieron cifras tensiónales por encima de las esperadas en un paciente diabético en dos ocasiones consecutivas.
Para el Dr. Beltrán no está claro si tenía que iniciar tratamiento y qué tratamiento es el más indicado, por lo que decide consultar las guías automatizadas sobre hipertensión. No dispone de mucho tiempo y por eso aprecia el mensaje breve y rotundo que le aparece en su pantalla: “Todos los diabéticos con cifras tensiónales por encima de …/… deben ser controlados. El tratamiento recomendado es un IECA. Nivel de evidencia II”. Una vez que observa la información de las posibles interacciones con la medicación actual, alergias o efectos indeseables previos y cuál de las alternativas entre las diferentes marcas y tipos de IECAs es más costo efectiva. El Dr. Beltrán extiende la receta que lleva incorporada información específica sobre la administración del medicamento, despide a su paciente y piensa que hoy será un largo día……………….
Conclusión
Para finalizar y parafraseando a Wyatt * podemos decir que el futuro de la gestión del conocimiento en sanidad es brillante. Tenemos ya la tecnología adecuada en forma de Internet, y un armazón intelectual de la mano de la atención sanitaria basada en la evidencia. También disponemos de profesionales de la gestión del conocimiento y las herramientas informáticas que ayudan a manejar el conocimiento explícito se han desarrollado y refinado. Solo nos falta un poco de entusiasmo imaginativo y un presupuesto suficiente, esperemos que nuestros gestores, si no nos pueden dar algo de lo primero, al menos aporten una parte de lo segundo.
* Wyatt JC. Management of explicit and tacit knowledge. J R Soc Med. 2001 Jan;94(1):6-9.
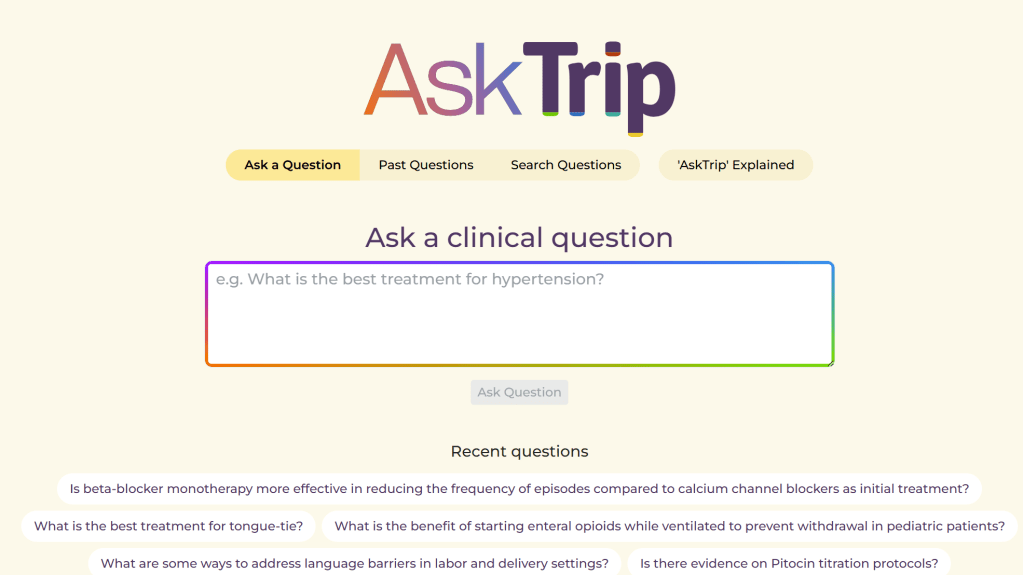
Pregúntale a TRIP. AskTrip
Los más viejos aficionados a la medicina basada en la evidencia recordamos que esta invitación a una nueva manera de practicar la medicina se acompañaba de forma ineludible de una serie de propuestas de cambio. Entre ellas, la manera de acceder a la información científico-médica. Estaba claro que, si el médico asistencial debía utilizar la literatura médica en su trabajo cotidiano, esta debería estar accesible física, temporal y funcionalmente; es decir, se debería tener en el lugar que se necesita, en el momento que se precise y en un formato y validez que hiciera posible que el médico pudiera interpretarla.
Desde el principio se empezó a idear fuentes que facilitaran este trabajo, desde el naïf —visto con el paso del tiempo— carrito de la evidencia de Sackett, hasta los servicios de preguntas y respuestas*, o la figura del clinical informationist, pasando por buscadores federados tipo Tripdatabase o ACCESSSS.
*ATTRACT con el ya veterano y excepcional PREEVID, ejemplo nacional de este tipo de propuestas.
Tripdatabase es un buscador federado que se convirtió rápidamente en un referente en este tipo de servicios; incluso tuvo una efímera versión en español. Se ha mantenido durante todos estos años debido a su calidad y la actualización constante inducida por su inquieto creador Jon Brasey. Esta renovación nos ha traído un nuevo y lógico paso: Pregúntale a TRIP o AsKTrip.
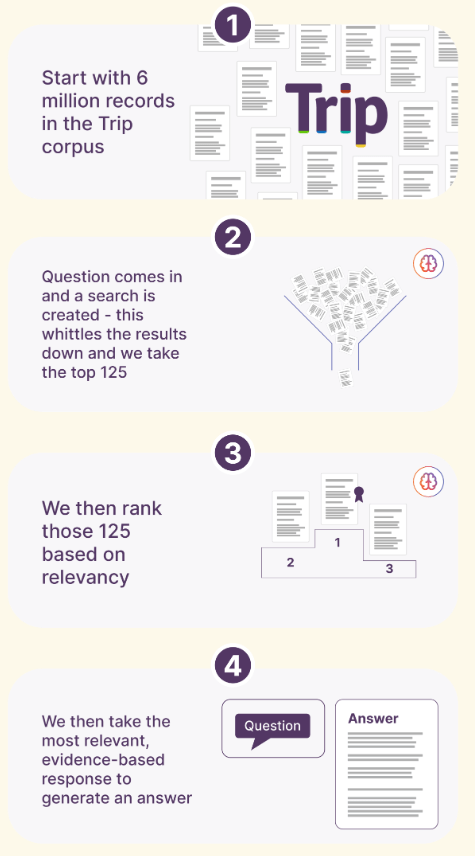
AskTrip es el resultado de décadas de experiencia en esta parcela informacional (ATTRACT – Tripdtabase). Se puede considerar como una herramienta diseñada para responder a preguntas clínicas utilizando contenido de alta calidad basado en la evidencia. Impulsada por inteligencia artificial avanzada y un modelo masivo de lenguaje (LLM), ofrece respuestas rápidas y fiables, lo que ayuda a los médicos a tomar mejores decisiones con mayor rapidez.
Como en otros proyectos de IA conversacional, el usuario envía su pregunta clínica en lenguaje natural, tal y como se la haría a un colega. La IA procesa su pregunta: interpreta la consulta, identifica los componentes clínicos clave y busca en la base de datos de evidencias de alta calidad seleccionadas por Trip. Cuando se recuperan y sintetizan las pruebas, el sistema da prioridad a fuentes fiables, como guías de práctica clínica y revisiones sistemáticas.
Al igual que otros agentes de IA, esta herramienta tiene la potencialidad de permitir interaccionar en idiomas distintos del inglés; en TRIP están trabajando para ofrecer una verdadera versión multilingüe que permitiría, por ejemplo, interrogar y obtener la respuesta en español.
Como en otros recursos, tanto TRIP Database como AskTRIP tienen una versión gratuita, una versión PRO con muchas más posibilidades y una versión PRO institucional. Es una lástima que las bibliotecas virtuales autonómicas no contemplen una suscripción de este tipo. Cuesta mucho menos que otros recursos no tan útiles y, sobre todo, pone a la famosa IA al servicio de los médicos asistenciales, pero claro, no está patrocinada por ningún gurú, los «informáticos» de la comunidad no la conocen y sobre todo, el consejero de turno no puede dar una rueda de prensa apuntándose una iniciativa pionera, así que va a ser difícil que esto se logre.
Cerdos glotones
Hace 22 años la revista BMJ en su portada mostraba una caricatura sobre el tejemaneje entre médicos y compañías farmacéuticas. Mostraba a los médicos como cerdos glotones, a los representantes de la industria como serpientes y a los pacientes, como un pobre roedor que atónito, contemplaba el espectáculo. Desde entonces han sido muchos los artículos, libros, documentales, no siembre desde el lado de la medicina, que han puesto de manifiesto esta peligrosa trama, sin que nada parezca haber cambiado.
En muchas partes una importante, sino la principal, fuente de información para los prescriptores es la industria farmacéutica, que promociona los nuevos tratamientos a los médicos a través de visitas a las consultas, muestras gratuitas y apadrinado, incluso organizando, congresos, conferencias y eventos de formación continuada. La docencia institucional o de organizaciones científicas no financiadas, mal dirigida, sin objetivos definidos y oferta sesgada y burocrática, es un pobre rival ante la potencia de una formación que incluye técnicas de sofisticadas, y sobre todo un objetivo bien claro. Si a esto unimos otras acciones de marketing directo, tales como regalos, comidas y viajes gratuitos; o como organizar ágapes en los centros de los prescriptores muy frecuentes en EEUU y menos en otros países. En estas reuniones los representantes de medicamentos comentan información farmacéutica con los médicos y el personal.
A pesar de lo que digan sus cándidos defensores se ha visto que todas estas estrategias se asocian a un aumento de la prescripciones de medicamentos así como a una adopción más rápida de los nuevos tratamientos.
La revista Journals of the American College of Cardiology: Heart Failure (si hay una revista solo para Insuficiencia cardiaca) publica un articulo con le titulo de: Marketing directo al médico y aceptación del tratamiento médico óptimo para la insuficiencia cardiaca con fracción de eyección reducida, donde se investiga la asociación entre las comidas que invita la industria farmacéuticas, dentro de su estrategias de marketing y los niveles de prescripción de los medicamentos recomendados por las guías de práctica clínica sobre insuficiencia cardíaca (IC) con fracción de eyección reducida *.
En una aproximación original, los autores se preguntan si la promoción de unos medicamentos afecta o no, el uso de otros tratamientos efectivos para la misma enfermedad. En teoría, si se informa bien sobre todas las opciones de tratamiento que recomiendan las guías de practica clínica, debería aumentar la prescripción de todos los medicamentos recomendados. Por el contrario, la nueva comercialización y consiguiente promoción, puede hacer que se dé prioridad a una clase de fármaco en detrimento de otras clases que no se promocionan.
Con tres base de datos medicas administrativas (sí, allí tiene bases de datos que permiten este tipos de estudio) se cruzaron tres bases de datos: de prescripción, pagos de la industria y características de los prescriptores, para obtener el número total de recetas dispensadas para cualquiera de los grupos de fármacos recomendados por la guías sobre IC*. La variable principal del estudio fue el recuento total de recetas en el año posterior a la exposición del profesional a las comidas de marketing directo.
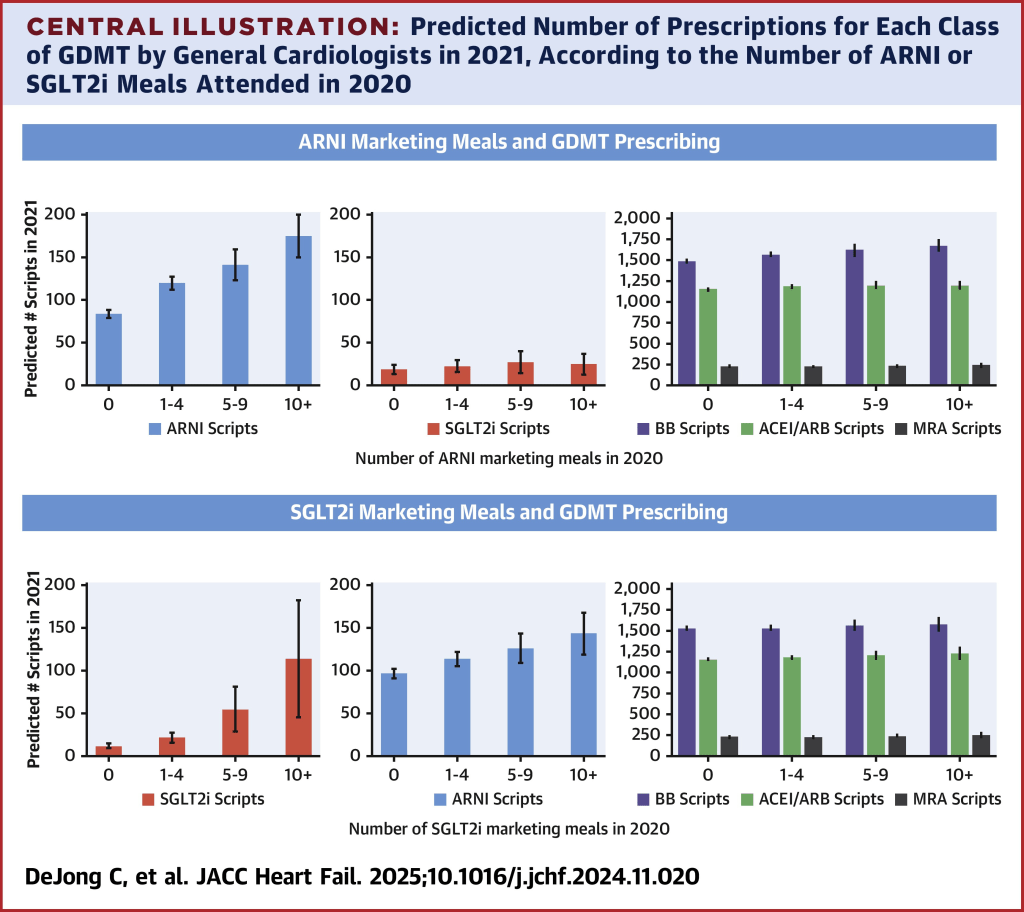
El estudio mostró que en los cardiólogos generales, la exposición a las comidas de promoción de los ARNI en 2020 se asoció con un mayor volumen de prescripción del fármaco en 2021 que variaba según el numero de comidas (1-4 comidas de ARNI: Riesgo Relativo (RR): 1,43 [IC 95%: 1,34-1,53]; 5-9 comidas: RR:1,69 [IC 95%: 1,48-1,93]; 10+ comidas RR: 2,09 [IC 95%: 1,80-2,43]) Se observó una asociación similar para SGLT2i (1-4 comidas SGLT2i: RR: 1,78 [IC 95%: 1,38-2,28] de prescripción de SGLT2i; 5-9 comidas RR: 4,57 [IC 95%: 2,82-7,38]; y 10+ comidas RR: 9,46 [IC 95%: 5,21-17,16]). Se observaron asociaciones similares entre las comidas de 2019 y la prescripción de 2020. La asociación entre la comercialización de ARNI o SGLT2i y las tasas de prescripción de otros faramcos recomendados por las guías no fue consistente,
La exposición a las comidas comercializadas se asoció a una mayor prescripción del medicamento comercializado en el año siguiente. Direct-to-Physician Marketing and Uptake of Optimal Medical Therapy for Heart Failure With Reduced Ejection Fraction.
Como se concluye en el estudio: La influencia de la comercialización y promoción de medicamentos por parte de la industria farmacéutica influye en la prescripción de cardiólogos que atienden a beneficiarios de Medicare en Estados Unidos. Esta afirmación se basa en:
- Un alto porcentaje de cardiólogos recibió pagos por la comercialización de medicamentos ARNI y SGLT2i.
- La mayoría de estos pagos fueron en forma de comidas de bajo valor (menos de $20).
- Se observó una fuerte asociación entre la asistencia a comidas promocionales y el aumento en la prescripción de los medicamentos comercializados.
- La comercialización de un tipo de medicamento a veces predecía la prescripción de otro, aunque no de manera consistente.
- La promoción no se asoció con un aumento en la prescripción de medicamentos genéricos como ARM.
- Los resultados concuerdan con otros estudios que muestran una relación entre la comercialización y las prácticas de prescripción, incluso con incentivos de bajo valor como comidas baratas.
* En pacientes con insuficiencia cardíaca con fracción de eyección reducida (IC-FEr), las guías de práctica clínica incluyen los siguientes fármacos: Inhibidor de la enzima de conversión de la angiotensina (IECA), Antagonistas de los receptores de la angiotensina (ARA), Inhibidor de la neprilisina de los receptores de la angiotensina (ARNI), Betabloqueantes, Antagonistas de los receptores de mineralocorticoides; y Inhibidores del cotransportador 2 de sodio-glucosa (SGLT2). .
BMJ Best Practice: Información esencial para atención primaria
BMJ Best practice: ¿una fuente de información óptima para atención primaria?
Rafael Bravo Toledo. Médico de Familia. Centro de Salud Linneo
Una de las muchas aportaciones conceptuales que la medicina basada en la evidencia ha hecho a la medicina en su conjunto es la de un estándar de búsqueda de información no contemplado hasta entonces. Bajo la asunción de que el médico debe utilizar la mejor información disponible en la toma de decisiones, enseguida se intuyó la necesidad de buscar y encontrar esta “mejor” información y por tanto que el medico adquiriera cierta maestría o dominio de la búsqueda de información. Este nuevo patrón se basa en dos principios fundamentales: el primero es que algunas fuentes de información son más útiles (tienen más valor y relevancia) para los médicos que otras; el segundo es que conceptualmente, la utilidad de cualquier fuente de información depende de la relevancia de la información de la fuente, la validez de esta información y el tiempo, esfuerzo (y dinero por qué no decirlo) necesarios para acceder a la información. Estas tres características se relacionan en la siguiente ecuación de la utilidad de la información de Slawson and Shaughnessy [1]:
Utilidad= Relevancia x Validez/Esfuerzo

Hay que recalcar que en este modelo se tiene en cuenta no sólo la validez y relevancia de la información, sino también, y es muy importante, el esfuerzo o trabajo (tiempo, dinero…) que cuesta conseguirla
Una década después del inicio del movimiento de la medicina basada en la evidencia en la década de 1990, Haynes -uno de los padres de la MBE- lanza una representación gráfica, explicativa y jerarquizada en forma de pirámide de este modelo conceptual: la famosa pirámide 4 S [2]. Con los años y como buen proceso inflacionario la pirámide se convirtió en un edificio de seis pisos o capas, vigente hasta la actualidad y que ha sido utilizada en la búsqueda de información científico-médica, en la docencia y en la conformación de sistemas informáticos de ayuda en la toma de decisiones.
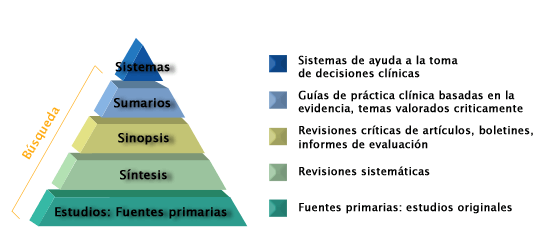
A partir de la segunda pirámide (5S)[3] el penúltimo escalón según se ascendía, estaba ocupado bajo la S de sumarios, este se conformaba a partir de fuentes de información que integraban las mejores evidencias disponibles de las capas inferiores de la pirámide para desarrollar documentos que abarcaban una amplia gama de pruebas o evidencias sobre el manejo de una enfermedad determinada.
Loe ejemplos era textos médicos en línea que se actualizan continuamente y que integran niveles inferiores de la pirámide (estudios, síntesis y sinopsis) con experiencia clínica, reconociendo que estas fuentes (sumarios) podrían proporcionar la ruta más rápida hacia la mejor evidencia de investigación para prevenir o manejar problemas de salud. Como ejemplos de estas herramientas se daban, en este momento, recursos como Uptodate, Dynamed o Clinical evidence.
En definitiva, herramientas que compendian o integran las mejores evidencias disponibles de las capas inferiores para desarrollar documentos que abarcan una amplia gama de pruebas o evidencias
Por otro lado, nos encontramos con el concepto de Point of Care information resources o herramientas en el punto de atención, que son aquellos recursos de investigación y referencia que un médico utiliza en la consulta mientras atiende a un paciente. Recoge también la idea de la ley de la utilidad de información descrita previamente y diseña herramienta destinadas por tanto a resolver preguntas e interrogantes clínicos que surgen durante la atención médica. Se caracterizan por contener información relevante, actualizada y filtrada. Esta información puramente clínica. se suele acompañar de niveles de evidencia, calificación de recomendaciones, así como citas a los estudios de investigación originales, revisiones sistemáticas o guías de práctica clínica. Pero sobre todo son fáciles de usar y se encuentran accesibles en donde el profesional realiza su trabajo.
Un estudio reciente[4] cuyo objetivo era identificar la proporción de preguntas clínicas en atención primaria que pueden responderse con recursos online de práctica basada en la evidencia. En este estudio transversal se pidió a los médicos que registraran cualquier pregunta clínica que surgiera durante 4 días de consultas. De un total de 206 preguntas clínicas válidas, 191 pudieron responderse con recursos de práctica basados en la evidencia online. La mayoría de estas preguntas se respondieron con éxito utilizando una herramienta de sumarios clínicos como BMJ Best Practice, DynaMed o UpToDate, con una mediana de tiempo de búsqueda de 4 minutos.
BMJ Best practice es un recurso que cumple los dos conceptos descritos antes, procede inicialmente de Clinical evidence (libros y CD -ROM), y surgió en 2009 como propuesta del grupo editorial del BMJ para satisfacer esta demanda. Esta herramienta informacional tiene unas características comunes con este tipo de recursos y otras específicas que lo hacen especialmente atractivo para la medicina de familia y atención primaria, en general y española en particular, a saber:
- destinado a responder preguntas clínicas que surgen durante el trabajo diario
- con un enfoque generalista
- facilidad de uso y acceso (interfaz intuitivo, búsqueda rápida, accesibilidad física vía web o app)
- información, resumida pero suficiente, relevante, ordenada y bien estructurada
- actualización frecuente
- complementos audiovisuales, enlaces a referencias bibliográfica y otros enlaces, Gestor de comorbilidades
- créditos de Formación Médica Continuada
- una parte importante está traducida
[1] Rosser WW, Slawson DC, Shaughnessy AF, eds. Information Mastery: Evidence-Based Family Medicine. 2nd ed. Hamilton, Ont, BC Decker Inc, 2004
[2] Haynes RB. Of studies, summaries, synopses, and systems: the «4S» evolution of services for finding current best evidence. Evid Based Ment Health. 2001 May;4(2):37-9.
[3] Haynes RB. Of studies, syntheses, synopses, summaries, and systems: the «5S» evolution of information services for evidence-based health care decisions. ACP J Club. 2006 Nov-Dec;145(3):A8
[4] Viegas Dias C, Jasmins C, Rodrigues D, Heleno B. Clinical questions in primary care: Where to find the answers – a cross-sectional study. PLoS One. 2022 Nov 11;17(11):e0277462. doi: 10.1371/journal.pone.0277462.
Historia clínica digital. Condicionantes sociales y del contexto familiar
Juan Gérvas (@JuanGérvas) y Mercedes Pérez-Fernández, médicos generales rurales jubilados, Equipo CESCA, Madrid, España
Nota
El Ministerio de Sanidad de España publicó “Condicionantes sociales y del contexto familiar que sería recomendable incluir en la historia de salud digital” el pasado 29 de diciembre.
En la portada de dicho texto consta que es una versión preliminar y se dice: “Documento en proceso de revisión y maquetación. Próximamente se publicará una nueva versión del documento”.
Como pasan los meses sin que se publique la versión final, los firmantes hemos decidido no esperar más y analizar tal documento provisional.
Introducción
La historia clínica es el documento que permite el seguimiento del paciente; es decir, enlaza el pasado con el presente y prepara el futuro respecto a la atención clínica. No es un acta notarial, ni un registro administrativo sino un medio para mejorar la atención clínica.
En su versión electrónica permite, además,
1/ el enlace a fuentes de información y decisión de instituciones y organizaciones varias, por ejemplo permite el acceso a guías de práctica clínica aplicables a la situación concreta del paciente, o a bases fármaco- terapéuticas para valorar las interacciones entre los distintos medicamentos que tiene prescrito el paciente.
2/ el compartir datos entre distintos profesionales y niveles del sistema sanitario,por ejemplo, la oficina de farmacia puede dispensar medicamentos autorizados para el paciente, en urgencias hospitalarias acceden directamente a los antecedentes de interés, en servicios sociales pueden conocer la situación laboral registrada, etc.
3/ si se autoriza, la participación a distancia con datos para investigación y salud pública,por ejemplo todo lo que se refiere a estudios observacionales (lo que sucede en la práctica clínica del día a día).
Estos usos tienen ventajas e inconvenientes, como es de esperar. Así, por ejemplo, puede estigmatizar “para siempre” el que conste en la historia clínica electrónica el consumo de droga (legal y/o ilegal), un resultado genético anormal, el pensamiento suicida, el escuchar voces, haber tenido sífilis y otras condiciones que fueron relevantes en algún momento pero que cargan como un fardo para el resto de la vida.
A no olvidar el uso fraudulento de las historias clínicas, como el robo de los datos pero también su utilización sin permiso ni conocimiento, por ejemplo por la industria farmacéutica y por los seguros privados.
Para decirlo todo, también el uso “político” para cumplir con normas “del momento”, como documentar la vacunación covid durante la pandemia en este siglo, y en el siglo pasado, por ejemplo, para pasar la información al partido nazi en Alemania, y denunciar a todos los sujetos “degenerados e indignos”, como enfermos con esquizofrenia, síndrome de Down, espina bífida, sordera congénita, homosexuales y alcohólicos, que fueron asesinados o esterilizados después de la denuncia de los médicos (el 40% del total de médicos alemanes estuvo afiliado al partido nazi, que entre otras cosas promocionaba la eugenesia, la salud, el abandono del tabaco y del alcohol, el ejercicio físico, la dieta vegetariana, etc).
Son necesarias muchas mejoras en el documento del Ministerio de Sanidad
Es de agradecer el énfasis en el registro adecuado en la historia clínica de los condicionantes sociales, lo que en el “yo soy yo y mis circunstancias” serían las circunstancias. Pero la propuesta del Ministerio es manifiestamente mejorable, como señalamos con algunos ejemplos:
- Acepta la definición de salud de la Organización Mundial de la Salud, “el estado de completo bienestar físico, mental y social y no simplemente la ausencia de afecciones o enfermedades», impensable si no es en los instantes que dura un orgasmo, como bien señaló Petr Skrabanek.
- Faltan las definiciones de las variables, sus posibles valores y su uso (justificar el porqué de cada una, su utilidad posible y probable). Por ejemplo, en la edad no basta con lo que consta de “calcular la edad de manera automatizada a partir de la fecha de nacimiento”. Así, para el Instituto Nacional de Estadística de España “La edad en años cumplidos se refiere al número de aniversarios del nacimiento transcurridos en la fecha de referencia, es decir, a la edad en el último cumpleaños”. A tener en cuenta la edad en bebés, que se da en meses, incluso en días en los menores de un mes. Tal falta de definición de las variables se extiende a todas las propuestas. Tampoco consta algo básico, como el estado civil y/o situación de convivencia (incluyendo el vivir en pareja, y “otros modos de convivencia”, tipo tribu y comuna). Tampoco el número de personas en el hogar de convivencia. Por ejemplo, ni siquiera sabemos si la paciente es viuda. O si es nueva (primer contacto con ese profesional o si no ha habido contacto en los últimos 5 años). En una propuesta catalana respecto al registro de condicionantes sociales se repiten los mismos problemas pero no hay la “borrachera” de datos de la del Ministerio de Sanidad
- No se enlaza con la referencia, cuando se precisa. Por ejemplo, respecto a violencia de género: “Se preguntará también siguiendo los protocolos comunes del SNS y el instrumento normalizado para la detección temprana de violencia de género”.
- Se mezclan conceptos que tampoco se definen, por ejemplo en variables biológicas con variables descriptivas. Por ejemplo, respecto al sexo: “¿Se describiría usted como una persona intersexual?” cuando se está refiriendo a características sexuales (anatomía, órganos reproductivos y/o patrones cromosómicos), no a sentimientos.
- Considera que el sexo se asigna al nacer, que es algo cambiable, un poco como considerar que la fecha de nacimiento se “asignará” al nacer y fuera modificable por sentimiento. Acertadamente distingue entre mujer, hombre y “otro”, para acoger los casos en que hay dudas fundadas. Pero resulta absurdo poner fecha (un año) a tal indeterminación.
- Sobre identidad de género y orientación sexual, conviene tener en cuenta que la mayor parte de la población no se ha planteado tales preguntas. Además, es fundamental la inclusión de las definiciones, y en todo caso tener en cuenta que las respuestas no tienen porqué ser “fijas/permanentes”. Estas preguntas no deberían ir al comienzo pues son delicadas, y es importante hacer constar que no son de respuesta obligada.
- La pregunta, tampoco definida, sobre “¿Cómo quiere que me dirija a usted?”, debería aclararse respecto a menores de edad. Y en todo caso ser la primera, para adecuar el resto de las preguntas al tratamiento preferido. En el mismo sentido, sobre barrera idiomática, pues si existe conviene saberlo desde el principio, así como saber cómo superarla (traductor profesional, acompañante, traducción automática, etc), y dicha barrera hay que matizarla (sí/no es excesivamente categórica) y tenerla en cuenta también respecto a nacionales con los idiomas de las distintas Comunidades Autónomas. Ambas preguntas son variables que admiten evolución y cambio. Y que no se han de ceñir al ámbito idiomático sino a todo el espectro de comunicación y contacto (pérdida de visión y de audición incluidas).
- Respecto a la situación laboral, lo lógico es emplear la clasificación de la Encuesta Nacional de Salud (5): trabajando, en desempleo, jubilado, estudiando, incapacitado para trabajar, dedicado principalmente al trabajo doméstico y familiar, otras situaciones.
- En el apartado de cribado de pobreza, no se estudia pobreza sino dificultades económicas. No tiene sentido la excesiva categorización (sí/no). Valdría la pena seguir el estilo de la encuesta europea sobre “living conditions”. Y no consta una pobreza clave, la pobreza energética.
- Tampoco consta algo básico, como el estado civil y/o situación de convivencia (incluyendo el vivir en pareja, y “otros modos de convivencia”, tipo tribu y comuna). Tampoco el número de personas en el hogar de convivencia.
Conclusión
La propuesta Ministerio de Sanidad de España sobre “Condicionantes sociales y del contexto familiar que sería recomendable incluir en la historia de salud digital” no es sencilla, no es práctica y no está fundada.
Recoger tal conjunto de variables y datos puede ser avasallador en la práctica clínica y no contamos con ninguna prueba de que tal volumen de información tenga impacto ni en la clínica ni en la salud pública. En la actualidad, sería un triunfo contar con los “simples” datos de ocupación y nivel de estudios, por ejemplo para analizar la información respecto a covid19 (ingresos y mortalidad).
Conviene, además, la consulta a la Sociedad Española de Salud Pública y Administración Sanitaria (SESPAS), Sociedad Española de Epidemiología (SEE), Asociación Española de Economía (AES) e Instituto Nacional de Estadística (INE).
Olvidos imperdonables
Cuando, por fin, en esa comunidad se implantó el tan deseado programa de cribado de detección del cáncer de colon, parecía una buena noticia. Al contrario que en otros cribados, como el de cáncer de mama, esta vez sí se había pensado en Atención Primaria (AP) como integrante de su implantación y desarrollo. Pero pronto, las cañas se tornaron lanzas. Las críticas al tiempo que demandaba la confección de la plantilla informatizada, y lo farragoso de los protocolos de actuación, se hicieron notar en forma de protestas y quejas.
Surgió este problema porque la AP no había intervenido en el proceso de elaboración, solo se la había considerado como ejecutor sumiso de unas directrices, venidas desde arriba, que desconocían cómo se trabaja en este nivel de atención. Como en otras tantas ocasiones, los «hacedores» de guías, protocolos y campañas de cribado habían olvidado un concepto magníficamente expuesto en un artículo publicado en el BMJ. Esto no es otro que el tiempo necesario para tratar (TNT).
Se podría decir que el TNT es el tiempo que el clínico invierte en la aplicación de las recomendaciones de las guías.
Guidelines should consider clinicians’ time needed to treat
Más exacto sería decir que el TNT se calcula basándose en el concepto de Número Necesario para Tratar (NNT), que representa el número de pacientes durante un periodo de tiempo determinado que sería necesario tratar para alcanzar un criterio de valoración adicional del estudio. como se dice en el articulo citado.
El tiempo necesario para tratar (TNT) hace explícito: el tiempo clínico estimado necesario para mejorar el resultado de una persona en la población objetivo (TNT-NNT), el tiempo clínico necesario para implementar la recomendación para todas las personas elegibles en una consulta (TNT absoluto), y la proporción del tiempo clínico total disponible para la atención al paciente que sería necesario para implementar la recomendación para todos los pacientes elegibles (TNT relativo).
Como ya comentamos anteriormente [esta entrada está basada en un artículo publicado en la sección «Un vistazo a las ultima publicaciones» de la revista AMF] , los profesionales no tienen tiempo suficiente para proporcionar la atención recomendada por las GPC y servicios clínicos preventivos. El estudio que citábamos, y algunos más, ponen de manifiesto que es prácticamente imposible que en la jornada de un médico se puedan aplicar todas las recomendaciones que estos programas imponen. Todo el tiempo que se dedicara al flamante y perfecto programa de cribado se hurtaría a otras actividades; se aplica, por tanto, al encuentro clínico el famoso coste de oportunidad, en el que la moneda de cambio sería el tiempo del profesional. Tras plantear el problema y desarrollar el concepto, el artículo propugna que los organismos que crean las guías consideren explícitamente el TNT, incluyéndolo en las estimaciones a la hora de decidir si se recomienda una intervención, en el balance entre riesgos y beneficios del sistema GRADE.
Helen Salisbury, médica general británica, comenta en un artículo de opinión que el TNT le pareció muy oportuno, sobre todo después de oír a un catedrático de urología recomendar en la radio de la BBC, que «todos los hombres mayores de 50 años pidieran a su médico de cabecera una prueba del antígeno prostático específico» ; o que una nueva guía NICE sobre riesgo cardiovascular sugiriera que todas las personas con más de un 5% de riesgo de sufrir un infarto de miocardio o un ictus en los próximos 10 años deberían considerar la posibilidad de tomar estatinas. Nuestra colega opina que, aparte de que el médico general esté de acuerdo o no con estos consejos, estas invitaciones conllevan una visita al centro de salud que no es sencilla, ni rutinaria y, sobre todo, no es corta.
Algo parecido nos pasa a nosotros cuando vemos que se nos cita una revisión de tratamiento crónico en 3 minutos o se oye a un catedrático de ejercicio físico declarar muy ufano que «pide a los médicos que dejen de enviar a la gente a caminar sin más». Cabría recordar, en este caso, el ejemplo que ponen los autores del concepto de TNT. Según estos, si se siguieran las directrices de la guía NICE sobre «Actividad física: consejos breves para adultos en atención primaria», el TNT absoluto (tiempo clínico necesario para aplicar la recomendación a todas las personas elegibles) en una consulta de 2.000 adultos sería de 10.000 minutos o, lo que es lo mismo, 167 horas, de tiempo de un general practitioner. Trasladado a España, un médico de familia necesitaría más de un mes al año a tiempo completo para poner en marcha estas recomendaciones. Podríamos acabar con una frase de la propia Salisbury:
«Cuando trabajas como médico de cabecera, mucha gente parece tener ideas brillantes sobre lo que deberías hacer para mejorar la salud de tus pacientes. El problema es que solo se dispone de un número limitado de horas a la semana».
Helen Salisbury: Opportunity costs and the time needed to treat
Que las campañas de cribado, protocolos, guías de práctica clínica y otros documentos que pretenden ordenar nuestro trabajo fueran más realistas es un deseo que compartimos con Helen Salisbury. Añadir el tiempo necesario para tratar cada nuevo proyecto sería una excelente forma de comenzar. También sería recomendable que los médicos de familia asistenciales participen o lideren cualquier propuesta que se pretenda implantar en AP
El hospital de los dormidos
Desde antiguo las casas de lenocinio de Tomelloso, tienen justa fama en la comarca delimitada por los pueblos vecinos, saltando incluso los limites provinciales. Sin embargo, no fueron universales hasta que dos grandes autores de la tierra, las inmortalizaron en sendas novelas. Félix Grande con la Balada del abuelo Palancas y Francisco Garcia Pavón con el Hospital de los dormidos, una hilarante narración sobre el último caso de Plinio, jefe de la GMT (Guardia Municipal de Tomelloso) y su fiel amigo, el veterinario, Don Lotario. En el hospital de los dormidos, Plinio, tiene que enfrentase a una curiosa epidemia, la aparición en diversos lugares de la comarca de hombres maduros profundamente dormidos que nadie era capaz de despertar. Cuando por fin se despabilaban, ninguno de ellos recordaba lo que les ha pasado. Con pocas pistas, algo de intriga, mucho ingenio y bastante humor, estos detectives manchegos desvelaban el misterio en una historia realista de tintes fantásticos que merece la pena leer
Los sueños del opio
Las primeras pesquisas en el caso de los dormidos de Tomelloso se inclinaron por el uso de estupefacientes opiáceos; aunque rápidamente Plinio la desechó, al comprobar que los dormidos, aparecieron con buena compostura, peinados con fijador y cara de mucho gusto. Salvo la resaca de olvido sobre lo que les había pasado; se diría que estos dormidos estaban soñando y felices. No se contempló, pero podría haber sido, un problema de iatrogenia; los analgésicos opiáceos, menores y mayores, se utilizan con frecuencia para el dolor lumbar y cervical agudo, a pesar de que los datos de su eficacia son escasos. En una reciente monografía “throw away” sobre dolor cervical y lumbar agudo se exponía que el papel de los opiáceos era controvertido; aun así, se recomendaba en cierto grupo de pacientes y con ciertas precauciones y se explicaban de manera resumidas sus características……….. …….
Sigue en Bravo Toledo R. El hospital de los dormidos. AMF 2023;19(8):488-490
Los cambios recientes en las directrices internacionales sobre el asma podrían estar influidos por conflictos de intereses de la industria farmacéutica
Editorial traducido de American Family Physicians Am Fam Physician. 2023;107(4):342-343 por Steven R.Brown
Como se destaca en el número de este mes de American Family Physician, las recomendaciones para el tratamiento del asma han cambiado recientemente. Las directrices de la Iniciativa Global para el Asma (GINA, por sus siglas en inglés) recomiendan ahora la combinación de un corticosteroide inhalado (CSI) y formoterol como el tratamiento preferido a demanda para el asma en adultos y adolescentes mayores de 12 años. El Programa Nacional de Educación y Prevención del Asma (National Asthma Education and Prevention Program, NAEPP) adopta un enfoque diferente y sugiere una estrategia combinada de rescate a demanda en pacientes con síntomas adicionales. Este enfoque de tratamiento se denomina terapia única de mantenimiento y alivio (SMART, por sus siglas en inglés). Estas recomendaciones y los ensayos controlados aleatorizados (ECA) de SMART estuvieron muy influidos por la industria farmacéutica.
Los doctores Raymond, Peterson y Coulter afirman que «la mayoría de los ECA que evaluaron el SMART utilizaron budesonida/formoterol (Symbicort) «. La budesonida/formoterol es comercializada por Astra-Zeneca bajo la marca Symbicort en Estados Unidos. AstraZeneca informó de más de 2.500 millones de dólares en ventas de Symbicort en todo el mundo en 2021.
La junta directiva de GINA y los miembros del comité científico tienen importantes conflictos de intereses financieros. Doce de los 17 miembros, incluidos ambos presidentes, han recibido honorarios personales de AstraZeneca. La guía de la NAEPP tiene menos miembros con conflictos de intereses similares, y los miembros con conflictos de intereses se recusan de las discusiones sobre temas relacionados. Esta diferencia se alinea con la forma en que SMART se presenta en las guías, en GINA recomendando SMART como la opción preferida, mientras que la NAEPP recomienda incluir SMART como el enfoque preferido para un subconjunto más pequeño de pacientes.
La base de investigación utilizada para crear estas directrices está sustancialmente influenciada por la industria. Una revisión Cochrane de 2021 evaluó un único inhalador combinado (agonista beta2 de acción rápida más un cortiocide inahalado) utilizado como tratamiento de rescate en personas con asma leve. La revisión encontró seis estudios y utilizó cinco para el metaanálisis. Cuatro de los estudios fueron financiados por AstraZeneca, y algunos autores de los estudios eran empleados de AstraZeneca. Otros autores recibieron pagos personales de AstraZeneca.
Una revisión sistemática de 2018 de SMART para el asma persistente encontró 16 ECA, y 15 de ellos evaluaron SMART como terapia combinada con budesonida y formoterol en un inhalador de polvo seco Catorce de los 15 estudios fueron financiados por AstraZeneca, tenían un empleado de AstraZeneca como coautor, o tenían autores que recibieron honorarios u honorarios de Astra-Zeneca.12-27 Muchos de los estudios tienen un riesgo de sesgo alto o poco claro, especialmente en el cegamiento de los participantes y la evaluación de los resultados y en la notificación selectiva.
Los conflictos de intereses pueden influir en las decisiones sanitarias. La influencia de la industria puede dar lugar a recomendaciones más favorables en las guías. La mayoría de los promotores de guías siguen permitiendo conflictos de intereses y muchas no siguen las recomendaciones sobre conflictos de intereses de la Academia Nacional de Medicina (antes Instituto de Medicina) para la creación de guías. La Academia Nacional de Medicina recomienda que los miembros del grupo de desarrollo de guías no tengan conflictos de intereses siempre que sea posible, que los miembros con conflictos de intereses no representen más de una minoría del grupo de desarrollo de guías y que el presidente o los copresidentes no tengan conflictos de intereses. La GINA no sigue estas recomendaciones.
La industria puede influir en el diseño, los resultados y las conclusiones de los ensayos. Los estudios patrocinados por la industria tienen resultados y conclusiones más favorables que los patrocinados por otras fuentes, y los vínculos financieros entre los investigadores principales y la industria se asocian a resultados positivos de los ensayos. La financiación de la industria puede dar lugar a un giro excesivamente positivo a la hora de comunicar los resultados, a que los médicos elijan comparadores inferiores y a que los programas de investigación estén impulsados comercialmente. La investigación financiada por organizaciones gubernamentales puede dar lugar a resultados menos sesgados. Sin embargo, la industria farmacéutica participa en una gran proporción de publicaciones en revistas de alto impacto.
La elección de la medicación de rescate en pacientes con asma afecta a los resultados sanitarios y a los costes de la asistencia sanitaria. Nuestros colegas y pacientes deberían poder tomar esta decisión con directrices y ECA que no estén indebidamente influidos por la industria.