Categoría: Enfermedades infecciosas
PDFs
Nirsevimab (Beyfortus®)
Por Juan Gérvas, Doctor en Medicina, médico general jubilado, ex-profesor de salud pública, Equipo CESCA, Madrid, España. jjgervas@gmail.com
Actualizado a 20 de septiembre de 2024, punto 6
Inyectar “nirsevimab” (Beyfortus ), un anticuerpo monoclonal, a recién nacidos y bebés para, preventivamente, evitar ingresos por bronquiolitis (por virus sincitial respiratorio)?
¡Pero si estos ingresos hospitalarios son pediatra-dependientes y Beyfortus no compensa beneficios con daños!
1. En mi pueblo
Cuando era médico rural, durante la semana los niños tenían catarro “que le había bajado” pero si no se había pasado la infección y seguían tosiendo, el viernes tenían bronquiolitis por virus sincitial respiratorio porque sabía que ese era el diagnóstico inevitable si la familia llevaba el bebé a urgencias al hospital.
De paso advertía: “Si lo lleváis a urgencias del hospital, para la bronquiolitis no hay tratamiento específico: no sirve adrenalina, ni antibióticos, ni corticoides, ni antitusivos, ni salbutamol, ni suelo salino hipertónico nebulizado, etc.”
Y “Lamentablemente, si vais a urgencias del hospital, el ingreso depende del pediatra que lo vea. Los hay que ponen la etiqueta a todos los niños para justificar su ingreso y los hay raros y sensatos que apenas ingresan con el diagnóstico de bronquiolitis”.
Y “Lo más importante, sigue dando el pecho que eso sí que evita bronquiolitis, neumonías, otitis y los ingresos y la mortalidad”.
Insistía en la lactancia al pecho porque se asocia a menos neumonías e infecciones en general de vías respiratorias bajas, menor mortalidad y también menos otitis media graves. El riesgo de hospitalización por infecciones de las vías respiratorias bajas como bronquiolitis en el primer año se reduce un 72% si los lactantes son amamantados exclusivamente durante más de 4 meses
Por cierto, justo el ingreso en el hospital de los bebés con la etiqueta de bronquiolitis conlleva en muchos casos la interrupción de la lactancia materna
2. En España, la bronquiolitis es una vergüenza
En España “bronquiolitis” es un diagnóstico que justifica ingresos con una variabilidad asombrosa, según zona geográfica.
Tenemos áreas sanitarias como Navalmoral de la Mata (en Cáceres) con 60 ingresos de bronquiolitis por 10.000 niños (en el año 2018). Al lado está Plasencia, con 443.
En Murcia, en la Vega Media del Segura los ingresos son 112 por 10.000 niños, y al lado Yecla-Jumilla tiene 800. En Lérida, en Pallars 917 ingresos, y al lado Alt Urgell 256.
[Por cierto, eche un ojo a este Atlas de Variaciones en Hospitalizaciones Pediátricas y localice su zona geográfica para hacerse idea de qué pie cojean sus pediatras].
No se ingresa por gravedad de la bronquiolitis, sino por los hábitos de los pediatras que trabajan dónde vive el bebé.
Como bien escribió un pediatra sensato, “La bronquiolitis es una vergüenza para la Pediatría”.
Se emplea todo medicamento que no se debe emplear ya que falla la ciencia, la ética y la profesionalidad. Además, se toman decisiones erróneas y dañinas con métodos diagnósticos como oximetría y radiografía de tórax, véase por ejemplo:
¿Hemos de poner suero salino hipertónico a los lactantes con bronquiolitis en Urgencias Pediátricas?
Manejo de la bronquiolitis aguda en atención primaria: análisis de variabilidad e idoneidad (proyecto aBREVIADo)
Effect of Oximetry on Hospitalization in BronchiolitisA Randomized Clinical Trial
Avoid doing chest x rays in infants with typical bronchiolitis
Por cierto, la mortalidad por bronquiolitis en España y los países desarrollados es prácticamente inexistente, aunque la propaganda del anticuerpo se base en que [el virus sincitial respiratorio] “es la segunda causa de muerte en el mundo en menores de un año”
3. “Nirsevimab” (Beyfortus)
Los anticuerpos monoclonales son medicamentos agresivos y caros («los medicamentos que llevan a los médicos a congresos más lejanos y lujosos»), que pueden tener graves efectos adversos. Entre ellos: reactivación de infecciones, enfermedad tiroidea, lupus eritematoso, dermatitis, cánceres, leucoencefalopatía, etc.
Beyfortus (nirsevimab) es un anticuerpo monoclonal humano de inmunoglobulina G1 kappa (IgG1κ) producido en células de ovario de hámster chino (CHO) mediante tecnología de ADN recombinante. De hecho, aunque en el ensayo clínico para prevenir los ingresos por bronquiolitis no hubo efectos adversos importantes, en la Ficha Técnica y en el prospecto de Beyfortus se advierte de que: «Este medicamento está sujeto a seguimiento adicional, lo que agilizará la detección de nueva información sobre su seguridad«
4. ¿Tenemos ya suficiente información para hacer la recomendación de introducir Beyfortus (nirsevimab)?
No
Unos pediatras sensatos revisaron la literatura y concluyeron
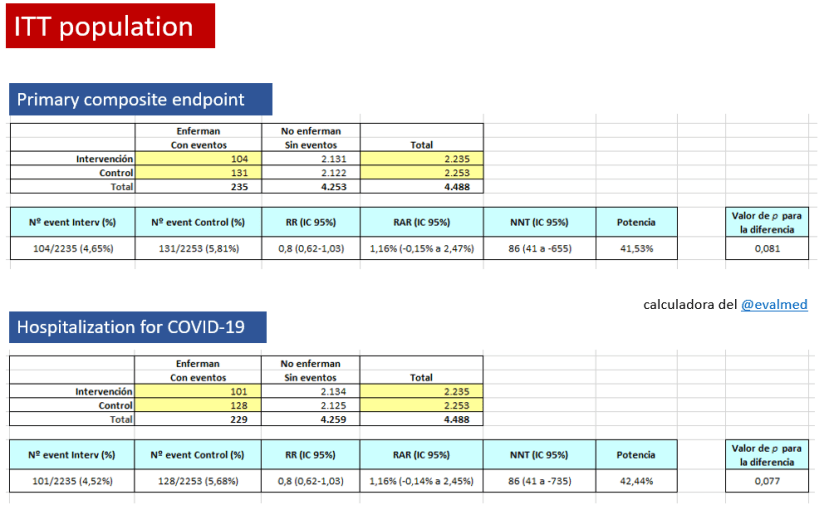
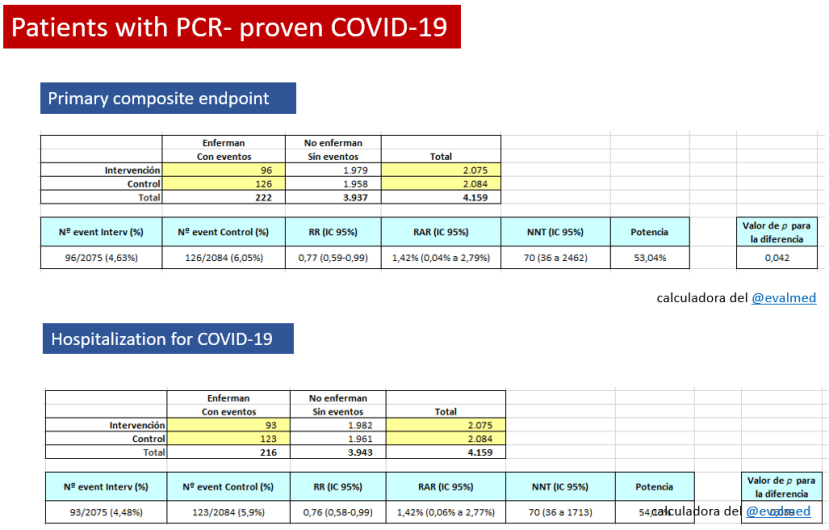
Así mismo, la evaluación con el método GRADE del ensayo clínico que “justifica” su venta (MELODY) concluyó que: “No se encontraron diferencias estadísticamente significativas entre ambos grupos [placebo y tratado], durante 150 días de seguimiento, en las variables:
1) Hospitalización, con prueba positiva a virus respiratorio sincitial, y
2) Hospitalización por todas las enfermedades respiratorias de cualquier causa»
Conviene tener en cuenta, también, la presión selectiva del medicamento sobre el virus. Es decir, la selección por el uso de nirsevimab de variedades del virus sincitial con mutaciones que le hagan resistente.
5. La tesitura de las familias españolas este otoño-invierno: “Si el pediatra sabe que no hemos inyectado al bebé con Beyfortus (nirsevimab), seguro que le diagnostica bronquiolitis y en urgencias lo ingresan por lo mismo”
Efectivamente, esa es la cuestión, que en muchos casos el ingreso por infección por virus sincitial respiratorio, bronquiolitis, es un “diagnóstico a posteriori” (se emplea para etiquetar justificar acciones sin ciencia ni ética). El diagnóstico va detrás de la decisión clínica, una irracionalidad frecuente por más que sea increíble. Como el ingreso por bronquiolitis es pediatra-dependiente, los bebés no inyectados con el anticuerpo monoclonal serán ingresados con más frecuencia que los inyectados. Es un sesgo de confirmación (todo lo que vemos parece confirmar lo que pensamos).
¡Pobres familias que tendrán que aceptar la inyección de Beyfortus (nirsevimab) a sabiendas de su negativo balance daños-beneficios!
6. HARMONIE
Actualización del 20 de septiembre de 2024
Se publicó el 27 de diciembre de 2023 un nuevo ensayo clínico, el HARMONIE, con bebés sanos, no enmascarado (los médicos y familiares sabían si el bebé había recibido la inyección del anticuerpo o de un placebo) y financiado por las industrias farmacéuticas (Sanofi y AstraZeneca), sin muertes. En un estudio previo, enmascarado, MELODY hubo cuatro bebés muertos entre los inyectados con el anticuerpo pero los investigadores consideraron que las muertes no tenían relación con el medicamento. Las cuatro muertes se produjeron en los días 140, 143, 286 y 338 tras la administración de nirsevimab. El análisis de los resultados de HARMONIE con el método GRADE revela un impacto ridículo pues se requiere inyectar de 171 a 1.334 bebés para evitar una hospitalización grave, y se logran 0,1 días añadidos de supervivencia libre de eventos.
Efectos adversos
A fecha de 15 de septiembre de 2024 se habían notificado 297 casos de sospechas de reacciones adversas a Beyfortus (nirsevimab) en EudraVigilance (el sistema europeo para declaración de sospechas de reacciones adversas), provenientes de Francia y España, la mayoría de ellas graves
Galicia
Se han publicado numerosos estudios observacionales (en la práctica clínica) sobre los resultados de las “campañas” de inmunización universal a los bebés con Beyfortus (nirsevimab) siendo particularmente importante el texto con los datos de Galicia, una de las primeras regiones del mundo en implantarla con carácter universal y gratuito. Los resultados son, aparentemente, muy favorables.
Sin embargo, el análisis GRADE de la efectividad del nirsevimab en bronquiolitis en Galicia demuestra que los bebés inmunizados ingresan con más gravedad lo que les lleva a más estancia en cuidados intensivos a los «inmunizados». De hecho, no hay diferencias entre inmunizados y no inmunizados respecto a “Hospitalización por Enfermedad Grave del TRI (tracto respiratorio inferior) relacionada con VRS (virus respiratorio sincitial)”, “sin/con ventilación mecánica invasiva Hospitalización por Enfermedad NO-Grave o Grave del TRI relacionada con VRS”. Hay un resultado dudoso favorable a favor de nirsevimab respecto a “Hospitalización por Enfermedad Grave del TRI relacionada con VRS, con aporte de oxígeno, y hay resultados en contra de nirsevimab respecto a “Hospitalización por Enfermedad Grave del TRI relacionada con VRS, que pasaron a cuidados intensivos”.
El estudio tuvo dos importantes sesgos: 1/ inmunizados, nirsevimab, más sanos 2/ de confirmación/expectativa
MedCheck
El Instituto de Farmacovigilancia de Japón ha revisado el uso de nirsevimab, por haberse introducido en su país. Su conclusión es la de no utilizar nirsevimab (Beyfortus®) para la prevención de la infección por virus sincitial respiratorio, para prevenir ingresos por bronquiolitis pues en el ensayo clínico MELODY disminuyó las hospitalizaciones pero incrementó las muertes. los estudios observacionales, todos muy favorables, tienen al menos tres importantes sesgos, de: 1/ niño sano, 2/ confirmación y 3/ clasificación
CONCLUSIÓN
Por todo lo expuesto, por favor, si a lo largo del año tras la inyección hay ingreso en UCI, muerte o cualquier otra sospecha de reacción adversa no deje de declararla (lo pueden hacer profesionales y legos)
Paxlovid, ¿Otro Tamiflu?
EPIC-HR: Algunos datos decepcionantes sobre Paxlovid
Traducido del original de Morgenstern, J. EPIC-HR: Some underwhelming data on Paxlovid. First10EM, April 12, 2022. Disponible en : https://doi.org/10.51684/FIRS.127210
Mi inicial actualización sobre la evidencia para Paxlovid (nirmatrelvir/ritonavir) no contenía exactamente ninguna evidencia, porque no se había publicado nada, a pesar de las recomendaciones en ese momento de múltiples organizaciones. Lamentablemente, dos años después de la pandemia, una gran parte de la comunidad médica todavía parece dispuesta a actuar basándose únicamente en los comunicados de prensa de las compañías farmacéuticas. El ensayo EPIC-HR ya ha sido publicado, por lo que al menos podemos discutir la ciencia, que desafortunadamente es un pequeño desastre. Al final del día, no estoy más seguro de que Paxlovid realmente ayude de lo que estaba antes de que se publicara este ensayo.
El artículo
Hammond J, Leister-Tebbe H, Gardner A, Abreu P, Bao W, Wisemandle W, Baniecki M, Hendrick VM, Damle B, Simón-Campos A, Pypstra R, Rusnak JM; EPIC-HR Investigators. Oral Nirmatrelvir for High-Risk, Nonhospitalized Adults with Covid-19. N Engl J Med. 2022 Feb 16:NEJMoa2118542. doi: 10.1056/NEJMoa2118542.
Métodos
Se trata de un ECA doble ciego controlado con placebo de fase 2/3.
Pacientes
Pacientes adultos con COVID-19 confirmado y sintomático, dentro de los 5 días posteriores al inicio de los síntomas, y al menos una característica de alto riesgo de progresión a enfermedad grave.
Exclusiones: vacunación COVID, infección previa por COVID, necesidad anticipada de hospitalización dentro de los 2 días, recepción de plasma convaleciente.
Intervención
Paxlovid (nirmatrelvir más ritonavir 300mg/100mg) por vía oral cada 12 horas durante 5 días.
Comparación
Placebo.
Outcome
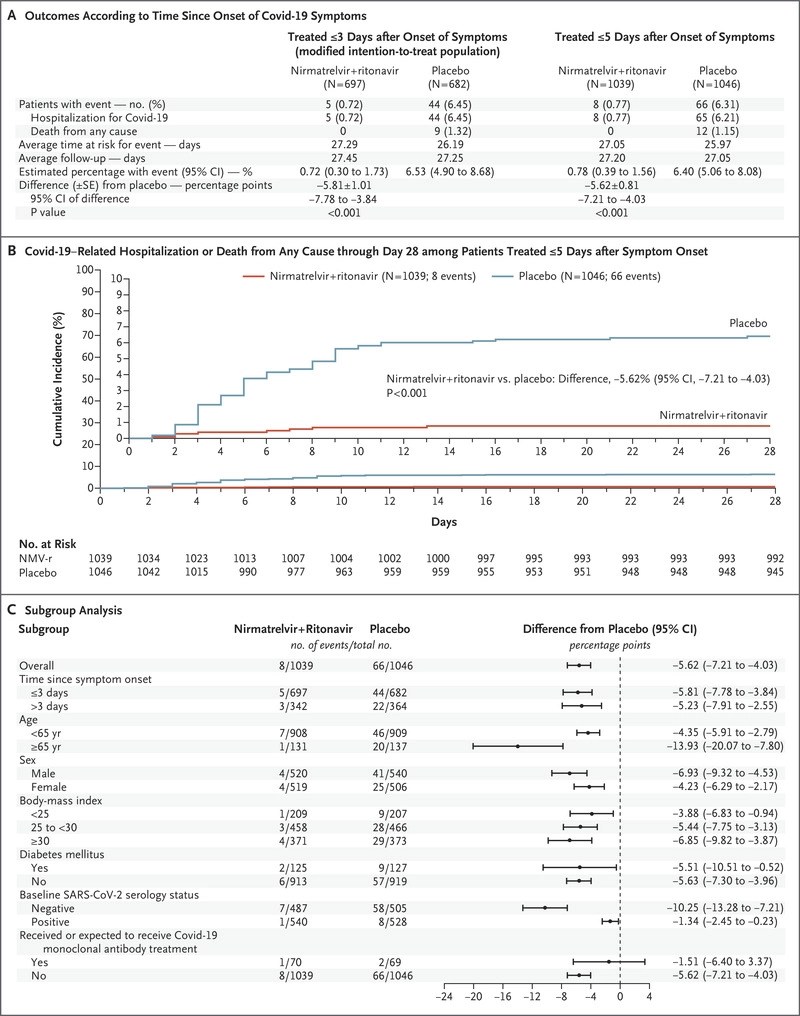
El resultado primario fue una variable compuesta de mortalidad por todas las causas y hospitalización específica por la enfermedad a los 28 días. Utilizaron un análisis modificado de intención de tratar que solo incluyó a pacientes que recibieron el medicamento dentro de los 3 días posteriores al inicio de los síntomas, a pesar de sus criterios de inclusión.
Resultados
Se recluto a 2246 (de 3000 pacientes previstos). La mediana de edad fue de 46 años, el 51% eran hombres, el 80% tenían un IMC superior a 25, el 39% eran fumadores y el 33% tenían hipertensión. El 66% dentro de los 3 días posteriores al inicio de los síntomas.
Para su resultado primario compuesto de hospitalización por COVID-19 o muerte, hubo una reducción significativa con el tratamiento (0,7% vs 6,5%). Los resultados son similares en su análisis secundario que analiza a todos los pacientes (hasta 5 días después del inicio de los síntomas): 0.8% vs 6.3%.
No presentan datos sobre las cifras generales de mortalidad. Hubo 0 muertes en el grupo de tratamiento y 9 (1,3%) en el grupo de placebo.
No presentan números globales absolutos de hospitalización
No hay una diferencia en los eventos adversos informados, pero cuando los eventos adversos están ocurriendo en el 25% de ambos grupos, y puede ser difícil detectar una señal de daño de un agente experimental novedoso más pequeña.
Mis pensamientos
A pesar de que este es un ECA doble ciego con resultados prometedores que entusiasman a muchas personas, este ensayo tiene muchos problemas que me dejan muy inseguro sobre los resultados.
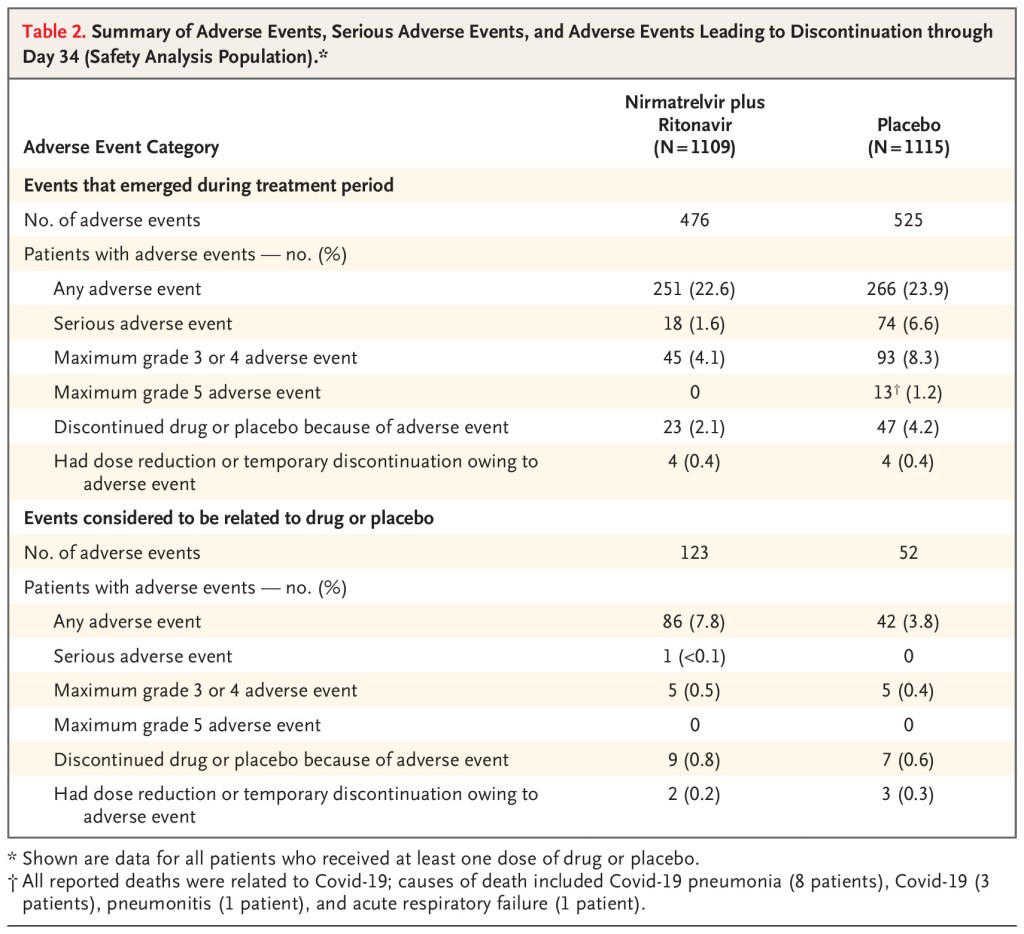
Este ensayo está completamente dirigido por Pfizer. El primer autor, el autor senior y muchos de los otros autores son empleados de Pfizer. Por lo tanto, hay un conflicto de intereses masivo que debe ser considerado. Como discuto en mi bibliografía de EBM, los estudios patrocinados por la industria (por no hablar de si son diseñados y ejecutados) tienen muchas más probabilidades de encontrar resultados positivos para sus propios productos. Existe evidencia empírica de que estos estudios de la industria son sesgados o tramposos. (Por ejemplo, Lexchin 2003) Por lo tanto, siempre debemos rebajar nuestra confianza en los estudios con conflictos de intereses tan obvios. Si, sin el conflicto de intereses, leyó este estudio y pensó que había un 60% de posibilidades de que Paxlovid funcione, el conflicto de intereses significa que probablemente necesite reducir esa estimación a menos del 40%, y tal vez mucho más. (Por supuesto, esos números están completamente inventados). La replicación siempre es esencial en medicina, pero mucho más cuando la persona que dirige el ensayo también está tratando de venderle algo.
Ha sido un problema recurrente en la investigación de COVID, pero este ensayo utiliza el resultado increíblemente sesgado y completamente irrelevante de las «hospitalizaciones relacionadas con COVID-19». Esto transforma un resultado relativamente objetivo en uno completamente subjetivo. Significa que los pacientes pueden ser admitidos en el hospital por reacciones graves a los medicamentos, y simplemente ser ignorados. Y significa que el manuscrito nos proporciona un número sin sentido. No nos dice cuántas personas fueron admitidas en el hospital, que es el resultado que realmente les importa a los médicos y pacientes. Solo nos dice el subconjunto de admisiones que pensaron que se debían a COVID (que todos sabemos que es increíblemente difícil de distinguir). Encuentro esto especialmente problemático en este ensayo, porque ni siquiera presentan los números de hospitalización por todas las causas. (ni siquiera enumeran los números reales de hospitalización en el suplemento). No hay forma de saber a partir de este manuscrito si paxlovid disminuyó las hospitalizaciones totales, que es el único supuesto beneficio. (Para el caso, basado en esta publicación, es muy posible que Paxlovid realmente aumente las hospitalizaciones. Con base en el número de «hospitalizaciones relacionadas con COVID» y el número de eventos adversos enumerados, dudo que esto sea un problema, pero simplemente no hay forma de saberlo).
En comparación con el resultado completamente irrelevante, subjetivo y sesgado de la hospitalización específica de la enfermedad, la reducción del 1,3% en la mortalidad definitivamente sería clínicamente importante. No entiendo por qué no presentan estadísticas para este hallazgo. (Cuando conecto los números a una calculadora en línea, obtengo un valor de p de 0.002 para este resultado). En mi opinión, este número es realmente la única parte prometedora del manuscrito publicado. Las otras fuentes de sesgo aún limitan mi certeza, y solo se aplica a un grupo muy selecto de pacientes que en su mayoría no se parecen a los pacientes que estoy viendo, pero el beneficio potencial de mortalidad es un hallazgo que vale la pena perseguir en futuras investigaciones.
Utilizaron un análisis modificado de intención de tratar que solo incluyó a pacientes que recibieron el medicamento dentro de los 3 días posteriores al inicio de los síntomas, a pesar de incluir pacientes hasta 5 días después del inicio de los síntomas. Su plan estadístico no se describe en ninguna parte del registro del ensayo, y realmente no explican por qué limitaron su análisis estadístico a los pacientes dentro de los 3 días posteriores a los síntomas a pesar de incluir a los pacientes a 5 días. Nunca he visto un estudio ajustar sus criterios de inclusión dentro de su análisis estadístico de esa manera, y en un estudio dirigido por la industria, me preocupa el potencial p-hacking..
El ensayo se detuvo temprano, inscribiendo a 2246 de los 3000 pacientes planificados. (el número se hace aún más pequeño, porque solo incluyeron a 1379 pacientes en su intención modificada de tratar el análisis). Se detuvieron en un análisis intermedio planificado, pero la terminación anticipada significa que es probable que el beneficio se sobreestime.
Hay una serie de resultados secundarios enumerados en el registro del ensayo, como la duración de los síntomas, la gravedad de los síntomas, la duración de la estancia hospitalaria y la duración de la estancia en la UCI, que no se enumeran en el manuscrito, que es una forma de sesgo de publicación. (Teniendo en cuenta que Pfizer es quien escribe estos resultados, puede apostar que estos resultados se habrían enumerado si hubieran hecho que Paxlovid se viera bien).
Como discuto en el largo interludio filosófico del artículo de budesonida, debemos tener en cuenta la probabilidad previa a la prueba al evaluar nuevos estudios. Durante la pandemia, hemos arrojado tantos productos químicos diferentes como COVID-19, que debemos esperar que una serie de estudios sean positivos solo por casualidad. (El siguiente gráfico de una publicación reciente en Nature da una buena idea de la baja probabilidad previa a la prueba requerida para cualquier agente individual). Por lo tanto, un solo estudio positivo nunca será completamente convincente. Cuando se agrega el hecho de que este es un estudio dirigido por la industria con un resultado primario que es inherentemente problemático, creo que hay menos de un 50% de posibilidades de que estos hallazgos se repliquen en investigaciones independientes de alta calidad.
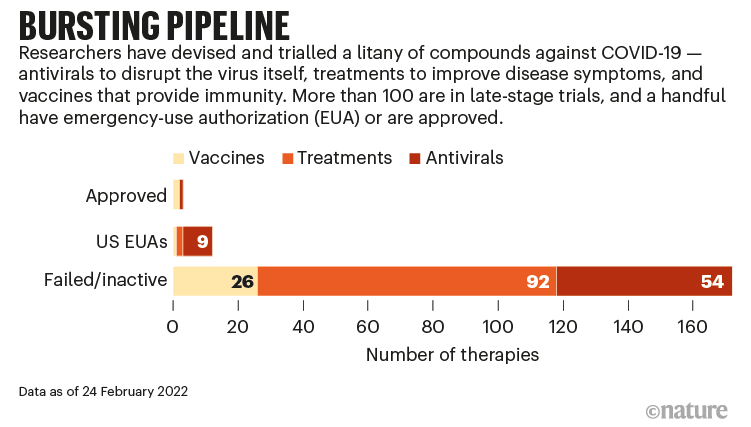
Imagine modified from: https://www.nature.com/articles/d41586-022-00562-0
En última instancia, simplemente no estoy seguro de qué hacer con estos datos. Fuera de una pandemia, creo que está muy claro que no recomendaríamos este medicamento en este momento, y en su lugar exigiríamos más evidencia. Un ensayo de la industria con tantos problemas simplemente no es suficiente para sostener la práctica de manera segura. Sin embargo, la pandemia puede cambiar las matemáticas, y el hallazgo de mortalidad podría ser importante. (Honestamente, no sé si la pandemia debería cambiar nuestras decisiones. Me preocupa abandonar nuestros principios básicos de MBE. Si estamos usando diferentes cálculos durante la pandemia, creo que es esencial que lo dejemos completamente claro, porque de lo contrario estas prácticas se afianzarán para siempre, incluso cuando la pandemia finalmente haya terminado).
Teniendo en cuenta la alta probabilidad de que futuras investigaciones independientes refuten estos hallazgos, debemos tener mucho cuidado al decidir quién debe recibir este medicamento. Si quisieras argumentar que no deberíamos prescribirlo en absoluto, probablemente no se necesitaría mucho para convencerme de que tienes razón. Sin embargo, suponiendo que lo vamos a prescribir en base a estos resultados inciertos pero prometedores, la incertidumbre significativa significa que realmente deberíamos limitar las prescripciones a la población en la que se estudió. Los datos no parecen lo suficientemente fuertes como para extrapolarlos a otras poblaciones no estudiadas. Por lo tanto, hasta que se publiquen más estudios, creo que los únicos pacientes que deben considerarse para paxlovid son adultos no vacunados con COVID-19 confirmado, dentro de los 5 días posteriores al inicio de los síntomas y con al menos un criterio de alto riesgo para la progresión a COVID-19 grave.
Hay un segundo ECA que se ha informado a través de un comunicado de prensa. Basado en el registro del ensayo, el ensayo EPIC-SR analizó a pacientes de riesgo estándar y se centró en la resolución de los síntomas en lugar de los resultados duros. (Suena como Tamiflu.) Probablemente lo cubriré cuando se publique, pero basándome en el hecho de que es esencialmente un espejo de este estudio, dirigido por Pfizer, espero que muchos de los problemas sean los mismos.
(Creo que haríamos bien en recordar cuánto dinero se gastó durante el H1N1 en el «medicamento milagroso» Tamiflu, y qué tan bien resultó).
En conclusión
Teniendo en cuenta el conflicto de intereses financieros y las múltiples fuentes significativas de sesgo, creo que se trata de evidencia de baja calidad. El único beneficio reclamado es un resultado sesgado, subjetivo y completamente no orientado al paciente. Fuera de una pandemia, definitivamente no recetaría Paxlovid. Si cree que esta evidencia es lo suficientemente fuerte como para justificar el tratamiento dependerá mucho de cuánto piense que una pandemia cambia las reglas de la medicina basada en la evidencia.
Referencias
Hammond J, Leister-Tebbe H, Gardner A, Abreu P, Bao W, Wisemandle W, Baniecki M, Hendrick VM, Damle B, Simón-Campos A, Pypstra R, Rusnak JM; EPIC-HR Investigators. Oral Nirmatrelvir for High-Risk, Nonhospitalized Adults with Covid-19. N Engl J Med. 2022 Feb 16:NEJMoa2118542. doi: 10.1056/NEJMoa2118542. Epub ahead of print. PMID: 35172054
Lexchin J, Bero LA, Djulbegovic B, Clark O. Pharmaceutical industry sponsorship and research outcome and quality: systematic review. BMJ. 2003 May 31;326(7400):1167-70. doi: 10.1136/bmj.326.7400.1167. PMID: 12775614
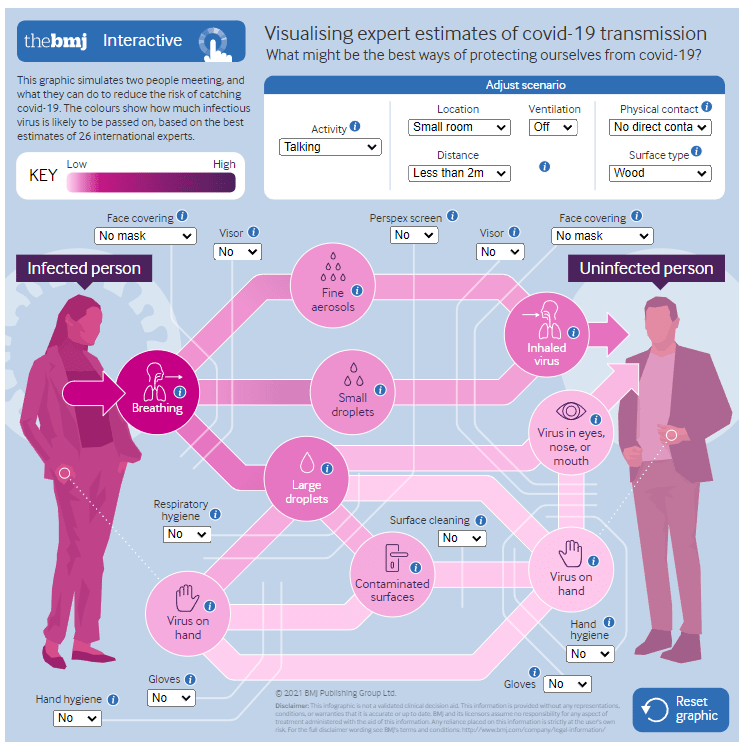
Visualización de rutas de transmisión y mitigación del SARS-CoV-2
Cinco días de ivermectina no disminuyen significativamente la duración de los síntomas en pacientes con COVID-19 leve
traducción no autorizada del POEM: Five days of ivermectin does not significantly decrease the duration of symptoms in patients with mild COVID-19 de Essential Evidence Plus
Pregunta clínica
¿La ivermectina disminuye el tiempo que los síntomas tardan en resolverse en pacientes con COVID-19 leve?
Conclusión
En este estudio, la ivermectina redujo la duración de los síntomas en 2 días en pacientes con COVID-19 leve, pero este resultado no fue estadísticamente significativo
Referencia
Diseño del estudio: Ensayo clínico controlado aleatorizado (doble-cegamiento)
Financiación: Fundación
Entorno: Poblacional
Asignación: cegada
Resumen
Basándose en revisiones sistemáticas de buena calidad, las últimas guías de la Organización Mundial de la Salud (OMS) y la Sociedad Estadounidense de Enfermedades Infecciosas (IDSA) no respaldan el uso de ivermectina en el tratamiento de pacientes con COVID-19.
Este estudio se publicó después del lanzamiento de esas actualizaciones de las guia de febrero de 2021. Los investigadores asignaron al azar adultos sintomáticos ambulatorios con COVID-19 leve confirmado en laboratorio para recibir 5 días de ivermectina (300 μg / kg por día; n = 238) o placebo (n = 238). Identificaron a los participantes de la base de datos electrónica del departamento de salud de todos los pacientes con un resultado positivo en la prueba de reacción en cadena de la polimerasa SARS-CoV-2. Hay algo de ruido en la implementación de este estudio. Originalmente fue diseñado para detectar un deterioro de 2 puntos en una escala de gravedad clínica de 8 puntos. Cuando los autores encontraron que la tasa esperada de deterioro era mucho menor de lo anticipado, alteraron el resultado de la duración de los síntomas. Para ello, reclutaron a 400 pacientes, suficiente para detectar una diferencia de 3 días.
Un problema adicional es que entre los 476 pacientes que asignaron al azar, excluyeron a 38 personas en cada grupo debido a un ‘error en el etiquetado’. Las modificaciones posteriores a la aleatorización son fuentes preocupantes de sesgo. Aunque el tiempo hasta la resolución de los síntomas entre los pacientes que analizaron fue de 10 días para el grupo tratado con ivermectina y de 12 días para el grupo tratado con placebo, esta diferencia de 2 días no fue estadísticamente significativa, lo que sugiere una falta de potencia del estudio. Además, los autores informan que solo el 2% de los pacientes tratados con ivermectina y el 3,5% de los pacientes tratados con placebo experimentaron el deterioro de 2 puntos antes mencionado (habían anticipado el 18%). Los investigadores tampoco encontraron diferencias entre los grupos de intervención y el control para otros resultados, como el desarrollo o la duración de la fiebre, aumento de la atención, muerte, visitas a urgencias o teleconsulta. Ninguno de los tratamientos fue bien tolerado: el 77% de los pacientes tratados con ivermectina informaron eventos adversos en comparación con el 81% de los pacientes tratados con placebo. Un total de 7.5% de los pacientes en el grupo tratado con ivermectina y 2.5% en el grupo de placebo interrumpieron el tratamiento debido a un evento adverso; Solo 2 personas en cada grupo de tratamiento experimentaron eventos adversos graves.
Este estudio no debería servir para convencer ni a la OMS ni a la IDSA de que modifiquen sus recomendaciones.
Por Henry C. Barry, MD, MS
Professor
Michigan State University
Gestión remota de COVID-19 utilizando pulsioximetría en el domicilio y asistencia en consulta virtual
Se ha publicado hace dos dias en el BMJ el interesante articulo Remote management of covid-19 using home pulse oximetry and virtual ward support. Fernando Fabiani y el autor de este blog los hemos traducido, esperamos que aceptablemente, y lo ponemos en la red de manera totalmente altruista para nuestros colegas de habla hispana
Esta disponible aquí al igual que la infografía del diagrama de flujo para la toma decisiones en estas situaciones.

Frio en el cuerpo
En las primeras ocasiones que trabaje como medico, consultó una chica joven con claros síntomas de cistitis. Ella lo achaco a un «enfriamiento» más o menos local, durante sus recientes vacaciones. Tal afirmación me produjo sorpresa, ya que nadie me lo había contado durante la carrera. Mi enfermera (sí, hubo una vez que la enfermera y los médicos pasaban consulta juntos) infinitamente más sabia y experimentada que yo me lo aclaró, con la lapidaria frase de que, si fueras mujer lo entenderías.
En esos momentos una búsqueda de la evidencia que soportara tal afirmación fue infructuosa y me tuve que quedar con la sabiduría popular empírica que determinaba que la cistitis casi siempre era precedida de un “enfriamiento”. Años más tarde y de forma casual encontré un artículo realizado por médicos generales noruegos con el sugestivo título de Infección sintomática del tracto urinario inferior inducida por el enfriamiento de los pies. Un ensayo clínico controlado. En este estudio controlado abierto y no aleatorio se incluyeron veintinueve mujeres sanas, con antecedentes de tres o más episodios sintomáticos de infección urinaria durante el año previo, a las que sumergió las piernas y pies en agua cada vez más fría durante 30 minutos. Tras medir los síntomas y realizar análisis de orina en tira en cada micción durante un período de 72 horas tras el enfriamiento y otro período de registro de igual duración, encontraron que seis mujeres desarrollaron síntomas de infección urinaria baja, con confirmación bacteriológica en cinco de los casos, en comparación con ninguno en el período de control.
La conclusión de los autores es que el enfriamiento de los pies parece provocar una infección urinaria sintomática en mujeres propensas a la cistitis.
En apoyo de esta conclusión, tenemos un estudio de casos y controles que exploró el papel de una serie de factores y comportamientos en el riesgo de tener infecciones urinarias en mujeres entre 40 y 65 años en Michigan e Israel. En este estudio se vio que uno de estos factores, más frecuente entre los casos de ITU que en los controles, era un episodio reciente de manos, pies, espalda o glúteos fríos que durara más de media hora. Los mismos autores, del artículo comentado en primer lugar, dentro de otro estudio de casos y controles encaminado a encontrar posibles factores de riesgo para las infecciones urinarias en mujeres, aparte de la actividad sexual, encontraron con más frecuencia manos, pies y glúteos fríos en los casos que en los controles, con una odds ratio de valor similar al que presentaba, por ejemplo, la retención voluntaria de la orina.
Parece por tanto que los viejos consejos de evitar el enfriamiento o evitar permanecer con el bañador húmedo durante un tiempo prolongado no son tan descabellados y tienen su base en evidencia. ¡Que vale!, que no es para tirar cohetes pero con menos se han iniciado tratamientos para el COVID-19 por ejemplo.
Todo sea por no incrementar el riesgo de cistitis.
Publicado como parte de un articulo en AMF–actualización en medicina de familia
Dedicado a Maldita ciencia.es que en noviembre de 2019 decía: No, no hay evidencias de que andar descalzo (ni el frío, en general) provoque cistitis
¡Que carreron!
La sonora colchicina
por Rafael Bravo @rafabravo y Jesús F. Sierra @quequesierra
Ustedes no son magos, no sean médimagos, no prescriban solo porque pueden y se sientan obligados a crear la ilusión de que están haciendo algo. No traten informes, y recuerden que estan tratando a personas, No pacientes.
Arvind Joshi,, comentario en https://jamanetwork.com/journals/jama/fullarticle/2772072
actualizado a 30/01/2021
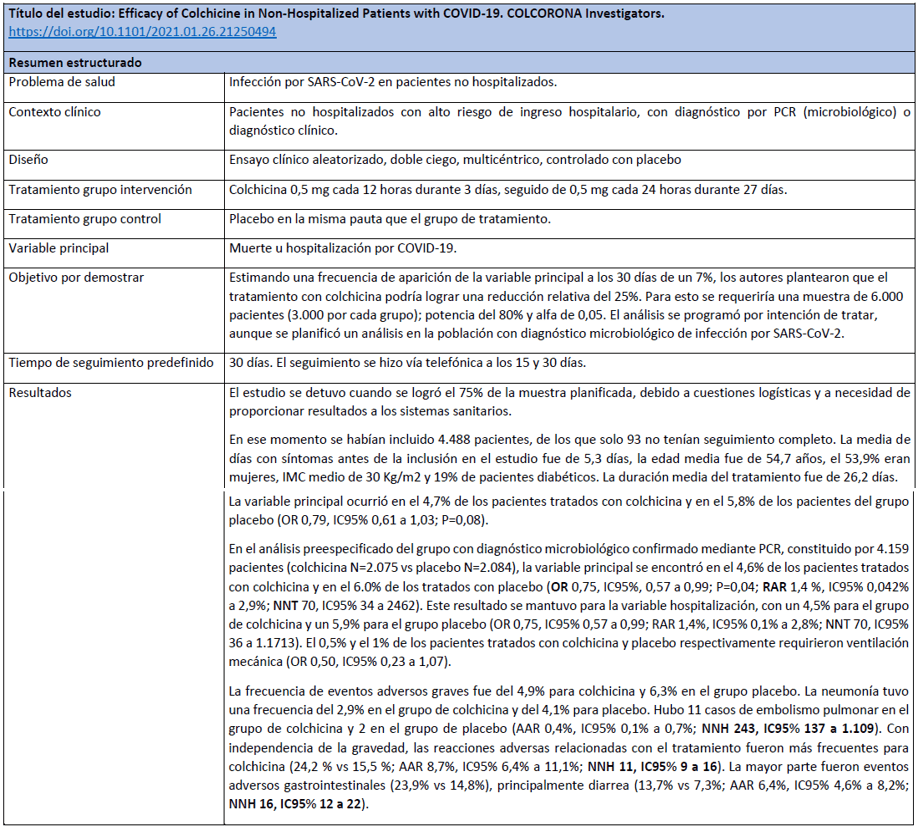
El viernes 22 de enero mediante un comunicado de prensa, el Montreal Heart Institute (MHI) anunció los resultados del ensayo sobre la eficacia de la colchicina en pacientes no hospitalizados con COVID-19 o COLOCORONA. En este comunicado se hacía notar que los resultados (sic) «eran positivos y mostraban que la colchicina es el único medicamento oral eficaz para el tratamiento de pacientes no hospitalizados».
La noticia era esperanzadora, en seguida corrió como la pólvora por las redes sociales, de ahí a los medios de comunicación de masas, prensa y televisión y de ahí al público preocupado, terminando en las consultas de los médicos y en las oficinas de farmacia.
Hemos tenido que esperar cinco días para que se publicaran los resultados completos del estudio, en forma de preprint [¿qué es un preprint], tiempo suficiente para que la noticia de que un fármaco ambulatorio, barato y conocido, era la nueva promesa para evitar las temidas complicaciones del COVID y en una parcela -pacientes ambulatorios sin criterios de ingreso- en el que el único tratamiento se basaba en intervenciones de “bajo nivel”: seguimiento, cuidados de enfermería, atención a las comorbilidades, oxígeno suplementario e hidratación adecuada.
En la relación del balance beneficio/riesgo del tratamiento con colchicina en esta situación, los riesgos son conocidos: es un medicamento de un estrecho margen terapéutico (medicamentos con pequeñas diferencias entre las dosis terapéuticas y tóxicas), no está exento de efectos adversos , necesita ajuste de dosis en relación con la función renal y presenta una cantidad no depreciable de interacciones con otros medicamentos . Estos problemas se acrecentarían en caso de un incremento importante de su uso sin el control médico adecuado.
Los beneficios encontrados no han cumplido con las expectativas creadas. Una lectura crítica del estudio COLCORONA se puede ver en esta entrada previa.
En resumen, el estudio adolece de una falta de validez interna, por el fin prematuro del ensayo, que lo ha condenado a las dudas que genera el tener una muestra insuficiente, y la inclusión de pacientes con diagnóstico clínico no confirmado, en un contexto temporal y asistencial en el que la clínica puede aún no ser claramente definitoria de una infección por SARS-CoV-2. Con estos datos, la fuerza de la información que respalda la indicación del tratamiento es débil.
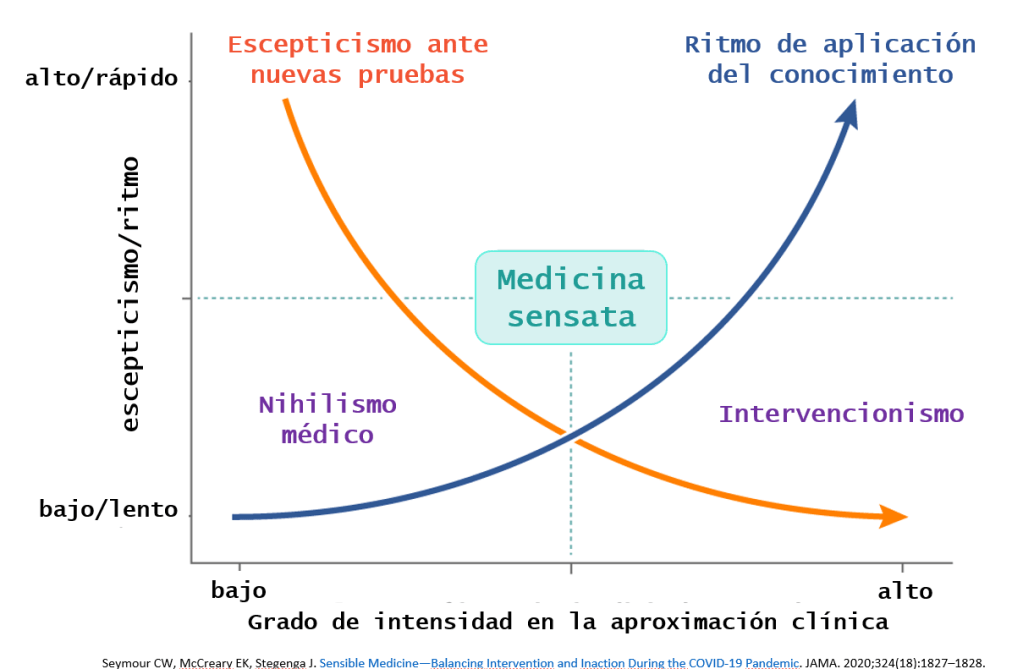
En el mes de octubre del pasado año, Seymour y col nos sorprendían con un lúcido artículo en JAMA titulado como «Medicina sensata: equilibrio de intervención e inacción durante la pandemia COVID-19″
En el exponían un gráfico abogando por una Medicina Sensata alejada tanto del nihilismo médico como del intervencionismo de línea dura. Alejada tanto del impulso de actuar por la ilusión de control que esto proporciona, como de la pasividad del que está seguro de la ineficacia de la mayoría de los medicamentos y la influencia corruptora de los intereses económicos y de otro tipo. En el medio hay un enfoque prudente, que reconoce que algunas intervenciones son efectivas, pero quizás, la confianza debería moderarse. Con la medicina sensata, la aplicación del conocimiento en la atención al enfermo se calibra adecuadamente con el rigor y el razonamiento de la evidencia disponible y la gravedad del resultado que se debe evitar.
La pregunta que deberíamos responder antes de plantear el uso de colchicina en pacientes con infección confirmada por SARS-CoV2, pero sin COVID-19 grave es ¿Es la situación de tal gravedad asistencial como para implantar una intervención con solo una nota de prensa al principio, o un preprint con resultados endebles despues?
Seymour nos da, en sus estrategias para practicar una medicina sensata, argumentos suficientes para responder a esa pregunta.
| Estrategias para practicar una medicina sensata |
| 1: La Medicina no es magia |
| 2: Practica la medicina sin hacer (casi) nada |
| 3: Realza la atención ordinaria |
| 4: Céntrate en evidencia de alta calidad |
| 5: Piensa en Bayesiano |
Elija la que quiera, aunque siempre será un debate abierto que habrá que modular en función del contexto en que nos encontremos.
Empiezan los datos en el estudio COLCORONA -Colchicina para pacientes con COVID-19 no hospitalizados-
Versión actualizada y corregida a 30/01/2021
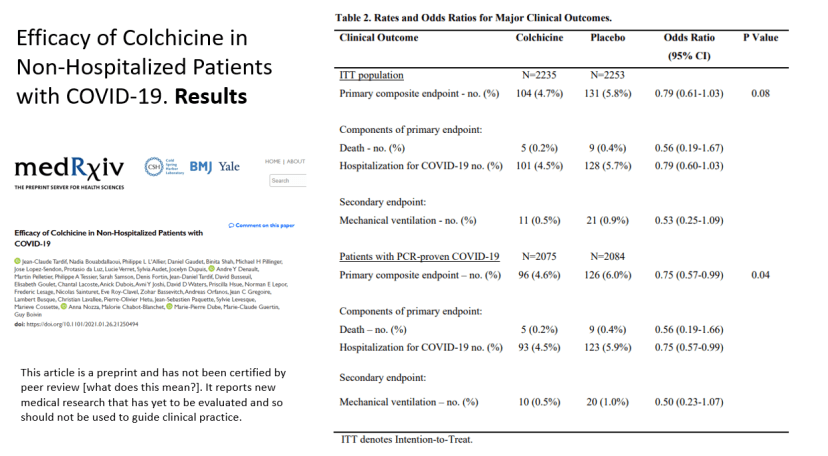
Tras un desafortunado inicio como nota de prensa y su consiguiente difusión oportunista, esta disponible el «pre-print» del estudio COLCORONA o Efficacy of Colchicine in Non-Hospitalized Patients with COVID-19.
Aunque será objeto de comentarios más adelante, publicamos la plantilla de lectura crítica realizada por Jesús F. Sierra @quequesierra, disponible en PDF , en lo que podríamos considerar un pre-post dada la premura con que se ha realizado.
(Confección y figuras por Rafael Bravo, gracias a Jesús F. Sierra por su trabajo en la ficha de lectura crítica y a Rafael Rotaeche, por las oportunas correcciones)
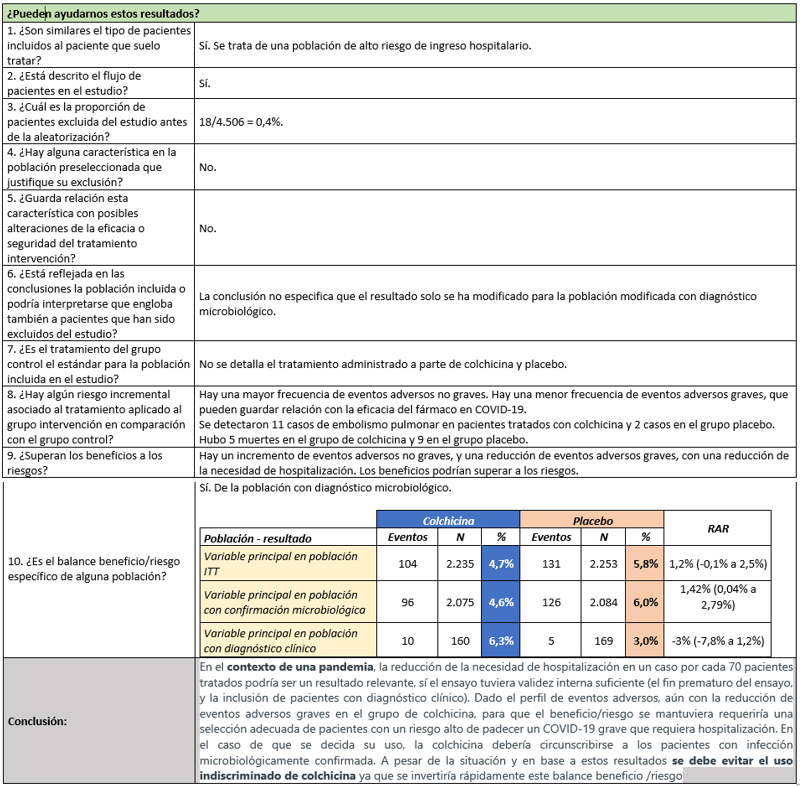
CONCLUSIÓN : En el contexto de una pandemia, la reducción de la necesidad de hospitalización en un caso por cada 70 pacientes tratados podría ser un resultado relevante, sí el ensayo tuviera validez interna suficiente (comprometida por el fin prematuro del ensayo, y la inclusión de pacientes con diagnóstico clínico). Dado el perfil de eventos adversos, aún con la reducción de los graves en el grupo de colchicina, para que el beneficio/riesgo se mantuviera, requeriría una selección adecuada de pacientes con un riesgo alto de padecer COVID-19 grave que requiera hospitalización. En el caso de que se decida su uso, la colchicina debería circunscribirse a los pacientes con infección microbiológicamente confirmada. A pesar de la situación y en base a estos resultados se debe evitar el uso indiscriminado de colchicina ya que se invertiría rápidamente este balance beneficio /riesgo.
Resultados

¿Sobreviven más personas al Covid-19 porque los médicos estamos haciendo menos?
Por Haider Warraich, traducción libre de Are more people surviving Covid-19 because doctors are doing less?
El mes pasado, mientras mis colegas y yo nos ocupamos de la Sra. Smith (no es su nombre real), una mujer de mediana edad hospitalizada con Covid-19, todos los días se sentían como una educación en indefensión aprendida. No importa lo que hiciera nuestro equipo, su infección seguía empeorando. Al principio, estaba respirando solo aire ambiental. Luego, necesitó oxígeno extra que le proporcionara un pequeño tubo colocado debajo de las fosas nasales. Después de eso, necesitó más oxígeno a través de una mascarilla.
Le dimos el medicamento remdesivir, pero no mejoró. Le dimos corticoides en dosis altas, pero no mejoró. Incluso le dimos el cóctel de anticuerpos que recibieron el presidente Trump y muchos de sus aliados de alto nivel, pero ella no mejoró. La fiebre de Smith subió, su respiración empeoró y su ánimo se hundió. Cada vez que llamaba a su esposo, buscaba un lado positivo, pero todo lo que podía compartir era un empeoramiento tras otro.
A pesar de nuestros mejores esfuerzos, fue trasladada a la unidad de cuidados intensivos y conectada a un respirador mecánico que respirara por ella. Poco después tuvo un ataque al corazón y, en cuestión de días, murió.
Los médicos anhelan tener capacidad de actuar, un poder que pueden usar para cambiar el curso de la vida de un paciente que está en picado. Sin embargo, para mí e innumerables médicos, enfermeras y otros, Covid-19 ha sido una lección sombría de humildad. Si bien hemos aprendido mucho sobre esta enfermedad en poco tiempo, todavía no tenemos casi ninguna capacidad para cambiar el destino de los pacientes con infecciones graves de Covid-19.
Al igual que muchas otras infecciones virales, Covid-19 se ha convertido en un cementerio para las intervenciones terapéuticas. La investigación que mi equipo realizó mostró que, durante un lapso de dos meses a principios de este año, los médicos estadounidenses emitieron medio millón de recetas para hidroxicloroquina y la FDA (Administración de Alimentos y Medicamentos), a pesar de no tener evidencia real para su beneficio en Covid-19, la autorizo prematuramente por emergencia, que más tarde revocó debido a las preocupaciones sobre complicaciones cardíacas. Remdesivir, un medicamento antiviral, fue aprobado por la FDA para el tratamiento de Covid-19 en octubre de 2020, a pesar de que los datos que respaldan su uso fueron marginales en el mejor de los casos. Menos de un mes después, la Organización Mundial de la Salud recomendó no utilizarlo.
El plasma recogido de individuos que se recuperaron de Covid-19, otro tratamiento sobredimensionado, resultó ser inútil en pacientes con infecciones moderadas o graves. Incluso los cócteles de anticuerpos, a menudo promocionados como una cura para Covid-19, no han dado resultados favorables: los ensayos clínicos que prueban anticuerpos desarrollados por Regeneron y Eli Lilly entre pacientes hospitalizados con Covid-19 se han detenido debido a que el tratamiento es ineficaz.
Hasta la fecha, la única terapia farmacológica que parece ayudar claramente a los pacientes de Covid-19 en estado crítico es losc orticoides.
Ahora existe la preocupación de que algunos de los medicamentos que estábamos dando a los pacientes de Covid-19 fueran algo más que inútiles, de hecho, podrían haber sido perjudiciales.
Al principio de la pandemia, los médicos señalaron que los pacientes con Covid-19 tenían una propensión a formar coágulos dentro de los vasos sanguíneos que podrían tener consecuencias que alteraban la vida, como causar accidentes cerebrovasculares o embolias pulmonares. Médicos de todo el mundo comenzaron a administrar anticoagulantes a pacientes de Covid-19, y algunas sociedades médicas ofrecieron pautas para el uso agresivo de estos medicamentos. En una encuesta en línea, la mayoría de los médicos indicaron que recetarían anticoagulantes en dosis altas a pacientes de Covid-19 que se cree que tienen un alto riesgo de formación de coágulos sanguíneos.
Sin embargo, cuando los NIH estudiaron los anticoagulantes en un ensayo aleatorizado, no sólo fue inútil el tratamiento, sino que puede haber sido perjudicial para los pacientes con infección grave de Covid-19 al aumentar el sangrado. El ensayo se detuvo recientemente en ese grupo porque no se pudo excluir un «potencial de daño en este subgrupo». Otro ensayo internacional importante de anticoagulantes también detuvo la adscripción de pacientes en estado crítico, aunque la inscripción de pacientes de Covid-19 con enfermedades menos graves continúa, ya que no se ha identificado el riesgo de daño en esos grupos.
Los anticoagulantes están lejos de ser los únicos tratamientos que los médicos han dado a los pacientes de Covid-19 que pueden haber empeorado las cosas. Al principio, muchos médicos indicaron ventilación mecánica de manera agresiva a los pacientes de Covid-19 con niveles bajos de oxígeno, que por otro lado no estaban gravemente enfermos, un enfoque que conlleva riesgos tanto a corto como a largo plazo.
Todos estos resultados negativos me hacen preguntarme si una razón importante por la que las tasas de mortalidad de Covid-19 están disminuyendo puede no ser, porque hemos ampliado las pruebas diagnósticas o estamos haciendo más para combatir la enfermedad, sino porque los médicos están haciendo menos por los pacientes. Un año después de la pandemia, tal vez ahora sepamos más sobre lo que no debemos hacer. Tal vez menos personas están muriendo porque los médicos se ven obligados a ser introspectivos y cuidadosos. Un viejo adagio dice que un buen cirujano puede estar equivocado, pero nunca en duda. Tal vez después de 2020 lo enterremos para siempre.
Un año después de la pandemia, tal vez ahora sepamos más sobre lo que no debemos hacer.
Una de mis tías en Pakistán recientemente enfermó con Covid-19 y fue ingresada en un pequeño hospital. Mi teléfono rápidamente se llenó de fotos de tomografías computarizadas y recetas escritas en Urdu, junto con videos respirando con una máscara de oxígeno mientras estaba sentada con su sushalwar kameez (traje tradicional) en una cama improvisada. Desde el otro lado del mundo, aparte de recomendar corticoides todo lo que podía hacer era dejar mensajes de voz esperanzados. Era muy similar a cómo me sentía mirando en el hospital a través de la puerta de cristal a mi último paciente luchando por respirar a pocos metros de distancia.
Mirando hacia atrás, deberíamos haber hecho más fácil para los médicos inscribir a los pacientes en los ensayos para que pudiéramos aprender más rápidamente sobre el impacto de nuestras acciones. Mientras que los médicos académicos en los Estados Unidos han publicado miles de artículos relacionados con Covid-19, sus contribuciones a ensayos clínicos aleatorizados, el estándar de oro de la evidencia clínica, ha sido limitada. El Reino Unido ha hecho un trabajo mucho mejor de inscribir a los pacientes en los ensayos a pesar de que, también, está siendo duramente golpeado por la pandemia.
Y sin embargo, aunque hemos hecho pocos progresos en la búsqueda de una «cura» para Covid-19, hemos hecho progresos excepcionales en la búsqueda de maneras de prevenir la propagación de la infección. Desde medidas de salud pública como el uso de máscaras y distanciamiento físico hasta el desarrollo de dos vacunas increíblemente eficaces ahora aprobadas para su uso —y probablemente más por venir— nuestra capacidad para prevenir esta infección seguramente será la forma en que salgamos de esta pandemia.
A diferencia de la señora Smith, he tenido muchos pacientes que se recuperaron de Covid-19. Uno de ellos desarrolló una insuficiencia cardíaca tan grave que lo recomendamos para un trasplante de corazón y sin embargo, después de meses de lucha, apareció a la vuelta a la esquina. Otro que fue ingresado en el hospital el mismo día que la señora Smith se fue unos días más tarde, sin ningún síntoma de que hablar. Mi tía en Pakistán también está de vuelta en casa y está bien.
Desearía tener la audacia de tomar crédito por victorias como estas. Pero la verdad es que cuando se trata de Covid-19, la prevención ha superado con facilidad nuestra búsqueda fallida de una cura. La necesidad de controlar la propagación del virus se ha vuelto aún más crucial a medida que intentamos construir un puente hacia la vacunación generalizada.
Haider Warraich is a cardiologist and researcher at Brigham and Women’s Hospital, associate director of the heart failure program at the VA Boston Healthcare System, and an instructor in medicine at Harvard Medical School. The views presented here are his and don’t necessarily reflect those of his employers. Patient details have been withheld or changed to preserve confidentiality.