Categoría: Farmacovigilancia
Cosas que hacemos sin motivo™: Recetar gabapentinoides para el dolor
Traducción de Patel NG, Goese D, Belknap SM, Madeira CL, Barsuk JH. Things We Do for No Reason™: Prescribing gabapentinoids for pain. J Hosp Med. 2026 Feb 15. doi: 10.1002/jhm.70286.
Caso clínico: Un hombre de 61 años con lumbalgia crónica, asma y enfermedad renal crónica ingresa con dolor lumbar agudo sobre crónico que se irradia a la pierna izquierda. Su dolor no se controla a pesar del ibuprofeno y la hidrocodona. La resonancia magnética muestra una hernia discal y compresión de la raíz nerviosa S1. El médico del hospital prescribe gabapentina 300 mg cada 8 horas.
Recomendaciones
1. Evitar la prescripción rutinaria de gabapentinoides para el dolor. Si se inicia en el hospital, reevaluar la necesidad al alta y suspenderlo a menos que sea claramente beneficioso. En raras circunstancias en las que exista un beneficio neto aparente para el paciente, el tratamiento debe supervisarse periódicamente y suspenderse si no es eficaz o si se producen efectos adversos significativos. Utilizar dosis ajustadas según la función renal de estos fármacos y colaborar con un farmacéutico cuando sea apropiado para la conciliación de la medicación y la educación del paciente.
2. Cuando se ha recetado un gabapentinoide antes del ingreso, los médicos del hospital pueden ayudar a evaluar la eficacia y la seguridad y elaborar un plan de deprescripción cuando sea apropiado. El plan de deprescripción puede iniciarse en el hospital y continuarse por el médico de atención primaria después del alta.
3. Considere la fisioterapia u otras modalidades no farmacológicas en lugar de los gabapentinoides para el dolor agudo sobre crónico, el dolor musculoesquelético crónico o la fibromialgia.
Conclusión
Se recomienda a los médicos que tengan en cuenta la ausencia de resultados sólidos que demuestren la eficacia fiable de los gabapentinoides, junto con la alta tasa de efectos adversos de los medicamentos, a la hora de tomar decisiones sobre la prescripción. En el caso del paciente de nuestro escenario, un médico hospitalista evaluó al paciente y observó una eficacia deficiente. Se redujo la dosis de gabapentina, se aumentó la dosis de paracetamol y se derivó al paciente a fisioterapia.
Veoza (fezolinetant) for hot flushes in menopause – think twice!
By Mercedes Pérez-Fernández, Specialist in Internal Medicine and retired rural physician, CESCA Team, Spain mpf1945@gmail.com
and Juan Gérvas, MD, former professor of public health, retired rural general practitioner, CESCA Team, Madrid, Spain. jjgervas@gmail.com https://t.me/gervassalud @JuanGrvas
Update below March 11, 2026
Vasomotor symptoms in menopause
Hot flushes are waves of heat sometimes accompanied by palpitations that occur in many women before, during and/or after the withdrawal of menstruation.
Hot flushes are vasomotor symptoms (VMS) which are sometimes very uncomfortable and can be relieved by medication, such as oestrogen from «hormone therapy» (associated with an increase in cancers, heart attacks and other problems) and progesterone, as well as «natural» methods from sage to fanning. Hot flushes are generally uncomfortable but bearable, and usually subside spontaneously after months (sometimes years).
Veoza (fezolinetant) efficacy
Veoza is a medicine used to treat moderate to severe vasomotor symptoms (also referred to as hot flushes ornight sweats) associated with menopause. Its active ingredient, fezolinetant, at a dose of 45 mg, acts in the brain on a receptor on neurons (in fact these neurokinin 3 receptor antagonists, NK3, have been studied unsuccessfully for serious psychiatric illnesses such as schizophrenia).
Two doses, 30 and 45 mg, were studied in clinical trials, with similar efficacy but greater adverse effects with the higher dose (e.g. six cancers in five women in the 30 mg group and ten cancers in nine women in the 45 mg group).
The clinical effect is modest, reducing three hot flushes per day (from 11 to 8). Its long-term effectiveness is unknown. Treatment costs about 500 euros per month.
Veoza (fezolinetant) safety
Side effects included liver and kidney failure. Its use is associated with increased liver enzymes and blood
glucose, as well as diarrhoea and insomnia.
A similar drug, pavinetant, was discarded due to severe liver damage.
As noted above, its use was associated with an increase in cancer. This is to be expected since, by modifying the neural and hormonal system that controls temperature, it affects the immune system. There are many agents that induce neoplasms, including SGLT-2 inhibitors, GLP-1 receptor agonists, benzodiazepines, orexin antagonists,etc.
Veoza may interact with CYP1A2 inhibitor drugs (e.g. fluvoxamine, ciprofloxacin, oral contraceptives, acyclovir, allopurinol, cimetidine and others).
Astellas
The Japanese laboratory that produces it, Astellas, is world famous because it is the only one to have been suspended for malpractice twice in the UK (by the pharmaceutical self-regulatory body, the Association of the British Pharmaceutical Industry, ABPI). The ABPI suspended Astellas for inviting more than 100 clinicians to a sham “educational event” meeting in Milan.
In the US in 2014, Astellas paid $7.3m [£5.6m; €6.6m] to resolve False Claims Act allegations relating to the marketing of Mycamine to children, followed by $67m relating to Tarceva in 2016.
In 2023, in the US it has developed an entire media campaign of disease awareness to turn hot flushes into a disease and to «teach» women and doctors the best way to «diagnose» and treat them (with Veoza, no doubt).
Astellas lost a lawsuit in 2011 against the French magazine Prescrire (the best pharmacotherapeutic newsletter in the world) for the magazine’s recommendation not to use its drug Protopic, tracolimus, in atopic dermatitis, because it is associated with skin cancer and lymphomas.
-inglés
UPDATE
PRESCRIRE 1 January 2026
Fezolinetant (Veoza)
NOT ACCEPTABLE
In three 12-week or 24-week randomised placebo-controlled trials in a total of about 1500 women who had been experiencing an average of
about 11 menopause-related hot flushes per 24 hours, fezolinetant prevented, on average, about 2 to 3 hot flushes per 24 hours compared with placebo.
Fezolinetant’s adverse effects include hepatotoxicity, gastrointestinal disorders, neuropsychiatric disorders and pain at various sites.
As with any new substance, much remains unknown about its adverse effects. However, the higher incidence of cancer already observed with fezolinetan must be taken into account.
In summary, there is no justification for exposing women to fezolinetant’s disproportionate risks, especially since its efficacy is usually modest.
For postmenopausal women experiencing very troublesome hot flushes, it is more prudent to choose menopausal hormone therapy for the shortest possible duration, or non-pharmacological measures, in particular when hormone therapy is unsuitable.
https://english.prescrire.org/en/81/168/69498/0/NewsDetails.aspx?action=PINLJANV
References:
Risk of neoplasm with the neurokinin 3 receptor antagonist fezolinetant
The European Commission (EC) on December 7 approved VEOZATM (fezolinetant) 45 mg once daily for the treatment of moderate to severe vasomotor symptoms (VMS) associated with menopause.
Neurokinin Receptor Antagonist, Fezolinetant, for Treatment of Menopausal Vasomotor Symptoms
Fezolinetant for treatment of moderate-to-severe vasomotor symptoms associated with menopause (SKYLIGHT 1): a phase 3 randomised controlled study
Safety of Fezolinetant for Vasomotor Symptoms Associated With Menopause
Efficacy and Safety of Fezolinetant in Moderate to Severe Vasomotor Symptoms Associated With Menopause: A Phase 3 RCT
New menopause drug to treat hot flushes given green light in UK
FDA. CENTER FOR DRUG EVALUATION AND RESEARCH APPLICATION NUMBER: 216578Orig1s000
CLINICAL REVIEW(S)
Repurposing a failed class of schizophrenia drugs to treat menopausal symptoms
Astellas
UK response to serial drug company misdemeanour—no action, no shame. Astellas.
Astellas versus Prescrire (Spanish)
Astellas’ lawsuit against Prescrire: French court rules that Prescrire did not «denigrate» Protopic° (tacrolimus) (English)
Update March 11, 2026
The «Veoza saga» continues, and it has now been authorized by NICE for use in the UK’s National Health Service (NHS) when hormones are not an option. NICE recommends Veoza™ (fezolinetant) 45 mg once daily as an option for treating moderate-to-severe vasomotor symptoms caused by menopause when hormone replacement therapy is not suitable
News from NICE: 500,000 eligible to benefit from new non-hormonal treatment for hot flushes caused by menopause
News from The Guardian: Drug that prevents hot flushes to be available on NHS in England
¿Veoza (fezolinetant) para los sofocos en la menopausia? ¡Piénselo dos veces!
Por Mercedes Pérez-Fernández, especialista en Medicina Interna y médica rural jubilada, Equipo CESCA, España mpf1945@gmail.com
y Juan Gérvas, Doctor en Medicina, exprofesor de salud pública, médico general rural jubilado, Equipo CESCA, Madrid, España. jjgervas@gmail.com https://t.me/gervassalud @JuanGrvas
Ver más abajo actualización marzo 2026
Síntomas vasomotores en la menopausia
Los sofocos son oleadas de calor, a veces acompañadas de palpitaciones, que se presentan en muchas mujeres antes, durante y después de la retirada de la menstruación. Los sofocos son síntomas vasomotores (en inglés vasomotor symptoms, VMS) a veces muy molestos, en cuyo
En este caso, se pueden aliviar con medicamentos, como los estrógenos de “la terapia hormonal” (asociada a incremento de cánceres, infarto de miocardio y otros problemas) y progesterona, y también con métodos “naturales” desde la salvia al abanico. Los sofocos son en general incómodos, pero soportables, y suelen ceder espontáneamente al cabo de los meses (a veces años).
Veoza (fezolinetant) eficacia
Se ha aprobado el uso de un medicamento para el tratamiento de los sofocos intensos, Veoza. Su principio activo, fezolinetant, en dosis de 45 mg, actúa en el cerebro, sobre un receptor de las neuronas (de hecho se han estudiado sin éxito estos antagonistas del receptor neuroquinina 3, NK3, para enfermedades graves psiquiátricas como esquizofrenia).
En los ensayos clínicos se estudiaron dos dosis, de 30 y 45 mg, con eficacia parecida pero mayores efectos adversos con la dosis más alta (por ejemplo, seis cánceres en 5 mujeres del grupo de 30 mg y diez cánceres en nueve mujeres en el grupo de 45 mg).
El efecto clínico es modesto, reduce tres sofocos al día (de 11 a 8). Se desconoce su efectividad a largo plazo. El tratamiento cuesta unos 500 euros mensuales.
Veoza (fezolinetant) seguridad
Es un medicamento que tiene riesgos si hay insuficiencia hepática y/o renal. Su uso se asocia a incremento de enzimas hepáticas y de la glucemia, así como a diarrea e insomnio.
Un medicamento similar, pavinetant, fue descartado por daños graves hepáticos. Como hemos comentado, su uso se asoció al incremento de cáncer. Es esperable, pues, al modificar el sistema neuronal y hormonal que controla la temperatura, afecta al sistema inmunitario. Hay muchos agentes que inducen neoplasias, entre ellos los inhibidores de SGLT-2, agonistas del receptor GLP-1, benzodiacepinas, antagonistas de la orexina, etc. Puede interaccionar con medicamentos inhibidores de CYP1A2 (por ejemplo fluvoxamina, ciprofloxacino, contraceptivos orales, aciclovir, alopurinol, cimetidina y otros).
Astellas
El laboratorio japonés que lo produce, Astellas, es famoso en el mundo porque es el único que ha sido
suspendido por malas prácticas dos veces en el Reino Unido (por el organismo de autorregulación farmacéutica, Association of the British Pharmaceutical Industry, ABPI).
En Estados Unidos ha desarrollado toda una campaña en los medios para transformar los sofocos en enfermedad y para “enseñar” a mujeres y médicos la mejor forma de su “diagnóstico” y tratamiento (con Veoza, sin duda).
Astellas perdió un juicio en 2011 contra la revista francesa Prescrire (el mejor boletín farmacoterapéutico del mundo) por haber recomendado la revista que no se utilizara su medicamento Protopic, tracolimus, en la dermatitis atópica, al asociarse a cáncer de piel y linfoma.
ACTUALIZACIÓN
PRESCRIRE 1 enero 2026
Fezolinetant (Veoza) NO ACEPTABLE
En tres ensayos aleatorizados controlados con placebo de 12 o 24 semanas de duración, con un total de aproximadamente 1500 mujeres que experimentaban un promedio de 11 sofocos relacionados con la menopausia cada 24 horas, el fezolinetant previno, en promedio, de 2 a 3 sofocos cada 24 horas en comparación con placebo.
Los efectos adversos del fezolinetant incluyen hepatotoxicidad, trastornos gastrointestinales, trastornos neuropsiquiátricos y dolor en diversas localizaciones. Como ocurre con cualquier sustancia nueva, aún se desconoce mucho sobre sus efectos adversos. Sin embargo, debe tenerse en cuenta la mayor incidencia de cáncer ya observada con el fezolinetan.
En resumen, no se justifica exponer a las mujeres a los riesgos desproporcionados del fezolinetant, especialmente considerando que su eficacia suele ser moderada. Para las mujeres posmenopáusicas que sufren sofocos muy molestos, es más prudente elegir una terapia hormonal para la menopausia de duración lo más breve posible o medidas no farmacológicas, en particular cuando la terapia hormonal no es adecuada.
Bibliografía:
VEOZA (fezolinetant). Ficha Técnica (de obligado conocimiento antes de prescribir el producto)
Heating up the hot flash market with unnecessary, and potentially harmful, drugs
Risk of neoplasm with the neurokinin 3 receptor antagonist fezolinetant
The European Commission (EC) on December 7 approved VEOZATM (fezolinetant) 45 mg once daily for the treatment of moderate to severe vasomotor symptoms (VMS) associated with menopause.
https://www.prnewswire.com/news-releases/astellas-veoza-fezolinetant-approved-by-european-commission-for-treatment-of-vasomotor-symptoms-associated-with-menopause-302010530.html
Neurokinin Receptor Antagonist, Fezolinetant, for Treatment of Menopausal Vasomotor Symptoms
Fezolinetant for treatment of moderate-to-severe vasomotor symptoms associated with menopause (SKYLIGHT 1): a phase 3 randomised controlled study
Safety of Fezolinetant for Vasomotor Symptoms Associated With Menopause
Efficacy and Safety of Fezolinetant in Moderate to Severe Vasomotor Symptoms Associated With Menopause: A Phase 3 RCT
New menopause drug to treat hot flushes given green light in UK
FDA. CENTER FOR DRUG EVALUATION AND RESEARCH APPLICATION NUMBER: 216578Orig1s000
CLINICAL REVIEW(S)
Repurposing a failed class of schizophrenia drugs to treat menopausal symptoms
Astellas
El caso Astellas versus Prescrire
Actualización 11 de marzo de 2026
Prosigue la «saga Veoza», y ahora lo autoriza el NICE británico para su uso en el Servicio Nacional de Salud, en el Reino Unido, cuando las hormonas no sean posibles. El NICE recomienda Veoza™ ▼ (fezolinetant) 45 mg una vez al día como una opción para tratar los síntomas vasomotores moderados a graves causados por la menopausia cuando la terapia de reemplazo hormonal no es adecuada.
Noticias de NICE 500,000 eligible to benefit from new non-hormonal treatment for hot flushes caused by menopause
Noticia en The Guardian Drug that prevents hot flushes to be available on NHS in England
Breve historia de un tratamiento para el dolor de espalda
Patrick Radden Keefe cuenta en su, recomendable, libro El Imperio del Dolor que el laboratorio Roche estaba a la búsqueda de un tranquilizante menor que ampliara el mercado de psicotrópicos, tan en boga en ese momento, a trastornos menores y por tanto con un publico mucho más amplio. En esa búsqueda se toparon con un buen problema, afortunado, pero problema al fin, descubrieron casi consecutivamente dos medicamentos que cumplirían con creces las expectativas puestas en ellos. Leo H. Sternbach que así se llamaba el químico de Hoffman-La Roche responsable de estos descubrimientos sintetizo primero el clordiazepoxidos (Librium) y poco después el famoso diazepam o Valium. El problema es que si se comercializaba el Valium podría acabar rápidamente con la creciente pujanza del Librium en una especie de auto-competencia. La solución consistió en hacer creer a médicos y pacientes que eran dos fármacos diferentes, aunque en realidad no lo eran. Gracias a la agencia de publicidad McsAdams lo lograron, al menos durante los primeros años de la comercialización de ambos fármacos. El truco consistió en resaltar algunas de sus propiedades farmacológicas y enfocarlo a enfermedades y problemas distintos. En el Valium se resaltó por ejemplo su capacidad de “relajante muscular” -común a esas dos benzodiazepinas y a todas la que vinieron después-, de tal forma que se podía vender para dolencias musculares y lesiones deportivas donde el dolor tenía un fuerte componente relacionado con la denominada “contractura o espasmo muscular”.
El Valium siguió su carrera meteórica con una gran variedad de indicaciones, pero la utilidad como relajante muscular quedo ahí hasta el punto de que otro derivado benzodiacepínico el Tetrazepam se comercializo astutamente con el nombre de Myolastan® (El prefijo «Mio-» indica «músculo» procede etimológicamente del griego «myós» con el mismo significado) . De la historia del myolastan y la lumbalgia hablamos brevemente en otro post, solo recordar que en países como España triunfo y mucho, hasta su retirada en 2013, en el amplio campo de las contracturas dolorosas que engloban a todo dolor espinal de origen degenerativo o estático (cervicalgia, dorsalgia, lumbalgia) donde la contractura puede ser causa o efecto. También figuraban en las indicaciones de su ficha técnica su indicación para afecciones traumatológicas. Se hizo especialmente famoso en las lumbalgias hasta el punto que el personal acudía a las farmacias a solicitar, no un analgésico, sino el Myolastam, ineludible acompañante entonces, en todos los servicios de urgencia y consultorios, del diagnóstico de lumbalgia.
Lo sorprendente del caso es que si uno consultaba MEDLINE e introducía los términos de búsqueda : «Benzodiazepines»[Mesh]) AND «Low Back Pain»[Mesh] y aplicaba el filtro de Randomized Controlled Trial no encontraba ningún resultado. Simplemente, no había ningún ensayo clínico que justificara el uso que se hacia de un medicamento que según la AEMPS tenía un consumo elevado en España, y en muchos casos prolongado.
En los últimos cinco años se han publicado un ensayo clínico donde se comparaba naproxeno+diazepam versus naproxeno+placebo y dos revisiones que contempla el tratamiento de la lumbalgia inespecífica con relajantes musculares, entre ellos ,pero con escasa representación, las benzodiacepinas. También se ha recuperado un pequeño ensayo de 2010 en el que se evalúa la utilidad de estos fármacos en el prolapso lumbar discal con lumbociática.
En un próximo post nos haremos eco de ellos, sobre todo de la última revisión sistemática publicada en el BMJ.
Cooperación y coordinación entre médicos y farmacéuticos comunitarios: la asignatura pendiente de la receta electrónica que limita la calidad de la asistencia sanitaria.
La receta electrónica debe completar su desarrollo y cumplir con uno de sus objetivos iniciales: facilitar la cooperación y coordinación entre médicos y farmacéuticos comunitarios.
por José Daniel Carballeira Rodríguez, Farmacéutico Comunitario. Santander y Rafael Bravo Toledo, Médico de Familia. Madrid
Uno de los objetivos iniciales de la implantación de la receta electrónica era facilitar la cooperación y coordinación entre médicos y farmacéuticos comunitarios con el objetivo de que este servicio digital de apoyo a la asistencia sanitaria contribuyera a mejorar la calidad asistencial [1]. Con esta colaboración, se pretendía solucionar rápidamente las múltiples incidencias que surgen en el proceso que va desde la prescripción hasta la dispensación. Así mismo, aseguraba un canal de comunicación permanente entre médicos y farmacéuticos con el objetivo de brindar una calidad asistencial de excelencia en lo que respecta al apartado del tratamiento farmacológico.
A pesar de que su importancia se menciona en el informe de evaluación y líneas prioritarias de actuación de 2019 dentro de la estrategia para abordar la cronicidad en el Sistema Nacional de Salud [2], a día de hoy, la receta electrónica no cumple con esta función. En la práctica, no solo no se ha puesto en marcha el prometido canal de comunicación, sino que incluso algunas comunidades autónomas como Cantabria [3] y Madrid [4] han diseñado programas que introducen a los farmacéuticos de atención primaria como intermediarios para la resolución de problemas relacionados con los tratamientos de receta electrónica, añadiendo de manera forzada un eslabón adicional que a nuestro juicio complica y retrasa la cadena de comunicación entre médicos y farmacéuticos comunitarios.
En nuestra opinión, los problemas relacionados con los tratamientos que surgen en el día a día de las farmacias se pueden y deben solucionar mediante la colaboración directa entre médicos y farmacéuticos comunitarios, por eso exponemos de forma esquemática los problemas que se presentan y sugerimos modificaciones en receta electrónica que por un lado habiliten la gestión de incidencias en los tratamientos desde las farmacias comunitarias y por otro, mejoren la información clínica accesible a los farmacéuticos comunitarios para facilitar la atención farmacéutica.
Problemas e incidencias relacionados con el procedimiento de prescripción-dispensación.
Aunque la receta electrónica ha facilitado el proceso de prescripción y dispensación de medicamentos, en ocasiones el paciente acude a la farmacia a recoger la medicación que necesita y ésta no se encuentra disponible por razones de diversa naturaleza [5,6]: el medicamento aparece dispensable a futuro, el tratamiento ha caducado, el tratamiento se ha bloqueado al haberse superado el periodo de activación, visados caducados/rechazados, desabastecimientos, etc. En otras situaciones, aunque el tratamiento está disponible en e-receta, el paciente considera que no se ajusta a lo que desea, y solicita, por ejemplo, un cambio de forma farmacéutica por dificultades para tragar formas sólidas, un cambio de modelo o talla de absorbentes de incontinencia, etc. Algunas de estas incidencias, habituales en el día a día de las farmacias, generan contratiempos a los pacientes y dificultan el acceso a sus tratamientos.
Dado que el farmacéutico no está habilitado para realizar dichos cambios y el paciente debe contactar con su centro de salud y con su médico, la gestión y resolución de estas situaciones puede prolongarse varios días. En algunos centros de salud, conscientes de que el paciente necesita la medicación, se les sugiere a los afectados como solución rápida que vayan a su farmacia a que les “adelanten” la medicación, algo que las farmacias no pueden hacer legalmente, salvo desde hace unos meses en Andalucía en el caso de tratamientos crónicos recientemente caducados.
Como apuntamos al principio, en Cantabria [3] desde la pandemia COVID-19 y en la comunidad de Madrid desde hace poco [4], se pretende implantar programas donde parte de estos problemas se pasarían a unos intermediarios, los farmacéuticos de atención primaria, que tampoco tienen capacidad real de solucionarlos.
En nuestra opinión la mejor solución es diseñar un sistema que considere a los farmacéuticos comunitarios como agentes activos del sistema de salud [7] que simplifique y acelere la resolución de estas incidencias, estableciendo un canal de comunicación efectivo y bidireccional entre los prescriptores y los farmacéuticos comunitarios. Ese canal ya existe realmente, es la receta electrónica, una red que nos conecta a todos, pero donde las farmacias son nodos infrautilizados a los que apenas se les permite aportar nada.
En los planes de calidad de 2007 [8] y 2010 [9] la implantación de la receta electrónica se plantea para los ciudadanos como una minimización de trámites administrativos. Sin duda, la fórmula más rápida y sencilla de facilitar al paciente el acceso a los tratamientos y evitarle trámites y contratiempos es que sus problemas con los medicamentos queden subsanados o gestionados en el lugar donde se detectan i.e. en la propia farmacia, comunicados al prescriptor [10]. Algo factible habilitando al farmacéutico a realizar intervenciones profesionales registradas bajo su responsabilidad a través de la interfaz de receta electrónica. Como ejemplo de resolución de incidencias en la farmacia, en Andalucía se ha implantado hace meses un sistema que permite registrar la intervención profesional del farmacéutico para liberar un único envase adicional cuando el paciente, al acudir a la farmacia, se encuentra con su tratamiento crónico caducado. Esta dispensación excepcional, permite que el paciente salga de la farmacia con el medicamento que necesita, bajo la responsabilidad profesional del farmacéutico que realiza la intervención, y con una notificación al médico de atención primaria para que pueda citar al paciente a revisar/renovar su tratamiento en cuanto sea posible. Con un sistema análogo implantado en el interfaz de receta electrónica, basado en la intervención profesional del farmacéutico seguida de registro y notificación al médico responsable, sería posible solucionar la mayor parte de las incidencias, evitando apuros y preocupaciones a los pacientes. El ejemplo de Andalucía pone de manifiesto tambien las diferencias entre los modelos de receta electrónica regionales que afectan a la calidad de la asistencia sanitaria [11]
Por otro lado, en los casos donde para la resolución de la incidencia fuera indispensable la intervención del médico, el farmacéutico se ocuparía de la gestión a través de la interfaz de e-receta, explicando con detalle la naturaleza del problema, evaluando su importancia y proponiendo soluciones como profesional del medicamento que es, para finalmente notificar la situación al médico prescriptor. En resumen, un sistema basado en el registro y comunicación bidireccional, colaboración, en definitiva, posible y sencilla, sobre una plataforma que ya existe.
Problemas relacionados con información sobre el uso de medicamentos, productos sanitarios o tratamiento en general
Este tipo de problemas que podríamos definir más gráficamente como necesidades de información de los pacientes con respecto a los medicamentos se resuelven de manera habitual en las oficinas de farmacia. Tanto por tradición como por infraestructura, recursos y “saber hacer» es el lugar natural donde estas cuestiones tienen solución. Sería ingenuo plantear que el paciente pida cita telefónica con el farmacéutico de atención primaria para consultarle dudas relativas a su medicación, como se propone en el Programa Atento [4] de la Comunidad de Madrid, cuando puede obtener respuesta inmediata a través de cualquier farmacia comunitaria.
En relación a estos casos, como decimos desde el principio, una ampliación de las posibilidades de visualización de los módulos de prescripción de la historia clínica electrónica por parte del farmacéutico o el establecimiento de una ágil canal de comunicación entre farmacéuticos y prescriptores supondría un avance en la dirección correcta. Sería de ayuda en general, e imprescindible cuando la atención farmacéutica requiriera de datos o información a los que no se tuviera acceso desde la farmacia, necesitara de una decisión conjunta, o requiriera de una actuación directa por parte del médico.
Ventajas de la cooperación y coordinación entre médicos y farmacéuticos comunitarios
Sin duda la propuesta de evolución de la receta electrónica como vehículo de comunicación bidireccional, hacia un canal de comunicación específico entre farmacéuticos y médicos tiene otras muchas ventajas y aplicaciones. Así a bote pronto podríamos citar proyectos de colaboración con los farmacéuticos comunitarios para el uso seguro de medicamentos de alto riesgo en pacientes crónicos, frágiles y polimedicados, la revisión sistemática de la medicación en las personas antes citadas, deprescripción, mejora de la adherencia a los tratamientos y desarrollo de estrategias de mejora de la conciliación de la medicación [2].
Por último, creemos que las farmacias deberían estar habilitadas para registrar datos de salud relativos al paciente, tales como tomas de tensión arterial, parámetros bioquímicos, IMC, test, cribados o servicios profesionales varios, todos ellos debidamente protocolizados para asegurar la homogeneidad de estos. Estos datos serían accesibles tanto para el médico como para el propio paciente desde la app de su servicio de salud. Los datos obtenidos en cualquier farmacia del país quedarían registrados en el sistema y serían accesibles para el paciente como parte de su historia clínica electrónica. Esta funcionalidad en la práctica permitiría disponer al sistema de una red adicional de más de 22000 establecimientos sanitarios distribuidos por todo el territorio nacional para el registro de datos abriendo un amplio abanico de posibilidades en salud pública.
En conclusión, el sistema de intervención profesional, registro y notificación desde la farmacia, así como el establecimiento de una plataforma de comunicación bidireccional entre las farmacias comunitarias y el sistema de salud, ofrece ventajas evidentes tanto en la vertiente administrativa, como en la clínica y asistencial del tratamiento con medicamentos, en particular y de la salud en general. La red de receta electrónica permitiría colaborar a los farmacéuticos comunitarios de forma efectiva con los prescriptores y coordinar sus actuaciones pensando en el bienestar del paciente. A nuestro juicio, el método propuesto es el más cómodo y eficaz para resolver incidencias, dudas y problemas relacionados con los medicamentos a los pacientes, evitando complicaciones como desplazamientos o gestiones telefónicas que retrasan la cadena de comunicación al añadir eslabones adicionales.
Bibliografia
[1] Subirá P.C., Pradell de Montagut A. Derecho farmacéutico. La receta electrónica en España. 2003. Disponible en https://www.pmfarma.es/articulos/273-derecho-farmaceutico.-la-receta-electronica-en-espana.html
http://docplayer.es/16405169-La-receta-electronica-en-espana.html
[2] Informe de evaluación y líneas prioritarias de actuación. Estrategia para el abordaje de la cronicidad en el Sistema Nacional de Salud. Páginas 21, 38
https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/pdf/Evaluacion_E._Cronicidad_Final.pdf
[3] La farmacia de Primaria da un paso adelante para agilizar la resolución de incidencias en Cantabria. DiarioFarma. 2021 Septiembre 27. Disponible en: https://www.diariofarma.com/2021/09/27/la-farmacia-de-primaria-da-un-paso-adelante-para-agilizar-la-resolucion-de-incidencias-en-cantabria
[4] Gerencia Asistencial de Atención Primaria. Resolución de consultas telefónicas relacionadas con los medicamentos o productos sanitarios por los farmacéuticos de atención primaria (programa ATENTO. ATENción Telefónica por el farmacéuticO). 2021 5 de octubre, Consejería de Sanidad, Comunidad de Madrid.
[5] García-Alfaro I., Carballeira J.D. Receta electrónica: limitaciones y posibles mejoras para asegurar una mayor adherencia a los tratamientos. Revista Española de Salud Pública. 2019, 93.
https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1135-57272019000100088
[6] e-Salud. Informe Anual del Sistema Nacional de Salud. 2018. https://www.mscbs.gob.es/estadEstudios/estadisticas/sisInfSanSNS/tablasEstadisticas/InfAnualSNS2018/Cap.8_e_Salud.pdf
[7] Herrero MP, Toledo LA, Morales RR, Danet AD, Cerdá JC. Farmacéuticos comunitarios, el eslabón perdido de atención primaria Aten Primaria. 2011 Dec;43(12):682. doi: 10.1016/j.aprim.2010.11.018. disponible en https://www.elsevier.es/es-revista-atencion-primaria-27-articulo-farmaceuticos-comunitarios-el-eslabon-perdido-S0212656711000977
[8] Plan de Calidad para el Sistema Nacional de Salud. 2007.
https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/docs/planCalidad2007.pdf
[9] Plan de Calidad para el Sistema Nacional de Salud. 2010.
https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/pdf/pncalidad/PlanCalidad2010.pdf
[10] García-Alfaro I. E-receta 2.0: Evolución de la plataforma de receta electrónica para la integración del farmacéutico comunitario como agente activo en el sistema de salud. Tesis Doctoral https://digibug.ugr.es/handle/10481/69092
[11] García-Alfaro I., Carballeira J.D. Receta electrónica: diferencias entre comunidades autónomas que afectan al acceso a los tratamientos y a la calidad de la atención farmacéutica. Anales del Sistema Sanitario de Navarra. 2020. 43, 3. https://recyt.fecyt.es/index.php/ASSN/article/view/80983
La penosa historia interminable
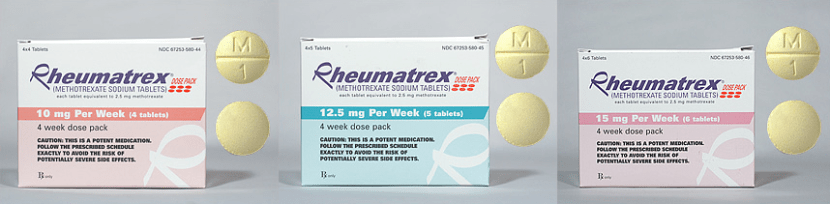
La Agencia Española del Medicamento y Productos Sanitarios (AEMPS) publicó hace unos días una nota informativa donde se indicaba que a pesar de las advertencias establecidas, se siguen produciendo casos de reacciones adversas graves, algunos de ellos mortales, como consecuencia de la administración diaria de metotrexato en lugar de semanal.
Este problema se da porque la dosis y frecuencia de administración varía según la indicación, es diaria para enfermedades oncológicas graves susceptibles de utilización por especialistas del tema en hospitales y semanal para el tratamiento del resto de enfermedades como artritis, psoriasis, síndrome de Reiter y otras que se siguen de forma ambulatoria en especializada y de forma subsidiaria en atención primaria.
En España y en muchos otros países, a lo largo de los años, se han notificado casos de errores en los que el paciente ha recibido una dosis diaria en vez de semanal, con casos graves, incluso muertes. La AEMPS ha informado en diversas ocasiones sobre estos errores y ha actualizado en sucesivas notas informativas (2004, 2011, 2016 y ahora en 2019) advertencias a profesionales sanitarios y pacientes sobre este riesgo a las que ha añadido cambios en las fichas técnicas, prospectos y envases de metotrexato de administración oral.
A pesar de estas medidas, lo errores se han seguido produciendo, se siguen notificando casos de reacciones adversas graves, y muerte, lo que muestra que estas recomendaciones han sido ineficaces e insuficientes. La última nota, aunque avanza en las medidas para evitar las equivocaciones, sigue pecando de timorata y haciendo hincapié en la información a profesionales y pacientes, como si estos fueran los culpables únicos de estos errores.
Como señalamos en su momento en una carta al director en Medicina Clínica:
Para evitar que estos errores de medicación graves se sigan produciendo se necesita ser mucho más agresivo en las disposiciones a tomar. Medidas tomadas ya en otros países como la rotulación del material de acondicionamiento que indique clara e inequívocamente la toma semanal, o la comercialización de diferentes presentaciones farmacéuticas de metotrexato oral que se adecúen a las indicaciones.
La agencia, lo apunta tímidamente como posibilidad: «La AEMPS está valorando otras medidas, concretamente la identificación “semanal” junto al nombre en aquellos medicamentos con metotrexato que únicamente tengan indicaciones con esta pauta de administración”
Pero debería hacerlo ya, y no esperar a una próxima nota donde de nuevo se responsabilice a pacientes, familiares, farmacéuticos y médicos, donde se lave las manos no implementando medidas, que, si bien no solucionen el problema, lo minimicen en mayor grado.
Por último, recordar a los médicos de familia, que en la actual y en recomendaciones previas, tanto el PRAC como la AEMPS aconsejan que el tratamiento sea establecido y supervisado por médicos con experiencia en su manejo y utilización. Por tanto, no se debe recetar el metotrexato que otros especialistas prescriban, ni tampoco validar en el formato de receta electrónica las prescripciones ajenas de este medicamento, so pena de verse desagradablemente involucrados y a veces imputados en caso de errores de medicación.
Resumen Notas sobre el Metotrexato de la AEMPS
Interactuando
Juan, médico de familia que trabaja en un centro de salud de un servicio de salud autonómico nos envía el siguiente caso que ilustra un problema de seguridad cuya causa principal sería el (mal) diseño y funcionalidad de la historia clínica electrónica.
Acude a consulta sin cita y por motivo urgente, José Carlos cojeando y con dolor en tobillo derecho tras caerse mientras practicaba running la noche anterior. A la exploración aparece un tobillo hinchado con dolor la palpación en maléolo externo camina más de cuatro pasos, aunque le cuesta apoyar el pie afectado y poner peso sobre él. Ante la positividad de uno más ítems de la reglas de Ottawa se le pide radiografía urgente en la que no se observan líneas de fractura.
Con el diagnostico de Esguince tobillo grado II se le recomienda a José Carlos, el siguiente tratamiento: reposo evitando apoyar peso en el tobillo lesionado, aplicación local de hielo durante los primeros días cada 3 o 4 horas durante 20 a 30 minutos seguidos, inmovilización del tobillo con vendaje funcional y elevación del miembro afecto cuando este sentado o tumbado. Así mismo se le recomienda Naproxeno 550 un comprimido cada 12 horas durante cinco días para aliviar el dolor y reducir la hinchazón del tobillo.
 Cuando José Carlos se dispone a abandonar la consulta, Juan repasa en la pantalla y advierte que José Carlos esta diagnosticado de VIH +, como el seguimiento y tratamiento de dicha afección es hospitalario no consta ningún dato en la historia clínica del centro de salud, aunque por fortuna su médico incluyó en su momento el epígrafe diagnóstico.
Cuando José Carlos se dispone a abandonar la consulta, Juan repasa en la pantalla y advierte que José Carlos esta diagnosticado de VIH +, como el seguimiento y tratamiento de dicha afección es hospitalario no consta ningún dato en la historia clínica del centro de salud, aunque por fortuna su médico incluyó en su momento el epígrafe diagnóstico.
¿Estas tomando algo para tu problema del VIH? ¿le pregunto Juan, a José Carlos?
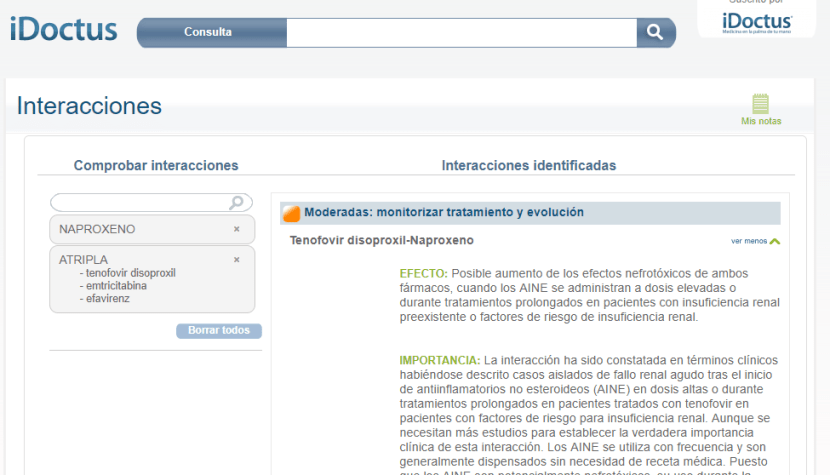
Si, Atripla*
Juan, echa un vistazo a una página web externa de interacciones (el programa de su historia clínica electrónica no las incluye a pesar de reiteradas peticiones) y observa esto
La interacción es “moderada” pero Juan decide suprimir el antinflamatorio y prescribir un analgésico en caso de dolor.
*[Atripla] es una mezcla de medicamentos efavirenz, emtricitabina y tenofovir y que se toma en un solo comprimido. Como Altipra es de “Diagnóstico hospitalario” ** no aparece entre los tratamientos farmacológicos de José Carlos.
** Se considera de Diagnóstico hospitalario aquellas especialidades farmacéuticas en las que, por las características de los principios activos que entran en su composición, por sus indicaciones específicas, por las condiciones especiales requeridas para su aplicación o por necesitarse un control continuado de efectos y resultados, la prescripción, dispensación y administración controlada debe hacerse bajo la responsabilidad del hospital.
«ideas» fake y opiaceos
 Esta carta de cinco oraciones se publicó en el New England Journal of Medicine en 1980. En los años posteriores fue altamente citada y de manera acrítica como evidencia de que la adicción era rara con la terapia con opiáceos (de prescripción) a largo plazo.
Esta carta de cinco oraciones se publicó en el New England Journal of Medicine en 1980. En los años posteriores fue altamente citada y de manera acrítica como evidencia de que la adicción era rara con la terapia con opiáceos (de prescripción) a largo plazo.
Este patrón de citas ha contribuido a la crisis de los opiáceos en América del Norte al ayudar a dar forma a una narrativa que disipó las preocupaciones de los prescriptores sobre el riesgo de adicción asociado con la terapia de opiáceos a largo plazo. En 2007, el fabricante de OxyContin y tres ejecutivos senior se declararon culpables de cargos criminales federales por engañar a reguladores, médicos y pacientes sobre el riesgo de adicción asociada con este medicamento Los hallazgos de esta carta resaltan las consecuencias potenciales de citas inexactas y subrayan la necesidad de actuar con diligencia al citar estudios publicados previamente.
resumido de Leung PTM, Macdonald EM, Stanbrook MB, Dhalla IA, Juurlink DN. A 1980 Letter on the Risk of Opioid Addiction. N Engl J Med. 2017 Jun 1;376(22):2194-2195. doi: 10.1056/NEJMc1700150.
Más Metrotrexato
La carta publicada en Medicina Clínica sobre el metotrexato está dando algún fruto. Sin embargo hace un par de días he tenido noticia de un nuevo caso de muerte por metotrexato en nuestro país. La confusión de la pauta de dosificación ha sido, de nuevo, el problema que la ha originado. El metotrexato que debe administrarse en una dosis única semanal, se tomo diariamente lo que ocasionó un cuadro de toxicidad aguda y la muerte del paciente. En la nota que alerta de este caso los redactores inciden en:
Entendemos que dejar la responsabilidad de prevenir este efecto adverso grave, únicamente en los profesionales sanitarios y pacientes no resulta justo. Son necesarias medidas normativas por parte de la autoridad sanitaria que garanticen los necesarios cambios por parte de las compañías farmacéuticas responsables del medicamento, como por ej: la comercialización de diferentes presentaciones farmacéuticas de metotrexato oral que se adecúen a las indicaciones.
El caso presenta unas peculiaridades que lo hacen cuando menos «sorprendente».
La indicación no estaba incluida en la ficha técnica. El medicamento implicado fue Metotrexato Cipla®, que al contrario que el Metotrexato Wyeth®, NO incluye una advertencia en el embalaje exterior del medicamento (caja) y en el blíster. Para los profanos es bastante incomprensible que la nota de alerta de la AEMPS afecte a un medicamento y a otro no, siendo de igual composición y que puede ser intercambiado en la farmacia. Es más al ser Metotrexato Cipla® considerado genérico y el otro no, podría haber cierta preferencia en dispensar este último.
Aparte de solucionar ese galimatías burocrático, la AEMPS debería tomar, como indicamos en su momento en la carta, medidas más agresivas para atajar este problema grave y continuado.
Toxicidad por metotrexato
Medicina Clínica 2017; 149 (10): 467
Toxicidad por metotrexato: algo más que recordatorios. Methotrexate toxicity: More than just reminders
a Centro de Salud Linneo, Madrid, España
b Miembro del Grupo de Trabajo de Seguridad del Paciente de la Sociedad Española de Medicina Familiar y Comunitaria (GdT de Seguridad del paciente de la semFYC)
Sr. Editor:
He leído con atención la carta de Salgueiro-Vázquez et al.1 publicada en su revista, donde se pone de manifiesto el grave problema de los errores de medicación asociados a la administración oral de metotrexato. En mi opinión esta carta es un buen ejemplo de lo que tantas veces ocurre en medicina: un buen diagnóstico seguido de un tratamiento poco eficaz. No se pretende minusvalorar el impecable trabajo de los autores, sino hacer notar las conclusiones finales donde se insta a una «mayor concienciación de los profesionales» y en «la necesidad de informar detenidamente al paciente». Estas propuestas junto a otras de la agencia reguladora española comentadas por los autores, han demostrado ser claramente insuficientes, como demuestra la misma exposición de casos que hace la carta a la que nos referimos.
En la serie de Salgueiro, el error en la pauta diaria en lugar de semanal es el más importante cuantitativamente, con gran diferencia respecto a otras series publicadas en otros países, como acertadamente señalan los autores. En mi opinión dejar la responsabilidad de un efecto adverso grave, continuado y evitable, únicamente sobre los hombros de los profesionales sanitarios, revela una actitud típica de la autoridad sanitaria que se lava las manos y deja todas las posibles acciones en el responsable final, que siempre será el médico o el paciente. Nos recuerda aquellas antiguas estadísticas de accidentes de tráfico, donde la causa siempre era el exceso de velocidad y solo ocasionalmente las deficientes infraestructuras viarias de nuestro país