Categoría: Osteoporosis
Un pan como unas tortas
La Revista Cleveland Clinic Journal of Medicine ha publicado un comentario (versión traducida aquí ) donde aparte de poner de manifiesto la cuestiones dudosas o controvertidas del manejo clínico de la Vitamina D, avanza una sugestiva hipótesis que aclararía gran parte de esta interrogantes
Para los autores, el aumento más que exponencial en la petición de pruebas para determinar los niveles de vitamina D (25(OH)D) así como, la prescripción de suplementos de esta vitamina, se produce sin ningun fundamento real basado en la evidencia. Hay demasiados aspectos no aclarados en el manejo de esta «hipovitaminosis», desde la incertidumbre sobre el «punto de corte» del nivel adecuado de vitamina D, hasta la falta de respuesta de la suplementación con vitamina D en muchos de los procesos con los que presuntamente se asocia el déficit de esta vitamina.
En el articulo se explica que gran parte de esta confusión se debe a la presunción de que los niveles séricos de 25(OH)D reflejan el estado de la vitamina D.
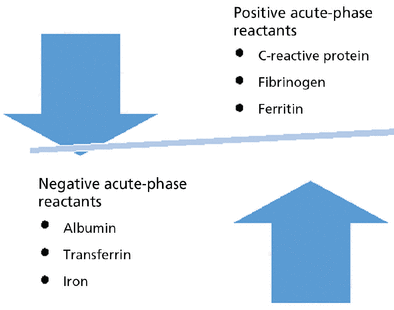
¿Es posible que los niveles de vitamina D en sangre estén influidos por algo más que el estado de esta vitamina en el organismo?
Si consideramos que la vitamina D es un reactante de fase aguda negativo, como se argumenta en el artículo, citando varios estudios y revisiones, los niveles bajos de 25(OH)D podrían reflejar simplemente perturbaciones metabólicas ligados a estados inflamatorios y no a un déficit real.
La elevada prevalencia de inflamación de bajo grado en la población general desaconsejaría por tanto, concluir de forma refleja que existe algún grado de insuficiencia o deficiencia de vitamina D cuando se encuentra una concentración sérica de 25(OH)D disminuida. Los estudios observacionales que encuentran asociaciones entre niveles bajos de vitamina D y el riesgo de fracturas, caídas, mortalidad, diabetes, hipertensión, COVID y una variedad de otros trastornos, podrían mostrar una mayor prevalencia de déficit de vitamina en estas enfermedades, aunque no se podría excluir la inversa, es decir que el déficit fuera consecuencia y no la causa de padecer estos trastornos. A la vista de estos argumentos, se concluye en contra de la prescripción rutinaria de suplementos de vitamina D, incluso cuando se encuentran niveles bajos de 25(OH)D.
Si los planteamientos de este articulo se probaran ciertos, la actitud actual de muchos de los médicos asistenciales de incluir la vitamina D en el petitorio de rutina de análisis clínicos, al igual que prescribir de forma indefinida vitamina D a sus pacientes cuando las cifras estuvieran por debajo de un limite (tan definido como incierto) seria hacer algo con gran desacierto o mal resultado.
En definitiva estaríamos haciendo un pan como unas tortas
Versión traducida del comentario en formato PDF aquí
Versión traducida de editorial del revista sobre el artículo en formato PDF aquí
“Tus huesos. Mañana y siempre”
A propósito de la campaña de Sociedades Científicas FHOEMO, SEIOMMy AECOSAR “Tus huesos. Mañana y siempre” por el Día Mundial de la Osteoporosis, octubre de 2019.
Contextualización: Un año más y tomando como excusa el día dedicado a la enfermedad, se lanza una campaña donde la protagonista no parece ser la osteoporosis sino un nuevo fármaco para tratarla. Siempre que se vislumbra un nuevo fármaco en el mercado sucede lo mismo: se redefine la enfermedad o aspectos de ella para posicionarlo, se “prepara el terreno”, se lanzan las líneas argumentativas a favor de este, etc. Muchos nos tememos que estas iniciativas parten del laboratorio fabricante en cuestión, cruzan por las sociedades científicas y líderes de opinión (KOL) hasta llegar a los profesionales y finalmente los pacientes (a veces esta última parte del camino se realiza, al contrario). Todos los actores intermediarios cobran importantes sumas de dinero y los demás asistimos atónitos al desarrollo de esta campaña.

¿Por qué?
A lo largo de los últimos años hemos seguido con interés los acontecimientos alrededor de la osteoporosis. Decimos acontecimientos, pero realmente queremos decir campañas de la industria farmacéutica. Acercarnos a este objeto de análisis realmente ha valido para poder estudiar en él un ejemplo paradigmático de redefinición de enfermedad por criterios comerciales, lo que se ha venido en llamar “mongering diseases”. Recordamos que en base a criterios diagnósticos discutibles y con una prueba poco rentable en términos diagnósticos (densitometría) se propuso una estratificación de pacientes. Así, se dispuso de sobreestimadas cohortes que debieran ser tratadas con fármacos antirresortivos. Fuimos viendo las propuestas y los posicionamientos en el mercado de los sucesivos fármacos y su caída en desgracia sucesiva, con innumerables daños a las pacientes. La calcitonina, el calcio, la vitamina D, el ranelato de estroncio, la teriparatida, el raloxifeno, el zolendrónico… y ahora el denosumab.
Acabaron siendo retirados o arrinconados en los márgenes de la irrelevancia. Estudiamos todas las irregularidades con las que los bifosfonatos más clásicos entraron en el mercado y la arbitrariedad con la que consiguieron posicionarse para algunas indicaciones concretas. Observamos todo el desfile de “metoo’s”. Vimos las polémicas en España con las que las guías oficiales fueron redactadas, con las clásicas presiones de quienes transmiten en el campo profesional, las líneas de las industrias a cambio de Dios sabe qué. Nos fijamos en aquellas herramientas diagnósticas, no validadas y no aplicables en poblaciones mediterráneas, en las pantallas de los ordenadores en las consultas (FRAX). Asistimos con incredulidad a aquel paradigma de la osteoporosis, que quedaba incrustado dentro de un enfoque medicalizador global del climaterio junto a la terapia hormonal sustitutiva, otra historia ignominiosa de la Medicina repleta de daños evitables.
Creímos haber aprendido de los errores. Pensábamos que el mensaje machacón en contra de lo relatado anteriormente, del que humildemente formamos parte, había surtido efecto. En los últimos años se había vuelto a una suerte de sentido común, con el foco puesto en medidas higiénico-dietéticas y en la prevención de caídas. Se enfatizaban los escasos resultados de los fármacos para prevenir fracturas, con las diferencias evidentes entre prevención primaria y secundaria, y los efectos secundarios de los mismos. Algunos frecuentes y leves, otros infrecuentes y graves (fracturas atípicas, osteonecrosis maxilar etc.). El súmmum es el denosumab que suma a su larga lista de efectos secundarios un efecto rebote con fracturas espontáneas múltiples tras interrumpir el tratamiento.
El balance riesgo-beneficio del tratamiento farmacológico era y es altamente cuestionable.
¿Qué?
Expresamos nuestro pesar porque vemos que una nueva campaña vuelve a la carga, en los términos olvidados del pasado, o más agresivos si cabe. “Mucha gente sale del hospital sin haber recibido un tratamiento antiosteporótico”. Este es nuestro caballo de batalla”. ¿Disculpe? En esta campaña podemos reconocer los elementos que ha incorporado el marketing de la industria en estos años que han pasado: la utilización de las redes sociales, la campaña audiovisual, la utilización de famosos (pobre Concha Velasco, que la utilicen para tal fin), la participación de pacientes, etc. para difundir ese falso mensaje.
Mañana es el #DíaMundialOsteoporosis y todavía «mucha gente sale del hospital sin haber recibido un tratamiento antiosteoporótico. ¡Este es nuestro caballo de batalla!» Gracias Dr. Josep Blanch, presidente de @seiomm, por darle voz a la #osteoporosis.#TusHuesosMañanaYSiempre pic.twitter.com/yqk3orrg9r
— FHOEMO Osteoporosis (@FHOEMO) October 19, 2019
https://platform.twitter.com/widgets.js
¿Por qué?
Creemos que esta campaña obedece a un objetivo muy concreto: lanzar un nuevo fármaco. Es publicidad encubierta de romosozumab.
¿Entonces?
Puede ser necesario individualizar el riesgo de cada persona antes de añadir un tratamiento farmacológico en prevención secundaria o en la osteoporosis asociada a diversas enfermedades o tratamientos. Pero la complejidad de estas decisiones es incompatible con un lema como “Mucha gente sale del hospital sin…” y con la realización de campañas con famosos dirigidas a «concienciar» sobre la enfermedad. Quizá la auténtica razón para que salga gente del hospital sin tratamiento no es la desidia o la ignorancia sino el conocimiento de los problemas beneficio/riesgo en la recomendación de los diferentes fármacos utilizados en la osteoporosis para personas, en general de edad avanzada, pluripatológicas y polimedicadas.
Pensamos que ya está bien de que las autoridades se pongan de lado ante estos comportamientos contrarios a la deontología médica. Es una campaña publicitaria de un fármaco. No vemos por ningún lado la declaración de conflicto de interés, como señala el Código Deontológico en su Capítulo IV, artículo 23. Urgimos a los Colegios profesionales y a las autoridades competentes a tomar cartas en el asunto por el bien de nuestros pacientes.
Creemos que mucha gente, sobre todo ancianos, que han sufrido una fractura no debería salir solos del hospital, así debe ser, pero el acompañamiento no debería ser un tratamiento contra la osteoporosis, sino el cariño de un familiar y unos buenos servicios sociales de apoyo.
por Roberto Sánchez, Vicente Baos y Rafael Bravo
Webografía o Enlace-grafía:
El consenso que no pudo ser https://www.elsevier.es/es-revista-atencion-primaria-27-articulo-el-consenso-que-no-pudo-ser-13038149
Denosumab: efecto rebote y otros efectos indeseados graves https://www.icf.uab.cat/assets/pdf/productes/bg/es/bg313.18e.pdf
Ensayo clínico fundamental de Denosumab https://www.nejm.org/doi/full/10.1056/NEJMoa0809493
Ensayo clínico fundamental de Romosozumab https://www.nejm.org/doi/10.1056/NEJMoa1607948
Guerado E, Sandalio RM, Caracuel Z, Caso E. Understanding the pathogenesis of hip fracture in the elderly, osteoporotic theory is not reflected in the outcome of prevention programmes. World J Orthop. 2016; 7(4): 218-28. doi: 10.5312/wjo.v7.i4.218. Disponible en https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4832223/
Cummings SR, Lui L, Eastell R, Allen IE. Association Between Drug Treatments for Patients With Osteoporosis and Overall Mortality Rates: A Meta-analysis. JAMA Intern Med. Published online August 19, 2019. doi:10.1001/jamainternmed.2019.2779. Disponible en https://jamanetwork.com/journals/jamainternalmedicine/article-abstract/2747869
OSTEOPOROSIS POSTMENOPÁUSICA: UN CONSENSO NECESARIO-Boletín INFAC. https://www.euskadi.eus/contenidos/informacion/cevime_infac_2015/es_def/adjuntos/INFAC_Vol_23_n_4_Osteoporosis_postmenopausica_un_consenso_necesario.pdf
Página web De FHOEMO https://fhoemo.com/
Página web de SEIOM https://seiomm.org/
Página web de AECOSAR http://www.aecosar.es/
Seguimiento de hastag #TusHuesosMañanaYSiempre en Twitter https://twitter.com/hashtag/TusHuesosMa%C3%B1anaYSiempre
Tuit de FHOEMO: Dia 19 de octubre. Mañana es el #DíaMundialOsteoporosis y todavía «mucha gente sale del hospital sin haber recibido un tratamiento antiosteoporótico. ¡Este es nuestro caballo de batalla!» Gracias Dr. Josep Blanch, presidente de @seiomm, por darle voz a la #osteoporosis. https://twitter.com/FHOEMO/status/1185473177859833863
Los 20 mejores estudios de investigación de 2018 para médicos de atención primaria (y 4)
Cribado y prevención
| 17. ¿Que tasas de captación para el cáncer colorrectal y detección son mejores, la prueba FIT o las pruebas de detección más antiguas basadas en guayaco? | El FIT (Prueba inmunoquímica fecal) es más sensible y específico que los análisis de sangre en heces a base de guaiaca. Ahora sabemos que el FIT también es más aceptable para los pacientes y aumenta la aceptación en un programa de detección administrado centralmente. Los médicos deben ofrecer a los pacientes la opción de FIT o colonoscopia, y deben reemplazar sus reservas de test de sangre fecal en base a guayaco con FIT en sus consultas.
Moss S. Increased uptake and improved outcomes of bowel cancer screening with a faecal immunochemical test: results from a pilot study within the national screening programme in England. Gut 2017; 66: 1631-1644 |
| 18. En personas mayores sin antecedentes de enfermedad cardiovascular 8ECV) ¿el tratamiento con estatinas se asocia con mejores resultados? | En este estudio retrospectivo, el tratamiento con estatinas en pacientes de 75 años o más sin ECV preexistente no modificó la probabilidad de desarrollar ECV ni redujo la mortalidad por todas las causas. Sin embargo, los pacientes con diabetes mellitus de 75 a 84 años se beneficiaron del tratamiento. Estos resultados son consistentes con los hallazgos de ALLHAT.
Ramos R. Statins for primary prevention of cardiovascular events and mortality in old and very old adults with and without type 2 diabetes: retrospective cohort study. BMJ 2018; 362: k3359 |
|
19. ¿Es la aspirina a dosis baja efectiva para la prevención primaria de ECV en pacientes de riesgo moderado? |
En este estudio, tras cinco años de tratamiento, los pacientes con riesgo moderado de enfermedad cardíaca que tomaron aspirina en dosis bajas no mostraron una disminución en los eventos coronarios y la mortalidad por todas las causas y tuvieron algunas más, aunque en su mayoría leves, hemorragias gastrointestinales. El uso de la aspirina para la prevención primaria de la ECV no es una propuesta de talla única y puede ser menos beneficiosa de lo que se pensaba anteriormente.
Gaziano JM. Use of aspirin to reduce risk of initial vascular events in patients at moderate risk of cardiovascular disease (ARRIVE). Lancet 2018; 392: pp. 1036-1046 |
| ¿Hay intervenciones específicas que sean efectivas para reducir el riesgo de caídas en adultos mayores? | El ejercicio solo, el ejercicio con evaluación y tratamiento de la visión, el ejercicio combinado con evaluación y tratamiento de la visión, y con evaluación o modificación del entorno, así como las estrategias de mejora de la calidad a nivel clínico combinadas con la evaluación y tratamiento multifactorial son intervenciones eficaces para reducir el riesgo de caídas perjudiciales adultos mayores.
Tricco AC. Comparisons of interventions for preventing falls in older adults. JAMA 2017; 318: 1687-1699 |
Guías de Práctica Clínica
| ACP: Type 2 diabetes mellitus | Se trata de alcanzar un nivel de A1C de 7% a 8% para la mayoría de los adultos con diabetes tipo 2, con la advertencia de que el paciente debe ser quien tome la decisión. Hay una recomendación débil para suspender el tratamiento en pacientes con un nivel de A1C de menos del 6,5%. Finalmente, la ACP sugiere olvidar las metas de A1C y en su lugar tratar de minimizar los síntomas en pacientes que tienen 80 años o más o que tienen una esperanza de vida de menos de 10 años. |
| ACC/AHA: Hypertension | Las pautas de ACC / AHA recomiendan un objetivo de tensión arterial de 130/80 mm Hg para la mayoría de los pacientes con hipertensión arterial. Dada la falta de evidencia de apoyo para este objetivo, la ACP y la Academia Americana de Médicos de Familia continúan recomendando objetivos de 140/90 mm Hg para la mayoría de los adultos y 150/90 mm Hg para adultos de 60 años o más. |
| USPSTF: Prostate cancer screening | Aconseje a los hombres de 55 a 69 años de edad de los daños potenciales y los beneficios de los exámenes de cribado utilizando pruebas de antígeno prostático específico. No lo realice en hombres de 70 años o mayores. |
| USPSTF: Osteoporosis screening | Examine a las mujeres de 65 años o más y a las mujeres más jóvenes con mayor riesgo de osteoporosis utilizando la medición de densidad ósea con densitometria La evidencia es actualmente insuficiente para hacer una recomendación con respecto a la detección en hombres. |
| USPSTF: Skin cancer screening | Aconseje a adultos jóvenes, adolescentes, niños y padres de niños pequeños acerca de minimizar la exposición a la radiación ultravioleta para personas de seis meses a 24 años de edad con tipos de piel normales, y considere asesorar en pacientes mayores de 24 años según la evaluación de riesgos. |
Las causas (1)
 Esta entrada surge a raíz del tuit de @quequesierra donde se preguntaba por una explicación clínica a este incremento en el uso de Vitamina D y análogos y en el que ha tenido la deferencia de incluirme.
Esta entrada surge a raíz del tuit de @quequesierra donde se preguntaba por una explicación clínica a este incremento en el uso de Vitamina D y análogos y en el que ha tenido la deferencia de incluirme.
Si se siguen los retuits y contestaciones a este tuit original, se ve enseguida que la sobreutilización de la vitamina D, es un problema sentido como tal y común en todo el sistema sanitario, sobre todo, por los médicos de familia y farmacéuticos de AP. El problema es que cada cual lo intenta solucionar por su cuenta. No solo no hay comunicación entre autonomías, sino que desconocemos lo que se hace en el área sanitaria u hospital cercano.
En cierto modo Twitter hace de ese “cemento de unión” del que el Ministerio de Sanidad desertó hace tiempo. Por ejemplo se echa muchísimo de menos la información institucional que proporcionaba la “Información Terapéutica de la Seguridad Social”, luego del Sistema Nacional de Salud y que se dejó de publicar en 2011.
En mi opinión, las causas del desaforado aumento de prescripción y uso de vitaminas D, ordenadas por importancia cuantitativa, son las siguientes:
- La accesibilidad para determinar indiscriminadamente el nivel de vitamina D.
- Definición errónea de los limites de normalidad, insuficiencia y deficiencia.
- Efecto colateral de la exagerada promoción (mongering diseases) de la osteoporosis
- Promoción exagerada y creación de estado de opinión por expertos y gurús de la importancia y supuestos problemas relacionados con el decifit de vitamina D.
- Minusvaloración de los efectos tóxicos y efectos adversos.
- Pensamiento mágico novecentista sobre la importancia para la salud humana de las vitaminas.
- Promoción del tratamiento específico por la industria farmacéutica.
- Indication creep: cuando una intervención que beneficia a pacientes con una condición de salud específica se extiende, bien a una población de pacientes más amplia o bien a un problema de salud diferente.
- Promoción por la industria alimentaria, dentro de la generación o enganche a la moda de comida natural o «alimentos medicina».
- Imitación terapéutica de sistemas sanitarios de países, el principal USA y entre médicos (los llamados especialistas vs atención primaria)
- Aplicación acrítica de estudios y protocolos elaborados sin reflexionar sobre la evidencia que los soporta y/o elaborados con intereses distintos a lo que no sea la salud del paciente.
- Desconocimiento de las dosis adecuadas de suplementación,
Falsas pandemias. Sobre el caso de los suplementos de vitamina D y la industria del metanálisis
Por Gonzalo Casino. Traducido de Falses pandèmies en El diari de la sanitat
Murieron los dinosaurios de osteomalacia, un fatal debilitamiento de los huesos causado por falta de vitamina D? La gigantesca nube de polvo creada por el impacto de un asteroide en la Tierra hace 65 millones pudo haber impedido la llegada de la radiación solar responsable de la síntesis de vitamina D en la piel, provocando la extinción de los dinosaurios y muchas otras especies animales. Esta especulación tiene entre sus adeptos a Michael Holick , el eminente endocrinólogo estadounidense que con más fervor, influencia y conflictos de intereses ha defendido el uso de suplementos de vitamina D para prevenir las fracturas, según una investigación periodística de Liz Szabo publicada en 2018 por el New York Times.
La investigación refleja que la venta de estos suplementos se ha multiplicado por nueve en una década, convirtiéndose en un negocio mil millonario: 936 millones de dólares de ventas en 2017, sólo en Estados Unidos, a los que hay que añadir otros 365 millones para los análisis de niveles de esta vitamina. Buena parte de este negocio se sustenta en un supuesto déficit de vitamina D en la población general y, en consecuencia, en la necesidad de tomar suplementos para reducir el riesgo de fracturas. Pero la creencia de que los suplementos de vitamina D pueden prevenir las fracturas ha resultado ser falsa, como demuestran las mejores y más recientes revisiones sistemáticas con metaanálisis , y confirma una evaluación de Nutrimedia. El grado de certeza de los resultados actuales es alto, lo que implica que es muy improbable que nuevos estudios vayan a cambiar esta consideración. Así pues, el efecto beneficioso de los suplementos ha sido mitificado y el supuesto problema de salud pública que pretenden solucionar es una falsa pandemia.
Como ocurre en todos los problemas de salud definidos por un umbral numérico (por ejemplo, la hipertensión o la diabetes) que separa los valores normales de los patológicos, el déficit de vitamina D es arbitrario. Cuanto más exigente se sea con este umbral, más enfermedad habrá. El umbral de normalidad para los niveles de vitamina D fue fijado por la Sociedad Americana de Endocrinología, a instancias de Holick, de forma demasiado estricta, en 30 ng / ml. Con semejante umbral, no es de extrañar que más del 80% de la población necesitara suplementos para paliar este déficit. Sin embargo, una institución más rigurosa, como la Academia Nacional de Medicina de EE.UU., fija ahora este umbral en 20 ng / ml, lo que implica que el 97,5% de la población tiene niveles normales y no precisa suplementos.
El caso de la falsa pandemia de insuficiencia de vitamina D y las falsas soluciones (en 2010, el Holick escribió un libro titulado precisamente The vitamin D solution) es un ejemplo más de mala ciencia, con deficientes metanálisis por medio. Como se explica en un esclarecedor editorial de la revista Atención Primaria (Vitamina D: el vestido nuevo el Rey Sol), El primer autor es el médico de familia Alberto López, el rancio consenso de expertos ha dado paso a una «industria del metanálisis» encargada de producir resultados a medida. La mala ciencia, en este caso, reside en reanalizar subgrupos y extrapolar a la población general los resultados de ancianos institucionalizados. Y su pernicioso efecto ha sido la creación de una moda y un mito que no será fácil desmontar. De hecho, muchas organizaciones recomiendan aún suplementos de vitamina D en la población general, a pesar de las evidencias científicas en contra y del creciente número de casos de intoxicación por esta vitamina. Las sospechas de conflictos de intereses con la industria farmacéutica, la alimentaria y la del bronceado, como apuntan los editorialistas, son inevitables.
Seguimos con la vitamina D
La editorial de la revista American Family Physicians que tradujimos en la anterior entrada ha tenido un éxito sin precedentes en este blog (más de ocho mil entradas en dos días) lo que denota un interés importante sobre el tema, y es que la vitamina D y la “epidemia” de su deficiencia, es como un compendio de las virtudes y sobre todo defectos de la medicina actual.
El articulo al que hace referencia la editorial, se publica en el mismo número de la revista y es muy esclarecedor. Sus autores son médicos de familia, uno de ellos ostenta cargos importantes, ya que además de profesor de universidad ha sido miembro, vicepresidente y presidente de la USPSTF (Grupo de Trabajo de Servicios Preventivos de los EE. UU.) durante 10 años y coautor de las recomendaciones de este organismo sobre la vitamina D.
El artículo no lo vamos a traducir en su integridad, pero si haremos un resumen. Lo primero es hacer notar su título: Cribado y tratamiento con vitamina D en adultos que viven en la comunidad: preguntas y respuestas frecuentes. Entre estas preguntas y respuestas, encontramos:
¿Como se define la hipovitaminosis o deficiencia de Vitamina D? Curiosamente la definición es uno de los principales problemas que se afronta en este contrvetido tema, y es que según algunos autores los niveles de corte actuales, por debajo de los cuales se define la deficiencia, provienen de una mala interpretación y aplicación de los valores referencia.
Esta tesis explicaría la sorpresa de muchos clínicos en los últimos años, con la pandemia de diagnósticos en personas, por otro lado sanas tras la realización de un análisis en el que “por fin” o “por desgracia” se incluía la medición de 25 (OH) D3. En el artículo que nos ocupa se apuntan a este criterio y la explican gráficamente.
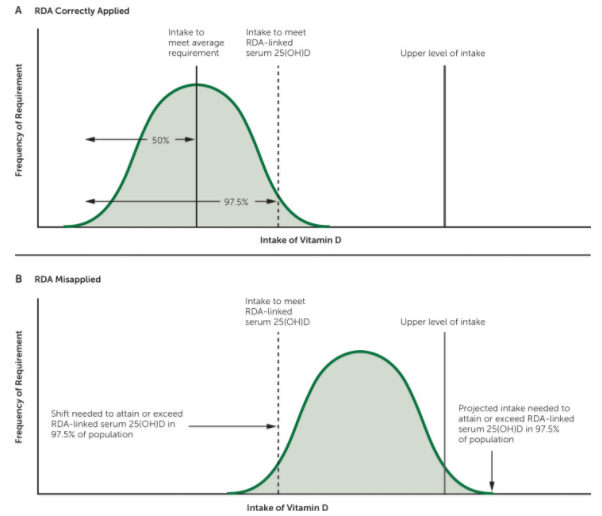
25(OH)D = 25-hydroxyvitamina D, RDA = consumo diario recomendada
Una reciente revisión publicada en la revista AMF-actualización en medicina de familia, explica que la elección de los niveles de referencia a partir de los cuales se considera que hay un déficit o una insuficiencia de vitamina D se elaboraron con el objetivo inicilal de establecer la ingesta diaria mínima recomendable de esta vitamina en la población. Una estrategia, por tanto, alejada del modelo individual y más cercana al modelo poblacional.
En cualquier caso, convendría recordar esta sentencia del artículo: La National Academy of Medicine (anteriormente Institute of Medicine) considera un nivel sérico de 25-hidroxivitamina D (25-OH-D) de 12 a 20 ng por ml (30 a 50 nmol por L) como rango normal para una exposición adecuada a vitamina D para mantener la salud ósea. Las personas con niveles inferiores a 12 ng por ml suelen ser deficientes, y el 97,5% de las personas con un nivel sérico superior a 20 ng por ml tienen un consumo adecuado de vitamina D.
¿La suplementación de rutina con vitamina D en la población adulta da como resultado una mejor salud?
Los ensayos clínicos no han demostrado beneficios para la salud de los suplementos de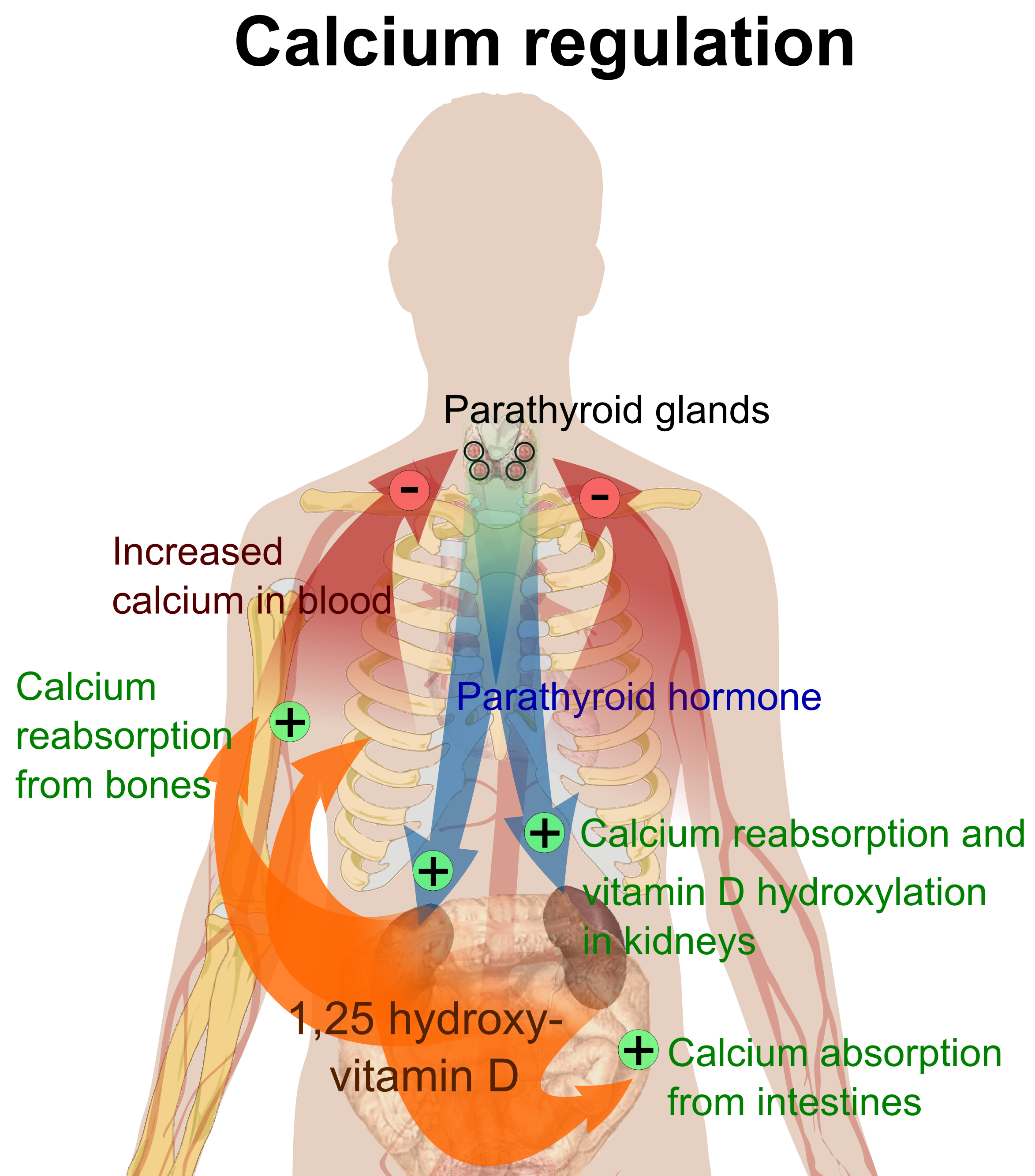 vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
¿Identificar mediante cribado de personas asintomáticas la deficiencia de vitamina D y dar suplementos de esta vitamina a aquellos identificados como deficiente en vitamina D, mejora la Salud?
Siguiendo a la USPSTF se determinan que no hay pruebas suficientes para recomendar la detección de la deficiencia de vitamina D en la población general. No se ha demostrado que el tratamiento de personas asintomáticas con deficiencia identificada mejore la salud
¿Hay síntomas específicos o enfermedades no esqueléticos en los que medir la vitamina D y tratar el déficit mejoren la salud?
Tras repasar la evidencia en enfermedades como asma, enfermedad pulmonar obstructiva crónica, depresión, diabetes mellitus, fatiga crónica, insuficiencia cardiaca, hipertensión menopausia, dolor musculoesquelético inespecífico, artrosis o enfermedad de vías respiratorias altas, no se ha encontrado evidencias de que mejore ninguna de estas afecciones
Pregunta de una paciente con osteoporosis
Pregunta: Tengo osteoporosis. Columna lumbar T-score -3.3. Cadera izda T-score -1.0. Se me ha producido fractura con aplastamiento y edema D11. La reumatóloga me ha mandado Denosumab. He leído efectos secundarios y no se qué hacer. Gracias
Al igual que todos los medicamentos, Denosumab puede producir efectos adversos, aunque no todas las personas los sufran. Le recomendamos que lea atentamente la sección 4. Posibles efectos adversos de la ficha técnica o el prospecto de información para pacientes que se encuentra en cada envase.
En cuanto los eficacia de Denosumab le recordamos que este medicamento está indicado en la osteoporosis posterior a la menopausia (posmenopáusica) en mujeres y en varones que tienen un riesgo incrementado de fractura (rotura de huesos), reduciendo el riesgo de fracturas de la cadera, de la columna y en localizaciones que no son la columna. Para que se haga una idea de la importancia de este efecto en la reducción de la posibilidad de tener una nueva fractura vertebral con sintomas, le adjuntamos un gráfico que representa en su caso el beneficio de tomar Denosumab frente no hacerlo :
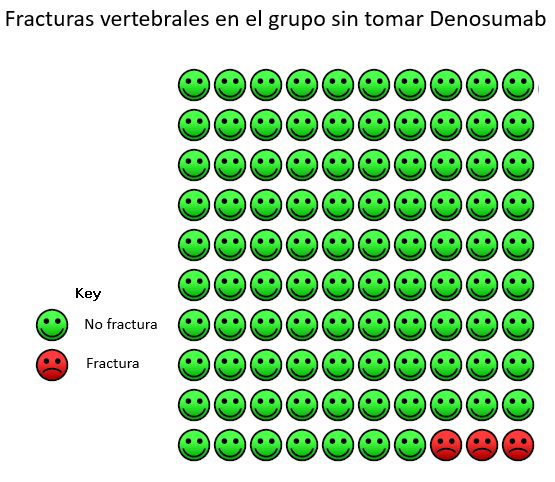
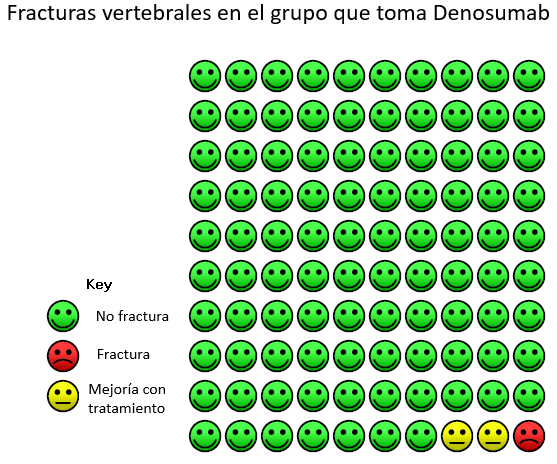
Datos de N Engl J Med 2009; 361:756-765. Fraturas vertebrales clínicas
El ascenso y la caída inevitable de la vitamina D (2)
Publicado por Scott Gavura el 23 de junio el año 2016 en Science Based Medicine
# 2: Los suplementos de vitamina D puede reducir las fracturas, cuando se administra con calcio
He escrito en este blog hace varios meses sobre la vitamina D, calcio y fracturas, en respuesta a un artículo que afirmaba que las guías de practica clínica que incluían estos productos como tratamiento, no estaban basadas en la evidencia, y que era probable que su inclusión fuera debida a la confluencia de conflictos de intereses. No estoy de acuerdo.
El calcio y la vitamina D apoyan la producción y mantenimiento del esqueleto. El calcio es el principal mineral en el hueso. Las pautas dietéticas para todas las edades hacen hincapié en la importancia del calcio en la dieta como un componente esencial (junto con la actividad física y estilo de vida) de los comportamientos de toda la vida para promover la resistencia ósea y la densidad. La vitamina D también es importante para el desarrollo normal del hueso. Una deficiencia de vitamina D provoca raquitismo las enfermedades de debilitamiento óseo en los niños, mediante la reducción de la absorción de calcio en la dieta (osteomalacia en adultos). Teniendo en cuenta los estudios observacionales que vinculan los niveles bajos de vitamina D con fracturas, desde hace tiempo se ha planteado la hipótesis de que la suplementación con vitamina D puede reducir el riesgo de fracturas. Ha habido mucho interés en el papel de los suplementos, sobre todo en personas que no pueden obtener cantidades adecuadas de la vitamina a través de la dieta o exposición al sol.
Esta opinión se basa en las revisiones sistemáticas publicadas en los últimos cinco años y reconoce que la vitamina D, cuando se administra en dosis de 800 UI por día o más, y se combina con el calcio, reduce significativamente las fracturas de cadera y fracturas en general. Las reducciones relativas son aproximadamente 10-15%. Acerca de 45-67 personas necesitan tomar suplementos de calcio y vitamina D durante 10 años para prevenir una fractura. Una vez más, el resultado es modesto, sí parece ser real.
N del T: Para seguir otro aspecto de esta controversia se puede consultar este enlace o ver el reciente estudio reseñado por Prescrire Falls in the elderly: proven benefits of rise (octubre 2016)
# 3: Los suplementos de vitamina D no reducen las infecciones del tracto respiratorio
Basado en un estudio de cohortes que vinculaba los niveles bajos de vitamina D con infecciones de las vías respiratorias superiores, nació la idea de que los suplementos de vitamina D podría reducir los resfriados y la gripe. Se han realizado tres revisiones sistemáticas o meta-análisis. Las críticas a estos trabajos han incluido el hecho de que las poblaciones estudiadas han sido muy diferentes, van desde niños de Afganistán a adultos sanos en Long Island. Los autores llegan a la conclusión del análisis más robusto era probable el de Mao 2013, el cual encontró que la vitamina D no tuvo ningún efecto. Los autores se refieren a su propio sumario de las evidencias publicado por separado que también llegó a la conclusión de que la vitamina D no tiene efecto en las poblaciones occidentales, pero podrían tener un efecto en los niños en los países en desarrollo con deficiencias más profundas de vitamina D. Cabe destacar que el único ensayo aleatorizado y controlado que es de alta calidad y relevante para una población, por lo demás sana (Murdoch 2012) no encontró efectos significativos.
# 4: suplementos de vitamina D tiene poco efecto sobre el bienestar mental
Múltiples estudios, que se resumen en una revisión sistemática y meta-análisis, han encontrado que los niveles más bajos de vitamina D se asocia con un mayor riesgo de depresión. Los ensayos que han estudiado la administración de suplementos han sido difíciles de interpretar debido a las múltiples fuentes de sesgo. Las revisiones sistemáticas son contradictorias. A lo sumo, la vitamina D puede tener un pequeño efecto en los pacientes con depresión clara, pero la evidencia todavía no está claro. La vitamina D no tiene ningún efecto sobre el bienestar de la población general que no tienen depresión clara, incluso cuando los niveles de vitamina D son bajos.
# 5: Los suplementos de vitamina D no se ha demostrado que mejora de manera significativa el tratamiento de la artritis reumatoide
En el seguimiento de una población de mujeres que desarrollaron artritis reumatoide (RA) en el transcurso de un estudio observacional, se encontró una correlación entre un bajo consumo de vitamina D y una mayor probabilidad de la artritis reumatoide. Sin embargo, otro estudio de mayor tamaño no se presentó esta misma correlación. En los ensayos clínicos, como el the Women’s Health Initiative no se presentó ningún tipo de relación entre el calcio + vitamina D (frente a placebo) y la prevención de la AR de más de 5 años. En los que tienen ya la AR, sólo hay datos de mala calidad, ninguno de los cuales es concluyente. En general, no hay pruebas convincentes que sugieren un papel de los suplementos de vitamina D para prevenir o tratar la AR.
# 6: Los suplementos de vitamina D no parece beneficiar el tratamiento de la esclerosis múltiple
Teniendo en cuenta lo que parece ser una correlación entre el aumento de la latitud y la prevalencia de la esclerosis múltiple (EM) en la población, se ha sugerido un vínculo con los niveles de vitamina D Se ha apoyado en estudios observacionales que han demostrado que los pacientes con EM con enfermedad más activa pueden tener niveles más bajos de vitamina D. Esta importante cuestión no se puede responder con confianza, porque los ensayos han sido pequeños con problemas de calidad metodológica. Las tres revisiones sistemáticas publicadas han mostrado efectos nulos a mixtos entre múltiples resultados. Actualmente no hay pruebas convincentes que sugieran que la suplementación merezca la pena.
# 7: Los suplementos de vitamina D puede tener un efecto modesto sobre la mortalidad
Este es el abuelo de todos los resultados – mortalidad por cualquier causa. Reconociendo lo difícil que sería la evaluación de este resultado no ha habido prevención en estudiar esta cuestión. Las poblaciones estudiadas incluyen adultos mayores, a veces institucionalizadas. Las seis revisiones sistemáticas han demostrado efectos, que reunidos es 0 o alrededor de cero, y efecto sobre la mortalidad podría ir desde un aumento relativo del 2% a una reducción del 13%. Los autores estiman que una reducción relativa del 5% es lo más probable, pero que podía no haber ningún efecto. Hay algunas investigaciones en curso que podrán aclarar esta cuestión con el tiempo.
# 8: suplementos de vitamina D tiene poco efecto en el cáncer
No hay evidencia consistente que muestre que los niveles bajos de vitamina D y riesgo de cáncer, se carece de información prospectiva. Los dos dos meta-análisis más recientes, informan de la falta de efecto de la suplementación con vitamina D sobre la incidencia de cáncer. Si no hay ningún efecto en absoluto, que es indistinguible del efecto nulo. El análisis de Cochrane observó mortalidad por cáncer y encontró un modesto beneficio. La base total evidencia, sin embargo, era de baja calidad. Los autores concluyeron (y estoy de acuerdo) que necesitamos datos de mejor calidad para responder verdaderamente esta pregunta
# 9: Más suplementación no es mejor
Dada la ubicuidad de la suplementación en ausencia de deficiencia, se han dado investigaciones sobre los daños de la vitamina D, impulsada por la creencia de que más = mejor. Irónicamente, las altas dosis de vitamina D parecen aumentar el riesgo de caídas y fracturas, causando que las consecuencias que estamos tratando de evitar. También hay evidencia débil de que las dosis altas se asocian con tasas de mortalidad más altas.
# 10: No hay papel para las pruebas de rutina de vitamina D
Hay una falta de evidencia para demostrar que las pruebas de rutina de vitamina D sea necesaria. La campaña Choosing Wisely recomendó en contra de las pruebas de rutina, ya que los resultados de esta prueba es probable que no cambie el consejo médico que ud. recibirá, y que incluye asesoramiento básico del estilo de vida (dejar de fumar, controlar su peso, estar activo, y centrarse en conseguir su vitamina D de los alimentos y el sol). A pesar de las recomendaciones en contra de las pruebas, esta se ha generalizado: En 2011, Medicare ha gastado US $ 224 millones de dólares en pruebas de vitamina D para personas mayores.
El ascenso y la inevitable caída de la vitamina D
Publicado por Scott Gavura el 23 de junio el año 2016 en Science Based Medicine
¿Es la vitamina D una panacea? La evidencia dice lo contrario.
Ha sido difícil evitar el «zumbido» sobre la vitamina D en los últimos años. A pesar de que tiene una larga historia de uso en el tratamiento médico de la osteoporosis, un gran número de estudios observacionales han vinculado los niveles bajos de vitamina D con una serie de enfermedades. La hipótesis de que hay una deficiencia generalizada en la población ha conducido a un gran interés en la medición de los niveles de vitamina D en sangre. La demanda de pruebas se ha disparado al incorporarla muchos médicos en las petición rutinaria de pruebas de laboratorio. El promover la Vitamina D como panacea no sólo se debe a los vendedores de medicina alternativa. Gran parte del interés y de esta demanda se ha impulsado por profesionales sanitarios como médicos y farmacéuticos que han analizado datos que suelen ser débiles, a veces preliminares y no concluyentes, concluyendo que los beneficios de la vitamina D son mayores que los riesgos.
Después de todo, es una vitamina, ¿verdad? ¿Cuánto daño puede hacer la vitamina D ?
No hay falta de investigación sobre la vitamina D. Por desgracia, gran parte de la investigación ha sido observacional, que pueden encontrar correlaciones interesantes, pero que pueden demostrar la causa y efecto. Si bien se han producido algunos estudios de alta calidad, grandes ensayos prospectivos que utilizan la vitamina D como tratamiento, también hay un gran número de ensayos más pequeños, de baja calidad, muchas de las cuales han dado resultados positivos que no han sido replicados en estudios más amplios. El efecto neto ha sido una gran cantidad de impresiones positivas, aunque persisten algunas cuestiones que no pueden ser entendidas en toda su amplitud.
Un nuevo trabajo de Michael Allan y colegas se propuso resumir la evidencia de base de la vitamina D para sus múltiples usos. Fue publicado en la revista Journal of General y Medicina Interna, y se titula «La vitamina D:. Una revisión narrativa de examinar las pruebas para Diez Creencias»
Explorando la lista se ven la mayoría de las pretensiones y creencias habituales: osteoporosis, caídas, resfriados y gripe, cáncer, etc. Como es una revisión narrativa, es importante tener en cuenta que este tipo de estudios tienen un alto riesgo de sesgo. Los autores afirman que preferentemente buscaron revisiones sistemáticas y meta-análisis (que, cuando está bien realizados, pueden producir una información muy objetiva), pero cuando se envuelve en un comentario narrativo, aumenta el riesgo de sesgo. Esto no quiere decir que los resultados sean incorrectos, pero que las conclusiones que surgen de una revisión narrativa (en comparación con una revisión sistemática bien realizada) será menos robusto y cuantificable.
Como quiera que el articulo solo se puede conseguir pagando, me referiré a cada uno de los mitos y las evidencias que citan, porque el articulo resume perfectamente la pruebas en las que se basan muchas de las afirmaciones hechas para la vitamina D que yo y otros colaboradores hemos discutido en comentarios pasados.
# 1: Los suplementos con vitamina D puede reducir, modestamente, las caídas en los ancianos
Unos pocos estudios observacionales han encontrado una asociación entre los niveles bajos de vitamina D y caídas en los ancianos. Las caídas son una fuente de considerable morbilidad en este grupo, por lo que una vitamina barata que tiene incluso un efecto modesto en la reducción de caídas sería bien recibida y es probable que puesto en uso rápidamente. Se han realizado ocho meta-análisis, con resultados inconsistentes en general. El efecto de la vitamina D puede ser real, pero si es real, es moderadamente eficaz en la reducción tanto del número de caídas y el número de personas que caen. La estimación del efecto puede caer en el «límite de futilidad», lo que implica una significación clínica marginal.
continuará
La insoportable levedad de la vitamina D
Aunque sea dificil de creer en medicina y atención sanitaria nos movemos por modas. De pronto, no se sabe muy bien como, se pone de moda un tratamiento, una intervención preventiva o incluso un diagnóstico, o todo a la vez. No siempre responde a unos intereses determinados o una campaña con objetivos espurios; simplemente se pone de moda y comienza a realizarse, trasmitiéndose de manera epidémica de especialistas a médicos generales, de estos a otros profesionales de la salud y así hasta que llega a la extensa población de pacientes que lo incorporan a su alcancía de hábitos, presuntamente, saludables.
Si una vacuna de escepticemia es dificil luchar contra el inicio de estas practicas, mucho mas cuando la epidemia ya esta extendida. Poco puede hacer un medico solo para pelear contra unas adulteradas guías que tienen poco de práctica y menos de clínicas, el tiempo y estudio que se necesita para desterrar una costumbre errónea, pero arraigada es inmenso y fuera del alcance de un individuo aislado. Por ese motivo es especialmente útil que grupos lideres en medicina clínica promuevan y publiquen evaluaciones de estas practicas dudosas, para compensar al menos la infoxicación interesada de sus alelados promotores. Los sistemas sanitarios deberían conformar gran parte de estos grupos lideres, aunque solo sea porque ellos pagan lo platos rotos, de esta furia terapéutica o preventiva sin pruebas. Curiosamente no lo hacen y salvo aisladas excepciones (ninguna de ellas en Madrid) la información independiente brilla por su ausencia, lo que hace que tengamos que mirar a ultramar.
Comunidad APS (Comunidad de Atención Primaria de Salud para atención y consulta) es el portal Internet de la Fundación MF compuesta por profesionales de la salud de atención primaria de la Argentina, y en concreto del Hospital Italiano de Buenos Aires, que se dedican a la práctica asistencial, la educación médica continua y la investigación clínica y cuyo objetivo es acercar y crear contenidos en español actualizados y revisados para todo el equipo de salud.
 Aparte de otros productos informacionales (como le estupenda revista Evidencia on line) el portal incluye la publicación de actividades ECCO (Evidencia Científica en la Clínica Cotidiana) que en su ultima sesión realizada por la Dra Marcela Botargues se dedica a la vitamina D .
Aparte de otros productos informacionales (como le estupenda revista Evidencia on line) el portal incluye la publicación de actividades ECCO (Evidencia Científica en la Clínica Cotidiana) que en su ultima sesión realizada por la Dra Marcela Botargues se dedica a la vitamina D .
Conviene leerlo entero, pero entresacamos varios párrafos, en afortunada contradicción, con la practica clínica de los colegas en el entorno en el que trabajo:
En los últimos años se ha incrementado el dosaje (determinación en sangre) de vitamina D en población general y con osteoporosis, como así también en poblaciones especiales como personas con patología cardiovascular, oncológica, diabéticos tipo II, etc.
La vitamina D se ha asociado con varios resultados en salud. Sin embargo, se discute qué significa un nivel bajo, y la utilidad del tratamiento con vitamina D, como así también los efectos adversos no solamente para la salud del individuo sino también para los sistemas de salud por la utilización de una enorme cantidad de recursos del sistema con dudosa indicación.
La estudios con Vitamina D no han demostrado disminución de la incidencia de fracturas ni de la mortalidad global.
No está indicado el rastreo en población general. No está determinado qué significación clínica tiene el resultado bajo; la medición no está estandarizada, se realiza por diferentes métodos y diferentes tipos de vitamina D, y cada uno tiene sus características operativas; 50 a 80% de la población general tiene niveles bajos de vitamina D; no está claro cuál sería el seguimiento de un nivel considerado “bajo” porque no hay estudios que lo evalúe
No está recomendado el dosaje universal de vitamina D en población general y se desconoce la verdadera utilidad del mismo en población con osteoporosis sin factores de riesgo para la deficiencia de vitamina D. El aporte o suplemento terapéutico de vitamina D con o sin calcio no tiene efecto sobre la disminución de la incidencia de fracturas ni en población sana ni en población con osteoporosis como tampoco en población con osteoporosis y fracturas ya establecidas.
Hoy ha comentado un compañero un paciente con los niveles de vitamina D normales y, de la emoción, se nos han saltado las lágrimas a todos
— Jose Luis Quintana (@JoseLuisQ) 9 de octubre de 2015