Categoría: Traumatología
Ensayo aleatorio sobre fisioterapia para el desgarro meniscal y el dolor de rodilla
N Engl J Med 2025; 393 (17): 1694-1703 doi: 10.1056/NEJMoa2503385
Antecedentes
La fisioterapia se recomienda habitualmente para el dolor de rodilla atribuido a una rotura meniscal degenerativa, pero su eficacia no ha sido demostrada.
Métodos
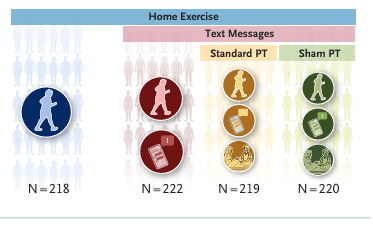
Asignamos aleatoriamente a participantes de entre 45 y 85 años con dolor de rodilla, osteoartritis y rotura de menisco a uno de cuatro grupos: ejercicio en casa (programa de ejercicio en casa de 3 meses), ejercicio en casa más mensajes de texto para fomentar la adherencia al ejercicio, ejercicio en casa más mensajes de texto más fisioterapia simulada (terapia manual simulada en la clínica y terapia de ultrasonidos simulada) y ejercicio en casa más mensajes de texto más fisioterapia estándar (ejercicios supervisados de fortalecimiento, funcionales y de estiramiento y terapia manual).
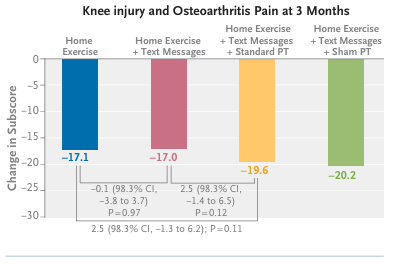
La variable de resultado principal (primary outcome) fue el cambio en la puntuación en el cuestionario Knee Injury and Osteoarthritis Outcome Score (KOOS), subcuestionario de dolor (rango, 0 a 100, donde las puntuaciones más altas indican más dolor) entre el inicio y los 3 meses, con ajuste por el centro donde se realiza el ensayo, la subpuntuación de dolor de la KOOS al inicio y el grado radiográfico.
Resultados
Un total de 879 participantes fueron asignados aleatoriamente (edad media [± DE], 59,2 ± 7,8 años). La diferencia en los cambios a los 3 meses en la subpuntuación de dolor del KOOS entre el ejercicio en casa y el ejercicio en casa más mensajes de texto fue de −0,1 puntos (intervalo de confianza [IC] del 98,3 %, −3,8 a 3,7) y entre el ejercicio en casa y el ejercicio en casa más mensajes de texto más fisioterapia estándar fue de 2,5 puntos (IC del 98,3 %, −1,3 a 6,2); la diferencia entre el ejercicio en casa más mensajes de texto y el ejercicio en casa más mensajes de texto más fisioterapia estándar fue de 2,5 puntos (IC del 98,3 %, −1,4 a 6,5). Los acontecimientos adversos fueron en general leves y se distribuyeron de manera uniforme entre los grupos.
Conclusiones
En pacientes con rotura degenerativa del menisco y dolor de rodilla, la incorporación de fisioterapia o mensajes de texto para fomentar la adherencia a los ejercicios en casa no resultó superior al programa de ejercicios en casa por sí solo en cuanto a la reducción del dolor.
Primum non chirurgiae
Por Gustavo Aparicio Campillo.
Dentro de la Estrategia de Seguridad del Paciente del Servicio Madrileño de Salud 2027 , se encuentra la línea estratégica 8:

Los sistemas sanitarios deben prestar una asistencia de alto valor, y la atención de menor valor o ineficiente, debe ser identificada, reducida de forma segura y, si procede, interrumpida. Una recomendación en este sentido, es una indicación de abandonar una práctica clínica de escaso valor. El escaso valor lo determina el hecho de que la práctica no reporte ningún beneficio conocido para los pacientes y/o les ponga en riesgo de sufrir daños y además pueda suponer un derroche de recursos, sanitarios y/o sociales.
Estrategia de seguridad del paciente del servicio madrileño de salud 2017
En relación a lo anteriormente expuesto traemos a este blog el artículo Common elective orthopaedic procedures and their clinical effectiveness: umbrella review of level 1 evidence (Blom et al. BMJ 2021;374:n1511). En esta revisión sistemática «paraguas» se revisó la evidencia disponible de diez de los procedimientos ortopédicos electivos más frecuentes, a saber:
- Ligamentoplastia de ligamento cruzado anterior
- Sutura meniscal
- Meniscectomía parcial artroscópica
- Reparación del manguito rotador
- Descompresión subacromial artroscópica
- Liberación del túnel carpiano
- Descompresión lumbar
- Artrodesis lumbar
- Prótesis total de cadera
- Prótesis total de rodilla
Los resultados de la revisión mostraron que solo la descompresión del túnel carpiano y la prótesis total de rodilla aportaban evidencia de la superioridad sobre tratamientos no quirúrgicos o conservadores, basada en ensayos clínicos controlados y aleatorizados (ECAs). La descompresión del tunel carpiano es la técnica con evidencia más «potente». En el caso de de la prótesis total de cadera o la sutura meniscal no se encontró ningún ECA que las compararan con otros tratamientos.
Las pruebas para los otros seis procedimientos citados no mostraron beneficio alguno sobre el tratamiento conservador.
En la conclusión, se señala que aunque pueden ser eficaces, no existe evidencia de alta calidad en muchos de los procedimientos ortopédicos. Esto es debido a la ausencia de ECAs que comparen cada procedimiento en cuestión con el manejo conservador. Algunos de estos procedimientos, directamente no son eficaces clínicamente, o solo en circunstancias específicas. Por ejemplo, la meniscectomía parcial artroscópica especialmente en pacientes con artrosis de rodilla o con rotura degenerativa no debe ser recomendada en general, salvo en casos concretos de pacientes. Sin embargo, y a pesar de la solida evidencia sobre la ineficacia de la descompresión subacromial artroscópica, las guías nacionales siguen recomendando su uso para pacientes con un síndrome subacromial aislado cuyos síntomas no se resuelven con un adecuado tratamiento no quirúrgico.
Algunos procedimientos pueden ser válidos incluso aunque la evidencia de alta calidad no se haya establecido todavía , o que la evidencia observacional sea tan abrumadora que realizar ensayos clínicos pudiera considerarse incluso poco ético o redundante. Un ejemplo de esto es el caso de las prótesis de cadera.
En una entrevista al Dr Julio Doménech publicada en la revista Clinical Orthopaedics and Related Research, con motivo de la publicación de un estudio observacional donde se mostro el aumento de las meniscectomías artroscópicas (especialmente entre adultos y mayores) comenta que en cuando los incentivos económicos tienen poco peso, como es el caso de España con un sistema sanitario publico donde los médicos son asalariados, hay que buscar otros condicionantes y causas. Para él, la forma en que los médicos adquieren el conocimiento y la forma de interpretarlo, es fundamental.
Por tanto, creo que el factor explicativo más potente es la falta de difusión de los nuevos conocimientos o el descreimiento de la evidencia por parte de los cirujanos españoles.
Julio Doménech Fernández MD, PhD
Remarca, que ni las autoridades sanitarias ni las sociedades científicas han hecho campaña para revertir prácticas quirúrgicas inapropiadas.. Las iniciativas españolas, como las señaladas en la propia estrategia de seguridad del paciente ( Compromiso por la calidad de las Sociedades Científicas, «Si no es necesario puede hacer daño” y la iniciativa “Essencial”) se comportan como brindis al sol o iniciativas para cumplir el expediente, donde se manifiesta una preocupación voluntarista, más que campañas reales bien publicitadas y difundidas.
El escaso valor de la artroscopia en la artrosis
por Gustavo Aparicio Campillo Traumatologo. Hospital Clínico San Carlos y Rafael Bravo Toledo. Medico de Familia. Centro de Salud Linneo
Aproximadamente el 25 % de las personas mayores de 50 años padecen dolor o molestias en sus rodillas derivadas de la enfermedad degenerativa propia a partir de esta edad. Hace menos de un año publicamos un artículo en la revista AMF -solo bajo suscripción- donde se hacía notar que la evidencia disponible recomendaba el tratamiento no quirúrgico con fisioterapia, medicación analgésica y dieta para esta situación, relegando la artroscopia para casos muy concretos como un bloqueo articular real (limitación de la extensión de la rodilla causado por un cuerpo libre o una rotura meniscal) , o cuando las molestias no hayan remitido tras un periodo comprobado de tratamiento conservador. A conclusiones similares llega una revisión Cochrane publicada hace dos meses.
La evidencia muestra que la artroscopia de rodilla para este tipo de pacientes no tiene beneficio alguno comparado con el tratamiento no quirúrgico. La artroscopia no ofrece beneficios importantes ya que no mejora el dolor, ni la movilidad de la rodilla en personas con artrosis.
Aparicio G, Bravo R. ¿Se deben derivar al traumatólogo los pacientes con artrosis de rodilla? ). AMF 2021; 17(8):474-476.
Por otro lado, una artroscopia de rodilla puede causar un daño al paciente y consumo inadecuado de recursos, por lo que se ha llegado a considerar una practica bajo valor en las recomendaciones de las sociedades médicas de varios países como Estados Unidos (y aquí), Canadá, Australia y Holanda.
A pesar de las recomendaciones mencionadas, éstas no se siguen adecuadamente. A nivel mundial, se realizan más de 2 millones de artroscopias de rodilla por enfermedad degenerativa. En un estudio suizo de 2017. Muheim et al observan que el 70% de los pacientes a los que se practicó una artroscopia de rodilla en el contexto de enfermedad degenerativa, no recibieron fisioterapia y el 89% no habían tomado medicación para el dolor de manera regular antes de la intervención.
Un grupo de investigación holandés ha publicado este año 2022 un artículo donde se investiga la proporción de estas artroscopias de “ bajo valor “ y cuáles son las razones que llevan a realizarlas. Para ello, realizaron un estudio retrospectivo en 13 hospitales holandeses , encontrando que al menos el 35% de las artroscopias realizadas por enfermedad degenerativa de rodilla, no tienen indicación válida (en la historia clínica del paciente) basada en las guías de artroscopia de rodilla holandesas. Este porcentaje de pacientes sin indicación válida informada y, por tanto, una atención potencialmente de bajo valor, osciló entre el 10,8% (en un Centro Médico Universitario) y el 63,6% (en un hospital general). En una cuarta parte de los casos la indicación registrada fue una decisión conjunta entre el médico y el paciente, incluyendo indicación a petición del paciente.
Los autores, en la discusión, refieren que si contabilizamos los daños y costes de estas artroscopias (1,6 millones de euros en el año 2016 en Holanda, año del estudio) vemos que superan los beneficios, los traumatólogos deberían tomar decisiones basadas en la evidencia y explicarla claramente a los pacientes, escuchar sus preferencias, pero no ofrecer una artroscopia al menos que haya una indicación válida. Como demostraron los mismos autores, en un estudio previo de 2020 , la toma de decisiones basadas en la evidencia puede obstaculizarse por las creencias de algunos especialistas en el valor añadido de estas artroscopias , así como las experiencias positivas con la artroscopia de rodillas entre los familiares y conocidos del paciente.
La información de los cambios y de la ineficacia de la artroscopia debería estar dirigida tanto a profesionales como a pacientes, en este ultimo escenario se incluye la excelente pagina de «Cochrane responde» donde con lenguaje claro y simple se expone la información dirigida a pacientes sobre este tema.
Breve historia de un tratamiento para el dolor de espalda
Patrick Radden Keefe cuenta en su, recomendable, libro El Imperio del Dolor que el laboratorio Roche estaba a la búsqueda de un tranquilizante menor que ampliara el mercado de psicotrópicos, tan en boga en ese momento, a trastornos menores y por tanto con un publico mucho más amplio. En esa búsqueda se toparon con un buen problema, afortunado, pero problema al fin, descubrieron casi consecutivamente dos medicamentos que cumplirían con creces las expectativas puestas en ellos. Leo H. Sternbach que así se llamaba el químico de Hoffman-La Roche responsable de estos descubrimientos sintetizo primero el clordiazepoxidos (Librium) y poco después el famoso diazepam o Valium. El problema es que si se comercializaba el Valium podría acabar rápidamente con la creciente pujanza del Librium en una especie de auto-competencia. La solución consistió en hacer creer a médicos y pacientes que eran dos fármacos diferentes, aunque en realidad no lo eran. Gracias a la agencia de publicidad McsAdams lo lograron, al menos durante los primeros años de la comercialización de ambos fármacos. El truco consistió en resaltar algunas de sus propiedades farmacológicas y enfocarlo a enfermedades y problemas distintos. En el Valium se resaltó por ejemplo su capacidad de “relajante muscular” -común a esas dos benzodiazepinas y a todas la que vinieron después-, de tal forma que se podía vender para dolencias musculares y lesiones deportivas donde el dolor tenía un fuerte componente relacionado con la denominada “contractura o espasmo muscular”.
El Valium siguió su carrera meteórica con una gran variedad de indicaciones, pero la utilidad como relajante muscular quedo ahí hasta el punto de que otro derivado benzodiacepínico el Tetrazepam se comercializo astutamente con el nombre de Myolastan® (El prefijo «Mio-» indica «músculo» procede etimológicamente del griego «myós» con el mismo significado) . De la historia del myolastan y la lumbalgia hablamos brevemente en otro post, solo recordar que en países como España triunfo y mucho, hasta su retirada en 2013, en el amplio campo de las contracturas dolorosas que engloban a todo dolor espinal de origen degenerativo o estático (cervicalgia, dorsalgia, lumbalgia) donde la contractura puede ser causa o efecto. También figuraban en las indicaciones de su ficha técnica su indicación para afecciones traumatológicas. Se hizo especialmente famoso en las lumbalgias hasta el punto que el personal acudía a las farmacias a solicitar, no un analgésico, sino el Myolastam, ineludible acompañante entonces, en todos los servicios de urgencia y consultorios, del diagnóstico de lumbalgia.
Lo sorprendente del caso es que si uno consultaba MEDLINE e introducía los términos de búsqueda : «Benzodiazepines»[Mesh]) AND «Low Back Pain»[Mesh] y aplicaba el filtro de Randomized Controlled Trial no encontraba ningún resultado. Simplemente, no había ningún ensayo clínico que justificara el uso que se hacia de un medicamento que según la AEMPS tenía un consumo elevado en España, y en muchos casos prolongado.
En los últimos cinco años se han publicado un ensayo clínico donde se comparaba naproxeno+diazepam versus naproxeno+placebo y dos revisiones que contempla el tratamiento de la lumbalgia inespecífica con relajantes musculares, entre ellos ,pero con escasa representación, las benzodiacepinas. También se ha recuperado un pequeño ensayo de 2010 en el que se evalúa la utilidad de estos fármacos en el prolapso lumbar discal con lumbociática.
En un próximo post nos haremos eco de ellos, sobre todo de la última revisión sistemática publicada en el BMJ.
Surgical reversal como muestra
por Rafael Bravo Toledo. Medico de Familia. Centro de Salud Linneo y Gustavo Aparicio Campillo Traumatologo. Hospital Clínico San Carlos
¿Por qué se produce una reversión médica o medical reversal* ? Las causas pueden ser varias y a veces actúan de forma conjunta, siendo difícil determinar el peso o la importancia de cada una de ellas en el efecto final.
Un editorial reciente de la revista British Journal of Sport Medicine sobre el papel de la artroscopia en el manejo de las enfermedades degenerativas de la rodilla – un surgical reversal en toda regla- nos explica las razones de esta reversión, comprobada a lo largo de los últimos años y la importancia relativa de cada argumento.
comentan cinco, a saber:
- Suspender la financiación o inclusión en la cartera de servicios de este procedimiento por los sistemas sanitarios. En su opinión poco importante ya que, en su país, la recomendación de no financiarla se produjo mucho después de que esta práctica comenzara a declinar.
- Las sociedades científicas profesionales de artroscopia deberían desaconsejarla. Sin embargo, los hechos muestran lo contrario, muchas sociedades internacionales de artroscopia han publicado declaraciones de consenso y guías de práctica clínica, en las que respaldan la artroscopia de rodilla y hombro en procesos degenerativos para pacientes de mediana edad y mayores.
- Un movimiento de base que prevalece sobre las recomendaciones de sociedades especializadas. Muchos especialistas asistenciales de manera individual estarían impulsando, guiados por la evidencia, abandonar la artroscopia en masa y “contagian” a sus colegas para que sigan sus pasos. A pesar de los incentivos financieros y el desafío cognitivo que supone renunciar a creencias arraigadas, estas conductas podrían haberse hecho “virales” entre los miembros más jóvenes de la profesión.
- Los médicos de familia y generales encabezarían el cambio. Los ensayos clínicos fundamentales sobre la eficacia de la artroscopia, publicados en revistas médicas generalistas cuyos lectores principales son médicos de familia y generalistas. Estos ensayos sugieren que la terapia con ejercicios es una alternativa razonable a la artroscopia. Según los autores los médicos de cabecera han adoptado la evidencia: en lugar de derivar indiscriminadamente a los pacientes de mediana edad y mayores con dolor de rodilla o de hombro al traumatólogo, podrían estar dirigiendo a los pacientes a tratamientos no quirúrgicos accesibles y efectivos.
- Los mensajes constantes y coherentes de los medios de comunicación han convencido a los pacientes de la inutilidad de la artroscopia. La escasa eficacia de esta “cirugía’ ha aparecido en las portadas de muchos periódicos. Uno de los beneficios del periodismo riguroso es ayudar a los pacientes a ampliar su conocimiento sobre las opciones de tratamiento razonables, incluidos los daños y beneficios potenciales de los tratamientos. El conocimiento, aunque provenga de la prensa profana, permite a los pacientes participar en la toma de decisiones compartida.

Las razones por las que la reversiones medicas pasan de su constatación a la realidad son diversas, cada una tiene su importancia en momentos determinados del proceso. Muchas veces nos sorprende, e incluso irrita, la importancia que adquiere, para nosotros, una razón menor. No debemos cegarnos, cualquier motivo es bueno sin con ello conseguimos la deseada revocación de una práctica inútil u obsoleta.
* Medical reversal se refiere a prácticas médicas diagnósticas o terapéuticas que cuando intentan probar su verdadera eficacia con un estudio riguroso, no pueden demostrarla.
Diazepam Is No Better Than Placebo
En 2013 la European Medicines Agency (EMEA) a instancias del PRAC decidió las suspensión de comercialización del Tetrazepam, mas conocido por su marca comercial de Myolastan. Hasta entonces, era un medicamento profusamente utilizado, sobre todo en lumbalgias y dolores cervicales, por su supuestos efectos en la contracturas musculares dolorosas que iban asociadas a estas condiciones. Las razones que motivaron esta suspensión fue la constatación de reacciones dermatológicas graves que hacían que el balance riesgo/beneficio, no fuera favorable. En la balanza, los beneficios se contabilizaban por su eficacia en las indicaciones para las que estaba aprobado (contracturas dolorosas en reumatología o espasticidad).
Sin embargo en la literatura revisada por la EMEA y el PRAC, los estudios que mostraron la eficacia del tetrazepam para las contracturas dolorosas, eran solo dos pequeños ensayos clínicos doble ciego, controlados con placebo que mostraban una eficacia limitada.
Muerto el perro no acabó la rabia, la supuesta eficacia de esta clase de medicamentos en el tratamiento de lumbalgias y cervicalgias, aunque controvertida y escasa, impregnaba la mentalidad de los médicos, llegando incluso a las actuales generaciones de estudiantes y recién graduados que por su edad no llegaron a conocer el “famoso” myolastan. El consumo se desvió a otras benzodiazepinas, principalmente al diazepam y en la actualidad no es infrecuente leer informe de los servicios de urgencia donde al cóctel analgésico potente y variopinto, se añade el inefable diazepam. También ayuda, la anticuada ficha técnica de este medicamento que en concreto dice:
Indicaciones:
Sin embargo, la evidencia es terca y sigue sin apoyar esta desaforada afición por las benzodiacepinas que muestran los médicos que tratan procesos osteomusculares. Veamos….
El conocido UptoDate, dice con respecto a los relajantes musculares los siguiente:
Benzodiazepines should not be used because they are not effective in improving pain or functional outcome [33], and there is potential for abuse.
Una revisión sistemática Cochrane, publicada en 2003 que evaluaba el tratamiento con miorelajantes en las lumbalgias inespecíficas, determina con respecto a las benzodiazepinas que las pruebas de su eficacia en el dolor lumbar agudo no son muy convincentes. La única evidencia sólida provenía del tetrazepam y se basaba en dos ensayos en lumbalgia crónica, que mostraban que el tetrazepam era más efectivo que el placebo en pacientes en el alivio del dolor a corto plazo y mejoría general. Estos estudios, parece que financiados por el laboratorio fabricante del Tetrazepam, uno de ellos publicado en una revista ya desaparecida no incluida en MEDLINE y otro en alemán, son de difícil acceso.
La revisión algo desordenada y con algunos errores en la referencias, publicada por la ACP en Annals of Internal Medicine en 2017 añade a los artículos encontrados en la revisión Cochrane un nuevo ensayo clínico en el que se evaluaba diazepam frente a placebo en caso de lumbalgia aguda con irradiación (ciática).En este ensayo el diazepam no mostró mejoría en ninguna de la variables evaluadas y algunas se encontraron diferencias beneficiosas para el grupo placebo
 Por último constatar que en un ensayo clínico individual más reciente, muestra la falta de eficacia clínica del diazepam en lumbociatalgia aguda y subaguda. En este ensayo clínico, controlado y aleatorizado se compararon dos grupos de pacientes que acudieron a urgencias con dolor lumbar de no más de 2 semanas de duración. Un grupo recibió naproxeno + diazepam y el otro naproxeno + placebo no encontrando diferencias significativas en la variables evaluadas (cambio de puntuación en escala de incapacidad física y dolor percibido a la semana y un mes)
Por último constatar que en un ensayo clínico individual más reciente, muestra la falta de eficacia clínica del diazepam en lumbociatalgia aguda y subaguda. En este ensayo clínico, controlado y aleatorizado se compararon dos grupos de pacientes que acudieron a urgencias con dolor lumbar de no más de 2 semanas de duración. Un grupo recibió naproxeno + diazepam y el otro naproxeno + placebo no encontrando diferencias significativas en la variables evaluadas (cambio de puntuación en escala de incapacidad física y dolor percibido a la semana y un mes)
En conclusión la prescripción de benzodiazepinas en lumbalgias, a pesar de su aparente lógica fisiopatológica [contractura en musculo -relajante muscular] no está soportada por la evidencia disponible. Su uso rutinario, como es la práctica habitual, debería ser evitado.
Para el dolor cervical , con incluso menos estudios disponibles, se podría llegar conclusiones similares.
“Tus huesos. Mañana y siempre”
A propósito de la campaña de Sociedades Científicas FHOEMO, SEIOMMy AECOSAR “Tus huesos. Mañana y siempre” por el Día Mundial de la Osteoporosis, octubre de 2019.
Contextualización: Un año más y tomando como excusa el día dedicado a la enfermedad, se lanza una campaña donde la protagonista no parece ser la osteoporosis sino un nuevo fármaco para tratarla. Siempre que se vislumbra un nuevo fármaco en el mercado sucede lo mismo: se redefine la enfermedad o aspectos de ella para posicionarlo, se “prepara el terreno”, se lanzan las líneas argumentativas a favor de este, etc. Muchos nos tememos que estas iniciativas parten del laboratorio fabricante en cuestión, cruzan por las sociedades científicas y líderes de opinión (KOL) hasta llegar a los profesionales y finalmente los pacientes (a veces esta última parte del camino se realiza, al contrario). Todos los actores intermediarios cobran importantes sumas de dinero y los demás asistimos atónitos al desarrollo de esta campaña.

¿Por qué?
A lo largo de los últimos años hemos seguido con interés los acontecimientos alrededor de la osteoporosis. Decimos acontecimientos, pero realmente queremos decir campañas de la industria farmacéutica. Acercarnos a este objeto de análisis realmente ha valido para poder estudiar en él un ejemplo paradigmático de redefinición de enfermedad por criterios comerciales, lo que se ha venido en llamar “mongering diseases”. Recordamos que en base a criterios diagnósticos discutibles y con una prueba poco rentable en términos diagnósticos (densitometría) se propuso una estratificación de pacientes. Así, se dispuso de sobreestimadas cohortes que debieran ser tratadas con fármacos antirresortivos. Fuimos viendo las propuestas y los posicionamientos en el mercado de los sucesivos fármacos y su caída en desgracia sucesiva, con innumerables daños a las pacientes. La calcitonina, el calcio, la vitamina D, el ranelato de estroncio, la teriparatida, el raloxifeno, el zolendrónico… y ahora el denosumab.
Acabaron siendo retirados o arrinconados en los márgenes de la irrelevancia. Estudiamos todas las irregularidades con las que los bifosfonatos más clásicos entraron en el mercado y la arbitrariedad con la que consiguieron posicionarse para algunas indicaciones concretas. Observamos todo el desfile de “metoo’s”. Vimos las polémicas en España con las que las guías oficiales fueron redactadas, con las clásicas presiones de quienes transmiten en el campo profesional, las líneas de las industrias a cambio de Dios sabe qué. Nos fijamos en aquellas herramientas diagnósticas, no validadas y no aplicables en poblaciones mediterráneas, en las pantallas de los ordenadores en las consultas (FRAX). Asistimos con incredulidad a aquel paradigma de la osteoporosis, que quedaba incrustado dentro de un enfoque medicalizador global del climaterio junto a la terapia hormonal sustitutiva, otra historia ignominiosa de la Medicina repleta de daños evitables.
Creímos haber aprendido de los errores. Pensábamos que el mensaje machacón en contra de lo relatado anteriormente, del que humildemente formamos parte, había surtido efecto. En los últimos años se había vuelto a una suerte de sentido común, con el foco puesto en medidas higiénico-dietéticas y en la prevención de caídas. Se enfatizaban los escasos resultados de los fármacos para prevenir fracturas, con las diferencias evidentes entre prevención primaria y secundaria, y los efectos secundarios de los mismos. Algunos frecuentes y leves, otros infrecuentes y graves (fracturas atípicas, osteonecrosis maxilar etc.). El súmmum es el denosumab que suma a su larga lista de efectos secundarios un efecto rebote con fracturas espontáneas múltiples tras interrumpir el tratamiento.
El balance riesgo-beneficio del tratamiento farmacológico era y es altamente cuestionable.
¿Qué?
Expresamos nuestro pesar porque vemos que una nueva campaña vuelve a la carga, en los términos olvidados del pasado, o más agresivos si cabe. “Mucha gente sale del hospital sin haber recibido un tratamiento antiosteporótico”. Este es nuestro caballo de batalla”. ¿Disculpe? En esta campaña podemos reconocer los elementos que ha incorporado el marketing de la industria en estos años que han pasado: la utilización de las redes sociales, la campaña audiovisual, la utilización de famosos (pobre Concha Velasco, que la utilicen para tal fin), la participación de pacientes, etc. para difundir ese falso mensaje.
Mañana es el #DíaMundialOsteoporosis y todavía «mucha gente sale del hospital sin haber recibido un tratamiento antiosteoporótico. ¡Este es nuestro caballo de batalla!» Gracias Dr. Josep Blanch, presidente de @seiomm, por darle voz a la #osteoporosis.#TusHuesosMañanaYSiempre pic.twitter.com/yqk3orrg9r
— FHOEMO Osteoporosis (@FHOEMO) October 19, 2019
https://platform.twitter.com/widgets.js
¿Por qué?
Creemos que esta campaña obedece a un objetivo muy concreto: lanzar un nuevo fármaco. Es publicidad encubierta de romosozumab.
¿Entonces?
Puede ser necesario individualizar el riesgo de cada persona antes de añadir un tratamiento farmacológico en prevención secundaria o en la osteoporosis asociada a diversas enfermedades o tratamientos. Pero la complejidad de estas decisiones es incompatible con un lema como “Mucha gente sale del hospital sin…” y con la realización de campañas con famosos dirigidas a «concienciar» sobre la enfermedad. Quizá la auténtica razón para que salga gente del hospital sin tratamiento no es la desidia o la ignorancia sino el conocimiento de los problemas beneficio/riesgo en la recomendación de los diferentes fármacos utilizados en la osteoporosis para personas, en general de edad avanzada, pluripatológicas y polimedicadas.
Pensamos que ya está bien de que las autoridades se pongan de lado ante estos comportamientos contrarios a la deontología médica. Es una campaña publicitaria de un fármaco. No vemos por ningún lado la declaración de conflicto de interés, como señala el Código Deontológico en su Capítulo IV, artículo 23. Urgimos a los Colegios profesionales y a las autoridades competentes a tomar cartas en el asunto por el bien de nuestros pacientes.
Creemos que mucha gente, sobre todo ancianos, que han sufrido una fractura no debería salir solos del hospital, así debe ser, pero el acompañamiento no debería ser un tratamiento contra la osteoporosis, sino el cariño de un familiar y unos buenos servicios sociales de apoyo.
por Roberto Sánchez, Vicente Baos y Rafael Bravo
Webografía o Enlace-grafía:
El consenso que no pudo ser https://www.elsevier.es/es-revista-atencion-primaria-27-articulo-el-consenso-que-no-pudo-ser-13038149
Denosumab: efecto rebote y otros efectos indeseados graves https://www.icf.uab.cat/assets/pdf/productes/bg/es/bg313.18e.pdf
Ensayo clínico fundamental de Denosumab https://www.nejm.org/doi/full/10.1056/NEJMoa0809493
Ensayo clínico fundamental de Romosozumab https://www.nejm.org/doi/10.1056/NEJMoa1607948
Guerado E, Sandalio RM, Caracuel Z, Caso E. Understanding the pathogenesis of hip fracture in the elderly, osteoporotic theory is not reflected in the outcome of prevention programmes. World J Orthop. 2016; 7(4): 218-28. doi: 10.5312/wjo.v7.i4.218. Disponible en https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4832223/
Cummings SR, Lui L, Eastell R, Allen IE. Association Between Drug Treatments for Patients With Osteoporosis and Overall Mortality Rates: A Meta-analysis. JAMA Intern Med. Published online August 19, 2019. doi:10.1001/jamainternmed.2019.2779. Disponible en https://jamanetwork.com/journals/jamainternalmedicine/article-abstract/2747869
OSTEOPOROSIS POSTMENOPÁUSICA: UN CONSENSO NECESARIO-Boletín INFAC. https://www.euskadi.eus/contenidos/informacion/cevime_infac_2015/es_def/adjuntos/INFAC_Vol_23_n_4_Osteoporosis_postmenopausica_un_consenso_necesario.pdf
Página web De FHOEMO https://fhoemo.com/
Página web de SEIOM https://seiomm.org/
Página web de AECOSAR http://www.aecosar.es/
Seguimiento de hastag #TusHuesosMañanaYSiempre en Twitter https://twitter.com/hashtag/TusHuesosMa%C3%B1anaYSiempre
Tuit de FHOEMO: Dia 19 de octubre. Mañana es el #DíaMundialOsteoporosis y todavía «mucha gente sale del hospital sin haber recibido un tratamiento antiosteoporótico. ¡Este es nuestro caballo de batalla!» Gracias Dr. Josep Blanch, presidente de @seiomm, por darle voz a la #osteoporosis. https://twitter.com/FHOEMO/status/1185473177859833863
Falsas pandemias. Sobre el caso de los suplementos de vitamina D y la industria del metanálisis
Por Gonzalo Casino. Traducido de Falses pandèmies en El diari de la sanitat
Murieron los dinosaurios de osteomalacia, un fatal debilitamiento de los huesos causado por falta de vitamina D? La gigantesca nube de polvo creada por el impacto de un asteroide en la Tierra hace 65 millones pudo haber impedido la llegada de la radiación solar responsable de la síntesis de vitamina D en la piel, provocando la extinción de los dinosaurios y muchas otras especies animales. Esta especulación tiene entre sus adeptos a Michael Holick , el eminente endocrinólogo estadounidense que con más fervor, influencia y conflictos de intereses ha defendido el uso de suplementos de vitamina D para prevenir las fracturas, según una investigación periodística de Liz Szabo publicada en 2018 por el New York Times.
La investigación refleja que la venta de estos suplementos se ha multiplicado por nueve en una década, convirtiéndose en un negocio mil millonario: 936 millones de dólares de ventas en 2017, sólo en Estados Unidos, a los que hay que añadir otros 365 millones para los análisis de niveles de esta vitamina. Buena parte de este negocio se sustenta en un supuesto déficit de vitamina D en la población general y, en consecuencia, en la necesidad de tomar suplementos para reducir el riesgo de fracturas. Pero la creencia de que los suplementos de vitamina D pueden prevenir las fracturas ha resultado ser falsa, como demuestran las mejores y más recientes revisiones sistemáticas con metaanálisis , y confirma una evaluación de Nutrimedia. El grado de certeza de los resultados actuales es alto, lo que implica que es muy improbable que nuevos estudios vayan a cambiar esta consideración. Así pues, el efecto beneficioso de los suplementos ha sido mitificado y el supuesto problema de salud pública que pretenden solucionar es una falsa pandemia.
Como ocurre en todos los problemas de salud definidos por un umbral numérico (por ejemplo, la hipertensión o la diabetes) que separa los valores normales de los patológicos, el déficit de vitamina D es arbitrario. Cuanto más exigente se sea con este umbral, más enfermedad habrá. El umbral de normalidad para los niveles de vitamina D fue fijado por la Sociedad Americana de Endocrinología, a instancias de Holick, de forma demasiado estricta, en 30 ng / ml. Con semejante umbral, no es de extrañar que más del 80% de la población necesitara suplementos para paliar este déficit. Sin embargo, una institución más rigurosa, como la Academia Nacional de Medicina de EE.UU., fija ahora este umbral en 20 ng / ml, lo que implica que el 97,5% de la población tiene niveles normales y no precisa suplementos.
El caso de la falsa pandemia de insuficiencia de vitamina D y las falsas soluciones (en 2010, el Holick escribió un libro titulado precisamente The vitamin D solution) es un ejemplo más de mala ciencia, con deficientes metanálisis por medio. Como se explica en un esclarecedor editorial de la revista Atención Primaria (Vitamina D: el vestido nuevo el Rey Sol), El primer autor es el médico de familia Alberto López, el rancio consenso de expertos ha dado paso a una «industria del metanálisis» encargada de producir resultados a medida. La mala ciencia, en este caso, reside en reanalizar subgrupos y extrapolar a la población general los resultados de ancianos institucionalizados. Y su pernicioso efecto ha sido la creación de una moda y un mito que no será fácil desmontar. De hecho, muchas organizaciones recomiendan aún suplementos de vitamina D en la población general, a pesar de las evidencias científicas en contra y del creciente número de casos de intoxicación por esta vitamina. Las sospechas de conflictos de intereses con la industria farmacéutica, la alimentaria y la del bronceado, como apuntan los editorialistas, son inevitables.
Oro parece, plata no es….
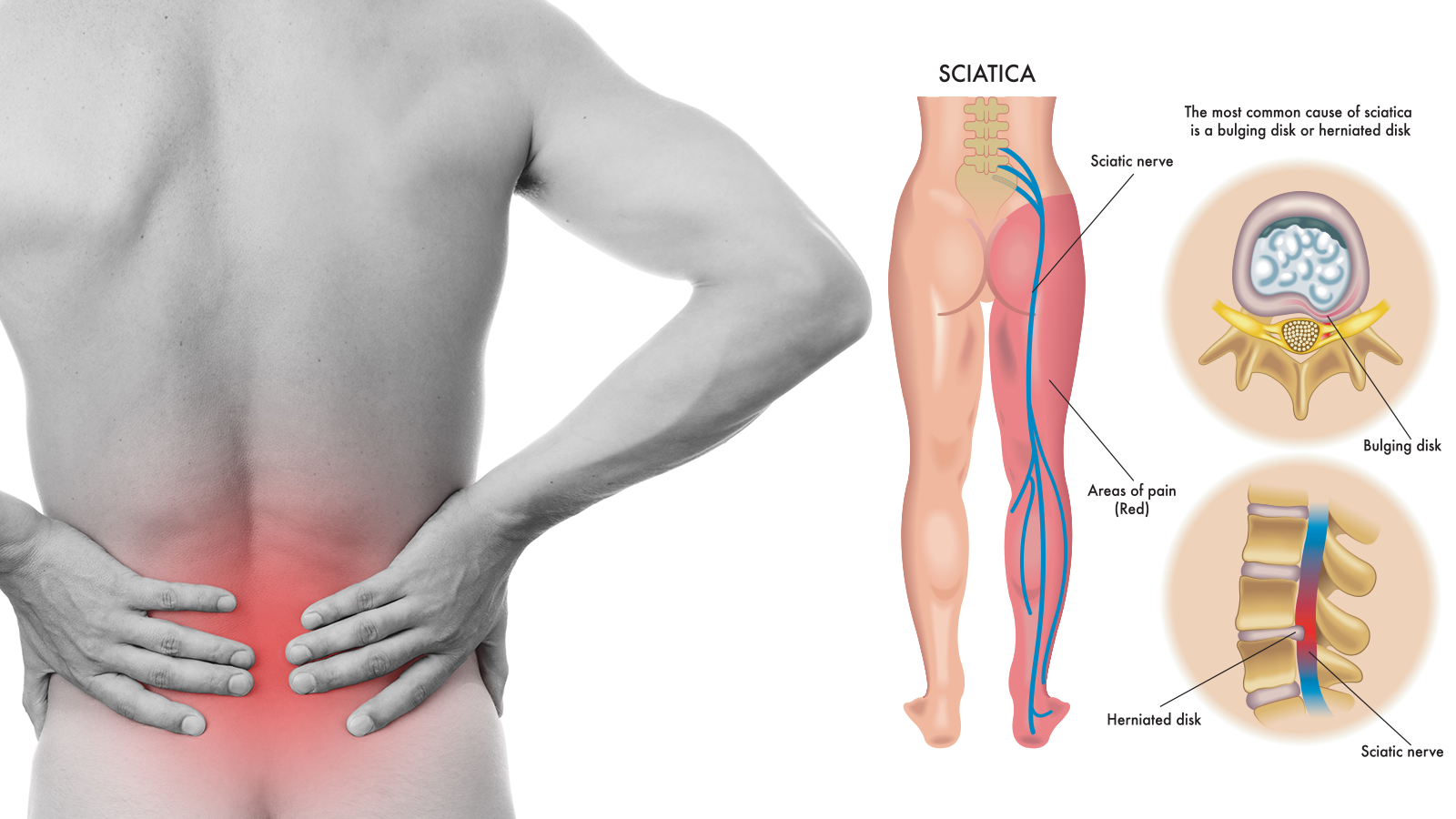
Hace dos semanas, mi afición por el tema y este inocente tuit me llevo a leer el artículo al que se refería titulado: Effect of Gabapentin vs Pregabalin on Pain Intensity in Adults WIth Chronic Sciatica A Randomized Clinical Trial. ¡Craso error!, su lectura me sumergió en una serie de disquisiciones que probablemente no tengan mucho valor. En cualquier caso, voy a contarlas en esta entrada y para hacerlo de forma comprensible, las voy a separar en tres apartados:
- Conclusiones que importan para un clínico
- Virtudes y problemas metodológicos del estudio
- Repercusión en redes sociales de estudios con conclusiones inapropiadas y metodología mejorable.
1º) Lo primero es que hay que congratularse porque es un ensayo clínico head to head y cruzado (crossover). Es decir, un ensayo que en lugar de enfrentar un medicamento con placebo se contrapone a otro fármaco de tal modo, que podemos tener una comparación directa de la eficacia de ambos medicamentos. Esta comparacion se hace de forma cruzada, de tal forma que los pacientes reciben de forma secuencial los dos tratamientos.
La alegría se acaba cuando vemos que la enfermedad es la lumbociática crónica, en la que ambos fármacos no resultaron ser muy eficaces cuando se les comparo con placebo. Dos metanálisis (aquí y aquí) que sintetizaban los ensayos clínicos realizados hasta la fecha, encontraron poca o ninguna evidencia de la eficacia del uso de estos antiepilépticos en el tratamiento sintomático del dolor lumbar agudo o crónico. Dados estos beneficios, escasos o poco claros y el potencial de efectos adversos e incluso de dependencia, la cuestión seria si la Gabapentina y la Pregabalina tienen algún papel en el tratamiento de la lumbalgia crónica y no cuál es el mejor cuando se comparan.
Es precisamente en estos casos cuando los ensayos clínicos comparativos tendrían menos valor. De hecho, se podría aducir que, mientras el ensayo cruzado no incluya un tercer grupo con placebo, es difícil sostener que el efecto beneficioso de estos fármacos fuera superior al mero efecto placebo.
 Por otro lado, la magnitud de los resultados en la variable principal (intensidad del dolor medida mediante una escala visual del 1 al 10, antes de comenzar y después de finalizar el tratamiento) es bastante discreta. Incluso asumiendo que el estudio es válido y que los resultados son verdaderos, la diferencia de medias de reducción del dolor apenas sobrepasa, en el caso de la Gabapentina las veinte centésimas de lo que se considera la mínima diferencia clínicamente importante (1,5). En la Pregabalina la diferencia de medias no llega ni siquiera a esta diferencia clínicamente importante (ver tabla). [Reducción en la puntuación de la escala de intensidad de dolor analógica visual de (media y [SD]), GBP: 1.72 [1.17] vs PGB: 0.94 [1.09]; P = .035)]
Por otro lado, la magnitud de los resultados en la variable principal (intensidad del dolor medida mediante una escala visual del 1 al 10, antes de comenzar y después de finalizar el tratamiento) es bastante discreta. Incluso asumiendo que el estudio es válido y que los resultados son verdaderos, la diferencia de medias de reducción del dolor apenas sobrepasa, en el caso de la Gabapentina las veinte centésimas de lo que se considera la mínima diferencia clínicamente importante (1,5). En la Pregabalina la diferencia de medias no llega ni siquiera a esta diferencia clínicamente importante (ver tabla). [Reducción en la puntuación de la escala de intensidad de dolor analógica visual de (media y [SD]), GBP: 1.72 [1.17] vs PGB: 0.94 [1.09]; P = .035)]
| Gabapentina | Pregabalina | |
| media VAS antes | 7,54 | 7,33 |
| media VAS después | 5,82 | 6,38 |
| Diferencia | 1,72 | 0,95 |
2º) En cuanto al análisis de validez basándonos en los citerios de este artículo, debemos tener en cuenta:
- Tamaño de la muestra: es la crítica más generalizada a este tipo de artículos, y a este en concreto, sin embargo, hay que recordar que el tamaño de la muestra nunca es grande o pequeño, sino el necesario para encontrar el efecto deseado con una potencia estadística suficiente. El diseño cruzado requiere un tamaño de muestra menor que en un diseño paralelo y los autores pueden llegar a una conclusión estadísticamente significativa utilizando un número no muy elevado de pacientes. No obstante hay que tener en cuenta, que en este estudio la muestra es la mitad de lo previsto ya que corresponde un análisis intermedio.Tambien hay que considerar que si el tamaño es pequeño, aunque sirva para detectar la diferencia buscada, aumenta el riesgo de que el reparto aleatorio no sea completamente al azar lo que conelleva que los dos grupos difieran sistemáticamente y haya un sesgo de selección.
- Aleatorización y seguimiento: La aleatorización y asignación se ocultaron adecuadamente, al igual que el tratamiento de las perdidas.
- Análisis: En este ensayo no se realizan comparaciones de los resultados del tratamiento en los individuos del mismo grupo (correlación intraindividuos) lo que hace que el ensayo tenga un valor limitado y no aproveche la ventaja del emparejamiento de este tipo de diseños. Solo se ofrece un resultado global (tabla más arriba) junto a los resultados de la diferencia de medias entre el valor basal y final en cada periodo y en cada secuencia (ver tabla de estudio).
- No se ha efectuado ningún análisis para evaluar el efecto arrastre (carryover)* o el efecto periodo**
3º) Como se comentó al principio el interés por este estudio surgió a raíz de un tuit, tuit que siguiendo las conclusiones de los autores afirmaba que Gabapentina y Pregabalina eran eficaces en la lumbociática crónica, con ventaja para la primera.
siguiendo las conclusiones de los autores afirmaba que Gabapentina y Pregabalina eran eficaces en la lumbociática crónica, con ventaja para la primera.
Esta afirmación, más que discutible, según hemos visto en la lectura crítica, nos lleva a pensar en cómo se difunden los conocimientos clínicos en el tiempo de las redes sociales. Para saberlo no hay nada como echar un vistazo al “Altmetric”*** del artículo.
En resumen podemos ver:
- Los cinco sitios de noticias que se hace eco del ensayo recogen las conclusiones de los autores sobre la eficacia y superioridad de la Gabapentina.
- De los 41 tuits recogidos por Altmetrics, 22 resaltan la eficacia de Gabapentina, 2 critican el ensayo o lo ponen en duda, 5 son neutros dando solo la información, 11 corresponden al título del artículo, tal como lo ofrece la revista en el botón de tuitear y 1 da información no relacionada con el artículo.
- Una página de Facebook remite al artículo con la siguiente leyenda: ”La Gabapentina (Neurontin) es mejor que la Pregabalina (Lyrica) en personas con dolor neuropatico. Un estudio pequeño, sin embargo, respalda lo que mis pacientes han estado diciendo durante años”
- El grupo de personas que protagonizaban estos comentarios y tuits en redes sociales estaba conformado por: Publico en general 31 (74%), Médicos y otros profesionales asistenciales 5 (12%), Científicos 5 (12%) y Comunicadores científicos (periodistas, blogers, editores) 1 (2%)
Conclusiones: La validez metodológica y los resultados ofrecidos no permiten concluir que ninguno de los dos fármacos sea eficaz en el tratamiento de la lumbociática crónica. En este escenario determinar cuál de los dos es mejor carece de importancia.
Las redes sociales podrían transmitir ideas preestablecidas o las conclusiones de los autores sin un mínimo análisis. Se difunden así, coclusiones falsamente positivas sobre la eficacia de los fármacos.
Mi agradecimiento a Fernando José García López por revisar este post y ofrecer desinteresadamente su conocimiento y valiosos comentarios. La responsabilidad de los posible errores o malas intepretaciones de lo escrito es solo mía.
* El efecto carryover o de arrastre se define como el efecto del tratamiento del período de tiempo anterior en la respuesta en el período de tiempo actual. En otras palabras, si un paciente recibe el tratamiento A durante el primer período y el tratamiento B durante el segundo período, las mediciones tomadas durante el segundo período podrían ser el resultado del efecto directo del tratamiento B administrado durante el segundo período, y/o arrastre o efecto residual del tratamiento A administrado durante el primer período. Estos efectos de arrastre producen un sesgo estadístico. Las diferentes medidas que se adopten para evaluar este efecto deben ser contempladas y descrita en el ensayo. Un periodo de lavado o wahout suficiente, es una de ellas
** El efecto periodo se refiere al posible cambio de las características del paciente o de la enfermedad durante los periodos del estudio, modificando por tanto la respuesta a las diferentes intervenciones.
*** Altmetrics es un conjunto de métricas usadas para medir los diferentes impactos de la investigación más allá de las métricas tradicionales de la producción científica. Se trata de una serie de indicadores derivados en muchos casos de herramientas de la web social, que se generan a partir de las interacciones de los usuarios en los espacios web con los materiales generados por los investigadores.
Anticonvulsivantes en el tratamiento del dolor lumbar y el dolor radicular lumbar: una revisión sistemática y metanálisis.
Anticonvulsants in the treatment of low back pain and lumbar radicular pain: a systematic review and meta-analysis. CMAJ 2018; 190 (26): E786-E793; DOI: https://doi.org/10.1503/cmaj.171333
Resumen
Antecedentes: El uso de anticonvulsivantes (por ejemplo, gabapentina, pregabalina) para tratar el dolor lumbar ha aumentado sustancialmente en los últimos años a pesar de una evidencia limitada que apoye su uso.
Nuestro objetivo fue determinar la eficacia y la tolerabilidad de los anticonvulsivos en el tratamiento del dolor lumbar y el dolor radicular lumbar en comparación con el placebo.
Métodos: Se realizó una búsqueda en 5 bases de datos de estudios que compararan un anticonvulsivo con placebo en pacientes con dolor lumbar inespecífico, ciática o claudicación neurogénica de cualquier duración.
Los resultados fueron dolor auto-evaluado, discapacidad y eventos adversos. El riesgo de sesgo se evaluó mediante la escala de la base de datos de pruebas de fisioterapia (PEDro), y la calidad de la evidencia se evaluó mediante la evaluación de clasificación de recomendaciones, desarrollo y evaluación (GRADE).]
Los datos se combinaron y los efectos del tratamiento se cuantificaron utilizando las diferencias de medias para las variables continuas y riesgo relñativos para las varaibles dicotómicas.
Resultados: Nueve ensayos compararon el topiramato, la gabapentina o la pregabalina con el placebo en 859 participantes únicos. Catorce de 15 comparaciones encontraron que los anticonvulsivos no fueron efectivos para reducir el dolor o la discapacidad en el dolor lumbar o el dolor radicular lumbar; por ejemplo, hubo evidencia de alta calidad de ausencia de efecto de gabapentinoides versus placebo en el dolor lumbar crónico a corto plazo (diferencia de medias combinada [DM] -0.0, intervalo de confianza [IC] del 95% -0.8 a 0.7) o para la lumbalgia dolor radicular a corto plazo (MD agrupado -0.1, IC del 95%: -0.7 a 0.5).
La falta de eficacia se acompaña de un mayor riesgo de eventos adversos por el uso de gabapentinoides, para los cuales el nivel de evidencia es alto.]
Interpretación: Existe evidencia de moderada a alta calidad de que los anticonvulsivantes son ineficaces para el tratamiento del dolor lumbar o el dolor radicular lumbar. Hay evidencia de alta calidad de que los gabapentinoides tienen un mayor riesgo de eventos adversos.