Categoría: Cardiopatía isquemica
¿A qué nivel debería reducir su colesterol LDL?
Post original de Greg Katz, MD parte de El complicado asunto del progreso médico.
Tras la publicación de las nuevas directrices sobre el colesterol, se ha dedicado mucho esfuerzo a destacar la importancia de alcanzar los objetivos terapéuticos para el colesterol LDL.
Sin embargo, la cuestión de hasta qué punto es crucial alcanzar el objetivo de LDL es una sobre la que no hemos contado necesariamente con los datos más sólidos.
Uno de los estudios más destacados de la conferencia de la ACC se denominó EZ-PAVE, un estudio que analiza la evolución de los pacientes cuando se les trata con diferentes niveles objetivo de LDL.
Parte del motivo por el que este ensayo me resulta interesante es cómo se debatió en las redes sociales, como si se tratara de una evaluación definitiva de un régimen de reducción del colesterol realmente intenso:
Creo que esa interpretación es un poco exagerada si se analizan los detalles del artículo.
Se trata de un estudio en el que se seleccionó a pacientes con enfermedades cardiovasculares y se estableció como objetivo que un grupo alcanzara un nivel de LDL de 55 y otro de 70. Sin duda, hubo una diferencia entre ambos grupos en cuanto al impacto del tratamiento:
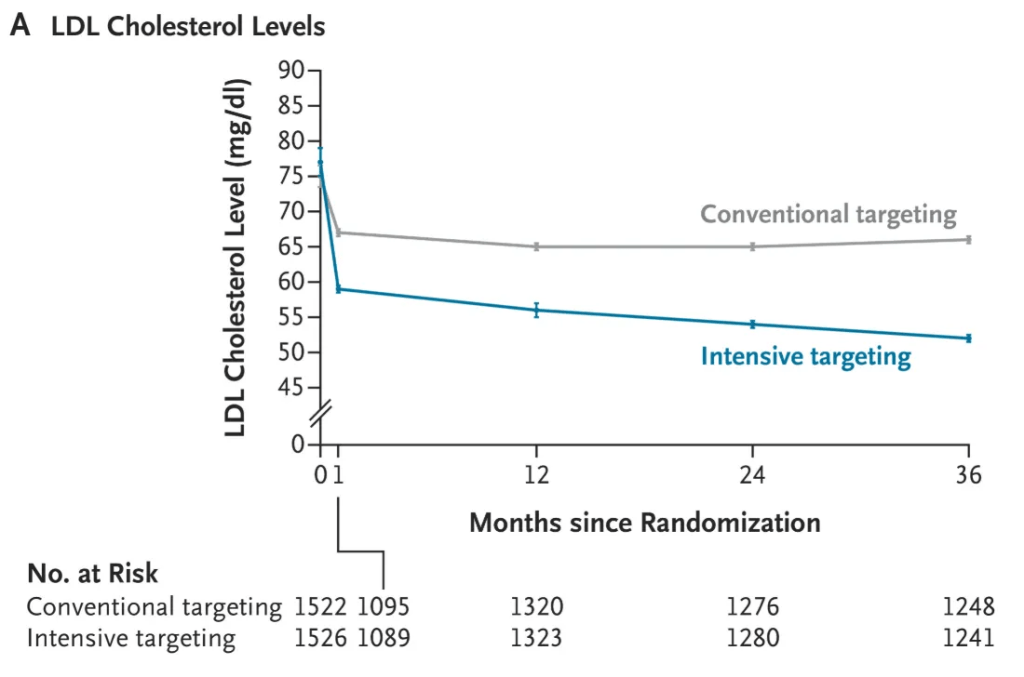
Sin embargo, si se analizan los resultados reales, esa reducción del riesgo del 33 % resulta un poco exagerada en cuanto a sus implicaciones prácticas.
Hay dos razones principales para ello:
La gran mayoría de las diferencias entre los grupos se basaban en las diferencias en el número de personas a las que se les colocaron stents o se les realizaron otros procedimientos cardíacos. Hubo una diferencia pequeña (0,3 % al año) en los infartos de miocardio, pero ninguna diferencia en las muertes o los accidentes cerebrovasculares.
Se trataba de un ensayo abierto. Por lo tanto, la necesidad de someterse a una intervención a menudo se basa en una valoración subjetiva. Ya sea por parte del paciente que refiere los síntomas o del médico que los interpreta, puede verse influida por el hecho de saber en qué grupo se encontraba la persona.
No estoy descartando este ensayo como si dijera que un nivel más alto de LDL es mejor; está claro que no lo es.
Pero es un ensayo en el que se exageró la importancia de los resultados. Y eso concuerda con lo que habría sido mi predicción antes del estudio: una modesta reducción del LDL debería conducir a una pequeña diferencia en los resultados.
El informe principal, que habla de una reducción del riesgo del 33 %, realmente no pasa la prueba del algodón.
Así pues, Ez-PAVE no nos dice que un nivel debajo de LDL sea malo, pero sí sugiere que el beneficio marginal de reducir un nivel de LDL que ya es bajo no es enorme.
Y también quiero llamar la atención sobre el hecho de que incluso la interpretación más pesimista de este artículo es, en realidad, bastante notable para la ciencia médica: el grupo tratado de forma menos intensiva solo tuvo una tasa de eventos del 9,7 % en tres años.
Eso significa que, en el contexto médico actual, existe un riesgo anual de alrededor del 3% de que un paciente con una enfermedad cardíaca establecida sufra un infarto, un ictus o necesite someterse a una intervención cardíaca.
Es bastante increíble pensar en los avances de la ciencia médica en el tratamiento de las enfermedades cardíacas.
Cuanto mejores sean los resultados iniciales, menor es el margen de mejora, lo que hace más difícil demostrar diferencias drásticas entre las estrategias. Y se podría argumentar que eso hace que cada avance incremental sea más impresionante, no menos.
Hablemos de la revisión por pares
Traducción de Let’s Talk Peer Review original de John Mandrola
El Estudio de la Semana explora el juicio de la ciencia médica. Aquí hay tres ejemplos que enfatizan algunas de las limitaciones de la revisión por pares
Enjuiciar ciencia siempre ha sido polémico. Pero el debate solía permanecer entre los científicos.
Las redes digitales y sociales, y, por supuesto, la pandemia y su politización de la ciencia han llevado el debate de revisión por pares a asunto principal. Tanto es así que la revisión por pares es ahora una especie de modificador común.
Como en:
«Este documento revisado por pares informó …»
o
Este preprint, que aún no ha sido revisado por pares, encontró …»
Sin embargo, algo tan importante como juzgar la ciencia de alguna manera ha escapado en gran medida al estudio empírico.
Una revisión sistemática Cochrane de solo 28 estudios encontró que «hay poca evidencia empírica disponible para apoyar el uso de la revisión editorial por pares como un mecanismo para garantizar la calidad de la investigación biomédica».
Bueno, es decir, hasta el mes pasado
La influyente revista científica Proceedings of the National Academy of Science (PNAS para abreviar) publicó un experimento real para resolver el «sesgo del status» (n del t: también conocido como Efecto Mateo) en la revisión por pares. El sesgo de estatus es cuando los investigadores prominentes disfrutan de un trato más favorable que los investigadores sin tanto renombre.
Los autores invitaron a más de 3.300 investigadores a revisar un trabajo de investigación financiera escrito conjuntamente por un autor prominente (un premio Nobel) y un autor relativamente desconocido (un asociado de investigación en los inicios de su carrera), variando si los revisores podían ver el nombre del autor prominente, una versión anónima del artículo o el nombre del autor menos conocido.
Completaron 537 reseñas. La figura cuenta una historia impactante. Recuerde, es el MISMO documento
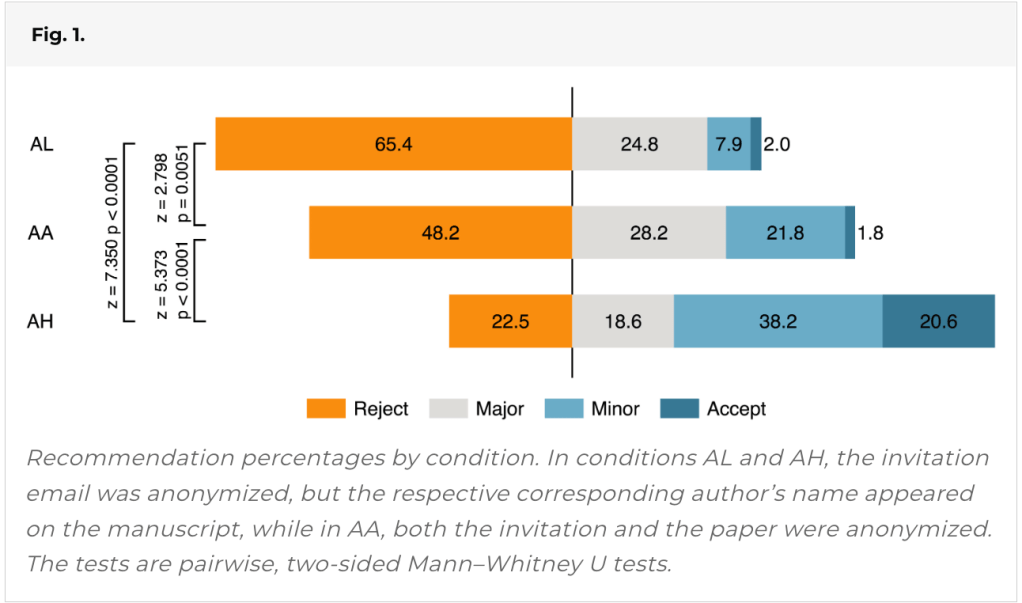
El lado izquierdo considera el rechazo. Aquí, el 65% de los revisores recomienda el rechazo, si el autor era un investigador junior (AL), el 48% rechazó una versión anónima frente a solo el 22% rechaza si el investigador prominente fue el autor (AH).
El lado derecho de la figura considera críticas positivas. Los autores consideraron una combinación de revisión menor o aceptar como «positiva», y se puede ver claramente un inverso de la relación. 10% para el investigador junior, 24% para el artículo anónimo y un masivo 59% para el investigador senior.
Podrías decir, vamos Mandrola, ese es un estudio. Estás recogiendo cerezas. ¡La revisión por pares es excelente!
Permítanme mostrarles dos ejemplos más.
Primero, es de la misma revista, PNAS, en 2014. En este experimento, los investigadores utilizaron los datos de un conjunto de más de 1000 manuscritos enviados a 3 revistas médicas de élite. La idea era evaluar las citas de los artículos que recibieron diferentes evaluaciones por parte de editores y revisores pares. En este conjunto de datos, 946 envíos fueron rechazados y 62 aceptados. De los rechazados, se publicaron (posteriormente) 757 artículos.
Como era de esperar, los artículos que inicialmente fueron rechazados o recibieron puntuaciones más bajas de revisión por pares terminaron con menos citas que los que pasaron la prueba. Pero. Hubo numerosas decisiones cuestionables en el proceso de control de acceso
Al examinar del total de los 808 manuscritos finalmente publicados, nuestras tres revistas focales rechazaron los 14 artículos más citados». De hecho, 12 de estos 14 artículos rechazados ni siquiera fueron enviados a revisores pares. El comité editorial lo rechazó.
Mira el extremo derecho. Los documentos más importantes fueron rechazados inicialmente.
.
Ahora una historia personal de cómo una revisión por pares sesgada afecta la interpretación de un estudio.
Junto con un equipo de investigación de Penn State, realizamos un metanálisis de estudios que compararon dos formas de evaluar a los pacientes que presentan sospecha de enfermedad coronaria.

Una forma fue con una angiografía coronaria por tomografía computarizada (CTA). Esto detecta obstrucciones anatómicas. La otra forma fue con una prueba funcional, como una prueba de esfuerzo. Esto detecta si la obstrucción suponer una carga para el corazón.
Hubo 13 estudios que compararon directamente estas técnicas. Un metaanálisis agrupa los resultados de estos juntos: la idea de combinar estudios (similares) pero más pequeños en uno grande conduce a una mayor precisión en la estimación.
La clave absoluta es que los estudios sean similares.
Si lee nuestro artículo en la importante revista JAMA-Internal Medicine, podra ver que los pacientes que fueron evaluados con cualquiera de las pruebas, no tuvieron diferencias en la mortalidad futura o la hospitalización por causa cardíaca. Pero aquellos que se sometieron a imágenes de CTA tuvieron una probabilidad ligeramente reducida de un futuro IM (ataque cardíaco). Nuestro estudio ahora es citado por los defensores de las imágenes CTA basándose en esta pequeña diferencia.
Pero este hallazgo fue 100% susceptible a la inclusión de un estudio, llamado SCOT-HEART, que no pensamos que pertenecía al análisis. El artículo original no incluyó SCOT-HEART porque ese ensayo comparó la CTA y las pruebas de esfuerzo funcional con las pruebas funcionales solas. No fue lo suficientemente similar a los otros estudios, en nuestra opinión.
Adivina qué: los revisores no aceptaron nuestra decisión. Tuvimos la opción de publicar el artículo con SCOT-HEART incluido o irnos con la música a otra parte.
Sí, explicamos el hecho de que SCOT-HEART no pertenecía, y que excluirlo eliminó la señal de reducción de IM en la sección de resultados y discusión, pero el resumen y los hallazgos principales incluyen el resultado favorable. Esto es lo que escribimos, bien abajo en la sección de discusión. Esa parte rara vez se cita.

Conclusión:
Mostrar defectos en la revisión por pares no es argumentar que deberíamos eliminarla.
Sin embargo, debemos comprender sus limitaciones, considerar formas de mejorarlo y nunca aceptar ciegamente un hallazgo únicamente porque ha pasado la revisión por pares. Del mismo modo, tampoco debemos ignorar los hallazgos que no han pasado la revisión por pares.
El propósito de la Medicina Sensible es elevar el nivel de evaluación crítica de la ciencia médica. La revisión por pares nunca debe detenerse o influir indebidamente en nuestro proceso de pensamiento.
10 cosas que he aprendido sobre la aspirina en el congreso europeo de cardiología
por John M. Mandrola, MD publicado en Medscape Family Medicine traducción al español
Cuando los investigadores hacen una pregunta importante, asignan al azar a las personas a un ensayo controlado con placebo y recopilan e informan los resultados, la sociedad gana, independientemente de los hallazgos. Uno de los problemas centrales de la ciencia clínica es que los estudios ‘positivos’ obtienen más elogios que los estudios neutrales. Esto es una tontería porque saber lo que no funciona es tan vital como saber lo que funciona. Ahora hablemos de aspirina (AAS) para prevenir eventos cardíacos en personas sin enfermedad cardíaca.
Dos ensayos importantes presentados en el Congreso de la Sociedad Europea de Cardiología (ESC) 2018 informan sobre este asunto. Dado que millones de personas toman AAS con la esperanza de mejorar la salud, esta es una gran noticia.
Los ensayos son:
- Effects of Aspirin for Primary Prevention in Persons with Diabetes Mellitus.The ASCEND Study.
- Use of aspirin to reduce risk of initial vascular events in patients at moderate risk of cardiovascular disease (ARRIVE): a randomised, double-blind, placebo-controlled trial
En ASCEND, más de 15,000 pacientes de mediana edad con diabetes pero sin enfermedad cardíaca evidente se aleatorizaron a recibir 100 mg de AAS o placebo..
En ARRIVE, más de 12,500 adultos con (supuesto) riesgo moderado pero sin enfermedad cardíaca evidente se aleatorizaron a 100 mg de AAS o placebo.
Ambos estudios usaron variables de resultados compuestas sobre eventos cardiacos importantes variables de seguridad sobre sangrado.Hablé con los investigadores principales (PI), Jane Armitage de la Universidad de Oxford, Reino Unido (ASCEND) y J. Michael Gaziano (ARRIVE) del Hospital Brigham and Women’s, Boston, Massachusetts.
Diez cosas que aprendí sobre la aspirina en ESC
1. Ha habido montones de estudios de AAS. ¿Por qué hacer más?
Ambos investigadores explicaron que existe un déficit de conocimiento para el uso de AAS en pacientes con riesgo moderado. Numerosos estudios han confirmado el beneficio de AAS después de un evento cardíaco o una intervención de prevención secundaria. Pero menos estudios han abordado la prevención primaria, y los que lo hicieron habian incluido pacientes con un riesgo súper bajo. ASCEND y ARRIVE tienen como objetivo abordar el papel de AAS para la prevención primaria en pacientes con mayor riesgo cardíaco. Esta es una pregunta vital porque cada vez más pacientes viven con factores de riesgo y riesgo moderado.
2. Los resultados más importantes fueron neutros.
En ARRIVE, el análisis por intención de tratar no mostró reducción de eventos con AAS. En ASCEND, los autores llegaron a una conclusión de ‘beneficio no neto’ para AAS ya que la reducción de los eventos cardíacos (alrededor del 1,1%) fue contrarrestada por eventos hemorrágicos (0,9%).
3. Ambos ensayos confirmaron el efecto biológico de AAS en la reducción de eventos cardíacos
En ASCEND, durante un promedio de 7.4 años de seguimiento, AAS redujo el punto final primario en un 12% en términos relativos y en un 1,1% en términos absolutos. Estos hallazgos tuvieron significación estadística. El ensayo ARRIVE, fue más complejo. Durante un promedio de 5 años de seguimiento, en el análisis por intención de tratar, AAS no redujo los eventos. Gaziano me dijo que debido a la naturaleza pragmática de ARRIVE, había muchos drop-ins (controles que comenzaron a tomar AAS) y abandonos (pacientes con brazo activo que dejaron de tomar AAS).
Cuando se analizaron según quién tomaba realmente AAS, también conocido como el análisis por protocolo, las tAASs de IM se redujeron significativamente, y la reducción relativa del 19% en el punto final primario compuesto casi alcanzó significación estadística (p = 0,07).
4. Ambos ensayos confirmaron el efecto biológico de AAS sobre el sangrado.
En ASCEND, AAS aumentó la tasa de hemorragia mayor en un 29% en términos relativos y en un 0.9% en términos absolutos. La mayoría del sangrado provenía del tracto gastrointestinal (GI). En ARRIVE, AAS duplicó la tasa de hemorragia digestiva en términos relativos, pero solo en 0.5% en términos absolutos.
5. AAS no influyó en eventos graves
En ambos ensayos, AAS no tuvo ningún efecto sobre la mortalidad general ni aumentó la hemorragia mortal.
6. Las tasas de eventos cardíacos en ARRIVE, fueron más bajas de lo esperado.
En ARRIVE, la tasa observada de eventos cardíacos fue solo un tercio de lo esperado (550 frente a 1488 eventos). Aunque los autores trataron de inscribir pacientes de mayor riesgo, incluyendo sólo aquellos con múltiples factores de riesgo, la cohorte terminó siendo un grupo de bajo riesgo.
7. Las calculadoras de riesgo sobrestiman las tasas de eventos en las sociedades occidentales.
Como se ha apuntado ante el estudio ARRIVE, tenía como objetivo reclutar a una cohorte con riesgo moderado, y las calculadoras de riesgo aplicadas a las personas que ingresaron en el mismo establecieron su riesgo cardiovascular en 17,3% a 10 años, aproximadamente. No obstante, la media observada de frecuencia de eventos a 10 años fue inferior a 9%.
Tanto Gaziano como Armitage me dijeron que las tendencias seculares y el mayor uso de terapias preventivas están disminuyendo las tasas de eventos cardíacos. Las tendencias seculares, significa que los esfuerzos de la sociedad, como la reducción de las tasas de tabaquismo y la eliminación de las grasas trans del suministro de alimentos, han conducido a un entorno más sano para el corazón. Además, un mayor uso de terapias preventivas -estatinas y medicamentos antihipertensivos, por ejemplo- también ha contribuido a tasas más bajas de enfermedad cardíaca. Estos avances aumentan la dificultad de ejecutar ensayos para la prevención primaria, pero son decididamente buenas noticias para los pacientes. Gaziano hizo la distinción de que las calculadoras que usan factores de riesgo típicos pueden ser más precisas en sociedades con tasas crecientes de enfermedades cardíacas, como China.
8. La diabetes es en la actualidad una enfermedad diferente.
Armitage me dijo que en el pasado, el gran temor a la diabetes eran las complicaciones cardiovasculares Pero en ASCEND, muchas muertes se debieron más a causas no vasculares (61% frente a 39%).
Esto también es una buena noticia, y es probable que se deba a las tendencias sociales y a una mejor gestión de los factores de riesgo
9. No se observaron efectos basados en el peso de AAS.
Un reciente análisis post hoc de ensayos de prevención primaria AAS mostró que las dosis bajas de aspirina (75 a 100 mg) fueron efectivas sólo en pacientes que pesaban menos de 70 kg y no tenían beneficio en el 80% de los hombres y casi el 50% de todas las mujeres que pesan 70 kg o más (alrededor de 154 lbs).
Ni ASCEND ni ARRIVE encontraron ningún efecto de tratamiento heterogéneo basado en el peso
Gaziano notó que casi el 80% de los participantes de ARRIVE tenían un índice de masa corporal mayor de 25 kg / m2. Dijo que planean análisis adicionales basados en el peso. En ASCEND, la tendencia en realidad fue en la dirección opuesta: AAS produjo una menor tasa de eventos en los individuos con peso superior a los 70 kg. Armitage advirtió que debemos ser ‘muy cautelosos’ en la interpretación de los estudios post hoc
10. AAS no tuvo efectos en la prevención del cáncer.
En la sección de discusión de ASCEND, los autores citaron múltiples metanálisis de bajas dosis de AAS que sugieren una posible reducción en el cáncer GI con el uso a largo plazo. El Grupo de Trabajo de Servicios Preventivos de EE. UU, concluye en sus recomendaciones que con certeza moderada que el beneficio neto del uso de aspirina para disminuir la incidencia de cáncer colorrectal en adultos de 50 a 59 años es moderado. El ensayo ASCEND no encontró diferencias en la tasa de cáncer GI. Gaziano me dijo que no vieron ninguna señal de prevención de cáncer en ARRIVE Ambos investigadores advirtieron que si AAS previene el cáncer, los efectos aparecen después de 10 años de uso, que es el seguimiento promedio más largo que el cualquiera de los estudios.
Conclusión
Cuando le pregunté a Armitage qué recomendaría a un paciente de mediana edad con diabetes, ella respondió que, en lugar de tomar AAS, sería mejor trabajar duro para modificar los factores de riesgo. Gaziano se hizo eco del mensaje de su párrafo final y dijo que el uso de AAS sigue siendo una decisión que debería implicar una discusión entre un médico y un paciente. Su sensación era que evitar un evento cardíaco valía el riesgo de tener un sangrado gastrointestinal.
Por ahora, estoy más cerca de la visión de Armitage: una mirada atenta del uso de AAS en pacientes con estos perfiles de riesgo muestra poco beneficio y poco daño. Debido a que las personas no tienen reservas infinitas de esfuerzo, parece más sabio enfatizar asuntos más importantes, como mantener un peso ideal, buscar la condición física, tomar medicamentos para la presión arterial y no fumar
Cardiólogos, ciencia y redes sociales
Traducción no autorizada de What Are the Real Lessons from the ORBITA Trial? por Milton Packer en el blog Revolution and Revelation
Gran parte de la comunidad de cardiología se ha obsesionado en las últimas semanas por la presentación y publicación de un ensayo clínico, conocido como ORBITA.
Si no conoces ORBITA, esta es su historia. Es un ensayo clínico aleatorizado, donde los pacientes con angina estable (incluso con estenosis grave) tuvieron un alivio similar de los síntomas y una mejoría en la capacidad de ejercicio, si se sometian a una intervención coronaria percutánea (PCI) en enfermedad de un vaso o se les realizaba un procedimiento simulado.
¿Cree que ese resultado podría molestar a algunas personas?
Solo piensa en ello. Si la eficacia de la PCI no está garantizada en pacientes tipo ORBITA, entonces millones (¿miles de millones?) de dólares se gastan en un procedimiento que no agrega nada a la terapia médica actual.
Si quienes pagan, dejaran de pagar por la PCI en pacientes tipo ORBITA, los cardiólogos, hospitales y escuelas de medicina perderían una importante fuente de financiación. El impacto financiero negativo sería incalculable.
Por lo tanto, tiene sentido que los médicos cuyos medios de vida dependan de los procedimientos cardiovasculares intervencionistas puedan vacilar antes de aceptar los hallazgos de ORBITA. Como escribió Upton Sinclair: Es difícil lograr que un hombre entienda algo, cuando su salario depende de que no lo entienda.
No soy un cardiólogo intervencionista, y no tengo ningún interés personal en esto. Pero la historia real sobre ORBITA no es lo que muestra el ensayo. La verdadera historia es cómo las personas han reaccionado ante el ensayo.
La reacción no ha ocurrido en la literatura médica o en reuniones científicas. Este drama se ha desarrollado en las redes sociales, en un grado que no tiene precedentes.
El estudio ORBITA tendrá un legado duradero, pero no por su impacto en la práctica clínica o en nuestro pensamiento sobre la enfermedad de las arterias coronarias. El legado de ORBITA es: si un investigador presenta los resultados de una investigación impopular en una reunión científica, debe estar preparado para luchar en una guerra total en las redes sociales o en los sitios de noticias digitales durante un largo período de tiempo.
No te enseñan sobre eso en la facultad de medicina.
¿Es tan malo ?
El investigador principal del juicio ORBITA, Darrel Francis del Imperial College en Londres, abrió una cuenta de Twitter para defenderse de los ataques. Ha estado muy ocupado. Él ha estado parando ataques provenientes de cientos de fuentes diferentes. Creo que Darrel va a tener que contratar tanto a un publicista (¡como a un guardaespaldas!)] para mantener su vida con estabilidad.
¿Huh?
Sí, lo leíste correctamente. Algunos dicen que el ensayo habría tenido éxito si los pacientes hubieran estado recibiendo atención deficiente. Supongo que eso significa que solo los médicos que tratan a sus pacientes de manera subóptima deben realizar PCI a estos pacientes.
Pero la cita que más me gusta es la que tomé del sitio web de TCTMD que fue atribuida a Samir Kapadia, MD, (de Cleveland). Parece que odia el ensayo y cree que no prueba nada. Su cita: ‘Hago angioplastia y tengo pacientes agradecidos. No creo que se necesite mucha ciencia descubrir si la [PCI] funciona o no. [In my practice, I do angioplasty and I have grateful patients. It’s not rocket science for me to figure out if [PCI] works or not]
En la facultad de medicina solían enseñar que no deberías decir cosas así en público, incluso si las crees. Supongo que deben haber dejado de enseñar ciencia a los cardiólogos.
El ensayo ORBITA puede o no, habernos enseñado algo importante sobre la enfermedad de las arterias coronarias, pero definitivamente nos ha enseñado sobre las debilidades de los seres humanos y sobre cómo las redes sociales empeoran las cosas.
ORBITA envía un mensaje de CORAJE
Traducción libre de ORBITA beams message of COURAGE de Richard Lehman’s journal reviews
En 1959, el NEJM publicó un pequeño ensayo controlado que simulaba la ligadura de la arteria mamaria interna para el alivio de la angina de pecho. La idea era que al ligar las arterias mamarias internas (que se llenan durante la sístole) podría aumentar el flujo sanguíneo a través de las arterias coronarias (que se llenan durante la diástole). Muchos pacientes sintieron una mejoría en sus síntomas, y el procedimiento comenzó a hacerse popular después de ser divulgado en el Reader’s Digest. Pero un estudio de 17 pacientes detuvo su popularidad. En este ensayo clínico se aleatorizó un grupo a una ligadura real y otro a una incisión en la piel solo. Estaba claro que la operación tenía un efecto placebo transitorio y nada más. Nadie alegó que el ensayo era demasiado pequeño, porque la carga de la prueba se había desplazado a quienes defendían el procedimiento, que ni siquiera tenían una narrativa plausible que ofrecer.
GPC de la ESC 2013 sobre diagnóstico y tratamiento de la cardiopatía isquémica estable
Esto contrasta con la creencia generalizada de que la angina es causada por estrechez de las arterias coronarias. Es una narración completamente plausible: de hecho, probablemente sea cierta. Por lo tanto, se deduce que ensanchar las arterias coronarias utilizando stents, proporcionará un alivio sintomático mayor de lo que posiblemente pueda proporcionar el uso de medicamentos. Incluso el ensayo COURAGE que demostró que el tratamiento médico era tan bueno como la colocación de stents para prevenir el infarto de miocardio y la muerte, dejó abierta esta posibilidad para unos pocos pacientes. Pero ahora aparece el estudio británico ORBITA, que va más allá del COURAGE utilizando un comparador activo (simulado) para evaluar el efecto del stent en personas con angina estable que tenían estenosis importantes en sus angiografías. El resultado ha “chocado” a la comunidad de cardiólogos intervencionistas: «En pacientes con angina tratada médicamente y estenosis coronaria importatne, la revascuralización coronaria no aumentó el tiempo de ejercicio más que el efecto de un procedimiento placebo».
¿Deberíamos sorprendernos?
Por segunda semana consecutiva, dirijo su atención a Ending Medical Reversal de Vinay Prasad y Adam Cifu (2015), p.29 ¿Podría ser el stent para las personas con angina estable como la ligadura de la arteria mamaria interna? ¿Podría el pequeño efecto, relativamente efímero, ser simplemente un efecto placebo? Debe probarse. Si se descubriera que la colocación de stents no es mejor que la colocación de stents falsos, entonces …….(este) sería el mayor ejemplo de cambio de rumbo (revocación), al menos en términos de costo, en los últimos 20 años. Si.
Un caso inusual de meralgia parestésica
Purificación Peñasco Iglesias, Rafael Bravo Toledo, Noelia Caballero Encinar. (2011) Un caso inusual de meralgia parestésica. FMC – Formación Médica Continuada en Atención Primaria 18, 445-446
Sr. Director:
La angioplastia coronaria transluminal percutánea es una técnica utilizada para la revascularización de las arterias coronarias en la cardiopatía isquémica (infarto agudo de miocardio, angina o forma asintomática).
La indicación de una angioplastia percutánea coronaria con colocación de stent se ha restringido en los últimos años. Por un lado, se ha visto en algunos estudios que el tratamiento farmacológico intensivo tiene los mismos beneficios que la angioplastia con stent en pacientes con arteriopatía coronaria estable o asintomática1. Por otro, los riesgos que implican los stents y su colocación no son despreciables y pueden abarcar desde una reacción alérgica al material del stent o al medicamento utilizado en los casos de stents liberadores de fármacos, hasta la rotura de una arteria coronaria o la obstrucción del interior del stent. Otras complicaciones que pueden surgir son las relacionadas con la inserción del catéter, generalmente por vía femoral, siendo en este caso complicaciones provocadas por causas mecánicas o traumatismos vasculares.
A continuación, presentamos un caso de meralgia parestésica (MP) producida tras la realización de una angioplastia coronaria transluminal percutánea.
Caso clínico
Se trata de un paciente varón de 57 años, hipertenso de siete años de evolución, en tratamiento con verapamilo e hidroclorotiazida, con obesidad ligera (índice de masa corporal 31), sin otros factores de riesgo cardiovascular, en tratamiento con inhibidores de la bomba de protones por ulcus gástrico y reflujo gastroesofágico. Le realizaron un cateterismo femoral terapéutico para la colocación de tres stents, por presentar una cardiopatía isquémica con angina inestable y enfermedad de tres vasos (estenosis crítica en circunfleja y estenosis significativa de D1 y coronaria derecha media). A los pocos días del cateterismo comienza con un dolor en la ingle y en el muslo derechos sin presentar ningún signo físico patológico y con exploración normal (no hematoma visible ni otros cambios en la coloración o temperatura de la piel, no edema, ni induración y con pulsos periféricos presentes). El cardiólogo decide derivarle a cirugía vascular para la realización de un doppler y descartar obstrucción arterial u otra complicación vascular.
Durante la espera de dicha prueba el paciente acude al centro de salud para un control rutinario, y al seguir refiriendo la persistencia de molestias en muslo derecho se realiza exploración física y comprobación de pulsos periféricos mediante palpación y mini-doppler portátil, obteniendo un resultado normal al observar que la permeabilidad arterial es adecuada y similar al miembro colateral. En el interrogatorio sobre dicha molestia comenta que el dolor es más bien «una quemazón» con sensación de disestesias en cara anterolateral del muslo derecho sin pérdida de fuerza ni aumento del incomodidad con los movimientos.
Ante la sospecha clínica de un posible origen neurológico del dolor, se realizó desde la misma consulta una búsqueda rápida Internet y en PubMed-Medline obteniéndose varios artículos2,3 que describen la MP como una complicación posible pero rara de un cateterismo por vía femoral. Se solicitó un electromiograma que confirmó el diagnóstico de MP. El cuadro clínico desapareció sin ningún tratamiento específico con resolución de los síntomas en unos 4 meses.
Conclusión
La MP es una mononeuropatía que afecta al nervio femorocutáneo lateral, nervio puramente sensorial, provocada por un traumatismo o compresión en algún punto de su recorrido. La más común es el atrapamiento del nervio a nivel de la espina ilíaca anterosuperior o a su paso a través del ligamento inguinal. Los síntomas clínicos de la MP consisten en dolor y parestesias sin debilidad. El dolor es expresado como un malestar o dolor sordo que aparece en la cara lateral del muslo pero puede irradiarse distalmente a la rodilla o proximalmente a la nalga y región lumbar 4. Las parestesias tienen una localización más limitada, generalmente circunscritas al muslo lateral. En la exploración normalmente se observa un área de hiperestesia en la cara lateral del muslo que se comprueba con un aumento del dolor a la presión de la zona afectada al realizar una palpación. La exploración motora es normal, así como los reflejos osteotendinosos4.
Las causas de la MP son múltiples y se dividen en espontáneas o iatrogénicas. Las causas de MP iatrogénica incluyen diversas técnicas quirúrgicas como la laparoscopia, la reparación de una hernia inguinal, el by-pass coronario, la reducción gástrica, y otro tipo de intervenciones invasivas cardíacas como el caso que presentamos 5, donde se manipula la zona femoral y, donde por una compresión directa o por un hematoma se comprime el nervio femoro-cutáneo lateral el cual es muy frágil y vulnerable a ser dañado 4.
El diagnóstico es fundamentalmente clínico y algunos autores han descrito pruebas de exploración física sencillas y no invasivas como el test de compresión pélvica, el test de Pinprick (pinchazo)4, o el método de Stookey B que han demostrado ser útiles5, confirmándose el diagnóstico con un electromiograma. El tratamiento, la mayoría de las veces, es conservador y sólo algunos casos de persistencia de clínica intensa precisan infiltraciones con anestésicos locales y corticoides, y más raramente tratamiento quirúrgico 6.
Bibliografía
1.Boden WE, O»Rourke RA, Koon KT, Hartigan PM, Maron DJ, Kostuk WJ, et al. Optimal Medical Therapy with or without PCI for Stable Coronary Disease. N Engl J Med. 2007;356:1503-16.
Medline
2.Butler R, Webster MWI. Meralgia Paresthetica: An unusual complication of cardiac catheterization via the femoral artery. Catheter Cardiovasc Interv. 2002;56:69-71.
Medline
3.Bilge K. Sibel C. An unusual cause of meralgia paresthetica. The pain clinic. 2005;17:221-4.
4.Ferrà M, Ribera H, Garrido JP. Dos casos de meralgia parestésica del nervio femorocutáneo. Rev. Esp. Anestesiol Reanim. 2003;50:154-6.
5.Harney D, Patijn J. Meralgia paresthetica: diagnosis and management strategies. Pain Med. 2007;8:669-77.
Medline
6.Khalil N, Nicotra A, Rakowicz W. Treatment for meralgia paraesthetica. Cochrane Database of Systematic Reviews. 2008: Issue 3.
cómo se siente la gente cuando toma medicamentos para las enfermedades del corazón (2)
Traducción libre de Beyond Belief — How People Feel about Taking Medications for Heart Disease 2/2
por Lisa Rosenbaum, M.D
VISUALIZANDO BENEFICIOS
Un paciente de 56 años de edad, tiene hipertensión e hiperlipidemia. Su electrocardiograma y ecocardiograma sugieren que ha tenido un infarto de miocardio. Él se niega a realizar la prueba de esfuerzo y cateterismo cardíaco, pero se compromete a tomar una aspirina, una estatina y un inhibidor de la enzima convertidora de angiotensina (IECA). En una llamada telefónica de seguimiento, sin embargo, él me comenta que ha cambiado de opinión. «Me siento bien», insiste.
«Me alegro de que se sienta bien», le digo, «pero nuestras pruebas sugieren que ha habido daño en el corazón.»
«Usted sabe que las computadoras a menudo fallan», me dice.
«Quiero mantener su corazón en funcionamiento el mayor tiempo posible», le digo.
«Doc», me dice. «Sin ánimo de ofenderle, pero si no está roto, no lo rompamos.»
Tal respuesta pone de relieve otro problema común: los beneficios de los medicamentos pueden ser imperceptible. Un hombre explicó que muchos pacientes «piensan que no funcionan -. Que no pueden ver la diferencia» De hecho, la ausencia de beneficio percibido es una razón bien documentado para la no adherencia a los medicamentos para las enfermedades crónicas, pero su corolario de puede ser también cierto: cuando los beneficios le llegan a la gente intuitivamente, la adherencia puede mejorar.
Cuando se le preguntó acerca de los efectos de los medicamentos en general, muchos de los participantes respondieron vagamente, pero muchos articulan claramente el propósito de su medicación antiplaquetaria. Numerosos entrevistados señalaron la importancia de tomar «medicamentos que licuan la sangre», citando alguna versión de la visualmente intuitiva analogía del tubo obstruido. Como uno de los participantes dijo simplemente, «Los medicamentos hacen que mi sangre fluya.» El atractivo de mantener el flujo sanguíneo se ve reforzado a veces por recuerdos en forma de hemorragias o hematomas. «Cuando me corté en el pasado», dijo un hombre, «mi sangre era super gruesa. Ahora me corto – no es como era. Así que tiene que ser mucho mejor «.
Las tasas de adherencia de hecho pueden ser más altos para los agentes antiplaquetarios que para otros medicamentos. Por ejemplo en el ensayo MI FREEE (Myocardial Infarction Free Rx Event and Economic Evaluation) en el que los pacientes fueron asignados al azar para recibir cobertura completa y gratuita de todas las medicinas recetadas o la atención habitual después de un infarto de miocardio, mostró que las tasas de adherencia a las estatinas, betabloqueantes, y los inhibidores de la ECA o antagonistas de los receptores de la angiotensina oscilaron desde 36 hasta 49% (mejoraron en aproximadamente 4 a 6 puntos porcentuales con cobertura completa de recetas) . Sin embargo, la tasa de adherencia a clopidogrel, para los que no se eliminaron los copagos, era alrededor del 70% en ambos grupos. A pesar de que hay varias razones por las que los pacientes podrían ser más adherentes a clopidogrel, sospecho que la metáfora evocadora de mantener las tuberías abiertas por el medicamento sea importante. ¿Cómo podemos hacer que otros medicamentos se sientan igual de importantes?
Puesto que parece poco realista esperar que los pacientes reaccionan emocionalmente a conceptos tales como la disminución de la demanda de oxígeno o prevenir el remodelado cardíaco, una opción es incluir una demostración visual, durante el asesoramiento previo sobre medicación al alta, mostrando corazones blandos que funcionan mal y cómo los beta-bloqueantes o inhibidores de la ECA actuar para prevenir esa condición. Otro enfoque podría implicar un video de alguien que está experimentando las consecuencias clínicas de la insuficiencia cardíaca. Aunque la evidencia de que estos medicamentos alargan las vidas puede parecer una razón suficiente para tomarlas, la investigación muestra que el miedo a la enfermedad crónica a menudo triunfa sobre el miedo a la muerte prematura.
Los Centros para el Control y la Prevención de Enfermedades (CDC), por ejemplo, patrocinaron una campaña para dejar de fumar en 3 meses en el año 2012, los anuncios televisivos fueron protagonizados por personas que sufren las consecuencias de enfermedades relacionadas con el tabaco. Uno de los anuncios muestra a un hombre tratando de afeitarse alrededor de un estoma en el cuello resultado del tratamiento para el cáncer de laringe. La campaña origino 1,6 millones de intentos de abandono, y alrededor de 200.000 de las personas que se sintieron incitadas para dejar de fumar por esta campaña se mantuvieron abstinentes durante el seguimiento. El poder del testimonio personal para motivar el comportamiento y aprovechar el miedo a la enfermedad crónica se puede aplicar de manera general.
EVITANDO LA DEPENDENCIA
Otro corte de pelo, peluquería diferente. Menciona que sus triglicéridos están «por las nubes.» Su internista le ha recetado una estatina, que él toma «intermitentente» – Como cuando come en exceso. Cuando le digo que no funciona de esa manera, él dice que los sabe. Él dice que el problema es que él fue un alcohólico. Yo digo que no veo la conexión. Lo que sigue es una oleada de sentimientos: controlar su colesterol o la presión arterial se siente como algo que debe ser capaz de hacer por su cuenta. Él siente que depender de estos medicamentos es otra forma de adicción, que ha traído esto en sí mismo por lo que es su responsabilidad para conseguir el mismo fuera de él, y que la toma de medicamentos es un signo de debilidad, una salida fácil.
Esta idea, que la toma de medicamentos cardiovasculares es señal de un fallo, salió en mis entrevistas. Las modificaciones de estilo de vida son un aspecto esencial del tratamiento después de un infarto de miocardio y pueden empoderar a los pacientes para que tomen el control de su salud. El problema es que la adopción de comportamientos saludables puede ser percibida como un sustituto de los medicamentos.
 Cuando interrogue a pacientes sobre que nombraran la cosa más importante que tenían que hacer para mantenerse saludables, la mayoría dijo que la mejora de su dieta, algunos dijeron ejercicio, y una minoría mencionó medicamentos. Con relación a estas respuestas fue una expectativa común de que serían desenganchados de los medicamentos, sobre todo si se logran los cambios de estilo de vida adecuados. Uno de los participantes dijo que había discutido con su médico la posibilidad de que una vez que perdiera peso, su diabetes se fuera, él podría dejar de tomar algunos medicamentos. «En principio», dijo, «mi objetivo es realmente deshacerme de la medicina en los próximos dos meses.» Teniendo en cuenta que para la prevención primaria, las modificaciones de estilo de vida a menudo se presentan como una alternativa a los medicamentos, no es sorprendente que los pacientes tengan expectativas similares después de un infarto de miocardio.
Cuando interrogue a pacientes sobre que nombraran la cosa más importante que tenían que hacer para mantenerse saludables, la mayoría dijo que la mejora de su dieta, algunos dijeron ejercicio, y una minoría mencionó medicamentos. Con relación a estas respuestas fue una expectativa común de que serían desenganchados de los medicamentos, sobre todo si se logran los cambios de estilo de vida adecuados. Uno de los participantes dijo que había discutido con su médico la posibilidad de que una vez que perdiera peso, su diabetes se fuera, él podría dejar de tomar algunos medicamentos. «En principio», dijo, «mi objetivo es realmente deshacerme de la medicina en los próximos dos meses.» Teniendo en cuenta que para la prevención primaria, las modificaciones de estilo de vida a menudo se presentan como una alternativa a los medicamentos, no es sorprendente que los pacientes tengan expectativas similares después de un infarto de miocardio.
Una razón importante para el enfoque en las modificaciones de estilo de vida es que la toma de la medicación se vive como una pérdida de control. La aversión de un adicto a la dependencia de cualquier sustancia es una versión extrema de un sentimiento que se expresa sutilmente por muchos participantes en el estudio. La toma de medicamentos se describe muchas veces como «siguiendo órdenes», «siguiendo las normas,» o haciendo «lo que se le asigno», por ejemplo, algunos simplemente dijeron: «No tengo otra opción».
Esta percepción de estar cumpliendo una obligación puede ser exactamente lo que algunos pacientes necesitan con el fin de mantenerse dentro de un régimen de tratamiento, pero puede motivar a otros a buscar sus propias soluciones. Para los pacientes con enfermedad cardiovascular, este impulso hacia la auto-eficacia se complica por el énfasis que dan los médicos sobre los cambios de estilo de vida. Hasta cierto punto, podemos hacer frente a la percepción errónea de que dichos cambios pueden sustituir a los medicamentos recordando a los pacientes de que ambos son sinérgicos y necesarios, pero eso no será suficiente para todos los pacientes. Si pudiéramos identificar a los pacientes que sienten que tomar medicamentos para la enfermedad cardíaca representa una dependencia vergonzosa, quizás podríamos diseñar intervenciones para que sientan que tomar estos medicamentos es su elección, no la nuestra.
INTELIGENCIA EMOCIONAL
Hace varios años, el término «cumplimiento de la medicación» se introdujo forzadamente en nuestro léxico – lo que implica de pasividad se consideró degradante para los pacientes. Utilizamos en su lugar «adherencia», por lo que implica de asociación. Pero creo que hemos hecho un ajuste semántico superficial sin cambiar, nuestro enfoque de prescripción o nuestra reacción ante pacientes que no toman sus medicamentos. Aunque tendemos a ver la falta de adherencia como la insuficiencia de los pacientes para saber lo que es bueno para ellos, aprender los sentimientos de la gente acerca de los medicamentos me ha hecho reconocer que mis ideas sobre lo que está bien y mal se definían exclusivamente en mis términos.
Es nuestro trabajo ayudar a los pacientes a vivir el mayor tiempo posible sin las complicaciones de la enfermedad cardiovascular. Aunque la mayoría de los pacientes comparten ese objetivo, no siempre compartimos las mismas vías para llegar a él. Quiero creer que si los pacientes supieran lo que yo sé, tomarían su medicamento. Lo que he aprendido es que si yos sintiera lo que ellos sienten, entendería por qué no lo hacen.
cómo se siente la gente cuando toma medicamentos para las enfermedades del corazón (1)
Traducción libre de Beyond Belief — How People Feel about Taking Medications for Heart Disease 1/2
por Lisa Rosenbaum, M.D
Una amiga me dice que está preocupada por su padre: a los 72, de pronto se enfrenta con su propia mortalidad. Él es el más joven de una familia numerosa, y dos de sus hermanas acaban de morir de un derrame cerebral. Mi amiga me muestra una foto de él, de cara redonda y llena de vida. Sin saber su historial médico, le pregunto lo qué, sin embargo, parece ser una pregunta razonable: ¿Está tomando aspirina?
«Oh, cielos, no,» dice ella. «Mis padres está totalmente en contra de tomar cualquier medicamento.»
«¿Pero por qué?» Pregunte. Sé que sus padres son inteligentes y cosmopolitas.
«Ellos no creen en los medicamentos», dice ella.
«Pero ¿por qué no creen en ellos?»
«No sé», dice ella, sacudiendo la cabeza. “les puedes preguntar, pero no les vas a cambiar de opinión.»
Hace unos años, cuando empecé a estudiar la falta de adherencia a la medicación entre los pacientes que habían tenido un infarto de miocardio, me propuse no cambiar mentes sino comprenderlas. La mitad de los pacientes estadounidenses no toman los medicamentos prescritos, y las tasas son similares después de un infarto de miocardio. Los estudios observacionales han identificado algunos factores asociados con la falta de adherencia entre los pacientes con enfermedad coronaria, como la raza no blanca, la depresión, y sexo femenino.
Poco se entiende, sin embargo, acerca de cómo los pacientes se sienten cuando toman medicamentos para la enfermedad cardíaca. ¿Existen barreras emocionales? ¿De dónde vienen? ¿Podemos encontrar mejores formas de aumentar la adherencia si las entendemos?
Con estas preguntas en mente, entrevisté a 20 pacientes que habían tenido un infarto de miocardio, hablando en persona con ellos en el momento del evento y una o dos veces más por teléfono durante los meses siguientes. Me centré en esta población debido a la sólida evidencia que apoya la eficacia de los medicamentos en prevención secundaria, y a que las consecuencias clínicas de la falta de adherencia son por tanto más graves. Pero mientras la opinión de los médicos sobre los medicamentos cardiovasculares puede depender de si se usan para prevención primaria o secundaria, la “nocreencia” instintiva no hace tal distinción. Por lo tanto, muchas de las reacciones sobre estos medicamentos que oí de personas fuera del estudio se hacían eco y cristalizaban los temas que emergían desde dentro de él.
RIESGOS Y AVERSIÓN
 Un compañero de cena en un restaurante de Nueva York entabla una conversación conmigo y mi madre. Él y su esposa han pasado los últimos meses en la ciudad, donde se está muriendo su cuñada de cáncer de páncreas. Al enterarse de que éramos cardiólogos, él nos dice que le han recetado una estatina, pero no tiene intención de tomarla. Su desdén es crudo y amargo. Él ha leído acerca de los muchos efectos secundarios de las estatinas. Después de ver a su cuñada soportar el toxico tratamiento del cáncer, al que se seguirá una muerte casi segura, está aún más convencido de que no debe tomar el medicamento. ¿Por qué tomar una medicina que podría causar estragos en su cuerpo?
Un compañero de cena en un restaurante de Nueva York entabla una conversación conmigo y mi madre. Él y su esposa han pasado los últimos meses en la ciudad, donde se está muriendo su cuñada de cáncer de páncreas. Al enterarse de que éramos cardiólogos, él nos dice que le han recetado una estatina, pero no tiene intención de tomarla. Su desdén es crudo y amargo. Él ha leído acerca de los muchos efectos secundarios de las estatinas. Después de ver a su cuñada soportar el toxico tratamiento del cáncer, al que se seguirá una muerte casi segura, está aún más convencido de que no debe tomar el medicamento. ¿Por qué tomar una medicina que podría causar estragos en su cuerpo?
Muchos participantes del estudio expresaron una aversión similar a la perspectiva de tomar medicamentos para la enfermedad cardíaca. Aunque algunos eran prácticos («Sólo tienes que hacer lo que tienes que hacer»), muchos expresaron su disgusto. Expresiones como «Nunca he sido una persona que tome medicamentos» y «No me gusta tomarlos, punto» capturaban este sentimiento generalizado. Un paciente con insuficiencia renal, enfermedad vascular periférica, la diabetes y un gran trombo ventricular izquierda me dijo, «Soy antiguo – Yo no tomo medicinas para nada»
Al igual que en la cena, muchos participantes descartaban las estatinas sobre la base de los posibles efectos secundarios, por lo general centrándose más en la posibilidad de que ocurrieran efectos secundarios, más que en que los tuvieran realmente en ese momento. Un paciente dijo: «Si hay demandas legales por ahí que dicen que un medicamento causa ciertos efectos secundarios, entonces yo no tomo ese medicamento.» Algunos fueron disuadidos por los avisos de efectos secundarios en los anuncios o en las etiquetas de medicamentos.
El impulso, en las personas con reacciones emocionales negativas a los medicamentos, para descartarlos a causa de los posibles efectos secundarios se inscribe en un marco a la percepción de riesgo bien conocido. George Loewenstein, que ha estudiado durante mucho tiempo el «riesgo como sentimiento» sugiere que las respuestas afectivas dejan a las personas mucho más sensibles a la posibilidad que a la probabilidad. Las emociones negativas hacen que pequeñas probabilidades de riesgo cobren gran importancia, mientras que las emociones positivas nos llevan a sobreestimar los beneficios. Por otra parte, Paul Slovic ha demostrado que si nos sentimos dispuestos negativamente hacia algo, la información que recibimos sobre sus riesgos potenciales nos lleva a descartar sus posibles beneficios. En un estudio de las percepciones sobre medicamentos con receta, Slovic comparo personas identificadas como totalmente “evitadoras” (CA) de medicamentos con los identificados como no completamente “evitadoras” (NCA). Entre los participantes CA que habían tenido un efecto secundario de un medicamento en los 5 años anteriores, la percepción de riesgo se acentuó más de lo que lo hizo entre los participantes NCA que habían tenido una experiencia similar; por otra parte, la igual que la percepción de riesgo en el grupo CA aumentó, su percepción del beneficio disminuyó – un efecto que no se vio en el grupo de NCA.
Slovic sugiere que una manera de tratar esta conducta en contra de la medicación es comunicar mejor los beneficios de un medicamento. Aunque esta comunicación es esencial, también lo es, en primer lugar. entender cuáles son las creencias que contribuyen a la evitación de medicamentos cardiovasculares.
EL NATURALISMO Y LA IDENTIDAD
Estoy recibiendo un corte de pelo y el peluquero me pregunta lo que estudio. Le digo que estoy tratando de entender por qué algunas personas con enfermedades del corazón no toman sus medicamentos. «Oh, eso es fácil», dice. «Los medicamentos le recuerdan a la gente que está enferma”. ¿Quién quiere estar enfermo? «Su abuela, me dice, tiene enfermedad del corazón y se niega a tomar medicamentos. Así que cuando él le da sus pastillas cada noche, él le dice que son vitaminas. «Ella toma vitaminas», explica, «porque sabe que es lo que la mantiene saludable.»
Del mismo modo, los participantes del estudio expresaron con frecuencia una preferencia por los «natural». Los medicamentos, escuché varias veces, son «productos químicos» que interrumpen un poco de orden físico natural. «El nombre ‘drogas’ lo dice todo», explicó uno de los participantes. «. Se trata de una sustancia que no debe estar en el cuerpo de forma regular» Otro participante, después de decirme que antes de su ataque al corazón que había cambiado de una estatina para el aceite de pescado, dijo: «No me gustan los medicamentos – especialmente los productos químicos”.
Algunos me preguntaron si deberían buscar alternativas a los medicamentos prescritos. Un paciente, a quien conocí cuando estaba en shock cardiogénico y que posteriormente tuvo síntomas de insuficiencia cardiaca recurrentes, describió un libro sobre medicamentos alternativos que había encontrado en línea, escrito por un cardiólogo. «Él tenía lo que yo tenía», el paciente me dijo: «Un fabricante de viudas”. Pero él se pasó a los medicamentos alternativos. Y le pregunte a mi doctor – un poco escéptico cuando se trata de vitaminas o productos saludables «. En cualquier caso, él planeaba pedir el libro para aprender sobre las vitaminas que pudiera ser sustituto de los medicamentos..
El ritual nocturno de la abuela con sus vitaminas también se hizo eco de otro de los temas de mis entrevistas: los medicamentos pueden imponer una identidad de enfermo que es la antítesis de lo que los pacientes sienten. Este tema se suscitó mejor preguntando a la gente por qué los demás con enfermedades del corazón no tomaban medicamentos. Algunos respondieron, simplemente, «Rechazo». Un hombre explicó que algunos hombres «no les gusta tomar medicamentos porque entonces estarían admitiendo que no son fuertes. La mayoría de la gente le gusta pensar que son fuertes y valientes”.
Lidiar con en esta tensión entre identidades de sanos y enfermos es una dinámica paradójica: el tratamiento de revascularización precoz combinada con medicamentos eficaces permite que muchos supervivientes de infarto de miocardio reanuden rápidamente una vida saludable, pero su propio sentido de bienestar puede convencerlos de que los medicamentos no son necesarios. Como un paciente especuló sobre la propensión de los otros por la falta de adhesión: «Empiezan a tomar el medicamento. Comienzan a sentirse mejor, por lo que ellos piensan que pueden dejarlos de tomar. Así que lo hacen por ellos mismos, ya que no quieren ir al médico”.
Aunque supuse que la terrible experiencia de tener un ataque al corazón crearía recuerdos emocionalmente resonantes que favorecieron la toma de la medicación, escuchando a la gente describir el evento, me pregunté: ¿Sufrir un ataque cardíaco se ha vuelto demasiado sencillo? Mientras que históricamente, los pacientes que sobrevivían a un infarto de miocardio tenían reposo en cama durante 4 a 6 semanas enfrentándose a depresión, úlceras de decúbito y arritmias veces letales, los pacientes ahora suelen dejar el hospital después de 24 horas. Como me dijo un hombre: «Estoy sorprendido de cómo me sentía al venir aquí y lo bien que me sentí, por ejemplo, justo después de lo que me hicieron.» A diferencia de «la gripe», señaló, «que le deja fuera de juego por unos días o incluso una semana o dos, el infarto de miocardio, una vez que se hacen las cosas, te deja en buena forma”.
Desde luego, no queremos imponer una identidad enfermos en los pacientes, pero la facilidad con la que se evita esta identidad puede contribuir de manera sutil a la falta de adherencia. ¿Cómo podemos fomentar un sentido de buena salud y una comprensión de riesgo permanente para la enfermedad cardiovascular? Un recurso crítico notablemente infrautilizado es la rehabilitación cardiaca. Los programas de rehabilitación crean un ambiente social en el que uno puede tener al mismo tiempo la enfermedad cardiovascular y estar sano. Pero a pesar de la rehabilitación cardiaca se asocia con reducciones en la mortalidad, menor repetición de infartos de miocardio y beneficios psicológicos y sociales, sólo 14 a 35% de las personas que sobreviven a un infarto de miocardio y alrededor del 30% de las personas que se someten a by-pass e injerto de la arteria coronaria participan
¿La conclusión? A menudo, las compañías farmacéuticas
¿La conclusión? A menudo, las compañías farmacéuticas”
por Marcia Angell. Ella es catedrático de Medicina Social de la Facultad de Medicina de Harvard. Ex editor en jefe de The New England Journal of Medicine.
Publicado en The New York Times
Las guías para el tratamiento médico promulgada por las sociedades de especialidades médicas influyen en gran medida los médicos y en el público. Las guías sobre el riesgo cardiovascular que se dieron a conocer la semana pasada, si se siguen, darían lugar a una duplicación de la cantidad de estadounidenses que toman estatinas para prevenir ataques cardíacos y accidentes cerebrovasculares.
Pero, como suele ser el caso de las sociedades científicas médicas, los grupos detrás de estas nuevas propuestas, el Colegio Americano de Cardiología y la Asociación Americana del Corazón, dependen en gran medida del apoyo financiero de las compañías farmacéuticas para mantener a sus reuniones.
Por otra parte, los miembros de sus comités de directrices a menudo trabajan como consultores pagados o portavoces para las empresas cuyas ventas se verán afectadas por las guías. Aproximadamente la mitad de los miembros del comité que escribió las directrices de colesterol tenían vínculos financieros con los fabricantes de estatinas, según informó The Boston Globe
.
En 2005, un comité asesor de la FDA dijo que estaba bien mantener en el mercado medicamentos para la artritis como Vioxx, pese a la evidencia de que su uso aumentaba el riesgo de ataques cardíacos y accidentes cerebrovasculares. Luego se supo que 10 de los 32 miembros del comité tenían vínculos con las empresas que hicieron el medicamento. Si se descuentan los votos la decisión hubiera sido al revés.
Otro problema: en lugar de apuntar a los niveles de colesterol, las nuevas guías cardíacas se dirigen a todos los factores de riesgo que juntos pudieran predecir al menos una posibilidad del 7,5 por ciento en 10 años de un ataque al corazón o un derrame cerebral – incluyendo la edad, el tabaquismo y la hipertensión arterial. Por lo tanto, usted puede ser sujeto a un tratamiento con estatinas, incluso si su nivel de colesterol «malo» es bastante bajo.
Pero ¿por qué tomar un medicamento diseñado para reducir el colesterol, si eso no es su problema? Eso parece sin sentido, a menos que haya una buena evidencia de que las estatinas tienen otros efectos pertinentes. Y en eso llega el meollo de la cuestión.
Las guías de largo alcance deben basarse en evidencia científica sólida de los ensayos clínicos controlados aleatorios. Sin ella, todo lo que tenemos es la opinión de un grupo que, a pesar de ser expertos, tiene un conflicto de intereses financieros.
El único beneficio seguro de duplicar el mercado de las estatinas es la ganancia neta de las compañías farmacéuticas.
más allá del individuo or when Cofiño met Roseto ..
 En el capítulo introductorio de su libro Fueras de serie (Outliers) el periodista Malcolm Gladwell cuenta la historia de Roseto, un pueblo de Pensilvania, fundado y habitado por emigrantes italianos procedentes del pueblo homónimo de la provincia de la Foggia.
En el capítulo introductorio de su libro Fueras de serie (Outliers) el periodista Malcolm Gladwell cuenta la historia de Roseto, un pueblo de Pensilvania, fundado y habitado por emigrantes italianos procedentes del pueblo homónimo de la provincia de la Foggia.
El Roseto americano tenía una peculiaridad: “su gente solo se moría de vieja”. Eso fue al menos lo que lo contó uno de los médicos locales a Stewart Wolf, a la sazón catedrático de Medicina Interna de la Universidad de Oklahoma, mientras departían tras la conferencia a la que había sido invitado Wolf por la sociedad médica local, a finales de los 50.
Las temidas enfermedades cardiovasculares eran la primera causa de mortalidad en los varones menores de 65 años en una época en la que todavía no se había encontrado tratamiento. Las medidas que las pudieran prevenir eran poco conocidas. Sin embargo los habitantes de Roseto parecían inmunes a este problema y Wolf, que ya tenía experiencia e interés por las «otras» causas de las enfermedades, se sintió intrigado hasta tal punto que comenzó un estudio poblacional para comprobar las sospechas de los médicos locales.
Los resultados asombraron a todos, prácticamente ninguno de los Rosetinos varones menores de cincuenta y cinco años había muerto de cardiopatía isquémica. En los varones mayores la tasa de mortalidad por enfermedades cardiovasculares era la mitad de la media de los Estados Unidos. Pero lo mejor de todo vino después, cuando tras múltiples entrevistas con la gente del pueblo observaron que las tasa de alcoholismo, suicidios, ulcera pépticas eran prácticamente nulas, tampoco había drogadicción, ni apenas delincuencia.
El médico del pueblo tenía razón: la gente solo se moría de vieja.
Faltaba conocer las causas de esa buena salud de la población y Wolf a lo largo de los años persiguió con ahínco conocerla. Las investigaciones enseguida descartaron causas obvias como la dieta o el ejercicio, pese a su origen italiano los hábitos de los habitantes de Roseto, no se diferenciaban mucho de la habitual en otras regiones del país. También se descartó la herencia, los rosetinos italianos que habían emigrado a otros lugares de los Estado Unidos se morían como los americanos.
¿Era entonces la geografía la que explicaría estas diferencias? Tampoco, los habitantes de pueblos vecinos morían como el resto.

Tras múltiples rodeos, estudios e investigaciones, basto con pasear por el pueblo, para encontrar una hipótesis razonable. Lo que tenía Roseto, que no tenían las demás ciudades del contorno, era una estructura social única donde la familia, las tradiciones, la solidaridad y el igualitarismo primaban por encima de otros valores.
Esto era lo que hacía diferente a Roseto.
Wolf y el sociólogo Jhon Bruhn con el que trabajaría en estrecha colaboración desde el principio, intentaron explicarlo a la comunidad médica con éxito variable: nadie estaba acostumbrado a pensar en la salud en términos comunitarios.
La historia de Roseto continúo…. 25 y 50 años más tarde
Dedicado a Rafa Cofiño
