Categoría: Cancer
Muchas veces no es mejor prevenir que curar
Muchas veces no es mejor prevenir que curar
por: Juan Gérvas, Doctor en Medicina, ex-profesor de salud pública, médico general jubilado, Equipo CESCA, Madrid, España. jjgervas@gmail.com https://t.me/gervassalud @JuanGrvas www.equipocesca.org
Mercedes Pérez-Fernández, Especialista en Medicina Interna, médico general jubilada, Equipo CESCA, Madrid, España. mpf1945@gmail.com
Prevenir es intervenir hoy para evitar males en el futuro
Prevenir en salud es intervenir hoy para evitar enfermar en el futuro; por ejemplo con vacunas eficaces tipo la del tétanos o con el consejo médico contra el tabaquismo.
Se suele confundir prevención con:
- promoción de la salud (mejora del estado de salud promoviendo actividades varias; por ejemplo, una visión tolerante de la diversidad sexual o los viajes para ancianos del IMSERSO) y
- protección de la salud (normativa y legislación que protege e impide dañar la salud, por ejemplo reglamentos sobre comercialización de alimentos o sobre seguridad en el trabajo).
En cuanto a la prevención propiamente dicha conviene distinguir las medidas “aditivas” (que “añaden” intervenciones, como vacunas, o suplemento de ácido fólico periconcepcional) de las medidas “restrictivas” (que disminuyen actividades, como el consejo médico contra el tabaquismo o el contener el consumo de alcohol durante el embarazo). Las medidas “aditivas” pueden tener mayores efectos adversos y precisan de mayor conocimiento científico que las fundamente.
La prevención es importante si se tiene futuro
Puesto que la prevención implica intervenir hoy para evitar males futuros, para que la prevención tenga importancia hay que tener un futuro.
Es decir, la prevención es más importante para el sector de población que tiene futuro, para los que tienen empleos estables, pensiones seguras y/o bienes que aseguran un porvenir. También, para quienes tienen formación y pueden entender que el sacrificio de “hoy” es importante para la salud de “mañana”.
En sentido contrario, la prevención tiene poco valor para quienes tienen un futuro inseguro, o directamente no tienen futuro. Es decir, para los marginados por la sociedad, para los pobres, para los analfabetos, para los viejos con pensiones miserables, para los vagabundos, para los drogadictos, para los desempleados de larga duración, para las prostitutas explotadas, etc.
En cierta forma, la prevención es un lujo dañino para los bien adaptados a una sociedad enferma.
La prevención es muy inequitativa, y estigmatiza
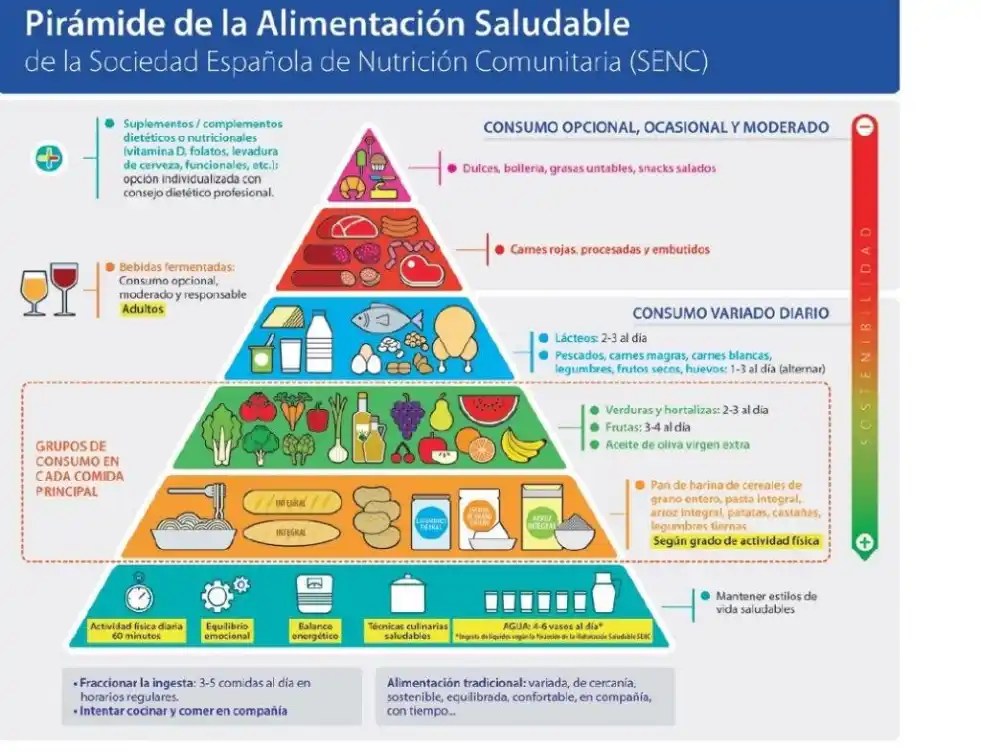
Imagine, amable lector/a, la típica imagen de la pirámide de comida saludable, esa que suele recomendar el consumo diario de 3-4 piezas de fruta y el empleo de aceite de oliva extra, que además suele incluir consejos tipo “actividad física diaria, 60 minutos”. Por ejemplo, eche un ojo a:
Ahora póngase en un hogar típico español con pobreza, donde viven esos casi diez millones de españoles que parecen no existir pero existen. Con sus ojos, con ojos de pobreza, eche una mirada a la pirámide nutricional “saludable”, que por supuesto no lleva anexo una pirámide de precios, ajustada según ingresos. Imagine, además, que la vea con ojos de la madre que no tiene para comprar, o del padre que no puede alimentar a sus hijos, o del niño que asiste a la escuela con hambre y escucha del maestro la lección sobre nutrición saludable.
Tal tabla es insultante, un delirio salubrista que daña y estigmatiza, un ejemplo de la inequidad de la prevención en general.
La prevención es inútil en general
Aunque le pueda parecer mentira, la mayor parte de la prevención que se practica es cuando mínimo inútil. Es decir, que carecen de fundamento científico la mayoría de las pautas preventivas que se ofrecen por la medicina clínica y la salud pública. Se ha impuesto una prevención absurda, sin ciencia ni ética.
Por ejemplo, carecen de fundamento todos los chequeos y revisiones anuales, incluidas las de niños sanos y las ginecológicas.
General health checks in adults for reducing morbidity and mortality from disease (Review)
«Mi ginecólogo». Pero, ¿por qué?
Por ejemplo, en general carecen de fundamento todos los cribados (screening), incluyendo los del cáncer
Por ejemplo, carecen de fundamento los complementos vitamínicos y minerales, incluso en la embarazada sana.
Older Americans Are Hooked On Vitamins Despite Scarce Evidence They Work
Many Pregnancy Vitamins And Mineral Supplements Are A ‘Needless Expense’, Report Claims
Suplementos minerales, ¿son realmente necesarios?
La prevención daña frecuentemente
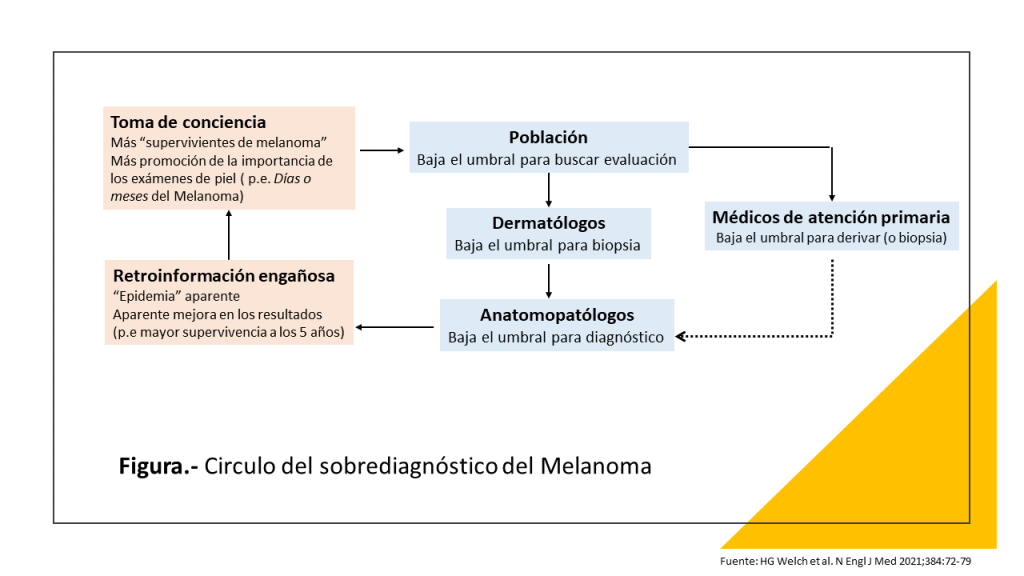
No es que la prevención sea inútil, es que daña muchísimas veces al iniciar cascadas diagnósticas y terapéuticas de incierto final. Pero, por ejemplo, a los ricos les encanta “ser atendidos por los médicos, y prevenir todo mal”, por mucho daño que les hagan .No saben los ricos, por ejemplo, que si se hacen más pruebas preventivas para diagnosticar precozmente distintos tipos de cáncer lo que se logra es incrementar el número de pacientes diagnosticados de cáncer sin que disminuya la mortalidad por cáncer. Es decir, se diagnostican muchos cánceres que, siéndolo, no tienen ninguna importancia ni nunca matarían.
Se llama “sobrediagnóstico” y conlleva tratamientos y seguimiento de por vida, sin necesidad. Se ha demostrado sobrediagnóstico comparando los pacientes diagnosticados con cáncer en zonas ricas con las zonas pobres de Estados Unidos. Los ricos se someten a más pruebas de cribado de cáncer y al final acaban con más diagnósticos de cáncer de mama, próstata, tiroides y melanoma, pero su mortalidad por estos cánceres es casi la misma que la de los pobres
En otro ejemplo, algunos daños por la “revisión del niño sano” son: “1/ las manías de los tirones del prepucio para que baje en virtud de no se sabe qué necesidad; 2/ los dobles y triples pañales cuando la cadera parecía que no iba bien; 3/ analíticas para confirmar el hierro bajo a los 6 meses o por si acaso; 4/ las derivaciones al cardiólogo por los soplos inocentes o funcionales para que diga que son normales y habituales; 5/ plantillas para pies no desarrollados todavía; 6/ innecesarios cascos para que no se deforme la cabeza, y 7/ esas listas que terminan en la papelera de casa con las cosas que hay que hacer al introducir los alimentos nuevos”.
“Dejad que los pobres no se acerquen a mí”
Los ricos tienen salud a chorros por sus condiciones de vida (condiciones, no estilos), como se vio, por ejemplo, en la pandemia covid19 al poder recluirse y trabajar/estudiar en casas confortables y tener capacidad para que los trabajadores esenciales les llevasen a casa todo lo que precisaban. Por ello pueden sobrevivir a la frenética actividad preventiva a la que los someten los especialistas focales, especialmente de sus seguros privados.
Los pobres son frágiles, sus problemas de salud se cronifican al ser “pegajosos” por interaccionar con sus condiciones de vida, sus malas viviendas, la falta de trabajo estable y sus escasas perspectivas futuras. Los pobres heredan pobreza, enfermedades y código postal (viven condenados a vivir en donde tienen que vivir, no pueden mudarse a los “barrios bonitos” de las ciudades).
Los ricos reciben atención médica especializada y preventiva de más que resisten dadas sus buenas condiciones de vida, pero deberíamos proteger a los pobres para que no sufran tales excesos pues no lo resistirían dada su fragilidad y malas condiciones de vida.
En resumen
La prevención traslada recursos de pobres a ricos, de enfermos a sanos, de analfabetos a universitarios y de viejos a jóvenes La prevención es inequitativa, y culpabiliza a las víctimas (confirma el capitalismo que dice que los pobres lo son porque quieren y los enfermos ídem).
Conviene tener siempre presente que la prevención en pobres carece de impacto, es dañina y llega a ser insultante. Siempre precisamos precaución al tratar de prevención, pero más cuando se pretende (con buena intención) “salvar a los pobres”. El daño puede ser inconmensurable. Los programas preventivos en las personas más pobres son escasamente efectivos, con resultados ínfimos y estableciéndose también en este campo un gradiente social. Todo ello implica un riesgo de introducir más inequidades generadas cuando intervenimos.
En general, conviene valorar la falsedad del “más vale prevenir que curar”. A veces, en pocos casos, la prevención tiene beneficios que superan a los daños pero en muchos, muchísimos casos, la prevención introduce daños e inequidad. Por ejemplo, en la consulta diaria puede detraer recursos (sobre todo el preciado tiempo médico) para el mejor trabajo clínico con los más enfermos y pobres por lo que conviene pensar que no siempre en mejor prevenir que curar.
Mitos sobre el cribado. Cómo realizar el cribado con más criterio
traducido de Thériault G, Reynolds DL, Grad R, et al. Debunking myths about screening: How to screen more judiciously. Can Fam Physician. 2023 Nov; 69(11): 767-771
traducción no autorizada con DeppL por Rafael Bravo Toledo. Texto completo en PDF.
En la mayoría de los casos, el cribado se considera un esfuerzo noble y que merece la pena. La mayoría de los pacientes creen que el cribado no tiene inconvenientes y que sólo puede aportar resultados positivos para la salud. Los médicos sabemos que no es así. El objetivo de este artículo es revisar y explicar algunos de los mitos que rodean al cribado. La evolución de la atención al paciente desde las enfermedades infecciosas agudas a las enfermedades crónicas ha influido en nuestro enfoque del cribado y ha contribuido a estos mitos. Asumimos que podíamos abordar las enfermedades crónicas de la misma manera que habíamos combatido las enfermedades infecciosas; sin embargo, no sólo el tratamiento de las enfermedades crónicas no es tan sencillo, sino que los resultados de las pruebas diagnósticas de las enfermedades crónicas rara vez son tan seguros. Esta incertidumbre se amplifica en el caso de los resultados de las pruebas de cribado.
El cribado parte de la premisa de que una prueba aplicada a una persona o población asintomática y elegible, una vez o a intervalos, puede identificar un precursor tratable de una enfermedad (es decir, prevenir la enfermedad) o identificar una enfermedad tratable en una fase más temprana (es decir, prevenir una morbilidad y mortalidad más graves). Para que el cribado sea eficaz, la identificación debe conducir a tratamientos efectivos que beneficien a los pacientes (es decir, que reduzcan la morbilidad y la mortalidad) con magnitudes de daño aceptables. Sin embargo, a menudo la investigación no proporciona la información esencial para cuantificar tanto los beneficios como los perjuicios del cribado. Los pacientes y los profesionales no pueden evaluar el equilibrio y participar en una toma de decisiones compartida y significativa. Esto alimenta suposiciones y mitos sobre el cribado.
Caso Clínico
Por la mañana, mientras hojea una de sus revistas profesionales en Internet, le intriga saber de una nueva prueba de detección de la demencia que permitiría detectarla años antes de la aparición de los síntomas. Su primera impresión es que podría ser una prueba útil en su consulta. Reflexionando un poco más, se pregunta qué beneficios puede tener la detección precoz de la demencia cuando no existe una terapia específica que pueda cambiar significativamente su curso. También se pregunta cómo podría afectar este diagnóstico a las decisiones vitales de los pacientes que obtienen resultados positivos en el cribado, sobre todo teniendo en cuenta la posibilidad de falsos positivos. Empiezas a cuestionarte las ventajas de la detección precoz de otras enfermedades. De hecho, incluso te preguntas: «¿El cribado salva vidas?».
Mito 1: el cribado no es perjudicial
Algunas pruebas de cribado pueden ser beneficiosas, pero rara vez se habla de los posibles daños. Lo ideal sería que, cuando detectamos más enfermedades, pudiéramos tratarlas y mejorar la evolución del paciente. Desgraciadamente, esto no es cierto para todas las enfermedades que se detectan. Una vez realizado el diagnóstico, no es posible saber si la persona tiene un sobrediagnóstico (es decir, una enfermedad que no se habría manifestado a lo largo de su vida) , una enfermedad cuyo pronóstico no podemos cambiar o una enfermedad cuyo pronóstico podemos mejorar. Muchos piensan que sólo ocurre esto último.
El sobrediagnóstico es una consecuencia inherente a cualquier tipo de cribado. Su aparición, así como otros daños potenciales como los resultados falsos positivos, deben estimarse y discutirse con el paciente junto con los beneficios potenciales para determinar si el cribado es algo en lo que embarcarse o no. La comprensión del paciente y su participación en la decisión son fundamentales. Tomemos como ejemplo a un hombre de 70 años que se encuentra bien. Tras una toma de decisiones compartida, el paciente fue sometido a un cribado de aneurisma aórtico abdominal (AAA). Se descubrió un AAA y el paciente fue intervenido quirúrgicamente. Es posible que este paciente se haya sometido a esta intervención quirúrgica por un AAA que nunca le habría causado síntomas en su vida. De ser así, se trataría de un sobrediagnóstico. Dado que el AAA no habría causado síntomas, el paciente no podría beneficiarse de la intervención y sólo podría resultar potencialmente perjudicado (por ejemplo, por complicaciones quirúrgicas). Incluso las personas con AAA pequeños por debajo del umbral para la intervención pueden verse perjudicadas por la vigilancia periódica a la que se someten. Por otro lado, algunos individuos identificados mediante cribado sí se benefician de una intervención quirúrgica más temprana. Dado que los médicos no podemos predecir el futuro, no podemos saber qué pacientes asintomáticos con «enfermedad» se beneficiarán del cribado y de las intervenciones posteriores. El debate sobre los pros y los contras del cribado debe producirse antes de tomar la decisión de realizarlo.
Mito 1: el cribado no perjudica
Algunas pruebas de cribado pueden ser beneficiosas, pero rara vez se habla de los posibles daños. Lo ideal sería que, cuando detectamos enfermedades, pudiéramos tratarlas y mejorar la evolución del paciente. Desgraciadamente, esto no es cierto para todas las enfermedades detectadas. Una vez realizado el diagnóstico, no es posible saber si la persona tiene un sobrediagnóstico (es decir, una enfermedad que no se habría manifestado a lo largo de su vida)3 , una enfermedad cuyo pronóstico no podemos cambiar o una enfermedad cuyo pronóstico podemos mejorar.
El sobrediagnóstico es una consecuencia inherente a cualquier tipo de cribado. Su aparición, así como otros daños potenciales como los resultados falsos positivos, deben estimarse y discutirse con el paciente junto con los beneficios potenciales para determinar si el cribado es algo en lo que embarcarse o no. La comprensión del paciente y su participación en la decisión son fundamentales. Tomemos como ejemplo a un hombre de 70 años que se encuentra bien. Tras una toma de decisiones compartida, el paciente fue sometido a un cribado de aneurisma aórtico abdominal (AAA). Se descubrió un AAA y el paciente fue intervenido quirúrgicamente. Es posible que este paciente se haya sometido a esta intervención quirúrgica por un AAA que nunca le habría causado síntomas en su vida. De ser así, se trataría de un sobrediagnóstico. Dado que el AAA no habría causado síntomas, el paciente no podría beneficiarse de la intervención y sólo podría resultar potencialmente perjudicado (por ejemplo, por complicaciones quirúrgicas). Incluso las personas con AAA pequeños por debajo del umbral para la intervención pueden verse perjudicadas por la vigilancia periódica a la que se someten. Por otro lado, algunos individuos identificados mediante cribado sí se benefician de una intervención quirúrgica más temprana. Dado que los médicos no podemos predecir el futuro, no podemos saber qué pacientes asintomáticos con «enfermedad» se beneficiarán del cribado y de las intervenciones posteriores. El debate sobre los pros y los contras del cribado debe producirse antes de tomar la decisión de realizarlo.
El debate sobre los pros y los contras del cribado debe producirse antes de tomar la decisión de realizarlo
Otros daños están relacionados con las propias pruebas y con posibles investigaciones o tratamientos posteriores. Los falsos positivos pueden preocupar a los pacientes, sobre todo si son frecuentes. Además de provocar ansiedad en una persona sana por la posibilidad de estar enferma, las investigaciones posteriores de los resultados positivos pueden requerir diagnósticos por imagen y biopsias adicionales que no están exentos de consecuencias. El cribado tiene beneficios potenciales, pero como en cualquier decisión clínica, también deben discutirse los perjuicios y respetarse los valores y preferencias de los pacientes. Por ejemplo, antes de prescribir una estatina en prevención primaria, discutimos con los pacientes los beneficios y los perjuicios de su uso. Lo mismo debería hacerse antes de tomar decisiones sobre el cribado.
Mito 2: la detección precoz produce mejores resultados
Una de las creencias más extendidas es que la detección precoz de la enfermedad siempre se traduce en mejores resultados para los pacientes. La detección precoz es necesaria, pero no suficiente, para que el cribado sea beneficioso. Un aumento del diagnóstico precoz por sí mismo no está directamente relacionado con el beneficio, a menos que pueda demostrarse una disminución de la enfermedad avanzada o de la mortalidad.
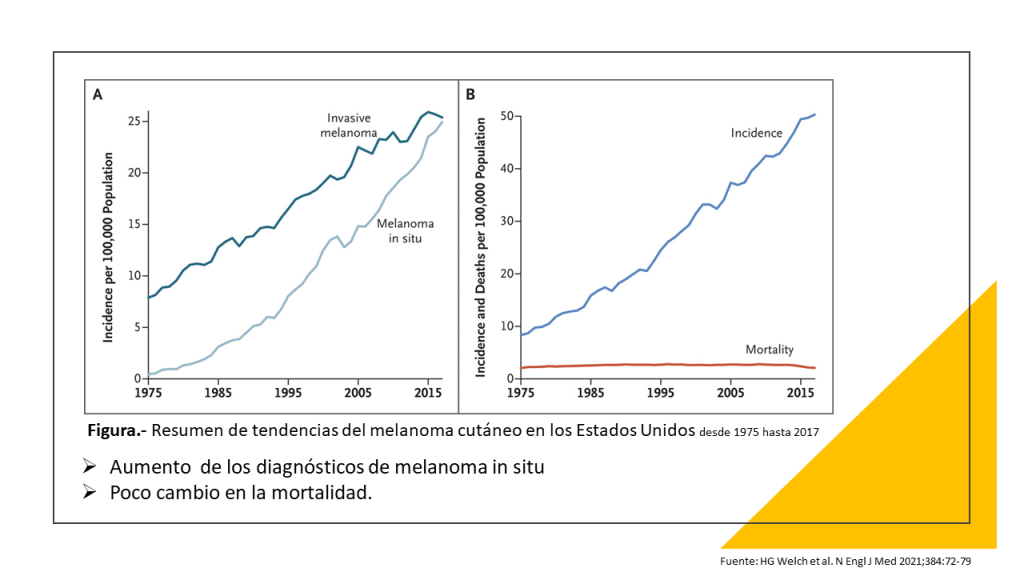
Bell y Nijsten han comentado cómo el cribado del melanoma aumentó la detección precoz de la enfermedad sin tener ningún impacto sobre la enfermedad en estadios posteriores. Del mismo modo, la historia del cribado del neuroblastoma en Japón (que comenzó en 1985) es aleccionadora. Este cáncer tiene mejor pronóstico cuando se diagnostica antes del año de edad, por lo que el objetivo del programa era identificar el neuroblastoma antes, cuando el pronóstico es mejor. El cribado aumentó la incidencia del neuroblastoma pero no modificó el número de niños diagnosticados más tarde (después del año de edad) y la mortalidad siguió siendo similar a la de otros países sin programas de cribado. Como en el ejemplo del cribado del melanoma, el cribado descubrió casos antes pero no tuvo beneficios globales. El programa de Japón se interrumpió en 2004.
Otro ejemplo de detección precoz de la enfermedad fue la «epidemia» de cáncer de tiroides en Corea del Sur que siguió al aumento del uso de ecografías tiroideas. Ante el aumento de la tasa de cánceres de tiroides, muchos surcoreanos pensaron que el cribado sería útil. Basándose en las virtudes ensalzadas de la detección precoz, el cribado del cáncer de tiroides mediante ecografías dio lugar a que decenas de miles de pacientes fueran sobrediagnosticados, sin cambios en la mortalidad, a pesar de que casi todos los pacientes fueron tratados, muchos de ellos con secuelas. Sin impacto en los beneficios importantes para el paciente y con un gran aumento de los daños (por ejemplo, medicalización, daños del tratamiento), el cribado más frecuente y la detección de más enfermedad no fueron beneficiosos. Aunque en Canadá no se promovió el cribado de tiroides, se observaron aumentos notables en el uso del diagnóstico por imagen durante la década de 1990 y principios de la de 2000, principalmente en mujeres de mediana edad, de nuevo sin cambios en la mortalidad.
A menudo pensamos que las enfermedades se comportan de forma coherente y son predecibles, como se representa en el modelo tradicional de progresión del cáncer de la figura 1 pero la realidad es más variable, como se muestra en el modelo contemporáneo. Ni siquiera el cáncer es siempre una enfermedad lineal y progresiva, por lo que hay que responder a la pregunta «¿es mejor cuanto antes?» antes de sugerir cualquier cribado. Necesitamos pruebas de que, de hecho, es mejor adelantarse, al menos para algunos individuos, y una idea de la magnitud de los beneficios y los daños.

Figura 1.- Dos modelos de progresión del cáncer: El modelo tradicional (izquierda) postula que todos los cánceres están destinados a seguir una progresión ordenada desde el foco primario a los ganglios linfáticos, pasando por focos metastásicos distantes, hasta causar finalmente la muerte del cáncer. El modelo contemporáneo (derecha) es más complejo y heterogéneo. Algunos cánceres son metastásicos desde su aparición (A), otros nunca metastatizan pero causan la muerte por invasión local (B), mientras que otros siguen el modelo tradicional (C). Otros cánceres no están destinados a causar síntomas porque crecen tan lentamente que los pacientes mueren por otras causas antes de que aparezcan los síntomas (D), dejan de crecer (E) o remiten (F).
Mito 3: una tecnología más nueva produce más beneficios
Cuando las nuevas tecnologías permiten detectar más enfermedades, debemos asegurarnos de que su uso produce un balance global positivo en términos de resultados importantes para el paciente.13 Como ejemplos, podemos pensar en la mejora de las pruebas de imagen o en la adición de más pruebas a las ya existentes, como la tomografía computarizada de mayor resolución. Desde la llegada de esta prueba «mejorada», se ha producido un aumento pronunciado de los diagnósticos de embolia pulmonar, lo que se ha traducido en un aumento de la incidencia sin una disminución sustancial de la mortalidad.14 Este es un claro ejemplo de sobrediagnóstico (a través de hallazgos incidentales, no de cribado). En el cribado, la mamografía digital combinada con la tomosíntesis (enlace del T) mamaria puede detectar más cánceres de mama que la mamografía sola, pero esto no debe considerarse una garantía de mejor salud. Podría ser beneficioso, pero se necesita información sobre la magnitud de los posibles beneficios y daños para informar a nuestras pacientes.
En la tabla 1 se describen las distintas formas en que el cribado puede ampliar el reconocimiento de la enfermedad. Los problemas persistentes son la falta de reconocimiento de los daños potenciales y los beneficios no demostrados del aumento de la incidencia de casos.
| MANERA de ABORDAR LA MANERA de AMPLIAR LA DETECCIÓN de ENFERMEDADES | REFLEXIÓN |
| Amplíe el rango de edad de las pruebas de detección para que comiencen antes o terminen más tarde | La incidencia de la enfermedad puede diferir o la morbilidad y mortalidad competitivas pueden empeorar el balance beneficio-daño. Algunos ejemplos son la controversia sobre la edad para comenzar a detectar el cáncer de mama con mamografías. La información transparente sobre la magnitud de los beneficios y los daños es clave para la toma de decisiones compartida |
| Aumentar la frecuencia de las pruebas de detección | Creencia en el beneficio de un cribado más frecuente para no «pasar por alto» los casos sin tener en cuenta los posibles daños (p. ej., las pruebas anuales de Papanicolaou se consideraron necesarias) |
| Usar pruebas de detección más sensibles | El uso de imágenes más sensibles puede identificar lesiones más pequeñas sin evidencia de beneficio de los ensayos clínicos. Un ejemplo sería si se recomendara la resonancia magnética en lugar de la mamografía para la detección del cáncer de mama en mujeres con un riesgo promedio |
| Ampliar las definiciones de enfermedades | La reducción del umbral de anomalía aumentará la proporción de la población diagnosticada con una afección determinada. Algunos ejemplos son los cambios en los criterios de hipertensión, diabetes y trastorno del espectro autista |
Mito 4: el cribado salva vidas
En muchos programas de cribado, especialmente en el del cáncer, se nos dice que el cribado salva vidas. Desgraciadamente, esto rara vez se ha demostrado, aunque algunos estudios hayan encontrado reducciones en la mortalidad específica de la enfermedad. Por ejemplo, las revisiones sistemáticas del cribado del cáncer de mama han mostrado una pequeña reducción de las muertes atribuidas al cáncer de mama pero no de la mortalidad general. Esto es importante, ya que los mensajes clave a menudo se reducen a «el cribado del cáncer de mama salva vidas», mientras que el mensaje debería ser que por cada 1000 mujeres sometidas a cribado repetidamente a lo largo del tiempo, «el cribado del cáncer de mama puede reducir las muertes por cáncer de mama.» La cifra varía según la edad, pero se sitúa en torno a 1 de cada 1000 mujeres sometidas a cribado entre los 50 y los 60 años.
Demostrar una reducción de la mortalidad por todas las causas es un reto para cualquier prueba, sobre todo para las pruebas de cribado en las que la mayoría de las pacientes tienen un riesgo de muerte muy bajo. Los ensayos controlados aleatorizados tendrían que ser muy amplios o el tamaño del efecto tendría que ser sustancial. Una estrategia consiste en combinar varios ensayos para aumentar la potencia estadística. De este modo, la única prueba de cribado del cáncer que muestra una reducción estadísticamente significativa de la mortalidad por cualquier causa es la sigmoidoscopia flexible para el cáncer colorrectal (riesgo relativo = 0,97; IC del 95%: 0,959 a 0,992; p = 0,004), con una reducción del riesgo absoluto de 3,0 muertes por cada 1.000 personas sometidas a cribado (IC del 95%: 1,0 a 4,0) durante 11,5 años de seguimiento. Dado que el cribado del cáncer de cuello uterino disminuye la incidencia de la enfermedad, es probable que también reduzca la mortalidad.
Dado que el cribado se centra en personas asintomáticas y que los resultados del cribado pueden conducir a la medicalización, es importante para nuestros pacientes (y para nosotros mismos) que comprendamos cuál es el beneficio (por ejemplo, la mortalidad específica de la enfermedad) y su magnitud. Debemos evitar la idea más general de salvar vidas. Confrontar los mitos del cribado con la evidencia es un paso importante para reconocer cómo se puede utilizar el cribado de forma más sensata (Tabla 2).
| MITO | REALIDAD |
| Cuanto antes mejor. | Si bien la detección temprana es clave para el éxito de una prueba de detección, necesitamos más información. La evidencia de los ensayos debe mostrar que la intervención mejora la salud si la enfermedad se detecta antes y que los daños resultantes son aceptables |
| Más es mejor | Detectar más enfermedades no es sinónimo de beneficio. Necesitamos información sobre el equilibrio entre beneficios y daños antes de proceder. El indicador más imparcial del beneficio es la mortalidad por todas las causas, pero este resultado rara vez se logra. Los resultados falsos positivos y el sobrediagnóstico son indicadores importantes de daño |
| Lo más nuevo es mejor | Las pruebas más nuevas tienden a verse a través de una lente positiva. Es posible que detecten más enfermedades, pero el uso de estos nuevos métodos debe someterse a ensayos clínicos para demostrar la magnitud de los beneficios y los daños |
| Las pruebas de detección salvan vidas | Este es el mito más perdurable de todos, pero la realidad es más matizada. Los pacientes deben conocer el impacto final en sus vidas de las pruebas de detección basadas en la mortalidad por todas las causas. La mortalidad específica de la enfermedad puede dar lugar a una percepción más favorable del beneficio. Las estimaciones absolutas de los beneficios (y los daños) deben proporcionarse de forma transparente para una toma de decisiones compartida significativa |
Resolución del caso clínico
Durante la comida, vuelves al artículo online sobre la prueba de cribado de la demencia. En él se afirma que la prueba detectó antes la enfermedad en comparación con la atención habitual, pero no hay información sobre resultados importantes para el paciente (por ejemplo, necesidad de cuidados a largo plazo, calidad de vida, mortalidad) y no se informó de los daños. Te das cuenta de que tus reflexiones habían dado en el clavo; se necesita más investigación para evaluar esta intervención. Decide escribir un comentario a continuación del artículo. Al leer los comentarios anteriores te das cuenta de que no eres el único con dudas sobre la importancia clínica de este descubrimiento
.
Conclusion
While there should be a sufficient burden of disease for screening to potentially be appropriate, an increase in incidence should not be the only reason to suggest more screening. Some screening is aimed at very rare diseases with catastrophic outcomes because effective approaches are available to avert these consequences (eg, metabolic diseases in newborns), but, in general, population-based screening for something exceedingly rare (eg, cervical cancer in women younger than 25) would cause many harms (eg, false positives) with very few, if any, benefits. Diseases may increase in incidence because of changing epidemiology (eg, tobacco smoking, obesity, diabetes). If this is suspected, efforts should be made to determine whether systematically addressing these risk factors would be more effective than screening.
In 1968 Wilson and Jungner brought attention to screening by identifying 10 principles to guide its use.22 With the knowledge we have gained since then, we realize that what we had thought was relatively straightforward is much more complicated.23
Conclusión
Aunque debe existir una carga suficiente de enfermedad para que el cribado sea potencialmente apropiado, un aumento de la incidencia no debe ser la única razón para sugerir más cribados. Algunos cribados se dirigen a enfermedades muy raras que tienen resultados catastróficos en los que se dispone de enfoques eficaces para evitar estas consecuencias (p. ej., enfermedades metabólicas en recién nacidos), pero, en general, el cribado poblacional de algo extremadamente raro (p. ej., cáncer de cuello de útero en mujeres menores de 25 años) causaría muchos daños (p. ej., falsos positivos) con muy pocos beneficios, si es que los hay. La incidencia de enfermedades puede aumentar debido a cambios epidemiológicos (por ejemplo, tabaquismo, obesidad, diabetes). Si se sospecha esto, se debe intentar determinar si abordar sistemáticamente estos factores de riesgo sería más eficaz que el cribado.
En 1968 Wilson y Jungner llamaron la atención sobre el cribado al identificar 10 principios para guiar su uso.22 Con los conocimientos que hemos adquirido desde entonces, nos damos cuenta de que lo que habíamos pensado que era relativamente sencillo es mucho más complicado.
Notas
Puntos clave
▸ El diagnóstico precoz por sí mismo no está directamente relacionado con beneficio, a menos que pueda demostrarse una disminución de la enfermedad avanzada o de la mortalidad.
▸ El cribado tiene beneficios potenciales, pero no está exento de daños potenciales como el sobrediagnóstico. La comprensión de los posibles beneficios y daños debe preceder e informar la toma de decisiones compartida con los pacientes sobre el cribado.
▸ Dado que el cribado se centra en personas asintomáticas y que los resultados del cribado pueden conducir a la medicalización, es importante que los pacientes y los profesionales comprendan cuál es el beneficio (p. ej., mortalidad específica de la enfermedad) y su magnitud.
Lecturas recomendadas
Welch HG. Should I be tested for cancer? Maybe not and here’s why. Oakland, CA: University of California Press; 2006.
Welch HG, Schwartz LM, Woloshin S. Overdiagnosed. Making people sick in the pursuit of health. Boston, MA: Beacon Press; 2012.
Dickinson JA, Thériault G, Grad R, Bell NR, Szafran O. Assessing new screening tests. Panacea or profligate? Can Fam Physician 2022;68:815-22 (Eng), e310-7 (Fr).
Errores sistemáticos en la toma de decisiones
Dos nuevos artículos y una comunicación al congreso amplían la literatura que muestra la existencia del sesgo del digito izquierdo (SDI) . Desde el bypass aortocoronario, a la selección de donantes para trasplantes del riñón, pasando por la colecistitis aguda y ahora, el cáncer rectal y pulmonar, parece que el sesgo de digito izquierdo relacionado con la edad de los pacientes (SDI), esta presente en la toma de decisiones en medicina.
Se ha visto que en los pacientes con cáncer, los oncólogos prescriben regímenes intensivos de quimioterapia en menor medida en los pacientes mayores (incluso sanos y funcionales) que en los más jóvenes (ahora se conoce como edadismo). La edad cronológica del paciente, por tanto, puede sesgar las intervenciones que se ofrecen a los pacientes con cáncer. Lo que no se había investigado hasta ahora, es si también se daba un SDI, es decir, si había diferencias en el tratamiento que recibían, los pacientes antes de finalizar una década, comparados con los que recién la empezaban.
Alexxa Melucci y colaboradores en un artículo titulado “Una evaluación del sesgo del digito izquierdo en el tratamiento de pacientes mayores con cáncer de recto potencialmente curable” quisieron averiguar si existía un sesgo del dígito izquierdo relacionado con la edad en pacientes con cáncer rectal potencialmente curable, en tanto en cuanto recibían o no, tratamiento de acuerdo con una reconocida guía de práctica clínica (GPC) . Utilizaron la National Cancer Database (NCDB) con datos de 97.960 pacientes y mediante un estudio de cohortes asociaron la edad con cuatro variables de resultado que medían el hecho de recibir tratamiento quirúrgico, con radioterapia, quimioterapia, o el conjunto de todos, de acuerdo con las guías de práctica clínica.
La probabilidad ajustada de intervencion siguiendo los criterios de la GPC, durante la edad en cada década de interés para el SDI se ve en la figura:
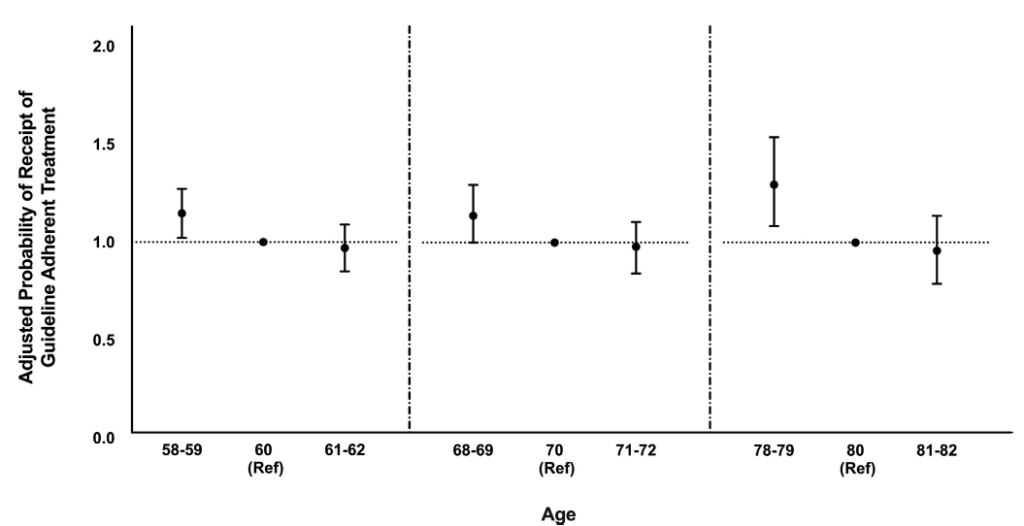
Tras el ajuste se vio que los pacientes de 58 a 59 años tuvieron mayores probabilidades de que su tratamiento en conjunto, así como quirúrgico y quimioterapia, estuviera de acuerdo con la guía de manera en comparación con los pacientes de 60 años. Los pacientes de 68 a 69 años tuvieron mayores probabilidades de tratamiento acorde con la guía en comparación con pacientes de 70 años, aunque estas asociaciones no fueron estadísticamente significativas. Finalmente, los pacientes de 78 a 79 años tuvieron mayores probabilidades de tratamiento en conjunto adherente a la guía, también en cirugía y quimioterapia, en comparación con los pacientes de 80 años.
Siguiendo las conclusiones de los autores, el estudio demostró que después de controlar las comorbilidades y el estadio clínico del cáncer los pacientes con más edad, tienen menos probabilidades de recibir una atención ajustada a las guías o directrices durante todo el continuo multidisciplinario de atención del cáncer de recto. También se vio que el SDI relacionado con la edad aparecía entre sexagenarios y octogenarios

Utilizando la misma base de datos, en una comunicación al congreso 2020 World Conference on Lung Cancer, con el sugerente nombre de Cognitive Bias in Lung Cancer Surgery: The Left Digit Effect quisieron ver si el SDI afectaba a la toma de decisiones quirúrgicas en pacientes con cáncer de pulmón de células no pequeñas (CPCNP) en estadio temprano. Su investigación mostro que los pacientes de 80 años tenían menos probabilidades de que se les practicara una resección pulmonar anatómica en comparación con los pacientes de 79 años, sin embargo, no hubo diferencias significativas en la resección pulmonar entre los pacientes de 80 y 81 años de edad.
Parecía interesante evaluar la existencia del SDI en situaciones más “agudas” y así se hizo, en un artículo algo menos reciente, donde se exploró la presencia del sesgo, en pacientes que sufrieron un paro cardíaco en el hospital. En este caso se incluyeron más de veinte mil pacientes adultos y se midió fue la supervivencia al alta hospitalaria y como variaba esta, en caso de que lo hiciera según la edad del paciente. No hubo diferencias de supervivencia por debajo y por encima de la edad de 80 años, con resultados similares para umbrales de edad de 60, 70 y 90 años.
Por último, un estudio israelí explora si el SDI está presente en las tomas de decisiones de los médicos de familia. Por ser de nuestra especialidad y ser un artículo largo y algo complejo dejamos su análisis para una próxima entrada. Podemos adelantar que este sesgo no está presente en contextos estándar pero que si aparece, cuando los médicos se enfrentan a pacientes desconocidos que buscan atención inmediata.
Lo cual da para muchas elucubraciones sobre la bondad de la cercanía de los MF 🙂
Permanezcan atentos a su blog favorito.
Prevención (detección precoz) del cáncer de colon/recto. Información necesaria para participar
Por Juan Gérvas, Doctor en Medicina, médico general jubilado, Equipo CESCA, Madrid, España. jjgervas@gmail.com @JuanGrvas https://t.me/gervassalud
A usted le pueden mandar una carta a su domicilio para invitarle a participar en un programa de detección precoz de cáncer de colon/recto (aunque podríamos discutir aspectos éticos sobre esa intrusión postal no solicitada). Lo que no se puede negar es un trato digno y una información suficiente para que usted pueda tomar una decisión apropiada.
Lo que hay que rechazar es una invitación indigna que busca la persuasión y la participación, sin más. Sobre esta cuestión, nada mejor que el comentario de Gerd Gigerenzer, director, Harding Centre for Risk Literacy, Max Planck Institute for Human Development, Berlín, Alemania:
“All screening pamphlets and websites aimed at the public need to abandon persuasion and provide evidence based and transparent information.
“Todos los folletos y sitios web de cribado dirigidos al público deben abandonar la persuasión y proporcionar información transparente y basada en pruebas”.
Towards a paradigm shift in cancer screening: informed citizens instead of greater participation
Esta es la carta, en el caso de la Comunidad de Madrid, del programa PREVECOLON, un ejemplo de indignidad y de violenta persuasión, sin ningún atisbo de datos, ni de transparencia, ni de resultados basados en la ciencia para poder tomar una decisión informada.
Estos son los datos básicos de resultados basados en la ciencia que le permitirían participar de forma informada, en su caso:
Toand de Mateo-Cotera A, Sánchez-Robles GA, Montaño-Barrientos A, Martín-Nava MA, Álvarez-Cienfuegos A, Gómez-Santana MC, Candela-Marroquín E. Revisión GRADE del cribado de Cáncer Colorrectal mediante test bienal de sangre oculta en heces. Web evalmed.es; 26-mayo-2017. Disponible en
Por si prefiere, los datos se pueden resumir así:
Prevención (detección precoz) del cáncer de colon/recto
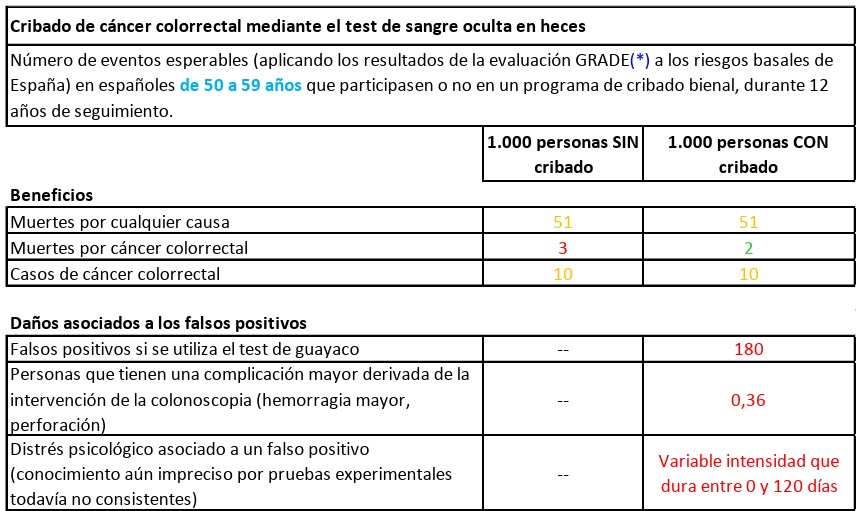
De 50 a 59 AÑOS, durante doce años. Una prueba cada dos años (seis pruebas en total).
1/ No se salva ninguna vida (mueren las mismas personas en los dos grupos, con el cribado y sin el cribado).
2/ Baja la probabilidad de muerte por cáncer de colon/recto del 0,3% al 0,2%.
3/ El resultado es falso positivo (con sus consecuencias en carga psicológica y estudio del caso) en el 18% de los casos.
4/ En el 0,036% hay una complicación grave durante la colonoscopia (hemorragia masiva, perforación de colon).
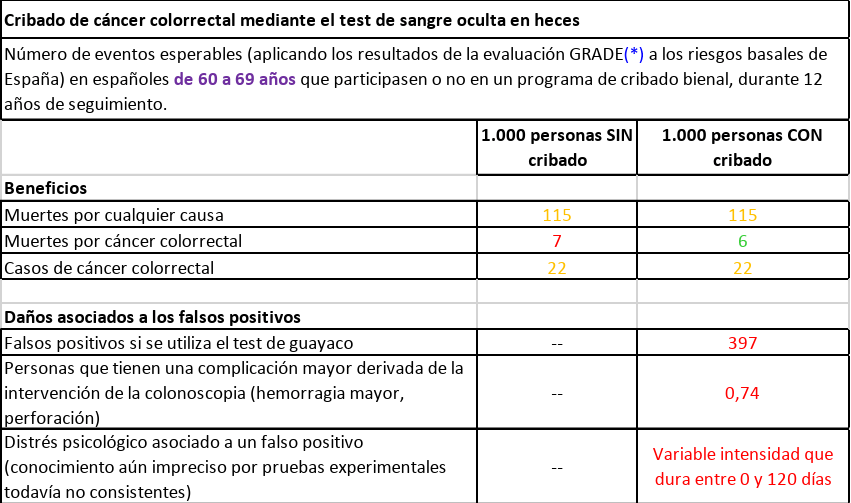
De 60 a 69 años, durante doce años. Una prueba cada dos años ( seis pruebas en total)
1/ No se salva ninguna vida (mueren las mismas personas en los dos grupos, con el cribado y sin el cribado).
2/ Baja la probabilidad de muerte por cáncer de colon/recto del 0,7% al 0,6%.
3/ El resultado es falso positivo (con sus consecuencias en carga psicológica y estudio del caso) en el 39,7% de los casos.
4/ En el 0,074% hay una complicación grave durante la colonoscopia (hemorragia masiva, perforación de colon).
Para saber más sobre cribados:
Why cancer screening has never been shown to “save lives”—and what we can do about it. [Porqué el cribado del cáncer nunca ha demostrado “salvar vidas”, y qué podemos hacer al respecto] https://www.bmj.com/content/352/bmj.h6080
Does screening for disease save lives in asymptomatic adults? Systematic review of meta-analyses and randomized trials. [¿Salvan vidas los cribados en adultos asintomáticos? Revisión sistemática y metaanálisis de ensayos clínicos aleatorizados] https://academic.oup.com/ije/article/44/1/264/654148
Maximising benefit and minimising harm of screening. [Maximizando beneficios y minimizando daños del cribado] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2258553/
Inducción sanitaria de los cribados: impacto y consecuencias. Aspectos éticos. https://www.gacetasanitaria.org/es-induccion-sanitaria-cribados-impacto-consecuencias–articulo-S0213911106715710
Cribados: una propuesta de racionalización. https://www.gacetasanitaria.org/es-cribados-una-propuesta-racionalizacion-articulo-S0213911113000745
Cáncer colorrectal (CCR) y mortalidad por CCR tras un programa de cribado mediante 1 colonoscopia frente a NO-cribado, en personas de 55 a 65 años sin diagnóstico de CCR, durante 10 años de observación. https://evalmed.es/2023/06/09/vn-eca-nordicc/
«Por favor, tocaos las tetas»: el erróneo y dañino consejo de una diputada en el Congreso de España
por Mercedes Pérez-Fernández mpf1945@gmail.com y Juan Gérvas jjgervas@gmail.com
Por favor, tocaos las tetas» fue el consejo en rueda de prensa, en el Congreso de España. de la diputada Aina Vidal (de En Comú Podem) a las mujeres en el Día Contra el Cáncer de Mama. E insistió: «Quería empezar dirigiéndome a todas las mujeres de este país diciéndoles que por favor aprendan a tocarse las tetas. Que es muy importante. Es un grito que es necesario. Es una cuestión de aprendizaje, que es hasta divertido y nos puede salvar la salud y la vida. Es fundamental que desde todas las instituciones participemos de un conocimiento que salva vidas. Así que, por favor: tocaos las tetas», ha dicho la diputada.
La diputada no tiene quien le enseñe que la prevención puede hacer daño, mucho daño. De hecho, la auto-exploración de mamas, el realizar periodicamente un auto-examen de mamas, casi multiplica por dos las cirugías por biopsias innecesarias (con sus daños psicológicos y físicos) sin disminuir la mortalidad por cáncer de mama. La auto-exploración de mamas “no salva vidas” sino lesiona las mamas por las inútiles intervenciones quirúrgicas consiguientes.
Y lo sabemos desde 2001, con datos y estudios que concluyen sin dejar lugar a dudas. Todos las publicaciones confirman estos daños sin beneficios, como, por ejemplo, la Task Force en prevención de Canadá y aquí. De hecho, en Estados Unidos la Task Force en prevención no pide a los médicos que enseñen la auto-exploración de mama a las mujeres. Y, sobre todo, las Revisiones Cochrane lo dejan claro respecto a biopsia innecesarias sin impacto en la mortalidad.
En resumen: es prudente conocer el propio cuerpo, de las orejas a los talones, pasando por las mamas y la rabadilla pero “auto-exploración” de mamas ni para ti, ni para nadie (6).
Que alguien le enseñe a esta diputada que las palabras ignorantes pueden hacer mucho daño y que la prudencia es virtud que podría compatibilizar con ir de moderna e izquierdosa .
Otra cosa, claro, es disfrutar de estas tetas que la Naturaleza ha dado a las mujeres, mamas permanentes sorprendentes (que no se desarrollan sólo para dar de mamar, ni se atrofian después del periodo de lactancia como en otras hembras de mamíferos). Pero esa es otra historia.
«Para prevenir el cáncer de mama, para disminuir la probabilidad de que haya cáncer (prevención primaria, evitar el cáncer de mama; lo de la mamografía y la autoexploración, si sirviera, es prevención secundaria, detección precoz del cáncer):
1/ Menos radiología que afecte a mamas (especialmente en niñas y adolescentes, especialmente TAC-scanner, también especialmente mamografías de rutina innecesarias en todas las mujeres pero más innecesarias en menos de 50 años),
2/ Menos dioxina y otros contaminantes ambientales,
3/ Tenga hijos pronto y deles de mamar por largos periodos
y 4/ Evite hormonas como la terapia hormonal substitutiva (parches y demás) en la menopausia
por Mercedes Pérez-Fernández y Juan Gérvas
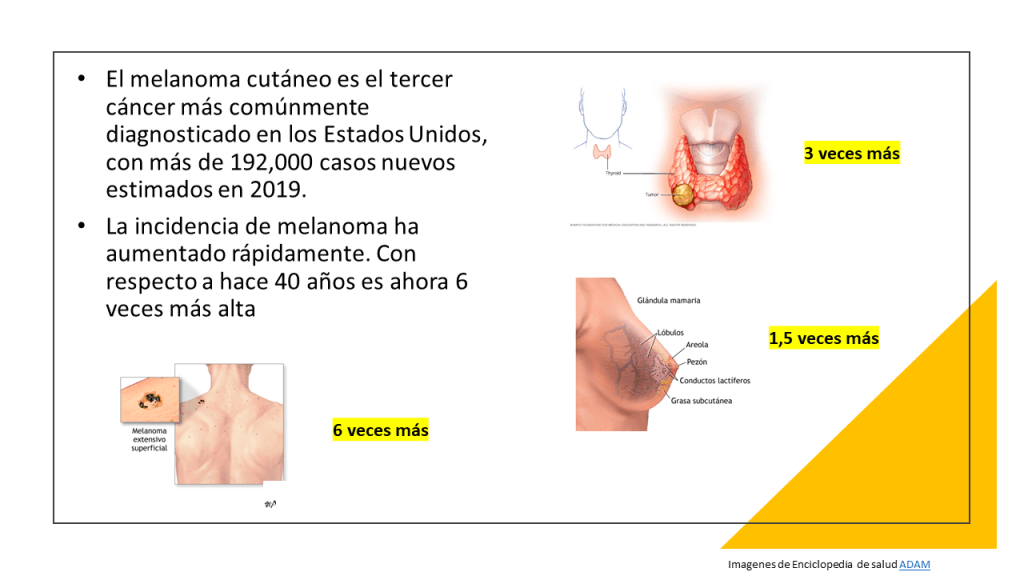
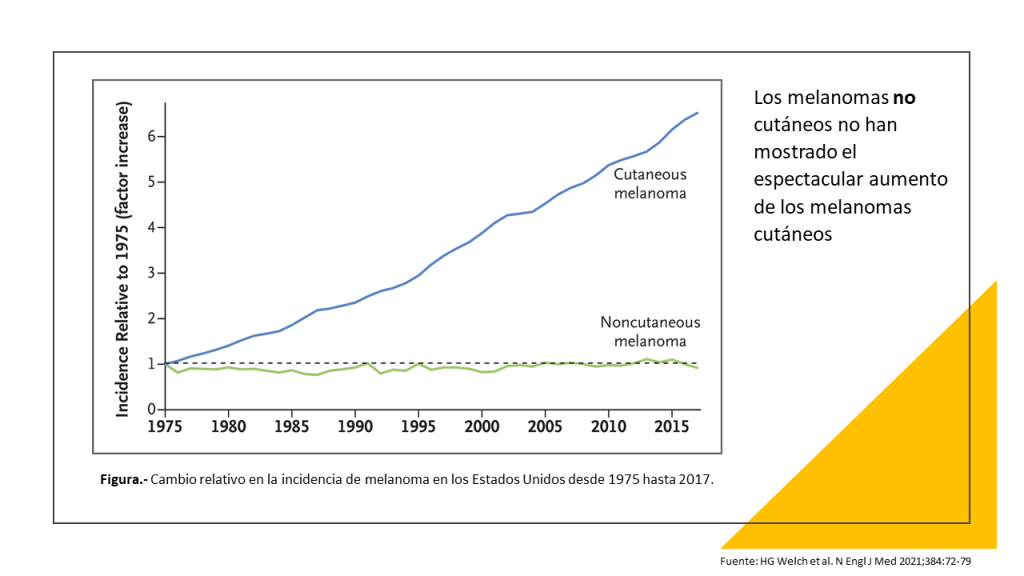
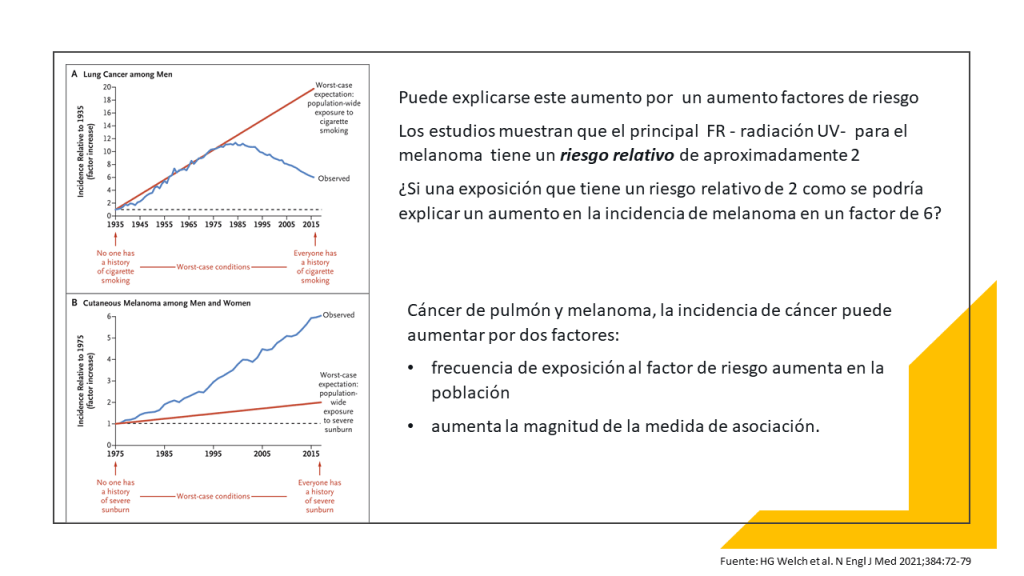
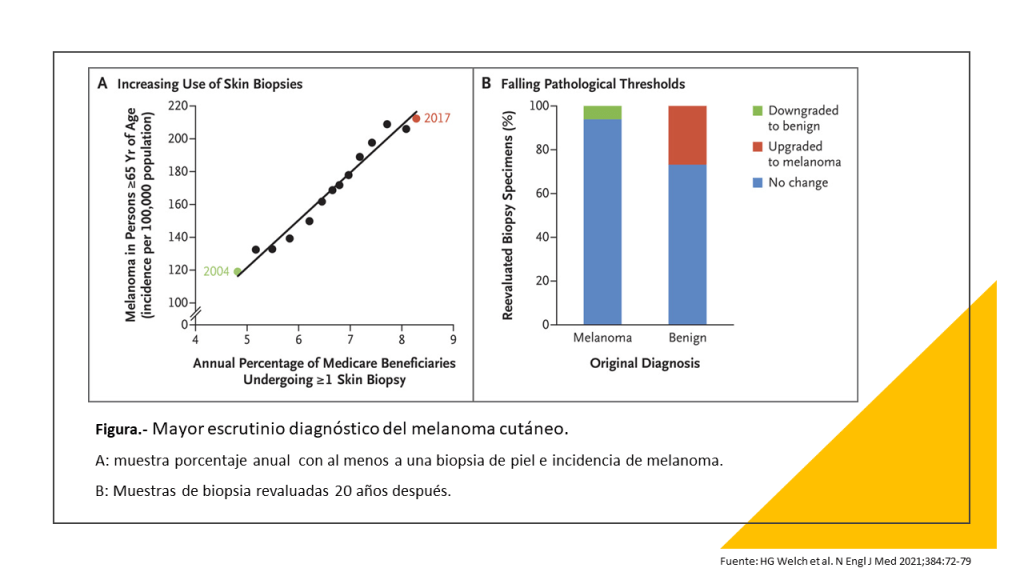
El rápido aumento de los diagnósticos de melanoma cutáneo
WYSIATI -lo que ves es todo lo que hay-
Publicado en AMF Volumen 17, nº 1 (Enero 2021). Un vistazo a las últimas publicaciones: La regla WYSIATI Por Rafael Bravo Toledo
Un día cualquiera en un servicio de urgencias al borde del colapso, bueno, un día cualquiera no: es un día cualquiera…. en plena pandemia de COVID-19. Cansado en exceso, se acerca al enésimo paciente que ha acudido al hospital por fiebre, tos y algo de dificultad respiratoria. Tras una breve anamnesis y exploración algo más exhaustiva, la que le permite el equipo de protección individual, comprueba que el paciente está bien, sin alteraciones importantes, ni siquiera se objetiva la fiebre por la que venía. Le recogen las muestras, da instrucciones, pauta tratamiento sintomático y procede al alta, no sin antes decirle que debería haber ido a su “ambulatorio” ya que no esta tan mal.
“Pero si no hay nadie”, “no me cogen el teléfono y no deben atender” contesta el paciente.
Si usted fuera de esos urgenciólogos reveníos que en los últimos meses han proliferado en radios, platos de televisión o redes sociales, enseguida (se)diría: “esto pasa porque atención primaria no se está haciendo nada”.
Pues bien, ha caído en lo que Kahneman llama la regla WYSIATI que es el acrónimo de “what you see is all there is” o lo lo que ves es lo que hay. Se refiere al hecho de que, normalmente, conformamos nuestras opiniones e impresiones de acuerdo con la información que tenemos disponible. La mente de nuestro urgenciólogo solo tiene en cuenta las cosas que conoce, que ve, y con ellas, independientemente de su calidad y cantidad, monta una historia que resulta razonable. “Tenemos más trabajo porque alguien no está haciendo el suyo”. Esta reflexión, además, refuerza la creencia previa de nuestro colega de que en atención primaria apenas se trabaja. Total, que: entre el WYSIATI, el sesgo de confirmación y ciertas dosis de rencor por antiguas disputas, nuestro amigo está presto a hacer unas declaraciones tan rotundas, como injustas y, probablemente, inexactas.
No se crean que el fenómeno WYSIATI es urgencias-dependiente.
En tiempos COVID, no ha sido raro oír cosas como esta: “Estamos viendo patología crónica muy mal controlada. Patología aguda (infartos, ictus, infecciones…) que no se ha tratado a tiempo por: 1-miedo a consultar con el médico por el COVID -versión de médico de familia-, y 2- porque no los atienden en los centros de salud– versión especialista de hospital-; esto tiene que acabarse”.
De pronto se “ven” varios casos descontrolados, que en otro momento a lo mejor no llamarían la atención; ahora al concentrarse en el tiempo y en la situación, si lo hacen. Al no acudir a otras fuentes que le sacarían, o no, del error, el médico se enfrenta a una información parcial y toma esta, como el total. Lo que ve es lo que hay. Además, con esta revelación crea un discurso coherente: “soy muy importante en el control de las enfermedades de tal forma que si me dedico a otra cosa (ver pacientes COVID) lo enfermos estarán muy mal controlados y se incrementarán los eventos agudos graves”. Con el tiempo se publicarán datos* y estudios que confirmarán o rebatirán estas creencias; los comentaremos. Lo que estamos seguros es que no se publicará ningún artículo que cuantifique las cosas sin valor que se han dejado de hacer y los efectos adversos que la falta de iatrogenia ha evitado.
*Atención Primaria lleva años reclamando sus datos
Los 20 mejores estudios de investigación de 2018 para médicos de atención primaria (y 4)
Cribado y prevención
| 17. ¿Que tasas de captación para el cáncer colorrectal y detección son mejores, la prueba FIT o las pruebas de detección más antiguas basadas en guayaco? | El FIT (Prueba inmunoquímica fecal) es más sensible y específico que los análisis de sangre en heces a base de guaiaca. Ahora sabemos que el FIT también es más aceptable para los pacientes y aumenta la aceptación en un programa de detección administrado centralmente. Los médicos deben ofrecer a los pacientes la opción de FIT o colonoscopia, y deben reemplazar sus reservas de test de sangre fecal en base a guayaco con FIT en sus consultas.
Moss S. Increased uptake and improved outcomes of bowel cancer screening with a faecal immunochemical test: results from a pilot study within the national screening programme in England. Gut 2017; 66: 1631-1644 |
| 18. En personas mayores sin antecedentes de enfermedad cardiovascular 8ECV) ¿el tratamiento con estatinas se asocia con mejores resultados? | En este estudio retrospectivo, el tratamiento con estatinas en pacientes de 75 años o más sin ECV preexistente no modificó la probabilidad de desarrollar ECV ni redujo la mortalidad por todas las causas. Sin embargo, los pacientes con diabetes mellitus de 75 a 84 años se beneficiaron del tratamiento. Estos resultados son consistentes con los hallazgos de ALLHAT.
Ramos R. Statins for primary prevention of cardiovascular events and mortality in old and very old adults with and without type 2 diabetes: retrospective cohort study. BMJ 2018; 362: k3359 |
|
19. ¿Es la aspirina a dosis baja efectiva para la prevención primaria de ECV en pacientes de riesgo moderado? |
En este estudio, tras cinco años de tratamiento, los pacientes con riesgo moderado de enfermedad cardíaca que tomaron aspirina en dosis bajas no mostraron una disminución en los eventos coronarios y la mortalidad por todas las causas y tuvieron algunas más, aunque en su mayoría leves, hemorragias gastrointestinales. El uso de la aspirina para la prevención primaria de la ECV no es una propuesta de talla única y puede ser menos beneficiosa de lo que se pensaba anteriormente.
Gaziano JM. Use of aspirin to reduce risk of initial vascular events in patients at moderate risk of cardiovascular disease (ARRIVE). Lancet 2018; 392: pp. 1036-1046 |
| ¿Hay intervenciones específicas que sean efectivas para reducir el riesgo de caídas en adultos mayores? | El ejercicio solo, el ejercicio con evaluación y tratamiento de la visión, el ejercicio combinado con evaluación y tratamiento de la visión, y con evaluación o modificación del entorno, así como las estrategias de mejora de la calidad a nivel clínico combinadas con la evaluación y tratamiento multifactorial son intervenciones eficaces para reducir el riesgo de caídas perjudiciales adultos mayores.
Tricco AC. Comparisons of interventions for preventing falls in older adults. JAMA 2017; 318: 1687-1699 |
Guías de Práctica Clínica
| ACP: Type 2 diabetes mellitus | Se trata de alcanzar un nivel de A1C de 7% a 8% para la mayoría de los adultos con diabetes tipo 2, con la advertencia de que el paciente debe ser quien tome la decisión. Hay una recomendación débil para suspender el tratamiento en pacientes con un nivel de A1C de menos del 6,5%. Finalmente, la ACP sugiere olvidar las metas de A1C y en su lugar tratar de minimizar los síntomas en pacientes que tienen 80 años o más o que tienen una esperanza de vida de menos de 10 años. |
| ACC/AHA: Hypertension | Las pautas de ACC / AHA recomiendan un objetivo de tensión arterial de 130/80 mm Hg para la mayoría de los pacientes con hipertensión arterial. Dada la falta de evidencia de apoyo para este objetivo, la ACP y la Academia Americana de Médicos de Familia continúan recomendando objetivos de 140/90 mm Hg para la mayoría de los adultos y 150/90 mm Hg para adultos de 60 años o más. |
| USPSTF: Prostate cancer screening | Aconseje a los hombres de 55 a 69 años de edad de los daños potenciales y los beneficios de los exámenes de cribado utilizando pruebas de antígeno prostático específico. No lo realice en hombres de 70 años o mayores. |
| USPSTF: Osteoporosis screening | Examine a las mujeres de 65 años o más y a las mujeres más jóvenes con mayor riesgo de osteoporosis utilizando la medición de densidad ósea con densitometria La evidencia es actualmente insuficiente para hacer una recomendación con respecto a la detección en hombres. |
| USPSTF: Skin cancer screening | Aconseje a adultos jóvenes, adolescentes, niños y padres de niños pequeños acerca de minimizar la exposición a la radiación ultravioleta para personas de seis meses a 24 años de edad con tipos de piel normales, y considere asesorar en pacientes mayores de 24 años según la evaluación de riesgos. |
A la tercera va la vencida
Se emplea esta frase cuando no se consigue al primer o segundo intento el fin que pretendemos, y queremos repetirlo con mayor ahínco con la esperanza que esta vez se conseguira el objetivo.
Es útil recordarla con respecto al cribado del cáncer de próstata, y es lo que hace el autor del editorial de la revista JAMA relacionado con el nuevo ensayo clínico publicado en el numero de 6 de marzo de 2018, donde se evalúa si el cribado mediante antígeno específico prostático (PSA) disminuye la mortalidad por cáncer de próstata.
 Se trata de un ensayo clínico aleatorizado por conglomerados o clúster, donde se distribuyeron al azar más de 500 centros de atención primaria de Reino Unido, para ofrecer a sus pacientes (más de 400.000) un test de (PSA) en una sola ocasión o atención habitual que no incluía esta determinación.
Se trata de un ensayo clínico aleatorizado por conglomerados o clúster, donde se distribuyeron al azar más de 500 centros de atención primaria de Reino Unido, para ofrecer a sus pacientes (más de 400.000) un test de (PSA) en una sola ocasión o atención habitual que no incluía esta determinación.
La variable principal de resultado fue la mortalidad específica por cáncer de próstata durante el seguimiento, otras variables secundarias que se midieron incluían el estadio diagnóstico de cáncer, el grado de Gleason y la mortalidad por todas las causas.
Después de una mediana de seguimiento de 10 años, 549 (0,30 por 1.000 personas-año) murieron de cáncer de próstata en el grupo de intervención frente a 647 (0,31 por 1.000 personas-año) en el grupo control, una diferencia de 0,013 por cada 1.000 personas-años con un intervalo de confianza (IC) al 95%, de menos 0,047 a 0,022. El número diagnosticado con cáncer de próstata fue mayor en el grupo de intervención a costa de identificar más tumores en estadios iniciales. En el análisis de la mortalidad por todas las causas, tampoco hubo diferencias significativas.
Tras los grandes ensayos publicados hace unos años, este es el tercero que muestra que el cribado mediante PSA detecta más casos de cáncer de próstata, pero no tiene un efecto significativo sobre la mortalidad por ese tipo de cáncer.  Como se comenta en el editorial en un sentido biológico, el cribado no causa cáncer de próstata, pero en un sentido práctico, sí lo hace. Así de crudo se debería transmitir a los que todavía lo ofrecen como parte de «un chequeo general» en la salud masculina.
Como se comenta en el editorial en un sentido biológico, el cribado no causa cáncer de próstata, pero en un sentido práctico, sí lo hace. Así de crudo se debería transmitir a los que todavía lo ofrecen como parte de «un chequeo general» en la salud masculina.
Pero sobre todo se les debería transmitir a los hombres para que tuvieran información consistente sobre el balance entre beneficios y daños relacionados con el cribado, sobre todo porque van a ser ellos los que deberán vivir con las consecuencias, buenas o malas, de una decisión tan aparentemente simple como «hacerse la prueba de la próstata».
Publicado en AMF-actualización en medicina de familia. AMF 2018;14(4):239-240
Mortificame
En la editorial de JAMA en relación con la publicación del tercer gran ensayo clínico que demuestra la ineficacia de las campañas de cribado de próstata mediante la determinación del antígeno prostático específico (PSA), se cita un estudio donde se encontró que de los más de mil hombres que recibieron información objetiva sobre los pros y los contras del cribado de PSA (y qué pasaros exitosamente una prueba sobre el conocimiento adquirido) un tercio aún preferían realizarse un test con PSA.
El cribado del cáncer despierta unas adhesiones difícil de objetivar, a no ser que recordemos que pueden ser ejemplos de intervenciones con retroalimentación (o feedback) siempre positivo. Estos sistemas de retroalimentación positiva abundan en la atención sanitaria, y se podrían definir como sistemas en los que los datos negativos nunca aparecen. La única información que produce el sistema, por tanto, es positiva y nos lleva a la falsa idea de que los efectos negativos no existen. Podría ser el caso de la paradójica satisfacción de los pacientes con los resultados adversos de la atención médica excesiva y explicar el entusiasmo por el cribado-chequeo en la población occidental. Numerosos estudios han encontrado que los pacientes no están insatisfechos con los falsos positivos de ciertos cribados. Tampoco con los acontecimientos posteriores que siguen a estos resultados; e incluso, son más propensos a someterse a las mismas pruebas en el futuro.
Algo similar ocurre en los médicos, si hay una retroalimentación -siempre- positiva- las decisiones se toman sin importar el equilibrio entre eventos beneficiosos y perjudiciales. En román paladino, al solicitar algunas pruebas, el médico obtiene siempre un buen saldo: si el resultado es negativo, se tranquiliza al paciente y si es positivo, se «detecta de forma precoz» o se «salva una vida». La reacción natural será repetir esta intervención, a pesar de que se aplique a pacientes con una probabilidad menor de beneficio y un mayor riesgo de efectos adversos.
Las decisiones para la intervención agresiva en el tratamiento o en el cribado son sistemas de retroalimentación positiva.
En realidad, no son favorables, no se pueden considerar positivas, pero se explican porque los pacientes y los médicos ven las decisiones desde la perspectiva de un individuo. La práctica más agresiva mejora los resultados que los pacientes y los médicos perciben. Además, en el caso de estos últimos, tiene ventajas adicionales como cumplir con los indicadores propuestos, la protección contra reclamaciones o incluso económicos (sobre todo si uno se dedica en exclusiva a eso).