Categoría: Atención Primaria
Mas de Prevecadio
PREVECARDIO y la “ilusión del chequeo”: cuando hacer más no es hacer mejor
PREVECARDIO y la “ilusión del chequeo”: cuando hacer más no es hacer mejor
por Francisco Camarelles, Carlos Brotons, Sara Belinchón y Alberto Cotillas y Grupo PAPPS Madrid. SOMAMFYC
El programa PREVECARDIO-AP representa un ejemplo claro de una tendencia creciente en los sistemas sanitarios, que es la medicalización preventiva de la población aparentemente sana mediante chequeos estructurados. Sin embargo, esta estrategia plantea una cuestión incómoda pero necesaria: ¿Tiene sentido hacer chequeos sistemáticos a población asintomática?
1. El problema de base es que los chequeos no han demostrado mejorar resultados clínicos.
La evidencia es bastante consistente, ya que las grandes revisiones sistemáticas como la Cochrane de 2012 y la actualización de 2019 de hasta 250.000 personas, han mostrado que los chequeos generales de salud NO reducen la mortalidad total ni cardiovascular frente a no hacerlos. Sí aumentan los diagnósticos, el consumo de fármacos, y el etiquetado de enfermedad. Es decir: más medicina ≠ más salud. Más recientemente, el estudio DANCAVAS II que estudia el cribado cardiovascular entre 60 y 65 tampoco observa una reducción de la mortalidad, y sí un aumento de las hemorragias digestivas en el grupo intervención (probablemente porque a los individuos que tenían un RCV alto sus médicos les iniciaban aspirina y estatina, sin haber ninguna evidencia al respecto).
En todo caso, dado que los beneficios de los chequeos de salud generales pueden ser limitados y heterogéneos, parece razonable dirigirlos a poblaciones con mayores necesidades de atención preventiva o con mayor riesgo.
2. PREVECARDIO: cribado masivo disfrazado de buena práctica
El programa propone un cribado estructurado en personas de 40–75 años sin enfermedad conocida. Pero esto introduce un cambio importante respecto al modelo clásico de Atención Primaria, se pasa de un cribado oportunista y contextualizado basado en la relación clínica, a un cribado poblacional protocolizado, descontextualizado e industrializado (SMS, agenda centralizada, circuito cerrado). Esto transforma la prevención en una actividad automática, no reflexiva.
Mientras se promueve un programa de chequeos, se abandonan otras intervenciones como, entre otras, el cribado y la intervención breve sobre el consumo de riesgo y perjudicial de alcohol, que han demostrado su eficacia en reducir mortalidad.
3. Sobrediagnóstico: el efecto colateral inevitable
Cuando se busca enfermedad en población sana, aparecen alteraciones de bajo riesgo, se diagnostican condiciones con escaso impacto clínico y se inicia cascada con más pruebas, más consultas, y más tratamientos. El propio programa reconoce umbrales bajos (ej. HbA1c ≥ 5,7%) que activan circuitos diagnósticos que pueden conducir a prediabetes sobrediagnosticada, dislipemias leves medicalizadas, e hipertensión leve tratada.
Podemos caer en el riesgo de hacer “demasiada prevención” si se amplían umbrales diagnósticos y empleamos programas preventivos de escaso valor en personas sanas. Por ello, la prevención cuaternaria adquiere un valor intrínseco junto a la toma de decisiones compartida y el uso adecuado de medidas epidemiológicas como son el riesgo absoluto y el número necesario de pacientes para tratar (NNT).
4. La paradoja de la prevención
El programa incluye un elemento clave (y contradictorio) que es el “paradigma de prevención”: la mayoría de los eventos ocurren en personas de riesgo bajo-moderado. Pero la respuesta es cribar a toda la población cuando la evidencia sugiere que la mejor opción son las intervenciones poblacionales (políticas, entornos, hábitos).
5. Intervenciones débiles sobre factores de riesgo
Detectar más no implica cambiar más, ya que las intervenciones sobre estilo de vida son de eficacia modesta y difícil sostenibilidad. Además, las intervenciones farmacológicas son de beneficio absoluto bajo en bajo riesgo. El resultado es el de mucho esfuerzo clínico para poco impacto real. Por ejemplo, en personas con hipertensión leve no tratada y sin enfermedad cardiovascular previa, el inicio de monoterapia antihipertensiva o la intensificación del tratamiento puede no reducir la mortalidad por cualquier causa, los eventos cardiovasculares totales ni la cardiopatía coronaria, en comparación con quienes recibieron placebo o ningún tratamiento. Puede haber una reducción del ictus, pero también posiblemente un aumento de abandonos por efectos adversos.
6. Coste de oportunidad o lo que dejamos de hacer
Cada consulta de PREVECARDIO (30 min) implica más tiempo de enfermería, más recursos diagnósticos, y seguimiento, ¿A costa de qué? Pacientes complejos abandonados, crónicos mal controlados, menos atención a otras patologías y a los determinantes sociales. Está claro que la prevención innecesaria compite con la atención necesaria.
7. Atención Primaria como “fábrica de riesgo”
El programa convierte la consulta en un espacio de cribado protocolizado centrado en indicadores y orientado a cumplir objetivos (Criterios de Buena Atención CBA, y Contrato Programa Centro CPC), lo que significa desplazar el modelo centrado en la persona hacia uno centrado en el riesgo.
8. Alternativa: prevención sensata
Desde una perspectiva más alineada con las recomendaciones del PAPPS y WONCA habría que priorizar el cribado selectivo y oportunista, las intervenciones con alto valor, las conversaciones clínicas significativas y la longitudinalidad del profesional sanitario.
La longitudinalidad en AP en prevención y promoción de la salud se ha demostrado muy importante. La continuidad relacional mejora la experiencia del paciente en la prevención cardiovascular, y una mayor continuidad con el médico de familia se asocia con mejor asesoramiento en estilos de vida y prevención percibido por los pacientes.
Por otra parte, es necesario reorientar la prevención hacia los determinantes sociales, la promoción de salud real, y las decisiones compartidas.
9. Ausencia de debate y participación de sociedades científicas. Es curioso que la primera referencia bibliográfica del programa sea a las de las recomendaciones preventivas cardiovasculares del PAPPS 2024. Sin embargo, la consulta del programa con los miembros del PAPPS ha sido nula.
10. Propuesta desde el PAPPS.
La Cartera de Servicios Estandarizados (CSE) de Atención Primaria (AP) de la CM incluye, dentro de su servicio 404 “Detección del riesgo cardiovascular y otros problemas prevalentes en el adulto”, una serie de Criterios de Buena Atención (CBA) que contemplan el cribado oportunista de diversos FRV. Entre ellos se encuentran el consumo de tabaco y alcohol, la práctica de actividad física, la obesidad, la hipertensión arterial (HTA), la diabetes mellitus (DM), la dislipemia y la estratificación del riesgo vascular.
Los resultados iniciales de un estudio presentado en el EUROPREV Forum 2026 Madrid, 26 y 27 de marzo, han encontrado que solo un 49,8 % de los pacientes tienen completado el paquete mínimo del PAPPS de forma adecuada. Queda mucho que mejorar en actividades preventivas antes que embarcarse en un chequeo generalizado sin evidencia científica que lo sustente. Además, antes de implementar un programa de chequeo generalizado, se debería fomentar el cálculo oportunista del RCV según las recomendaciones PAPPS 2024, y el abordaje oportunista de los factores de riesgo de la enfermedad cardiovascular.
| Recomendación | Calidad de la evidencia | Fuerza de recomendación |
|---|---|---|
| Se recomienda el cálculo del riesgo vascular a todos los adultos de ≥ 40 años que no tengan una enfermedad vascular o que, por sus características, no sean de alto riesgo, mediante SCORE2 o SCORE2-OP (70 y 90 años). | Moderada | Fuerte a favor |
| Las tablas de riesgo constituyen una información complementaria y útil para ayudar a estratificar el riesgo y a tomar decisiones en el tratamiento de la dislipemia y de la HTA | Moderada | Fuerte a favor |
Conclusión
PREVECARDIO-AP es un programa técnicamente bien diseñado, pero conceptualmente problemático. Parte de una premisa cuestionable: que detectar más enfermedad en población sana mejora la salud cuando la evidencia sugiere lo contrario: “Los chequeos generales generan más diagnósticos, más tratamientos… pero no más salud”.
El reciente EUROPREV Forum Madrid 2026 nos ha dejado una conclusión clara: es necesario ir «hacia una prevención más sensata, segura y centrada en la persona». Una AP fuerte y accesible debe ser la piedra angular de una prevención efectiva y sostenible.
“No todo lo prevenible merece ser buscado, ni todo lo detectable merece ser tratado.”
Documento
Píldoras docentes para sanitarios: una herramienta de consulta rápida para congresos y talleres
Píldoras docentes para sanitarios: una herramienta de consulta rápida para congresos y talleres
Autores: José Antonio Prados Castillejo. Médico de familia. Andalucía. María Luisa Prados Jiménez. Médica de Familia. Madrid. Carles Blay Pueyo. Médico de familia Cataluña
Este proyecto no nace para ser un manual académico convencional, sino una herramienta de consulta rápida y eficiente —una «chuleta» profesional— diseñada para el personal sanitario. Su objetivo principal es aportar las claves y técnicas necesarias para realizar funciones de difusión del conocimiento de una manera más eficaz, ya sea en el propio equipo, con personal en formación o en grandes foros científicos.
Basado en la experiencia de los autores y a través de 25 decálogos de buenas prácticas, esta obra guía al lector por todo el ecosistema de la comunicación científica y la docencia:
- Asistencia y participación: Estrategias para transformar una asistencia pasiva en una oportunidad real de aprendizaje y networking.
- Ponencias y presentaciones: Consejos para diseñar materiales visuales que sigan la regla de «menos es más» y técnicas para hablar con seguridad ante una audiencia.
- Dinámicas grupales: Claves para moderar mesas redondas y facilitar talleres participativos con éxito..
La intención es que los contenidos se extiendan más allá del papel: las píldoras de conocimiento incluidas se difundirán activamente en redes sociales, ofreciendo sugerencias directas y útiles para mejorar la competencia docente y comunicativa del profesional de hoy
Alternativas de gestión en medicina de familia.
Carga de trabajo de médicos de atención primaria medida con el registro de la historia clínica electrónica.
Resumen de: Rotenstein LS, Frits M, Iannaccone C, L’Heureux M, Fangman J, Rancier M, Gitomer R, Bates DW, Landon B. Primary Care Physician Time Spent in Patient Care: An Observational Study Using Electronic Health Record Logs. Ann Intern Med. 2025 Dec;178(12):1688-1697. doi: 10.7326/ANNALS-25-01412. Epub 2025 Oct 21. PubMed
Un estudio observacional publicado en octubre 2025 en *Annals of Internal Medicine* analizó el tiempo real que los médicos de familia dedican al cuidado de sus pacientes, utilizando registros de historiales clínicos electrónicos (HCE) y datos administrativos de 406 médicos en 33 clínicas del sistema Mass General Brigham (Boston) durante 2021. El objetivo fue estimar la carga de trabajo anual, explorar cómo varía según la dedicación clínica y qué características del cupo de pacientes influyen en dicha carga.
Los resultados muestran que un médico a jornada completa (1,0 cFTE en el original) dedica una mediana de 2.844 horas anuales, equivalentes a 62 horas semanales, muy por encima de las 43-51 horas estimadas en estudios previos. Esta diferencia se atribuye en parte al trabajo adicional generado por los HCE en la última década. Por paciente, la dedicación es de 1,7 horas anuales. Los médicos a tiempo parcial invierten más horas por paciente que sus colegas a jornada completa, probablemente por la naturaleza continua e inaplazable de la atención primaria.
En el análisis multivariable, cuatro factores se asociaron significativamente con un mayor tiempo por paciente:
- mayor complejidad médica del cupo (medido con el índice de comorbilidad de Elixhauser),
- mayor edad media de los pacientes,
- mayor proporción de pacientes con cobertura Medicaid
- mayor volumen de mensajes electrónicos solicitando consejo médico —este último con el impacto más elevado, llegando a suponer casi 28 minutos adicionales por paciente al año entre el percentil 25 y el 75.
Los autores señalan que la mensajería asincrónica ha crecido notablemente desde la pandemia de COVID-19 y que su gestión debería incorporarse como variable de ajuste en el dimensionamiento de los paneles.
Las conclusiones invitan a rediseñar los modelos de atención primaria para hacerlos más sostenibles, ajustar los tamaños de panel en función de la casuística real y explorar soluciones como flujos de trabajo en equipo o herramientas de inteligencia artificial para la gestión de mensajes clínicos.
Comunicado sobre proyecto PREVECARDIO-AP


COMUNICADO sobre proyecto PREVECARDIO-AP
Madrid, 27 de abril de 2026
Las sociedades científicas firmantes deseamos compartir nuestro malestar con la forma en que se ha gestado y puesto en marcha el proyecto Prevecardio-AP.
Dicho proyecto, surgido en el seno de una iniciativa de investigación hospitalaria, comprende una serie de actuaciones que pueden ser útiles para la detección y actuación sobre factores de riesgo cardiovascular, pero que entendemos deben realizarse bajo el prisma que guía el trabajo en Atención Primaria y de hecho vienen realizándose ya desde hace años en nuestros centros.
Dicho prisma debe priorizar:
- Asegurar la longitudinalidad en las actuaciones realizadas, siempre con la enfermera y médica de referencia de cada ciudadano, asegurando así que esta actuación se integre en la asistencia longitudinal característica de Atención Primaria, que en repetidos estudios ha demostrado disminuir la morbimortalidad en la población atendida.
- Ir en consonancia con la Cartera de Servicios Estandarizados de Atención Primaria. No parece razonable que un proyecto de prevención sobre la población general contravenga las recomendaciones que guían nuestras actuaciones en Atención Primaria junto a las ofrecidas por el Programa de Actividades Preventivas y Promoción de la Salud (PAPPS), ya sea por periodicidad de las valoraciones o por intervalos de normalidad. En este sentido, algunas de sus recomendaciones deben ser revisadas, ya que existe evidencia científica diferente a la planteada en el documento.
- Ajustarse a la realidad asistencial de cada centro de salud Puede que no se disponga de los cartuchos para realizar las determinaciones o el tamaño del centro limite el uso de espacios compartidos para realizar estas determinaciones… ¿Por qué no utilizar la determinación en sangre venosa?
Entendemos que es fundamental actuar sobre los factores de riesgo cardiovascular, como llevamos haciendo desde hace décadas, de forma asentada en la realidad vital de cada ciudadano, y optimizar dicha actuación es parte esencial de este trabajo. Nos sorprende que la difusión de este proyecto publicite esta labor como algo novedoso, cuando no lo es en absoluto, se trata de una de las labores que realizamos diariamente en el primer nivel de atención sanitaria.
Mantenemos nuestra plena disposición a seguir colaborando con la Gerencia Asistencial de Atención Primaria y la Consejería de Sanidad para trabajar en pos de asegurar la mejor asistencia para la población madrileña, pero creemos necesaria una revisión y adecuación del proyecto Prevecardio-AP, teniendo en cuenta la realidad diaria en los centros de salud y adaptándola a esta.
Junta Directiva SoMaMFyC
Farmacia Moderna
¿A qué nivel debería reducir su colesterol LDL?
Post original de Greg Katz, MD parte de El complicado asunto del progreso médico.
Tras la publicación de las nuevas directrices sobre el colesterol, se ha dedicado mucho esfuerzo a destacar la importancia de alcanzar los objetivos terapéuticos para el colesterol LDL.
Sin embargo, la cuestión de hasta qué punto es crucial alcanzar el objetivo de LDL es una sobre la que no hemos contado necesariamente con los datos más sólidos.
Uno de los estudios más destacados de la conferencia de la ACC se denominó EZ-PAVE, un estudio que analiza la evolución de los pacientes cuando se les trata con diferentes niveles objetivo de LDL.
Parte del motivo por el que este ensayo me resulta interesante es cómo se debatió en las redes sociales, como si se tratara de una evaluación definitiva de un régimen de reducción del colesterol realmente intenso:
Creo que esa interpretación es un poco exagerada si se analizan los detalles del artículo.
Se trata de un estudio en el que se seleccionó a pacientes con enfermedades cardiovasculares y se estableció como objetivo que un grupo alcanzara un nivel de LDL de 55 y otro de 70. Sin duda, hubo una diferencia entre ambos grupos en cuanto al impacto del tratamiento:
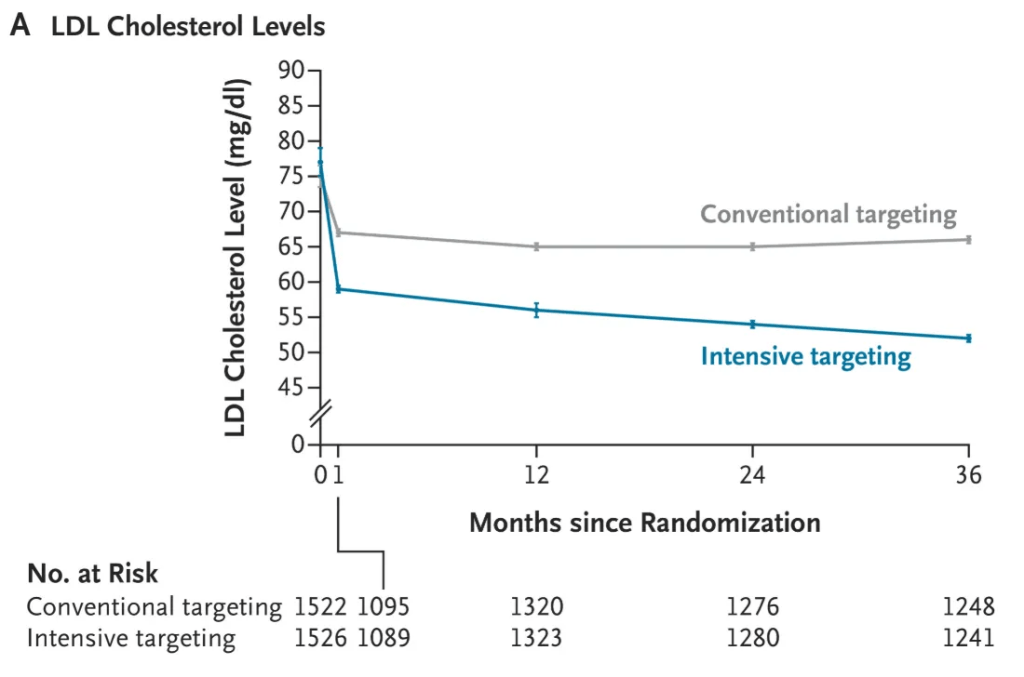
Sin embargo, si se analizan los resultados reales, esa reducción del riesgo del 33 % resulta un poco exagerada en cuanto a sus implicaciones prácticas.
Hay dos razones principales para ello:
La gran mayoría de las diferencias entre los grupos se basaban en las diferencias en el número de personas a las que se les colocaron stents o se les realizaron otros procedimientos cardíacos. Hubo una diferencia pequeña (0,3 % al año) en los infartos de miocardio, pero ninguna diferencia en las muertes o los accidentes cerebrovasculares.
Se trataba de un ensayo abierto. Por lo tanto, la necesidad de someterse a una intervención a menudo se basa en una valoración subjetiva. Ya sea por parte del paciente que refiere los síntomas o del médico que los interpreta, puede verse influida por el hecho de saber en qué grupo se encontraba la persona.
No estoy descartando este ensayo como si dijera que un nivel más alto de LDL es mejor; está claro que no lo es.
Pero es un ensayo en el que se exageró la importancia de los resultados. Y eso concuerda con lo que habría sido mi predicción antes del estudio: una modesta reducción del LDL debería conducir a una pequeña diferencia en los resultados.
El informe principal, que habla de una reducción del riesgo del 33 %, realmente no pasa la prueba del algodón.
Así pues, Ez-PAVE no nos dice que un nivel debajo de LDL sea malo, pero sí sugiere que el beneficio marginal de reducir un nivel de LDL que ya es bajo no es enorme.
Y también quiero llamar la atención sobre el hecho de que incluso la interpretación más pesimista de este artículo es, en realidad, bastante notable para la ciencia médica: el grupo tratado de forma menos intensiva solo tuvo una tasa de eventos del 9,7 % en tres años.
Eso significa que, en el contexto médico actual, existe un riesgo anual de alrededor del 3% de que un paciente con una enfermedad cardíaca establecida sufra un infarto, un ictus o necesite someterse a una intervención cardíaca.
Es bastante increíble pensar en los avances de la ciencia médica en el tratamiento de las enfermedades cardíacas.
Cuanto mejores sean los resultados iniciales, menor es el margen de mejora, lo que hace más difícil demostrar diferencias drásticas entre las estrategias. Y se podría argumentar que eso hace que cada avance incremental sea más impresionante, no menos.
“Empujoncitos” para vacunarse de la gripe
Un artículo publicado en JAMA Internal Medicine en enero de este año presenta un ensayo clínico aleatorizado que evalúa si una intervención de nudges (empujoncitos) dirigida a pacientes y profesionales de atención primaria aumenta la vacunación antigripal en adultos mayores durante las visitas médicas.
El estudio BE IMMUNE se llevó a cabo en dos grandes sistemas académicos (Penn Medicine y UW Medicine) e incluyó 80.039 pacientes de 50 años o más, todos con una visita programada de atención primaria y pendientes de vacunarse frente a la gripe. Las 48 (47 a lfinal) consultas participantes se asignaron aleatoriamente en proporción 2:1 a una intervención multifactorial o a la atención habitual. La población tenía una edad media de 65,8 años, 56% de mujeres, 62,7% de personas blancas, 23,4% negras y 3,9% hispanas; casi un 30% vivía en áreas de menor renta.
La intervención combinó tres componentes dirigidos a pacientes y profesionales. Para los pacientes se enviaron mensajes de texto previos a la cita, 3 días y 1 día antes, utilizando un encuadre de “dotación” (se les decía que la vacuna estaba “disponible” o “reservada” para ellos en la primera y última cita respectivamente), con versiones automatizadas por voz y traducciones según idioma preferido. Para los clínicos se implementó (1) un aviso de “pendiente” vacunación, automática en la historia clínica electrónica, que el profesional solo debía aceptar o cancelar, y (2) correos mensuales con comparaciones de sus tasas de vacunación respecto a colegas (feedback de comparación entre pares).
Además, dentro del brazo de intervención se identificó a pacientes con alto riesgo de no vacunarse (por edad ≥70 años, raza negra no hispana, residencia en zonas de menor renta o no vacunación el año previo). Estos pacientes de alto riesgo se aleatorizaron individualmente 1:1 a recibir un nudge intensificado mediante mensajería bidireccional o a mantener el recordatorio estándar. El resultado primario fue recibir la vacuna durante la visita; un resultado secundario fue la vacunación en los 3 meses posteriores, junto con la tasa de órdenes de vacunación registradas.
En el análisis por intención de tratar, la intervención multifactorial aumentó significativamente la vacunación en la visita: la probabilidad ajustada fue del 31,4% en las consultas de intervención frente al 26,4% en las de atención habitual, con una diferencia absoluta de riesgo de 5,1 puntos porcentuales y una odds ratio ajustada de 1,28 (IC 97,5 % 1,13–1,45; p<0,001). Esto se tradujo en más de 2.600 pacientes adicionales vacunados durante el periodo de estudio. A los 3 meses, la probabilidad de estar vacunado también fue mayor (37,5% vs 33,8%; diferencia de 3,7 puntos; OR ajustada 1,18). Las órdenes de vacunación firmadas en la visita aumentaron del 27,6% al 34,7%, con una diferencia de 7,2 puntos y OR ajustada de 1,40.
En cambio, la mensajería bidireccional no ofreció beneficios adicionales en el subgrupo de alto riesgo. Entre estos pacientes, la odds ratio ajustada para completar la vacunación en la visita al comparar mensajería bidireccional versus estándar fue 1,00, sin diferencias significativas ni en vacunación en la visita ni en los 3 meses ni en la tasa de órdenes. Los autores sugieren que el formato puramente automatizado, sin intervención humana, y las barreras más profundas de este grupo podrían explicar la ausencia de efecto.
Los análisis de subgrupos mostraron que la intervención fue efectiva tanto en pacientes de menor como de mayor riesgo de no vacunarse, y también en aquellos con mayor riesgo clínico según comorbilidad, aunque con cierta variación en la magnitud del efecto entre los dos sistemas sanitarios. Un análisis exploratorio en el tiempo evidenció un descenso general de las tasas de vacunación según avanzaba la temporada, pero el efecto relativo de la intervención se mantuvo estable.
Los autores concluyen que una intervención conductual a varios niveles, totalmente automatizable y basada en la historia clínica electrónica, puede aumentar de forma modesta pero relevante la vacunación antigripal en atención primaria, con poco consumo adicional de recursos. Señalan como limitaciones la imposibilidad de aislar el efecto de cada componente y posibles datos incompletos de vacunación en otras instituciones, y proponen estudios futuros que exploren componentes individuales o intervenciones más intensivas (como navegación personalizada) para abordar las dudas de los pacientes sobre la vacuna.
Cómo comunicar «los números» médicos
Traducción y adaptación de Zikmund-Fisher BJ, Thorpe A, Fagerlin A. How to Communicate Medical Numbers. JAMA. 2025 Oct 28; 334(16): 1474-1475. doi: 10.1001/jama.2025.13655.
| Conclusions: When communicating health numbers to patients, clinicians can improve patient understanding by presenting information using numbers rather than providing verbal probability terms such as rare, common, or unlikely; using consistent denominators; discussing absolute rather than relative risks; and providing context for unfamiliar types of data. Conclusión: Al comunicar cifras relacionadas con la salud a los pacientes, los médicos pueden mejorar la comprensión de estos presentando la información mediante cifras en lugar de términos verbales que expresan probabilidad, como «raro», «común» o «poco probable»; utilizando denominadores coherentes; analizando los riesgos absolutos en lugar de los relativos; y proporcionando contexto para los tipos de datos con los que no están familiarizados. |
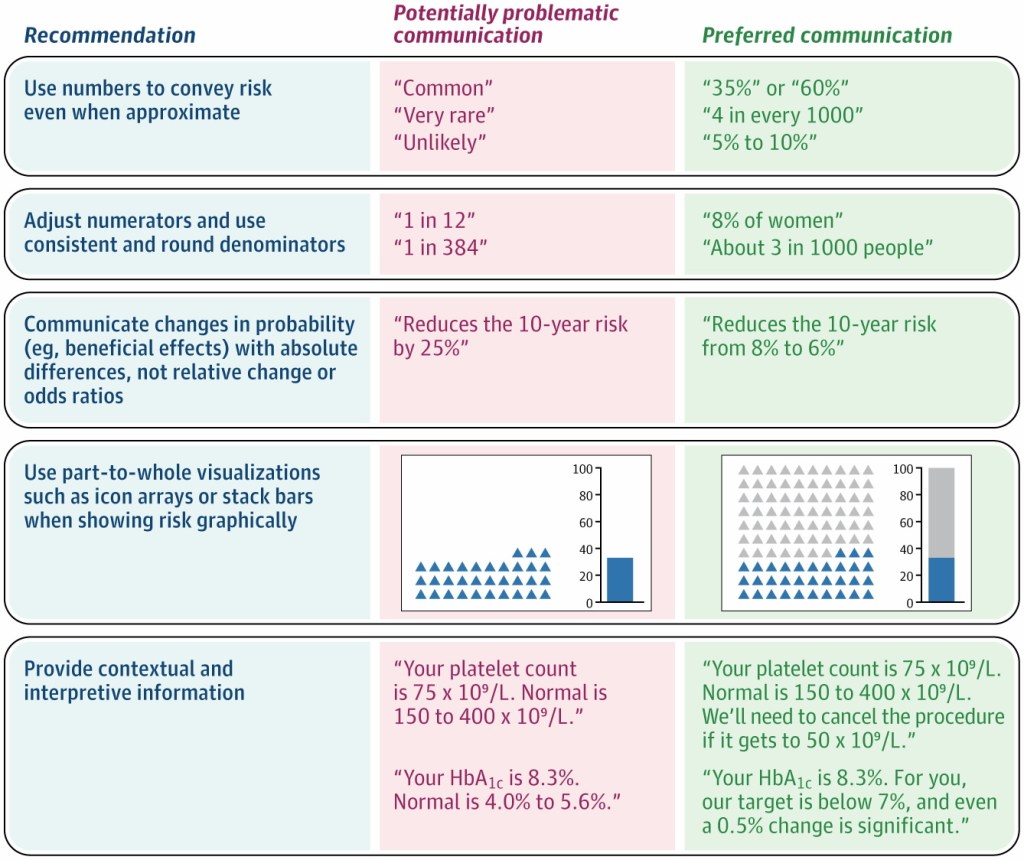
En medicina de familia, la forma en que comunicamos probabilidades y cifras influye directamente en la comprensión del paciente, su adherencia terapéutica y sus decisiones de salud. Este artículo propone cinco recomendaciones basadas en evidencia para mejorar esa comunicación:
- Usa números, no palabras vagas: términos como «raro», «común» o «improbable» se interpretan de forma muy diferente entre pacientes. Por ejemplo, el término «raro» ha sido asociado a probabilidades entre el 0% y el 80% según distintos estudios. Siempre que sea posible, ofrece una cifra concreta, aunque sea aproximada: «Este efecto ocurre en aproximadamente el 2% de los casos» es mucho más útil que «es poco frecuente».
- Usa denominadores constantes: el formato «1 de cada X» confunde a los pacientes y hace que sobreestimen el riesgo. Es preferible usar porcentajes o tasas por 1.000 con denominadores fijos: «8,9 por cada 1.000» se entiende mejor que «1 de cada 112».
- Comunica las diferencias en riesgos absolutos, no relativos: decir que un tratamiento «reduce el riesgo a la mitad» sobreestima su beneficio percibido. Comunicar el riesgo en términos absolutos es más honesto y comprensible: «Este tratamiento reduce tu riesgo del 15% al 7-8%» en lugar de «reduce el riesgo un 50%». Usar distintos formatos para beneficios y riesgos (relativo para uno, absoluto para el otro) como hacen algunas guías clínicas y/o la propaganda de cribados o screening, crea una falsa equivalencia.
- Usa gráficos parte-todo: cuando uses gráficos, muestra tanto el numerador como el denominador. Los graficos parte-todo son tipos de gráficos que muestran cómo componentes individuales contribuyen a un total general. Los diagramas de iconos (icon arrays) y las barras apiladas representan bien esta relación. Los gráficos de barras convencionales solos tienden a exagerar la percepción de riesgo al mostrar solo el numerador.
- Contextualiza los datos de laboratorio y biomarcadores: no basta con decir el valor; hay que interpretarlo. Complementa el resultado con rangos de normalidad, umbrales de acción y diferencias clínicamente relevantes. Por ejemplo: «Tu HbA1c es 8,3%. El objetivo para ti es menos del 7%, y una variación de 0,5% ya es significativa.»
En la consulta
Pequeños cambios, gran impacto
La comunicación de cifras no es un detalle menor: es parte del acto clínico. Adoptar estas estrategias en la consulta de medicina de familia puede marcar la diferencia entre un paciente que comprende su situación y toma decisiones informadas, y uno que sale confundido o sobrestimando riesgos inexistentes.
- Usa números concretos en lugar de palabras vagas.
- Emplea denominadores fijos (% (tasa por 1.000).
- Comunica diferencias en riesgo absoluto.
- Muestra visualizaciones parte-todo cuando uses gráficos.
- Contextualiza siempre los valores analíticos con rangos y objetivos.
Fuente: Zikmund-Fisher BJ, Thorpe A, Fagerlin A. How to Communicate Medical Numbers. JAMA. 2025;334(16):1474-5



