Categoría: Seguridad del paciente
¿Cuándo tomar la levotiroxina?
El hipotiroidismo es una condición caracterizada por la falta de hormona tiroidea, lo que resulta en una disminución de la actividad metabólica. El tratamiento estándar es la levotiroxina (LT), una forma sintética de la hormona T4, que generalmente se recomienda tomar por la mañana con el estómago vacío (en ayunas) y dejando de 30 a 60 minutos hasta el desayuno con el objetivo de maximizar su absorción.
En pacientes con hipotiroidismo, la toma de levotiroxina en las condiciones habitualmente recomendadas u óptimas es, cuando menos y con una perspectiva individual, incómoda.
Por otro lado, en una revisión sistemática reciente diseñada para identificar las barreras, facilitadores y estrategias en la adherencia a la medicación en pacientes con terapia de reemplazo hormonal tiroideo, se ha observado que los tres principales obstáculos fueron horarios de toma poco convenientes, la falta de conocimientos sobre la enfermedad y la medicación.
La necesidad de ayuno y separación temporal con otros medicamentos o alimentos no solo proporciona molestias y disminuye de manera subjetiva la calidad de vida, sino que también es un refuerzo negativo en la adherencia terapéutica.
Las estrategias para facilitar la adherencia sin modificar en estos pacientes el control tiroideo pasan por cambiar el momento adecuado de la toma (mañana versus noche con el correspondiente ayuno previo) o en obviar el ayuno aumentando ligeramente (15%) la dosis establecida antes.
En el primer caso, aunque no todos los estudios coinciden, se puede considerar que no se encuentran diferencias significativas en los niveles de TSH según el momento de la toma de la administración de levotiroxina; es decir, se puede tomar por la noche dejando dos horas tras la última comida. En general, se deja la decisión en un equilibrio entre la adherencia del paciente y el control óptimo de los niveles de TSH.
En el segundo caso, se ha publicado recientemente un estudio clínico que prueba si es útil tomar levotiroxina sin ayuno y aumentando un poco las dosis. Esta práctica se usaba en algunos casos y se recomendaba como una opción al método tradicional de toma.
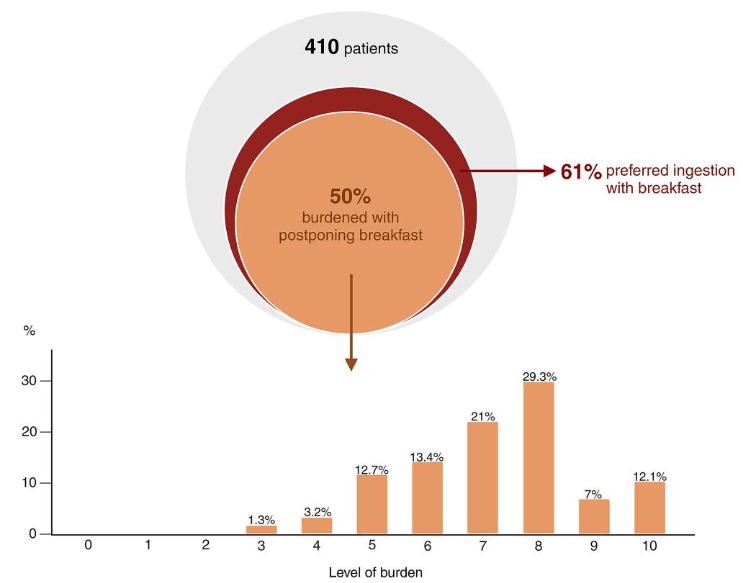
El estudio es un ensayo clínico aleatorizado realizado en los Países Bajos con 88 adultos con hipotiroidismo bien controlado. Los pacientes se asignaron a tomar levotiroxina en ayunas o junto con el desayuno, aumentando la dosis un 15% en este último grupo para compensar la menor absorción. Tras un seguimiento máximo de 24 semanas, la estabilidad de TSH fue similar en ambos grupos (74,4% vs. 73,3%), sin diferencias en T4 libre ni T3 total.
Los pacientes del grupo de desayuno reportaron mayor bienestar y una preferencia significativamente mayor por esta pauta, y casi el 90% eligió mantenerla al finalizar el estudio.
Los autores concluyen que tomar levotiroxina con el desayuno con un ajuste de +15% de dosis es una alternativa eficaz a la pauta en ayunas que, además, mejora la adherencia y la satisfacción del paciente.
Sin embargo, el estudio adolece de una falta de potencia estadística que podría poner en duda la certidumbre de sus resultados. La pregunta que el estudio plantea es claramente de equivalencia o de no inferioridad, pero con este diseño no se puede dar una respuesta concluyente dado el tamaño de la muestra. Los autores intentan salvar este problema vistiendo el ensayo como un proof-of-concept trial (POT).
Un ensayo de prueba de concepto es un tipo de estudio clínico cuyo objetivo principal es demostrar que una idea o intervención es factible y tiene una base científica sólida antes de invertir en un ensayo a gran escala. No está diseñado para demostrar de forma definitiva que un tratamiento es superior o equivalente a otro (para eso se necesitaría un ensayo de no inferioridad con mayor tamaño muestral), sino para responder a la pregunta: ¿tiene sentido seguir investigando esto?
En el contexto de este artículo, los propios autores reconocen que su muestra (88 pacientes) es pequeña y que el estudio no cumple los criterios estadísticos de un ensayo de no inferioridad formal. Sin embargo, los resultados son lo suficientemente buenos como para justificar un futuro ensayo en varios centros más grande que confirme si tomar levotiroxina con el desayuno es igual a tomarla en ayunas. En resumen, es un paso intermedio entre la hipótesis inicial y el ensayo clínico definitivo. No podemos, por tanto, ser tan optimistas como la conclusión del estudio, pero tampoco desecharla, que propone esta estrategia como una alternativa centrada en el paciente que podría mejorar la adherencia terapéutica.
Por último, podríamos añadir una tercera estrategia, como es la prescripción de formulaciones líquidas orales de levotiroxina. Aunque la FDA y la AEMPS siguen recomendando su administración en ayunas, al igual que los comprimidos, los datos sugieren que las formulaciones líquidas pueden verse menos afectadas por los alimentos que los comprimidos. Una revisión sistemática ha mostrado que las formulaciones de levotiroxina en líquido y cápsulas blandas alcanzaban una absorción similar, tanto si se tomaban con el desayuno, con otras comidas o junto con otros medicamentos.
Una conclusión práctica: Aunque todavía no hay una evidencia consistente que nos lo confirme de manera definitiva, un cambio en la forma en la que nuestros pacientes con hipotiroidismo toman la levotiroxina es factible y beneficioso. En los pacientes a los que les cuesta cumplir con los requisitos de ayuno, bien cambiando el horario o bien tomándola sin respetar esta condición con un ajuste de dosis, se mantiene el necesario control tiroideo. Las ventajas en el posible incremento de la adherencia terapéutica, la sensación de bienestar y la opinión de los pacientes hacen que sean opciones para considerar en, al menos, esos pacientes en (el) que la toma estándar sea problemática o molesta. Las formulaciones líquidas presentan menos interacciones con los alimentos, siendo una alternativa que mejora la adherencia al tratamiento sin perder eficacia terapéutica.
PDFs
Cosas que hacemos sin motivo™: Recetar gabapentinoides para el dolor
Traducción de Patel NG, Goese D, Belknap SM, Madeira CL, Barsuk JH. Things We Do for No Reason™: Prescribing gabapentinoids for pain. J Hosp Med. 2026 Feb 15. doi: 10.1002/jhm.70286.
Caso clínico: Un hombre de 61 años con lumbalgia crónica, asma y enfermedad renal crónica ingresa con dolor lumbar agudo sobre crónico que se irradia a la pierna izquierda. Su dolor no se controla a pesar del ibuprofeno y la hidrocodona. La resonancia magnética muestra una hernia discal y compresión de la raíz nerviosa S1. El médico del hospital prescribe gabapentina 300 mg cada 8 horas.
Recomendaciones
1. Evitar la prescripción rutinaria de gabapentinoides para el dolor. Si se inicia en el hospital, reevaluar la necesidad al alta y suspenderlo a menos que sea claramente beneficioso. En raras circunstancias en las que exista un beneficio neto aparente para el paciente, el tratamiento debe supervisarse periódicamente y suspenderse si no es eficaz o si se producen efectos adversos significativos. Utilizar dosis ajustadas según la función renal de estos fármacos y colaborar con un farmacéutico cuando sea apropiado para la conciliación de la medicación y la educación del paciente.
2. Cuando se ha recetado un gabapentinoide antes del ingreso, los médicos del hospital pueden ayudar a evaluar la eficacia y la seguridad y elaborar un plan de deprescripción cuando sea apropiado. El plan de deprescripción puede iniciarse en el hospital y continuarse por el médico de atención primaria después del alta.
3. Considere la fisioterapia u otras modalidades no farmacológicas en lugar de los gabapentinoides para el dolor agudo sobre crónico, el dolor musculoesquelético crónico o la fibromialgia.
Conclusión
Se recomienda a los médicos que tengan en cuenta la ausencia de resultados sólidos que demuestren la eficacia fiable de los gabapentinoides, junto con la alta tasa de efectos adversos de los medicamentos, a la hora de tomar decisiones sobre la prescripción. En el caso del paciente de nuestro escenario, un médico hospitalista evaluó al paciente y observó una eficacia deficiente. Se redujo la dosis de gabapentina, se aumentó la dosis de paracetamol y se derivó al paciente a fisioterapia.
Escribas digitales
Extracto y traducción de Unintended consequences of using ambient scribes in general practice. BMJ 2025; 390 doi: https://doi.org/10.1136/bmj-2025-085754 (Publicado el 27 de agosto 2025)
Los ambient scribes* han despertado rápidamente el interés internacional entre los profesionales sanitarios, los investigadores y los proveedores comerciales, y se estima que más de 100 empresas ofrecen servicios de transcriptores ambientales en entornos sanitarios de todo el mundo. También conocidos como tecnologías de voz ambiental o transcriptores digitales, los transcriptores ambientales transcriben las consultas en tiempo real y generan resúmenes para su uso en las notas de los pacientes. Algunos pueden solicitar pruebas o redactar cartas de derivación, y es posible que pronto puedan generar consejos o indicaciones personalizadas durante las consultas (fig. 1).⁴
*Ambient scribes: El término inglés relacionado con la IA de «ambient scribes» puede traducirse al español como «escribas ambientales», «transcriptores ambientales» o «escribas digitales», incluso «escribientes digitales, dependiendo del contexto.
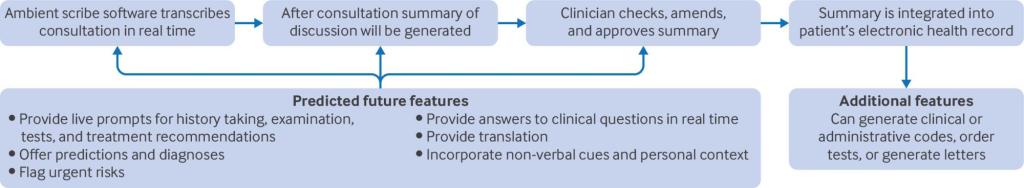
El entusiasmo en torno a los escribas ambientales se ve reforzado por las primeras investigaciones y comentarios que sugieren que ahorran tiempo, permiten a los médicos centrarse en sus pacientes, reducen la carga cognitiva y son aceptables para los pacientes y los médicos. Sin embargo, gran parte de la bibliografía actual se centra en resultados u opiniones a corto plazo.
Los posibles beneficios y riesgos de los escribas ambientales pueden clasificarse en los seis ámbitos de la calidad de la atención (tabla 1). Consideramos estos efectos en el contexto de la precisión, el arte de ejercer o práctica de la medicina, las normativas, responsabilidades y derechos, y el efecto sobre la carga de trabajo.
Un futuro digital seguro
Aún está por ver si los escribas ambientales son la panacea para la sobrecarga de trabajo de los médicos de cabecera, pero parece poco probable, dado que las presiones no se limitan a la toma de notas. No obstante, su rápida adopción no es de extrañar en un contexto en el que el Gobierno del Reino Unido hace hincapié en las tecnologías de inteligencia artificial como posible solución a la crisis de los servicios públicos, junto con el oportunismo comercial. No se trata de si se utilizarán, sino de cómo garantizar que su implementación respalde todos los ámbitos de la asistencia sanitaria de calidad, sin comprometerlos.
| Mensajes clave El uso de escribas ambientales o digitales por parte de los médicos generales está aumentando rápidamente y se considera que tiene el potencial de reducir la carga de trabajo administrativo. Los escribas también tienen el potencial de tener efectos no deseados en la calidad de la atención y la toma de decisiones clínicas. Se carece de pruebas sobre los efectos indirectos y a largo plazo de los escribas ambientales. También es necesario aclarar las responsabilidades y los derechos que conlleva el uso de escribas ambientales. Hasta que se disponga de pruebas, los médicos deben utilizar la tecnología con diligencia y precaución. |
Adenda, fragmento de la editorial: Bravo Toledo R. Atención primaria y transformación digital. Aten Primaria. 2025 Aug 8;57(11):103360. doi: 10.1016/j.aprim.2025.103360.
El pionerismo o adanismo 7, o la costumbre de gestores y políticos de presentar proyectos como novedosos e innovadores, dando por sentado su éxito y como si nadie los hubiera realizado anteriormente, es un fenómeno demasiado presente en cuanto se habla de nuevas tecnologías y TD. Un ejemplo relevante es la reciente implantación de sistemas de escribientes médicos digitales en diversos servicios sanitarios autonómicos 8. Estas aplicaciones, basadas en inteligencia artificial generativa, automatizan la redacción de notas clínicas a partir de la conversación médico-paciente y las versiones más actuales superan ampliamente la simple transcripción 9. Si bien han demostrado utilidad en países como Estados Unidos, donde la documentación clínica rigurosa es imprescindible, su adopción en la atención primaria española siembra una serie de dudas. La ausencia previa de la figura del “medical scribe”, al cual estas aplicaciones sustituyen, la escasa valoración de una documentación clínica detallada en la AP española, sumadas a deficiencias en los actuales historiales electrónicos, sugieren la necesidad de profundas adaptaciones tecnológicas y culturales antes de lograr que estos sistemas tengan un impacto significativo.
La recogida de datos está en el mismo corazón de la asistencia clínica; se facilitan muchas de las actividades relacionadas con la atención al paciente. Estos datos están anonimizados y custodiados, suponemos, por la sanidad pública, pero estas garantías se han visto demasiadas veces quebradas, como para pensar que son inquebrantables. Las nuevas propuestas de IA suponen una amenaza a la confidencialidad, ya que ya no sería necesario acceder a los registros clínicos, ni siquiera contar con la complicidad del médico que transcribe; bastaría con tener acceso, por ejemplo, a las conversaciones grabadas para disponer de una información que se puede utilizar de muy diversas maneras, no relacionadas precisamente con la salud. La ausencia de una planificación adecuada en la transformación digital puede conducir a la aparición de la brecha digital, en tanto en cuanto ocasiona las desigualdades en el acceso, el uso y las habilidades en relación con las TIC entre distintos grupos de personas 10.
Por último, es sorprendente la falta de regulación de todos los proyectos relacionados con las nuevas tecnologías. Al contrario que otras intervenciones sanitarias como medicamentos o dispositivos médicos, a los proyectos de transformación digital no se les pide, en nuestro país, que sean eficaces y eficientes y mucho menos efectivos: podríamos decir que no hay evidencias salvo proyectos piloto trucados y un ensimismamiento general digno del cervantino retablo de las maravillas.
Bloqueantes
Cuando por fin el servicio sanitario autonómico decidió introducir un sistema de ayuda a la toma de decisiones en el módulo de prescripción (MUP), no le acompañó la suerte. Con cierto retraso con respecto a regiones menos «importantes», el MUP, más que ayudar, se convertía en un incordio al tener que traspasar y leer una serie de mensajes sobre contraindicaciones e interacciones de los medicamentos, pocas veces relevantes y casi nunca adaptados al contexto.
Era una especie de martirio que, por fortuna, se solventaba con olvidos cognitivos y atención selectiva.
Con todo, lo peor venía del nombre con que se designaba los tipos de alerta en función de su gravedad: alertas no bloqueantes y alertas bloqueantes. Las primeras serían aquellas que se debían tener en cuenta, pero que no impedían la prescripción, mientras que las segundas no dejaban que se finalizara el proceso hasta que no se resolvieran por parte del prescriptor.
Toda una subliminal declaración de intenciones.
No, no se podían haber clasificado por colores tipo semáforo y/o con denominaciones amables como “supervise la combinación” o “considere la modificación del tratamiento” o incluso “evite este medicamento en la condición x o simultanearlo con el medicamento y”. La nomenclatura no nacía de un concepto de ayuda, sino de una jerarquía que “bloqueaba” o no tu actuación y razonamiento según unos criterios opacos y no explícitos.
Lactancia materna. Un tsunami de anquiloglosias (“frenillo corto”) y frenectomías
Mercedes Pérez-Fernández, especialista en Medicina Interna, médico general jubilada, Equipo CESCA, Madrid, España. mpf1945@gmail.com
Juan Gérvas, Doctor en Medicina, médico general rural jubilado, Equipo CESCA, Madrid, España jjgervas@gmail.com @JuanGrvas
El frenillo lingual
El frenillo lingual es una estructura de tejido fibroso que conecta la parte inferior de la lengua con la base de la boca. Ayuda a mantener la lengua en su lugar y limita el movimiento excesivo de la misma (de ahí su nombre, “frenillo”). Suele ser delgado, flexible y lo suficientemente largo como para permitir el amplio movimiento de la lengua (lo que hace posible hablar, masticar, succionar y tragar, por ejemplo).
Se suele considerar al frenillo como un cordón fibroso inerte pero en realidad es una extensión dinámica de la fascia, con inervación correspondiente. Dada su estructura anatómica y fisiológica es imposible la existencia de una “frenillo posterior”, como a veces se diagnostica.
Anquiloglosia
En algunos casos el frenillo lingual puede ser anormalmente corto, grueso o poco elástico, lo que conlleva un problema, la anquiloglosia (“lengua anclada”). Es decir, la limitación de los movimientos de la lengua.
La anquiloglosia intensa se puede asociar a problemas de lactancia (dolor mamario en la madre, insuficiente alimentación en el bebé), y a largo plazo a problemas del lenguaje y otros.
El tratamiento quirúrgico implica el corte del frenillo, la frenectomía, intervención quirúrgica simple que no requiere ingreso y cuesta unos 250 euros (entre 130 y 490). Una lucrativa y explosiva actividad con escaso sustento científico, como han destacado el periódico New York Times y la revista científica British Medical Journal.
¿Cómo se mide la intensidad de la anquiloglosia?
Se suele utilizar la herramienta de Hazelbaker (Hazelbaker Assessment Tool for Lingual Frenulum Function) para determinar si el frenillo es susceptible de intervención o no. Lamentablemente, desconocemos el método de desarrollo y validación de tal fórmula. Plantean problemas similares de uso y validación otros instrumentos de valoración de la anquiloglosia.
Los síntomas acompañantes en la madre y el niño también son determinantes de la frenectomía: dolor mamario, mastitis, pérdida de peso del recién nacido, si no se agarra eficazmente, etc.
¿Es eficaz la frenectomía?
En una revisión Cochrane sobre la cuestión se concluyó que: “En un recién nacido con anquiloglosia y dificultades de alimentación, la liberación quirúrgica de la anquiloglosia [frenectomía] no mejora de forma consistente la alimentación del recién nacido, aunque probablemente mejora el dolor en el pezón en la madre. Se necesitan más estudios de investigación para aclarar y confirmar este efecto”.
El efecto inmediato de las molestias provocadas por la frenectomía se alivian con el mamar (la “teta-analgesia”) por lo que la impresión es de impacto cuasi-milagroso, pero son dudosos los resultados beneficiosos a largo plazo. También arrojan resultados dispares los estudios en que se simuló la intervención sugiriendo que los buenos resultados aparentes se deben a sesgos de valoración.
“Hasta la fecha [2023], ninguna investigación ha identificado características específicas del frenillo lingual que se correlacionen claramente con la disfunción biomecánica de la lengua, el dolor materno durante la lactancia y/o la extracción ineficaz de leche del pecho materno. La frenectomía podría disminuir el dolor materno y mejorar, al menos transitoriamente, la calidad de la lactancia materna en algunos bebés; sin embargo, actualmente no hay pruebas de que la frenectomía conduzca a una mayor duración de la lactancia materna”.
Borowitz SM. What is tongue-tie and does it interfere with breast-feeding? – a brief review. Front Pediatr. 2023 Apr 25;11:1086942.
La conclusión final suele ser que si la anquiloglosia es intensa quizá compense la frenectomía. En los demás casos es inútil, y perjudicial.
¿Qué perjuicios tiene la frenectomía?
La intervención quirúrgica es generalmente de cirugía menor, sin mayores consecuencias.
No obstante se ha descrito infrecuentes complicaciones graves, como hemorragia intensa y absceso mandibular.
A tener en cuenta, también, que la “fácil solución” de la frenectomía a los problemas de nutrición ha retrasado en algunos casos el diagnóstico acertado de la verdadera causa de los problemas, como enfermedad congénita y/o cardiovascular.
Ahora todos los bebés tienen anquiloglosia
La anquiloglosia está «de moda», y por consecuencia la frenectomía. Así, es tal la simplificación que aparentemente casi cualquier problema de la lactancia materna tiene un fácil diagnóstico (anquiloglosia) y una sencilla solución (frenectomía).
Hemos pasado de tener que exigir cirugía en lenguas absolutamente disfuncionales a cortar todo «por si acaso». Es un tsunami de diagnósticos de anquiloglosia y de las correspondientes frenectomías (en España y en el mundo entero).
Mucho del impulso diagnóstico y quirúrgico va de la mano de intereses privados de “expertos en lactancia”. Nos jugamos mucho con la Medicina sin Límites, la impongan pediatras, obstetras, matronas, IBCLC (Consultoras de Lactancia Certificada o International Board Certified Lactation Consultant), dentistas, la industria o quien sea.
Quizás los tiempos son otros y las mujeres que optan por la lactancia materna quieren soluciones rápidas y quirúrgicas al dolor, la frustración y la incertidumbre que conllevan el proceso de alimentar al pecho al bebé.
Para un problema complejo, un solución inteligente, no una simplicidad
Con una entrevista tranquila y un buen entrenamiento en postura biológica se suelen resolver el 90% de los problemas de lactancia.

El otro 10% pueden necesitar fisioterapia (para bebé, para mamá, o para ambos), y menos de un 0,1% son frenillos tan restrictivos en que se plantea la frenectomía.
Pero como en casi todo, una buena historia, una buena exploración, y un acompañamiento emocional son la clave. También el compartir dudas y problemas en grupos de lactancia, cuya importancia está decreciendo ante las “expertas en lactancia” (lo colectivo cede ante lo individual, signo de los tiempos).
Lo prudente sigue siendo sentarse con la madre, hablar de lo que le preocupa, observar la toma, valorar distintas posturas y ayudar a mejorarlas y a ser autónoma.
Acompañar a amamantar
Lo principal es acompañar en el proceso de amamantar que, en ésta sociedad machista y maltratadora de madres y bebés, es un proceso complicado y frustrante, sobre todo por la falta de apoyo y la falta de formación de los profesionales sanitarios.
Es escaso el conocimiento entre profesionales sanitarios sobre la lactancia materna, y en general sobre todo lo que se refiera a puericultura («crianza y cuidado durante los primeros años de la infancia»). Tal ignorancia es clave en la persistencia del empuje para la lactancia artificial que adopta múltiples formas y es muy eficaz.
Hay que saber acompañar y cuidar a la madre, enseñarle distintas posturas y que es normal que su bebé pida mamar cada poco, que la necesite cerca, que llore si lo deja en la cuna,… Y muchas veces echar de casa a familiares y visitas que pretenden «ayudar» con comentarios tan «empoderantes» como «es que se queda con hambre», «va a ser que no tienes leche suficiente», o » déjale llorar que así ensancha los pulmones», etc.
Ese cuidado emocional imprescindible es lo que se está perdiendo, junto con los grupos de apoyo de madres lactantes, que también están desapareciendo, como hemos señalado, a pesar de que son más sanadores y efectivos que muchos profesionales y “expertos” que parece que están deseando encontrar una patología para actuar.
Periódicos del Reino Unido ‘en pie de guerra’: análisis de los medios de comunicación sobre la consulta no presencial de atención primaria en 2021
Periódicos del Reino Unido ‘en pie de guerra’: análisis de los medios de comunicación de la consultoría remota de práctica general en 2021; traducción del resumen de UK newspapers ‘on the warpath’: media analysis of general practice remote consulting in 2021. British Journal of General Practice 3 October 2022; BJGP.2022.0258. DOI: https://doi.org/10.3399/BJGP.2022.0258
Resumen
Antecedentes Tras un cambio a gran escala impulsado por la pandemia hacia la consulta remota (o no presencial) en la práctica de la medicina general del Reino Unido en 2020, 2021 vio un regreso parcial a las consultas en persona (o presenciales). Esto ocurrió en el contexto de presiones extremas sobre la carga de trabajo debido a los retrasos, la escasez de personal y el cambio de tareas.
Objetivo Estudiar las representaciones de los medios de comunicación de las consultas remotas en la práctica general del Reino Unido en un momento de estrés del sistema.
Diseño y configuración Análisis temático de artículos de periódicos nacionales sobre consultas remotas de médicos de cabecera en dos períodos de tiempo: del 13 al 26 de mayo de 2021, tras una carta del NHS England, y del 14 al 27 de octubre de 2021, siguiendo una directiva respaldada por el gobierno, ambas estipulando un regreso a la consultoría en persona.
Metodo Los artículos se identificaron a través de LexisNexis y se recuperaron de él. Se desarrolló iterativamente un sistema de codificación de temas y recursos narrativos para informar el análisis de datos.
Resultados En total, 25 artículos informaron sobre la carta y 75 sobre la directiva. La cobertura periodística de la consultoría remota fue sorprendentemente negativa. La prensa de tendencia derechista en particular elogió el regreso a las consultas en persona, describiendo la atención remota como la creación de barreras de acceso y comprometiendo la seguridad. Dos periódicos encabezaron campañas nacionales presionando al gobierno para que exigiera a los médicos de cabecera que ofrecieran consultas en persona. Los médicos de cabecera fueron citados como reacios a regresar a un servicio «en persona por defecto» (ya que presionaría aún más a un sistema que ya está cerca del punto de ruptura).
Conclusión Las consultas a distancia se han asociado en los medios de comunicación con malas prácticas. Algunos periódicos estaban liderando activamente la «guerra» contra la práctica general en lugar de limitarse a informar sobre ella. El diálogo proactivo entre los profesionales y los medios de comunicación podría ayudar a minimizar la polarización y mejorar las percepciones en torno a la práctica general.
En 2021, los periódicos del Reino Unido describieron negativamente las consultas remotas de médicos de cabecera; y algunos lideraron campañas impulsadas por la política para volver a la atención presencial. Una nueva investigación de la profesora Trish Greenhalgh y sus colegas examina la tendencia de los periódicos ‘en pie de guerra’ contra la consultoría remota. Después de la descripción inicial de una respuesta ‘heroica’ a la COVID-19 a principios de 2020, muchos periódicos del Reino Unido volvieron a presentar a los médicos de cabecera en términos negativos, describiendo las dificultades para acceder a la atención pero omitiendo el contexto clave de un sistema bajo una tensión sin precedentes.
Musculo y estatinas
El estudio StatinWISE, publicado a principios de 2021 en BMJ, sorprende por tres razones: la primera por su metodología, ya que emplea un diseño poco conocido como el ensayo de n igual a 1 a; la segunda, porque pone de relieve un problema frecuente y tercero porque da resultados que, sin duda, resultan polémicos. El artículo en cuestión es un ensayo n = 1 (más bien una serie de ensayos n = 1) multicéntrico, aleatorizado y controlado con 200 pacientes que habían interrumpido poco antes el tratamiento con estatinas o estaban considerando interrumpirlo, debido a síntomas musculares. Los participantes fueron distribuidos de forma aleatoria a una secuencia de seis períodos de tratamiento (de 2 meses cada uno) doble ciego, con 20 mg de atorvastatina una vez al día o placebo con doble ciego. El análisis primario comparó los síntomas musculares evaluados por los participantes en una escala visual analógica (0-10) durante los períodos de estatina o placebo. Los participantes incluidos en el análisis no mostraron diferencia en las puntuaciones de los síntomas musculares en los períodos de estatinas y los de placebo (diferencia de medias de estatinas menos placebo –0,11, intervalo de confianza del 95%: de –0,36 a 0,14; p = 0,40). En cuanto a los resultados secundarios: un 88% dijeron, a los 3 meses de finalizar el último tratamiento, que el ensayo había sido útil; dos tercios de los participantes que completaron el ensayo informaron que reiniciarían el tratamiento a largo plazo con estatinas que habían seguido con anterioridad. La suspensión de la medicación debido a síntomas musculares no tolerables fue del 9% durante el período de estatinas y del 7% durante el período de placebo.
Los resultados de este estudio es probable que sean válidos, pero ponen muy en cuestión una creencia arraigada en Atención Primaria y que, a tenor de los resultados, parece que ha sido exagerada. Cuando un paciente consulta por síntomas musculares frecuentes, como dolor, debilidad, sensibilidad, rigidez o calambres, es un clásico en las consultas, achacarlos a la toma de estatinas. Se ha sumado a la lista de efectos adversos comunes de medicamentos muy utilizados que cualquier profesional tiene en mente. Sin embargo, aunque la percepción por parte de pacientes y profesionales sea esa, parece que los dolores musculares por estatinas no tienen la entidad, ni la frecuencia que, por ejemplo, las cefaleas y edemas maleolares de los antagonistas del calcio, o la tos por inhibidores de la enzima conversora de angiotensina. Además, los resultados sugieren que muchos de estos síntomas serían atribuibles al efecto nocebo. Detener el tratamiento con estatinas debido a estos síntomas musculares inespecíficos no graves, puede tener algún beneficio, como es el caso de una indicación terapéutica no adecuada, tan frecuente con estos fármacos, pero no deja de ser una treta, no muy elegante. Además, puede ocasionar un perjuicio si, como sucedió en el estudio, alrededor del 70% de los participantes tenían enfermedad cardiovascular conocida que requería tratamiento para la prevención del riesgo cardiovascular.
a El ensayo clínico de N igual a 1 es un tipo de ensayo en el que toda la población se limita a un paciente que recibe consecutivamente y por períodos de tiempo el fármaco o intervención y el comparador o placebo, el orden de administración de los tratamientos comparados se determina de manera aleatoria; podríamos decir que el paciente hace su propio control en períodos consecutivos.
Publicado en Bravo Toledo R. Leyendas en la consulta de una médica de familia. AMF 2021; 17(8); 489-490
Historia clínica y receta electrónica
Las nuevas tecnologías de la información han transformado la manera de prestar la asistencia en los servicios de salud, impregnando casi todos los aspectos de la atención sanitaria. A medida que la complejidad del sistema aumenta, es más difícil trabajar de manera óptima sin la asistencia de las nuevas tecnologías. Su implantación supone un avance, bien por el adelanto que entraña el uso adecuado de cualquier nueva tecnología en el cuidado de la salud, bien por el desarrollo de aplicaciones específicas que mejoran la seguridad de la asistencia. Sin embargo, factores como un diseño incorrecto, implementación y mantenimiento deficientes, capacitación inadecuada, junto al exceso de confianza y dependencia, pueden hacer que las tecnologías comprometan, más que favorecer, la seguridad del paciente.
Este artículo describe los efectos beneficiosos, y los que no lo son tanto, de la introducción en nuestro país de la historia clínica y la receta electrónicas en la calidad y la seguridad de la asistencia sanitaria.

Cooperación y coordinación entre médicos y farmacéuticos comunitarios: la asignatura pendiente de la receta electrónica que limita la calidad de la asistencia sanitaria.
La receta electrónica debe completar su desarrollo y cumplir con uno de sus objetivos iniciales: facilitar la cooperación y coordinación entre médicos y farmacéuticos comunitarios.
por José Daniel Carballeira Rodríguez, Farmacéutico Comunitario. Santander y Rafael Bravo Toledo, Médico de Familia. Madrid
Uno de los objetivos iniciales de la implantación de la receta electrónica era facilitar la cooperación y coordinación entre médicos y farmacéuticos comunitarios con el objetivo de que este servicio digital de apoyo a la asistencia sanitaria contribuyera a mejorar la calidad asistencial [1]. Con esta colaboración, se pretendía solucionar rápidamente las múltiples incidencias que surgen en el proceso que va desde la prescripción hasta la dispensación. Así mismo, aseguraba un canal de comunicación permanente entre médicos y farmacéuticos con el objetivo de brindar una calidad asistencial de excelencia en lo que respecta al apartado del tratamiento farmacológico.
A pesar de que su importancia se menciona en el informe de evaluación y líneas prioritarias de actuación de 2019 dentro de la estrategia para abordar la cronicidad en el Sistema Nacional de Salud [2], a día de hoy, la receta electrónica no cumple con esta función. En la práctica, no solo no se ha puesto en marcha el prometido canal de comunicación, sino que incluso algunas comunidades autónomas como Cantabria [3] y Madrid [4] han diseñado programas que introducen a los farmacéuticos de atención primaria como intermediarios para la resolución de problemas relacionados con los tratamientos de receta electrónica, añadiendo de manera forzada un eslabón adicional que a nuestro juicio complica y retrasa la cadena de comunicación entre médicos y farmacéuticos comunitarios.
En nuestra opinión, los problemas relacionados con los tratamientos que surgen en el día a día de las farmacias se pueden y deben solucionar mediante la colaboración directa entre médicos y farmacéuticos comunitarios, por eso exponemos de forma esquemática los problemas que se presentan y sugerimos modificaciones en receta electrónica que por un lado habiliten la gestión de incidencias en los tratamientos desde las farmacias comunitarias y por otro, mejoren la información clínica accesible a los farmacéuticos comunitarios para facilitar la atención farmacéutica.
Problemas e incidencias relacionados con el procedimiento de prescripción-dispensación.
Aunque la receta electrónica ha facilitado el proceso de prescripción y dispensación de medicamentos, en ocasiones el paciente acude a la farmacia a recoger la medicación que necesita y ésta no se encuentra disponible por razones de diversa naturaleza [5,6]: el medicamento aparece dispensable a futuro, el tratamiento ha caducado, el tratamiento se ha bloqueado al haberse superado el periodo de activación, visados caducados/rechazados, desabastecimientos, etc. En otras situaciones, aunque el tratamiento está disponible en e-receta, el paciente considera que no se ajusta a lo que desea, y solicita, por ejemplo, un cambio de forma farmacéutica por dificultades para tragar formas sólidas, un cambio de modelo o talla de absorbentes de incontinencia, etc. Algunas de estas incidencias, habituales en el día a día de las farmacias, generan contratiempos a los pacientes y dificultan el acceso a sus tratamientos.
Dado que el farmacéutico no está habilitado para realizar dichos cambios y el paciente debe contactar con su centro de salud y con su médico, la gestión y resolución de estas situaciones puede prolongarse varios días. En algunos centros de salud, conscientes de que el paciente necesita la medicación, se les sugiere a los afectados como solución rápida que vayan a su farmacia a que les “adelanten” la medicación, algo que las farmacias no pueden hacer legalmente, salvo desde hace unos meses en Andalucía en el caso de tratamientos crónicos recientemente caducados.
Como apuntamos al principio, en Cantabria [3] desde la pandemia COVID-19 y en la comunidad de Madrid desde hace poco [4], se pretende implantar programas donde parte de estos problemas se pasarían a unos intermediarios, los farmacéuticos de atención primaria, que tampoco tienen capacidad real de solucionarlos.
En nuestra opinión la mejor solución es diseñar un sistema que considere a los farmacéuticos comunitarios como agentes activos del sistema de salud [7] que simplifique y acelere la resolución de estas incidencias, estableciendo un canal de comunicación efectivo y bidireccional entre los prescriptores y los farmacéuticos comunitarios. Ese canal ya existe realmente, es la receta electrónica, una red que nos conecta a todos, pero donde las farmacias son nodos infrautilizados a los que apenas se les permite aportar nada.
En los planes de calidad de 2007 [8] y 2010 [9] la implantación de la receta electrónica se plantea para los ciudadanos como una minimización de trámites administrativos. Sin duda, la fórmula más rápida y sencilla de facilitar al paciente el acceso a los tratamientos y evitarle trámites y contratiempos es que sus problemas con los medicamentos queden subsanados o gestionados en el lugar donde se detectan i.e. en la propia farmacia, comunicados al prescriptor [10]. Algo factible habilitando al farmacéutico a realizar intervenciones profesionales registradas bajo su responsabilidad a través de la interfaz de receta electrónica. Como ejemplo de resolución de incidencias en la farmacia, en Andalucía se ha implantado hace meses un sistema que permite registrar la intervención profesional del farmacéutico para liberar un único envase adicional cuando el paciente, al acudir a la farmacia, se encuentra con su tratamiento crónico caducado. Esta dispensación excepcional, permite que el paciente salga de la farmacia con el medicamento que necesita, bajo la responsabilidad profesional del farmacéutico que realiza la intervención, y con una notificación al médico de atención primaria para que pueda citar al paciente a revisar/renovar su tratamiento en cuanto sea posible. Con un sistema análogo implantado en el interfaz de receta electrónica, basado en la intervención profesional del farmacéutico seguida de registro y notificación al médico responsable, sería posible solucionar la mayor parte de las incidencias, evitando apuros y preocupaciones a los pacientes. El ejemplo de Andalucía pone de manifiesto tambien las diferencias entre los modelos de receta electrónica regionales que afectan a la calidad de la asistencia sanitaria [11]
Por otro lado, en los casos donde para la resolución de la incidencia fuera indispensable la intervención del médico, el farmacéutico se ocuparía de la gestión a través de la interfaz de e-receta, explicando con detalle la naturaleza del problema, evaluando su importancia y proponiendo soluciones como profesional del medicamento que es, para finalmente notificar la situación al médico prescriptor. En resumen, un sistema basado en el registro y comunicación bidireccional, colaboración, en definitiva, posible y sencilla, sobre una plataforma que ya existe.
Problemas relacionados con información sobre el uso de medicamentos, productos sanitarios o tratamiento en general
Este tipo de problemas que podríamos definir más gráficamente como necesidades de información de los pacientes con respecto a los medicamentos se resuelven de manera habitual en las oficinas de farmacia. Tanto por tradición como por infraestructura, recursos y “saber hacer» es el lugar natural donde estas cuestiones tienen solución. Sería ingenuo plantear que el paciente pida cita telefónica con el farmacéutico de atención primaria para consultarle dudas relativas a su medicación, como se propone en el Programa Atento [4] de la Comunidad de Madrid, cuando puede obtener respuesta inmediata a través de cualquier farmacia comunitaria.
En relación a estos casos, como decimos desde el principio, una ampliación de las posibilidades de visualización de los módulos de prescripción de la historia clínica electrónica por parte del farmacéutico o el establecimiento de una ágil canal de comunicación entre farmacéuticos y prescriptores supondría un avance en la dirección correcta. Sería de ayuda en general, e imprescindible cuando la atención farmacéutica requiriera de datos o información a los que no se tuviera acceso desde la farmacia, necesitara de una decisión conjunta, o requiriera de una actuación directa por parte del médico.
Ventajas de la cooperación y coordinación entre médicos y farmacéuticos comunitarios
Sin duda la propuesta de evolución de la receta electrónica como vehículo de comunicación bidireccional, hacia un canal de comunicación específico entre farmacéuticos y médicos tiene otras muchas ventajas y aplicaciones. Así a bote pronto podríamos citar proyectos de colaboración con los farmacéuticos comunitarios para el uso seguro de medicamentos de alto riesgo en pacientes crónicos, frágiles y polimedicados, la revisión sistemática de la medicación en las personas antes citadas, deprescripción, mejora de la adherencia a los tratamientos y desarrollo de estrategias de mejora de la conciliación de la medicación [2].
Por último, creemos que las farmacias deberían estar habilitadas para registrar datos de salud relativos al paciente, tales como tomas de tensión arterial, parámetros bioquímicos, IMC, test, cribados o servicios profesionales varios, todos ellos debidamente protocolizados para asegurar la homogeneidad de estos. Estos datos serían accesibles tanto para el médico como para el propio paciente desde la app de su servicio de salud. Los datos obtenidos en cualquier farmacia del país quedarían registrados en el sistema y serían accesibles para el paciente como parte de su historia clínica electrónica. Esta funcionalidad en la práctica permitiría disponer al sistema de una red adicional de más de 22000 establecimientos sanitarios distribuidos por todo el territorio nacional para el registro de datos abriendo un amplio abanico de posibilidades en salud pública.
En conclusión, el sistema de intervención profesional, registro y notificación desde la farmacia, así como el establecimiento de una plataforma de comunicación bidireccional entre las farmacias comunitarias y el sistema de salud, ofrece ventajas evidentes tanto en la vertiente administrativa, como en la clínica y asistencial del tratamiento con medicamentos, en particular y de la salud en general. La red de receta electrónica permitiría colaborar a los farmacéuticos comunitarios de forma efectiva con los prescriptores y coordinar sus actuaciones pensando en el bienestar del paciente. A nuestro juicio, el método propuesto es el más cómodo y eficaz para resolver incidencias, dudas y problemas relacionados con los medicamentos a los pacientes, evitando complicaciones como desplazamientos o gestiones telefónicas que retrasan la cadena de comunicación al añadir eslabones adicionales.
Bibliografia
[1] Subirá P.C., Pradell de Montagut A. Derecho farmacéutico. La receta electrónica en España. 2003. Disponible en https://www.pmfarma.es/articulos/273-derecho-farmaceutico.-la-receta-electronica-en-espana.html
http://docplayer.es/16405169-La-receta-electronica-en-espana.html
[2] Informe de evaluación y líneas prioritarias de actuación. Estrategia para el abordaje de la cronicidad en el Sistema Nacional de Salud. Páginas 21, 38
https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/pdf/Evaluacion_E._Cronicidad_Final.pdf
[3] La farmacia de Primaria da un paso adelante para agilizar la resolución de incidencias en Cantabria. DiarioFarma. 2021 Septiembre 27. Disponible en: https://www.diariofarma.com/2021/09/27/la-farmacia-de-primaria-da-un-paso-adelante-para-agilizar-la-resolucion-de-incidencias-en-cantabria
[4] Gerencia Asistencial de Atención Primaria. Resolución de consultas telefónicas relacionadas con los medicamentos o productos sanitarios por los farmacéuticos de atención primaria (programa ATENTO. ATENción Telefónica por el farmacéuticO). 2021 5 de octubre, Consejería de Sanidad, Comunidad de Madrid.
[5] García-Alfaro I., Carballeira J.D. Receta electrónica: limitaciones y posibles mejoras para asegurar una mayor adherencia a los tratamientos. Revista Española de Salud Pública. 2019, 93.
https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1135-57272019000100088
[6] e-Salud. Informe Anual del Sistema Nacional de Salud. 2018. https://www.mscbs.gob.es/estadEstudios/estadisticas/sisInfSanSNS/tablasEstadisticas/InfAnualSNS2018/Cap.8_e_Salud.pdf
[7] Herrero MP, Toledo LA, Morales RR, Danet AD, Cerdá JC. Farmacéuticos comunitarios, el eslabón perdido de atención primaria Aten Primaria. 2011 Dec;43(12):682. doi: 10.1016/j.aprim.2010.11.018. disponible en https://www.elsevier.es/es-revista-atencion-primaria-27-articulo-farmaceuticos-comunitarios-el-eslabon-perdido-S0212656711000977
[8] Plan de Calidad para el Sistema Nacional de Salud. 2007.
https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/docs/planCalidad2007.pdf
[9] Plan de Calidad para el Sistema Nacional de Salud. 2010.
https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/pdf/pncalidad/PlanCalidad2010.pdf
[10] García-Alfaro I. E-receta 2.0: Evolución de la plataforma de receta electrónica para la integración del farmacéutico comunitario como agente activo en el sistema de salud. Tesis Doctoral https://digibug.ugr.es/handle/10481/69092
[11] García-Alfaro I., Carballeira J.D. Receta electrónica: diferencias entre comunidades autónomas que afectan al acceso a los tratamientos y a la calidad de la atención farmacéutica. Anales del Sistema Sanitario de Navarra. 2020. 43, 3. https://recyt.fecyt.es/index.php/ASSN/article/view/80983