Categoría: Hipertensión arterial
Chronos e Hygia: ¡vaya par de dioses!
En Primun non nocere y en AMF también nos hicimos eco de este estudio, resaltando el merito añadido de estar realizado por autores españoles, algunos de ellos radicado en atención primaria. Por último, la siempre rigurosa revista secundaria Evidence Based Medicine lo sancionaba con uno de sus «juicios” habituales en su sección veredicto
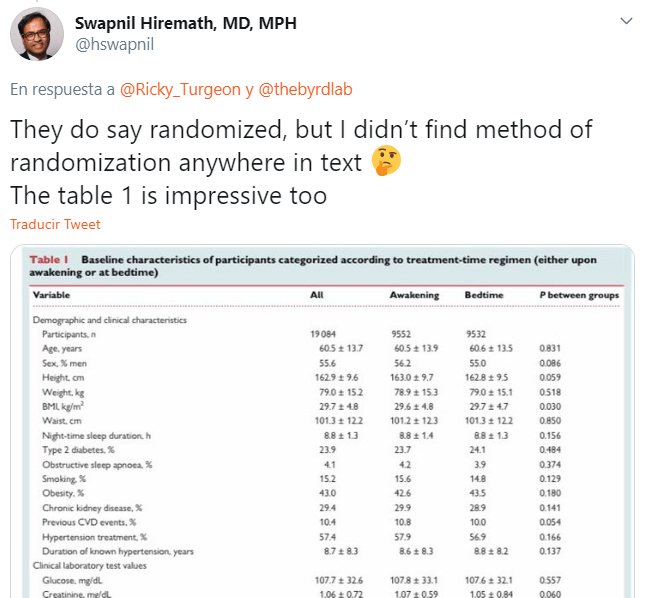
Una lectura crítica del artículo evidenciaba algunas debilidades, tales como ser un estudio abierto, sin cegamiento para pacientes e investigadores, tampoco se explicitaba como se había hecho la evaluación de las variables de resultado y sobre todo no aportaba daba suficiente información de como se había producido la asignación, aleatorización y el seguimiento en ambos grupos del ensayo clínico.

Esta falta se información sobre el proceso, diseño PROBE en este caso, se explica remitiendo al lector a un articulo previo donde se explicaría con mayor extensión. Esta práctica no es infrecuente, de hecho, muchos de los grandes ensayos clínicos, publicados en las revistas de prestigio no incluyen esta información, por ejemplo, la revista más importante en medicina, el NEJM no se cree en la obligación de informar sus lectores de como se hace la asignación a los grupos en los ECAs (oculta o no). El problema es que en estos grandes ECAs y el Hygia lo es, (19.804 pacientes) cuando se va al artículo metodológico publicado con anterioridad se despejan las dudas, mientras que el estudio que comentamos, no parece ser así.
En las primeras guías de lectura crítica de ensayos clínicos se incluía la pregunta: ¿se incluye con suficiente detalle información sobre aleatorización, asignación lo que fuera……? .Con el paso del tiempo y en aras de la simplificación esta “demanda de información» se ha ido diluyendo y basta con que los autores simplemente lo expongan para que se de como valido este ítem critico metodológico.
Contra estas leves o medianas objeciones, el articulo ofrece unos resultados espectaculares y como decíamos al principio increíbles. El problema, es que el termino increíble tiene dos acepciones:
- Que parece mentira o es imposible o muy difícil de creer
- Que causa gran admiración o sorpresa.
Para nosotros el significado numero dos fue el bueno, pero para otros fue el primero. Es el caso de un grupo de expertos y gurús de la hipertensión que han escrito un editorial en la revista Blood Pressure publicado hace pocos días, donde cuestiona la validez, incluso la ética del estudio Hygia.
Se puede consultar traducido en el blog de El rincon de Sisisfo que siempre nos adelanta, al fin y al cabo, Carlos es es un profesional. Este editorial fija su crítica en los siguientes puntos:
- La falta de material suplementario donde se dieran más detalles de cómo se hizo el ensayo clínico y el análisis de datos, incluida la evaluación de las variables de resultado utilizando un diseño prospectivo aleatorizado, ciego y abierto. Como hemos señalado antes, la lectura del articulo donde se describió el protocolo, no permite extraer información suficiente para saber si el ensayo se había realizado de forma adecuada.
- El cambio en el número de pacientes con respecto al protocolo inicial, las pocas perdidas en el seguimiento y la falta de información sobre cómo se monitorizaron los resultados y efectos adversos.
- La dificultad técnica de realizar anualmente los procedimientos descritos (principalmente MAPA) a todos los pacientes.
Por último, recordar la preocupación del Dr. Rubén Pascual, creador del excelente blog Ocularis cuando nos avisó de la relación de la hipotensión nocturna con la neuropatía óptica isquémica anterior (NOIA) y que se une a otros efectos adversos que se recogen en la editorial.

El estudio que toma su nombre de Hygia diosa griega de la higiene y la salud y sobre todo sus conclusiones, están en entredicho, aunque una editorial no puede hacer más que dar la voz de alarma, el caso está en manos del comité de ética de la revista European Heart Journal, y de la contestación de los autores, por el bien de todos esperemos que se de una pronta respuesta. Como dijo un revisor, en tono admirativo y tiempo antes de esta polémica: «los resultados son demasiado buenos para ser verdad»

Mejor por la noche
La ingesta de medicamentos (≥1) por parte de pacientes hipertensos para reducir la presión sanguínea a la hora de acostarse, en lugar de al despertar, da como resultado un mejor control de la PA y sobre todo una disminución notable de eventos cardiovasculares.
Ramón C Hermida, Juan J Crespo, Manuel Domínguez-Sardiña, Alfonso Otero, Ana Moyá, María T Ríos, Elvira Sineiro, María C Castiñeira, Pedro A Callejas, Lorenzo Pousa, José L. Salgado, Carmen Durán, Juan J. Sánchez, José R. Fernández, Artemio Mojón y Diana E. Ayala.
Publicado: 22 octubre 2019 – European Heart Journal
Comentado por Jorge Franco Herrero. Alumno 3º Medicina de la Universidad Complutense de Madrid
El Ensayo de Cronoterapia Hygia, realizado dentro del entorno de atención primaria clínica, fue diseñado con el fin de evaluar si la terapia de hipertensión suministrada a la hora de acostarse en comparación con la tradicional ingesta de fármacos al despertar ejercía una reducción del riesgo de enfermedad cardiovascular (ECV).
Métodos: El Proyecto Hygia está compuesto por una red de 40 centros de atención primaria dentro del Servicio Gallego de Seguridad Social (SERGAS), y gestionado por el Centro de Investigación y Coordinación (RCC) de la Universidad de Vigo (España), involucrando a 292 investigadores. Se diseñó como un estudio PROBE (prospectivo, aleatorizado, abierto, ciego) multicéntrico, controlado, con pacientes distribuidos en una proporción 1: 1 en dos grupos según el tiempo circadiano de tratamiento: ya sea ingestión de la dosis diaria completa de ≥1 medicamentos recetados para reducir la presión arterial de las principales clases terapéuticas (ARB, IECA, CCB, β-bloqueante y / o diurético) a la hora de acostarse o la ingesta de tales medicamentos al despertar.
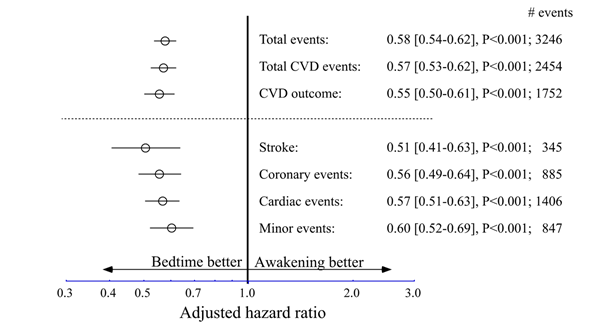
 Participaron 19.084 pacientes hipertensos (10.614 hombres / 8.470 mujeres, 60.5 ± 13.7 años de edad) ingiriendo la dosis diaria completa de ≥1 medicamentos para la hipertensión antes de acostarse (9.552) o al despertar (9.532). Durante la media de seguimiento de los pacientes (6,3 años) 1.752 de ellos experimentaron ECV (muerte por ECV, infarto de miocardio, revascularización coronaria, insuficiencia cardíaca o accidente cerebrovascular). A los pacientes incluidos en el estudio se les realizó un seguimiento consistente en la monitorización ambulatoria de la presión arterial (MAPA). Tanto en el momento de la inclusión como en cada visita clínica programada (al menos una vez al año) durante el seguimiento, se entregaba al paciente un aparato que debía portar durante 48 h., de forma que cada 20 o 30 minutos la tensión del paciente era registrada. Es esta medición continuada lo que ha permitido a los investigadores identificar que el riesgo cardiovascular está asociado a la elevación de la presión arterial durante la noche y no cuando el paciente está despierto.
Participaron 19.084 pacientes hipertensos (10.614 hombres / 8.470 mujeres, 60.5 ± 13.7 años de edad) ingiriendo la dosis diaria completa de ≥1 medicamentos para la hipertensión antes de acostarse (9.552) o al despertar (9.532). Durante la media de seguimiento de los pacientes (6,3 años) 1.752 de ellos experimentaron ECV (muerte por ECV, infarto de miocardio, revascularización coronaria, insuficiencia cardíaca o accidente cerebrovascular). A los pacientes incluidos en el estudio se les realizó un seguimiento consistente en la monitorización ambulatoria de la presión arterial (MAPA). Tanto en el momento de la inclusión como en cada visita clínica programada (al menos una vez al año) durante el seguimiento, se entregaba al paciente un aparato que debía portar durante 48 h., de forma que cada 20 o 30 minutos la tensión del paciente era registrada. Es esta medición continuada lo que ha permitido a los investigadores identificar que el riesgo cardiovascular está asociado a la elevación de la presión arterial durante la noche y no cuando el paciente está despierto.
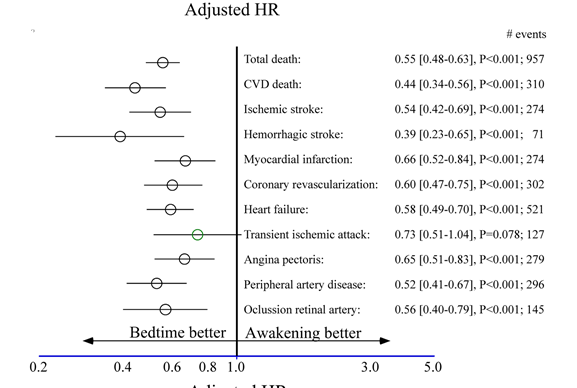
Resultados: Los pacientes que tomaban un antihipertensivo a la hora de acostarse, en comparación con los que lo tomaban únicamente al despertar, mostraron un hazard ratio (HR) significativamente menor, ajustada por características significativas como edad, sexo, diabetes tipo 2, enfermedad renal crónica, tabaquismo, colesterol HDL, presión arterial sistólica media durante el sueño, y disminución relativa de la PA sistólica en el tiempo de sueño,así como evento cardiovascular (ECV). En el resultado primario de ECV el HR fue de 0.55 (IC 95% 0.50–0.61) y tambien fue significativo en cada uno de sus componentes individuales, es decir, muerte por ECV 0.44 (0.34–0.56), infarto de miocardio 0.66 (0.52–0.84), revascularización coronaria 0.60 (0.47–0.75), insuficiencia cardíaca 0.58 (0.49–0.70) y accidente cerebrovascular 0.51 ( 0.41–0.63).
Conclusión: La toma rutinaria por parte de pacientes hipertensos de a al menos un medicamento antihipertensivo a la hora de acostarse, en lugar de al despertar, da como resultado un mejor control de la PA y lo más importante, la disminución notable de la ocurrencia de eventos importantes de ECV.
Entre las principales conclusiones obtenidas por los investigadores es confirmar que el riesgo cardiovascular está asociado con la elevación de la presión arterial durante el sueño, con independencia de que la presión media en la consulta o cuando el paciente esté despierto sea normal o alta. Este nuevo criterio diagnóstico de la hipertensión basado en la presión durante el sueño y el perfil circadiano abriría la puerta a una nueva forma de diagnóstico de la hipertensión. Además, y es sin duda los más importante, muestran que reducir la presión durante el sueño con tratamientos antihipertensivos se reduce de forma significativa el riesgo de eventos cardiovasculares.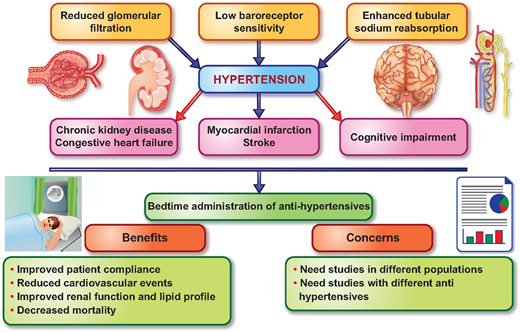
Por tanto, los resultados del ensayo establecen, en primer lugar, un mayor control de presión arterial en pacientes del tratamiento a la hora de acostarse que en los del régimen de tratamiento de despertar. Las principales diferencias entre ambos se resumen en que con el tratamiento a la hora de acostarse se ha documentado que existe:
- una media significativamente baja de la PA durante el sueño sin pérdida de la eficacia de la disminución de la PA durante la vigilia.
- una mayor disminución relativa de la PA durante el sueño.
Estos efectos dependientes del tiempo de ingestión en el control de la PA dormida se han asociado con un riesgo de ECV sustancialmente atenuado. La disminución progresiva de la media de la PAS durante el sueño a lo largo de los 6,3 años de seguimiento medio fue el predictor más significativo de la disminución del riesgo de ECV, más allá del valor pronóstico de otros marcadores de riesgo convencionales asociados (edad avanzada, sexo masculino, colesterol HDL bajo, tabaquismo, diabetes tipo 2 y ERC).
Por último reseñar que este estudio como todo tiene limitaciones y fortalezas, la limitación principal presentada por el ensayo de cronoterapia de Hygia es que sus hallazgos todavía requieren validación y extrapolación a otros grupos étnicos. Además, de que el ensayo no asignó a los participantes clases específicas de medicamentos sino que el tratamiento fue elegido por cada facultativo participante respetando la práctica clínica actual.
Los 20 mejores estudios de investigación de 2018 para médicos de atención primaria (y 4)
Cribado y prevención
| 17. ¿Que tasas de captación para el cáncer colorrectal y detección son mejores, la prueba FIT o las pruebas de detección más antiguas basadas en guayaco? | El FIT (Prueba inmunoquímica fecal) es más sensible y específico que los análisis de sangre en heces a base de guaiaca. Ahora sabemos que el FIT también es más aceptable para los pacientes y aumenta la aceptación en un programa de detección administrado centralmente. Los médicos deben ofrecer a los pacientes la opción de FIT o colonoscopia, y deben reemplazar sus reservas de test de sangre fecal en base a guayaco con FIT en sus consultas.
Moss S. Increased uptake and improved outcomes of bowel cancer screening with a faecal immunochemical test: results from a pilot study within the national screening programme in England. Gut 2017; 66: 1631-1644 |
| 18. En personas mayores sin antecedentes de enfermedad cardiovascular 8ECV) ¿el tratamiento con estatinas se asocia con mejores resultados? | En este estudio retrospectivo, el tratamiento con estatinas en pacientes de 75 años o más sin ECV preexistente no modificó la probabilidad de desarrollar ECV ni redujo la mortalidad por todas las causas. Sin embargo, los pacientes con diabetes mellitus de 75 a 84 años se beneficiaron del tratamiento. Estos resultados son consistentes con los hallazgos de ALLHAT.
Ramos R. Statins for primary prevention of cardiovascular events and mortality in old and very old adults with and without type 2 diabetes: retrospective cohort study. BMJ 2018; 362: k3359 |
|
19. ¿Es la aspirina a dosis baja efectiva para la prevención primaria de ECV en pacientes de riesgo moderado? |
En este estudio, tras cinco años de tratamiento, los pacientes con riesgo moderado de enfermedad cardíaca que tomaron aspirina en dosis bajas no mostraron una disminución en los eventos coronarios y la mortalidad por todas las causas y tuvieron algunas más, aunque en su mayoría leves, hemorragias gastrointestinales. El uso de la aspirina para la prevención primaria de la ECV no es una propuesta de talla única y puede ser menos beneficiosa de lo que se pensaba anteriormente.
Gaziano JM. Use of aspirin to reduce risk of initial vascular events in patients at moderate risk of cardiovascular disease (ARRIVE). Lancet 2018; 392: pp. 1036-1046 |
| ¿Hay intervenciones específicas que sean efectivas para reducir el riesgo de caídas en adultos mayores? | El ejercicio solo, el ejercicio con evaluación y tratamiento de la visión, el ejercicio combinado con evaluación y tratamiento de la visión, y con evaluación o modificación del entorno, así como las estrategias de mejora de la calidad a nivel clínico combinadas con la evaluación y tratamiento multifactorial son intervenciones eficaces para reducir el riesgo de caídas perjudiciales adultos mayores.
Tricco AC. Comparisons of interventions for preventing falls in older adults. JAMA 2017; 318: 1687-1699 |
Guías de Práctica Clínica
| ACP: Type 2 diabetes mellitus | Se trata de alcanzar un nivel de A1C de 7% a 8% para la mayoría de los adultos con diabetes tipo 2, con la advertencia de que el paciente debe ser quien tome la decisión. Hay una recomendación débil para suspender el tratamiento en pacientes con un nivel de A1C de menos del 6,5%. Finalmente, la ACP sugiere olvidar las metas de A1C y en su lugar tratar de minimizar los síntomas en pacientes que tienen 80 años o más o que tienen una esperanza de vida de menos de 10 años. |
| ACC/AHA: Hypertension | Las pautas de ACC / AHA recomiendan un objetivo de tensión arterial de 130/80 mm Hg para la mayoría de los pacientes con hipertensión arterial. Dada la falta de evidencia de apoyo para este objetivo, la ACP y la Academia Americana de Médicos de Familia continúan recomendando objetivos de 140/90 mm Hg para la mayoría de los adultos y 150/90 mm Hg para adultos de 60 años o más. |
| USPSTF: Prostate cancer screening | Aconseje a los hombres de 55 a 69 años de edad de los daños potenciales y los beneficios de los exámenes de cribado utilizando pruebas de antígeno prostático específico. No lo realice en hombres de 70 años o mayores. |
| USPSTF: Osteoporosis screening | Examine a las mujeres de 65 años o más y a las mujeres más jóvenes con mayor riesgo de osteoporosis utilizando la medición de densidad ósea con densitometria La evidencia es actualmente insuficiente para hacer una recomendación con respecto a la detección en hombres. |
| USPSTF: Skin cancer screening | Aconseje a adultos jóvenes, adolescentes, niños y padres de niños pequeños acerca de minimizar la exposición a la radiación ultravioleta para personas de seis meses a 24 años de edad con tipos de piel normales, y considere asesorar en pacientes mayores de 24 años según la evaluación de riesgos. |
Los 20 mejores estudios de investigación de 2018 para médicos de atención primaria (1)
Resumen de Top 20 Research Studies of 2018 for Primary Care Physician, publicado en American Family Physician Mayo 2019
 Anualmente, un grupo de expertos en medicina basada en evidencia revisa sistemáticamente más de 110 revistas de investigación en inglés para identificar las evidencias que puedan cambiar la práctica de atención primaria. De los más de 20,000 estudios de investigación publicados en 2018 en las revistas revisadas, 255 cumplieron con los criterios de validez, relevancia y cambio en la práctica. El objetivo de este proceso es identificar los POEM (por las siglas en inglés: patient-oriented evidence that matters, evidencia orientada al paciente que importa). Un POEM debe dar resultados orientados al paciente, como la mejora de síntomas, morbilidad o mortalidad; estar libre de sesgos metodológicos importantes; y recomendar un cambio en la práctica para una gran parte de los médicos.
Anualmente, un grupo de expertos en medicina basada en evidencia revisa sistemáticamente más de 110 revistas de investigación en inglés para identificar las evidencias que puedan cambiar la práctica de atención primaria. De los más de 20,000 estudios de investigación publicados en 2018 en las revistas revisadas, 255 cumplieron con los criterios de validez, relevancia y cambio en la práctica. El objetivo de este proceso es identificar los POEM (por las siglas en inglés: patient-oriented evidence that matters, evidencia orientada al paciente que importa). Un POEM debe dar resultados orientados al paciente, como la mejora de síntomas, morbilidad o mortalidad; estar libre de sesgos metodológicos importantes; y recomendar un cambio en la práctica para una gran parte de los médicos.
La Asociación Médica Canadiense (CMA) proporciona una suscripción a los POEM para todos sus miembros, que tienen la opción de recibir el POEM diario por correo electrónico. Cuando los miembros leen el POEM, pueden calificarlo con una herramienta validada llamada Método de evaluación de la información. Esta herramienta aborda los dominios de relevancia clínica, impacto cognitivo, uso en la práctica y beneficios de salud esperados si ese POEM se aplica en la atención al paciente. Cada POEM fue calificado por un promedio de 1,574 médicos y en la siguiente lista se relacionan los 20 POEMs ordenados por temas, mejor valorados por estos médicos:
Se presentan con un resumen de la pregunta clínica a al que responden, la respuesta final y una breve discusión.
Hipertensión
| 1.¿Cuál es un mejor predictor de mortalidad: la medición de la presión arterial ambulatoria o en la consulta? | Este estudio respalda las pautas que recomiendan que las decisiones de tratamiento se basen en el monitoreo ambulatorio de la presión arterial en lugar de en los resultados de la presión arterial en el consultorio. La diferencia entre las dos mediciones en esta cohorte fue de 19/11 mm Hg, que es suficiente para cambiar la decisión de prescribir un medicamento o agregar un segundo o tercer medicamento.
Banegas JR. Relationship between clinic and ambulatory blood-pressure measurements and mortality. N Engl J Med 2018; 378: 1509-1520 |
|
2. ¿Es confiable una única medida de presión arterial en la consulta evaluar la hipertensión? |
No confíe en una sola medición de la presión arterial. La primera lectura de la presión arterial tomada durante una visita al consultorio será sustancialmente diferente a las lecturas subsiguientes en casi la mitad de los pacientes típicos y, si se confía en ellos, dará lugar a que uno de cada ocho pacientes sea etiquetado falsamente como hipertenso.
Burkard T. Reliability of single office blood pressure measurements. Heart 2018; 104: 1173-1179 |
| 3. En pacientes con presión arterial alta, ¿una segunda lectura muestra resultados más bajos? | Si no comprueba la presión arterial alta, debería hacerlo. De hecho, se debería configurar la historia clínica electrónica para que lo solicite. En este gran estudio, cuando se les recordó, los médicos que volvieran a controlar la presión arterial elevada, el 83% de las veces se encontraba una caída media en la presión arterial de 8 mm Hg durante la misma visita. Esa caída es equivalente a una reducción típica de la presión arterial con tratamiento farmacológico a lo largo del tiempo y dio lugar a que un tercio menos de pacientes fueran etiquetados como hipertensos en esa visita.
Einstadter D. Association of repeated measurements with blood pressure control in primary care. JAMA Intern Med 2018; 178: 858-860 |
| 4. ¿A qué nivel de presión arterial sistólica debemos comenzar el tratamiento para obtener el mayor beneficio? | Comenzar el tratamiento antihipertensivo cuando la presión arterial sistólica es superior a 140 mm Hg, retrasa la muerte y previene eventos cardiovasculares importantes en algunas personas sin una enfermedad cardíaca preexistente; en pacientes con enfermedad cardíaca existente, previene otros eventos, pero no prolonga la vida. Estos resultados pueden parecer estar en conflicto con los de SPRINT, que encontraron beneficios al bajar la presión arterial sistólica a menos de 120 mm Hg. Sin embargo, los investigadores de SPRINT midieron la presión sanguínea utilizando dispositivos automatizados, que dan lecturas de 10 a 20 mm Hg más bajas que las mediciones típicas en consultas. Por lo tanto, es probable que el objetivo de menos de 120 mm Hg en el estudio SPRINT sea muy similar al objetivo de menos de 140 mm Hg en este estudio.
Brunström M. Association of blood pressure lowering with mortality and cardiovascular disease across blood pressure levels: a systematic review and meta-analysis. JAMA Intern Med 2018; 178: 28-36 |
| ¿Se asocia con mejores resultados en pacientes ancianos que toman medicamentos antihipertensivos La presión arterial sistólica baja? | En este pequeño estudio de cohorte de pacientes mayores de 85 años, la presión arterial sistólica más baja durante el tratamiento con medicamentos antihipertensivos se asocia con mayores tasas de mortalidad y mayor deterioro cognitivo.
Streit S. Lower blood pressure during antihypertensive treatment is associated with higher all-cause mortality and accelerated cognitive decline in the oldest-old-data from the Leiden 85-plus Study. Age Ageing 2018; 47: 545-550 |
10 cosas que he aprendido sobre la aspirina en el congreso europeo de cardiología
por John M. Mandrola, MD publicado en Medscape Family Medicine traducción al español
Cuando los investigadores hacen una pregunta importante, asignan al azar a las personas a un ensayo controlado con placebo y recopilan e informan los resultados, la sociedad gana, independientemente de los hallazgos. Uno de los problemas centrales de la ciencia clínica es que los estudios ‘positivos’ obtienen más elogios que los estudios neutrales. Esto es una tontería porque saber lo que no funciona es tan vital como saber lo que funciona. Ahora hablemos de aspirina (AAS) para prevenir eventos cardíacos en personas sin enfermedad cardíaca.
Dos ensayos importantes presentados en el Congreso de la Sociedad Europea de Cardiología (ESC) 2018 informan sobre este asunto. Dado que millones de personas toman AAS con la esperanza de mejorar la salud, esta es una gran noticia.
Los ensayos son:
- Effects of Aspirin for Primary Prevention in Persons with Diabetes Mellitus.The ASCEND Study.
- Use of aspirin to reduce risk of initial vascular events in patients at moderate risk of cardiovascular disease (ARRIVE): a randomised, double-blind, placebo-controlled trial
En ASCEND, más de 15,000 pacientes de mediana edad con diabetes pero sin enfermedad cardíaca evidente se aleatorizaron a recibir 100 mg de AAS o placebo..
En ARRIVE, más de 12,500 adultos con (supuesto) riesgo moderado pero sin enfermedad cardíaca evidente se aleatorizaron a 100 mg de AAS o placebo.
Ambos estudios usaron variables de resultados compuestas sobre eventos cardiacos importantes variables de seguridad sobre sangrado.Hablé con los investigadores principales (PI), Jane Armitage de la Universidad de Oxford, Reino Unido (ASCEND) y J. Michael Gaziano (ARRIVE) del Hospital Brigham and Women’s, Boston, Massachusetts.
Diez cosas que aprendí sobre la aspirina en ESC
1. Ha habido montones de estudios de AAS. ¿Por qué hacer más?
Ambos investigadores explicaron que existe un déficit de conocimiento para el uso de AAS en pacientes con riesgo moderado. Numerosos estudios han confirmado el beneficio de AAS después de un evento cardíaco o una intervención de prevención secundaria. Pero menos estudios han abordado la prevención primaria, y los que lo hicieron habian incluido pacientes con un riesgo súper bajo. ASCEND y ARRIVE tienen como objetivo abordar el papel de AAS para la prevención primaria en pacientes con mayor riesgo cardíaco. Esta es una pregunta vital porque cada vez más pacientes viven con factores de riesgo y riesgo moderado.
2. Los resultados más importantes fueron neutros.
En ARRIVE, el análisis por intención de tratar no mostró reducción de eventos con AAS. En ASCEND, los autores llegaron a una conclusión de ‘beneficio no neto’ para AAS ya que la reducción de los eventos cardíacos (alrededor del 1,1%) fue contrarrestada por eventos hemorrágicos (0,9%).
3. Ambos ensayos confirmaron el efecto biológico de AAS en la reducción de eventos cardíacos
En ASCEND, durante un promedio de 7.4 años de seguimiento, AAS redujo el punto final primario en un 12% en términos relativos y en un 1,1% en términos absolutos. Estos hallazgos tuvieron significación estadística. El ensayo ARRIVE, fue más complejo. Durante un promedio de 5 años de seguimiento, en el análisis por intención de tratar, AAS no redujo los eventos. Gaziano me dijo que debido a la naturaleza pragmática de ARRIVE, había muchos drop-ins (controles que comenzaron a tomar AAS) y abandonos (pacientes con brazo activo que dejaron de tomar AAS).
Cuando se analizaron según quién tomaba realmente AAS, también conocido como el análisis por protocolo, las tAASs de IM se redujeron significativamente, y la reducción relativa del 19% en el punto final primario compuesto casi alcanzó significación estadística (p = 0,07).
4. Ambos ensayos confirmaron el efecto biológico de AAS sobre el sangrado.
En ASCEND, AAS aumentó la tasa de hemorragia mayor en un 29% en términos relativos y en un 0.9% en términos absolutos. La mayoría del sangrado provenía del tracto gastrointestinal (GI). En ARRIVE, AAS duplicó la tasa de hemorragia digestiva en términos relativos, pero solo en 0.5% en términos absolutos.
5. AAS no influyó en eventos graves
En ambos ensayos, AAS no tuvo ningún efecto sobre la mortalidad general ni aumentó la hemorragia mortal.
6. Las tasas de eventos cardíacos en ARRIVE, fueron más bajas de lo esperado.
En ARRIVE, la tasa observada de eventos cardíacos fue solo un tercio de lo esperado (550 frente a 1488 eventos). Aunque los autores trataron de inscribir pacientes de mayor riesgo, incluyendo sólo aquellos con múltiples factores de riesgo, la cohorte terminó siendo un grupo de bajo riesgo.
7. Las calculadoras de riesgo sobrestiman las tasas de eventos en las sociedades occidentales.
Como se ha apuntado ante el estudio ARRIVE, tenía como objetivo reclutar a una cohorte con riesgo moderado, y las calculadoras de riesgo aplicadas a las personas que ingresaron en el mismo establecieron su riesgo cardiovascular en 17,3% a 10 años, aproximadamente. No obstante, la media observada de frecuencia de eventos a 10 años fue inferior a 9%.
Tanto Gaziano como Armitage me dijeron que las tendencias seculares y el mayor uso de terapias preventivas están disminuyendo las tasas de eventos cardíacos. Las tendencias seculares, significa que los esfuerzos de la sociedad, como la reducción de las tasas de tabaquismo y la eliminación de las grasas trans del suministro de alimentos, han conducido a un entorno más sano para el corazón. Además, un mayor uso de terapias preventivas -estatinas y medicamentos antihipertensivos, por ejemplo- también ha contribuido a tasas más bajas de enfermedad cardíaca. Estos avances aumentan la dificultad de ejecutar ensayos para la prevención primaria, pero son decididamente buenas noticias para los pacientes. Gaziano hizo la distinción de que las calculadoras que usan factores de riesgo típicos pueden ser más precisas en sociedades con tasas crecientes de enfermedades cardíacas, como China.
8. La diabetes es en la actualidad una enfermedad diferente.
Armitage me dijo que en el pasado, el gran temor a la diabetes eran las complicaciones cardiovasculares Pero en ASCEND, muchas muertes se debieron más a causas no vasculares (61% frente a 39%).
Esto también es una buena noticia, y es probable que se deba a las tendencias sociales y a una mejor gestión de los factores de riesgo
9. No se observaron efectos basados en el peso de AAS.
Un reciente análisis post hoc de ensayos de prevención primaria AAS mostró que las dosis bajas de aspirina (75 a 100 mg) fueron efectivas sólo en pacientes que pesaban menos de 70 kg y no tenían beneficio en el 80% de los hombres y casi el 50% de todas las mujeres que pesan 70 kg o más (alrededor de 154 lbs).
Ni ASCEND ni ARRIVE encontraron ningún efecto de tratamiento heterogéneo basado en el peso
Gaziano notó que casi el 80% de los participantes de ARRIVE tenían un índice de masa corporal mayor de 25 kg / m2. Dijo que planean análisis adicionales basados en el peso. En ASCEND, la tendencia en realidad fue en la dirección opuesta: AAS produjo una menor tasa de eventos en los individuos con peso superior a los 70 kg. Armitage advirtió que debemos ser ‘muy cautelosos’ en la interpretación de los estudios post hoc
10. AAS no tuvo efectos en la prevención del cáncer.
En la sección de discusión de ASCEND, los autores citaron múltiples metanálisis de bajas dosis de AAS que sugieren una posible reducción en el cáncer GI con el uso a largo plazo. El Grupo de Trabajo de Servicios Preventivos de EE. UU, concluye en sus recomendaciones que con certeza moderada que el beneficio neto del uso de aspirina para disminuir la incidencia de cáncer colorrectal en adultos de 50 a 59 años es moderado. El ensayo ASCEND no encontró diferencias en la tasa de cáncer GI. Gaziano me dijo que no vieron ninguna señal de prevención de cáncer en ARRIVE Ambos investigadores advirtieron que si AAS previene el cáncer, los efectos aparecen después de 10 años de uso, que es el seguimiento promedio más largo que el cualquiera de los estudios.
Conclusión
Cuando le pregunté a Armitage qué recomendaría a un paciente de mediana edad con diabetes, ella respondió que, en lugar de tomar AAS, sería mejor trabajar duro para modificar los factores de riesgo. Gaziano se hizo eco del mensaje de su párrafo final y dijo que el uso de AAS sigue siendo una decisión que debería implicar una discusión entre un médico y un paciente. Su sensación era que evitar un evento cardíaco valía el riesgo de tener un sangrado gastrointestinal.
Por ahora, estoy más cerca de la visión de Armitage: una mirada atenta del uso de AAS en pacientes con estos perfiles de riesgo muestra poco beneficio y poco daño. Debido a que las personas no tienen reservas infinitas de esfuerzo, parece más sabio enfatizar asuntos más importantes, como mantener un peso ideal, buscar la condición física, tomar medicamentos para la presión arterial y no fumar
El ocaso de los gigantes
Hace dos semanas falleció Julian Tudor Hart médico general británico, un apasionado defensor del Servicio Nacional de Salud del Reino Unido (en inglés National Health Service – NHS) y del socialismo. Su aportación más conocida en medicina fue la ley de cuidados inversos que formulo en un articulo publicado en la revista Lancet en 1971, y cuyo resumen dice así:
La disponibilidad de una buena atención médica tiende a variar de forma inversa a la necesidad de esta en la población atendida. Esta ley de cuidados inversos se da de forma más plena donde la atención médica está más expuesta a las fuerzas del mercado, y menos cuando dicha exposición se reduce. La distribución de la atención médica en el mercado es una forma social primitiva e históricamente desactualizada, y cualquier retorno a ella exageraría aún más la mala distribución de los recursos médicos.
Esta ley y su autor ha tenido un especial impacto en la atención primaria española y en el desarrollo de la especialidad de medicina de familia.  Basta pasearse por internet para encontrar múltiples referencias en blogs, más, campañas, videos, actualizaciones, artículos de prensa general y especializada escritos por médicos de familia españoles.
Basta pasearse por internet para encontrar múltiples referencias en blogs, más, campañas, videos, actualizaciones, artículos de prensa general y especializada escritos por médicos de familia españoles.
Siguiendo este paseo y por los comentarios de algunos colegas, hemos conocido qué Tudor Hart estuvo varias veces en España cuando fue invitado a unas poco convencionales jornadas de atención primaria ajenas a los circuitos tradicionales y extrañas en cuanto al lugar de celebración (Vitigudino) y organizadores del evento (médicos de familia rurales). También de cuando dos jóvenes, pero brillantes médicos de familia fueron en peregrinación a visitarle a su casa, o la sorpresa de médicos especialistas y tecnólogos cuando les es rebelado el contenido de la ley de cuidados inversos.
Tomada del blog
Tudor Hart cultivo otros aspectos de la medicina y fue conocido tambien por sus estudios sobre la hipertensión donde mostro que registros del alta calidad, el trabajo en equipo y la auditoría son las claves para la mejora de la salud, además y según la Wikipedia fue el primer médico en medir de manera rutinaria la presión arterial de cada paciente.
Precisamente con la hipertensión tiene relación una anécdota poco conocida, pero que me hizo mucha gracia mientras leía el libro Epidemiologia Clínica de Sacket y colaboradores cuya primera edición se publico en 1985 y fue traducido al español en 1989.
En 1974 Sacket público un artículo de opinión sobre el cribado de la hipertensión, el cual fue respondido rápidamente con sendas cartas al director por parte de dos médicos generales ingleses, donde se calificaba a Sacket con epítetos no muy cariñosos.  Años después cuando se publicó la primera edición de Clinical Epidemiology: A Basic Science for Clinical Medicine, y dentro del apartado ¿ por qué leemos revistas médicas? Se incluyo una razón – en concreto la ultima- que decía:
Años después cuando se publicó la primera edición de Clinical Epidemiology: A Basic Science for Clinical Medicine, y dentro del apartado ¿ por qué leemos revistas médicas? Se incluyo una razón – en concreto la ultima- que decía:
Finalmente nosotros leemos algunas revistas clínicas (especialmente las de Gran Bretaña) con el fin de ser excitados por las cartas al editor. A pesar de ser considerados unos “pelmazos” en las cartas al editor del Lancet, por lo menos uno de nosotros está convencido de que el médico general británico ofendido, no tiene parangón en la expresión de la indignación.
Ese médico era Julian Tudor Hart
A propósito de Mónica (Regarding Mónica) 1/∞
Hace prácticamente 18 años mandaba este correo a una lista de distribución:

era el producto final intermedio de una iniciativa y «revuelta» que un medico general noruego inicio en la lista de distribución de la WONCA contra la Guia de Hipertensión de la OMS, como se explica en esta captura de pantalla

se iniciaba así, como puse de relieve en mi mensaje, una nueva revolución de la mano de Internet gracias a la «jurásica» herramienta del correo electrónico y las listas de distribución. No solo en la forma de comunicar información, sino tambien en los equilibrios de poder en los que se basaba la detección de la información y sus canales de difusión, decía:.
No hay duda que estamos ante un instrumento, que puede revolucionar la comunicación de la información medica, donde no solo seamos sujetos pasivos susceptibles de manipulación por parte de cualquier estamento de poder
El mismo colega lo había intentado con otras guía similares pero su reclamación quedo  sepultada en los inútiles mecanismos tradicionales de las Cartas al director.
sepultada en los inútiles mecanismos tradicionales de las Cartas al director.
Sin embargo con la revuelta iniciada en Internet tuvo mucho mas exito, la carta a la WHO Director General de entonces, Gro Harlem Brundtland fue contestada y aunque la repuesta fue algo tibia, la propia organización rectificaba cuatro años más tarde la guía (fue esta actualización la ultima que hizo sobre HTA) reconociendo que:
«En cuanto a las preocupaciones acerca de las directrices de 1999, destaca la gran defensa de estas por una disminución más intensa de la presión arterial con la necesidad consiguiente de más medicamentos y que esta postura pudieran estar influida por el apoyo financiero al comité de estas guías por parte de los compañías farmacéuticas productoras de estos fármacos.»
Muchos médicos de familia y otras especialidades alrededor del mundo (un numero importante de españoles) sin saberlo fueron protagonistas de un pequeño pero novedoso hito en la generación, difusión y sobre todo discusión en la información medica.
Un simple medico general de un pequeño país arropado por colegas a los que no conocía, pero que compartían con el los postulados de una nueva corriente de lectura critica de la literatura científica, obligaba a la mayor organización sanitaria mundial, sus petulantes expertos, y a sus patrocinadores a rectificar sus afirmaciones basadas en interesadas observaciones (y no en la evidencia).
Comenzaba un nueva época, en palabras de Sergio Minue, las hormigas tenían (ya) altavoces, pero eso es ya otra historia
Lectura crítica ensayo clínico SPRINT
Conciliación: Patrocinio y su nuevo médico (1)
Caso clínico extraído de Capitulo de libro: Bravo R, Caballero N. Conciliación de la medicación en el paciente polimedicado. En Curso Polimedicación y Salud. Estrategias para el abordaje integral de los pacientes polimedicados. Laboratorio de Prácticas Innovadoras en Polimedicación y Salud. Disponible: http://www.polimedicado.org y aquí
Patrocinio es una paciente viuda de 78 años diagnosticada de HTA, diabetes mellitus e hipercolesterolemia con antecedentes de osteopenia, úlcera duodenal, miastenia ocular, y síndrome vertiginoso de etiología no filiada. Acude regularmente a su centro de salud a recoger los medicamentos que tiene prescritos, pasa control con su enfermera cada dos meses y de vez en cuando visita a su médico de familia por, como dice ella, “achaques de la vejez” que su médico suele solucionar con muchas palabras y algo de paracetamol. También toma a hurtadillas “el orfidal” aunque su médico no se lo quiere recetar, ella va consiguiéndolo porque lo necesita: “sabe usted, desde que se me fue mi Antonio las noches se me hacen muy largas”.
Hasta hace poco vivía de manera autónoma en su domicilio habitual, aunque recibía ayuda ocasional por parte de su familia para las tareas que requerían un esfuerzo más intenso y los desplazamientos.
Una de sus hijas, paciente nuestra, acude con cierta urgencia: hace cuatro días – el viernes anterior- le dieron de alta a su madre del hospital en el que estuvo ingresada por una fractura intracapsular en la cadera derecha que precisó colocación de prótesis parcial e ingreso hospitalario durante casi un mes.
La fractura se produjo por caída accidental al salir del baño y le intervinieron al día siguiente. Aunque “todo fue bien”, ha estado ingresada casi dos semanas por una infección respiratoria y “descompensación de la azúcar y de la tensión”. Tras darle de alta, las hijas decidieron que no podía seguir sola y nuestra paciente decidió ser la primera en traerla a su casa. La hija se encuentra un poco agobiada, no está acostumbrada a ser cuidadora y, sobre todo porque no ve bien a su madre. No sabe que hacer: su madre se marea, está muy desganada y algo desorientada, con diarrea, dolores múltiples, no duerme bien, tiene dificultad para andar y está más torpe para realizar lo que antes hacía sin ningún problema.
A efectos administrativos, Patrocinio es para nosotros una paciente desplazada. No disponemos de más información que la que nos aporta su hija verbalmente, un informe de alta provisional del servicio de traumatología del hospital y una anticuada hoja de medicación de su médico de familia, junto a una serie de “cartones” de las cajas de los medicamentos que toma. Además, por información indirecta suponemos que tiene una úlcera por presión (UPP), y debe tener incontinencia: había solicitado pañales a la enfermera de guardia que la había asistido durante el fin de semana, y ésta lo había anotado en un sucinto informe que dejó en el domicilio.
Para valorar a la paciente y obtener más información decidimos acudir al domicilio de la hija, junto al enfermero que tenía programado ir para curarle la úlcera. Una vez allí, Patrocinio nos refiere que se encuentra muy cansada, sobre todo por las mañanas. Niega padecer importantes dolores localizados, “lo que pasa es que se encuentra mal y le duele todo, además no hace de vientre pero cuando lo hace es diarrea”. Se encuentra también con poco ánimo, algo triste y detectamos una actitud derrotista que creemos reactiva al cambio de situación, con necesidad de ayuda frecuente.
La exploración es normal, salvo por cierta palidez de piel, una TA de 98/50 mmHg en decúbito que disminuye a 86/48 con la bipedestación, sin taquicardia, una glucemia antes de la comida de 50 mg/dL, una UPP en el talón derecho, así como impactación fecal al tacto rectal. Se ha vuelto parcialmente dependiente para las actividades básicas de la vida diaria (come y se viste sola, pero precisa ayuda para el resto) y apenas camina con mucha dificultad asistida con un andador de la cama al baño.
 Indicamos a la hija que saque toda la medicación que se le está administrando, así como la que ya no toma. Comprobamos que la enferma estaba tomado la medicación ordenada en el informe de alta del hospital, más parte de los medicamentos que tomaba antes del ingreso que se encontraban parcialmente recogidos en una lista de su anterior médico de cabecera. Para obtener un listado completo de los medicamentos que toma Patrocinio es preciso realizar una adecuada entrevista clínica terapéutica y recabar información de todas las fuentes disponibles. Registraremos y comprobaremos (con ella y su hija) el tratamiento que realiza actualmente, con el objetivo de aclarar las discrepancias existentes entre las múltiples fuentes:
Indicamos a la hija que saque toda la medicación que se le está administrando, así como la que ya no toma. Comprobamos que la enferma estaba tomado la medicación ordenada en el informe de alta del hospital, más parte de los medicamentos que tomaba antes del ingreso que se encontraban parcialmente recogidos en una lista de su anterior médico de cabecera. Para obtener un listado completo de los medicamentos que toma Patrocinio es preciso realizar una adecuada entrevista clínica terapéutica y recabar información de todas las fuentes disponibles. Registraremos y comprobaremos (con ella y su hija) el tratamiento que realiza actualmente, con el objetivo de aclarar las discrepancias existentes entre las múltiples fuentes:
En el informe del alta hospitalaria por traumatología consta el siguiente tratamiento: digoxina, dos antihipertensivos (enalapril e hidroclorotiazida), insulina NPH 30U/0/8U, un hipolipemiante, bromuro de piridostigmina, heparina de bajo peso molecular a dosis profilácticas de enfermedad tromboembólica, diclofenaco y paracetamol de 1 gramo alternados, hierro y omeprazol. En este primer listado no se indicaba en ningún caso la duración del tratamiento. El informe acababa con recomendación de control genérico por el médico de atención primaria y unas indicaciones vagas sobre nuevas consultas en caso de mala evolución.
Con los medicamentos que nos aporta la hija, vemos que además y desde el alta está tomando “porque ya lo tenía de antes de caerse” otra dosis extra de uno de los anteriores antihipertensivos (enalapril) pero con nombre fantasía, amlodipino 5 mg, metformina, y sobres con calcio y vitamina D. También, como no dormía bien, había tomado lorazepam por la noche que la hija tenía en su botiquín, y un familiar les había facilitado loperamida para “parar la diarrea”. En la lista del médico anterior también figuraba algún que otro fármaco distinto pero la hija no se había atrevido a dárselos hasta consultar con nosotros.
Con todo ello, y tras confrontar toda la información concluimos que:
- Los síntomas del paciente como mareo, la astenia y la desgana de la paciente podían explicarse por varios errores en relación con la medicación:
- Medicación excesiva e incluso duplicada para tratar su HTA, al no contrastar los listados en las transiciones al ingreso y al alta de la paciente.
- Exceso de tratamiento hipoglucemiante en la situación actual.
- Tratamiento con digoxina sin una indicación clara (a la luz de la información disponible a través de paciente y cuidadora, informes…) y sin constatar en la exploración en el momento actual patología alguna que la indicase.
- Efecto secundario de otros fármacos, de nuevo sin indicación clara considerando globalmente a la paciente, como son la simvastatina, el calcio+vitamina D y el diclofenaco.
- Somnolencia diurna secundaria a lorazepam.
- La diarrea, en ausencia de datos de organicidad, ni sugerentes de infección, podría atribuirse a efecto secundario de varios fármacos tomados por la paciente como digoxina, simvastatina, diclofenaco, calcio+ Vitamina D o metformina. Así como a diarrea por rebosamiento tras un cuadro de estreñimiento e impactación fecal por medicamentos.
Con toda la información recabada, elaboramos un listado de medicación actualizado, teniendo cuidado de evitar duplicidades, fármacos no indicados en ese momento y cambios injustificados.
Aconsejamos realizar los siguientes cambios:
- Bajar la dosis de insulina a 26-0-0 y la de enalapril a 10mg/24h.
- Considerar errores de conciliación y por tanto suspender la administración de: omeprazol, diclofenaco, paracetamol 1g, hidroclorotiazida, amlodipino, metformina, simvastatina y digoxina.
- Pautar paracetamol 650mg cada seis u ocho horas sólo si presentase dolor.
- Mantener dosis pautada de lorazepam nocturna hasta reevaluación próxima en que esperábamos que con mayor control de la sintomatología de la paciente (astenia, mareo y dolor) mejorase la situación anímica y la actividad de la misma. Se plantearía ir retirándolo paulatinamente.
- Realizar perfiles glucémicos durante la próxima semana.
- Administrar un enema rectal.
- Aconsejar una dieta para diabéticos variada procurando una ingesta de líquidos adecuada.
En resumen, se ha cambiado la dosis de unos medicamentos, se han suspendido otros y se ha re-utilizado alguno nuevo para situaciones puntuales.
A la semana, en aviso programado, constatamos que Patrocinio se encuentra más animada, los perfiles glucémicos son adecuados pese a la rebaja en la insulinoterapia y las cifras tensionales se han normalizado. El ritmo intestinal es diario tras el enema sin alteración en la consistencia de las heces. Al encontrarse más activa, aconsejamos suspender la heparina, ir disminuyendo paulatinamente el lorazepam nocturno y seguir insistiendo en la deambulación.

