Categoría: Burocracia
La solución de Astérix
Este año en primavera, tuve el placer de participar en las Jornadas: Nuestras profesiones, tiempos espacios para transformar la realidad, organizadas por la asociación «Encuentro y Solidaridad» e invitado por Emma Contreras con la complicidad de Juan2 y Mercedes. Pasamos un dia estupendo en Torremocha del Jarama, bonito e innovador pueblo de la Sierra Norte de Madrid.
Mi charla versaba sobre «La burocracia que todo lo invade» y la enfoque desde el punto de vista de un profesional sanitario que la sufre a diario.
Creo que estuvo bien, al menos yo así lo pase y fue muy grato compartir, charla , comida y parte de la jornada- incluida representación teatral sobre la trata de mujeres- con los componentes de esta asociación, entre los que había algunos colegas.
La primera historia de la presentación se apoya en una película de de Astérix (que no tebeo) donde se narra como Julio César quiere acabar, una vez más, con la irreductible aldea gala que se le resiste desde hace tiempo. En esta ocasión obliga a los galos a elegir a dos representantes que deberán superar 12 pruebas de las que solo los dioses podrían salir victoriosos. Si no las superan, se rendirán; si las superan, Julio César se pondrá en manos de los galos. Las doce pruebas son cada cual más dificil y van desde cruzar el lago de la isla del Placer hasta subir a la montaña y responder el acertijo del venerable anciano de la montaña. La más dificil fue encontrar el Formulario A-38 en la Casa que Enloquece.
Pero Julio César ignoraba que los dos elegidos, Astérix y Obélix, cuentan con la ayuda de su ingenio y… de la poción mágica de Panorámix. En esta prueba nuestros dos héroes deberían entrar en una locura de edificio, formado por varias plantas, donde trabajan burócratas inútiles que redirigen a sus clientes a otros burócratas igualmente inútiles. La poción mágica no servía para esta prueba y los ánimos de los dos galos empezaron a decaer, parece que César se saldría con la suya.
Cuando ya todo parecía perdido Astérix encuentra la solución y logra derrotar a los burócratas usando su propio juego. El pequeño galo empieza a preguntarles sobre un formulario imaginario, el A-39, supuestamente requerido por el nuevo decreto, la «circular B-65», y consigue que los trabajadores caigan víctimas de su propia locura y sumiendo el lugar en un caos. Finalmente, el prefecto les da el formulario A-38 y enloquece del shock, al darse cuenta de su propia e inconsciente locura.
De igual forma en atención primaria podríamos seguir los paso del ingenioso Asterix:
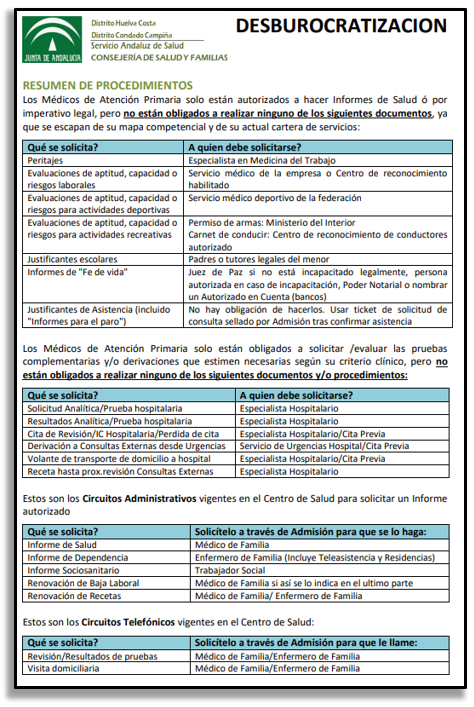
Que nos solicitan la emisión de certificados específicos para la realización de actividades de ocio, descanso, confort, deporte o mejora estética o cosmética, uso de aguas, balnearios o centros residenciales o similares. Se pide un informe con la orden del BOE donde se indique claramente la necesidad de que ese certificado sea emitido por el médico de familia, rubricado debidamente por la autoridad de la institución requirente.
Que la consejería de familia, juventud y asuntos sociales pide una amplio informe para tramitar el grado de discapacidad en una persona que requiere valoración por medios no presenciales o telemáticos. Se le pide el Real Decreto Ley donde se requiere explícitamente, la necesidad de que el médico de familia rellene este informe. También se le pide certificado del grado de discapacidad de sus equipos multiprofesionales que les impide trasladarse al domicilio del paciente.
Que el Banco o el casero pide un certificado de fe de vida a un paciente que no se puede desplazar. Se le pide a la empresa la solicitud por escrito donde se constante además que se van a hacer cargo de los gastos de desplazamiento y/o del acta notarial de presencia.
y así todo. La solución de Asterix
SERMAS mediocre
Hace casi nueve meses escribíamos en Médicos de Familia-Revista de la SOMAMFyC, lo siguiente:
El primer cambio ha sido de consulta física a consulta no presencial. De jugar un papel casi anecdótico en las consultas de medicina de familia y enfermería, la consulta telefónica ha llegado a ocupar el 90 % de la agenda. Gracias a la reciente implantación de la telefonía IP y sus nuevos terminales, esta se ha llevado a cabo de manera mucho más cómoda. No queremos ni pensar lo que hubiera sido, horas de llamadas con viejos terminales que no tuvieran, por ejemplo, altavoz incorporado, o que hubieran sufrido los bloqueos de la red telefónica. La telefonía IP está muy extendida en el mundo empresarial por dos motivos: reducción de costes y mejoras con respecto a la telefonía convencional. Entre estas, se encuentra el teletrabajo, el uso del fijo desde el ordenador o smartphone y otras prestaciones telefónicas. Por desgracia, nuestros directivos, como siempre, no pensaron más allá de la primera ventaja y no se les ocurrió “trabajar” estas prestaciones avanzadas que hubieran supuesto una gran ayuda en la situación de pandemia.
Hablábamos de la telefonía IP de reciente implantación en los centros de salud madrileños, o al menos en muchos de ellos, incluso adjuntábamos la foto de un flamante teléfono IP marca CISCO. Este sistema y estos teléfonos tienen una cantidad impresionante de funciones más allá de la recibir y contestar llamadas. Se pueden verben la guía del usuario de los teléfonos IP 7811, 7821, 7841 y 7861 de Cisco para Cisco Unified Communications Manager 10.0 (SIP).
Por ejemplo:
Marcación previa de un número, Realización de una llamada mediante el altavoz del teléfono, Realización de una llamada mediante el altavoz del teléfono, Liberación de llamadas e inicio de una nueva, Rellamada a un número, Contestación automática de llamadas, Desvío de una llamada, Transferencia de llamadas a otro número, Silenciado del teléfono, Supervisión y grabación de llamadas, Llamadas en espera, Cambio entre llamadas activas y en espera, Puesta en espera de una llamada al contestar una nueva llamada, Respuesta a una notificación de reversión en espera, Espera remota, Aparcamiento de llamada, Administración de llamadas de intercomunicación, Directorio corporativo, Directorio personal, Cisco WebDialer (permite realizar llamadas desde teléfonos IP de Cisco a contactos del directorio seleccionando elementos de un navegador web), función Recientes, buzón de voz, Conferencia (permite hablar simultáneamente con varias personas), Conferencias Meet Me, Marcación rápida, Precedencia multinivel y preferencia, No molestar, Mobile Connect (permite utilizar el teléfono móvil para administrar las llamadas asociadas al número de teléfono de escritorio), Grupos de salto (se usan para compartir la carga de llamadas en aquellas organizaciones que reciben un gran número de llamadas entrantes), Mobile and Remote Access (le permite conectarse de forma fácil y segura con su red corporativa cuando trabaje fuera de la oficina (modo externo).
Pues bien todas estas funciones, muchas de gran potencial, no se utilizan en los centros de salud por…………….que nadie de los responsables se ha ocupado de implementarlas y enseñarlas a los profesionales.
Es como si nos hubieran instalado un ordenador con un solo programa sin posibilidad de instalar otro. Funciones como llamada en espera, desvío de llamadas, WebDialer o listines y directorios hubieran sido de mucha utilidad durante la pandemia, haciendo más eficaz y cómodo el trabajo de los profesionales.
Una vez más, la empresa demuestra su poca inteligencia y habilidad para llevar a cabo la misión que tiene encomendada.
Dedicado a los aguerridos chicos de El Greco que con constancia y paciencia lograron tener la llamada en espera.
| Centro de Salud El Greco |
La función de llamada en espera permite la comunicación interna por teléfono, como antes los interfonos, aunque el aparato esté ocupado en una llamada externa a un paciente o a otra extensión del propio centro. De esta forma, nunca estamos comunicando para nuestros compañeros y siempre daremos señal acústica de disponibilidad.
Funciona de la siguiente manera:
1.Si estamos utilizando el teléfono y nos llaman desde otra extensión de nuestro centro, sonará indicándonoslo un ruidito y se encenderá una luz naranja parpadeante en uno de los botones que hay a la izquierda del display del teléfono. También se nos mostrará en la pantalla el origen de la llamada entrante.
2.Si queremos dar entrada a la llamada interna, debemos advertir a la persona con quien estábamos hablando de que no cuelgue y pulsar el botón de la luz naranja intermitente, dando así paso a quien nos llama desde nuestro propio centro. El primer comunicante oirá, entre tanto, música de espera (fea).
3.Cuando finalicemos la conversación, bastará con pulsar de nuevo el botón, con la luz (ahora verde) intermitente, para volver a la llamada interrumpida que habíamos dejado en espera.
Es que no me aprenden
Goldratt autor de La Meta donde inicia la teoría de las restricciones y gurú del management cuenta en uno de los libros que siguieron a la Meta, lo siguiente:
En Israel se cuenta una historia que no puedo confirmar como cierta, aunque no me sorprendería que lo fuera. Hace años, los listados eran la única forma práctica de sacar la información de un ordenador. En aquella época, la descentralización de los sistemas informáticos era sólo un sueño, y se enviaban muchas copias de los listados desde el sitio central hasta muchos puntos del ejército. El departamento central de ordenadores del ejército israelí estaba considerando, como posible respuesta a sus oraciones, la entonces, nueva tecnología de una gigantesca impresora láser.
Un capitán de ese departamento, probablemente muy arrogante y algo irresponsable, sin esperar decidió atacar el problema de una forma un tanto original.
Sin pedir aprobación alguna, ordenó que se dejara de imprimir y enviar todo listado que tuviera más de cien páginas.
La leyenda cuenta que sólo se recibió una queja desde los puntos de recepción. El que protestaba era un individuo cuyo trabajo consistía en archivar ordenadamente los listados.
Eliyahu M. Goldratt. El síndrome del Pajar, cómo extraer información del océano de datos,
En la atención primaria española ha pasado algo parecido, nuestro capitán COVID ha permitidos que muchas obligaciones «absolutas e innegociables» se demorasen o se suprimieran durante un tiempo.
Así, nuestros ojos han visto cosas que vosotros no creeríais:
Altas y bajas sin estar presente el paciente, partes de confirmación que no se entregaban en papel, triaje por enfermeras, recetas electrónicas que se renuevan automáticamente o que no necesitaban ninguna orden, visados sin visar, negativas a certificar, recetas electromanuales de ISFAS y MUFACE, in-justificantes, resolución de problemas por teléfono, salas de espera apenas pobladas etc.
Y no ha pasado nada.
Nada, nada.
Nadie ha protestado, bueno se han descritos casos de deditos burocráticos-entristecidos por no poder realizar su labor, de médicos con síndrome de Estocolmo que echaban de menos abarrotadas consultas, de melancólicos de la charleta irreflexiva y mecánica, que no podían hacerlo por teléfono.
Con todo lo peor ha sido que con el anuncio de cada (buena) medida, siempre se añadía una frase similar: Está previsto que, cuando la situación epidemiológica lo permita, esta renovación dejara de tener efecto. A partir de este momento, se deberá retomar el proceso habitual.
Veis como son unos majaderos, no han aprendido nada
La eterna banda del capitan PDF
Como contaba Alberto Knapp, cada vez que surge una nueva tecnología, esta intenta imitar en su funcionamiento y proceso a la tecnología de la que es heredera. Con el tiempo esta limitación desaparece y la nueva tecnología alcanza funcionalidades que nos es que hagan mejor y más rápido las tareas de la anterior, sino que realizan nuevas funciones, de una nueva manera. Es la razón por la que los primeros automóviles dejaron de parecerse a los coches de caballos, el cine dejó de poner una cámara delante de una caja de teatro o existió el Telefon Hírmondó.
Al principio se piensa y se usa esta nueva tecnología en términos de la tecnología anterior.
Como ya comentamos desde hace años la excesiva utilización del formato PDF para la transmisión de información ejemplo de este uso naif de las nuevas tecnologías. Para lo que provienen de la cultura impresa este formato tiene atractivos indudables a saber: es ideal para la impresión de documentos, toda la información textual, gráfica y de otro tipo viene empaquetada y maquetada de una forma atractiva que rememora el documento en papel y consigue eso del WYSIWYG que en los primeros tiempos de la ofimática e internet era tan difícil de conseguir. Solo cuando el PDF se imprime es útil, es ese momento cuando brilla, ya que al fin y al cabo es una representación de los originales, a los que tanto estamos acostumbrados.
El PDF es ideal para una cosa y sólo una cosa: la impresión de documentos.
Pera ante esta efímera ventaja la utilización del PDF tiene muchos inconvenientes que se resumen muy bien en esta entrada de la página de Nielsen PDF: Still Unfit for Human Consumption, 20 Years Later
La aparente ventaja se vuelve tarde o temprano en contra nuestra, si consideramos Internet como un almacén de PDFs nunca podremos entenderla, ni aprovechar los sucesivos avances que se han producido. Si vehiculizamos la información en documentos PDF, si nuestras ansias de información se ven satisfechas con ese remedo de fotocopia digital que es el PDF, nunca podremos visualizar un mundo donde los datos fluyen en un espacio de información navegable, no se podrán alimentar las aplicaciones híbridas. Tampoco se podrá transformar la información, no conseguirá ser interactiva, no se podrá utilizar desde mil sitios y de mis maneras con diferentes objetivos y sobre todo de manera eficaz y barata.
Después de tantos años nunca pensamos que la administración española sanitaria siguiera anclada en esta época “preindustrial” de la autopista de la información. Pero si, siguen, así es como se puede ver en la página que el Ministerio de Sanidad dedica a la pandemia por COVID -19, plagada de PDFs para que los profesionales sanitarios estén informados. Es un campo de PDFs con el añadido moderno de una mecánica locutada del contenido.

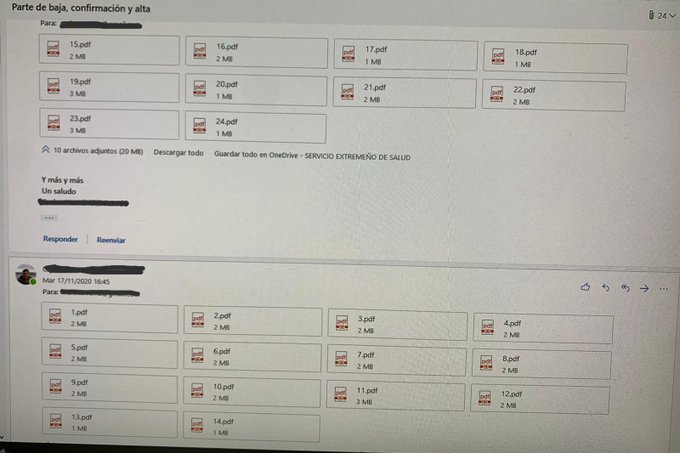
Otro ejemplo especialmente sangrante para nosotros es lo que entienden los directivos sanitario extremeños por telemedicina: enviar los PDFs de los partes de incapacidad laboral por correo electrónico
Uso de la tecnología durante la crisis COVID-19
Articulo publicado por por Rafael Bravo en Médicos de Familia. Revista de la SOMAMFyC Especial Resetea Primaria; Mayo 2020.
Los profesionales sanitarios nos hemos enfrentado no sólo a una nueva enfermedad sino también a una nueva forma de trabajar e interactuar con los pacientes. Las nuevas y viejas tecnologías han ayudado, pero podría haberlo hecho más si hubiéramos contado con una organización sanitaria ágil y moderna
Bravo Toledo R. Situación del uso de la tecnología durante la crisis. Médicos de Familia. Revista de la SOMAMFyC. 2020; 22: 42
 La trágica pandemia de COVID-19 de principios de 2020 ha ocasionado grandes cambios organizativos y de gestión en los centros de salud madrileños. La estructura jerárquica piramidal, en la que se organizaba la gestión de la atención primaria, cayó a las primeras de cambio como un castillo de naipes. Los centros y su personal se encontraron huérfanos y carentes de directrices sobre lo que hacer, en una estructura dominada por la burocracia. A la vez, se dio el caldo de cultivo ideal para que se cumpliera esa máxima de que las crisis son también una magnífica oportunidad para el cambio y la innovación. Un cambio organizativo, a la fuerza acelerado, que se ha realizado con tecnologías nuevas y viejas, pero en el que también se han echado de menos otras herramientas útiles
La trágica pandemia de COVID-19 de principios de 2020 ha ocasionado grandes cambios organizativos y de gestión en los centros de salud madrileños. La estructura jerárquica piramidal, en la que se organizaba la gestión de la atención primaria, cayó a las primeras de cambio como un castillo de naipes. Los centros y su personal se encontraron huérfanos y carentes de directrices sobre lo que hacer, en una estructura dominada por la burocracia. A la vez, se dio el caldo de cultivo ideal para que se cumpliera esa máxima de que las crisis son también una magnífica oportunidad para el cambio y la innovación. Un cambio organizativo, a la fuerza acelerado, que se ha realizado con tecnologías nuevas y viejas, pero en el que también se han echado de menos otras herramientas útiles
El primer cambio ha sido de consulta física a consulta no presencial. De jugar un papel casi anecdótico en las consultas de medicina de familia y enfermería, la consulta telefónica ha llegado a ocupar el 90 % de la agenda. Gracias a la reciente implantación de la telefonía IP y sus nuevos terminales, esta se ha llevado a cabo de manera mucho más cómoda. No queremos ni pensar lo que hubiera sido, horas de llamadas con viejos terminales que no tuvieran, por ejemplo, altavoz incorporado, o que hubieran sufrido los bloqueos de la red telefónica. La telefonía IP está muy extendida en el mundo empresarial por dos motivos: reducción de costes y mejoras con respecto a la telefonía convencional. Entre estas, se encuentra el teletrabajo, el uso del fijo desde el ordenador o smartphone y otras prestaciones telefónicas. Por desgracia, nuestros directivos, como siempre, no pensaron más allá de la primera ventaja y no se les ocurrió “trabajar” estas prestaciones avanzadas que hubieran supuesto una gran ayuda en la situación de pandemia.
Aunque el teléfono es una tecnología adecuada para la mayoría de las consultas relacionadas con COVID-19, en otros casos una video-consulta puede recabar información visual adicional valiosa, como por ejemplo en la disnea, síntoma que ha marcado el diagnóstico y pronóstico en el manejo ambulatorio de la COVID-19. La video-consulta se ha mostrado en la literatura médica como un instrumento eficaz y cercano, apropiado para pacientes más enfermos, con comorbilidades asociadas, con circunstancias sociales de riesgo, etc. Esta manera de interactuar necesita pocos requerimientos tecnológicos, pero salvo experiencias aisladas e independientes, no se ha prodigado como sería de desear.
Considerando el marco de la comunicación global con los pacientes, las redes sociales y la web 2.0 podrían haber jugado un papel importante. La organización uniforme implantada con el área única impidió la proliferación autónoma de los centros de salud en estas redes. Como han demostrado las experiencias individuales – no oficiales-, hubiera sido de gran valor disponer de canales de comunicación externa e interna a través de cuentas en Twitter, Facebook, Instagram o en aplicaciones de mensajería tipo WhatsApp como las que se han utilizado profusamente estos días, una implantación previa hubiera permitido tener multitud de seguidores, que habrían multiplicado por cien su difusión.
 La información general sobre COVID-19 se proporcionó por un teléfono dedicado y/o centro de atención telefónica, que enseguida se vio desbordado; además la información que proporcionaba no estaba siempre en sintonía con las posibilidades de los centros de salud. Se echo de menos un punto de información personalizado, pero a la vez ágil o incluso un verificador de síntomas en línea al estilo del NHS. Estas funciones las asumieron los servicios de emergencias sanitarias (SUMA y SAMUR) desconectados orgánica e ideológicamente de los centros de salud y dando un servicio que, si bien ya venían realizando, no estaban preparados para la intensidad y preparación que necesitaba la pandemia
La información general sobre COVID-19 se proporcionó por un teléfono dedicado y/o centro de atención telefónica, que enseguida se vio desbordado; además la información que proporcionaba no estaba siempre en sintonía con las posibilidades de los centros de salud. Se echo de menos un punto de información personalizado, pero a la vez ágil o incluso un verificador de síntomas en línea al estilo del NHS. Estas funciones las asumieron los servicios de emergencias sanitarias (SUMA y SAMUR) desconectados orgánica e ideológicamente de los centros de salud y dando un servicio que, si bien ya venían realizando, no estaban preparados para la intensidad y preparación que necesitaba la pandemia
El autentico «No hacer» en actividades burocráticas
La penosa historia interminable
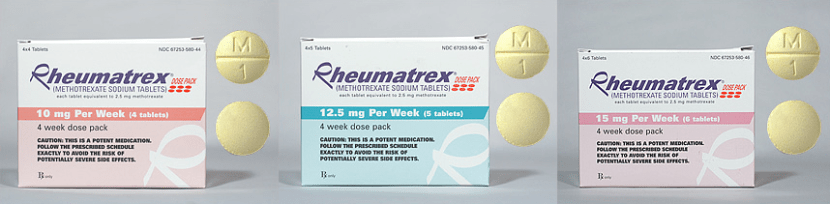
La Agencia Española del Medicamento y Productos Sanitarios (AEMPS) publicó hace unos días una nota informativa donde se indicaba que a pesar de las advertencias establecidas, se siguen produciendo casos de reacciones adversas graves, algunos de ellos mortales, como consecuencia de la administración diaria de metotrexato en lugar de semanal.
Este problema se da porque la dosis y frecuencia de administración varía según la indicación, es diaria para enfermedades oncológicas graves susceptibles de utilización por especialistas del tema en hospitales y semanal para el tratamiento del resto de enfermedades como artritis, psoriasis, síndrome de Reiter y otras que se siguen de forma ambulatoria en especializada y de forma subsidiaria en atención primaria.
En España y en muchos otros países, a lo largo de los años, se han notificado casos de errores en los que el paciente ha recibido una dosis diaria en vez de semanal, con casos graves, incluso muertes. La AEMPS ha informado en diversas ocasiones sobre estos errores y ha actualizado en sucesivas notas informativas (2004, 2011, 2016 y ahora en 2019) advertencias a profesionales sanitarios y pacientes sobre este riesgo a las que ha añadido cambios en las fichas técnicas, prospectos y envases de metotrexato de administración oral.
A pesar de estas medidas, lo errores se han seguido produciendo, se siguen notificando casos de reacciones adversas graves, y muerte, lo que muestra que estas recomendaciones han sido ineficaces e insuficientes. La última nota, aunque avanza en las medidas para evitar las equivocaciones, sigue pecando de timorata y haciendo hincapié en la información a profesionales y pacientes, como si estos fueran los culpables únicos de estos errores.
Como señalamos en su momento en una carta al director en Medicina Clínica:
Para evitar que estos errores de medicación graves se sigan produciendo se necesita ser mucho más agresivo en las disposiciones a tomar. Medidas tomadas ya en otros países como la rotulación del material de acondicionamiento que indique clara e inequívocamente la toma semanal, o la comercialización de diferentes presentaciones farmacéuticas de metotrexato oral que se adecúen a las indicaciones.
La agencia, lo apunta tímidamente como posibilidad: «La AEMPS está valorando otras medidas, concretamente la identificación “semanal” junto al nombre en aquellos medicamentos con metotrexato que únicamente tengan indicaciones con esta pauta de administración”
Pero debería hacerlo ya, y no esperar a una próxima nota donde de nuevo se responsabilice a pacientes, familiares, farmacéuticos y médicos, donde se lave las manos no implementando medidas, que, si bien no solucionen el problema, lo minimicen en mayor grado.
Por último, recordar a los médicos de familia, que en la actual y en recomendaciones previas, tanto el PRAC como la AEMPS aconsejan que el tratamiento sea establecido y supervisado por médicos con experiencia en su manejo y utilización. Por tanto, no se debe recetar el metotrexato que otros especialistas prescriban, ni tampoco validar en el formato de receta electrónica las prescripciones ajenas de este medicamento, so pena de verse desagradablemente involucrados y a veces imputados en caso de errores de medicación.
Resumen Notas sobre el Metotrexato de la AEMPS
Comienza por apoderarte de tu agenda
Intervención en el congreso andaluz SAMFYC: Futuro próximo en Medicina de Familia: ¿un reto imposible? Octubre 2018
Los pies de la atención primaria
En junio de 1812, Napoleón invadió Rusia junto con un ejército de 600,000 hombres; Menos de 100,000 regresaron. Durante su innoble retirada militar, en medio de un terrible invierno, miles de soldados murieron a causa del frío intenso. Sin embargo, a lo largo de la ruta de retirada, en el pequeño pueblo lituano de Vilnious, el análisis forense de los huesos de las tumbas de los soldados reveló un hecho interesante: muchos de los soldados habían sufrido fracturas de estrés del pie. Debido a que el viaje a Rusia sería tan largo, Napoleón y sus oficiales planearon meticulosamente cada aspecto de la fuerza de invasión, incluyendo el detalle del equipo que cada soldado tendría que llevar para cumplir su misión militar. Cada artículo fue considerado vital para el éxito. Sin embargo, esto significaba que cada hombre tenía que llevar más de 33 kilogramos de equipo en sus espaldas. Era demasiado. ¡Literalmente, sus líderes rompieron los pies de sus soldados!
Extracto de: Leadership Lessons from History: A Study Guide Written for Physicians & Other Healthcare Leaders.
De manera similar los dirigentes sanitarios de la atención primaria de España han ido sobrecargando las mochilas de los profesionales hasta hacer la carga insoportable. Este comentario podría estar dedicado a las muchas voces y brazos que se están levantando, por fortuna, a lo largo de la geografía española. Andalucía, Galicia, País Vasco, Cataluña y ahora Madrid comienzan a ser testigos de qué #APsemueve.