Categoría: Historia clínica electrónica
Solucionismo tecnológico inadvertido
Se denomina solucionismo tecnológico a la creencia de que casi todos los grandes problemas de la vida pueden abordarse mediante respuestas basadas en la tecnología. Evgeny Morozov acuñó este concepto en su obra La locura del solucionismo tecnológico (Clave intelectual-Katz, 2015), en la que advierte de los riesgos de considerar la tecnología como respuesta prioritaria a cuestiones esencialmente sociales o políticas.
Esta perspectiva impregna a amplios sectores de la población y, de forma especial, a los responsables de la toma de decisiones políticas, que tienden a suponer —de manera consciente o no— que los problemas se resolverán mediante nuevas herramientas tecnológicas. Esta confianza desplaza a un segundo plano el análisis de las causas sociales, estructurales o complejas de muchos fenómenos, que por su naturaleza no admiten soluciones simples ni exclusivamente técnicas.
Ejemplos paradigmáticos son la carga social de la enfermedad, la pobreza, la desigualdad o la propia muerte, dimensiones humanas y sociales que desbordan cualquier intento de resolución tecnológica, pese a los discursos transhumanistas que prometen superar o aplazar radicalmente los límites biológicos. En la pandemia de COVID‑19, la apuesta por aplicaciones móviles de rastreo de contactos para “solucionar” la transmisión del virus ilustró este enfoque y terminó mostrando importantes limitaciones y un rendimiento muy inferior a lo esperado.
Solucionismo tecnológico inadvertido
Más sugerente aún es la noción de solucionismo tecnológico inadvertido, que aparece al añadir calificativos como inadvertido, descuidado o distraído al concepto original. Este término designa la tendencia a presentar una nueva tecnología —por ejemplo, la inteligencia artificial (IA)— como solución a un problema que en realidad ya está resuelto mediante tecnologías previas, cambios organizativos o mera aplicación del sentido común y de una “mentalidad” innovadora.
En estos casos, la promesa tecnológica no se dirige tanto a un vacío de soluciones como a un déficit de voluntad política, de organización o de implementación de modelos ya conocidos. La novedad tecnológica se utiliza entonces como coartada para no abordar reformas estructurales más complejas o menos vistosas desde el punto de vista mediático.
IA y atención primaria: el modelo Care Connect
El concepto de solucionismo tecnológico inadvertido surgió aquí al leer el reportaje “Your next primary care doctor could be online only with an AI partner”, publicado por la cadena estadounidense WBUR. En dicho texto se relata el caso de una paciente que tras el fallecimiento de su médico de cabecera y debido a la escasez de profesionales de medicina de familia en su área, no logra encontrar sustituto. Ante esta situación, cada vez más frecuente, algunos proveedores sanitarios como el hospital General Brigham en Massachusetts, han implementado un modelo de atención virtual denominado Care Connect, que combina videoconsultas con el apoyo de un chatbot de IA. Este sistema recoge información previa, orienta diagnósticos iniciales, sugiere tratamientos o decide la derivación a consulta médica, ya sea en formato en línea o presencial, en función de las necesidades del paciente.
La propuesta de Parkinson
Un modelo organizativo curiosamente similar fue presentado por Jay Parkinson pediatra en el congreso nacional de la Sociedad Española de Medicina de Familia y Comunitaria (SEMFyC) de 2008. Parkinson proponía reorganizar la atención primaria desplazando el foco desde las visitas breves y esporádicas al consultorio hacia un acceso continuo a un pequeño equipo de médicos de familia dedicados en exclusiva a esta tarea. En su propuesta, la puerta de entrada era principalmente en línea, y la relación se sostenía mediante mensajes, teléfono y videollamadas, reservando las visitas presenciales para aquellos casos en los que resultaba imprescindible un examen físico o la realización de procedimientos. Estas visitas se realizaban de manera preferente en el domicilio del paciente, evitando desplazamientos innecesarios a centros sanitarios, y los mismos profesionales seguían a cada persona a lo largo del tiempo, reforzando la longitudinalidad de la relación.
El modelo se apoyaba en un flujo estructurado de preguntas y respuestas y en un software relativamente sencillo, pero muy personalizado, que permitía resolver la mayoría de los problemas de forma asíncrona: los pacientes enviaban sus síntomas y los médicos respondían tras examinarlos con detenimiento. Cuando eran necesarias pruebas complementarias o estudios de imagen, los pacientes acudían a servicios locales y los resultados se incorporaban al sistema digital, de modo que el diagnóstico, el tratamiento y el seguimiento quedaban coordinados en un único entorno.
Continuidad de ideas y falta de visión
Muchas de las características del actual Care Connect parecen derivar de aquella conferencia,celebrada en el marco de un congreso con un contexto de 2008, marcado por los inicios de la llamada web 2.0 y por el entusiasmo hacia entornos virtuales como Second Life, que concentraban buena parte de la atención tecnológica del momento. Faltaban quince años para que supiéramos lo que eran los chatbots o la misma inteligencia artificial. Sin embargo, la propuesta de Parkinson demostraba que no era necesaria una tecnología especialmente sofisticada para anticipar un cambio profundo en la organización de la asistencia sanitaria, sino una visión distinta de la relación médico‑paciente y del uso de herramientas ya disponibles.
En este contexto, puede sostenerse que una parte de los responsables de la sanidad española padece una forma de solucionismo tecnológico inadvertido: confían en que nuevas capas tecnológicas, como la IA aplicada a la atención primaria, resuelvan problemas cuya raíz es organizativa, formativa y estructural, y para los cuales ya existían propuestas viables desde hace años. Esta confianza desmedida en la novedad tecnológica puede retrasar la adopción de reformas de fondo que refuercen la atención primaria y la medicina de familia como ejes del sistema sanitario.
Escribas digitales
Extracto y traducción de Unintended consequences of using ambient scribes in general practice. BMJ 2025; 390 doi: https://doi.org/10.1136/bmj-2025-085754 (Publicado el 27 de agosto 2025)
Los ambient scribes* han despertado rápidamente el interés internacional entre los profesionales sanitarios, los investigadores y los proveedores comerciales, y se estima que más de 100 empresas ofrecen servicios de transcriptores ambientales en entornos sanitarios de todo el mundo. También conocidos como tecnologías de voz ambiental o transcriptores digitales, los transcriptores ambientales transcriben las consultas en tiempo real y generan resúmenes para su uso en las notas de los pacientes. Algunos pueden solicitar pruebas o redactar cartas de derivación, y es posible que pronto puedan generar consejos o indicaciones personalizadas durante las consultas (fig. 1).⁴
*Ambient scribes: El término inglés relacionado con la IA de «ambient scribes» puede traducirse al español como «escribas ambientales», «transcriptores ambientales» o «escribas digitales», incluso «escribientes digitales, dependiendo del contexto.
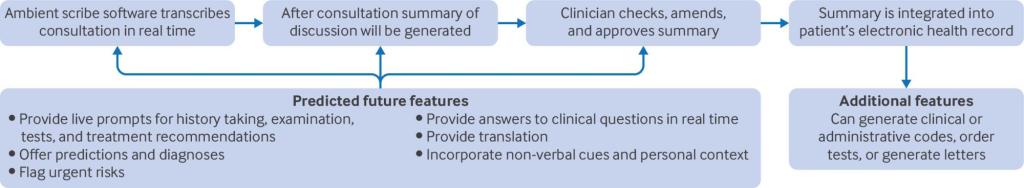
El entusiasmo en torno a los escribas ambientales se ve reforzado por las primeras investigaciones y comentarios que sugieren que ahorran tiempo, permiten a los médicos centrarse en sus pacientes, reducen la carga cognitiva y son aceptables para los pacientes y los médicos. Sin embargo, gran parte de la bibliografía actual se centra en resultados u opiniones a corto plazo.
Los posibles beneficios y riesgos de los escribas ambientales pueden clasificarse en los seis ámbitos de la calidad de la atención (tabla 1). Consideramos estos efectos en el contexto de la precisión, el arte de ejercer o práctica de la medicina, las normativas, responsabilidades y derechos, y el efecto sobre la carga de trabajo.
Un futuro digital seguro
Aún está por ver si los escribas ambientales son la panacea para la sobrecarga de trabajo de los médicos de cabecera, pero parece poco probable, dado que las presiones no se limitan a la toma de notas. No obstante, su rápida adopción no es de extrañar en un contexto en el que el Gobierno del Reino Unido hace hincapié en las tecnologías de inteligencia artificial como posible solución a la crisis de los servicios públicos, junto con el oportunismo comercial. No se trata de si se utilizarán, sino de cómo garantizar que su implementación respalde todos los ámbitos de la asistencia sanitaria de calidad, sin comprometerlos.
| Mensajes clave El uso de escribas ambientales o digitales por parte de los médicos generales está aumentando rápidamente y se considera que tiene el potencial de reducir la carga de trabajo administrativo. Los escribas también tienen el potencial de tener efectos no deseados en la calidad de la atención y la toma de decisiones clínicas. Se carece de pruebas sobre los efectos indirectos y a largo plazo de los escribas ambientales. También es necesario aclarar las responsabilidades y los derechos que conlleva el uso de escribas ambientales. Hasta que se disponga de pruebas, los médicos deben utilizar la tecnología con diligencia y precaución. |
Adenda, fragmento de la editorial: Bravo Toledo R. Atención primaria y transformación digital. Aten Primaria. 2025 Aug 8;57(11):103360. doi: 10.1016/j.aprim.2025.103360.
El pionerismo o adanismo 7, o la costumbre de gestores y políticos de presentar proyectos como novedosos e innovadores, dando por sentado su éxito y como si nadie los hubiera realizado anteriormente, es un fenómeno demasiado presente en cuanto se habla de nuevas tecnologías y TD. Un ejemplo relevante es la reciente implantación de sistemas de escribientes médicos digitales en diversos servicios sanitarios autonómicos 8. Estas aplicaciones, basadas en inteligencia artificial generativa, automatizan la redacción de notas clínicas a partir de la conversación médico-paciente y las versiones más actuales superan ampliamente la simple transcripción 9. Si bien han demostrado utilidad en países como Estados Unidos, donde la documentación clínica rigurosa es imprescindible, su adopción en la atención primaria española siembra una serie de dudas. La ausencia previa de la figura del “medical scribe”, al cual estas aplicaciones sustituyen, la escasa valoración de una documentación clínica detallada en la AP española, sumadas a deficiencias en los actuales historiales electrónicos, sugieren la necesidad de profundas adaptaciones tecnológicas y culturales antes de lograr que estos sistemas tengan un impacto significativo.
La recogida de datos está en el mismo corazón de la asistencia clínica; se facilitan muchas de las actividades relacionadas con la atención al paciente. Estos datos están anonimizados y custodiados, suponemos, por la sanidad pública, pero estas garantías se han visto demasiadas veces quebradas, como para pensar que son inquebrantables. Las nuevas propuestas de IA suponen una amenaza a la confidencialidad, ya que ya no sería necesario acceder a los registros clínicos, ni siquiera contar con la complicidad del médico que transcribe; bastaría con tener acceso, por ejemplo, a las conversaciones grabadas para disponer de una información que se puede utilizar de muy diversas maneras, no relacionadas precisamente con la salud. La ausencia de una planificación adecuada en la transformación digital puede conducir a la aparición de la brecha digital, en tanto en cuanto ocasiona las desigualdades en el acceso, el uso y las habilidades en relación con las TIC entre distintos grupos de personas 10.
Por último, es sorprendente la falta de regulación de todos los proyectos relacionados con las nuevas tecnologías. Al contrario que otras intervenciones sanitarias como medicamentos o dispositivos médicos, a los proyectos de transformación digital no se les pide, en nuestro país, que sean eficaces y eficientes y mucho menos efectivos: podríamos decir que no hay evidencias salvo proyectos piloto trucados y un ensimismamiento general digno del cervantino retablo de las maravillas.
Viernes Negro en la AP de la comunidad de Madrid
Si el viernes 29 no solo hubo Black Friday en los comercios de la capital, nuestra querida consejería nos obsequio con un auténtico Viernes Negro en los centros de salud. La «caida del sistema informático que sostiene la HCE ( Historia Clínica Electrónica ) y otras aplicaciones necesarias para le funcionamiento de los centros de salud, impidió durante toda la mañana trabajar, no ya con normalidad, sino trabajar a secas. Cuando uno monta un sistema centralizado, mastodóntico y encima no lo mantiene adecuadamente, suceden estas cosas,
Muy de mañana las redes empezaron a arder
Como dice el @DoctorCasado Si los responsables de @SaludMadrid no son capaces de mantener correctamente su servicio de historia clínica electrónica,
deberían preguntar sobre:
1.Implementar arquitectura de alta disponibilidad (HA).
Clusterización de Servidores: Configurar servidores en clústeres redundantes para que, si uno entra en mantenimiento, otro asuma su carga sin interrupción del servicio.
Balanceadores de Carga: Utilizar balanceadores que distribuyan las solicitudes entre varios servidores activos. Durante el mantenimiento, el balanceador puede redirigir el tráfico automáticamente a servidores operativos.
2. Migración a Microservicios:
Dividir el sistema en microservicios independientes en lugar de mantener una arquitectura monolítica. Esto permite realizar actualizaciones o mantenimiento en un módulo sin afectar a los demás.
Cada microservicio puede ser implementado con su propio ciclo de vida y despliegue.
3. Despliegue en la Nube o Arquitectura Híbrida:
Usar servicios de nube que permitan escalabilidad automática y actualizaciones sin tiempo de inactividad.
Configurar una infraestructura híbrida que permita alternar entre servidores locales y en la nube.
4. Mantenimientos en Vivo con Técnicas de Rolling Updates o Blue-Green Deployment:
Rolling Updates: Actualizar los componentes del sistema en fases, asegurando que siempre haya instancias activas mientras se actualizan las demás.
Blue-Green Deployment: Mantener dos entornos (Blue y Green). El entorno Blue está en uso, mientras que el Green se actualiza. Una vez probado, el tráfico se redirige al entorno actualizado.
5. Implementación de Entornos de Pruebas y Simulación:
Realizar pruebas extensivas de actualizaciones y cambios en un entorno de simulación antes de aplicarlos en producción.
Esto reduce el riesgo de errores que podrían causar interrupciones imprevistas.
6. Ventanas de Mantenimiento Fuera del Horario Laboral:
Planificar las intervenciones durante las horas de menor actividad o fuera del horario laboral. Esto puede minimizar el impacto, aunque no lo elimina completamente.
7. Uso de Bases de Datos con Replicación Activa:
Configurar bases de datos en modo de replicación activa para que las actualizaciones no interrumpan el acceso a los datos. Una réplica puede mantenerse en operación mientras la principal se actualiza.
8. Monitoreo Proactivo y Automatización:
Implementar sistemas de monitoreo avanzados que detecten posibles fallos antes de que ocurran, permitiendo una gestión proactiva.
Automatizar procesos de actualización y mantenimiento para reducir errores humanos.
9. Capacitación del Personal:
Asegurar que el personal de TI esté capacitado en las mejores prácticas para gestión de infraestructuras críticas y sistemas de alta disponibilidad.
Historia clínica digital. Condicionantes sociales y del contexto familiar
Juan Gérvas (@JuanGérvas) y Mercedes Pérez-Fernández, médicos generales rurales jubilados, Equipo CESCA, Madrid, España
Nota
El Ministerio de Sanidad de España publicó “Condicionantes sociales y del contexto familiar que sería recomendable incluir en la historia de salud digital” el pasado 29 de diciembre.
En la portada de dicho texto consta que es una versión preliminar y se dice: “Documento en proceso de revisión y maquetación. Próximamente se publicará una nueva versión del documento”.
Como pasan los meses sin que se publique la versión final, los firmantes hemos decidido no esperar más y analizar tal documento provisional.
Introducción
La historia clínica es el documento que permite el seguimiento del paciente; es decir, enlaza el pasado con el presente y prepara el futuro respecto a la atención clínica. No es un acta notarial, ni un registro administrativo sino un medio para mejorar la atención clínica.
En su versión electrónica permite, además,
1/ el enlace a fuentes de información y decisión de instituciones y organizaciones varias, por ejemplo permite el acceso a guías de práctica clínica aplicables a la situación concreta del paciente, o a bases fármaco- terapéuticas para valorar las interacciones entre los distintos medicamentos que tiene prescrito el paciente.
2/ el compartir datos entre distintos profesionales y niveles del sistema sanitario,por ejemplo, la oficina de farmacia puede dispensar medicamentos autorizados para el paciente, en urgencias hospitalarias acceden directamente a los antecedentes de interés, en servicios sociales pueden conocer la situación laboral registrada, etc.
3/ si se autoriza, la participación a distancia con datos para investigación y salud pública,por ejemplo todo lo que se refiere a estudios observacionales (lo que sucede en la práctica clínica del día a día).
Estos usos tienen ventajas e inconvenientes, como es de esperar. Así, por ejemplo, puede estigmatizar “para siempre” el que conste en la historia clínica electrónica el consumo de droga (legal y/o ilegal), un resultado genético anormal, el pensamiento suicida, el escuchar voces, haber tenido sífilis y otras condiciones que fueron relevantes en algún momento pero que cargan como un fardo para el resto de la vida.
A no olvidar el uso fraudulento de las historias clínicas, como el robo de los datos pero también su utilización sin permiso ni conocimiento, por ejemplo por la industria farmacéutica y por los seguros privados.
Para decirlo todo, también el uso “político” para cumplir con normas “del momento”, como documentar la vacunación covid durante la pandemia en este siglo, y en el siglo pasado, por ejemplo, para pasar la información al partido nazi en Alemania, y denunciar a todos los sujetos “degenerados e indignos”, como enfermos con esquizofrenia, síndrome de Down, espina bífida, sordera congénita, homosexuales y alcohólicos, que fueron asesinados o esterilizados después de la denuncia de los médicos (el 40% del total de médicos alemanes estuvo afiliado al partido nazi, que entre otras cosas promocionaba la eugenesia, la salud, el abandono del tabaco y del alcohol, el ejercicio físico, la dieta vegetariana, etc).
Son necesarias muchas mejoras en el documento del Ministerio de Sanidad
Es de agradecer el énfasis en el registro adecuado en la historia clínica de los condicionantes sociales, lo que en el “yo soy yo y mis circunstancias” serían las circunstancias. Pero la propuesta del Ministerio es manifiestamente mejorable, como señalamos con algunos ejemplos:
- Acepta la definición de salud de la Organización Mundial de la Salud, “el estado de completo bienestar físico, mental y social y no simplemente la ausencia de afecciones o enfermedades», impensable si no es en los instantes que dura un orgasmo, como bien señaló Petr Skrabanek.
- Faltan las definiciones de las variables, sus posibles valores y su uso (justificar el porqué de cada una, su utilidad posible y probable). Por ejemplo, en la edad no basta con lo que consta de “calcular la edad de manera automatizada a partir de la fecha de nacimiento”. Así, para el Instituto Nacional de Estadística de España “La edad en años cumplidos se refiere al número de aniversarios del nacimiento transcurridos en la fecha de referencia, es decir, a la edad en el último cumpleaños”. A tener en cuenta la edad en bebés, que se da en meses, incluso en días en los menores de un mes. Tal falta de definición de las variables se extiende a todas las propuestas. Tampoco consta algo básico, como el estado civil y/o situación de convivencia (incluyendo el vivir en pareja, y “otros modos de convivencia”, tipo tribu y comuna). Tampoco el número de personas en el hogar de convivencia. Por ejemplo, ni siquiera sabemos si la paciente es viuda. O si es nueva (primer contacto con ese profesional o si no ha habido contacto en los últimos 5 años). En una propuesta catalana respecto al registro de condicionantes sociales se repiten los mismos problemas pero no hay la “borrachera” de datos de la del Ministerio de Sanidad
- No se enlaza con la referencia, cuando se precisa. Por ejemplo, respecto a violencia de género: “Se preguntará también siguiendo los protocolos comunes del SNS y el instrumento normalizado para la detección temprana de violencia de género”.
- Se mezclan conceptos que tampoco se definen, por ejemplo en variables biológicas con variables descriptivas. Por ejemplo, respecto al sexo: “¿Se describiría usted como una persona intersexual?” cuando se está refiriendo a características sexuales (anatomía, órganos reproductivos y/o patrones cromosómicos), no a sentimientos.
- Considera que el sexo se asigna al nacer, que es algo cambiable, un poco como considerar que la fecha de nacimiento se “asignará” al nacer y fuera modificable por sentimiento. Acertadamente distingue entre mujer, hombre y “otro”, para acoger los casos en que hay dudas fundadas. Pero resulta absurdo poner fecha (un año) a tal indeterminación.
- Sobre identidad de género y orientación sexual, conviene tener en cuenta que la mayor parte de la población no se ha planteado tales preguntas. Además, es fundamental la inclusión de las definiciones, y en todo caso tener en cuenta que las respuestas no tienen porqué ser “fijas/permanentes”. Estas preguntas no deberían ir al comienzo pues son delicadas, y es importante hacer constar que no son de respuesta obligada.
- La pregunta, tampoco definida, sobre “¿Cómo quiere que me dirija a usted?”, debería aclararse respecto a menores de edad. Y en todo caso ser la primera, para adecuar el resto de las preguntas al tratamiento preferido. En el mismo sentido, sobre barrera idiomática, pues si existe conviene saberlo desde el principio, así como saber cómo superarla (traductor profesional, acompañante, traducción automática, etc), y dicha barrera hay que matizarla (sí/no es excesivamente categórica) y tenerla en cuenta también respecto a nacionales con los idiomas de las distintas Comunidades Autónomas. Ambas preguntas son variables que admiten evolución y cambio. Y que no se han de ceñir al ámbito idiomático sino a todo el espectro de comunicación y contacto (pérdida de visión y de audición incluidas).
- Respecto a la situación laboral, lo lógico es emplear la clasificación de la Encuesta Nacional de Salud (5): trabajando, en desempleo, jubilado, estudiando, incapacitado para trabajar, dedicado principalmente al trabajo doméstico y familiar, otras situaciones.
- En el apartado de cribado de pobreza, no se estudia pobreza sino dificultades económicas. No tiene sentido la excesiva categorización (sí/no). Valdría la pena seguir el estilo de la encuesta europea sobre “living conditions”. Y no consta una pobreza clave, la pobreza energética.
- Tampoco consta algo básico, como el estado civil y/o situación de convivencia (incluyendo el vivir en pareja, y “otros modos de convivencia”, tipo tribu y comuna). Tampoco el número de personas en el hogar de convivencia.
Conclusión
La propuesta Ministerio de Sanidad de España sobre “Condicionantes sociales y del contexto familiar que sería recomendable incluir en la historia de salud digital” no es sencilla, no es práctica y no está fundada.
Recoger tal conjunto de variables y datos puede ser avasallador en la práctica clínica y no contamos con ninguna prueba de que tal volumen de información tenga impacto ni en la clínica ni en la salud pública. En la actualidad, sería un triunfo contar con los “simples” datos de ocupación y nivel de estudios, por ejemplo para analizar la información respecto a covid19 (ingresos y mortalidad).
Conviene, además, la consulta a la Sociedad Española de Salud Pública y Administración Sanitaria (SESPAS), Sociedad Española de Epidemiología (SEE), Asociación Española de Economía (AES) e Instituto Nacional de Estadística (INE).
Cribado y registro de los determinantes sociales de la salud: ¿Oportunidad o una carga irrazonable?
Por Paco Camarelles
La publicación del documento Condicionantes sociales y del contexto familiar que sería recomendable incluir en la historia de salud digital (PDF) me suscita algunas dudas y preguntas como médico de familia clínico que se han planteado tambien otros médicos de familia en países como USA.
La primera duda es si el cribado y registro de los determinantes sociales de la salud es una oportunidad o una carga irrazonable. El artículo publicado en la revista FPM “Screening for Social Determinants of Health: An Opportunity or Unreasonable Burden?” nos aporta algunos aspectos de reflexión con los que coincido:
- Creo que la atención médica que proporciono promueve resultados saludables. Sin embargo, hay estudios que estiman que la atención clínica representa solo del 10 al 20 por ciento de los contribuyentes modificables a los resultados de salud en una población. De otro 80 o 90 por ciento de los factores de salud modificables son comportamientos relacionados con la salud, entre ellos los factores socioeconómicos y factores de entorno físico que, generalmente, caen fuera del alcance de lo que consideramos atención médica (determinantes sociales de la salud DSS).
- La genética es, por supuesto, un importante contribuyente a los resultados de salud. Pero al menos, por ahora, no es un contribuyente modificable de la salud.
- La investigación que respalda los beneficios de agregar la responsabilidad de cribado de los DSS a la atención primaria es limitada. Con las consultas sobrecargadas, y el déficit de profesionales sanitarios que tenemos, la responsabilidad de abordarlos no debería ser únicamente del médico de familia.
- Como médico que cree en el modelo biopsicosocial, encuentro el concepto de tratar de modificar los DSS de los pacientes atractivo. Pero como médico que es muy consciente de las expectativas en constante expansión de lo que debería estar haciendo para brindar atención de «calidad» en mi consulta, enfrentarme a esta nueva tarea me crea dudas: ¿Tiene sentido «medicalizar» cuestiones como la inseguridad económica, las desigualdades sociales y las condiciones de la vivienda? ¿No es este un cometido de la Salud Publica, las políticas y el trabajo sociales? ¿Deberíamos emplear más trabajadores sociales para ayudarnos a guiar a nuestros pacientes cuando sus resultados de detección de los DSS nos digan que necesitan ayuda? ¿Es posible dedicar mayores recursos? ¿Qué intervenciones marcarán la mayor diferencia? Y, finalmente, ¿Dónde está la investigación para apoyar este esfuerzo?
- Esas son algunas preguntas de la editorial que es necesario hacerse, al igual que reflexionar sobre la pertinencia de introducir otra encuesta de detección en mi práctica y luego no saber qué hacer con los resultados anormales, tema que me preocupa.
Hay otros aspectos del documento del Ministerio de Sanidad que creo que debemos abordar las sociedades científicas: la factibilidad del cribado de los DSS, como llevar a cabo la implementación de la propuesta y cómo podemos aumentar la implicación de los médicos de familia en esta tarea, y consensuar un paquete mínimo y factible de cribado de los DSS.
Historia clínica y receta electrónica
Las nuevas tecnologías de la información han transformado la manera de prestar la asistencia en los servicios de salud, impregnando casi todos los aspectos de la atención sanitaria. A medida que la complejidad del sistema aumenta, es más difícil trabajar de manera óptima sin la asistencia de las nuevas tecnologías. Su implantación supone un avance, bien por el adelanto que entraña el uso adecuado de cualquier nueva tecnología en el cuidado de la salud, bien por el desarrollo de aplicaciones específicas que mejoran la seguridad de la asistencia. Sin embargo, factores como un diseño incorrecto, implementación y mantenimiento deficientes, capacitación inadecuada, junto al exceso de confianza y dependencia, pueden hacer que las tecnologías comprometan, más que favorecer, la seguridad del paciente.
Este artículo describe los efectos beneficiosos, y los que no lo son tanto, de la introducción en nuestro país de la historia clínica y la receta electrónicas en la calidad y la seguridad de la asistencia sanitaria.

Uso de la tecnología durante la crisis COVID-19
Articulo publicado por por Rafael Bravo en Médicos de Familia. Revista de la SOMAMFyC Especial Resetea Primaria; Mayo 2020.
Los profesionales sanitarios nos hemos enfrentado no sólo a una nueva enfermedad sino también a una nueva forma de trabajar e interactuar con los pacientes. Las nuevas y viejas tecnologías han ayudado, pero podría haberlo hecho más si hubiéramos contado con una organización sanitaria ágil y moderna
Bravo Toledo R. Situación del uso de la tecnología durante la crisis. Médicos de Familia. Revista de la SOMAMFyC. 2020; 22: 42
 La trágica pandemia de COVID-19 de principios de 2020 ha ocasionado grandes cambios organizativos y de gestión en los centros de salud madrileños. La estructura jerárquica piramidal, en la que se organizaba la gestión de la atención primaria, cayó a las primeras de cambio como un castillo de naipes. Los centros y su personal se encontraron huérfanos y carentes de directrices sobre lo que hacer, en una estructura dominada por la burocracia. A la vez, se dio el caldo de cultivo ideal para que se cumpliera esa máxima de que las crisis son también una magnífica oportunidad para el cambio y la innovación. Un cambio organizativo, a la fuerza acelerado, que se ha realizado con tecnologías nuevas y viejas, pero en el que también se han echado de menos otras herramientas útiles
La trágica pandemia de COVID-19 de principios de 2020 ha ocasionado grandes cambios organizativos y de gestión en los centros de salud madrileños. La estructura jerárquica piramidal, en la que se organizaba la gestión de la atención primaria, cayó a las primeras de cambio como un castillo de naipes. Los centros y su personal se encontraron huérfanos y carentes de directrices sobre lo que hacer, en una estructura dominada por la burocracia. A la vez, se dio el caldo de cultivo ideal para que se cumpliera esa máxima de que las crisis son también una magnífica oportunidad para el cambio y la innovación. Un cambio organizativo, a la fuerza acelerado, que se ha realizado con tecnologías nuevas y viejas, pero en el que también se han echado de menos otras herramientas útiles
El primer cambio ha sido de consulta física a consulta no presencial. De jugar un papel casi anecdótico en las consultas de medicina de familia y enfermería, la consulta telefónica ha llegado a ocupar el 90 % de la agenda. Gracias a la reciente implantación de la telefonía IP y sus nuevos terminales, esta se ha llevado a cabo de manera mucho más cómoda. No queremos ni pensar lo que hubiera sido, horas de llamadas con viejos terminales que no tuvieran, por ejemplo, altavoz incorporado, o que hubieran sufrido los bloqueos de la red telefónica. La telefonía IP está muy extendida en el mundo empresarial por dos motivos: reducción de costes y mejoras con respecto a la telefonía convencional. Entre estas, se encuentra el teletrabajo, el uso del fijo desde el ordenador o smartphone y otras prestaciones telefónicas. Por desgracia, nuestros directivos, como siempre, no pensaron más allá de la primera ventaja y no se les ocurrió “trabajar” estas prestaciones avanzadas que hubieran supuesto una gran ayuda en la situación de pandemia.
Aunque el teléfono es una tecnología adecuada para la mayoría de las consultas relacionadas con COVID-19, en otros casos una video-consulta puede recabar información visual adicional valiosa, como por ejemplo en la disnea, síntoma que ha marcado el diagnóstico y pronóstico en el manejo ambulatorio de la COVID-19. La video-consulta se ha mostrado en la literatura médica como un instrumento eficaz y cercano, apropiado para pacientes más enfermos, con comorbilidades asociadas, con circunstancias sociales de riesgo, etc. Esta manera de interactuar necesita pocos requerimientos tecnológicos, pero salvo experiencias aisladas e independientes, no se ha prodigado como sería de desear.
Considerando el marco de la comunicación global con los pacientes, las redes sociales y la web 2.0 podrían haber jugado un papel importante. La organización uniforme implantada con el área única impidió la proliferación autónoma de los centros de salud en estas redes. Como han demostrado las experiencias individuales – no oficiales-, hubiera sido de gran valor disponer de canales de comunicación externa e interna a través de cuentas en Twitter, Facebook, Instagram o en aplicaciones de mensajería tipo WhatsApp como las que se han utilizado profusamente estos días, una implantación previa hubiera permitido tener multitud de seguidores, que habrían multiplicado por cien su difusión.
 La información general sobre COVID-19 se proporcionó por un teléfono dedicado y/o centro de atención telefónica, que enseguida se vio desbordado; además la información que proporcionaba no estaba siempre en sintonía con las posibilidades de los centros de salud. Se echo de menos un punto de información personalizado, pero a la vez ágil o incluso un verificador de síntomas en línea al estilo del NHS. Estas funciones las asumieron los servicios de emergencias sanitarias (SUMA y SAMUR) desconectados orgánica e ideológicamente de los centros de salud y dando un servicio que, si bien ya venían realizando, no estaban preparados para la intensidad y preparación que necesitaba la pandemia
La información general sobre COVID-19 se proporcionó por un teléfono dedicado y/o centro de atención telefónica, que enseguida se vio desbordado; además la información que proporcionaba no estaba siempre en sintonía con las posibilidades de los centros de salud. Se echo de menos un punto de información personalizado, pero a la vez ágil o incluso un verificador de síntomas en línea al estilo del NHS. Estas funciones las asumieron los servicios de emergencias sanitarias (SUMA y SAMUR) desconectados orgánica e ideológicamente de los centros de salud y dando un servicio que, si bien ya venían realizando, no estaban preparados para la intensidad y preparación que necesitaba la pandemia
Interactuando
Juan, médico de familia que trabaja en un centro de salud de un servicio de salud autonómico nos envía el siguiente caso que ilustra un problema de seguridad cuya causa principal sería el (mal) diseño y funcionalidad de la historia clínica electrónica.
Acude a consulta sin cita y por motivo urgente, José Carlos cojeando y con dolor en tobillo derecho tras caerse mientras practicaba running la noche anterior. A la exploración aparece un tobillo hinchado con dolor la palpación en maléolo externo camina más de cuatro pasos, aunque le cuesta apoyar el pie afectado y poner peso sobre él. Ante la positividad de uno más ítems de la reglas de Ottawa se le pide radiografía urgente en la que no se observan líneas de fractura.
Con el diagnostico de Esguince tobillo grado II se le recomienda a José Carlos, el siguiente tratamiento: reposo evitando apoyar peso en el tobillo lesionado, aplicación local de hielo durante los primeros días cada 3 o 4 horas durante 20 a 30 minutos seguidos, inmovilización del tobillo con vendaje funcional y elevación del miembro afecto cuando este sentado o tumbado. Así mismo se le recomienda Naproxeno 550 un comprimido cada 12 horas durante cinco días para aliviar el dolor y reducir la hinchazón del tobillo.
 Cuando José Carlos se dispone a abandonar la consulta, Juan repasa en la pantalla y advierte que José Carlos esta diagnosticado de VIH +, como el seguimiento y tratamiento de dicha afección es hospitalario no consta ningún dato en la historia clínica del centro de salud, aunque por fortuna su médico incluyó en su momento el epígrafe diagnóstico.
Cuando José Carlos se dispone a abandonar la consulta, Juan repasa en la pantalla y advierte que José Carlos esta diagnosticado de VIH +, como el seguimiento y tratamiento de dicha afección es hospitalario no consta ningún dato en la historia clínica del centro de salud, aunque por fortuna su médico incluyó en su momento el epígrafe diagnóstico.
¿Estas tomando algo para tu problema del VIH? ¿le pregunto Juan, a José Carlos?
Si, Atripla*
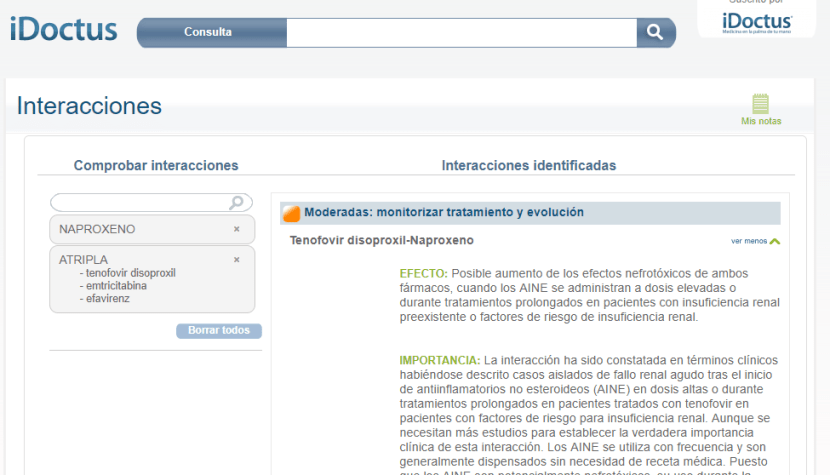
Juan, echa un vistazo a una página web externa de interacciones (el programa de su historia clínica electrónica no las incluye a pesar de reiteradas peticiones) y observa esto
La interacción es “moderada” pero Juan decide suprimir el antinflamatorio y prescribir un analgésico en caso de dolor.
*[Atripla] es una mezcla de medicamentos efavirenz, emtricitabina y tenofovir y que se toma en un solo comprimido. Como Altipra es de “Diagnóstico hospitalario” ** no aparece entre los tratamientos farmacológicos de José Carlos.
** Se considera de Diagnóstico hospitalario aquellas especialidades farmacéuticas en las que, por las características de los principios activos que entran en su composición, por sus indicaciones específicas, por las condiciones especiales requeridas para su aplicación o por necesitarse un control continuado de efectos y resultados, la prescripción, dispensación y administración controlada debe hacerse bajo la responsabilidad del hospital.
Los pies de la atención primaria
En junio de 1812, Napoleón invadió Rusia junto con un ejército de 600,000 hombres; Menos de 100,000 regresaron. Durante su innoble retirada militar, en medio de un terrible invierno, miles de soldados murieron a causa del frío intenso. Sin embargo, a lo largo de la ruta de retirada, en el pequeño pueblo lituano de Vilnious, el análisis forense de los huesos de las tumbas de los soldados reveló un hecho interesante: muchos de los soldados habían sufrido fracturas de estrés del pie. Debido a que el viaje a Rusia sería tan largo, Napoleón y sus oficiales planearon meticulosamente cada aspecto de la fuerza de invasión, incluyendo el detalle del equipo que cada soldado tendría que llevar para cumplir su misión militar. Cada artículo fue considerado vital para el éxito. Sin embargo, esto significaba que cada hombre tenía que llevar más de 33 kilogramos de equipo en sus espaldas. Era demasiado. ¡Literalmente, sus líderes rompieron los pies de sus soldados!
Extracto de: Leadership Lessons from History: A Study Guide Written for Physicians & Other Healthcare Leaders.
De manera similar los dirigentes sanitarios de la atención primaria de España han ido sobrecargando las mochilas de los profesionales hasta hacer la carga insoportable. Este comentario podría estar dedicado a las muchas voces y brazos que se están levantando, por fortuna, a lo largo de la geografía española. Andalucía, Galicia, País Vasco, Cataluña y ahora Madrid comienzan a ser testigos de qué #APsemueve.
Medico, paciente y ordenador
El tiempo del médico y también su capacidad de atención son limitados, y en nuestras consultas, ordenador y paciente compiten por ambos. A veces parece que el paciente es el ruido en la relación médico ordenador.
Entre los estudios que van surgiendo de la relación de este menage a trois impuesto por el avance de la tecnología, se incluye uno realizado en nuestro país y publicado hace un año, con el titulo Historia clínica electrónica: evolución de la relación médico-paciente en la consulta de Atención Primaria. En ese estudio el investigador se situaba al lado del médico que realizaba la consulta con un cronómetro y una hoja de recogida de datos, midiendo el tiempo total de la consulta y de este cuanto se dedicaba a interactuar con el paciente y cuanto con el ordenador. El resultado principal que se midió fue el porcentaje de tiempo dedicado al uso de sistemas informáticos sobre el total de la consulta y que fue del 38,33%. Otros resultados interesantes son que los médicos mayores de 45 años dedicaron más tiempo al ordenador con respecto a sus colegas más jóvenes de forma significativa y que en el 48,4% de las consultas – ¡ojo al dato! – hubo al menos un motivo de consulta administrativo.
Este artículo en sí, presenta algunos problemas, aunque sin duda el mas importante es el desfase entre su realización y el publicación, no solo la toma de datos del estudio se realizó cuatro años antes de la publicación, sino que la bibliografía también parece que se quedó anclada incluso antes de ese año (la cita más moderna es de 2008) lo que afecta gravemente a la discusión, e incluso a las conclusiones finales


