Categoría: Exploración física
¿Éramos felices y no lo sabíamos?
A continuación fragmento del artículo de Carlos Coscollar Santaliestra ¿Éramos felices y no lo sabíamos? AMF 2020; 16(11); 703-704
No es esta la única oportunidad, o novedad, propiciada por la pandemia COVID-19: el descubrimiento, la incorporación, el advenimiento o normalización del uso de la tele consulta podría considerarse otra de las novedades sobrevenidas. Por ser algo más concreto, dado que poco más ha habido o se ha facilitado: la incorporación del teléfono a la gestión clínica del día a día. No puede decirse que se trate de una innovación tecnológica, más allá de disponer de terminales que ni son de baquelita, ni disponen de marcador rotatorio. Sin embargo, no hay duda de que se ha enseñoreado de la consulta y ha dado pie a opiniones y valoraciones de todo tipo. Previsiblemente, la necesidad repentina de incorporarlo a la rutina diaria no ha ayudado a definir mejor su utilidad, ni tan siquiera a definir mejor los términos del debate sobre su uso.
En todo caso, esta nueva modalidad de consulta ha obligado a modificar ciertos hábitos y ciertos modos que hasta ahora reconocíamos como de gran valor (y que seguimos reconociendo). Ernst von Leyden decía que «el primer acto terapéutico es dar la mano al enfermo». Carlos Jiménez Díaz, sin imaginar cuán atinada iba a llegar a ser esta sentencia, referida a las técnicas básicas de la exploración, recordaba que «antes de la inspección, palpación, percusión y auscultación, el médico ha de efectuar la “escuchación”». Las circunstancias han convertido a la «teleescuchación» en el equivalente único de la exploración física y en la única fuente de información. Los médicos de familia sabemos que esto no es exactamente así porque el conocimiento previo sobre el paciente completa y pondera cuantitativa y, sobre todo, cualitativamente, el contenido de la información. Precisamente por esto debería analizarse cómo se va a ver afectado el aprendizaje, la construcción de los relatos, la misma gestión de la información, de los médicos en formación que ahora inician su aventura en la AP.
Es oportuna la reflexión sobre qué se pierde y qué se gana con la teleconsulta y con la «teleescuchación», que, de inicio, nos privan de la oportunidad de un contacto directo y de la posibilidad del examen físico tradicional, que necesariamente incorporaba la proximidad y el contacto físico. Mi compañero de sección, Rafael Bravo, hacía mención en el número anterior a un breve artículo de Paul Hyman en JAMA Internal Medicine, que precisamente analizaba esta cuestión. El autor se refería al valor de la proximidad, del contacto físico en el ritual que constituye el encuentro entre el médico y el paciente. Y señalaba tanto el valor reconocido y esperado por el paciente como la utilidad para el propio profesional: «ahora reparo en los otros modos en los que uso el examen para avanzar en el cuidado, y el significado que tiene para mi propio bienestar»; «cómo un detallado examen físico proporciona pausa y una medida de objetividad que puede ayudarme a repensar la narrativa de un paciente» que «no solo proporciona datos, sino que puede actuar como un árbitro», especialmente cuando hay desacuerdo con el paciente. «El examen físico sigue siendo un lugar donde ofrecer algo de valor distintivo, que es apreciado». Abundando en la misma dirección, Abraham Verghese se refiere al examen físico como un ritual de importancia para los pacientes. Pero también es importante para los médicos como fuente de satisfacción, gracias al encuentro y la conexión humana que propicia. Termina Paul Hyman reconociendo que «la pandemia me obligó a deconstruir mi rutina, incluido el examen físico, de una manera que me deja en terreno incierto. Esto ha sido emocionalmente agotador e inquietante». Sin duda, un relato en el que nos vemos reflejados muchos profesionales, que ya no pensamos en lo pasado, sino en lo por venir.
La ecografía clínica, el quinto pilar de la exploración física.
por Rafael Alonso Roca. Médico de familia, miembro de los GdT de Ecografía de semFYC y SoMaMFyC. Centro de Salud Mar Báltico de Madrid.
A raíz de este tuit
en el que hacía mención al provocativo título de un artículo publicado en JAMA, mi amigo Rafa Bravo me instó a que escribiera una entrada en su blog sobre la ecografía clínica, o insonación a pie de cama, o ecografía de cabecera, o ultrasonido en el punto de atención (POCUS), o cualquiera de sus otras denominaciones.
Probablemente mi tocayo Rafa, como muchos otros grandísimos profesionales a los que admiro (@vbaosv,@joaqmorera, @rruizdeadana, @RaulCalvoRico) y que todavía no han probado (o han probado poco) “la adicción” que representa la ecografía de cabecera para un médico clínico, está sorprendido del entusiasmo con que algunos nos hemos lanzado (a veces sin red) a asumir una técnica que previamente habíamos considerado inaccesible y claramente una competencia fuera de nuestras posibilidades. Debo admitir que cuando hace 9 años se planteó en el centro de salud de Griñón incorporarnos como centro piloto al programa de implantación de ecografía en atención primaria de la Comunidad de Madrid, tuve mis objeciones, las mismas que probablemente mantienen muchos de mis ilustres compañeros.
En el artículo al que hacemos referencia, en el que curiosamente uno de los autores es Braunwald, venerable coautor del “Harrison” (libro con el que muchos nos iniciamos en la clínica médica), se mantiene la tesis de que la ecografía clínica a pie de cama no es un sustituto de la exploración física, sino un complemento o “quinto pilar” de la misma tras la inspección, palpación, percusión y auscultación; y que la incorporación de la “insonación” no disminuirá la importancia de la exploración física, sino que aumentará su importancia al complementar los hallazgos exploratorios con las imágenes obtenidas mediante la ecografía por el propio clínico.
A pesar de que en todas las revisiones/protocolos sobre prácticamente cualquier tema, los expertos nos recomiendan siempre una “completa historia clínica y una meticulosa exploración física”, tras las que nos muestran en brillantes algoritmos las siguientes actuaciones, la realidad que todos conocemos es que, en el contexto en que nos movemos (no sólo en la telegráfica consulta de 5 minutos de atención primaria, sino también en el hospital), cada vez se dedica menos tiempo a la exploración física; de forma casi inconsciente aceptamos que el “verdadero” diagnóstico nos lo darán las pruebas complementarias subsiguientes; muchos autores reconocen que se está perdiendo el valor de la exploración, dedicando cada vez menos tiempo a ella, y siendo ya muy raros aquellos brillantes diagnósticos a pie de cama de Marañón, Jiménez Díaz y sus sucesores (con algunos de los cuales coincidí durante mi rotatorio como alumno en la Fundación Jiménez Díaz). Los esfuerzos en incrementar la formación en exploración física resultan asimismo infructuosos ante la ciega aceptación de la tecnología.
En el artículo que comentamos, se describe la historia de la exploración física, que durante dos milenios (desde Hipócrates o incluso antes) prácticamente no cambió en sus técnicas: inspección, palpación y percusión (vista, oído, olfato, gusto, tacto y “comprensión”); se descubrían nuevos signos, pero siempre utilizando el mismo método.
 Hasta que hace 200 años llegó el estetoscopio. Curiosamente el artículo nos cuenta que la incorporación del mismo suscitó también en la época ciertas reticencias; afamados cardiólogos de inicios del siglo XX afirmaban que el estetoscopio obstaculizaba la relación médico-paciente y sus hallazgos producían más daño que beneficio a los pacientes. Posteriormente se afirmó que el manguito de presión arterial deshumanizaba la medicina y que el electrocardiograma nos hacía perder un precioso tiempo que podíamos dedicar a la historia clínica y la exploración física. ¿Les suenan estos argumentos?
Hasta que hace 200 años llegó el estetoscopio. Curiosamente el artículo nos cuenta que la incorporación del mismo suscitó también en la época ciertas reticencias; afamados cardiólogos de inicios del siglo XX afirmaban que el estetoscopio obstaculizaba la relación médico-paciente y sus hallazgos producían más daño que beneficio a los pacientes. Posteriormente se afirmó que el manguito de presión arterial deshumanizaba la medicina y que el electrocardiograma nos hacía perder un precioso tiempo que podíamos dedicar a la historia clínica y la exploración física. ¿Les suenan estos argumentos?
Y aunque no lo queramos reconocer, el examen físico está en decadencia. Esta es una afirmación con un claro componente provocador, pero que tiene cierta base argumental; aunque todos estamos de acuerdo en que la habilidad en la exploración física es fundamental, incluso sus más acérrimos defensores deben reconocer que la evidencia de su rendimiento y utilidad en muchos escenarios es muy limitada; además, los médicos cada vez usan menos la exploración física y por tanto van siendo menos competentes. Son muchas las causas de esto, entre ellas se nombran las limitaciones de tiempo para aprender a realizarla bien, la creciente complejidad de la enfermedad (con menor rendimiento del examen físico), la tendencia a postergar el diagnóstico a tener las pruebas complementarias, y los recursos limitados (sobre todo tiempo). Así, ni a los estudiantes ni a los médicos les atrae su aprendizaje.
Además, como toda prueba sometida a la teoría bayesiana, la exploración también tiene sus falsos positivos y errores de diagnóstico, que se asumen y perdonan porque se achaca a la incertidumbre del arte de la medicina y no genera la consternación de una prueba falsa positiva. Así, tanto los pacientes como los médicos de cualquier nivel de experiencia prefieren los datos objetivos de las pruebas diagnósticas y tienen poca confianza en la exploración física, la consideran inexacta, su utilidad será sólo para plantear la probabilidad previa de enfermedad y las pruebas que hay que pedir a continuación.
Y en este contexto, aparece la ecografía a pie de cama; frente a los grandes aparatos (que todavía se adquieren para los centros de salud y que nos han servido para aprender la técnica) existe una creciente disponibilidad de aparatos cada vez más pequeños y portátiles, aunque todavía a precios entre 5000 y 15000$, prohibitivos para el uso personal. Recientemente han aparecido sondas) que han sustituido los cristales piezoeléctricos por chips que producen ultrasonidos entre 1 y 10 MHZ, que se conectan al teléfono móvil, con precios de 2000$, y que con una sola sonda podemos realizar las funciones de la sonda convex, lineal y sectorial (incluida ecocardioscopia); pueden ser una opción para el uso personal.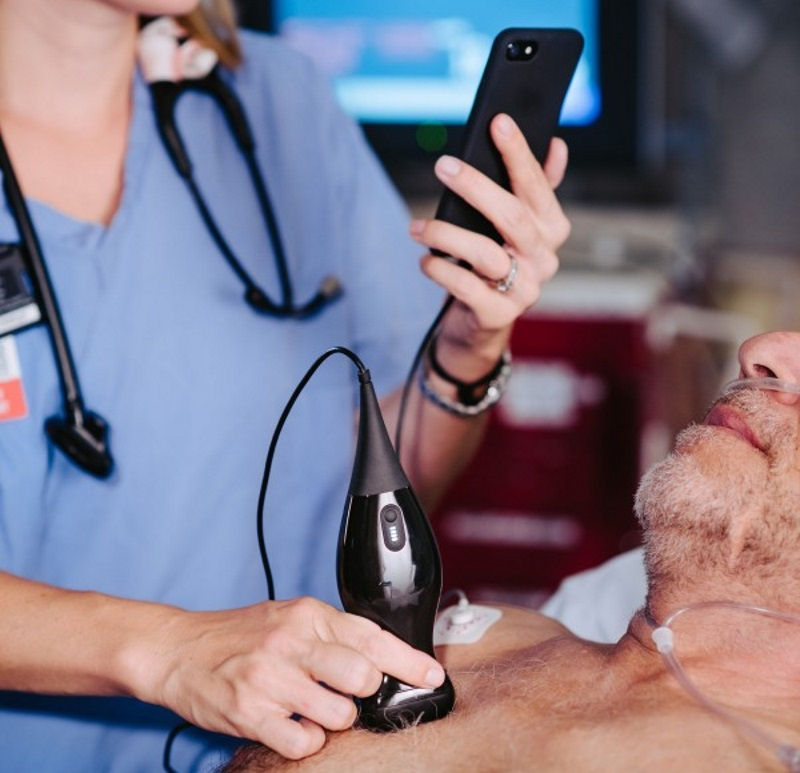 En general, los dispositivos miniaturizados han sido sometidos a un escrutinio más riguroso que el examen físico tradicional, y se ha encontrado que son superiores en diversos entornos y utilizados por una diversidad de profesionales de la salud.
En general, los dispositivos miniaturizados han sido sometidos a un escrutinio más riguroso que el examen físico tradicional, y se ha encontrado que son superiores en diversos entornos y utilizados por una diversidad de profesionales de la salud.
¿Por qué entonces no se ha extendido la utilización de la ecografía clínica? Una serie de factores como la limitación de tiempo, los costes inciertos, las dudas sobre la capacidad de formación, y posiblemente la “nostalgia” de aquellos tiempos en que se diagnosticaba brillantemente con la exploración tradicional, han hecho que muchos consideren que la ecografía clínica será un factor más que contribuirá para dejar de explorar. Frente a ello, los autores proponen que debemos considerarla, como en su momento el estetoscopio, una parte más de la exploración física, y que, por el contario, contribuirá a aumentar el rendimiento de la exploración tradicional, haciéndola más atractiva y resolutiva (podremos ver lo que previamente hemos adivinado). Será el quinto pilar de la exploración tras la inspección, palpación, percusión y auscultación.
Aún con todos estos argumentos, el médico debe utilizar la ecografía clínica de manera cuidadosa y selectiva (con sentido común y adaptado a los escenarios clínicos en que ha adquirido competencias) para responder preguntas específicas al lado del paciente. Tampoco debe sustituir los estudios ecográficos completos y otras técnicas de imagen que pueden ser necesarias posteriormente. Existen ya estudios en diferentes escenarios (muchos de ellos ecocardiografía clínica, o ecocardioscopia como prefieren denominar los cardiólogos), en los que la “insonación” por médicos poco expertos ofrece un rendimiento mayor que la exploración tradicional por expertos clínicos, con disminución de pruebas posteriores y ahorro de costes. Además permite descubrir hallazgos que cambian hasta en una quinta parte de los pacientes las estrategias de tratamiento.
Por supuesto, no todo está estudiado y existen varios puntos de discusión. Hacen falta más estudios para comprender las implicaciones clínicas completas de la incorporación de la insonación a toda la práctica clínica. Debemos demostrar en cuales de todos los escenarios clínicos posibles la ecografía agrega valor y permite seleccionar mejor las actuaciones y pruebas posteriores, estudiar cómo afecta a los costes de la atención sanitaria, y reflexionar sobre las implicaciones clínicas y de recursos que tienen los hallazgos incidentales que pueden producir sobrediagnóstico. Aunque los estudios iniciales parecen demostrar que una formación breve y enfocada a un problema es útil en personal poco experto, probablemente el desafío es determinar los requisitos de capacitación requerida para un uso óptimo de la insonación en la práctica clínica de cada una de las especialidades en cada situación.
En definitiva, en el proceso de diagnóstico hay que integrar, en primer lugar, la historia clínica (escuchar), que nos llevará a una exploración física tradicional dirigida, y según sus resultados podremos incorporar la insonación de cabecera, con el objetivo de responder con más precisión a la pregunta clínica.
Por último, ¿puede la incorporación de esta tecnología afectar a desvirtuar la relación médico-paciente? La relación continuada y personal del paciente y el médico de familia es uno de los aspectos más valorados por ambos y puede existir el temor de que la tecnología reduzca esta interacción. Sin embargo, incorporar la “insonación” al examen físico puede tener un beneficio adicional en este aspecto, al prolongar el contacto físico directo, ofreciendo además una prueba visible de la patología (o ausencia de la misma) que el propio paciente experimenta y puede ayudar a que cumpla mejor los consejos. En definitiva, un diagnóstico más preciso y visible hace más por la relación médico-paciente que una exploración física dispersa.
Por todo ello, es hora de introducir el quinto pilar de la exploración física en la práctica de todo médico clínico, internistas), intensivistas, urgencias, otras especialidades, y por supuesto el médico de familia.
Estoy seguro de que si Marañón o Jiménez Díaz se levantaran de su tumba abrazarían con ilusión y ganas este quinto pilar.
Como dijo el recientemente fallecido Stephen Hawking, la inteligencia es la capacidad de adaptarse al cambio.
¿Por qué los médicos de cabecera van siempre con retraso?
Texto traducido con notas de Margaret McCartney: Why GPs are always running late. BMJ
Un inteligente y amable amigo me dice: ‘Mi GP [N del T: GP= médico de familia, médico de cabecera] siempre está atrasado, ¿por qué?‘
Trato de explicar que su GP es igual que yo. Incluso llegando temprano y quedandose tarde, sólo tiene unos 12 minutos para cada paciente (N del T: UK Time, SPAIN= 6 or less). Y tengo que encajar mucho en esos 12 minutos.
Debo ir a la sala de espera para localizar e invitar al paciente entrar en la consulta. Debo presentarme y descubrir por qué el paciente está aquí. Probablemente haya más de una razón. [N del T: En España esta probabilidad se convierte en certeza]
Recoger la historia clinica: a veces complicado, a veces no. Examen físico, si es necesario. Se puede requerir asistencia. Es posible que deba quitarse la ropa. Puede ser necesario buscar un acompañante. Ropa repuesta. Los cordones atados. Las manos se lavan de nuevo.
Pruebas de sangre o hisopos. Estos necesitan formularios y etiquetas pegajosas. Una multitud de clics de raton y zumbidos. ¿Qué antibióticos tomo el paciente por última vez? ¿Cuando?
Click.
La siguiente pantalla quiere la misma información de nuevo. Y, otra vez, usted está mirando al ordenador, no al paciente. El tiempo pasa. La hoja de información que está intentando imprimir no se imprime. [N del T: Aquí añadimos bajas, justificantes, muchos justificantes, justificantes a la carta]
Click, click, click.
A continuación, la discusión. Aquí están las opciones. Esto es lo que creo; ¿Qué piensa Ud? Vamos a planificar. Este debería ser la mejor parte, pero hay mensajes que parpadean. Debe recordarle al paciente cómo van a llegar los resultados. El número de teléfono registrado es incorrecto y necesita ser cambiado [N del T: una version castiza y muy madrileña es el denominado SCAE].
 Otra alerta del ordenador – la presión arterial del paciente necesita ser revisada. Esto significa que se debe tomar en ambos brazos, con el paciente relajado. Pero usted mismo no está relajado, e intenta no infectar al paciente con su situación.
Otra alerta del ordenador – la presión arterial del paciente necesita ser revisada. Esto significa que se debe tomar en ambos brazos, con el paciente relajado. Pero usted mismo no está relajado, e intenta no infectar al paciente con su situación.
Problemas en curso e intercurrentes pueden necesitar discusión, como son otras enfermedades crónicas. Problemas sociales, problemas de vivienda. El estrés es habitual, al igual que la soledad, el desempleo y el duelo.
Por supuesto, estoy en una posición ideal para identificar y discutir la obesidad, la violencia doméstica, la actividad física, el ciberbullying y los problemas sexuales, también para promover la detección del cáncer y preguntar sobre el exceso de alcohol, o sobre cualquier cosa que toque esa semana dentro de las campañas sobre días DE [que organizan las gerencias, la consejería o el ministerio: N del T]. La polifarmacia es frecuente, al igual que las consultas y las incertidumbres: los medicamentos deben ser revisados de forma rutinaria y las distintas opciones discutidas.
Y cuando llega el momento en que tiene un poco de contacto visual, o una pausa o cambio de tono, el paciente se siente capaz de decir que lo que él o ella realmente quiere es hablar.
La Medicina General [N del T: Medicina de Familia] se basa en una mentira – que podemos hacer todo esto con seguridad y bien en 10 minutos
Como dice un colega, la medicina general se basa en una mentira – una mentira que nos hace creer que podemos hacer esto con seguridad y bien en 10 minutos. Creo que una práctica aceptablemente segura tomaría el doble de tiempo, y una práctica excelente necesitaría todavía más para asegurar que todo está en su lugar para una toma de decisiones adecuada y compartida.
Nadie es médico para tener una vida fácil. Pero estoy obsesionado por una sensación de fracaso persistente. Necesitamos saber: ¿qué expectativas realistas podemos tener con el tiempo disponible actualmente y cuánto tiempo y recursos más debemos realmente tener para hacerlo bien?
La naturaleza y significado del trabajo de los médicos
La revista NEJM publica un articulo de opinión excelente titulado Meaning and the Nature of Physicians’ Work del que entresacamos y traducimos dos ilustrativos párrafos:
En resumen, la mayoría de lo que definimos como «trabajo» tiene lugar lejos del paciente, en los despachos y en los ordenadores. Nuestra atención esta con frecuencia tan desviada de las vidas, cuerpos y almas de las personas confiadas a nuestro cuidado que el dicho de que el médico se centra en la pantalla en lugar del paciente se ha convertido en un cliché cultural. Como la tecnología nos ha permitido cuidar a los pacientes a distancia de la cabecera y del personal de enfermería, nos hemos distanciado de la personalidad, de la identidad de los pacientes, así como de nuestros colegas, para hacer nuestro trabajo en el ordenador

Mientras tanto, los menús desplegables, los campos de texto cortar-y-pegar y las listas pobladas de clics han creado una historia clínica que (al menos para documentar el examen físico) se lee en el mejor de los casos como ficción o repetición sin sentido de hechos y en el peor como inexactitudes engañosas o fraudes. Dada la cantidad de información y discrepancias dentro de la historia clínica , a menudo es imposible separar cualquier señal de montañas de ruido. Sin embargo, todo nuestro sistema de atención de la salud -incluyendo su financiamiento, contabilidad, investigación y presentación de informes de calidad- descansa en gran medida en esta representación digital del paciente: el iPatient, proporcionando incentivos para su creación y mantenimiento. Con respecto a la calidad parece que el iPatient obtiene unos cuidados uniformemente maravillosos. Las experiencias de los pacientes reales es una cuestión diferente.
Un elefante en la consulta
A principio de este año la revista JAMA Internal Medicine publico una carta de investigación donde se estudiaba la asociación entre el uso de ordenadores en la consulta del médico y la comunicación con pacientes crónicos de unos centros médicos especiales (safety-net clinics*)
Los resultados mostraron que en comparación con los médicos que presentaba un alto grado de utilización del ordenador, los pacientes de los clínicos que menos los usaban, calificaban la atención como excelente en mayor medida (48% frente a 83%). También se encontraron diferencias en la calidad de la comunicación, según la utilización del ordenador, de tal forma que en las entrevistas de aquellos clínicos con un uso más intenso del ordenador hubo menos contenidos personales y más desacuerdos o críticas.
 En un comentario a esta carta se pone de manifiesto la importancia del contacto directo en el proceso de atención clínica que ilustra con el recuerdo de un grabado donde el Rey cura por imposición de manos a los enfermos de escrófula. La historia de la invención del estetoscopio, tambien le sirve para poner de manifiesto como esta “nueva tecnología” se interpone en la relación médico paciente. Igual que el estetoscopio, el ordenador en la consulta presenta muchas ventajas reales y otras en potencia todavía no demostradas. Su utilización, no obstante, descubre consecuencias negativas no anticipadas como la quiebra o el deterioro del relación médico-paciente, como se pone de manifiesto en el estudio arriba reseñado y en otros muchos más publicados con anterioridad. También hemos podido oír voces de alarma en la prensa o en legos en medicina pero expertos informáticos, o en una airada paciente, pero sin duda el testimonio más escalofriante es el explicativo dibujo, publicado también en JAMA, que plasma la consulta de un niña de 7 años con su médico dándole la espalda mientras escribe en el ordenador.
En un comentario a esta carta se pone de manifiesto la importancia del contacto directo en el proceso de atención clínica que ilustra con el recuerdo de un grabado donde el Rey cura por imposición de manos a los enfermos de escrófula. La historia de la invención del estetoscopio, tambien le sirve para poner de manifiesto como esta “nueva tecnología” se interpone en la relación médico paciente. Igual que el estetoscopio, el ordenador en la consulta presenta muchas ventajas reales y otras en potencia todavía no demostradas. Su utilización, no obstante, descubre consecuencias negativas no anticipadas como la quiebra o el deterioro del relación médico-paciente, como se pone de manifiesto en el estudio arriba reseñado y en otros muchos más publicados con anterioridad. También hemos podido oír voces de alarma en la prensa o en legos en medicina pero expertos informáticos, o en una airada paciente, pero sin duda el testimonio más escalofriante es el explicativo dibujo, publicado también en JAMA, que plasma la consulta de un niña de 7 años con su médico dándole la espalda mientras escribe en el ordenador.
La forma de utilizar el ordenador por los médicos no es homogénea, encontrándose diferencias en razón del sexo, el lugar donde se sitúa el ordenador, habilidades informáticas del clínico, el tipo de software, etc de tal forma que unas y otras pueden afectar al tiempo que se le dedica y se roba a la interacción con el paciente.
El autor del comentario, autor conocido en la bibliografía sobre el tema, no propone sacar el ordenador de la consulta del médico o modelos inalcanzables, sino una serie de consejos para lograr unos “buenos hábitos” de uso que interfieran lo mínimo posible en el necesario contacto entre médico y paciente. Estos consejos los resumen en una ayuda mnemotécnica POISED de Prepare ( preparar), Orient (orientar), Información Gathering (recopilación de información), Share (compartir), Educate (educar) y Debrief ( interrogar) cuya explicación dejamos para un próximo post.
*Safety-net clinics sirven a poblaciones con un dominio limitado del Inglés y pocos conocimientos sobre salud, experimentando barreras en la comunicación que contribuyen a disparidades en la atención que reciben cuidado y la salud en general.
Conciliación: Patrocinio y su nuevo médico (1)
Caso clínico extraído de Capitulo de libro: Bravo R, Caballero N. Conciliación de la medicación en el paciente polimedicado. En Curso Polimedicación y Salud. Estrategias para el abordaje integral de los pacientes polimedicados. Laboratorio de Prácticas Innovadoras en Polimedicación y Salud. Disponible: http://www.polimedicado.org y aquí
Patrocinio es una paciente viuda de 78 años diagnosticada de HTA, diabetes mellitus e hipercolesterolemia con antecedentes de osteopenia, úlcera duodenal, miastenia ocular, y síndrome vertiginoso de etiología no filiada. Acude regularmente a su centro de salud a recoger los medicamentos que tiene prescritos, pasa control con su enfermera cada dos meses y de vez en cuando visita a su médico de familia por, como dice ella, “achaques de la vejez” que su médico suele solucionar con muchas palabras y algo de paracetamol. También toma a hurtadillas “el orfidal” aunque su médico no se lo quiere recetar, ella va consiguiéndolo porque lo necesita: “sabe usted, desde que se me fue mi Antonio las noches se me hacen muy largas”.
Hasta hace poco vivía de manera autónoma en su domicilio habitual, aunque recibía ayuda ocasional por parte de su familia para las tareas que requerían un esfuerzo más intenso y los desplazamientos.
Una de sus hijas, paciente nuestra, acude con cierta urgencia: hace cuatro días – el viernes anterior- le dieron de alta a su madre del hospital en el que estuvo ingresada por una fractura intracapsular en la cadera derecha que precisó colocación de prótesis parcial e ingreso hospitalario durante casi un mes.
La fractura se produjo por caída accidental al salir del baño y le intervinieron al día siguiente. Aunque “todo fue bien”, ha estado ingresada casi dos semanas por una infección respiratoria y “descompensación de la azúcar y de la tensión”. Tras darle de alta, las hijas decidieron que no podía seguir sola y nuestra paciente decidió ser la primera en traerla a su casa. La hija se encuentra un poco agobiada, no está acostumbrada a ser cuidadora y, sobre todo porque no ve bien a su madre. No sabe que hacer: su madre se marea, está muy desganada y algo desorientada, con diarrea, dolores múltiples, no duerme bien, tiene dificultad para andar y está más torpe para realizar lo que antes hacía sin ningún problema.
A efectos administrativos, Patrocinio es para nosotros una paciente desplazada. No disponemos de más información que la que nos aporta su hija verbalmente, un informe de alta provisional del servicio de traumatología del hospital y una anticuada hoja de medicación de su médico de familia, junto a una serie de “cartones” de las cajas de los medicamentos que toma. Además, por información indirecta suponemos que tiene una úlcera por presión (UPP), y debe tener incontinencia: había solicitado pañales a la enfermera de guardia que la había asistido durante el fin de semana, y ésta lo había anotado en un sucinto informe que dejó en el domicilio.
Para valorar a la paciente y obtener más información decidimos acudir al domicilio de la hija, junto al enfermero que tenía programado ir para curarle la úlcera. Una vez allí, Patrocinio nos refiere que se encuentra muy cansada, sobre todo por las mañanas. Niega padecer importantes dolores localizados, “lo que pasa es que se encuentra mal y le duele todo, además no hace de vientre pero cuando lo hace es diarrea”. Se encuentra también con poco ánimo, algo triste y detectamos una actitud derrotista que creemos reactiva al cambio de situación, con necesidad de ayuda frecuente.
La exploración es normal, salvo por cierta palidez de piel, una TA de 98/50 mmHg en decúbito que disminuye a 86/48 con la bipedestación, sin taquicardia, una glucemia antes de la comida de 50 mg/dL, una UPP en el talón derecho, así como impactación fecal al tacto rectal. Se ha vuelto parcialmente dependiente para las actividades básicas de la vida diaria (come y se viste sola, pero precisa ayuda para el resto) y apenas camina con mucha dificultad asistida con un andador de la cama al baño.
 Indicamos a la hija que saque toda la medicación que se le está administrando, así como la que ya no toma. Comprobamos que la enferma estaba tomado la medicación ordenada en el informe de alta del hospital, más parte de los medicamentos que tomaba antes del ingreso que se encontraban parcialmente recogidos en una lista de su anterior médico de cabecera. Para obtener un listado completo de los medicamentos que toma Patrocinio es preciso realizar una adecuada entrevista clínica terapéutica y recabar información de todas las fuentes disponibles. Registraremos y comprobaremos (con ella y su hija) el tratamiento que realiza actualmente, con el objetivo de aclarar las discrepancias existentes entre las múltiples fuentes:
Indicamos a la hija que saque toda la medicación que se le está administrando, así como la que ya no toma. Comprobamos que la enferma estaba tomado la medicación ordenada en el informe de alta del hospital, más parte de los medicamentos que tomaba antes del ingreso que se encontraban parcialmente recogidos en una lista de su anterior médico de cabecera. Para obtener un listado completo de los medicamentos que toma Patrocinio es preciso realizar una adecuada entrevista clínica terapéutica y recabar información de todas las fuentes disponibles. Registraremos y comprobaremos (con ella y su hija) el tratamiento que realiza actualmente, con el objetivo de aclarar las discrepancias existentes entre las múltiples fuentes:
En el informe del alta hospitalaria por traumatología consta el siguiente tratamiento: digoxina, dos antihipertensivos (enalapril e hidroclorotiazida), insulina NPH 30U/0/8U, un hipolipemiante, bromuro de piridostigmina, heparina de bajo peso molecular a dosis profilácticas de enfermedad tromboembólica, diclofenaco y paracetamol de 1 gramo alternados, hierro y omeprazol. En este primer listado no se indicaba en ningún caso la duración del tratamiento. El informe acababa con recomendación de control genérico por el médico de atención primaria y unas indicaciones vagas sobre nuevas consultas en caso de mala evolución.
Con los medicamentos que nos aporta la hija, vemos que además y desde el alta está tomando “porque ya lo tenía de antes de caerse” otra dosis extra de uno de los anteriores antihipertensivos (enalapril) pero con nombre fantasía, amlodipino 5 mg, metformina, y sobres con calcio y vitamina D. También, como no dormía bien, había tomado lorazepam por la noche que la hija tenía en su botiquín, y un familiar les había facilitado loperamida para “parar la diarrea”. En la lista del médico anterior también figuraba algún que otro fármaco distinto pero la hija no se había atrevido a dárselos hasta consultar con nosotros.
Con todo ello, y tras confrontar toda la información concluimos que:
- Los síntomas del paciente como mareo, la astenia y la desgana de la paciente podían explicarse por varios errores en relación con la medicación:
- Medicación excesiva e incluso duplicada para tratar su HTA, al no contrastar los listados en las transiciones al ingreso y al alta de la paciente.
- Exceso de tratamiento hipoglucemiante en la situación actual.
- Tratamiento con digoxina sin una indicación clara (a la luz de la información disponible a través de paciente y cuidadora, informes…) y sin constatar en la exploración en el momento actual patología alguna que la indicase.
- Efecto secundario de otros fármacos, de nuevo sin indicación clara considerando globalmente a la paciente, como son la simvastatina, el calcio+vitamina D y el diclofenaco.
- Somnolencia diurna secundaria a lorazepam.
- La diarrea, en ausencia de datos de organicidad, ni sugerentes de infección, podría atribuirse a efecto secundario de varios fármacos tomados por la paciente como digoxina, simvastatina, diclofenaco, calcio+ Vitamina D o metformina. Así como a diarrea por rebosamiento tras un cuadro de estreñimiento e impactación fecal por medicamentos.
Con toda la información recabada, elaboramos un listado de medicación actualizado, teniendo cuidado de evitar duplicidades, fármacos no indicados en ese momento y cambios injustificados.
Aconsejamos realizar los siguientes cambios:
- Bajar la dosis de insulina a 26-0-0 y la de enalapril a 10mg/24h.
- Considerar errores de conciliación y por tanto suspender la administración de: omeprazol, diclofenaco, paracetamol 1g, hidroclorotiazida, amlodipino, metformina, simvastatina y digoxina.
- Pautar paracetamol 650mg cada seis u ocho horas sólo si presentase dolor.
- Mantener dosis pautada de lorazepam nocturna hasta reevaluación próxima en que esperábamos que con mayor control de la sintomatología de la paciente (astenia, mareo y dolor) mejorase la situación anímica y la actividad de la misma. Se plantearía ir retirándolo paulatinamente.
- Realizar perfiles glucémicos durante la próxima semana.
- Administrar un enema rectal.
- Aconsejar una dieta para diabéticos variada procurando una ingesta de líquidos adecuada.
En resumen, se ha cambiado la dosis de unos medicamentos, se han suspendido otros y se ha re-utilizado alguno nuevo para situaciones puntuales.
A la semana, en aviso programado, constatamos que Patrocinio se encuentra más animada, los perfiles glucémicos son adecuados pese a la rebaja en la insulinoterapia y las cifras tensionales se han normalizado. El ritmo intestinal es diario tras el enema sin alteración en la consistencia de las heces. Al encontrarse más activa, aconsejamos suspender la heparina, ir disminuyendo paulatinamente el lorazepam nocturno y seguir insistiendo en la deambulación.
Diagnosticar es dar nombre al sufrimiento del paciente.
A medida que la decadencia de la dinastía Chew iba a peor, los estudios fueron abandonados y los escribas se volvieron más y más ignorantes. Cuando no recordaban el carácter verdadero, de manera torpe se inventaban uno falso. Estos caracteres falsos , al ser copiados de nuevo por otros escritores ignorantes, se convirtieron en habituales
Wieger L. en Chinese Characters
 Con esta elocuente cita comienza David Ponka una nueva sección de la revista canadiense de medicina de familia CFP dedicada a recordar ciertos procedimientos que alguna vez fueron el dominio de los médicos generales y que ahora (casi) solo se practican por especialistas en la materia en cuestión.
Con esta elocuente cita comienza David Ponka una nueva sección de la revista canadiense de medicina de familia CFP dedicada a recordar ciertos procedimientos que alguna vez fueron el dominio de los médicos generales y que ahora (casi) solo se practican por especialistas en la materia en cuestión.
Basándose en trabajo previos no publicados partir del Pfenninger and Fowler’s Procedures for Primary Care – libro clásico sobre este tema- junto con la re-evaluación del Departamento de Medicina Familiar de la Universidad de Ottawa han identificado los Top 10 Forgotten Diagnostic Procedures o 10 principales procedimientos diagnósticos olvidados.
Esta lista se irá publicando en los subsiguientes números de la revista Canadian Family Physician, pero se pueden obtener al completo y en forma de manual en esta dirección de dropbox. El primero de la serie el examen con lampara con luz de Wood esta disponible ne el mismo número del CFP
Su orientación practica y formato breve no es óbice para aportar pruebas sobre la efectividad real de estos procedimientos diagnósticos y del papel que pueden jugar en el día a día de la consultas.
Es opinable la importancia que dan los autores a la exploración física tradicional, frente a lo que llaman tecnologías modernas aunque es innegable que muchas de estas técnicas diagnósticas tienen mucho que ofrecer. Su simplicidad hace de estos procedimientos “perdidos” por el médico general (en nuestro país algunas nunca se tuvieron) una herramienta útil no solo para confirmar un diagnóstico médico, sino también para la comodidad del paciente, la satisfacción profesional del médico de familia y sobre todo para consolidar la relación entre ambos.
Estos artículos y el manual docente sigue la estela de otro publicados anteriormente en el mismo formato y en este caso dedicado a los diez principales diagnósticos diferenciales en medicina de familia: Top 10 differential diagnoses in family medicine
Cerramos este post con otras dos citas, ambas de Juan Gervas: la primera es la que lo titula o encabeza y la segunda «El diagnóstico reduce la complejidad del sufrir y del vivir la enfermedad.»
Quien mejor «para dar nombre» y «reducir la complejidad» del sufrimiento del paciente que el médicos más cercano: su médico de cabecera. Trabajos como este del Dr David Ponka contribuyen a que sea realidad este deseo.
