Categoría: Prevención
PREVECARDIO y la “ilusión del chequeo”: cuando hacer más no es hacer mejor
PREVECARDIO y la “ilusión del chequeo”: cuando hacer más no es hacer mejor
por Francisco Camarelles, Carlos Brotons, Sara Belinchón y Alberto Cotillas y Grupo PAPPS Madrid. SOMAMFYC
El programa PREVECARDIO-AP representa un ejemplo claro de una tendencia creciente en los sistemas sanitarios, que es la medicalización preventiva de la población aparentemente sana mediante chequeos estructurados. Sin embargo, esta estrategia plantea una cuestión incómoda pero necesaria: ¿Tiene sentido hacer chequeos sistemáticos a población asintomática?
1. El problema de base es que los chequeos no han demostrado mejorar resultados clínicos.
La evidencia es bastante consistente, ya que las grandes revisiones sistemáticas como la Cochrane de 2012 y la actualización de 2019 de hasta 250.000 personas, han mostrado que los chequeos generales de salud NO reducen la mortalidad total ni cardiovascular frente a no hacerlos. Sí aumentan los diagnósticos, el consumo de fármacos, y el etiquetado de enfermedad. Es decir: más medicina ≠ más salud. Más recientemente, el estudio DANCAVAS II que estudia el cribado cardiovascular entre 60 y 65 tampoco observa una reducción de la mortalidad, y sí un aumento de las hemorragias digestivas en el grupo intervención (probablemente porque a los individuos que tenían un RCV alto sus médicos les iniciaban aspirina y estatina, sin haber ninguna evidencia al respecto).
En todo caso, dado que los beneficios de los chequeos de salud generales pueden ser limitados y heterogéneos, parece razonable dirigirlos a poblaciones con mayores necesidades de atención preventiva o con mayor riesgo.
2. PREVECARDIO: cribado masivo disfrazado de buena práctica
El programa propone un cribado estructurado en personas de 40–75 años sin enfermedad conocida. Pero esto introduce un cambio importante respecto al modelo clásico de Atención Primaria, se pasa de un cribado oportunista y contextualizado basado en la relación clínica, a un cribado poblacional protocolizado, descontextualizado e industrializado (SMS, agenda centralizada, circuito cerrado). Esto transforma la prevención en una actividad automática, no reflexiva.
Mientras se promueve un programa de chequeos, se abandonan otras intervenciones como, entre otras, el cribado y la intervención breve sobre el consumo de riesgo y perjudicial de alcohol, que han demostrado su eficacia en reducir mortalidad.
3. Sobrediagnóstico: el efecto colateral inevitable
Cuando se busca enfermedad en población sana, aparecen alteraciones de bajo riesgo, se diagnostican condiciones con escaso impacto clínico y se inicia cascada con más pruebas, más consultas, y más tratamientos. El propio programa reconoce umbrales bajos (ej. HbA1c ≥ 5,7%) que activan circuitos diagnósticos que pueden conducir a prediabetes sobrediagnosticada, dislipemias leves medicalizadas, e hipertensión leve tratada.
Podemos caer en el riesgo de hacer “demasiada prevención” si se amplían umbrales diagnósticos y empleamos programas preventivos de escaso valor en personas sanas. Por ello, la prevención cuaternaria adquiere un valor intrínseco junto a la toma de decisiones compartida y el uso adecuado de medidas epidemiológicas como son el riesgo absoluto y el número necesario de pacientes para tratar (NNT).
4. La paradoja de la prevención
El programa incluye un elemento clave (y contradictorio) que es el “paradigma de prevención”: la mayoría de los eventos ocurren en personas de riesgo bajo-moderado. Pero la respuesta es cribar a toda la población cuando la evidencia sugiere que la mejor opción son las intervenciones poblacionales (políticas, entornos, hábitos).
5. Intervenciones débiles sobre factores de riesgo
Detectar más no implica cambiar más, ya que las intervenciones sobre estilo de vida son de eficacia modesta y difícil sostenibilidad. Además, las intervenciones farmacológicas son de beneficio absoluto bajo en bajo riesgo. El resultado es el de mucho esfuerzo clínico para poco impacto real. Por ejemplo, en personas con hipertensión leve no tratada y sin enfermedad cardiovascular previa, el inicio de monoterapia antihipertensiva o la intensificación del tratamiento puede no reducir la mortalidad por cualquier causa, los eventos cardiovasculares totales ni la cardiopatía coronaria, en comparación con quienes recibieron placebo o ningún tratamiento. Puede haber una reducción del ictus, pero también posiblemente un aumento de abandonos por efectos adversos.
6. Coste de oportunidad o lo que dejamos de hacer
Cada consulta de PREVECARDIO (30 min) implica más tiempo de enfermería, más recursos diagnósticos, y seguimiento, ¿A costa de qué? Pacientes complejos abandonados, crónicos mal controlados, menos atención a otras patologías y a los determinantes sociales. Está claro que la prevención innecesaria compite con la atención necesaria.
7. Atención Primaria como “fábrica de riesgo”
El programa convierte la consulta en un espacio de cribado protocolizado centrado en indicadores y orientado a cumplir objetivos (Criterios de Buena Atención CBA, y Contrato Programa Centro CPC), lo que significa desplazar el modelo centrado en la persona hacia uno centrado en el riesgo.
8. Alternativa: prevención sensata
Desde una perspectiva más alineada con las recomendaciones del PAPPS y WONCA habría que priorizar el cribado selectivo y oportunista, las intervenciones con alto valor, las conversaciones clínicas significativas y la longitudinalidad del profesional sanitario.
La longitudinalidad en AP en prevención y promoción de la salud se ha demostrado muy importante. La continuidad relacional mejora la experiencia del paciente en la prevención cardiovascular, y una mayor continuidad con el médico de familia se asocia con mejor asesoramiento en estilos de vida y prevención percibido por los pacientes.
Por otra parte, es necesario reorientar la prevención hacia los determinantes sociales, la promoción de salud real, y las decisiones compartidas.
9. Ausencia de debate y participación de sociedades científicas. Es curioso que la primera referencia bibliográfica del programa sea a las de las recomendaciones preventivas cardiovasculares del PAPPS 2024. Sin embargo, la consulta del programa con los miembros del PAPPS ha sido nula.
10. Propuesta desde el PAPPS.
La Cartera de Servicios Estandarizados (CSE) de Atención Primaria (AP) de la CM incluye, dentro de su servicio 404 “Detección del riesgo cardiovascular y otros problemas prevalentes en el adulto”, una serie de Criterios de Buena Atención (CBA) que contemplan el cribado oportunista de diversos FRV. Entre ellos se encuentran el consumo de tabaco y alcohol, la práctica de actividad física, la obesidad, la hipertensión arterial (HTA), la diabetes mellitus (DM), la dislipemia y la estratificación del riesgo vascular.
Los resultados iniciales de un estudio presentado en el EUROPREV Forum 2026 Madrid, 26 y 27 de marzo, han encontrado que solo un 49,8 % de los pacientes tienen completado el paquete mínimo del PAPPS de forma adecuada. Queda mucho que mejorar en actividades preventivas antes que embarcarse en un chequeo generalizado sin evidencia científica que lo sustente. Además, antes de implementar un programa de chequeo generalizado, se debería fomentar el cálculo oportunista del RCV según las recomendaciones PAPPS 2024, y el abordaje oportunista de los factores de riesgo de la enfermedad cardiovascular.
| Recomendación | Calidad de la evidencia | Fuerza de recomendación |
|---|---|---|
| Se recomienda el cálculo del riesgo vascular a todos los adultos de ≥ 40 años que no tengan una enfermedad vascular o que, por sus características, no sean de alto riesgo, mediante SCORE2 o SCORE2-OP (70 y 90 años). | Moderada | Fuerte a favor |
| Las tablas de riesgo constituyen una información complementaria y útil para ayudar a estratificar el riesgo y a tomar decisiones en el tratamiento de la dislipemia y de la HTA | Moderada | Fuerte a favor |
Conclusión
PREVECARDIO-AP es un programa técnicamente bien diseñado, pero conceptualmente problemático. Parte de una premisa cuestionable: que detectar más enfermedad en población sana mejora la salud cuando la evidencia sugiere lo contrario: “Los chequeos generales generan más diagnósticos, más tratamientos… pero no más salud”.
El reciente EUROPREV Forum Madrid 2026 nos ha dejado una conclusión clara: es necesario ir «hacia una prevención más sensata, segura y centrada en la persona». Una AP fuerte y accesible debe ser la piedra angular de una prevención efectiva y sostenible.
“No todo lo prevenible merece ser buscado, ni todo lo detectable merece ser tratado.”
Documento
Comunicado sobre proyecto PREVECARDIO-AP


COMUNICADO sobre proyecto PREVECARDIO-AP
Madrid, 27 de abril de 2026
Las sociedades científicas firmantes deseamos compartir nuestro malestar con la forma en que se ha gestado y puesto en marcha el proyecto Prevecardio-AP.
Dicho proyecto, surgido en el seno de una iniciativa de investigación hospitalaria, comprende una serie de actuaciones que pueden ser útiles para la detección y actuación sobre factores de riesgo cardiovascular, pero que entendemos deben realizarse bajo el prisma que guía el trabajo en Atención Primaria y de hecho vienen realizándose ya desde hace años en nuestros centros.
Dicho prisma debe priorizar:
- Asegurar la longitudinalidad en las actuaciones realizadas, siempre con la enfermera y médica de referencia de cada ciudadano, asegurando así que esta actuación se integre en la asistencia longitudinal característica de Atención Primaria, que en repetidos estudios ha demostrado disminuir la morbimortalidad en la población atendida.
- Ir en consonancia con la Cartera de Servicios Estandarizados de Atención Primaria. No parece razonable que un proyecto de prevención sobre la población general contravenga las recomendaciones que guían nuestras actuaciones en Atención Primaria junto a las ofrecidas por el Programa de Actividades Preventivas y Promoción de la Salud (PAPPS), ya sea por periodicidad de las valoraciones o por intervalos de normalidad. En este sentido, algunas de sus recomendaciones deben ser revisadas, ya que existe evidencia científica diferente a la planteada en el documento.
- Ajustarse a la realidad asistencial de cada centro de salud Puede que no se disponga de los cartuchos para realizar las determinaciones o el tamaño del centro limite el uso de espacios compartidos para realizar estas determinaciones… ¿Por qué no utilizar la determinación en sangre venosa?
Entendemos que es fundamental actuar sobre los factores de riesgo cardiovascular, como llevamos haciendo desde hace décadas, de forma asentada en la realidad vital de cada ciudadano, y optimizar dicha actuación es parte esencial de este trabajo. Nos sorprende que la difusión de este proyecto publicite esta labor como algo novedoso, cuando no lo es en absoluto, se trata de una de las labores que realizamos diariamente en el primer nivel de atención sanitaria.
Mantenemos nuestra plena disposición a seguir colaborando con la Gerencia Asistencial de Atención Primaria y la Consejería de Sanidad para trabajar en pos de asegurar la mejor asistencia para la población madrileña, pero creemos necesaria una revisión y adecuación del proyecto Prevecardio-AP, teniendo en cuenta la realidad diaria en los centros de salud y adaptándola a esta.
Junta Directiva SoMaMFyC
¿A qué nivel debería reducir su colesterol LDL?
Post original de Greg Katz, MD parte de El complicado asunto del progreso médico.
Tras la publicación de las nuevas directrices sobre el colesterol, se ha dedicado mucho esfuerzo a destacar la importancia de alcanzar los objetivos terapéuticos para el colesterol LDL.
Sin embargo, la cuestión de hasta qué punto es crucial alcanzar el objetivo de LDL es una sobre la que no hemos contado necesariamente con los datos más sólidos.
Uno de los estudios más destacados de la conferencia de la ACC se denominó EZ-PAVE, un estudio que analiza la evolución de los pacientes cuando se les trata con diferentes niveles objetivo de LDL.
Parte del motivo por el que este ensayo me resulta interesante es cómo se debatió en las redes sociales, como si se tratara de una evaluación definitiva de un régimen de reducción del colesterol realmente intenso:
Creo que esa interpretación es un poco exagerada si se analizan los detalles del artículo.
Se trata de un estudio en el que se seleccionó a pacientes con enfermedades cardiovasculares y se estableció como objetivo que un grupo alcanzara un nivel de LDL de 55 y otro de 70. Sin duda, hubo una diferencia entre ambos grupos en cuanto al impacto del tratamiento:
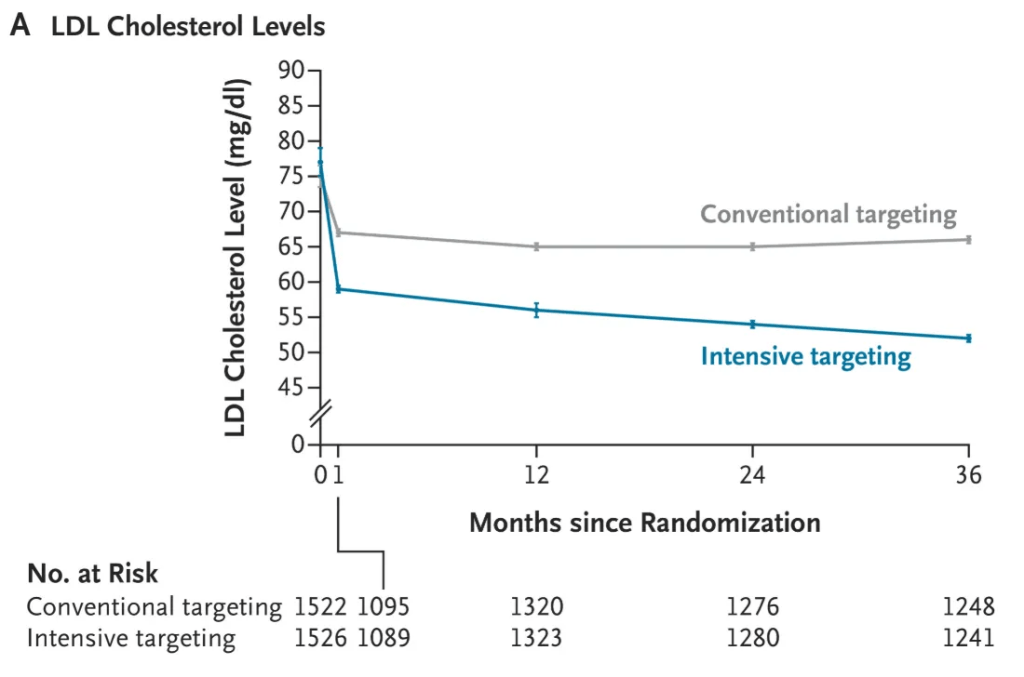
Sin embargo, si se analizan los resultados reales, esa reducción del riesgo del 33 % resulta un poco exagerada en cuanto a sus implicaciones prácticas.
Hay dos razones principales para ello:
La gran mayoría de las diferencias entre los grupos se basaban en las diferencias en el número de personas a las que se les colocaron stents o se les realizaron otros procedimientos cardíacos. Hubo una diferencia pequeña (0,3 % al año) en los infartos de miocardio, pero ninguna diferencia en las muertes o los accidentes cerebrovasculares.
Se trataba de un ensayo abierto. Por lo tanto, la necesidad de someterse a una intervención a menudo se basa en una valoración subjetiva. Ya sea por parte del paciente que refiere los síntomas o del médico que los interpreta, puede verse influida por el hecho de saber en qué grupo se encontraba la persona.
No estoy descartando este ensayo como si dijera que un nivel más alto de LDL es mejor; está claro que no lo es.
Pero es un ensayo en el que se exageró la importancia de los resultados. Y eso concuerda con lo que habría sido mi predicción antes del estudio: una modesta reducción del LDL debería conducir a una pequeña diferencia en los resultados.
El informe principal, que habla de una reducción del riesgo del 33 %, realmente no pasa la prueba del algodón.
Así pues, Ez-PAVE no nos dice que un nivel debajo de LDL sea malo, pero sí sugiere que el beneficio marginal de reducir un nivel de LDL que ya es bajo no es enorme.
Y también quiero llamar la atención sobre el hecho de que incluso la interpretación más pesimista de este artículo es, en realidad, bastante notable para la ciencia médica: el grupo tratado de forma menos intensiva solo tuvo una tasa de eventos del 9,7 % en tres años.
Eso significa que, en el contexto médico actual, existe un riesgo anual de alrededor del 3% de que un paciente con una enfermedad cardíaca establecida sufra un infarto, un ictus o necesite someterse a una intervención cardíaca.
Es bastante increíble pensar en los avances de la ciencia médica en el tratamiento de las enfermedades cardíacas.
Cuanto mejores sean los resultados iniciales, menor es el margen de mejora, lo que hace más difícil demostrar diferencias drásticas entre las estrategias. Y se podría argumentar que eso hace que cada avance incremental sea más impresionante, no menos.
Todo el mundo toma vitamina D. Nadie sabe por qué.
traducción de Everyone Takes Vitamin D. No One Knows Why por Gregory Katz, MD en Greg Katz’s Newsletter
La vitamina D parece gozar de una aprobación casi universal.
Forma parte de los suplementos que toma o recomienda casi todo el mundo. Los pacientes se someten a un control en sus revisiones físicas anuales; incluso existe un código CIE-10 que los médicos pueden utilizar en su facturación. Se puede comprar básicamente en todas partes.
De hecho, creo que nunca he visto a ningún influencer decir que los suplementos de vitamina D son realmente malos o inútiles. Simplemente existe en esta niebla de aprobación de bajo riesgo algo que «se supone que debes tomar» porque podría ayudar y probablemente no hará daño. Esa aceptación universal es parte de por qué creo que la historia de la vitamina D es fascinante. Porque una vez que se profundiza en la investigación, uno se da cuenta de algo que es casi surrealista: hemos estudiado a fondo la vitamina D y todavía no tenemos nada claro si se debe tomar un suplemento de vitamina D.
Lo que creemos saber
Las personas con niveles más altos de vitamina D tienen mejores resultados en materia de salud. Eso se ha demostrado una y otra vez, donde los niveles más altos de vitamina D se han relacionado con menores riesgos de:
Cardiopatías
Cáncer
Diabetes
Enfermedades autoinmunes
Depresión
Infecciones respiratorias (incluido el COVID)
Es fácil argumentar que si un nivel bajo de vitamina D está relacionado con problemas de salud y la administración de suplementos es segura, ¿qué inconveniente hay en tomar suplementos para mejorar la salud?
Parece razonable. Pero (parafraseando a Bill Simmons)… ¿Estamos seguros de que los suplementos de vitamina D realmente sirven para algo?
Lo que hemos aprendido de los experimentos con personas
La vitamina D se ha probado en ensayos aleatorios. En muchos. Y los resultados son rotundamente decepcionantes. Hemos estudiado la administración de suplementos de vitamina D para casi cualquier enfermedad crónica que se pueda imaginar. Y a pesar de estudiar miles de pacientes, hay básicamente cero que señalen beneficio.
Los estudios son todos neutrales; el autor ha escrito antes sobre esto. Eso ciertamente no prueba que la vitamina D no haga nada. Pero en algún momento uno esperaría que hubiera una tendencia hacia algo bueno si la suplementación con vitamina D fuera realmente importante. Y los datos que tenemos ciertamente sugieren que la mayoría de los suplementos de vitamina D son una pérdida de dinero.
El problema de las medidas indirectas (proxy en el original)
Entonces, ¿cómo se explica la desconexión entre los estudios observacionales y los ensayos aleatorizados? Es fácil: la vitamina D no es la causa de la buena salud. Es un indicador de buena salud.
Las personas que tienen niveles más altos de vitamina D también tienden a:
-Pasar más tiempo al aire libre.
-Seguir una dieta mejor.
-Hacer más ejercicio
-Tener menos grasa corporal
-Dormir mejor
-Tienen menos enfermedades crónicas
En otras palabras, tienen estilos de vida más saludables. Y unos mejores niveles de vitamina D son solo el resultado de ese comportamiento saludable. Al fin y al cabo, a nadie le importa si sus niveles de vitamina D son asombrosos; nos importa si contraemos cáncer o enfermedades cardíacas. Por desgracia, a pesar de todos los estudios sobre este tema, no se ha planteado la pregunta de investigación correcta.
No hemos estudiado la vitamina D de la forma correcta.
Antes de descartar la vitamina D por completo, tenga en cuenta las limitaciones: ninguno de estos estudios se diseñó para responder a la pregunta de si corregir una deficiencia (o de alcanzar un nivel objetivo específico) previene alguna enfermedad. Y muchos de estos ensayos incluyeron a personas que, para empezar, ni siquiera eran deficientes.
Si quiere probar si corregir la deficiencia de vitamina D es importante, debería:
- Inscribir solo a personas que realmente sean deficientes.
- Asignarlos aleatoriamente a placebo frente a suplementos.
- Ajustar la dosis en función de los niveles sanguíneos para alcanzar un objetivo específico.
- Realizar un seguimiento de los resultados a lo largo del tiempo (ataques al corazón, cáncer, fracturas, infecciones, mortalidad).
Ese estudio no se ha hecho realmente de forma rigurosa. ¿Por qué no se ha hecho? Porque sería caro, llevaría mucho tiempo y requeriría dosis individualizadas y análisis de sangre frecuentes. Así que estamos atrapados en el limbo: suficientes dudas para cuestionar el bombo publicitario, pero no suficientes pruebas para responder a la pregunta principal con algún nivel de confianza.
Las guías de práctica clínica reconocen la falta de pruebas
El Grupo de Trabajo de Servicios Preventivos de EE.UU. (USPSTF) se encoge de hombros. No recomiendan el cribado rutinario de la deficiencia de vitamina D en adultos asintomáticos. No porque piensen que no es importante, sino porque las pruebas son demasiado limitadas para guiar una acción definitiva.
Se trata de una admisión bastante notable si se piensa en lo extendidas que se han vuelto las pruebas y la administración de suplementos. Las directrices de la Sociedad de Endocrinología me resultan extrañas: sugieren que no tiene sentido hacer pruebas de detección de vitamina D, pero básicamente sugieren que todo el mundo debería tomarla. Si quiere leerlas usted mismo, puede echar un vistazo aquí.
Su perspectiva abarca algunas ideas diferentes y algo contradictorias:
- No hacer pruebas porque no sabemos lo que realmente significa «deficiente».
- Pero también, ¿recomendamos la suplementación porque es barata y segura?
- Y no sabemos qué dosis o nivel objetivo realmente hace la diferencia.
Llámame loco, pero eso no suena como una orientación basada en la evidencia.
La importancia de un biomarcador
Cada vez que se plantea tomar un medicamento, un suplemento nutricional o, en realidad, cualquier molécula exógena, debería poder responder a la pregunta de «¿qué define el éxito de esta intervención?».
Lo bueno de la vitamina D es que tenemos una forma de hacer un seguimiento de su nivel. Eso hace que las decisiones sobre cómo van las cosas sean bastante sencillas. Podemos saber si usted es deficiente. Podemos saber si su dosis de suplemento corrige la deficiencia.
Como consecuencia, la vitamina D es en realidad bastante diferente de la mayoría de las decisiones sobre suplementos porque podemos medirla y cuantificar lo bien que está funcionando realmente la suplementación.
Lo que yo hago en la práctica
Esta es mi opinión práctica: No compruebo rutinariamente los niveles de vitamina D a menos que un paciente lo solicite. 1 Nunca he comprobado mi propio nivel de vitamina D. Si alguien se hace la prueba y tiene un nivel muy bajo, creo que es razonable administrar suplementos. Si alguien tiene osteoporosis, fragilidad, baja masa muscular o un alto riesgo de fractura, la suplementación con vitamina D probablemente tenga más sentido. La suplementación empírica no me parece que tenga mucho sentido, independientemente de lo que recomiende la Endocrine Society. Debe hablar con su médico sobre su situación personal, ya que la lectura de este boletín no establece una relación médico-paciente.2
No creo que sea probable que haya un beneficio para la persona promedio, especialmente si usted no está haciendo un seguimiento de los niveles y el ajuste de su dosis en respuesta a sus niveles. Si hubiera un gran beneficio de la suplementación a ciegas, ya lo habríamos visto.3
¿Y este es el mejor caso de uso de suplementos?
Lo sorprendente es que la vitamina D es uno de los suplementos más estudiados del mundo.
Tenemos:
– Un análisis de sangre medible
– Una intervención barata y ampliamente disponible
– Una base masiva de investigación
Y todavía no sabemos si ayuda. Entonces, ¿qué le dice eso acerca de todos los otros suplementos por ahí? Nattokinase. Rapamicina. NAD. Athletic Greens. La lista continúa. La mayoría de ellos no tienen un solo ensayo aleatorio de alta calidad que realmente haga la pregunta clínica correcta. Y sin embargo, la gente está gastando cientos de dólares al mes en estas cosas.
¿Por qué es importante?
Cuando no disponemos de investigaciones de alta calidad, nos quedamos con suposiciones, vibraciones y extrapolaciones. Abrimos la puerta a las personas influyentes, las empresas de suplementos y el ruido pseudocientífico. Y a la gente le resulta cada vez más difícil averiguar qué es lo que realmente importa.
Por eso creo que la vitamina D es el ejemplo perfecto de lo poco que sabemos realmente en materia de bienestar y de la claridad que aún necesitamos.
La semana que viene escribiré sobre cómo sería un programa de investigación sobre el bienestar real y riguroso. La llamaré la lista de deseos «Make America Healthy Again».
Y hasta que no dispongamos de la investigación adecuada, creo que la pregunta que realmente hay que hacerse cuando se gasta dinero en cualquiera de estas cosas es: ¿tengo realmente alguna idea de lo que esto está haciendo realmente por mí?
1- Ordenaré casi cualquier prueba que solicite un paciente, a menos que piense que la prueba es arriesgada, descabellada o que puede informar erróneamente.
2- Y como este boletín no forma parte de mi práctica de la medicina, tengo por norma no responder a preguntas personales sobre el riesgo de ningún individuo en respuesta a lo que escribo aquí.
3 Tenga en cuenta que la biología es complicada: – hacemos vitamina D a partir del colesterol, pero hay bastantes intermediarios en el camino y no tenemos ni idea de cómo (o si) es importante tener esos intermediarios en equilibrio con los niveles activos de vitamina D.

Cribados de bajo valor
Traducción de la carta al director por Arnaud Chiolero Low-value population screening.The Lancet, 2024; 404(10456): 935 publicada en Lancet comentando el artículo: El cribado de poblaciones requiere pruebas sólidas: la genómica no es una excepción por Turnbull C, et al. Population screening requires robust evidence-genomics is no exception. Lancet. 2024 Feb 10;403(10426):583-586. doi: 10.1016/S0140-6736(23)02295-X.
Todos los cribados pueden ser perjudiciales (por ejemplo, por causar miedo, falsos positivos, investigaciones estresantes o sobrediagnóstico), algunos son beneficiosos, y los que pueden recomendarse deben ser «más beneficiosos que perjudiciales a un coste razonable». Como plantean Clare Turnbull y sus colegas, no está claro si el cribado genómico que forma parte de la iniciativa Our Future Health será más beneficioso que perjudicial a un coste razonable si se implanta a nivel poblacional. Por tanto, este cribado podría agravar el problema del cribado de bajo valor.
La atención de bajo valor es aquella que aporta un beneficio mínimo o nulo al paciente y constituye una preocupación creciente para los sistemas sanitarios. La población, así como los responsables políticos y muchos profesionales sanitarios, esperan mucho del cribado, pero los beneficios reales -especialmente para enfermedades crónicas comunes, como el cáncer- son generalmente bajos. Además, en la práctica del cribado a menudo no sigue las recomendaciones relativas a la frecuencia de las pruebas o las edades a las que empezar y parar. También se suelen realizar muchos cribados que no aportan ningún beneficio, como el cribado del cáncer de tiroides, lo que significa que son frecuentes los cribados de escaso valor.
El afán por los cribados, aunque sean de escaso valor, se basa en la creencia sincera de que siempre es útil identificar las enfermedades en una fase temprana, lo que permite un tratamiento precoz y mejores resultados. Sin embargo, para muchas enfermedades, la detección y el tratamiento tempranos no son mejores que el tratamiento iniciado más tarde y, debido a las mejoras en el tratamiento, las ventajas de tratar las enfermedades identificadas mediante cribado frente a las enfermedades detectadas clínicamente disminuyen. Además, no se tiene suficientemente en cuenta que muchos cribados son meras herramientas para estimar la probabilidad de una enfermedad futura, pero no permiten un diagnóstico precoz; este es el caso del cribado del riesgo genómico de enfermedades comunes. En la era de la medicina predictiva y personalizada, los límites difusos entre riesgo y enfermedad están impulsando la expansión sin fin de la estrategia de cribado y tratamiento.
Por último, la aplicación de una estrategia preventiva de cribado del riesgo genómico podría aumentar las desigualdades socioeconómicas en materia de salud, ya que la aceptación de este tipo de cribado será más frecuente entre las personas con una posición socioeconómica elevada, como se ha observado en el caso de los cribados del cáncer o de los factores de riesgo de enfermedades cardiovasculares. El coste de oportunidad de la aplicación de este tipo de cribado a nivel poblacional tendrá que considerarse cuidadosamente
De obligada lectura
En medicina hay libros o artículos de esos que te llevan a decir: “todo estudiante (o residente) debería leer”. Aunque la comprendo, a mí no me gusta la frase, es lógico que tu sorpresa o ilusión ante un buen trabajo te lleve a recomendarlo a generaciones venideras, pero esa «obligación» que impones, no es de recibo. Puede que el artículo no sea tan bueno, o el momento no sea el adecuado como lo fue para ti, es probable que esa persona a la que se lo dices, no lo necesite o no lo entienda en ese momento determinado. Seria mejor recomendar, e incluso recomendar solo a demanda del interesado. Solo en contadas ocasiones y conociendo al que crees que lo necesita, le puedes decir eso de “léete esto ¡chaval!”
Gracias a Juan Gérvas (una vez más) he llegado a este antiguo articulo que documenta y explica un hecho típico de la medicina generalista y que todos los que trabajamos en atención primaria deberíamos aprehender, ya que conocer casi todos lo conocemos. Se trata de eso que los bayesianos y evidenciologos llaman la probabilidad preprueba y cómo varía esta probabilidad según el entorno en el que trabajemos
Juan,lo aplica para ilustrar la peligrosidad de la desaforada afición de nuestros conciudadanos para acudir a los servicios de urgencias, y lo explica sencillo y bien. Da igual, casi nadie lo leerá y de los que lo hagan unos será para criticarlo sin misericordia por venir de quien viene, otros porque nunca entenderán, a pesar de su aparente formación intelectual, este sencillo problema de la masificación de las urgencias ambulatorias y el abuso de las hospitalarias.
Bien, pero hablemos del artículo. Se titula: Occurrence and clinical significance of overt blood loss per rectum in the general population and in medical practice (Frecuencia e importancia clínica de la pérdida manifiesta de sangre por recto en la población general y en la práctica médica) y el resumen traducido es este
Aunque la pérdida de sangre por el recto en medicina general es frecuente y no suele ser grave, puede ser el primer síntoma de un trastorno maligno colorrectal. Para determinar la incidencia y la importancia clínica de la pérdida evidente de sangre por el recto, se realizó una búsqueda bibliográfica en Medline. Se informó de que la incidencia de este síntoma en la población general era de aproximadamente 20 por 100 personas al año, la «incidencia de consulta de atención primaria» de aproximadamente seis por 1.000 y la incidencia de derivación a un especialista médico se estimó en aproximadamente siete por 10.000 al año. La importancia clínica del síntoma variaba en función de la población: el valor predictivo de la pérdida de sangre rectal manifiesta para una neoplasia maligna colorrectal se estimaba en menos de uno de cada 1.000 en la población general, aproximadamente dos de cada 100 en la práctica general y hasta 36 de cada 100 en pacientes derivados. Se desconoce cómo contribuye la manifestación de la hemorragia (y otros signos y síntomas) a la selección de pacientes en cada uno de estos estadios, dando lugar a probabilidades previas crecientes.
Juan Gérvas nos lo explica en este articulo :
En general la rectorragia es “inocente”, se debe a hemorroides o fisuras anales, y los pacientes lo suelen saber y manejar por sí mismos, sin consultar con el médico de cabecera y sin ir a urgencias. La probabilidad de que la rectorragia se deba a un cáncer del aparato digestivo es muy baja, del 1 por 1000.
Cuando los pacientes en ese estudio decidieron consultar con su médico de cabecera la probabilidad del cáncer subió al 20 por 1000. Es decir, los pacientes, si deciden consultar es porque “saben” que la rectorragia es distinta, que vale la pena la consulta, y sube a veinte por mil la probabilidad de cáncer, un ejercicio excelente de “auto-cuidado”, de “auto-selección”.
Después, cuando los médicos generales decidieron mandar a los pacientes con rectorragia a los especialistas focales, o a urgencias, la probabilidad de cáncer subió a 360 por 1000. Es decir, los médicos de cabecera seleccionaron a los que tenían mayor probabilidad de cáncer (en los que valía “la pena” el realizar más pruebas) y multiplicaron por 18 la probabilidad de cáncer de aparato digestivo. Así, de 1000 personas con rectorragia que a través del médico de cabecera llegaron a urgencias o especialistas focales, 360 tenían cáncer (640 no)
¿Se imagina si los pacientes con rectorragia de este estudio hubieran ido todos a urgencias hospitalarias o los especialistas “para estar tranquilos”, pruebas y más pruebas, daños sin sentido a 999 de cada 1000?
De todas formas, lo “recomendable” que no obligatorio, es cogerse el artículo completo en PDF con lápiz, «borra» y subrayador de colorines y estudiarlo en profundidad
Más información en El fundamento científico de la función de filtro del médico general del mismo autor y Mercedes Pérez Fernández
¿Está sobrediagnosticada la prediabetes? Sí: la experiencia de un paciente-epidemiólogo
Hace poco me diagnosticaron prediabetes, basándose en una glucemia ligeramente elevada y sin otros factores de riesgo. Para disipar mi confusión y ansiedad, apliqué mi formación en epidemiología e investigación de servicios sanitarios a la literatura científica. Mi conclusión: Yo y muchos otros estamos sobrediagnosticados.
La diabetes tipo 2 es un problema de salud pública con una alta morbilidad y mortalidad que está proliferando a escala internacional. Es la enfermedad crónica más costosa de Estados Unidos, afecta aproximadamente a 37 millones de personas (el 11% de la población), de las cuales el 23% no están diagnosticadas. La diabetes está relacionada con nuestra epidemia de obesidad y afecta de forma desproporcionada a las personas con bajos ingresos y a las personas de color.
Pero la prediabetes, destinada a identificar a las personas de alto riesgo y prevenir la progresión a diabetes, es una idea relativamente nueva. Y los expertos discrepan enérgicamente en cuanto a terminología, criterios de cribado, interpretación e implicaciones.
MI VIAJE POR LA PREDIABETES
Soy una mujer blanca sana de 62 años: peso normal, ejercicio diario riguroso, dieta excelente, antecedentes familiares de diabetes mínimos (sólo mi abuelo materno). Mi nuevo médico de atención primaria (MAP) me sugirió que me volviera a hacer un cribado después de que la HbA1c se elevará ligeramente 6 meses antes (6,1%; norma normal actual en EE.UU.: 4,8% a 5,6%). Se mostró alarmada. Le pregunté preocupada si podía tener diabetes a pesar de los resultados marginales de las pruebas y la ausencia de factores de riesgo. «¡Oh, sí!», me contestó, podría tener diabetes en toda regla. Mi historia clínica electrónica (HCE) alimentó aún más mi preocupación: los resultados de pruebas recientes estaban marcados con signos de exclamación rojos, «H» de alto, y rangos estándar, de prediabetes y de control de glucosa. Sin embargo, los materiales educativos para pacientes de mi médico de cabecera y en línea no me incluían en ninguna categoría de riesgo.
Mientras tanto, me encontré repetidamente con mensajes sobre la prediabetes. Una valla publicitaria mostraba a una mujer en bikini sobre un aro hinchable y un tiburón debajo: «Riesgo de ataque de tiburón: 1 entre 11,5 millones. Riesgo de prediabetes: 1 de cada 3 adultos». Mi dentista me dijo que eran tantos los pacientes que le anunciaban que tenían prediabetes que había empezado a ignorar esta «noticia».
Los mensajes me distraen durante el día y me despertaban por la noche. ¿Estaba en un tren de la diabetes fuera de control? ¿Mendigaría, como mi abuelo diabético imploraba a mi abuela, bocados de comida prohibida? ¿Cuándo me fallaría la vista, habría que amputarme un miembro u otras terribles consecuencias?
Al repetir las pruebas, mi HbA1c era del 5,9%; mi médico de cabecera hizo un comentario favorable y dejamos el tema. Pero yo seguía preocupada. Entonces analicé mi HCE y la bibliografía. Mi HbA1c fue ligeramente elevada en 2007 (6,0%) y 2008 (5,9%). El intervalo estándar entonces era de 4,5% a 6,1%, así que mi médico de cabecera no se preocupó. ¿Qué ha cambiado?
Sigue en «Is Prediabetes Overdiagnosed? Yes: A Patient-Epidemiologist’s Experience» por Rani Marx
The Annals of Family Medicine May 2024, 22 (3) 247-250; DOI: https://doi.org/10.1370/afm.3093
Como Conclusión
¿HACIA DÓNDE VA LA PREDIABETES?
Mi experiencia y la revisión de la evidencia sugieren que las personas sanas de bajo riesgo están recibiendo pronósticos excesivamente preocupantes y recomendaciones de intervención demasiado agresivas. Ojalá mi médico de cabecera me hubiera explicado advertencias importantes: la prediabetes no conduce inevitablemente a la diabetes, las pruebas y lecturas individuales varían y pueden revertir con el tiempo, y los umbrales de prediabetes en EE.UU. han bajado y superan a los de otros países. De hecho, mis resultados han sido constantes durante muchos años, y estoy sano y tengo un riesgo muy bajo. En mi opinión, el cribado debería dirigirse a las poblaciones de alto riesgo, el umbral de prediabetes de EE. UU. debería alinearse con las organizaciones internacionales y prediabetes debería sustituirse por términos más apropiados y menos alarmantes (p. ej., glucemia elevada o intermedia). Los clínicos necesitan tiempo y recursos para comunicarse mejor con los pacientes, pero deberían centrar sus esfuerzos en las personas de alto riesgo o con diabetes. Apaguemos fuegos, no avivemos llamas
Historia clínica digital. Condicionantes sociales y del contexto familiar
Juan Gérvas (@JuanGérvas) y Mercedes Pérez-Fernández, médicos generales rurales jubilados, Equipo CESCA, Madrid, España
Nota
El Ministerio de Sanidad de España publicó “Condicionantes sociales y del contexto familiar que sería recomendable incluir en la historia de salud digital” el pasado 29 de diciembre.
En la portada de dicho texto consta que es una versión preliminar y se dice: “Documento en proceso de revisión y maquetación. Próximamente se publicará una nueva versión del documento”.
Como pasan los meses sin que se publique la versión final, los firmantes hemos decidido no esperar más y analizar tal documento provisional.
Introducción
La historia clínica es el documento que permite el seguimiento del paciente; es decir, enlaza el pasado con el presente y prepara el futuro respecto a la atención clínica. No es un acta notarial, ni un registro administrativo sino un medio para mejorar la atención clínica.
En su versión electrónica permite, además,
1/ el enlace a fuentes de información y decisión de instituciones y organizaciones varias, por ejemplo permite el acceso a guías de práctica clínica aplicables a la situación concreta del paciente, o a bases fármaco- terapéuticas para valorar las interacciones entre los distintos medicamentos que tiene prescrito el paciente.
2/ el compartir datos entre distintos profesionales y niveles del sistema sanitario,por ejemplo, la oficina de farmacia puede dispensar medicamentos autorizados para el paciente, en urgencias hospitalarias acceden directamente a los antecedentes de interés, en servicios sociales pueden conocer la situación laboral registrada, etc.
3/ si se autoriza, la participación a distancia con datos para investigación y salud pública,por ejemplo todo lo que se refiere a estudios observacionales (lo que sucede en la práctica clínica del día a día).
Estos usos tienen ventajas e inconvenientes, como es de esperar. Así, por ejemplo, puede estigmatizar “para siempre” el que conste en la historia clínica electrónica el consumo de droga (legal y/o ilegal), un resultado genético anormal, el pensamiento suicida, el escuchar voces, haber tenido sífilis y otras condiciones que fueron relevantes en algún momento pero que cargan como un fardo para el resto de la vida.
A no olvidar el uso fraudulento de las historias clínicas, como el robo de los datos pero también su utilización sin permiso ni conocimiento, por ejemplo por la industria farmacéutica y por los seguros privados.
Para decirlo todo, también el uso “político” para cumplir con normas “del momento”, como documentar la vacunación covid durante la pandemia en este siglo, y en el siglo pasado, por ejemplo, para pasar la información al partido nazi en Alemania, y denunciar a todos los sujetos “degenerados e indignos”, como enfermos con esquizofrenia, síndrome de Down, espina bífida, sordera congénita, homosexuales y alcohólicos, que fueron asesinados o esterilizados después de la denuncia de los médicos (el 40% del total de médicos alemanes estuvo afiliado al partido nazi, que entre otras cosas promocionaba la eugenesia, la salud, el abandono del tabaco y del alcohol, el ejercicio físico, la dieta vegetariana, etc).
Son necesarias muchas mejoras en el documento del Ministerio de Sanidad
Es de agradecer el énfasis en el registro adecuado en la historia clínica de los condicionantes sociales, lo que en el “yo soy yo y mis circunstancias” serían las circunstancias. Pero la propuesta del Ministerio es manifiestamente mejorable, como señalamos con algunos ejemplos:
- Acepta la definición de salud de la Organización Mundial de la Salud, “el estado de completo bienestar físico, mental y social y no simplemente la ausencia de afecciones o enfermedades», impensable si no es en los instantes que dura un orgasmo, como bien señaló Petr Skrabanek.
- Faltan las definiciones de las variables, sus posibles valores y su uso (justificar el porqué de cada una, su utilidad posible y probable). Por ejemplo, en la edad no basta con lo que consta de “calcular la edad de manera automatizada a partir de la fecha de nacimiento”. Así, para el Instituto Nacional de Estadística de España “La edad en años cumplidos se refiere al número de aniversarios del nacimiento transcurridos en la fecha de referencia, es decir, a la edad en el último cumpleaños”. A tener en cuenta la edad en bebés, que se da en meses, incluso en días en los menores de un mes. Tal falta de definición de las variables se extiende a todas las propuestas. Tampoco consta algo básico, como el estado civil y/o situación de convivencia (incluyendo el vivir en pareja, y “otros modos de convivencia”, tipo tribu y comuna). Tampoco el número de personas en el hogar de convivencia. Por ejemplo, ni siquiera sabemos si la paciente es viuda. O si es nueva (primer contacto con ese profesional o si no ha habido contacto en los últimos 5 años). En una propuesta catalana respecto al registro de condicionantes sociales se repiten los mismos problemas pero no hay la “borrachera” de datos de la del Ministerio de Sanidad
- No se enlaza con la referencia, cuando se precisa. Por ejemplo, respecto a violencia de género: “Se preguntará también siguiendo los protocolos comunes del SNS y el instrumento normalizado para la detección temprana de violencia de género”.
- Se mezclan conceptos que tampoco se definen, por ejemplo en variables biológicas con variables descriptivas. Por ejemplo, respecto al sexo: “¿Se describiría usted como una persona intersexual?” cuando se está refiriendo a características sexuales (anatomía, órganos reproductivos y/o patrones cromosómicos), no a sentimientos.
- Considera que el sexo se asigna al nacer, que es algo cambiable, un poco como considerar que la fecha de nacimiento se “asignará” al nacer y fuera modificable por sentimiento. Acertadamente distingue entre mujer, hombre y “otro”, para acoger los casos en que hay dudas fundadas. Pero resulta absurdo poner fecha (un año) a tal indeterminación.
- Sobre identidad de género y orientación sexual, conviene tener en cuenta que la mayor parte de la población no se ha planteado tales preguntas. Además, es fundamental la inclusión de las definiciones, y en todo caso tener en cuenta que las respuestas no tienen porqué ser “fijas/permanentes”. Estas preguntas no deberían ir al comienzo pues son delicadas, y es importante hacer constar que no son de respuesta obligada.
- La pregunta, tampoco definida, sobre “¿Cómo quiere que me dirija a usted?”, debería aclararse respecto a menores de edad. Y en todo caso ser la primera, para adecuar el resto de las preguntas al tratamiento preferido. En el mismo sentido, sobre barrera idiomática, pues si existe conviene saberlo desde el principio, así como saber cómo superarla (traductor profesional, acompañante, traducción automática, etc), y dicha barrera hay que matizarla (sí/no es excesivamente categórica) y tenerla en cuenta también respecto a nacionales con los idiomas de las distintas Comunidades Autónomas. Ambas preguntas son variables que admiten evolución y cambio. Y que no se han de ceñir al ámbito idiomático sino a todo el espectro de comunicación y contacto (pérdida de visión y de audición incluidas).
- Respecto a la situación laboral, lo lógico es emplear la clasificación de la Encuesta Nacional de Salud (5): trabajando, en desempleo, jubilado, estudiando, incapacitado para trabajar, dedicado principalmente al trabajo doméstico y familiar, otras situaciones.
- En el apartado de cribado de pobreza, no se estudia pobreza sino dificultades económicas. No tiene sentido la excesiva categorización (sí/no). Valdría la pena seguir el estilo de la encuesta europea sobre “living conditions”. Y no consta una pobreza clave, la pobreza energética.
- Tampoco consta algo básico, como el estado civil y/o situación de convivencia (incluyendo el vivir en pareja, y “otros modos de convivencia”, tipo tribu y comuna). Tampoco el número de personas en el hogar de convivencia.
Conclusión
La propuesta Ministerio de Sanidad de España sobre “Condicionantes sociales y del contexto familiar que sería recomendable incluir en la historia de salud digital” no es sencilla, no es práctica y no está fundada.
Recoger tal conjunto de variables y datos puede ser avasallador en la práctica clínica y no contamos con ninguna prueba de que tal volumen de información tenga impacto ni en la clínica ni en la salud pública. En la actualidad, sería un triunfo contar con los “simples” datos de ocupación y nivel de estudios, por ejemplo para analizar la información respecto a covid19 (ingresos y mortalidad).
Conviene, además, la consulta a la Sociedad Española de Salud Pública y Administración Sanitaria (SESPAS), Sociedad Española de Epidemiología (SEE), Asociación Española de Economía (AES) e Instituto Nacional de Estadística (INE).
Tos ferina, brotes y mortalidad | ¿De quién es la responsabilidad?
Traducción automatizada de la versión original Kinkhoest, uitbraken en sterfte | Wiens verantwoordelijkheid? con autorización del autor
En las últimas semanas se ha producido un notable aumento del número de infecciones de tos ferina detectadas. NOS Journaal lo achaca al descenso de la cobertura vacunal, apoyado, por supuesto, por la brigada de vacunación de los profesionales de Groningen y Rotterdam.
Mi colega español Juan Gérvas, antiguo médico generalista y ex profesor de la Escuela de Salud Pública de la Universidad Johns Hopkins, escribió un interesante artículo al respecto. Arroja una luz diferente sobre estos asuntos de la que nos quieren hacer creer los médicos, funcionarios y políticos de los Países Bajos, que están en conflicto de intereses. He escrito una reflexión al respecto.
Vacuna subóptima
La vacuna contra la tos ferina es necesaria, pero necesita mejoras urgentes. En el contexto de los brotes y muertes por tos ferina, es importante darse cuenta de que el problema no es el movimiento antivacunas, sino la propia vacuna. La vacuna contra la tos ferina es poco eficaz. Necesitamos una vacuna mejor, que genere inmunidad duradera y evite la infección y la transmisión.
Así pues, tenemos una vacuna contra la tosferina que tenemos que reconocer que funciona mal. Por esta razón, actualmente tenemos que vacunar y revacunar varias veces. La industria se beneficia enormemente de ello.
Es una vergüenza que se haya abandonado la mejora de la vacuna cuando durante décadas en las que se han acumulado pruebas empíricas de su ineficacia. Más vergonzosa aún es la solución fácil de vacunar a las embarazadas. Es una vergüenza que el feminismo tolere esta transformación de la mujer embarazada en un útero. Y es una vergüenza que los ministerios de Sanidad estén dirigidos por la industria y nunca hayan exigido mejores vacunas contra la tosferina.
Además, no existe una forma comercial separada de administración de la vacuna, por lo que hay que revacunar a la embarazada contra la tosferina, el tétanos y la difteria al mismo tiempo (en España – editorial). Una y otra vez, dos vacunas «añadidas» innecesarias. Además, la ineficacia de la vacuna obliga a las bacterias a evolucionar hacia formas más agresivas. La ética y la deontología médicas están en caída libre.
Los responsables de la actual epidemia de tosferina, con muertes incluidas, son las autoridades sanitarias encabezadas por el Ministerio de Sanidad, las industrias y las asociaciones ‘científicas’ (de salud pública, epidemiología, economía de la salud, médicos de cabecera, medicina general, pediatría, etcétera).
Reseña
Juan Gérvas pone el dedo en la llaga. La vacuna contra la tos ferina no es suficientemente buena. Es uno de los principales factores de infecciones y muertes. Sin embargo, en nuestro país, investigadores con conflictos de intereses, profesionales de Groningen y políticos ignorantes aprovechan la epidemia de tos ferina para culpar a los «antivaxxers», lo cual es completamente falso.
Los representantes más destacados de la industria de las vacunas en los Países Bajos desde hace décadas proceden de los círculos D66. Debe haber una compulsión a la vacunación, claman. Sus partidarios, casi más que los del VVD, creen en el efecto beneficioso de la industria para la salud de las personas. Con ello, este partido va diametralmente en contra de sus propios principios de autodeterminación y ética médica.
D66 no tiene ningún conocimiento sustantivo de la ciencia médica, como vimos durante la pandemia de coronavirus. La vacuna contra el coronavirus fue un trágico fracaso y la vacuna contra la tos ferina necesita mejoras urgentes. Y la vacuna de la gripe no funciona. Este partido no dice nada al respecto.
Dar la vuelta a las cosas y afirmar lo contrario es un mecanismo cotidiano, pero también desenfrenado en la política de los neoliberales. Me he referido a ello muchas veces. Freud lo describió en Psicopatología de la vida cotidiana. Siempre es más fácil culpar a la gente que sabe pensar.
La política gubernamental de los últimos años durante la pandemia condujo exactamente a lo contrario de lo que pretendía. Los ciudadanos ya no creen al gobierno. Y esto se debe principalmente a los asesores con intereses contrapuestos que, con una arrogancia sin precedentes y descarada, afirmaron cosas sobre las vacunas del coronavirus que no eran ciertas. Si estos mismos asesores y el gobierno piensan que la gente lo ha olvidado, se equivocan. El gobierno y sus asesores son los principales culpables de la caída de las tasas de vacunación, y eso es lo que hay que abordar.
Visto así, cabe preguntarse cómo va a abordar el Gobierno este problema. Me temo lo peor. La vacuna contra la tos ferina es menos eficaz desde 1996, pero el gobierno no se responsabiliza de ello en modo alguno. Al mismo tiempo, el RIVM informa en su página web de que si un niño tiene tosferina y se encuentra bien puede ir sin más a la guardería o al colegio. Un adulto con tosferina también puede simplemente ir a trabajar. Lo único que está haciendo el Gobierno es intensificar aún más la polarización. Este gobierno nos está llevando «de Guatemala a Guatepeor».
El NOS News haría bien en dejar de inmiscuirse en cuestiones médicas y especialmente en los tratamientos farmacológicos. Es ir demasiado lejos y nadie se enterará, excepto la industria farmacéutica y los neoliberales. NOs, entreviste también a expertos independientes para variar.
Muchas veces no es mejor prevenir que curar
Muchas veces no es mejor prevenir que curar
por: Juan Gérvas, Doctor en Medicina, ex-profesor de salud pública, médico general jubilado, Equipo CESCA, Madrid, España. jjgervas@gmail.com https://t.me/gervassalud @JuanGrvas www.equipocesca.org
Mercedes Pérez-Fernández, Especialista en Medicina Interna, médico general jubilada, Equipo CESCA, Madrid, España. mpf1945@gmail.com
Prevenir es intervenir hoy para evitar males en el futuro
Prevenir en salud es intervenir hoy para evitar enfermar en el futuro; por ejemplo con vacunas eficaces tipo la del tétanos o con el consejo médico contra el tabaquismo.
Se suele confundir prevención con:
- promoción de la salud (mejora del estado de salud promoviendo actividades varias; por ejemplo, una visión tolerante de la diversidad sexual o los viajes para ancianos del IMSERSO) y
- protección de la salud (normativa y legislación que protege e impide dañar la salud, por ejemplo reglamentos sobre comercialización de alimentos o sobre seguridad en el trabajo).
En cuanto a la prevención propiamente dicha conviene distinguir las medidas “aditivas” (que “añaden” intervenciones, como vacunas, o suplemento de ácido fólico periconcepcional) de las medidas “restrictivas” (que disminuyen actividades, como el consejo médico contra el tabaquismo o el contener el consumo de alcohol durante el embarazo). Las medidas “aditivas” pueden tener mayores efectos adversos y precisan de mayor conocimiento científico que las fundamente.
La prevención es importante si se tiene futuro
Puesto que la prevención implica intervenir hoy para evitar males futuros, para que la prevención tenga importancia hay que tener un futuro.
Es decir, la prevención es más importante para el sector de población que tiene futuro, para los que tienen empleos estables, pensiones seguras y/o bienes que aseguran un porvenir. También, para quienes tienen formación y pueden entender que el sacrificio de “hoy” es importante para la salud de “mañana”.
En sentido contrario, la prevención tiene poco valor para quienes tienen un futuro inseguro, o directamente no tienen futuro. Es decir, para los marginados por la sociedad, para los pobres, para los analfabetos, para los viejos con pensiones miserables, para los vagabundos, para los drogadictos, para los desempleados de larga duración, para las prostitutas explotadas, etc.
En cierta forma, la prevención es un lujo dañino para los bien adaptados a una sociedad enferma.
La prevención es muy inequitativa, y estigmatiza
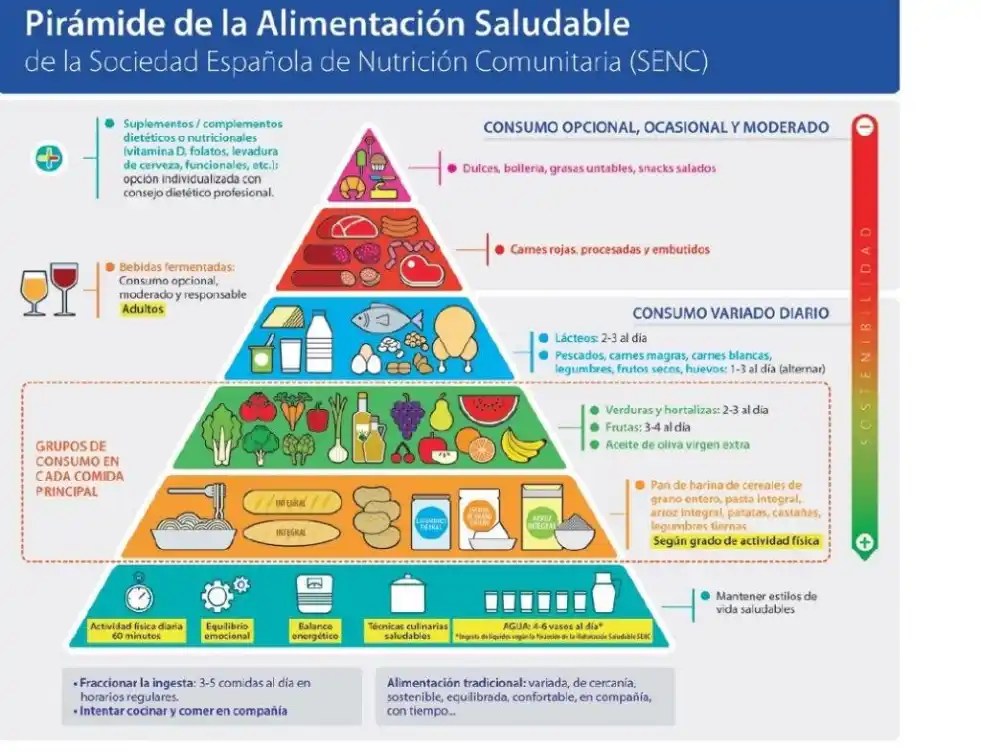
Imagine, amable lector/a, la típica imagen de la pirámide de comida saludable, esa que suele recomendar el consumo diario de 3-4 piezas de fruta y el empleo de aceite de oliva extra, que además suele incluir consejos tipo “actividad física diaria, 60 minutos”. Por ejemplo, eche un ojo a:
Ahora póngase en un hogar típico español con pobreza, donde viven esos casi diez millones de españoles que parecen no existir pero existen. Con sus ojos, con ojos de pobreza, eche una mirada a la pirámide nutricional “saludable”, que por supuesto no lleva anexo una pirámide de precios, ajustada según ingresos. Imagine, además, que la vea con ojos de la madre que no tiene para comprar, o del padre que no puede alimentar a sus hijos, o del niño que asiste a la escuela con hambre y escucha del maestro la lección sobre nutrición saludable.
Tal tabla es insultante, un delirio salubrista que daña y estigmatiza, un ejemplo de la inequidad de la prevención en general.
La prevención es inútil en general
Aunque le pueda parecer mentira, la mayor parte de la prevención que se practica es cuando mínimo inútil. Es decir, que carecen de fundamento científico la mayoría de las pautas preventivas que se ofrecen por la medicina clínica y la salud pública. Se ha impuesto una prevención absurda, sin ciencia ni ética.
Por ejemplo, carecen de fundamento todos los chequeos y revisiones anuales, incluidas las de niños sanos y las ginecológicas.
General health checks in adults for reducing morbidity and mortality from disease (Review)
«Mi ginecólogo». Pero, ¿por qué?
Por ejemplo, en general carecen de fundamento todos los cribados (screening), incluyendo los del cáncer
Por ejemplo, carecen de fundamento los complementos vitamínicos y minerales, incluso en la embarazada sana.
Older Americans Are Hooked On Vitamins Despite Scarce Evidence They Work
Many Pregnancy Vitamins And Mineral Supplements Are A ‘Needless Expense’, Report Claims
Suplementos minerales, ¿son realmente necesarios?
La prevención daña frecuentemente
No es que la prevención sea inútil, es que daña muchísimas veces al iniciar cascadas diagnósticas y terapéuticas de incierto final. Pero, por ejemplo, a los ricos les encanta “ser atendidos por los médicos, y prevenir todo mal”, por mucho daño que les hagan .No saben los ricos, por ejemplo, que si se hacen más pruebas preventivas para diagnosticar precozmente distintos tipos de cáncer lo que se logra es incrementar el número de pacientes diagnosticados de cáncer sin que disminuya la mortalidad por cáncer. Es decir, se diagnostican muchos cánceres que, siéndolo, no tienen ninguna importancia ni nunca matarían.
Se llama “sobrediagnóstico” y conlleva tratamientos y seguimiento de por vida, sin necesidad. Se ha demostrado sobrediagnóstico comparando los pacientes diagnosticados con cáncer en zonas ricas con las zonas pobres de Estados Unidos. Los ricos se someten a más pruebas de cribado de cáncer y al final acaban con más diagnósticos de cáncer de mama, próstata, tiroides y melanoma, pero su mortalidad por estos cánceres es casi la misma que la de los pobres
En otro ejemplo, algunos daños por la “revisión del niño sano” son: “1/ las manías de los tirones del prepucio para que baje en virtud de no se sabe qué necesidad; 2/ los dobles y triples pañales cuando la cadera parecía que no iba bien; 3/ analíticas para confirmar el hierro bajo a los 6 meses o por si acaso; 4/ las derivaciones al cardiólogo por los soplos inocentes o funcionales para que diga que son normales y habituales; 5/ plantillas para pies no desarrollados todavía; 6/ innecesarios cascos para que no se deforme la cabeza, y 7/ esas listas que terminan en la papelera de casa con las cosas que hay que hacer al introducir los alimentos nuevos”.
“Dejad que los pobres no se acerquen a mí”
Los ricos tienen salud a chorros por sus condiciones de vida (condiciones, no estilos), como se vio, por ejemplo, en la pandemia covid19 al poder recluirse y trabajar/estudiar en casas confortables y tener capacidad para que los trabajadores esenciales les llevasen a casa todo lo que precisaban. Por ello pueden sobrevivir a la frenética actividad preventiva a la que los someten los especialistas focales, especialmente de sus seguros privados.
Los pobres son frágiles, sus problemas de salud se cronifican al ser “pegajosos” por interaccionar con sus condiciones de vida, sus malas viviendas, la falta de trabajo estable y sus escasas perspectivas futuras. Los pobres heredan pobreza, enfermedades y código postal (viven condenados a vivir en donde tienen que vivir, no pueden mudarse a los “barrios bonitos” de las ciudades).
Los ricos reciben atención médica especializada y preventiva de más que resisten dadas sus buenas condiciones de vida, pero deberíamos proteger a los pobres para que no sufran tales excesos pues no lo resistirían dada su fragilidad y malas condiciones de vida.
En resumen
La prevención traslada recursos de pobres a ricos, de enfermos a sanos, de analfabetos a universitarios y de viejos a jóvenes La prevención es inequitativa, y culpabiliza a las víctimas (confirma el capitalismo que dice que los pobres lo son porque quieren y los enfermos ídem).
Conviene tener siempre presente que la prevención en pobres carece de impacto, es dañina y llega a ser insultante. Siempre precisamos precaución al tratar de prevención, pero más cuando se pretende (con buena intención) “salvar a los pobres”. El daño puede ser inconmensurable. Los programas preventivos en las personas más pobres son escasamente efectivos, con resultados ínfimos y estableciéndose también en este campo un gradiente social. Todo ello implica un riesgo de introducir más inequidades generadas cuando intervenimos.
En general, conviene valorar la falsedad del “más vale prevenir que curar”. A veces, en pocos casos, la prevención tiene beneficios que superan a los daños pero en muchos, muchísimos casos, la prevención introduce daños e inequidad. Por ejemplo, en la consulta diaria puede detraer recursos (sobre todo el preciado tiempo médico) para el mejor trabajo clínico con los más enfermos y pobres por lo que conviene pensar que no siempre en mejor prevenir que curar.