Categoría: Reumatología
Ensayo aleatorio sobre fisioterapia para el desgarro meniscal y el dolor de rodilla
N Engl J Med 2025; 393 (17): 1694-1703 doi: 10.1056/NEJMoa2503385
Antecedentes
La fisioterapia se recomienda habitualmente para el dolor de rodilla atribuido a una rotura meniscal degenerativa, pero su eficacia no ha sido demostrada.
Métodos
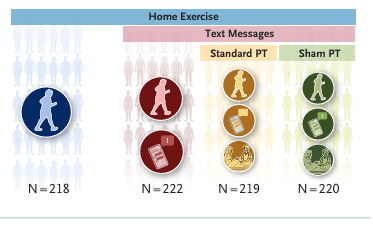
Asignamos aleatoriamente a participantes de entre 45 y 85 años con dolor de rodilla, osteoartritis y rotura de menisco a uno de cuatro grupos: ejercicio en casa (programa de ejercicio en casa de 3 meses), ejercicio en casa más mensajes de texto para fomentar la adherencia al ejercicio, ejercicio en casa más mensajes de texto más fisioterapia simulada (terapia manual simulada en la clínica y terapia de ultrasonidos simulada) y ejercicio en casa más mensajes de texto más fisioterapia estándar (ejercicios supervisados de fortalecimiento, funcionales y de estiramiento y terapia manual).
La variable de resultado principal (primary outcome) fue el cambio en la puntuación en el cuestionario Knee Injury and Osteoarthritis Outcome Score (KOOS), subcuestionario de dolor (rango, 0 a 100, donde las puntuaciones más altas indican más dolor) entre el inicio y los 3 meses, con ajuste por el centro donde se realiza el ensayo, la subpuntuación de dolor de la KOOS al inicio y el grado radiográfico.
Resultados
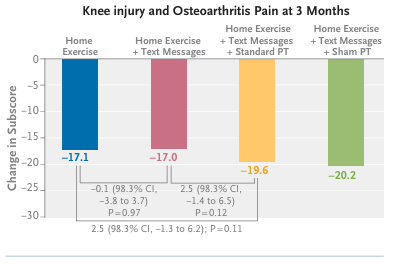
Un total de 879 participantes fueron asignados aleatoriamente (edad media [± DE], 59,2 ± 7,8 años). La diferencia en los cambios a los 3 meses en la subpuntuación de dolor del KOOS entre el ejercicio en casa y el ejercicio en casa más mensajes de texto fue de −0,1 puntos (intervalo de confianza [IC] del 98,3 %, −3,8 a 3,7) y entre el ejercicio en casa y el ejercicio en casa más mensajes de texto más fisioterapia estándar fue de 2,5 puntos (IC del 98,3 %, −1,3 a 6,2); la diferencia entre el ejercicio en casa más mensajes de texto y el ejercicio en casa más mensajes de texto más fisioterapia estándar fue de 2,5 puntos (IC del 98,3 %, −1,4 a 6,5). Los acontecimientos adversos fueron en general leves y se distribuyeron de manera uniforme entre los grupos.
Conclusiones
En pacientes con rotura degenerativa del menisco y dolor de rodilla, la incorporación de fisioterapia o mensajes de texto para fomentar la adherencia a los ejercicios en casa no resultó superior al programa de ejercicios en casa por sí solo en cuanto a la reducción del dolor.
Un pan como unas tortas
La Revista Cleveland Clinic Journal of Medicine ha publicado un comentario (versión traducida aquí ) donde aparte de poner de manifiesto la cuestiones dudosas o controvertidas del manejo clínico de la Vitamina D, avanza una sugestiva hipótesis que aclararía gran parte de esta interrogantes
Para los autores, el aumento más que exponencial en la petición de pruebas para determinar los niveles de vitamina D (25(OH)D) así como, la prescripción de suplementos de esta vitamina, se produce sin ningun fundamento real basado en la evidencia. Hay demasiados aspectos no aclarados en el manejo de esta «hipovitaminosis», desde la incertidumbre sobre el «punto de corte» del nivel adecuado de vitamina D, hasta la falta de respuesta de la suplementación con vitamina D en muchos de los procesos con los que presuntamente se asocia el déficit de esta vitamina.
En el articulo se explica que gran parte de esta confusión se debe a la presunción de que los niveles séricos de 25(OH)D reflejan el estado de la vitamina D.
¿Es posible que los niveles de vitamina D en sangre estén influidos por algo más que el estado de esta vitamina en el organismo?
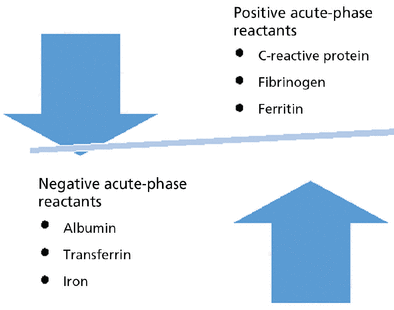
Si consideramos que la vitamina D es un reactante de fase aguda negativo, como se argumenta en el artículo, citando varios estudios y revisiones, los niveles bajos de 25(OH)D podrían reflejar simplemente perturbaciones metabólicas ligados a estados inflamatorios y no a un déficit real.
La elevada prevalencia de inflamación de bajo grado en la población general desaconsejaría por tanto, concluir de forma refleja que existe algún grado de insuficiencia o deficiencia de vitamina D cuando se encuentra una concentración sérica de 25(OH)D disminuida. Los estudios observacionales que encuentran asociaciones entre niveles bajos de vitamina D y el riesgo de fracturas, caídas, mortalidad, diabetes, hipertensión, COVID y una variedad de otros trastornos, podrían mostrar una mayor prevalencia de déficit de vitamina en estas enfermedades, aunque no se podría excluir la inversa, es decir que el déficit fuera consecuencia y no la causa de padecer estos trastornos. A la vista de estos argumentos, se concluye en contra de la prescripción rutinaria de suplementos de vitamina D, incluso cuando se encuentran niveles bajos de 25(OH)D.
Si los planteamientos de este articulo se probaran ciertos, la actitud actual de muchos de los médicos asistenciales de incluir la vitamina D en el petitorio de rutina de análisis clínicos, al igual que prescribir de forma indefinida vitamina D a sus pacientes cuando las cifras estuvieran por debajo de un limite (tan definido como incierto) seria hacer algo con gran desacierto o mal resultado.
En definitiva estaríamos haciendo un pan como unas tortas
Versión traducida del comentario en formato PDF aquí
Versión traducida de editorial del revista sobre el artículo en formato PDF aquí
El escaso valor de la artroscopia en la artrosis
por Gustavo Aparicio Campillo Traumatologo. Hospital Clínico San Carlos y Rafael Bravo Toledo. Medico de Familia. Centro de Salud Linneo
Aproximadamente el 25 % de las personas mayores de 50 años padecen dolor o molestias en sus rodillas derivadas de la enfermedad degenerativa propia a partir de esta edad. Hace menos de un año publicamos un artículo en la revista AMF -solo bajo suscripción- donde se hacía notar que la evidencia disponible recomendaba el tratamiento no quirúrgico con fisioterapia, medicación analgésica y dieta para esta situación, relegando la artroscopia para casos muy concretos como un bloqueo articular real (limitación de la extensión de la rodilla causado por un cuerpo libre o una rotura meniscal) , o cuando las molestias no hayan remitido tras un periodo comprobado de tratamiento conservador. A conclusiones similares llega una revisión Cochrane publicada hace dos meses.
La evidencia muestra que la artroscopia de rodilla para este tipo de pacientes no tiene beneficio alguno comparado con el tratamiento no quirúrgico. La artroscopia no ofrece beneficios importantes ya que no mejora el dolor, ni la movilidad de la rodilla en personas con artrosis.
Aparicio G, Bravo R. ¿Se deben derivar al traumatólogo los pacientes con artrosis de rodilla? ). AMF 2021; 17(8):474-476.
Por otro lado, una artroscopia de rodilla puede causar un daño al paciente y consumo inadecuado de recursos, por lo que se ha llegado a considerar una practica bajo valor en las recomendaciones de las sociedades médicas de varios países como Estados Unidos (y aquí), Canadá, Australia y Holanda.
A pesar de las recomendaciones mencionadas, éstas no se siguen adecuadamente. A nivel mundial, se realizan más de 2 millones de artroscopias de rodilla por enfermedad degenerativa. En un estudio suizo de 2017. Muheim et al observan que el 70% de los pacientes a los que se practicó una artroscopia de rodilla en el contexto de enfermedad degenerativa, no recibieron fisioterapia y el 89% no habían tomado medicación para el dolor de manera regular antes de la intervención.
Un grupo de investigación holandés ha publicado este año 2022 un artículo donde se investiga la proporción de estas artroscopias de “ bajo valor “ y cuáles son las razones que llevan a realizarlas. Para ello, realizaron un estudio retrospectivo en 13 hospitales holandeses , encontrando que al menos el 35% de las artroscopias realizadas por enfermedad degenerativa de rodilla, no tienen indicación válida (en la historia clínica del paciente) basada en las guías de artroscopia de rodilla holandesas. Este porcentaje de pacientes sin indicación válida informada y, por tanto, una atención potencialmente de bajo valor, osciló entre el 10,8% (en un Centro Médico Universitario) y el 63,6% (en un hospital general). En una cuarta parte de los casos la indicación registrada fue una decisión conjunta entre el médico y el paciente, incluyendo indicación a petición del paciente.
Los autores, en la discusión, refieren que si contabilizamos los daños y costes de estas artroscopias (1,6 millones de euros en el año 2016 en Holanda, año del estudio) vemos que superan los beneficios, los traumatólogos deberían tomar decisiones basadas en la evidencia y explicarla claramente a los pacientes, escuchar sus preferencias, pero no ofrecer una artroscopia al menos que haya una indicación válida. Como demostraron los mismos autores, en un estudio previo de 2020 , la toma de decisiones basadas en la evidencia puede obstaculizarse por las creencias de algunos especialistas en el valor añadido de estas artroscopias , así como las experiencias positivas con la artroscopia de rodillas entre los familiares y conocidos del paciente.
La información de los cambios y de la ineficacia de la artroscopia debería estar dirigida tanto a profesionales como a pacientes, en este ultimo escenario se incluye la excelente pagina de «Cochrane responde» donde con lenguaje claro y simple se expone la información dirigida a pacientes sobre este tema.
Herramientas para la práctica médica en atención primaria

Tools for practice es una sección de la revista Canadian Family Physicians (CFP) que adapta artículos publicados en la web del Alberta College of Family Physicians (ACFP), en concreto en este repositorio, viejo conocido de los que nos dedicamos a estas cosas de la evidencia y sus recursos en atención primaria. Esta publicación secundaria resume la evidencia de la literatura médica, con un enfoque preferente sobre temas de actualidad e información que modifique la práctica habitual. Los resúmenes son revisados por pares y al menos uno de los coautores, es un médico de familia en ejercicio.
Destacamos los últimos publicados, uno en la revista CFP Targeting uric acid levels in treating gout (descargar aquí en español) y el otro: Virtual visits versus face-to-face: Diagnostic accuracy in primary care que traducimos a continuación y que proviene del repositorio de esta asociación, antes mencionado.
Traducción:
Pregunta clínica: ¿Cuál es la exactitud diagnóstica de los médicos de atención primaria que realizan visitas virtuales en comparación con las visitas presenciales para cuadros clínicos indiferenciados?
Lo esencial: Sobre la base de pruebas limitadas de nivel bajo, la validez diagnóstica de las visitas virtuales fue de entre el 71-91%, medida utilizando pacientes estandarizados o revisión de casos a los 3 meses. La validez/concordancia de diagnóstico de la atención virtual parece similar a las visitas presenciales. Estos estudios no abordan la continuidad de la atención, ni los resultados de los pacientes.
Evidencia:
- Cohorte diagnóstica, 97 adultos, primera visita a la consulta de medicina general, de manera presencial seguida de videoconferencia con médicos diferentes.1
- Validez del diagnóstico (determinada por la revisión de la historia tres meses más tarde) no es significativamente diferente entre:
- Presencial 83%, videoconferencia 80%.
- Cuadros más frecuentes: respiratorias (22%), digestivos (19%), circulatorios (10%).
- 57% afecciones agudas, 43% crónicas.
- Limitaciones: siempre evaluado en persona primero, sin seguimiento a largo plazo.
- Auditoría de 599 visitas virtuales, 67 pacientes estandarizados, uno de los seis cuadros, a saber: dolor de tobillo, faringitis viral o bacteriana, infección urinaria recurrente, rinosinusitis y dolor lumbar.2
- Variación en la exactitud diagnóstica dependiendo de:
• Cuadro clínico (71% para rinosinusitis, 91% para UTI).
- No hay diferencia de precisión de diagnóstico con vídeo frente a teléfono.
- Limitaciones: preocupaciones únicas limitadas, no pacientes reales.
- Ensayo cruzado aleatorio, 175 adultos en atención primaria, aleatorizados para comparar videoconferencias con visitas presenciales o comparar dos visitas presenciales.
Ambas visitas fueron con diferentes médicos. 3
- Acuerdo de diagnóstico no significativamente diferente entre:
- Videoconferencia y en persona: 84%.
- Dos médicos diferentes en persona: 80%.
- Limitaciones: pocos datos, tanto preocupaciones indiferenciadas como enfermedades crónicas.
- Tenemos revisiones sistemáticas de atención virtual que aportan información sobre el acceso, la satisfacción, el costo y la carga clínica, sin embargo, la evidencia sobre la precisión diagnóstica es limitada.4,5
Contexto:
- Las visitas virtuales se definen aquí como videoconferencia o llamadas telefónicas.
- Las preocupaciones sobre las visitas virtuales incluyen: dificultad para construir una relación, riesgos en el seguimiento o en la continuidad de la atención. 6,7
- La continuidad de la atención se traduce en menores costos, hospitalizaciones y mortalidad a largo plazo. 8,9
- Las preocupaciones sobre las visitas virtuales incluyen: dificultad para construir una relación, riesgos en el seguimiento o en la continuidad de la atención. 6,7
- El error de diagnóstico es difícil de evaluar. Los estudios observacionales10, incluidos los más largos estiman (incluidos los cánceres omitidos) una tasa del 5 %.
- La mayoría de los diagnósticos «omitidos» fueron afecciones comunes en la atención primaria:
- neumonía (6,7%), insuficiencia cardíaca (5,7%), insuficiencia renal aguda (5,3%) y cáncer (5,3%).11
Autores:
Logan Gates, Jessica Kirkwood MD CCFP, Christina Korownyk MD CCFP
La versión en PDF traducida se pueden descargar aquí.
Bibliografía:
- Ohta M, Ohira Y, Uehara T, et al. How Accurate Are First Visit Diagnoses Using Synchronous Video Visits with Physicians?. Telemed J E Health. 2017 Feb; 23(2):119129.
- Schoenfeld AJ, Davies JM, Marafino BJ, et al. Variation in Quality of Urgent Health Care Provided During Commercial Virtual Visits. JAMA Intern Med. 2016; 176(5):635-42.
- Dixon RF, Stahl JE. A randomized trial of virtual visits in a general medicine practice. J Telemed Telecare. 2009; 15(3):115-7.
- Flodgren G, Rachas A, Farmer AJ, et al. Telemedicina interactiva: efectos sobre la práctica profesional y los resultados de la atención de la salud. Cochrane Database Syst Rev. 2015; 7(9):CD002098.
- Lake R, Georgiou A, Li J, et al. The quality, safety and governance of telephone triage and advice services – an overview of evidence from systematic reviews. BMC Health Serv Res. 2017; 17(1):614.
- Hammersley V, Donaghy E, Parker R, et al. Comparing the content and quality of video, telephone, and face-to-face consultations: a non-randomised, quasi-experimental, exploratory study in UK primary care. Br J Gen Pract. 2019; 69(686):e595-e604.
- Hardcastle L, Ubaka Ogbogu U. Healthcare Management Forum. July 2020. https://doi.org/10.1177/0840470420938818 Accessed August 31, 2020.
- Bazemore A, Petterson S, Peterson LE, et al. Higher Primary Care Physician Continuity is Associated With Lower Costs and Hospitalizations. Ann Fam Med. 2018; 16(6):492497.
- Pereira Gray DJ, Sidaway-Lee K, White E, et al. Continuity of care with doctors—a matter of life and death? A systematic review of continuity of care and mortality. BMJ Open. 2018; 8(6):e021161.
- Singh H, Meyer AN, Thomas EJ. The frequency of diagnostic errors in outpatient care: estimations from three large observational studies involving US adult populations. BMJ Qual Saf. 2014; 23(9):727-731 11.
- Singh H, Giardina TD, Meyer AN, et al. Types and Origins of Diagnostic Errors in Primary Care Settings. JAMA Intern Med. 2013; 173(6):418425.
Diazepam Is No Better Than Placebo
En 2013 la European Medicines Agency (EMEA) a instancias del PRAC decidió las suspensión de comercialización del Tetrazepam, mas conocido por su marca comercial de Myolastan. Hasta entonces, era un medicamento profusamente utilizado, sobre todo en lumbalgias y dolores cervicales, por su supuestos efectos en la contracturas musculares dolorosas que iban asociadas a estas condiciones. Las razones que motivaron esta suspensión fue la constatación de reacciones dermatológicas graves que hacían que el balance riesgo/beneficio, no fuera favorable. En la balanza, los beneficios se contabilizaban por su eficacia en las indicaciones para las que estaba aprobado (contracturas dolorosas en reumatología o espasticidad).
Sin embargo en la literatura revisada por la EMEA y el PRAC, los estudios que mostraron la eficacia del tetrazepam para las contracturas dolorosas, eran solo dos pequeños ensayos clínicos doble ciego, controlados con placebo que mostraban una eficacia limitada.
Muerto el perro no acabó la rabia, la supuesta eficacia de esta clase de medicamentos en el tratamiento de lumbalgias y cervicalgias, aunque controvertida y escasa, impregnaba la mentalidad de los médicos, llegando incluso a las actuales generaciones de estudiantes y recién graduados que por su edad no llegaron a conocer el “famoso” myolastan. El consumo se desvió a otras benzodiazepinas, principalmente al diazepam y en la actualidad no es infrecuente leer informe de los servicios de urgencia donde al cóctel analgésico potente y variopinto, se añade el inefable diazepam. También ayuda, la anticuada ficha técnica de este medicamento que en concreto dice:
Indicaciones: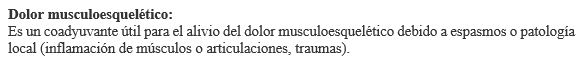
Sin embargo, la evidencia es terca y sigue sin apoyar esta desaforada afición por las benzodiacepinas que muestran los médicos que tratan procesos osteomusculares. Veamos….
El conocido UptoDate, dice con respecto a los relajantes musculares los siguiente:
Benzodiazepines should not be used because they are not effective in improving pain or functional outcome [33], and there is potential for abuse.
Una revisión sistemática Cochrane, publicada en 2003 que evaluaba el tratamiento con miorelajantes en las lumbalgias inespecíficas, determina con respecto a las benzodiazepinas que las pruebas de su eficacia en el dolor lumbar agudo no son muy convincentes. La única evidencia sólida provenía del tetrazepam y se basaba en dos ensayos en lumbalgia crónica, que mostraban que el tetrazepam era más efectivo que el placebo en pacientes en el alivio del dolor a corto plazo y mejoría general. Estos estudios, parece que financiados por el laboratorio fabricante del Tetrazepam, uno de ellos publicado en una revista ya desaparecida no incluida en MEDLINE y otro en alemán, son de difícil acceso.
La revisión algo desordenada y con algunos errores en la referencias, publicada por la ACP en Annals of Internal Medicine en 2017 añade a los artículos encontrados en la revisión Cochrane un nuevo ensayo clínico en el que se evaluaba diazepam frente a placebo en caso de lumbalgia aguda con irradiación (ciática).En este ensayo el diazepam no mostró mejoría en ninguna de la variables evaluadas y algunas se encontraron diferencias beneficiosas para el grupo placebo
 Por último constatar que en un ensayo clínico individual más reciente, muestra la falta de eficacia clínica del diazepam en lumbociatalgia aguda y subaguda. En este ensayo clínico, controlado y aleatorizado se compararon dos grupos de pacientes que acudieron a urgencias con dolor lumbar de no más de 2 semanas de duración. Un grupo recibió naproxeno + diazepam y el otro naproxeno + placebo no encontrando diferencias significativas en la variables evaluadas (cambio de puntuación en escala de incapacidad física y dolor percibido a la semana y un mes)
Por último constatar que en un ensayo clínico individual más reciente, muestra la falta de eficacia clínica del diazepam en lumbociatalgia aguda y subaguda. En este ensayo clínico, controlado y aleatorizado se compararon dos grupos de pacientes que acudieron a urgencias con dolor lumbar de no más de 2 semanas de duración. Un grupo recibió naproxeno + diazepam y el otro naproxeno + placebo no encontrando diferencias significativas en la variables evaluadas (cambio de puntuación en escala de incapacidad física y dolor percibido a la semana y un mes)
En conclusión la prescripción de benzodiazepinas en lumbalgias, a pesar de su aparente lógica fisiopatológica [contractura en musculo -relajante muscular] no está soportada por la evidencia disponible. Su uso rutinario, como es la práctica habitual, debería ser evitado.
Para el dolor cervical , con incluso menos estudios disponibles, se podría llegar conclusiones similares.
“Tus huesos. Mañana y siempre”
A propósito de la campaña de Sociedades Científicas FHOEMO, SEIOMMy AECOSAR “Tus huesos. Mañana y siempre” por el Día Mundial de la Osteoporosis, octubre de 2019.
Contextualización: Un año más y tomando como excusa el día dedicado a la enfermedad, se lanza una campaña donde la protagonista no parece ser la osteoporosis sino un nuevo fármaco para tratarla. Siempre que se vislumbra un nuevo fármaco en el mercado sucede lo mismo: se redefine la enfermedad o aspectos de ella para posicionarlo, se “prepara el terreno”, se lanzan las líneas argumentativas a favor de este, etc. Muchos nos tememos que estas iniciativas parten del laboratorio fabricante en cuestión, cruzan por las sociedades científicas y líderes de opinión (KOL) hasta llegar a los profesionales y finalmente los pacientes (a veces esta última parte del camino se realiza, al contrario). Todos los actores intermediarios cobran importantes sumas de dinero y los demás asistimos atónitos al desarrollo de esta campaña.

¿Por qué?
A lo largo de los últimos años hemos seguido con interés los acontecimientos alrededor de la osteoporosis. Decimos acontecimientos, pero realmente queremos decir campañas de la industria farmacéutica. Acercarnos a este objeto de análisis realmente ha valido para poder estudiar en él un ejemplo paradigmático de redefinición de enfermedad por criterios comerciales, lo que se ha venido en llamar “mongering diseases”. Recordamos que en base a criterios diagnósticos discutibles y con una prueba poco rentable en términos diagnósticos (densitometría) se propuso una estratificación de pacientes. Así, se dispuso de sobreestimadas cohortes que debieran ser tratadas con fármacos antirresortivos. Fuimos viendo las propuestas y los posicionamientos en el mercado de los sucesivos fármacos y su caída en desgracia sucesiva, con innumerables daños a las pacientes. La calcitonina, el calcio, la vitamina D, el ranelato de estroncio, la teriparatida, el raloxifeno, el zolendrónico… y ahora el denosumab.
Acabaron siendo retirados o arrinconados en los márgenes de la irrelevancia. Estudiamos todas las irregularidades con las que los bifosfonatos más clásicos entraron en el mercado y la arbitrariedad con la que consiguieron posicionarse para algunas indicaciones concretas. Observamos todo el desfile de “metoo’s”. Vimos las polémicas en España con las que las guías oficiales fueron redactadas, con las clásicas presiones de quienes transmiten en el campo profesional, las líneas de las industrias a cambio de Dios sabe qué. Nos fijamos en aquellas herramientas diagnósticas, no validadas y no aplicables en poblaciones mediterráneas, en las pantallas de los ordenadores en las consultas (FRAX). Asistimos con incredulidad a aquel paradigma de la osteoporosis, que quedaba incrustado dentro de un enfoque medicalizador global del climaterio junto a la terapia hormonal sustitutiva, otra historia ignominiosa de la Medicina repleta de daños evitables.
Creímos haber aprendido de los errores. Pensábamos que el mensaje machacón en contra de lo relatado anteriormente, del que humildemente formamos parte, había surtido efecto. En los últimos años se había vuelto a una suerte de sentido común, con el foco puesto en medidas higiénico-dietéticas y en la prevención de caídas. Se enfatizaban los escasos resultados de los fármacos para prevenir fracturas, con las diferencias evidentes entre prevención primaria y secundaria, y los efectos secundarios de los mismos. Algunos frecuentes y leves, otros infrecuentes y graves (fracturas atípicas, osteonecrosis maxilar etc.). El súmmum es el denosumab que suma a su larga lista de efectos secundarios un efecto rebote con fracturas espontáneas múltiples tras interrumpir el tratamiento.
El balance riesgo-beneficio del tratamiento farmacológico era y es altamente cuestionable.
¿Qué?
Expresamos nuestro pesar porque vemos que una nueva campaña vuelve a la carga, en los términos olvidados del pasado, o más agresivos si cabe. “Mucha gente sale del hospital sin haber recibido un tratamiento antiosteporótico”. Este es nuestro caballo de batalla”. ¿Disculpe? En esta campaña podemos reconocer los elementos que ha incorporado el marketing de la industria en estos años que han pasado: la utilización de las redes sociales, la campaña audiovisual, la utilización de famosos (pobre Concha Velasco, que la utilicen para tal fin), la participación de pacientes, etc. para difundir ese falso mensaje.
Mañana es el #DíaMundialOsteoporosis y todavía «mucha gente sale del hospital sin haber recibido un tratamiento antiosteoporótico. ¡Este es nuestro caballo de batalla!» Gracias Dr. Josep Blanch, presidente de @seiomm, por darle voz a la #osteoporosis.#TusHuesosMañanaYSiempre pic.twitter.com/yqk3orrg9r
— FHOEMO Osteoporosis (@FHOEMO) October 19, 2019
https://platform.twitter.com/widgets.js
¿Por qué?
Creemos que esta campaña obedece a un objetivo muy concreto: lanzar un nuevo fármaco. Es publicidad encubierta de romosozumab.
¿Entonces?
Puede ser necesario individualizar el riesgo de cada persona antes de añadir un tratamiento farmacológico en prevención secundaria o en la osteoporosis asociada a diversas enfermedades o tratamientos. Pero la complejidad de estas decisiones es incompatible con un lema como “Mucha gente sale del hospital sin…” y con la realización de campañas con famosos dirigidas a «concienciar» sobre la enfermedad. Quizá la auténtica razón para que salga gente del hospital sin tratamiento no es la desidia o la ignorancia sino el conocimiento de los problemas beneficio/riesgo en la recomendación de los diferentes fármacos utilizados en la osteoporosis para personas, en general de edad avanzada, pluripatológicas y polimedicadas.
Pensamos que ya está bien de que las autoridades se pongan de lado ante estos comportamientos contrarios a la deontología médica. Es una campaña publicitaria de un fármaco. No vemos por ningún lado la declaración de conflicto de interés, como señala el Código Deontológico en su Capítulo IV, artículo 23. Urgimos a los Colegios profesionales y a las autoridades competentes a tomar cartas en el asunto por el bien de nuestros pacientes.
Creemos que mucha gente, sobre todo ancianos, que han sufrido una fractura no debería salir solos del hospital, así debe ser, pero el acompañamiento no debería ser un tratamiento contra la osteoporosis, sino el cariño de un familiar y unos buenos servicios sociales de apoyo.
por Roberto Sánchez, Vicente Baos y Rafael Bravo
Webografía o Enlace-grafía:
El consenso que no pudo ser https://www.elsevier.es/es-revista-atencion-primaria-27-articulo-el-consenso-que-no-pudo-ser-13038149
Denosumab: efecto rebote y otros efectos indeseados graves https://www.icf.uab.cat/assets/pdf/productes/bg/es/bg313.18e.pdf
Ensayo clínico fundamental de Denosumab https://www.nejm.org/doi/full/10.1056/NEJMoa0809493
Ensayo clínico fundamental de Romosozumab https://www.nejm.org/doi/10.1056/NEJMoa1607948
Guerado E, Sandalio RM, Caracuel Z, Caso E. Understanding the pathogenesis of hip fracture in the elderly, osteoporotic theory is not reflected in the outcome of prevention programmes. World J Orthop. 2016; 7(4): 218-28. doi: 10.5312/wjo.v7.i4.218. Disponible en https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4832223/
Cummings SR, Lui L, Eastell R, Allen IE. Association Between Drug Treatments for Patients With Osteoporosis and Overall Mortality Rates: A Meta-analysis. JAMA Intern Med. Published online August 19, 2019. doi:10.1001/jamainternmed.2019.2779. Disponible en https://jamanetwork.com/journals/jamainternalmedicine/article-abstract/2747869
OSTEOPOROSIS POSTMENOPÁUSICA: UN CONSENSO NECESARIO-Boletín INFAC. https://www.euskadi.eus/contenidos/informacion/cevime_infac_2015/es_def/adjuntos/INFAC_Vol_23_n_4_Osteoporosis_postmenopausica_un_consenso_necesario.pdf
Página web De FHOEMO https://fhoemo.com/
Página web de SEIOM https://seiomm.org/
Página web de AECOSAR http://www.aecosar.es/
Seguimiento de hastag #TusHuesosMañanaYSiempre en Twitter https://twitter.com/hashtag/TusHuesosMa%C3%B1anaYSiempre
Tuit de FHOEMO: Dia 19 de octubre. Mañana es el #DíaMundialOsteoporosis y todavía «mucha gente sale del hospital sin haber recibido un tratamiento antiosteoporótico. ¡Este es nuestro caballo de batalla!» Gracias Dr. Josep Blanch, presidente de @seiomm, por darle voz a la #osteoporosis. https://twitter.com/FHOEMO/status/1185473177859833863
Falsas pandemias. Sobre el caso de los suplementos de vitamina D y la industria del metanálisis
Por Gonzalo Casino. Traducido de Falses pandèmies en El diari de la sanitat
Murieron los dinosaurios de osteomalacia, un fatal debilitamiento de los huesos causado por falta de vitamina D? La gigantesca nube de polvo creada por el impacto de un asteroide en la Tierra hace 65 millones pudo haber impedido la llegada de la radiación solar responsable de la síntesis de vitamina D en la piel, provocando la extinción de los dinosaurios y muchas otras especies animales. Esta especulación tiene entre sus adeptos a Michael Holick , el eminente endocrinólogo estadounidense que con más fervor, influencia y conflictos de intereses ha defendido el uso de suplementos de vitamina D para prevenir las fracturas, según una investigación periodística de Liz Szabo publicada en 2018 por el New York Times.
La investigación refleja que la venta de estos suplementos se ha multiplicado por nueve en una década, convirtiéndose en un negocio mil millonario: 936 millones de dólares de ventas en 2017, sólo en Estados Unidos, a los que hay que añadir otros 365 millones para los análisis de niveles de esta vitamina. Buena parte de este negocio se sustenta en un supuesto déficit de vitamina D en la población general y, en consecuencia, en la necesidad de tomar suplementos para reducir el riesgo de fracturas. Pero la creencia de que los suplementos de vitamina D pueden prevenir las fracturas ha resultado ser falsa, como demuestran las mejores y más recientes revisiones sistemáticas con metaanálisis , y confirma una evaluación de Nutrimedia. El grado de certeza de los resultados actuales es alto, lo que implica que es muy improbable que nuevos estudios vayan a cambiar esta consideración. Así pues, el efecto beneficioso de los suplementos ha sido mitificado y el supuesto problema de salud pública que pretenden solucionar es una falsa pandemia.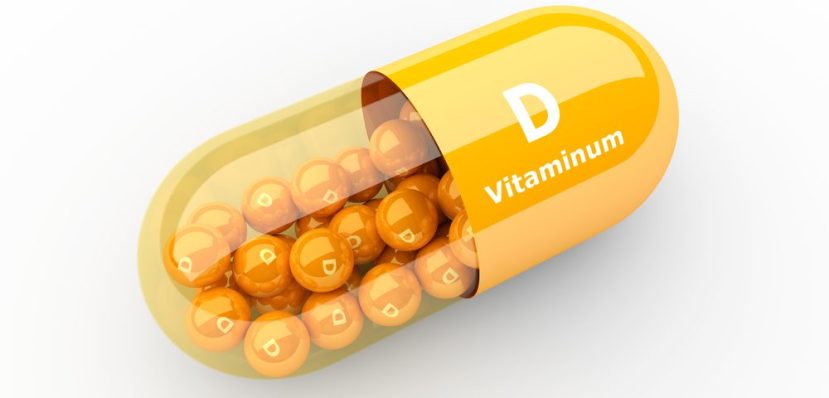
Como ocurre en todos los problemas de salud definidos por un umbral numérico (por ejemplo, la hipertensión o la diabetes) que separa los valores normales de los patológicos, el déficit de vitamina D es arbitrario. Cuanto más exigente se sea con este umbral, más enfermedad habrá. El umbral de normalidad para los niveles de vitamina D fue fijado por la Sociedad Americana de Endocrinología, a instancias de Holick, de forma demasiado estricta, en 30 ng / ml. Con semejante umbral, no es de extrañar que más del 80% de la población necesitara suplementos para paliar este déficit. Sin embargo, una institución más rigurosa, como la Academia Nacional de Medicina de EE.UU., fija ahora este umbral en 20 ng / ml, lo que implica que el 97,5% de la población tiene niveles normales y no precisa suplementos.
El caso de la falsa pandemia de insuficiencia de vitamina D y las falsas soluciones (en 2010, el Holick escribió un libro titulado precisamente The vitamin D solution) es un ejemplo más de mala ciencia, con deficientes metanálisis por medio. Como se explica en un esclarecedor editorial de la revista Atención Primaria (Vitamina D: el vestido nuevo el Rey Sol), El primer autor es el médico de familia Alberto López, el rancio consenso de expertos ha dado paso a una «industria del metanálisis» encargada de producir resultados a medida. La mala ciencia, en este caso, reside en reanalizar subgrupos y extrapolar a la población general los resultados de ancianos institucionalizados. Y su pernicioso efecto ha sido la creación de una moda y un mito que no será fácil desmontar. De hecho, muchas organizaciones recomiendan aún suplementos de vitamina D en la población general, a pesar de las evidencias científicas en contra y del creciente número de casos de intoxicación por esta vitamina. Las sospechas de conflictos de intereses con la industria farmacéutica, la alimentaria y la del bronceado, como apuntan los editorialistas, son inevitables.
Seguimos con la vitamina D
La editorial de la revista American Family Physicians que tradujimos en la anterior entrada ha tenido un éxito sin precedentes en este blog (más de ocho mil entradas en dos días) lo que denota un interés importante sobre el tema, y es que la vitamina D y la “epidemia” de su deficiencia, es como un compendio de las virtudes y sobre todo defectos de la medicina actual.
El articulo al que hace referencia la editorial, se publica en el mismo número de la revista y es muy esclarecedor. Sus autores son médicos de familia, uno de ellos ostenta cargos importantes, ya que además de profesor de universidad ha sido miembro, vicepresidente y presidente de la USPSTF (Grupo de Trabajo de Servicios Preventivos de los EE. UU.) durante 10 años y coautor de las recomendaciones de este organismo sobre la vitamina D.
El artículo no lo vamos a traducir en su integridad, pero si haremos un resumen. Lo primero es hacer notar su título: Cribado y tratamiento con vitamina D en adultos que viven en la comunidad: preguntas y respuestas frecuentes. Entre estas preguntas y respuestas, encontramos:
¿Como se define la hipovitaminosis o deficiencia de Vitamina D? Curiosamente la definición es uno de los principales problemas que se afronta en este contrvetido tema, y es que según algunos autores los niveles de corte actuales, por debajo de los cuales se define la deficiencia, provienen de una mala interpretación y aplicación de los valores referencia.
Esta tesis explicaría la sorpresa de muchos clínicos en los últimos años, con la pandemia de diagnósticos en personas, por otro lado sanas tras la realización de un análisis en el que “por fin” o “por desgracia” se incluía la medición de 25 (OH) D3. En el artículo que nos ocupa se apuntan a este criterio y la explican gráficamente.
25(OH)D = 25-hydroxyvitamina D, RDA = consumo diario recomendada
Una reciente revisión publicada en la revista AMF-actualización en medicina de familia, explica que la elección de los niveles de referencia a partir de los cuales se considera que hay un déficit o una insuficiencia de vitamina D se elaboraron con el objetivo inicilal de establecer la ingesta diaria mínima recomendable de esta vitamina en la población. Una estrategia, por tanto, alejada del modelo individual y más cercana al modelo poblacional.
En cualquier caso, convendría recordar esta sentencia del artículo: La National Academy of Medicine (anteriormente Institute of Medicine) considera un nivel sérico de 25-hidroxivitamina D (25-OH-D) de 12 a 20 ng por ml (30 a 50 nmol por L) como rango normal para una exposición adecuada a vitamina D para mantener la salud ósea. Las personas con niveles inferiores a 12 ng por ml suelen ser deficientes, y el 97,5% de las personas con un nivel sérico superior a 20 ng por ml tienen un consumo adecuado de vitamina D.
¿La suplementación de rutina con vitamina D en la población adulta da como resultado una mejor salud?
Los ensayos clínicos no han demostrado beneficios para la salud de los suplementos de vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
¿Identificar mediante cribado de personas asintomáticas la deficiencia de vitamina D y dar suplementos de esta vitamina a aquellos identificados como deficiente en vitamina D, mejora la Salud?
Siguiendo a la USPSTF se determinan que no hay pruebas suficientes para recomendar la detección de la deficiencia de vitamina D en la población general. No se ha demostrado que el tratamiento de personas asintomáticas con deficiencia identificada mejore la salud
¿Hay síntomas específicos o enfermedades no esqueléticos en los que medir la vitamina D y tratar el déficit mejoren la salud?
Tras repasar la evidencia en enfermedades como asma, enfermedad pulmonar obstructiva crónica, depresión, diabetes mellitus, fatiga crónica, insuficiencia cardiaca, hipertensión menopausia, dolor musculoesquelético inespecífico, artrosis o enfermedad de vías respiratorias altas, no se ha encontrado evidencias de que mejore ninguna de estas afecciones
Es hora de que los médicos y pacientes frenemos nuestro entusiasmo por la detección y la administración de suplementos de vitamina D
Screnning y suplementación de vitamina D en atención primaria: Es hora de frenar nuestro entusiasmo
Tradución del editorial publicado en AFP por KENNETH W. LIN, MD, MPH.
Am Fam Physician. 2018 Feb 15;97(4):226-227.
 La tendencia reciente en la determinación de vitamina D y en la administración de suplementos de esta vitamina, sugiere que los médicos y los pacientes creen que identificando y corrigiendo la deficiencia de vitamina D mejoran los resultados en salud. De 2000 a 2010, el volumen de pruebas de 25-hidroxivitamina D (25-OH-D) en suero reembolsadas por la Parte B de Medicare aumentó 83 veces. En 2000, cuatro de cada 1,000 adultos estadounidenses de 70 años o más tomaban una dosis diaria de vitamina D de al menos 1,000 UI, en comparación con cuatro de cada 10 en 2014, aumentó 100 veces
La tendencia reciente en la determinación de vitamina D y en la administración de suplementos de esta vitamina, sugiere que los médicos y los pacientes creen que identificando y corrigiendo la deficiencia de vitamina D mejoran los resultados en salud. De 2000 a 2010, el volumen de pruebas de 25-hidroxivitamina D (25-OH-D) en suero reembolsadas por la Parte B de Medicare aumentó 83 veces. En 2000, cuatro de cada 1,000 adultos estadounidenses de 70 años o más tomaban una dosis diaria de vitamina D de al menos 1,000 UI, en comparación con cuatro de cada 10 en 2014, aumentó 100 veces
En contraste, la revisión de LeFevre y LeFevre sobre las pruebas de detección y suplementación con vitamina D en adultos que se publica en este número de American Family Physician determina que estas prácticas comunes no tienen establecido que produzcan beneficios en la salud. La American Society for Clinical Pathology recomienda no realizar pruebas de detección de deficiencia de vitamina D deficiencia en la población general. El U.S. Preventive Services Task Force no encontró evidencia suficiente de que la administración de suplementos de vitamina D prevenga enfermedades cardiovasculares, cáncer o fracturas en adultos que viven en la comunidad. Una revisión general (umbrella review) de más de 100 revisiones sistemáticas y metanálisis, estudios observacionales y ensayos controlados aleatorios solo encontró un puñado de relaciones ‘probables’ entre las concentraciones séricas de vitamina D y los resultados clínicos, concluyó que la suplementación con vitamina D no aumenta la densidad mineral ósea, ni reduce el riesgo de fracturas o caídas en adultos mayores.
¿Qué factores explican la desconexión entre la investigación sobre la vitamina D y el gran entusiasmo por la evaluación y la administración de suplementos en la práctica clínica?
Primero, la vitamina D es una vitamina, por definición, algo que el cuerpo necesita. Para muchos adultos mayores, una relación entre los niveles de vitamina D y la salud general parece plausible porque pasan la mayor parte de su tiempo en el interior y los médicos aconsejan minimizar la exposición al sol para reducir el riesgo de cáncer de piel. En segundo lugar, investigaciones previas sugirieron efectos positivos que no se confirmaron posteriormente. Por ejemplo, los estudios observacionales a menudo son noticia al publicitar asociaciones entre bajos niveles de vitamina D y condiciones crónicas tales como enfermedad cardiovascular, pero los ensayos clínicos controlados aleatorizados posteriores que muestran resultados negativos, se difunden menos. Los médicos pueden extrapolar erróneamente las pruebas de que los suplementos de vitamina D reducen la caída tasas en adultos mayores institucionalizados a poblaciones que viven en la comunidad. Finalmente, los médicos pueden malinterpretar las concentraciones séricas de 25-OH-D de 20 a 30 ng por ml (50 a 75 nmol por L) como una deficiencia que requiere corrección, cuando la National Academy of Medicine (anteriormente el Institute of Medicine) considera que el 97.5 % de individuos con niveles superiores a 20 ng por ml tienen vitamina D adecuada para la salud ósea.
Las pruebas de detección de deficiencia de vitamina D ocasionan cientos de millones de dólares de gasto por año. La suplementación diaria de bajo nivel, con calcio y vitamina D puede aumentar el riesgo de cálculos renales, y las dosis mensuales más altas de vitamina D aumentan el riesgo de caídas, como se vio en un ensayo controlado aleatorizado de adultos mayores con deficiencia de vitamina D. La National Academy of Medicine ha informado que la ingesta de vitamina D por encima del límite superior tolerable de 4.000 UI por día puede causar efectos tóxicos como insuficiencia renal, hipercalcemia o calcificación vascular. En 2014, el 3% de todos los adultos de EE. UU y el 6,6% de los adultos mayores de 60 años tomaban un suplemento de vitamina D de 4.000 o más UI por día.
Es hora de que los médicos y pacientes frenemos nuestro entusiasmo por la detección y la administración de suplementos de vitamina D. Las estrategias para disminuir las pruebas innecesarias podrían incluir la distribución del folleto para pacientes sobre las pruebas de vitamina D creadas por Consumer Reports para la campaña Elección inteligente (Choosing Wisely) (http://www.choosingwisely.org/patient-resources/vitamin-d-tests/) y la implementación de herramientas de ayuda a la decisión clínica cuando se piden pruebas de laboratorio. En Alberta, Canadá, el número de pruebas de vitamina D disminuyó en más del 90% durante los primeros 12 meses después de la implementación de un formulario en papel y electrónico que requería que los médicos que estaban pidiendo pruebas de laboratorio seleccionaran una de varias indicaciones aprobadas (p. enfermedad ósea, niveles anormales de calcio en la sangre, síndromes de malabsorción, enfermedad renal crónica, enfermedad hepática crónica).
Los médicos de familia también deben aconsejar a los pacientes sobre el aporte dietético recomendado de vitamina D (600 IU por día en adultos de 70 años o menos y 800 UI por día en adultos mayores de 70 años), y desaconsejar a la mayoría de los pacientes a usar suplementos, especialmente en dosis cercanas o superiores al límite máximo tolerable de 4.000 UI por día.
Malos tiempos para la Lyrica
Uno de los desatinos a los que nos han acostumbrado en los últimos años los tratantes del dolor ha sido el prolífico uso de medicamentos antiepilépticos (gabapentina y pregabalina) en todo tipo de afecciones dolorosas. Sobre todo en el denominado dolor neuropático, que para este caso se refería a cualquier dolor en el que estuviera implicado un nervio. Lo usual era saltarse a la torera la ficha técnica y aceptar indicaciones no solo no sustentadas en la evidencia, sino orquestadas en campañas promocionales. Dentro de estos desatinos de unidades especializadas, destacaba por lo naif de la indicación, la utilización de estos medicamentos en la lumbociatica aguda o crónica. Daba igual, allí por donde había un nervio y un dolor, aparecían estos fármacos como remasterizados bálsamos de fierabrás. El caso es que los médicos de familia intuiamos cierta ineficacia en estos tratamientos y en estas indicaciones. Intuición que se ha visto corroborada por un ensayo clínico controlado y aleatorizado publicado esta semana en el NEJM.
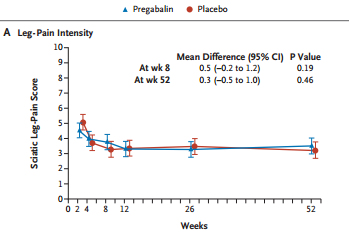 Un ensayo clínico donde se administraba pregabalina en pacientes con ciática a dosis de 150 mg por día ajustada a una dosis máxima de 600 mg por día o placebo durante un máximo de 8 semanas. Como variables de resultado principal se midió la puntuación de la intensidad de dolor en la pierna (con una escala de 10 puntos) en la semana 8 y en la semana 52.Como variable secundarias se evaluaron el grado de discapacidad, la intensidad del dolor de espalda, y medidas de calidad de vida en tiempos concretos durante un año. Los resultados mostraron que el tratamiento con pregabalina no redujo significativamente la intensidad del dolor en la pierna asociado con la ciática y no mejoró significativamente otros resultados, en comparación con el placebo, en el transcurso de 8 semanas; con una incidencia de eventos adversos significativamente mayor en el grupo de pregabalina que en el grupo placebo.
Un ensayo clínico donde se administraba pregabalina en pacientes con ciática a dosis de 150 mg por día ajustada a una dosis máxima de 600 mg por día o placebo durante un máximo de 8 semanas. Como variables de resultado principal se midió la puntuación de la intensidad de dolor en la pierna (con una escala de 10 puntos) en la semana 8 y en la semana 52.Como variable secundarias se evaluaron el grado de discapacidad, la intensidad del dolor de espalda, y medidas de calidad de vida en tiempos concretos durante un año. Los resultados mostraron que el tratamiento con pregabalina no redujo significativamente la intensidad del dolor en la pierna asociado con la ciática y no mejoró significativamente otros resultados, en comparación con el placebo, en el transcurso de 8 semanas; con una incidencia de eventos adversos significativamente mayor en el grupo de pregabalina que en el grupo placebo.
 Los posibles porqués de este resultado negativo se explican en el editorial acompañante de la misma revista; van desde la capacidad o potencia del estudio para detectar diferencias significativas, hasta los diferentes tipos de dolor (nociceptivo y neuropático) que se encuentran en la lumbociatica y su proporción , pasando por la evolución favorable de estos problemas, incluso sin tratamiento. Merece la pena leerlo, aunque solo sea por mantener el beneficio de la duda de unos medicamentos que cada día que pasa, se muestran como sobrevalorados y sobreprescritos
Los posibles porqués de este resultado negativo se explican en el editorial acompañante de la misma revista; van desde la capacidad o potencia del estudio para detectar diferencias significativas, hasta los diferentes tipos de dolor (nociceptivo y neuropático) que se encuentran en la lumbociatica y su proporción , pasando por la evolución favorable de estos problemas, incluso sin tratamiento. Merece la pena leerlo, aunque solo sea por mantener el beneficio de la duda de unos medicamentos que cada día que pasa, se muestran como sobrevalorados y sobreprescritos