Categoría: Dermatología
My Melanoma Melodrama
Traducción de My Melanoma Melodrma por John Horgan
Hace poco me diagnosticaron un «melanoma maligno». En esta columna hablaré de lo que significa realmente mi diagnóstico y de lo que pienso hacer al respecto.
Primero, un poco de historia. Hace algún tiempo, me apareció un lunar en la mejilla derecha. Intenté ignorarlo, porque he sostenido que los estadounidenses tenemos demasiado miedo al cáncer. Pero después de que personas cercanas a mí me insistieran para que me revisara el lunar, visité a una dermatóloga, la Dra. M, en otoño de 2022. Me quito el lunar y, días después, una biopsia confirmó su sospecha de que sólo se trataba de queratosis seborreica, un crecimiento benigno de la piel, no de cáncer.
Ese feliz resultado me hizo confiar en la Dra. M. En enero de este año, le pedí que me examinara un grano persistente y a veces sangrante que tenía en el muslo izquierdo. Después de quitar el grano para hacer una biopsia, me preguntó si podía examinar otras manchas sospechosas. Le dije que sí. Encontró algo extraño en mi espalda y me preguntó si podía tomar una muestra para una biopsia. Le dije que sí.
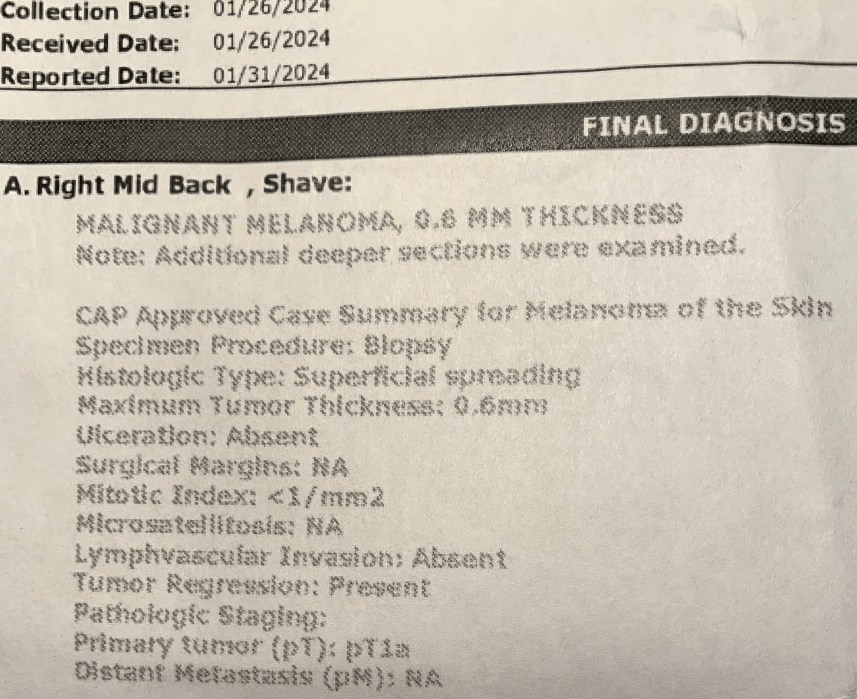
Días después, la Dra. M. me llamó con los resultados de la biopsia. El grano que tenía en el muslo era un carcinoma basocelular. No es gran cosa, los carcinomas basocelulares rara vez o nunca son mortales y bastante tratables; ella podría quemarlo en un procedimiento rápido e indoloro. Pero la mancha de la espalda es un melanoma maligno. Está en estadio pt1a, con un grosor máximo de 0,6 milímetros, o 1/40 de pulgada (véase el informe de la biopsia más arriba).
En este estadio del melanoma, según me dijo la Dra. M., no es necesario comprobar si el cáncer se ha extendido a los ganglios linfáticos ni administrar quimioterapia o radioterapia, pero el tumor debe «extirparse», es decir, extirpar quirúrgicamente el tumor y uno o dos centímetros de piel circundante. Ella no puede hacer esa operación, pero puede recomendarme un cirujano de la red.
¿Y si no hago nada? le pregunté. Aunque ya le había comentado mi extraño e inusual punto de vista sobre la atención oncológica, la Dra. M pareció sorprendida por mi pregunta. El melanoma puede hacer metástasis en otras partes del cuerpo y matarme. La extirpación se puede hacer de forma ambulatoria y tiene una alta tasa de éxito. ¿Por qué no iba a tratarme? Esa fue la respuesta de la Dra. M.
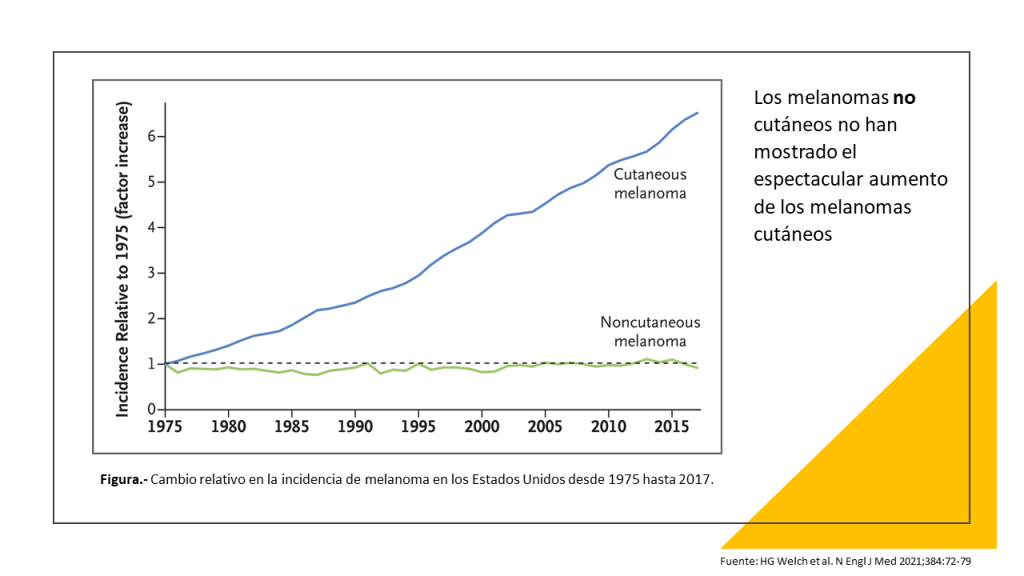
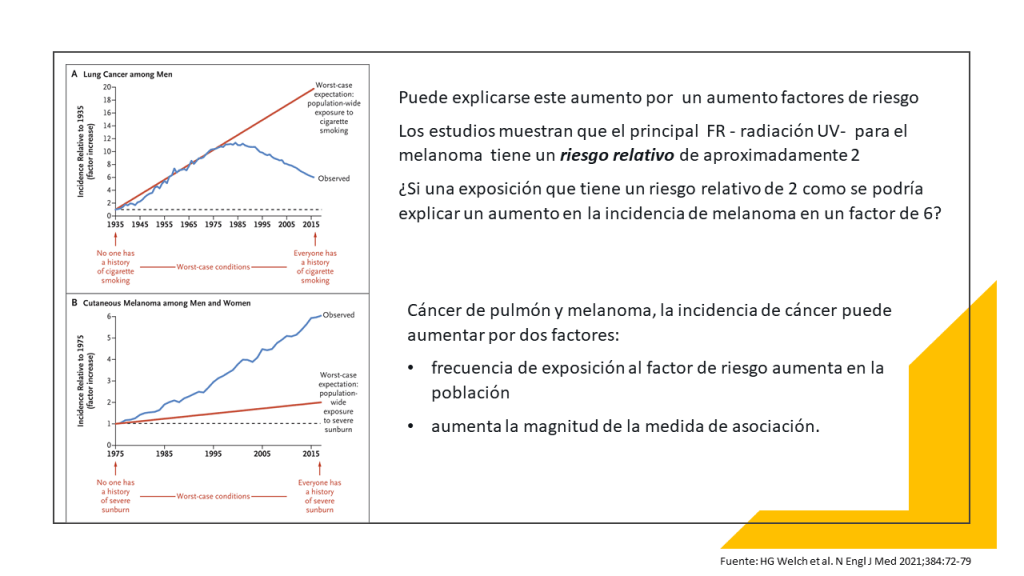
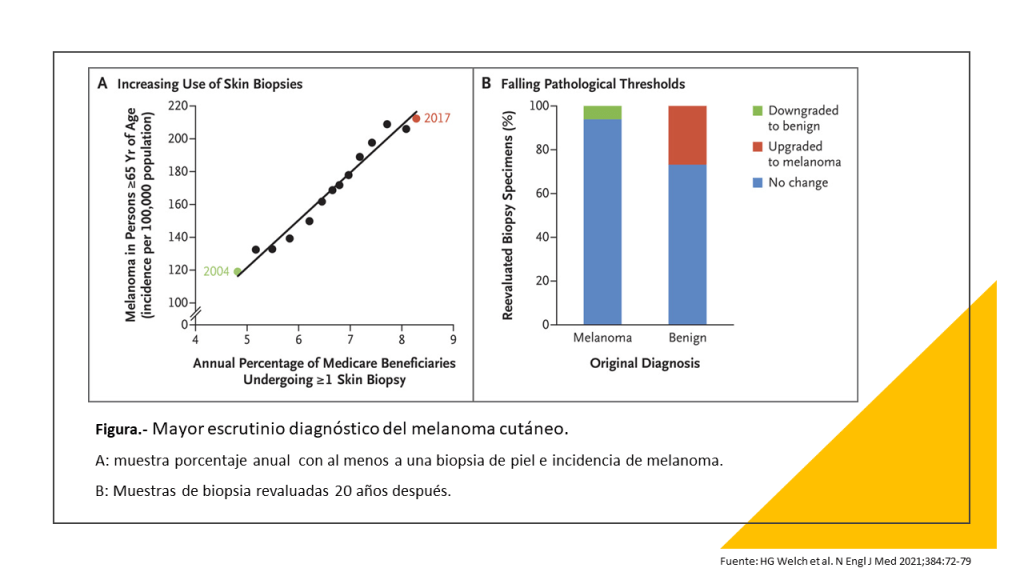
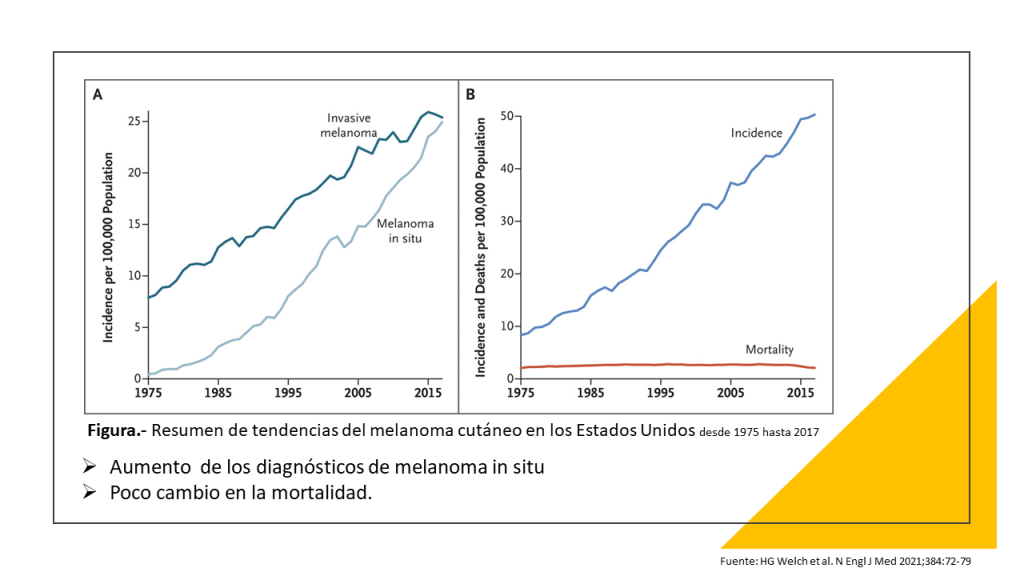
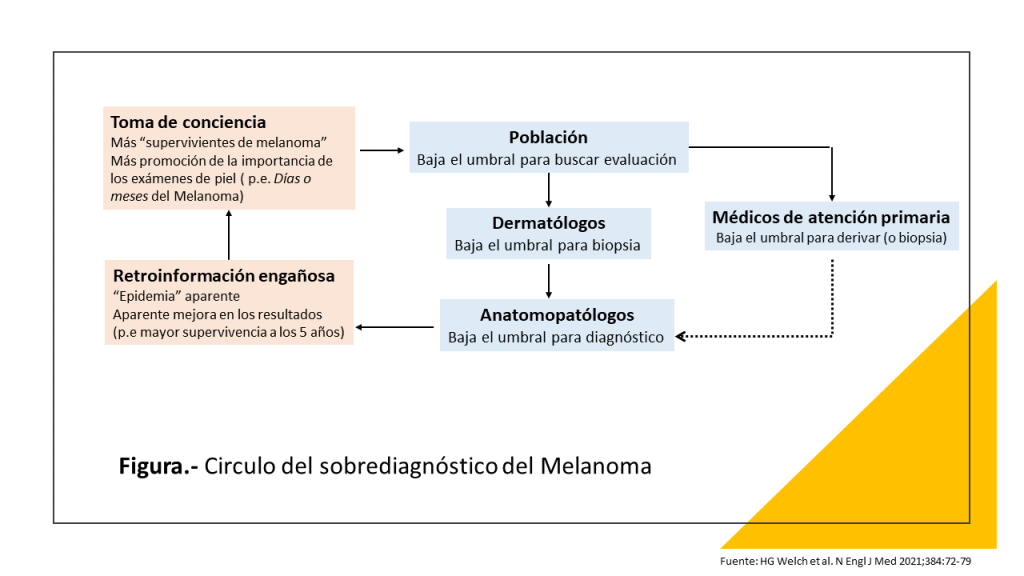
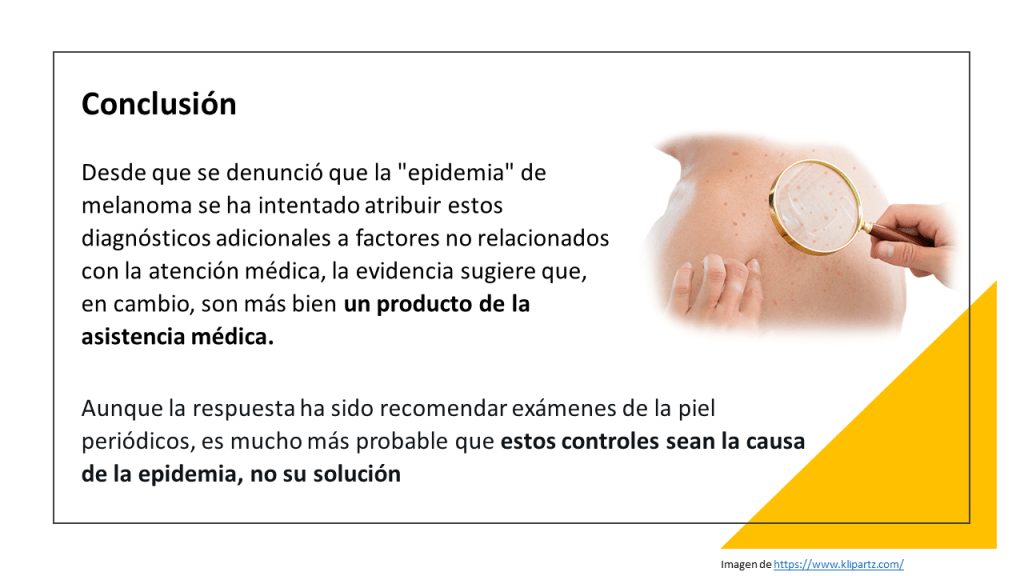
¿Por qué le hice esta pregunta? : ¿y si no hago nada? Entre 1975 y 2017, los diagnósticos de melanoma se multiplicaron por seis, mientras que las tasas de mortalidad se han mantenido más o menos constantes. Este patrón indica que el melanoma se está sobrediagnosticando, lo que significa que los médicos están detectando anomalías que nunca habrían dañado a los pacientes si no se hubieran tratado.
Esa es la conclusión de un estudio del New England Journal of Medicine de 2021 dirigido por H. Gilbert Welch, una autoridad en el sobrediagnóstico del cáncer. Escribí sobre el estudio del NEJM el año pasado en una columna, «Nos asusta demasiado el cáncer de piel».
Desde entonces, han aparecido más pruebas de que «el melanoma se está sobrediagnosticando a un ritmo «alarmante», como dijo la periodista Meryl Davids Landau en National Geographic el mes pasado. Landau cita un estudio del BMJ Evidence-Based Medicine cuyo autor principal es el dermatólogo Adewole Adamson (que también contribuyó al estudio del NEJM de 2021 sobre el melanoma).
Adamson et al estudiaron el melanoma entre los adultos blancos, que corren un riesgo especial de padecerlo. El estudio del BMJ-EBM estimo que, en 2018, «el 49,7% de los melanomas diagnosticados en hombres blancos y el 64,6% en mujeres blancas fueron sobrediagnosticados.» El sobrediagnóstico es particularmente alto entre aquellos diagnosticados con melanoma in situ (también llamado estadio 0), que ocurre solo en la epidermis, la capa más externa de la piel. El estudio del BMJ estima que el 89,4% de los hombres blancos y el 85,4% de las mujeres blancas diagnosticados de melanoma in situ «fueron probablemente sobrediagnosticados».
El estadio inmediatamente superior al melanoma in situ se conoce como melanoma pt1a (o t1a) («pt» significa «tumor primario»). Este es el diagnóstico que recibí. El melanoma T1a se denomina «invasivo» porque el tumor se ha extendido por debajo de la epidermis; pero el tumor tiene menos de 0,8 milímetros de grosor y no muestra signos de metástasis (extensión a otros lugares) ni ulceración (rotura de la piel).
Los melanomas T1a, así como los “in situ”, son responsables de muchos sobrediagnósticos. Esa es la conclusión de un estudio de 2022 en Dermatopathology (citado por Landau) y de otro de 2023 en Pathology. Este último afirma que «una gran fracción de los melanomas que se diagnostican actualmente no causarían la muerte de los pacientes, aunque no se hubieran extirpado.» La cursiva está en el original.
El pronóstico de las personas diagnosticadas de melanoma «localizado», que incluye los cánceres in situ y de tipo t1a, es extremadamente bueno, incluso sospechosamente bueno. La tasa de supervivencia a cinco años es del 99,6%, según el Instituto Nacional del Cáncer.
Esa tasa de supervivencia casi perfecta significa que un melanoma como el mío es «altamente curable», según los promotores del cribado, como la Melanoma Research Alliance. La implicación es que la «detección precoz» y el tratamiento salvan vidas. Pero está claro que muchas personas «curadas» de un melanoma localizado nunca estuvieron en riesgo de morir por la enfermedad y, por tanto, fueron tratadas innecesariamente.
¿Qué debo hacer con la mancha de la espalda? Odio contribuir a la epidemia del sobretratamiento del cáncer. Como ya informé el año pasado, los estadounidenses se someten a pruebas, diagnósticos y tratamientos excesivos de diversos tipos de cáncer a gran escala. Este problema agrava los elevadísimos costes y los malos resultados de la sanidad estadounidense.
Pero si no me opero, seguiré dándole vueltas a esa maldita mancha. El melanoma mata gente: 7.990 en 2023, según el Instituto Nacional del Cáncer. Aunque esa cifra representa sólo el 1,3 por ciento de todas las muertes relacionadas con el cáncer, tengo factores de riesgo de melanoma, como piel clara y ojos azules; miembros de mi familia han sido tratados (con éxito) de melanoma. Por estos motivos, voy a someterme a la extirpación de la mancha de la espalda por un cirujano oncólogo recomendado por la Dra. M.
Si noto otra mancha rara en la piel, probablemente haré que la Dra. M me la revise. Sin embargo, no pienso hacerme revisiones de la piel cada tres o seis meses, que es lo que recomiendan los dermatólogos para los 1.413.976 (en 2020) estadounidenses a los que se les ha diagnosticado un melanoma. Así es como pienso equilibrar mi miedo a morir con mi indignación por el sobrediagnóstico de melanoma.
Más información:
He publicado en este sitio un montón de críticas sobre la atención del cáncer en lugares gratuitos, incluyendo:
La industria del cáncer: Hype Versus Reality
El cribado mamográfico es un experimento fallido
¿Salvan realmente vidas las colonoscopias?
El cáncer de piel nos asusta demasiado
Eche también un vistazo al artículo de Meryl Davids Landau en National Geographic, «El melanoma se diagnostica en exceso a un ritmo ‘alarmante«, que está repleto de enlaces a estudios relevantes, ¡y es demasiado importante para ser de pago!
Por último, para una visión general de las consecuencias de nuestro excesivo miedo al cáncer, consulte el nuevo libro del periodista David Ropeik «Curing Cancerphobia.«
por John Horgan
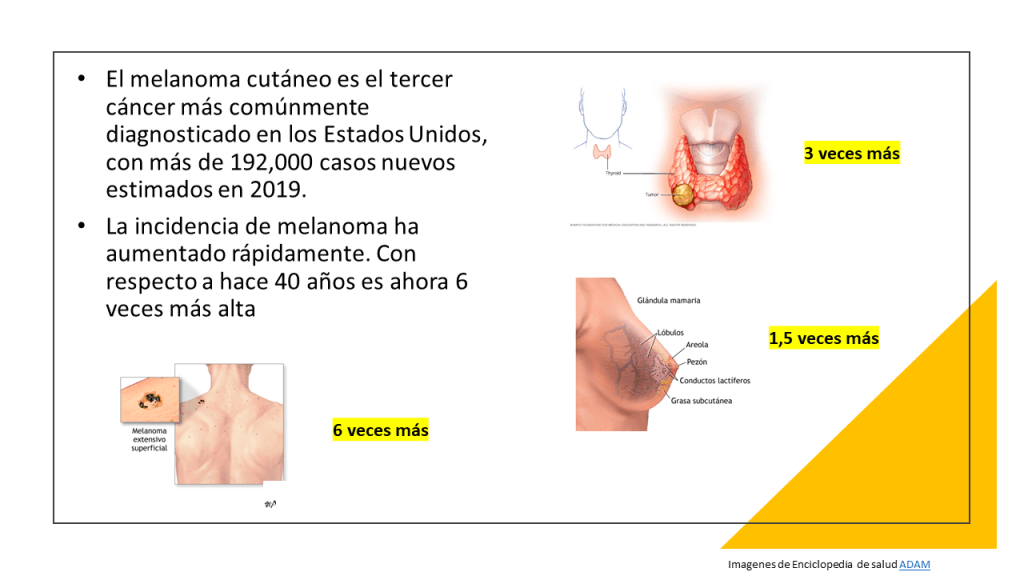
El rápido aumento de los diagnósticos de melanoma cutáneo
El sueño de Juan
Desde que le diagnosticaron algo malo en el estómago, el sueño de Juan no era el mismo. No sabía si por la preocupación, o por la cantidad de potingues que tomaba, el caso es que no descansaba por la noche como antes. Esa noche en que tras unas duras sesiones de quimioterapia pensaba descasar, fue la peor. A la dificultad para dormir, se añadió un cosquilleo en la espada, que lejos de parar aumentaba conforme pasaban las horas, Llego la madrugada, justo en el momento en que solía dormirse, y aquello era ya dolor. Su mujer sintiendo su inquietud, se despertó:
¿Qué te pasa, Juan?
Nada que tengo un cosquilleo fuerte en la espalda, dijo, quitándole importancia
Pero si tienes unos granitos dijo su mujer, cuando le miro por detrás, eso es una culebrilla, como lo que tuvo mi madre poco antes de morirse
¡Vaya ánimos que das! Le contesto Juan entre divertido y preocupado
¡Nada! tenemos que ir a urgencias a que te lo vean.
Lo que más le molestaba a Juan era acudir de nuevo a ver a los médicos. De toda su enfermedad, lo que peor llevaba era que prácticamente vivía en el hospital o en el centro de salud, por unas cosas o por otra su vida era un peregrinaje de consultas, recetas, radiografías y análisis, sin lugar para casi nada más.
Es un herpes zoster, le contesto un médico somnoliento (este tampoco dormía mucho, pensó Juan)
¿Tiene alergias o está tomando algún medicamento?
No, bueno si, pantoprazol
¿Solo?
Si, solo eso. Para Juan esos medicamentos que le ponían en los ciclos cuyos nombres no conocía, no eran medicamentos sino algo para matar a la cosa mala del estomago
Bueno pues tome estos comprimidos, contesto el médico, mientras le extendía una receta.
Gracias, contesto Juan mientras apenas leía: comprimidos de 125 mg. Una vez al día duración: 7 días
Cuatro días más tarde Juan fue ingresado en la unidad de cuidados intensivos por una aspergilosis pulmonar invasiva y diseminada, con afectación mucocutánea tipo placas ulceronecróticas centrofaciales. A pesar del tratamiento con antifúngicos de amplio espectro, Juan falleció.
Murió con la cara carcomida, comentaba su mujer entre sollozos mientas recogía con su hija las cosas de Juan, entre ellas el ultimo medicamento que había tomado, era el de herpes y se llamaba Nervinex
Basado en un caso real publicado en Medicina Clínica y en un entorno también real donde a pesar de los avances de la informática, un médico no tiene acceso a una historia clínica electrónica de un paciente donde conste TODA la medicación que se le prescribe, ni siquiera a un módulo de interacciones que permita detectar estos casos antes de que se produzcan.
Pongamos que hablo de Madrid
Crioterapia
Riesgo de los tatuajes temporales a base de Henna Negra
para que no te pase esto
o esto
Riesgo de los tatuajes temporales a base de Henna Negra
Fecha de publicación: 10 de junio de 2015
Con la llegada del buen tiempo es habitual que en playas, ferias, mercadillos y otros eventos al aire libre, se ofrezca la realización de tatuajes temporales mediante la aplicación directa de Henna sobre la piel, sin inyección intradérmica.
La Henna natural se obtiene de las hojas y flores de un arbusto. El polvo que se obtiene de ellas es mezclado con distintos productos para formar una pasta de color marrón verdoso. Esta pasta debe estar en contacto directo con la piel tanto tiempo como sea posible para conseguir un tatuaje temporal de color rojo castaño, que durará sobre la piel unos tres o cuatro días.

Fig.1 Tatuaje a base de Henna natural
En los últimos años se ha observado que en algunos casos se ha utilizado Henna negra para la realización de este tipo de tatuajes temporales, con lo que se consigue un dibujo sobre la piel de color negro brillante, más atractivo y duradero que con la Henna natural.

Fig.2 Tatuaje a base de Henna negra
La Henna negra se obtiene añadiendo a la Henna natural otros colorantes, como la p-fenilendiamina o PPD, la cual se encuentra prohibida para su uso directo sobre la piel, dado que puede desencadenar reacciones alérgicas cutáneas graves. Además, los usuarios pueden quedar permanentemente sensibilizados, de forma que futuros contactos con esta sustancia, presentes por ejemplo en muchos de los tintes de pelo del mercado, pueden desencadenar un cuadro de dermatitis alérgica de contacto.
La sintomatología de estas reacciones alérgicas puede aparecer hasta varias semanas después de su aplicación, pudiendo consistir en picor, enrojecimiento, manchas, ampollas o incluso la decoloración permanente de la piel y cicatrices en la zona donde se aplicó el tatuaje, requiriéndose en alguno de los casos atención médica urgente o incluso hospitalización.

Fig.3 y 4 Reacciones de sensibilización por Henna negra
Como en años anteriores1,2,3, la AEMPS advierte nuevamente de los riesgos que estos productos presentan y emite las siguientes:
RECOMENDACIONES
- Tenga precaución ante las ofertas para la realización de tatuajes temporales con Henna (dibujos sobre la piel, sin inyección intradérmica) que proliferan en verano en playas, mercadillos y otros eventos al aire libre.
- Evite los tatuajes temporales de color negro y aquellos en los que se ofrece una permanencia prolongada.
- Si ha aplicado recientemente sobre su piel algún tatuaje temporal a base de Henna negra y presenta alguno de los síntomas descritos, acuda a un servicio médico.
1Consejos de la AEMPS sobre tatuajes temporales: riesgos de la Henna negra. http://http://www.aemps.gob.es/informa/notasInformativas/cosmeticosHigiene/2015/docs/COS_02-2015-henna.pdf
2Riesgos para la salud de los tatuajes temporales a base de “Henna negra”.http://www.aemps.gob.es/informa/notasInformativas/cosmeticosHigiene/2008/docs/NI-riesgos-henna_julio-2008.pdf
3La AEMPS avisa de los riesgos de la Henna negra
http://www.aemps.gob.es/informa/notasInformativas/cosmeticosHigiene/2008/docs/NI-comunicadoHenna_julio-2008.pdf
Cabrillas 2.0
Dedicado a nuestra «profe» en Dermatologia @rosataberner
A veces los médicos tenemos que recurrir al método deductivo para ejercer nuestra tarea clínica. Como emuladores aficionados de Sherlock Holmes nos toca tener una gran capacidad de observación para hacer diagnósticos adecuados.
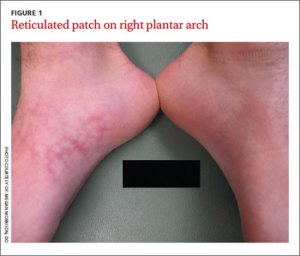
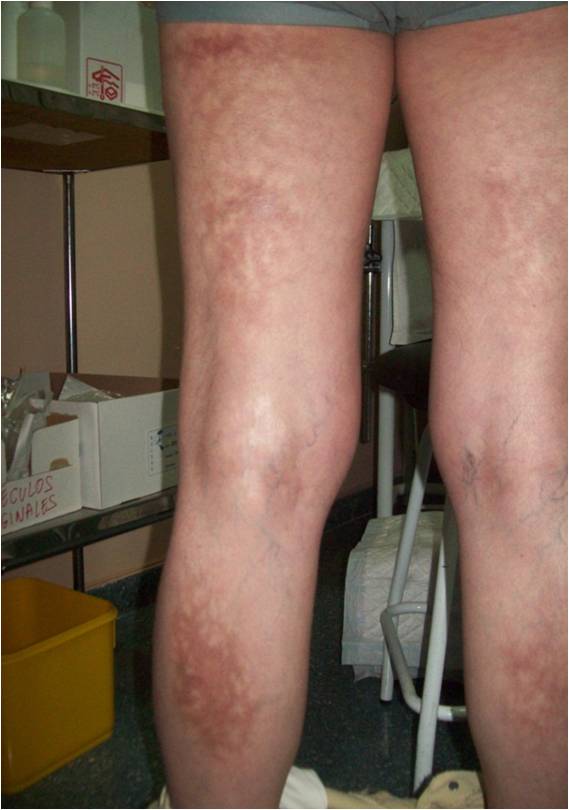
Un ejemplo algo naif de esta premisa es eritema ab igne (EAI) o eritema calórico, también conocido en España como cabrillas. Este eritema es una afección producida por la exposición repetida de la piel a niveles de calor, por debajo del umbral de la quemadura. Las lesiones que caracterizan al EAI son: aparición de un eritema con patrón reticulado que evoluciona a hiperpigmentación persistente, descamación e incluso telangiectasias en la zona afecta. Suele cursar de manera asintomática pero a veces puede aparecer un picor leve o sensación de ardor. Lo más frecuente es que los cambios que se producen en la piel no se suelan asociar con la exposición a la radiación térmica.

de Journal of Family Practice
La localización de las lesiones se da en la zona expuesta a la fuente de calor y a veces «dibuja» la forma de esta. En la época de nuestros abuelos se daba sobre todo en las piernas relacionado con la utilización de la mesa camilla y su correspondiente brasero. También aparecían en regiones como la parte baja de la espalda por la aplicación de aparatos calefactores o botellas de agua caliente.
Una localización más moderna y casi 2.0 se da en los muslos por el apoyo prolongado del ordenador portátil sobre esta zona. Una revisión de la literatura de 2010 publicado en Pediatrics a propósito del caso más joven (hasta ese momento) de la historia, recogía 10 casos. En la revisión publicada (a propósito de otros dos casos) en España, dos años mas tarde se reconocían trece casos, todos ellos con características clínicas similares. Su frecuencia es sin duda mucho mayor, no suelen darse más publicaciones por la aparente banalidad que se atribuye al cuadro y lo anecdótico de la localización
VIII Jornada de la Unidad Docente de MFyC de Ciudad Real. Desafío de casos clínicos
El diagnostico no suele ser dificil pero hay que pensar en el y sobre todo la posible causa ante localizaciones no tradicionales, como las que se narran en el caso publicado por la revista Journal of Family Practice. ( ver fotos)
Esta claro que los nuevo tiempos y generalización de las nuevas tecnologías traen nuevas enfermedades y nuevas afecciones a las que habrá que tener en cuenta cuando los médicos hagamos diagnósticos diferenciales.
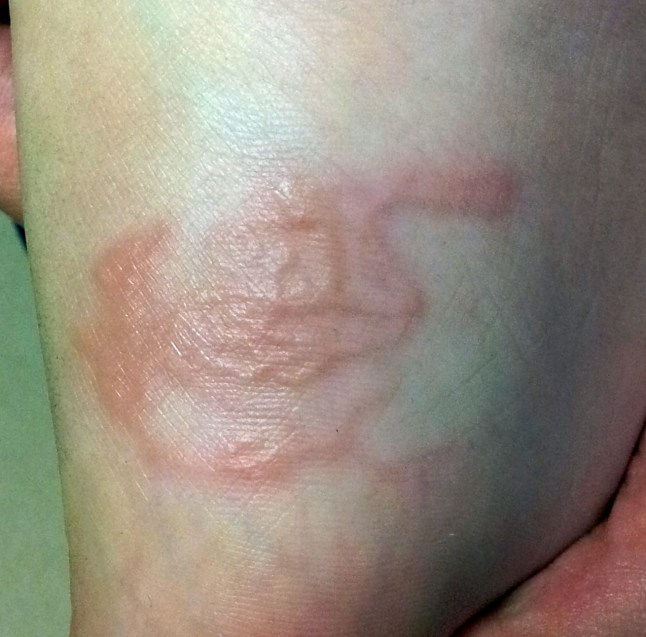
Recuerdo de Tananarivo
Mati, mujer de 28 años, sin antecedentes de interés, tras regresar de su viaje de luna de miel a una isla africana hace 10 días presenta una lesión muy pruriginosa y con aspecto singular en la planta del pie 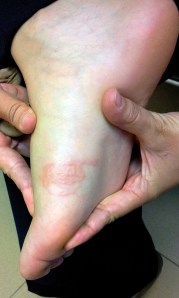
La solución aquí, y aqui:
A vueltas con la Henna negra
En este blog hemos comentado (La henna no es negra) anteriormente los peligros de los tatuajes temporales de henna cuando esta se combina con aditivos para modificar su color y aumentar su permanencia.
La Alheña o henna, es ampliamente utilizada como tinte para la piel, el cabello y las uñas, y como una expresión de arte en el cuerpo, especialmente en las culturas islámicas e hindúes.
La Henna negra es la combinación de henna roja (da a la piel un color marrón rojizo) natural con p-fenilendiamina (PPD). Mientras que la Henna roja parece ser segura, con algunos raros casos de alergia de contacto y cuadros graves raros en niños con deficiencia de glucosa-6-fosfato, los tatuajes con henna negra por su componente PPD producen alergia de contacto con una frecuencia estimada de 2,5%. Una vez sensibilizado, los pacientes pueden experimentar dermatitis alérgica de contacto con utilización posterior de productos que tengan esta sustancia como es el caso de tintes para el pelo o productos derivados caucho.
Los tatuajes e los niños con Henna + PPD da lugar cuadro dermatológico donde la figura tatuada se dibuja esta vez,como reacción dérmica llamativa con una duración más larga de la prevista, como es el caso del reciente articulo publicado en Lancet y de los casos que se expone en las siguiente presentación.
La henna sigue sin ser negra: a proposito de un caso (o muchos)
 Aunque la Pokemonitis se ha descrito como un síndrome caracterizado por un fuerte deseo de recolectar tarjetas con dibujos de criaturas extrañas, o incluso como «una extraña conducta humana producida por las ondas de un Pokémon de tipo psíquico, en la cual la persona se cree un Pokémon» , en medicina es el nombre que se da a una rara (o no tanto) afectación dermatológica descrita en este artículo de Merino y Bravo, titulado «Pokemonitis»: los peligros de los tatuajes con henna negra .
Aunque la Pokemonitis se ha descrito como un síndrome caracterizado por un fuerte deseo de recolectar tarjetas con dibujos de criaturas extrañas, o incluso como «una extraña conducta humana producida por las ondas de un Pokémon de tipo psíquico, en la cual la persona se cree un Pokémon» , en medicina es el nombre que se da a una rara (o no tanto) afectación dermatológica descrita en este artículo de Merino y Bravo, titulado «Pokemonitis»: los peligros de los tatuajes con henna negra .
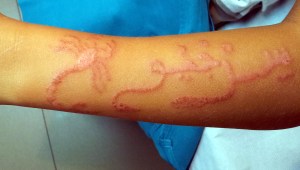
Los tatuajes temporales con henna adulterada con colorantes como la para-fenilendiamina (PFD) para que adopte un color más oscuro y mayor rapidez de secado (Henna negra) son viejos conocidos de la literatura médica y de los sistemas de alerta sanitaria (ver comentario en este blog) por la posibilidad de ocasionar a reacciones inflamatorias intensas en el área del tatuaje.
La reacción se distingue por la aparición de pápulas eritematosas, vesículas y ampollas que desaparecen en unas semanas, pero que en ocasiones dejan lesiones residuales hiper o hipopigmentadas.
Estas lesiones reproducen (con una coloración más o menos atenuada) el dibujo o tema tatuado, el caso comentado al principio correspondía a la silueta Ash y Pikachu, dos de los personajes protagonistas de la serie de dibujos animados Pokemon.
También se ha descrito en la prensa popular un caso de Simpsonitis (Bart) y un caso reciente de nuestro centro de salud (Guerra ME. Ramos A. y Bravo R – caso no publicado- ver foto-) de escorpionitis, por ser la silueta de este arácnido, el dibujo principal que aprecia en el antebrazo de nuestro joven paciente.
La pigmentación o su ausencia, no es la única secuela de estos tatuajes, más importante es la sensibilización indefinida por contacto a esta sustancia (PFD) que hace necesario evitar el contacto posterior con productos que la contienen, como tintes para el pelo, gomas negras, tintes de imprenta, betunes o pinturas.
Por último comentar la gran cantidad de casos que se aparecen descritos en Internet con todo lujo de detalles y apoyo gráfico, superan en número a los encontrados en una búsqueda en la base de datos bibliográfica medica MEDLINE. Algo similar encontramos durante la investigación de dos casos de Keriorrhea, lo que nos lleva a teorizar sobre cual es la herramienta con más futuro cuando se trata de localizar reacciones adversas y efectos secundarios.
M-health: much ado about nothing (2)
La m-health se basa en la utilización de dispositivos electrónicos multimedia cómodos y fáciles de utilizar que son además móviles y ubicuos. Estas características los convierten en herramientas imprescindibles para los profesionales sanitarios, con solo adaptar (o crear de nuevo) aplicaciones informáticas, que ayuden a las tareas cotidianas de estos . Por este camino la m-health tiene un futuro fructífero ya que las bases están implantadas desde hace tiempo, a saber: un creciente parque de dispositivos portátiles (ligados la telefonía móvil sobre todo), el desarrollo de la tecnología wireless y la popularización de las aplicaciones informáticas para sistemas operativos “móviles” (apps).
 Sin embargo los peligros acechan y no son despreciables. El primero de ellos tiene que ver con las excesivas expectativas y con la magnificación de su importancia. El segundo y ligado con el anterior los inconvenientes de haberse convertido en tema de moda o tendencia. El tercero es olvidar, y muchos de sus proponentes lo hacen, que como toda intervención en medicina debe estar avalada por pruebas fehacientes de su utilidad y eficacia. El cuarto peligro, que no el último, tiene que ver con el aforismo de Peter Drucker: No hay cosa más inútil que hacer eficientemente aquello que en realidad no se debería hacer.
Sin embargo los peligros acechan y no son despreciables. El primero de ellos tiene que ver con las excesivas expectativas y con la magnificación de su importancia. El segundo y ligado con el anterior los inconvenientes de haberse convertido en tema de moda o tendencia. El tercero es olvidar, y muchos de sus proponentes lo hacen, que como toda intervención en medicina debe estar avalada por pruebas fehacientes de su utilidad y eficacia. El cuarto peligro, que no el último, tiene que ver con el aforismo de Peter Drucker: No hay cosa más inútil que hacer eficientemente aquello que en realidad no se debería hacer.
Veamos algunos ejemplos
Recientemente en una reunión, de esas que no le gusta al Sr Lobo, un guru pontificaba sobre la importancia de la m-health, hasta el punto de que obligaría a replantearse el modelo sanitario. Según este “experto” el papel de gatekeeper (portero) del médico de atención primaria ya no sería necesario. Se utilizaba como prototipo (minimalista) la detección del melanoma con aplicaciones móviles específicas. Especulaba con el hecho de que si con estas apps el paciente puede diagnosticar(se) un melanoma en pocos segundos, podría acudir al especialista directamente sin necesidad de pasar por un filtro (percibido como) barrera de acceso al médico que de verdad cura.
Ampliando el modelo: Si con dispositivos y aplicaciones móviles, se puede seguir a los enfermos crónicos (el reto de la “cronicidad) desde el hospital, para que necesitamos un elemento humano intermedio percibido como ineficaz y gastoso. Se propone en definitiva de un cambio del sistema, sustituyendo al portero humano, por un portero automático, manejado por el paciente (empoderado).
Con indudables ventajas y beneficios ¿No?
La exageración y la confluencias de intereses (no siempre confesables) es consustancial con el lanzamiento de toda nueva tecnología-Sin embargo el entusiasmo no puede incrementar la capacidad que se está otorgando a estas nuevas aplicaciones de la tecnología en sanidad y por supuesto tampoco da soporte para reclamar un cambio radical del sistema sanitario.
Un artículo pendiente de publicar publicado en la revista JAMA Dermatology con el gráfico título de: “Inexactitud diagnóstica de aplicaciones para teléfonos inteligentes en la detección del melanoma” contesta a los expertos en sus exageradas esperanzas en este conjunto de tecnologías.
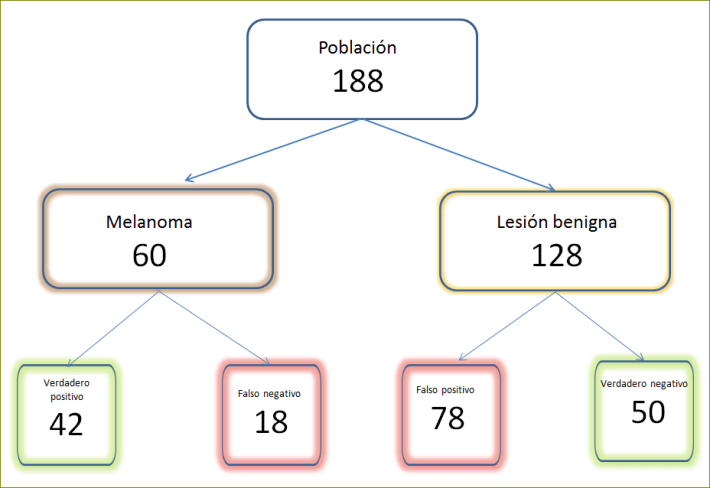
En este estudio de precisión diagnóstica se evalúo la sensibilidad, especificidad y valores predictivos de cuatro aplicaciones para teléfonos inteligentes (apps) en la detección de melanoma. Se utilizaron imágenes de lesiones dermatológicas pigmentadas, que habían sido analizadas tras su resección. Se usó como patrón oro de comparación el diagnostico anatomo-patológico final de cada una de estas lesiones. De las cuatro apps seleccionadas, tres se basaban en un algoritmo de identificación de la imagen, principalmente los bordes, y en la restante el reconocimiento se hacía por un dermatólogo experimentado al que se enviaban las imágenes por la red.
En cada aplicación se contrastaron un total de 188 imágenes de lesiones pigmentadas, de las cuales 60 eran melanomas y 128 lesiones benignas. La sensibilidad de las aplicaciones, o lo que es lo mismo el porcentaje de verdaderos positivos entre todas lesiones malignas, varió de 6,8% a 98,1% que fue precisamente la aplicación en la que el dermatólogo estaba involucrado. La especificidad y los valores predictivos se pueden ver en el artículo. Para los que les cuenta entender estos arcanos de la interpretación de las pruebas diagnósticas, los mismos datos se pueden representar en forma de frecuencias naturales, que parecen más intuitivas que las probabilidades, como hacemos en la figura con los datos de una de las apps que tuvo resultados promedio.
Figura.- Medidas que determinan la validez y seguridad de una apps en el diagnóstico de melanoma (sensibilidad, especificidad y valores predictivos) expresadas en forma de frecuencias naturales.
Tras analizar los datos los autores se plantean la fiabilidad de estas aplicaciones y afirman que estas pueden en potencia, dañar a los usuarios, no sólo por el mal rendimiento en el diagnóstico de melanoma, sino también por la posible omisión o retraso de atención médica estándar. La preocupación principal de los autores, que se puede hacer extensible a otras facetas de la práctica médica, es que el uso generalizado de dispositivos y aplicaciones sin regulación y/o aprobación previa, pudiera dar lugar a un daño mayor que el pretendido beneficio que proclaman.