Categoría: Medicina basada en la evidencia
Cosas que hacemos sin motivo™: Recetar gabapentinoides para el dolor
Traducción de Patel NG, Goese D, Belknap SM, Madeira CL, Barsuk JH. Things We Do for No Reason™: Prescribing gabapentinoids for pain. J Hosp Med. 2026 Feb 15. doi: 10.1002/jhm.70286.
Caso clínico: Un hombre de 61 años con lumbalgia crónica, asma y enfermedad renal crónica ingresa con dolor lumbar agudo sobre crónico que se irradia a la pierna izquierda. Su dolor no se controla a pesar del ibuprofeno y la hidrocodona. La resonancia magnética muestra una hernia discal y compresión de la raíz nerviosa S1. El médico del hospital prescribe gabapentina 300 mg cada 8 horas.
Recomendaciones
1. Evitar la prescripción rutinaria de gabapentinoides para el dolor. Si se inicia en el hospital, reevaluar la necesidad al alta y suspenderlo a menos que sea claramente beneficioso. En raras circunstancias en las que exista un beneficio neto aparente para el paciente, el tratamiento debe supervisarse periódicamente y suspenderse si no es eficaz o si se producen efectos adversos significativos. Utilizar dosis ajustadas según la función renal de estos fármacos y colaborar con un farmacéutico cuando sea apropiado para la conciliación de la medicación y la educación del paciente.
2. Cuando se ha recetado un gabapentinoide antes del ingreso, los médicos del hospital pueden ayudar a evaluar la eficacia y la seguridad y elaborar un plan de deprescripción cuando sea apropiado. El plan de deprescripción puede iniciarse en el hospital y continuarse por el médico de atención primaria después del alta.
3. Considere la fisioterapia u otras modalidades no farmacológicas en lugar de los gabapentinoides para el dolor agudo sobre crónico, el dolor musculoesquelético crónico o la fibromialgia.
Conclusión
Se recomienda a los médicos que tengan en cuenta la ausencia de resultados sólidos que demuestren la eficacia fiable de los gabapentinoides, junto con la alta tasa de efectos adversos de los medicamentos, a la hora de tomar decisiones sobre la prescripción. En el caso del paciente de nuestro escenario, un médico hospitalista evaluó al paciente y observó una eficacia deficiente. Se redujo la dosis de gabapentina, se aumentó la dosis de paracetamol y se derivó al paciente a fisioterapia.
Siete alternativas a la educación médica basada en la evidencia: una exploración de cómo enseñamos realmente
Traducción de Seven alternatives to evidence based medical education: an exploration of how we actually teach. BMJ 2025; 391 doi: https://doi.org/10.1136/bmj.r2551 por Sabine Drossard, Anja Härtl y Johanna Büchel,
El estándar de referencia en la educación médica, al igual que en la práctica clínica, se basa en la evidencia.1,2 Lo ideal es que los métodos de enseñanza se basen en investigaciones rigurosas y principios pedagógicos probados.3
Sin embargo, la realidad de la vida académica a menudo empuja a los educadores hacia métodos menos estructurados y más impulsados por la personalidad. Algunos estilos de enseñanza, aunque no están respaldados por la literatura, son notablemente persistentes en la formación de los médicos del mañana.
Para comprender la brecha entre lo ideal y lo real, hemos recabado la opinión de nuestros colegas sobre cómo abordan la enseñanza en ausencia de evidencia educativa o de tiempo protegido para la enseñanza.
Basándonos en sus conocimientos y en nuestra propia experiencia en el ámbito académico, ofrecemos una taxonomía de siete métodos de enseñanza, destacando sus defectos, sus méritos y, en ocasiones, sus puntos fuertes:
Basado en la tradición: «Siempre se ha hecho así».
El educador tradicional ha perfeccionado su oficio durante décadas, y ningún marco puede rivalizar con sus años de experiencia. Su método preferido es la clase magistral, en la que suelta un monólogo ininterrumpido, pasando 200 diapositivas llenas de texto denso, diagramas de flujo incomprensibles y alguna que otra pintura renacentista.
Basado en una anécdota: «Una vez, durante mi residencia…».
Preferida por los médicos experimentados, la enseñanza basada en anécdotas consiste en relatos desgarradores sobre fiebres misteriosas, reanimaciones dramáticas y casos raros que llegan al servicio de urgencias. Las digresiones espontáneas durante la clase crean una experiencia de aprendizaje cautivadora, pero aleatoria.
Basado en la autorreferencia: «Hablemos de mi último artículo de investigación».
Investigadores de talla mundial que no han tocado un estetoscopio desde la década de 1990 convierten cada conferencia en un extenso club de lectura sobre su propio trabajo. El conocimiento clínico pasa a ser secundario frente al recuento de citas. Una sola cifra de un artículo de Nature justifica 60 diapositivas, o simplemente leen directamente de su artículo. Sus lecciones abarcan investigaciones tan punteras que nadie, ni siquiera ellos mismos, sabe cómo aplicarlas en la vida real.
Basado en el entretenimiento: «Nunca permitas que las necesidades de los alumnos se interpongan en el camino de la creatividad educativa».
Estos educadores deslumbran con su carisma y su uso excesivo de los medios de comunicación. Sus clases elevan la enseñanza médica al nivel del arte escénico, con atrezo, juegos de rol y, en el caso de los educadores avanzados, danza interpretativa.
Basado en la satisfacción: «Es una buena enseñanza si a los alumnos les gusta».
La enseñanza basada en la satisfacción se centra en maximizar la felicidad de los alumnos. El contenido se adapta para evitar la sobrecarga cognitiva o la percepción de dificultad, y la credulidad es más importante que la competencia. La calidad del curso se mide en porciones de pizza y evaluaciones entusiastas.
Basado en la inmersión: «Lo descubrirás con la práctica».
El profesorado da por sentado que los estudiantes absorberán conocimientos con solo estar expuestos a entornos clínicos. Con el tiempo. Los estudiantes se ven inmersos en entornos clínicos con una orientación mínima, se les anima a observar, absorber y ayudar hasta que, como por arte de magia, surja la competencia..
Basado en la independencia: «Esa es una gran pregunta. ¿Por qué no lo buscas en Google?»
Con el aprendizaje basado en la independencia, se anima a los estudiantes a aprender por sí mismos, a menudo sin habilidades básicas de investigación, lo que convierte la facultad de medicina en un proyecto de bricolaje. La enseñanza entre compañeros es la estrategia por defecto, y el aprendizaje mixto se convierte en un eufemismo para externalizar la educación a carismáticos médicos de TikTok, con hashtags y rutinas de baile incluidos. Las redes sociales y las herramientas de inteligencia artificial proporcionan un acceso rápido a una cantidad abrumadora de información, y también de desinformación.
Conclusión
Aunque la educación médica basada en la evidencia sigue siendo el ideal, en la práctica persisten estas siete alternativas, a menudo por tradición, conveniencia o simple fuerza de la costumbre. Es posible que los estudiantes no salgan competentes, pero se graduarán con grandes historias y un sexto sentido para los distractores de las preguntas de opción múltiple. Al reconocer la existencia de estas alternativas a la educación médica basada en la evidencia, nuestro objetivo es animar a los educadores a reflexionar sobre sus métodos y, tal vez, retirar algunas diapositivas antiguas de PowerPoint en favor de algo más atractivo.
Notas al pie
Agradecimiento: A todos los educadores que nos enseñaron más con sus peculiaridades que con sus planes de estudio. Y a los estudiantes, que lo soportan todo con elegancia y cafeína.
Bibliografía
- Isaacs D, Fitzgerald D. Seven alternatives to evidence-based medicine. BMJ1999;319:1618. doi:10.1136/bmj.319.7225.1618 pmid:10600968
- Petersen S. Time for evidence-based medical education. BMJ1999;318:1223-4. doi:10.1136/bmj.318.7193.1223 pmid:10231229
- Thistlethwaite J. Evidence-guided education. Clin Teach 2013;10:350-2. doi:10.1111/tct.12162 pmid:24219516
Aprovechando este post, recupero otras ocho alternativas publicadas previamente.
Rescatar un ensayo no significativo con un metanálisis
Traducción del original: Rescuing a Non-Significant Trial with A Meta-Analysis por John Mandrola publicado en Sensible Medicine
Se ha demostrado que los inhibidores del cotransportador de sodio-glucosa tipo 2 (o iSGLT2) mejoran los resultados en pacientes con insuficiencia cardíaca (IC), principalmente en aquellos con función sistólica reducida. Estos son la cuarta de las cuatro clases de fármacos para pacientes con IC; las otras tres son los inhibidores de la renina-angiotensina, los betabloqueantes y los antagonistas de los receptores mineralocorticoides.
Los iSGLT2i suelen ser el último fármaco que se añade y, a menudo, se omiten. Las razones del menor uso de los iSGLT2 en comparación con los demás fármacos para la IC probablemente estén relacionadas con: a) que son los más recientes y su adopción es lenta en medicina, b) sus costes más elevados y c) la percepción de que su efecto es menor que el de los demás fármacos. (La dapagliflozina en el estudio DAPA HF mostró una fuerte señal de menor mortalidad cardiovascular y mortalidad por todas las causas, pero la empagliflozina en el estudio EMPEROR REDUCED no logró demostrar una reducción de la mortalidad cardiovascular o por todas las causas).
Una forma de vender más productos es animar a los médicos a que empiecen a recetar su medicamento pronto, mientras el paciente todavía está en el hospital. La idea es que si el medicamento aparece en la hoja de alta, es más probable que se siga usando. Pero… en el importante ensayo DAPA HF, hubo un periodo de selección de dos semanas antes de inscribirse, como pacientes ambulatorios.
El objetivo del ensayo DAPA ACT HF-TIMI 68 fue probar la eficacia y seguridad del inicio hospitalario de dapagliflozina en pacientes con IC.

Los investigadores asignaron aleatoriamente a unos 2400 pacientes a recibir dapaglifozina o placebo.
El resultado primario de eficacia, definido como muerte CV o empeoramiento de la IC a los 2 meses, se produjo en el 10,9 % del grupo tratado con dapagliflozina frente al 12,7 % del grupo tratado con placebo Hazard Ratio (HR 0,86; IC del 95 %, 0,68-1,08; p = 0,20).
Los componentes individuales del criterio principal (empeoramiento de la IC y ECV) tampoco fueron significativos. La mortalidad por todas las causas tuvo una HR de 0,66, IC del 95 %: 0,43-1,00.
Los eventos de seguridad, incluyendo la presión arterial baja y el empeoramiento de la función renal, fueron ligeramente superiores en el grupo tratado con dapagliflozina. Los eventos adversos que llevaron a la interrupción del fármaco del estudio fueron del 3,6 % frente al 2,2 %, dapagliflozina frente a placebo.
Hagamos una pausa aquí y veamos qué conclusión sacaría usted:
Podría concluir que, a pesar de aleatorizar a más de 1200 pacientes por grupo, de los cuales aproximadamente 1 de cada 10 tuvo un evento de resultado primario, no hubo diferencias significativas en el criterio de valoración primario.
También podría señalar la incertidumbre en el tamaño del efecto. La reducción del 14 % en los eventos cardiovasculares y de insuficiencia cardíaca puede ser clínicamente significativa y el límite inferior del intervalo de confianza del 95 % mantiene la posibilidad de una reducción del 32 %. (Pero también mantiene la posibilidad de que la dapagliflozina sea un 8 % peor).
Con todo, según todos los estándares, este fue un ensayo no significativo. No podemos afirmar que el inicio temprano de la dapagliflozina sea eficaz.
Esto no es exactamente lo que concluyeron los autores.
Añadieron un metaanálisis adicional en el que se combinaron los resultados no significativos de este ensayo con un subgrupo de pacientes de un ensayo y otro ensayo no significativo. Los resultados de esta combinación arrojaron una reducción del 29 % en el criterio de valoración compuesto de eventos cardiovasculares/insuficiencia cardíaca.
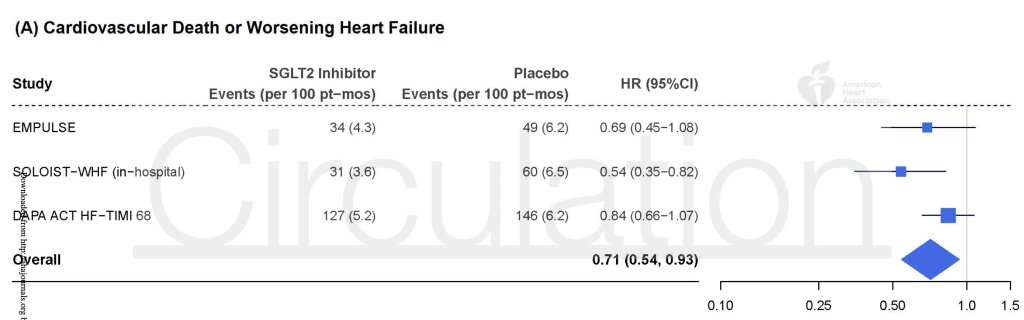
Esto permitió a los autores añadir esta frase a las conclusiones:
Sin embargo, la totalidad de los datos de los ensayos clínicos aleatorizados sugiere que el inicio del tratamiento con SGLT2i durante la hospitalización puede reducir el riesgo temprano de muerte cardiovascular o empeoramiento de la IC y de mortalidad por todas las causas.
Los dos ensayos añadidos: el ensayo SOLOIST de sotagliflozina contó con un subgrupo de pacientes que iniciaron el tratamiento en el hospital. Y el ensayo EMPULSE probó el inicio del tratamiento con empagliflozina en el hospital. El tamaño de los grupos SOLOIST y EMPULSE fue menor que el del ensayo DAPA ACT HF-TIMI 68.
Los autores justifican esta medida declarando que el metaanálisis estaba preespecificado en el protocolo. Pero no estoy seguro de que se utilizara exactamente como estaba preespecificado. En el documento de justificación del ensayo escriben que
Se utilizará como distribución a priori informativa un metaanálisis a nivel de ensayo de los datos de ensayos publicados sobre SGLT2i en pacientes con IC aguda.
La parte en cursiva implica que utilizarán el metaanálisis para informar una distribución de probabilidad a priori para un análisis bayesiano. Esto no se hizo en el artículo principal. En su lugar, los autores simplemente sumaron los ensayos para obtener un efecto total. Esto no es en absoluto un análisis bayesiano.
Eso me hace plantearme ciertas cuestiones. Cuestiones en las que preferiría no pensar.
El otro problema de este enfoque es que se trata de spin (nota: ver manipulación). Spin (manipulación) se define como un lenguaje que distrae la atención de un resultado primario no significativo. Añadir el metaanálisis desvía la atención de los lectores del resultado primario no significativo.
Los ensayos deben ser independientes. Se pueden metaanalizar los ensayos con poca potencia estadística en un artículo aparte. Existe un gran debate en los círculos de la evidencia sobre si los usuarios de la evidencia deben dar más peso a los ensayos individuales o a la combinación de ensayos.
Aquí veo un ensayo grande y bien realizado con resultados nulos, y más eventos de seguridad en el grupo tratado con dapagliflozina. Le doy más importancia a eso que a la combinación post hoc.
Una nota al margen: ignoren la señal de mortalidad por todas las causas, porque es ruido. Si los inhibidores de SGLT2 redujeran la mortalidad, tendría que ser a través de la reducción de las ECV o la IC. Es más, no hay datos previos que sugieran que los SGLT2i salven vidas en los dos primeros meses.
Otra cuestión es que los otros dos ensayos combinados en el metaanálisis eran sustancialmente diferentes del ensayo principal. SOLOIST estudió un fármaco diferente e incluyó a pacientes con diabetes. EMPULSE también estudió un fármaco diferente y tenía criterios de valoración diferentes. Combinar ensayos con procedimientos diferentes no es lo ideal.
Conclusión
La primera lección es tener cuidado cuando los autores y la industria intentan salvar un ensayo no significativo con un metaanálisis de otros ensayos, ya sea preespecificado o no. Esto es manipulación. No me gusta.
La segunda lección es que no hay prisa por iniciar el tratamiento con SGLT2i en el hospital. Se trata de la clase de fármacos más cara. Ensayos anteriores han demostrado los beneficios de iniciar el tratamiento en pacientes ambulatorios, y creo que debemos seguir así.
Terapia hormonal para la menopausia: beneficios limitados, daños significativos.
Traducción de Menopausal Hormone Therapy: Limited Benefits, Significant Harms por Adriane Fugh-Berman y Barbara Mintzes. American Family Physician, 2025; 112(1):15-16.
Publicaciones recientes en la literatura médica y en la prensa popular atribuyen erróneamente docenas de síntomas a la menopausia, destacando los beneficios para la salud de la terapia hormonal menopáusica y restando importancia a sus riesgos 1-11. Los únicos síntomas inequívocamente asociados a la menopausia son los sofocos, la sequedad vaginal y los sudores nocturnos, que pueden causar trastornos del sueño 12. Otros síntomas atribuidos a la menopausia, como dolores y molestias, cansancio, incontinencia y trastornos del estado de ánimo, son igualmente comunes entre los hombres mayores y se atribuyen más bien al envejecimiento. 13
La terapia hormonal menopáusica es eficaz para los síntomas vasomotores y la sequedad vaginal, pero esos son los únicos beneficios sintomáticos demostrados. 12 Los daños graves, como el ictus, la embolia pulmonar, la enfermedad de la vesícula biliar y el aumento del riesgo de cáncer de mama, se trivializan o ignoran en los relatos actuales.
La mayor parte de nuestros conocimientos sobre los daños y los beneficios proceden de la Iniciativa para la Salud de la Mujer (WHI), un ensayo controlado aleatorizado (ECA) financiado por el gobierno federal que sigue siendo el mayor y más largo ensayo sobre terapia hormonal menopáusica. Entre 1993 y 1998, el WHI aleatorizó a 16.608 mujeres con útero intacto a placebo o a estrógeno equino conjugado, 0,625 mg/día, combinado con medroxiprogesterona, 2,5 mg/día (para contrarrestar el riesgo de cáncer de endometrio) y aleatorizó a 10.739 mujeres sin útero a estrógeno equino conjugado, 0,625 mg/día. 14 15 16
Ambos brazos del WHI se interrumpieron prematuramente (en 2002 y 2004) debido a los daños. 15 16 La combinación de estrógenos y progestágenos aumentó el riesgo de cáncer de mama invasivo, embolia pulmonar, ictus y un índice global de daño. 17 El tratamiento solo con estrógenos aumentó el riesgo de ictus, pero no de cáncer de mama o embolia pulmonar. 17
El uso de la terapia hormonal en la menopausia cayó en picado tras conocerse los resultados del WHI, y posteriormente las tasas de cáncer de mama descendieron drásticamente en todos los países con registros. 18 El informe de la US Preventive Services Task Force sobre terapia hormonal para la prevención de enfermedades crónicas señala que la terapia hormonal menopáusica combinada se asocia con un exceso de 5 cánceres de mama por cada 1.000 mujeres.19
La terapia hormonal combinada aumentó la enfermedad de la vesícula biliar y las muertes por cáncer de pulmón y duplicó el riesgo de demencia probable entre las mujeres mayores de 65 años. 20 21 El estrógeno solo aumentó la incidencia y la mortalidad por cáncer de ovario. 22 En promedio, el WHI mostró que 1 de cada 500 mujeres al año experimentaba daños graves adicionales con la terapia hormonal combinada para la menopausia. 15
El estudio WHI también encontró beneficios de la terapia hormonal menopáusica. La terapia combinada redujo los riesgos de fractura de cadera y cáncer de endometrio y disminuyó ligeramente el riesgo de diabetes. 17 22 23 Los estrógenos solos disminuyeron la incidencia de cáncer de mama a los 10 y 20 años de seguimiento y redujeron el riesgo de fracturas. 17 24
Los críticos afirman que las mujeres del WHI eran demasiado mayores y estaban demasiado lejos de la menopausia, que los daños solo se produjeron en mujeres mayores y que los hallazgos no son aplicables a las fórmulas actuales. 25 Sin embargo, aunque la edad media era de 63 años, 8.833 (32%) de las 27.347 mujeres asignadas al azar tenían más de 50 años, lo que lo convierte en el mayor ECA sobre el uso de terapia hormonal menopáusica entre mujeres de más de 50 años. 25 Además, 7.135 (26%) de las mujeres llevaban menos de 10 años desde que iniciaron la menopausia. 26
Un análisis de los resultados en mujeres de 50 a 59 años encontró mayores daños que beneficios con la terapia hormonal menopáusica combinada y con estrógenos solos. 17 Aunque las mujeres más jóvenes experimentaron menos daños que las mayores, el uso a largo plazo siguió siendo más perjudicial que beneficioso.
La crítica de que las hormonas analizadas difieren de las que se utilizan hoy en día ignora el hecho de que el WHI analizó las mismas formulaciones cuyos beneficios se reivindicaban en estudios observacionales. Además, el Kronos Early Estrogen Prevention Study (KEEPS) fue un ECA que comparó un placebo con estrógeno conjugado oral o 17β-estradiol transdérmico con progesterona micronizada en 727 mujeres que habían entrado recientemente en la menopausia. A los 4 años, no se encontraron beneficios para la salud cardiovascular, la cognición o la depresión. 2728 El estrógeno oral mostró beneficios leves en 3 de las 6 escalas de estado de ánimo; el estrógeno transdérmico no fue beneficioso. 28 Aunque no se notificaron efectos adversos graves, el tamaño de la muestra era inadecuado para la mayoría de los eventos adversos evaluados en el WHI (n = 220 que tomaban estrógenos orales; n = 211 que recibían 17β-estradiol transdérmico con progesterona micronizada). Es posible que la progesterona micronizada no mitigue el riesgo de cáncer de endometrio inducido por el estrógeno en comparación con otras progestinas, pero se necesitan más estudios para determinar qué régimen es más seguro. 29
Se han estudiado a fondo las discrepancias entre los estudios observacionales y los ECA sobre la terapia hormonal menopáusica. Las mujeres que optaron por tomar hormonas tenían un estatus socioeconómico más alto, una presión arterial más baja, hacían más ejercicio y fumaban menos. 30 Por lo tanto, el uso de hormonas era un indicador de un menor riesgo basal.
No se recomienda el uso prolongado de la terapia hormonal para la menopausia ni para la prevención de enfermedades crónicas, ya que los ensayos controlados aleatorios indican que los daños superan a los beneficios (reducción del riesgo de fractura de cadera y diabetes). 17 20 La declaración de 2022 del Grupo de Trabajo de Servicios Preventivos de EE. UU. sobre la terapia hormonal para la menopausia desaconseja su uso para la prevención primaria de enfermedades crónicas debido a la falta de beneficios netos. 31
La menopausia es una experiencia vital positiva para muchas mujeres 32 y no debe medicalizarse. En caso de síntomas vasomotores molestos, la terapia hormonal menopáusica debe utilizarse durante el menor tiempo posible. Además, las mujeres deben estar adecuadamente informadas sobre los daños.
REFERENCIAS
- 1. Langer RD, Simon JA, Pines A, et. al.: Menopausal hormone therapy for primary prevention: why the USPSTF is wrong. Climacteric 2017; 20: pp. 402-413.
- 2. Lobo RA, Pickar JH, Stevenson JC, et. al.: Back to the future: hormone replacement therapy as part of a prevention strategy for women at the onset of menopause. Atherosclerosis 2016; 254: pp. 282-290.
- 3. Stute P, Stadler A, Heufelder A: The impact of menopausal hormone therapy on overall mortality—a comprehensive review. Climacteric 2020; 23: pp. 447-459.
- 4. Gambacciani M, Cagnacci A, Lello S: Hormone replacement therapy and prevention of chronic conditions. Climacteric 2019; 22: pp. 303-306.
- 5. Hodis HN, Mack WJ: Menopausal hormone replacement therapy and reduction of all-cause mortality and cardiovascular disease: it is about time and timing. Cancer J 2022; 28: pp. 208-223.
- 6. LaMotte S: Sweet spot for HRT may reduce dementia risk by nearly a third, study says. CNN Health. https://www.cnn.com/2023/11/02/health/hormone-replacement-dementia-wellness/index.html
- 7. Sy S, Norris C: Hormone replacement safe and effective menopause treatment, study finds.May 6, 2024.PBS News https://www.pbs.org/newshour/show/hormone-replacement-safe-and-effective-menopause-treatment-study-finds
- 8. Berman R: Starting hormone therapy in perimenopause may help slow down aging.Sept. 3, 2024.Medical News Today https://www.medicalnewstoday.com/articles/starting-hormone-therapy-perimenopause-may-slow-down-biological-aging
- 9. Jackson L: The Morning. Silent suffering.February 5, 2023.New York Times https://www.nytimes.com/2023/02/05/briefing/menopause-women-science-hormone-therapy.html
- 10. Dominus S: Women have been misled about menopause. New York Times Magazine . Updated June 15, 2023. https://www.nytimes.com/2023/02/01/magazine/menopause-hot-flashes-hormone-therapy.html
- 11. Cho L, Kaunitz AM, Faubion SS, et. al.: Rethinking menopausal hormone therapy: for whom, what, when, and how long?. Circulation 2023; 147: pp. 597-610.
- 12. National Institutes of Health : National Institutes of Health State-of-the-Science Conference statement: management of menopause-related symptoms. Ann Intern Med 2005; 142: pp. 1003-1013.
- 13. van Hall EV, Verdel M, van der Veldon J: Perimenopausal complaints in women and men: a comparative study. J Womens Health 1994; 3: pp. 45-49.
- 14. Gorina Y, Elgaddal N, Weeks JD: Hysterectomy among women age 18 and older: United States, 2021. NCHS Data Brief 2024; pp. 1-8.
- 15. Rossouw JE, Anderson GL, Prentice RL, et. al.: Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the Women’s Health Initiative randomized controlled trial. JAMA 2002; 288: pp. 321-333.
- 16. Anderson GL, Limacher M, Assaf AR, et. al.: Effects of conjugated equine estrogen in postmenopausal women with hysterectomy: the Women’s Health Initiative randomized controlled trial. JAMA 2004; 291: pp. 1701-1712.
- 17. Manson JE, Crandall CJ, Rossouw JE, et. al.: The Women’s Health Initiative randomized trials and clinical practice: a review. JAMA 2024; 331: pp. 1748-176.
- 18. Kumle M: Declining breast cancer incidence and decreased HRT use. Lancet 2008; 372: pp. 608-610.
- 19. Gartlehner G, Patel SV, Reddy S, et. al.: Hormone therapy for the primary prevention of chronic conditions in postmenopausal persons: updated evidence report and systematic review for the US Preventive Services Task Force. JAMA 2022; 328: pp. 1747-1765.
- 20. Marjoribanks J, Farquhar C, Roberts H, et. al.: Long-term hormone therapy for perimenopausal and postmenopausal women. Cochrane Database Syst Rev 2017;
- 21. Shumaker SA, Legault C, Rapp SR, et. al.: Estrogen plus progestin and the incidence of dementia and mild cognitive impairment in postmenopausal women: the Women’s Health Initiative Memory Study: a randomized controlled trial. JAMA 2003; 289: pp. 2651-2662.
- 22. Chlebowski RT, Aragaki AK, Pan K, et. al.: Menopausal hormone therapy and ovarian and endometrial cancers: long-term follow-up of the Women’s Health Initiative randomized trials. J Clin Oncol 2024; 42: pp. 3537-3549.
- 23. Margolis KL, Bonds DE, Rodabough RJ, et. al.: Effect of oestrogen plus progestin on the incidence of diabetes in postmenopausal women: results from the Women’s Health Initiative Hormone Trial. Diabetologia 2004; 47: pp. 1175-1187.
- 24. Bonds DE, Lasser N, Qi L, et. al.: The effect of conjugated equine oestrogen on diabetes incidence: the Women’s Health Initiative randomised trial. Diabetologia 2006; 49: pp. 459-468.
- 25. Cagnacci A, Venier M: The controversial history of hormone replacement therapy. Medicina (Kaunas) 2019; 55: pp. 602.
- 26. Manson JE, Chlebowski RT, Stefanick ML, et. al.: Menopausal hormone therapy and health outcomes during the intervention and extended poststopping phases of the Women’s Health Initiative randomized trials. JAMA 2013; 310: pp. 1353-1368.
- 27. Miller VM, Naftolin F, Asthana S, et. al.: The Kronos Early Estrogen Prevention Study (KEEPS): what have we learned?. Menopause 2019; 26: pp. 1071-1084.
- 28. Gleason CE, Dowling NM, Wharton W, et. al.: Effects of hormone therapy on cognition and mood in recently postmenopausal women: findings from the randomized, controlled KEEPS-Cognitive and Affective Study. PLoS Med 2015; 12: discussion e1001833.
- 29. Chang JG, Lewis MN, Wertz MC: Managing menopausal symptoms: common questions and answers. Am Fam Physician 2023; 108: pp. 28-39.
- 30. Fugh-Berman A, Scialli AR: Gynecologists and estrogen: an affair of the heart. Perspect Biol Med 2006; 49: pp. 115-130.
- 31. Mangione CM, Barry MJ, Nicholson WK, et. al.: Hormone therapy for the primary prevention of chronic conditions in postmenopausal persons: US Preventive Services Task Force recommendation statement. JAMA 2022; 328: pp. 1740-1746.
- 32. Hickey M, LaCroix AZ, Doust J, et. al.: An empowerment model for managing menopause. Lancet 2024; 403: pp. 947-957.
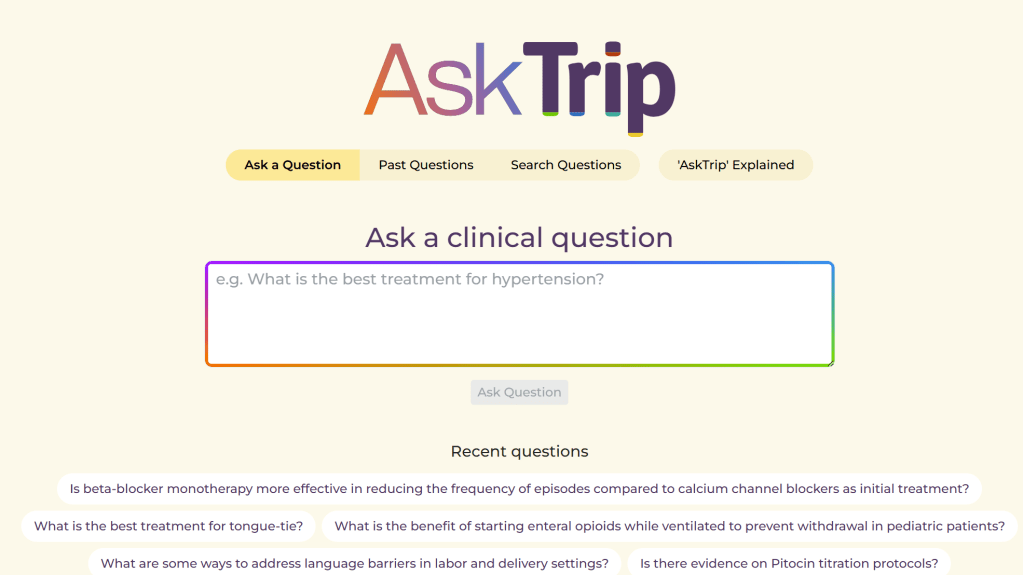
Pregúntale a TRIP. AskTrip
Los más viejos aficionados a la medicina basada en la evidencia recordamos que esta invitación a una nueva manera de practicar la medicina se acompañaba de forma ineludible de una serie de propuestas de cambio. Entre ellas, la manera de acceder a la información científico-médica. Estaba claro que, si el médico asistencial debía utilizar la literatura médica en su trabajo cotidiano, esta debería estar accesible física, temporal y funcionalmente; es decir, se debería tener en el lugar que se necesita, en el momento que se precise y en un formato y validez que hiciera posible que el médico pudiera interpretarla.
Desde el principio se empezó a idear fuentes que facilitaran este trabajo, desde el naïf —visto con el paso del tiempo— carrito de la evidencia de Sackett, hasta los servicios de preguntas y respuestas*, o la figura del clinical informationist, pasando por buscadores federados tipo Tripdatabase o ACCESSSS.
*ATTRACT con el ya veterano y excepcional PREEVID, ejemplo nacional de este tipo de propuestas.
Tripdatabase es un buscador federado que se convirtió rápidamente en un referente en este tipo de servicios; incluso tuvo una efímera versión en español. Se ha mantenido durante todos estos años debido a su calidad y la actualización constante inducida por su inquieto creador Jon Brasey. Esta renovación nos ha traído un nuevo y lógico paso: Pregúntale a TRIP o AsKTrip.
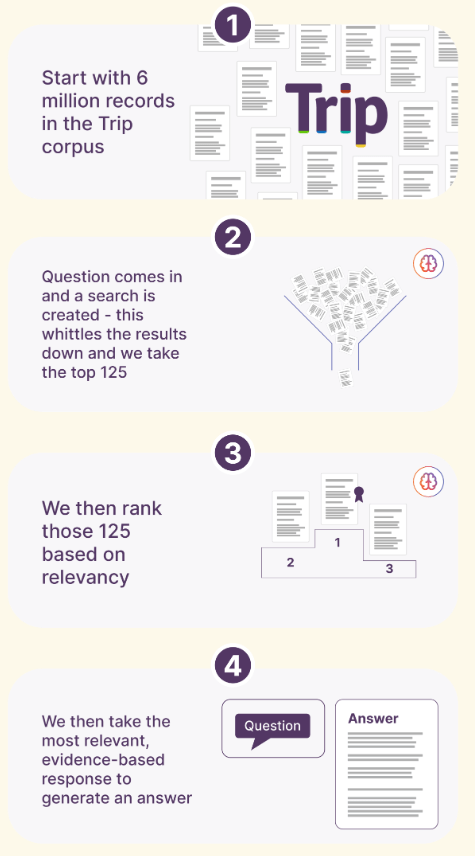
AskTrip es el resultado de décadas de experiencia en esta parcela informacional (ATTRACT – Tripdtabase). Se puede considerar como una herramienta diseñada para responder a preguntas clínicas utilizando contenido de alta calidad basado en la evidencia. Impulsada por inteligencia artificial avanzada y un modelo masivo de lenguaje (LLM), ofrece respuestas rápidas y fiables, lo que ayuda a los médicos a tomar mejores decisiones con mayor rapidez.
Como en otros proyectos de IA conversacional, el usuario envía su pregunta clínica en lenguaje natural, tal y como se la haría a un colega. La IA procesa su pregunta: interpreta la consulta, identifica los componentes clínicos clave y busca en la base de datos de evidencias de alta calidad seleccionadas por Trip. Cuando se recuperan y sintetizan las pruebas, el sistema da prioridad a fuentes fiables, como guías de práctica clínica y revisiones sistemáticas.
Al igual que otros agentes de IA, esta herramienta tiene la potencialidad de permitir interaccionar en idiomas distintos del inglés; en TRIP están trabajando para ofrecer una verdadera versión multilingüe que permitiría, por ejemplo, interrogar y obtener la respuesta en español.
Como en otros recursos, tanto TRIP Database como AskTRIP tienen una versión gratuita, una versión PRO con muchas más posibilidades y una versión PRO institucional. Es una lástima que las bibliotecas virtuales autonómicas no contemplen una suscripción de este tipo. Cuesta mucho menos que otros recursos no tan útiles y, sobre todo, pone a la famosa IA al servicio de los médicos asistenciales, pero claro, no está patrocinada por ningún gurú, los «informáticos» de la comunidad no la conocen y sobre todo, el consejero de turno no puede dar una rueda de prensa apuntándose una iniciativa pionera, así que va a ser difícil que esto se logre.
BMJ Best Practice: Información esencial para atención primaria
BMJ Best practice: ¿una fuente de información óptima para atención primaria?
Rafael Bravo Toledo. Médico de Familia. Centro de Salud Linneo
Una de las muchas aportaciones conceptuales que la medicina basada en la evidencia ha hecho a la medicina en su conjunto es la de un estándar de búsqueda de información no contemplado hasta entonces. Bajo la asunción de que el médico debe utilizar la mejor información disponible en la toma de decisiones, enseguida se intuyó la necesidad de buscar y encontrar esta “mejor” información y por tanto que el medico adquiriera cierta maestría o dominio de la búsqueda de información. Este nuevo patrón se basa en dos principios fundamentales: el primero es que algunas fuentes de información son más útiles (tienen más valor y relevancia) para los médicos que otras; el segundo es que conceptualmente, la utilidad de cualquier fuente de información depende de la relevancia de la información de la fuente, la validez de esta información y el tiempo, esfuerzo (y dinero por qué no decirlo) necesarios para acceder a la información. Estas tres características se relacionan en la siguiente ecuación de la utilidad de la información de Slawson and Shaughnessy [1]:
Utilidad= Relevancia x Validez/Esfuerzo

Hay que recalcar que en este modelo se tiene en cuenta no sólo la validez y relevancia de la información, sino también, y es muy importante, el esfuerzo o trabajo (tiempo, dinero…) que cuesta conseguirla
Una década después del inicio del movimiento de la medicina basada en la evidencia en la década de 1990, Haynes -uno de los padres de la MBE- lanza una representación gráfica, explicativa y jerarquizada en forma de pirámide de este modelo conceptual: la famosa pirámide 4 S [2]. Con los años y como buen proceso inflacionario la pirámide se convirtió en un edificio de seis pisos o capas, vigente hasta la actualidad y que ha sido utilizada en la búsqueda de información científico-médica, en la docencia y en la conformación de sistemas informáticos de ayuda en la toma de decisiones.
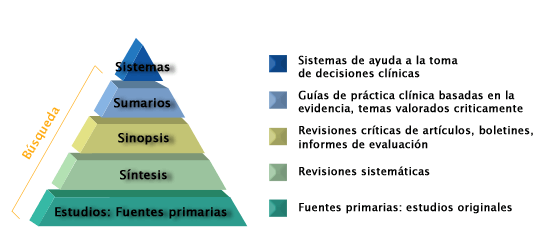
A partir de la segunda pirámide (5S)[3] el penúltimo escalón según se ascendía, estaba ocupado bajo la S de sumarios, este se conformaba a partir de fuentes de información que integraban las mejores evidencias disponibles de las capas inferiores de la pirámide para desarrollar documentos que abarcaban una amplia gama de pruebas o evidencias sobre el manejo de una enfermedad determinada.
Loe ejemplos era textos médicos en línea que se actualizan continuamente y que integran niveles inferiores de la pirámide (estudios, síntesis y sinopsis) con experiencia clínica, reconociendo que estas fuentes (sumarios) podrían proporcionar la ruta más rápida hacia la mejor evidencia de investigación para prevenir o manejar problemas de salud. Como ejemplos de estas herramientas se daban, en este momento, recursos como Uptodate, Dynamed o Clinical evidence.
En definitiva, herramientas que compendian o integran las mejores evidencias disponibles de las capas inferiores para desarrollar documentos que abarcan una amplia gama de pruebas o evidencias
Por otro lado, nos encontramos con el concepto de Point of Care information resources o herramientas en el punto de atención, que son aquellos recursos de investigación y referencia que un médico utiliza en la consulta mientras atiende a un paciente. Recoge también la idea de la ley de la utilidad de información descrita previamente y diseña herramienta destinadas por tanto a resolver preguntas e interrogantes clínicos que surgen durante la atención médica. Se caracterizan por contener información relevante, actualizada y filtrada. Esta información puramente clínica. se suele acompañar de niveles de evidencia, calificación de recomendaciones, así como citas a los estudios de investigación originales, revisiones sistemáticas o guías de práctica clínica. Pero sobre todo son fáciles de usar y se encuentran accesibles en donde el profesional realiza su trabajo.
Un estudio reciente[4] cuyo objetivo era identificar la proporción de preguntas clínicas en atención primaria que pueden responderse con recursos online de práctica basada en la evidencia. En este estudio transversal se pidió a los médicos que registraran cualquier pregunta clínica que surgiera durante 4 días de consultas. De un total de 206 preguntas clínicas válidas, 191 pudieron responderse con recursos de práctica basados en la evidencia online. La mayoría de estas preguntas se respondieron con éxito utilizando una herramienta de sumarios clínicos como BMJ Best Practice, DynaMed o UpToDate, con una mediana de tiempo de búsqueda de 4 minutos.
BMJ Best practice es un recurso que cumple los dos conceptos descritos antes, procede inicialmente de Clinical evidence (libros y CD -ROM), y surgió en 2009 como propuesta del grupo editorial del BMJ para satisfacer esta demanda. Esta herramienta informacional tiene unas características comunes con este tipo de recursos y otras específicas que lo hacen especialmente atractivo para la medicina de familia y atención primaria, en general y española en particular, a saber:
- destinado a responder preguntas clínicas que surgen durante el trabajo diario
- con un enfoque generalista
- facilidad de uso y acceso (interfaz intuitivo, búsqueda rápida, accesibilidad física vía web o app)
- información, resumida pero suficiente, relevante, ordenada y bien estructurada
- actualización frecuente
- complementos audiovisuales, enlaces a referencias bibliográfica y otros enlaces, Gestor de comorbilidades
- créditos de Formación Médica Continuada
- una parte importante está traducida
[1] Rosser WW, Slawson DC, Shaughnessy AF, eds. Information Mastery: Evidence-Based Family Medicine. 2nd ed. Hamilton, Ont, BC Decker Inc, 2004
[2] Haynes RB. Of studies, summaries, synopses, and systems: the «4S» evolution of services for finding current best evidence. Evid Based Ment Health. 2001 May;4(2):37-9.
[3] Haynes RB. Of studies, syntheses, synopses, summaries, and systems: the «5S» evolution of information services for evidence-based health care decisions. ACP J Club. 2006 Nov-Dec;145(3):A8
[4] Viegas Dias C, Jasmins C, Rodrigues D, Heleno B. Clinical questions in primary care: Where to find the answers – a cross-sectional study. PLoS One. 2022 Nov 11;17(11):e0277462. doi: 10.1371/journal.pone.0277462.
De obligada lectura
En medicina hay libros o artículos de esos que te llevan a decir: “todo estudiante (o residente) debería leer”. Aunque la comprendo, a mí no me gusta la frase, es lógico que tu sorpresa o ilusión ante un buen trabajo te lleve a recomendarlo a generaciones venideras, pero esa «obligación» que impones, no es de recibo. Puede que el artículo no sea tan bueno, o el momento no sea el adecuado como lo fue para ti, es probable que esa persona a la que se lo dices, no lo necesite o no lo entienda en ese momento determinado. Seria mejor recomendar, e incluso recomendar solo a demanda del interesado. Solo en contadas ocasiones y conociendo al que crees que lo necesita, le puedes decir eso de “léete esto ¡chaval!”
Gracias a Juan Gérvas (una vez más) he llegado a este antiguo articulo que documenta y explica un hecho típico de la medicina generalista y que todos los que trabajamos en atención primaria deberíamos aprehender, ya que conocer casi todos lo conocemos. Se trata de eso que los bayesianos y evidenciologos llaman la probabilidad preprueba y cómo varía esta probabilidad según el entorno en el que trabajemos
Juan,lo aplica para ilustrar la peligrosidad de la desaforada afición de nuestros conciudadanos para acudir a los servicios de urgencias, y lo explica sencillo y bien. Da igual, casi nadie lo leerá y de los que lo hagan unos será para criticarlo sin misericordia por venir de quien viene, otros porque nunca entenderán, a pesar de su aparente formación intelectual, este sencillo problema de la masificación de las urgencias ambulatorias y el abuso de las hospitalarias.
Bien, pero hablemos del artículo. Se titula: Occurrence and clinical significance of overt blood loss per rectum in the general population and in medical practice (Frecuencia e importancia clínica de la pérdida manifiesta de sangre por recto en la población general y en la práctica médica) y el resumen traducido es este
Aunque la pérdida de sangre por el recto en medicina general es frecuente y no suele ser grave, puede ser el primer síntoma de un trastorno maligno colorrectal. Para determinar la incidencia y la importancia clínica de la pérdida evidente de sangre por el recto, se realizó una búsqueda bibliográfica en Medline. Se informó de que la incidencia de este síntoma en la población general era de aproximadamente 20 por 100 personas al año, la «incidencia de consulta de atención primaria» de aproximadamente seis por 1.000 y la incidencia de derivación a un especialista médico se estimó en aproximadamente siete por 10.000 al año. La importancia clínica del síntoma variaba en función de la población: el valor predictivo de la pérdida de sangre rectal manifiesta para una neoplasia maligna colorrectal se estimaba en menos de uno de cada 1.000 en la población general, aproximadamente dos de cada 100 en la práctica general y hasta 36 de cada 100 en pacientes derivados. Se desconoce cómo contribuye la manifestación de la hemorragia (y otros signos y síntomas) a la selección de pacientes en cada uno de estos estadios, dando lugar a probabilidades previas crecientes.
Juan Gérvas nos lo explica en este articulo :
En general la rectorragia es “inocente”, se debe a hemorroides o fisuras anales, y los pacientes lo suelen saber y manejar por sí mismos, sin consultar con el médico de cabecera y sin ir a urgencias. La probabilidad de que la rectorragia se deba a un cáncer del aparato digestivo es muy baja, del 1 por 1000.
Cuando los pacientes en ese estudio decidieron consultar con su médico de cabecera la probabilidad del cáncer subió al 20 por 1000. Es decir, los pacientes, si deciden consultar es porque “saben” que la rectorragia es distinta, que vale la pena la consulta, y sube a veinte por mil la probabilidad de cáncer, un ejercicio excelente de “auto-cuidado”, de “auto-selección”.
Después, cuando los médicos generales decidieron mandar a los pacientes con rectorragia a los especialistas focales, o a urgencias, la probabilidad de cáncer subió a 360 por 1000. Es decir, los médicos de cabecera seleccionaron a los que tenían mayor probabilidad de cáncer (en los que valía “la pena” el realizar más pruebas) y multiplicaron por 18 la probabilidad de cáncer de aparato digestivo. Así, de 1000 personas con rectorragia que a través del médico de cabecera llegaron a urgencias o especialistas focales, 360 tenían cáncer (640 no)
¿Se imagina si los pacientes con rectorragia de este estudio hubieran ido todos a urgencias hospitalarias o los especialistas “para estar tranquilos”, pruebas y más pruebas, daños sin sentido a 999 de cada 1000?
De todas formas, lo “recomendable” que no obligatorio, es cogerse el artículo completo en PDF con lápiz, «borra» y subrayador de colorines y estudiarlo en profundidad
Más información en El fundamento científico de la función de filtro del médico general del mismo autor y Mercedes Pérez Fernández
My Melanoma Melodrama
Traducción de My Melanoma Melodrma por John Horgan
Hace poco me diagnosticaron un «melanoma maligno». En esta columna hablaré de lo que significa realmente mi diagnóstico y de lo que pienso hacer al respecto.
Primero, un poco de historia. Hace algún tiempo, me apareció un lunar en la mejilla derecha. Intenté ignorarlo, porque he sostenido que los estadounidenses tenemos demasiado miedo al cáncer. Pero después de que personas cercanas a mí me insistieran para que me revisara el lunar, visité a una dermatóloga, la Dra. M, en otoño de 2022. Me quito el lunar y, días después, una biopsia confirmó su sospecha de que sólo se trataba de queratosis seborreica, un crecimiento benigno de la piel, no de cáncer.
Ese feliz resultado me hizo confiar en la Dra. M. En enero de este año, le pedí que me examinara un grano persistente y a veces sangrante que tenía en el muslo izquierdo. Después de quitar el grano para hacer una biopsia, me preguntó si podía examinar otras manchas sospechosas. Le dije que sí. Encontró algo extraño en mi espalda y me preguntó si podía tomar una muestra para una biopsia. Le dije que sí.
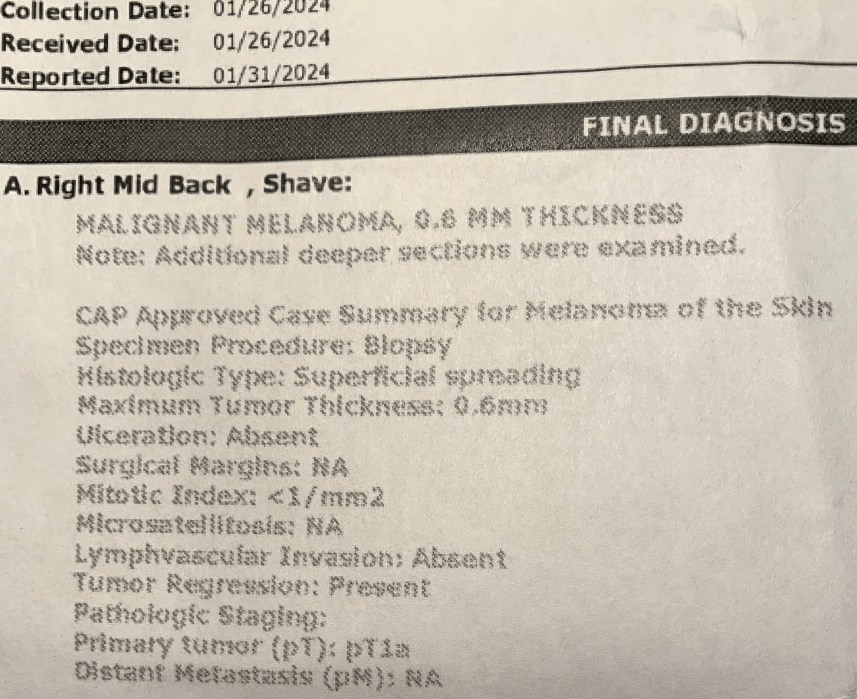
Días después, la Dra. M. me llamó con los resultados de la biopsia. El grano que tenía en el muslo era un carcinoma basocelular. No es gran cosa, los carcinomas basocelulares rara vez o nunca son mortales y bastante tratables; ella podría quemarlo en un procedimiento rápido e indoloro. Pero la mancha de la espalda es un melanoma maligno. Está en estadio pt1a, con un grosor máximo de 0,6 milímetros, o 1/40 de pulgada (véase el informe de la biopsia más arriba).
En este estadio del melanoma, según me dijo la Dra. M., no es necesario comprobar si el cáncer se ha extendido a los ganglios linfáticos ni administrar quimioterapia o radioterapia, pero el tumor debe «extirparse», es decir, extirpar quirúrgicamente el tumor y uno o dos centímetros de piel circundante. Ella no puede hacer esa operación, pero puede recomendarme un cirujano de la red.
¿Y si no hago nada? le pregunté. Aunque ya le había comentado mi extraño e inusual punto de vista sobre la atención oncológica, la Dra. M pareció sorprendida por mi pregunta. El melanoma puede hacer metástasis en otras partes del cuerpo y matarme. La extirpación se puede hacer de forma ambulatoria y tiene una alta tasa de éxito. ¿Por qué no iba a tratarme? Esa fue la respuesta de la Dra. M.
¿Por qué le hice esta pregunta? : ¿y si no hago nada? Entre 1975 y 2017, los diagnósticos de melanoma se multiplicaron por seis, mientras que las tasas de mortalidad se han mantenido más o menos constantes. Este patrón indica que el melanoma se está sobrediagnosticando, lo que significa que los médicos están detectando anomalías que nunca habrían dañado a los pacientes si no se hubieran tratado.
Esa es la conclusión de un estudio del New England Journal of Medicine de 2021 dirigido por H. Gilbert Welch, una autoridad en el sobrediagnóstico del cáncer. Escribí sobre el estudio del NEJM el año pasado en una columna, «Nos asusta demasiado el cáncer de piel».
Desde entonces, han aparecido más pruebas de que «el melanoma se está sobrediagnosticando a un ritmo «alarmante», como dijo la periodista Meryl Davids Landau en National Geographic el mes pasado. Landau cita un estudio del BMJ Evidence-Based Medicine cuyo autor principal es el dermatólogo Adewole Adamson (que también contribuyó al estudio del NEJM de 2021 sobre el melanoma).
Adamson et al estudiaron el melanoma entre los adultos blancos, que corren un riesgo especial de padecerlo. El estudio del BMJ-EBM estimo que, en 2018, «el 49,7% de los melanomas diagnosticados en hombres blancos y el 64,6% en mujeres blancas fueron sobrediagnosticados.» El sobrediagnóstico es particularmente alto entre aquellos diagnosticados con melanoma in situ (también llamado estadio 0), que ocurre solo en la epidermis, la capa más externa de la piel. El estudio del BMJ estima que el 89,4% de los hombres blancos y el 85,4% de las mujeres blancas diagnosticados de melanoma in situ «fueron probablemente sobrediagnosticados».
El estadio inmediatamente superior al melanoma in situ se conoce como melanoma pt1a (o t1a) («pt» significa «tumor primario»). Este es el diagnóstico que recibí. El melanoma T1a se denomina «invasivo» porque el tumor se ha extendido por debajo de la epidermis; pero el tumor tiene menos de 0,8 milímetros de grosor y no muestra signos de metástasis (extensión a otros lugares) ni ulceración (rotura de la piel).
Los melanomas T1a, así como los “in situ”, son responsables de muchos sobrediagnósticos. Esa es la conclusión de un estudio de 2022 en Dermatopathology (citado por Landau) y de otro de 2023 en Pathology. Este último afirma que «una gran fracción de los melanomas que se diagnostican actualmente no causarían la muerte de los pacientes, aunque no se hubieran extirpado.» La cursiva está en el original.
El pronóstico de las personas diagnosticadas de melanoma «localizado», que incluye los cánceres in situ y de tipo t1a, es extremadamente bueno, incluso sospechosamente bueno. La tasa de supervivencia a cinco años es del 99,6%, según el Instituto Nacional del Cáncer.
Esa tasa de supervivencia casi perfecta significa que un melanoma como el mío es «altamente curable», según los promotores del cribado, como la Melanoma Research Alliance. La implicación es que la «detección precoz» y el tratamiento salvan vidas. Pero está claro que muchas personas «curadas» de un melanoma localizado nunca estuvieron en riesgo de morir por la enfermedad y, por tanto, fueron tratadas innecesariamente.
¿Qué debo hacer con la mancha de la espalda? Odio contribuir a la epidemia del sobretratamiento del cáncer. Como ya informé el año pasado, los estadounidenses se someten a pruebas, diagnósticos y tratamientos excesivos de diversos tipos de cáncer a gran escala. Este problema agrava los elevadísimos costes y los malos resultados de la sanidad estadounidense.
Pero si no me opero, seguiré dándole vueltas a esa maldita mancha. El melanoma mata gente: 7.990 en 2023, según el Instituto Nacional del Cáncer. Aunque esa cifra representa sólo el 1,3 por ciento de todas las muertes relacionadas con el cáncer, tengo factores de riesgo de melanoma, como piel clara y ojos azules; miembros de mi familia han sido tratados (con éxito) de melanoma. Por estos motivos, voy a someterme a la extirpación de la mancha de la espalda por un cirujano oncólogo recomendado por la Dra. M.
Si noto otra mancha rara en la piel, probablemente haré que la Dra. M me la revise. Sin embargo, no pienso hacerme revisiones de la piel cada tres o seis meses, que es lo que recomiendan los dermatólogos para los 1.413.976 (en 2020) estadounidenses a los que se les ha diagnosticado un melanoma. Así es como pienso equilibrar mi miedo a morir con mi indignación por el sobrediagnóstico de melanoma.
Más información:
He publicado en este sitio un montón de críticas sobre la atención del cáncer en lugares gratuitos, incluyendo:
La industria del cáncer: Hype Versus Reality
El cribado mamográfico es un experimento fallido
¿Salvan realmente vidas las colonoscopias?
El cáncer de piel nos asusta demasiado
Eche también un vistazo al artículo de Meryl Davids Landau en National Geographic, «El melanoma se diagnostica en exceso a un ritmo ‘alarmante«, que está repleto de enlaces a estudios relevantes, ¡y es demasiado importante para ser de pago!
Por último, para una visión general de las consecuencias de nuestro excesivo miedo al cáncer, consulte el nuevo libro del periodista David Ropeik «Curing Cancerphobia.«
por John Horgan
Bandolier y Bandolera: proyectiles de evidencia para la práctica clínica. 1999
Criticas a la medicina basada en la evidencia
Traducción del apartado Criticism of EBM de Djulbegovic B, Guyatt GH. Progress in evidence-based medicine: a quarter century on. The Lancet 2017;390 (10092): 415-423
Avances en la medicina basada en la evidencia: un cuarto de siglo después. Criticas a la medicina bsada en la evidencia
Las persistentes críticas a la MBE se han centrado en tres grades cuestiones:
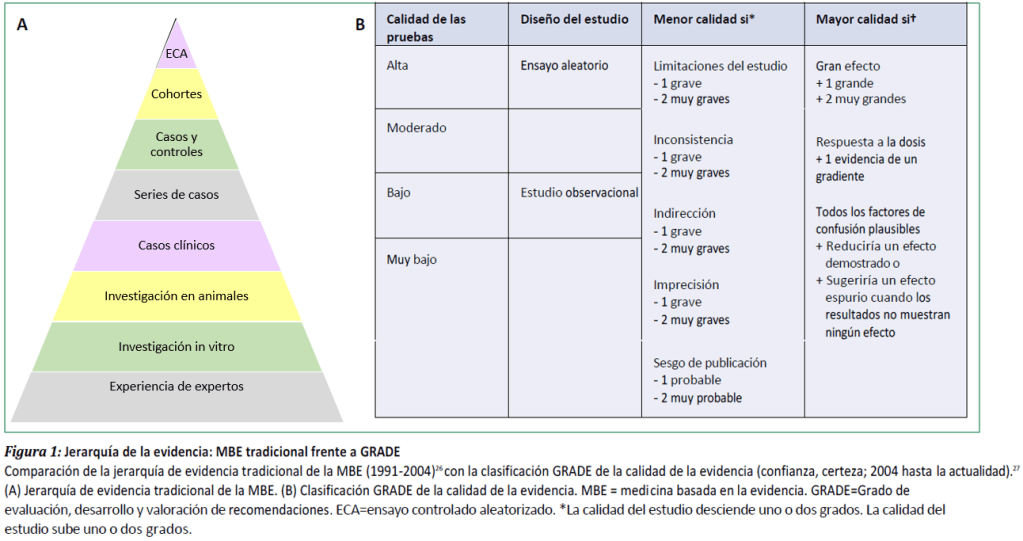
La primera argumenta que la MBE se basa en el reduccionismo del método científico; los críticos se han hecho oír especialmente en relación con la adhesión excesivamente estricta a la pirámide de jerarquía de la evidencia (figura), que consideraban estrecha y simplista. La MBE tardó casi 15 años en responder plenamente a esta legítima preocupación; la sofisticada jerarquía de la evidencia que ofrece el marco GRADE aborda eficazmente la cuestión (figura).
La segunda afirmación es que la MBE fomenta una «medicina de recetario»*, que desalienta la deliberación y el razonamiento clínico y conduce a una toma de decisiones automática. Esta crítica se reformuló en un artículo reciente en el que se planteaba la cuestión de si la MBE es un «movimiento en crisis», y se advertía sobre los enfoques excesivamente algorítmicos (en el proceso, quizá ignorando la frecuente utilidad de los algoritmos). Los críticos han señalado que la atención a un paciente concreto «puede no coincidir con lo que la mejor evidencia (media) parece sugerir». Estos y otros autores lamentan que la MBE haya descuidado los aspectos humanísticos y personales de la atención médica y alejado el centro de atención del individuo. En realidad, la MBE ha promovido agresivamente la necesidad de considerar los valores del paciente en cada decisión sensible a las preferencias. Centrarse en los valores individuales del paciente, que implican su visión del mundo y sus relaciones con su entorno, amigos y seres queridos, es la esencia de la práctica humanística de la medicina.
En particular, desde sus inicios, la MBE se ha centrado en el paciente individual. Algunos aspectos de este enfoque incluían la defensa de los ensayos aleatorizados en pacientes individuales (ensayos aleatorizados N-de-1), destacando las diferencias en el riesgo basal (grandes efectos en pacientes con alto riesgo basal y pequeños efectos en aquellos con bajo riesgo basal), y proporcionando guías para la credibilidad del análisis de subgrupos.
Una tercera crítica es que la MBE promueve el razonamiento basado en reglas en lugar del pensamiento intuitivo y experiencial, que caracterizan el juicio de los expertos. En efecto, la MBE ha sostenido que la evidencia científica debe reflejar un conocimiento públicamente compartido y fácilmente comprensible por todos los profesionales cualificados del campo. Es comprensible que el énfasis de la MBE en el uso de los resultados de la investigación replicable pueda interpretarse como una disminución del papel de la experiencia y del juicio clínico juicioso. De hecho, la MBE valora en gran medida el papel fundamental de los conocimientos especializados en la prestación de asistencia sanitaria, al hacer hincapié en la importancia de un juicio juicioso en la evaluación crítica y la toma de decisiones.
Otra crítica a la MBE es que no existen pruebas de calidad de que su aplicación haya mejorado la atención al paciente. Nos gustaría rebatirla señalando la historia de retrasos de una década o más en la aplicación de intervenciones, como la terapia trombolítica para el infarto de miocardio, y destacando los ejemplos descritos anteriormente de intervenciones inútiles y perjudiciales administradas de forma rutinaria, como la lidocaína a pacientes tras un infarto de miocardio, colocar a los bebés boca abajo para dormir o la terapia hormonal sustitutiva para mujeres posmenopáusicas, que precedieron a la aplicación generalizada de la MBE
En escritos recientes también se ha afirmado que la MBE ha sido «secuestrada» por intereses comerciales que, habiendo aprendido a explotar los principios de la MBE, han estado creando dudas cuando razonablemente no existen, tergiversando el mensaje, y medicalizando cuestiones que se ven mejor como un acompañamiento natural de la experiencia humana. Es cierto, por ejemplo, que la mayoría de los ensayos aleatorios convincentes destacados en los textos orientados a la MBE han sido realizados por la industria farmacéutica. Los escritos de MBE han proporcionado guías para detectar diseños e interpretaciones engañosas de los estudios, por ejemplo, la elección de un comparador inferior o la realización de mega-ensayos y la errónea presentación posterior de efectos muy pequeños como grandes avances. El grado en que estas advertencias y guías han protegido adecuadamente a los clínicos de presentaciones engañosas es, en el mejor de los casos, cuestionable, y probablemente limitado. Los profesionales de la MBE en particular, y la comunidad médica en general, deben seguir luchando contra estas distorsiones que a menudo dan lugar a «demasiada medicina».
Sin embargo, ningún crítico ha sugerido nunca que las pruebas fiables no deban ser una clave para la resolución de problemas y la toma de decisiones eficaces. Los seres humanos somos «informívoros»: necesitamos pruebas para desenvolvernos con eficacia en el mundo que nos rodea.
*Medicina de libro de cocina o de recetario es un término utilizado para describir el uso de algoritmos, protocolos y normas en lugar de en un enfoque integral e individualizado de las necesidades médicas del paciente. Se puede considerar que la medicina de recetario limita la autonomía de los médicos a la hora de practicar el arte de la medicina.