Categoría: Medicos
La Atención Primaria ante su mayor encrucijada: autonomía, reconocimiento y futuro en ‘Salud con H-alma
Publicado en GranadaDigital el día 28/05/2026 Por Jona Carles March
La atención primaria española atraviesa una crisis profunda, pero no terminal. Esa es una de las principales conclusiones que dejaron Rafa Bravo, Sergio Minué, Jaume Sellarés y Marta García en una extensa conversación sobre el presente y el futuro de la medicina de familia en España. Entre diagnósticos duros, autocrítica profesional y propuestas de reforma, emergió una idea compartida: la atención primaria sigue siendo el pilar indispensable del sistema sanitario, pero necesita cambios estructurales urgentes para sobrevivir.
Una paradoja global: imprescindible y abandonada
Sergio Minué resumió el momento actual con una paradoja demoledora: “La atención primaria nunca ha estado en el mundo en mejor situación y, a la vez, en peor situación”. Nunca antes las instituciones internacionales habían insistido tanto en que los sistemas sanitarios necesitan una atención primaria fuerte para ser sostenibles. Sin embargo, nunca había existido tanta desafección profesional hacia ella.
Los médicos de familia abandonan consultas, buscan salidas laborales alternativas o rechazan directamente incorporarse a la especialidad. Para Sergio Minué, el problema fundamental es político: la atención primaria nunca ha estado realmente en la agenda de los gobiernos, más allá de declaraciones retóricas.
La “atonía” del sistema
Rafa Bravo describió la situación con otra palabra clave: atonía. No se trata solo de falta de recursos o de médicos, sino de una pérdida colectiva de iniciativa y capacidad de reacción.
Según explicó, problemas históricos como la sobrecarga asistencial, la pérdida de continuidad o la falta de liderazgo se han normalizado. “Parece que ya nadie intenta cambiar nada”, lamentó. La innovación organizativa y las ideas transformadoras han desaparecido de muchos centros de salud, sustituidas por un clima de resignación.
Esa percepción fue compartida por Marta García, médica de familia y tutora de residentes, quien describió cómo muchos profesionales trabajan ya únicamente “en modo supervivencia”, intentando llegar al final de la jornada sin quemarse más.
El gran problema: la falta de reconocimiento
Uno de los consensos más sólidos de la conversación fue la infravaloración histórica de la medicina de familia. Marta García defendió que la atención primaria tiene un enorme impacto demostrado sobre la salud poblacional, pero recibe un reconocimiento institucional, social y mediático muy inferior al de otras especialidades.
La consecuencia directa es el desgaste profesional. Muchos residentes reciben durante toda su formación mensajes implícitos o explícitos que cuestionan su elección profesional: “¿Con esa nota has elegido medicina de familia?”.
La propia estructura del sistema alimenta esa sensación de inferioridad. Los participantes criticaron especialmente las relaciones jerárquicas con el hospital, la capacidad de los especialistas hospitalarios para rechazar derivaciones o pruebas solicitadas desde primaria y el uso creciente de médicos sin especialidad para cubrir consultas de atención primaria.
Autonomía profesional: la gran reforma pendiente
Si hubo una palabra que vertebró el debate fue “autonomía”. Jaume Sellarés, gerente de una Entidad de Base Asociativa (EBA) en Cataluña, defendió que sin autonomía organizativa no habrá transformación posible.
Para Jaume Sellarés, los equipos de atención primaria deben poder decidir cómo organizan sus agendas, qué perfiles profesionales necesitan, cómo distribuyen tiempos y recursos y cómo se relacionan con el hospital. “Quien mejor sabe lo que necesita un centro son sus propios profesionales”, afirmó.
El modelo actual, excesivamente burocrático y centralizado, impide adaptar la atención a las realidades sociales y territoriales de cada zona. Marta García puso como ejemplo su consulta en un barrio vulnerable con más de cuarenta nacionalidades distintas, donde aplicar los mismos indicadores o protocolos que en un centro urbano acomodado resulta absurdo.
Los participantes defendieron que la autonomía no implica privatización, sino capacidad real de gestión dentro del sistema público.
La longitudinalidad: el valor diferencial de la primaria
Aunque apareció más tarde en la conversación, la longitudinalidad terminó convertida en otra idea central. Los médicos reivindicaron el valor de la relación continuada entre profesional y paciente a lo largo del tiempo.
Para Sergio Minué, la evidencia científica sobre sus beneficios es “abrumadora”, pero paradójicamente ni gestores ni políticos parecen darle importancia. La continuidad asistencial mejora resultados clínicos, reduce ingresos hospitalarios y fortalece la confianza del paciente.
Jaume Sellarés explicó cómo incluso la percepción de una espera cambia si el paciente entiende que es “su médica” quien decide revisarlo en tres semanas y no una mera decisión administrativa.
Más allá de la tecnología
El debate también abordó el papel de la inteligencia artificial y las nuevas tecnologías. Aunque reconocieron su potencial, especialmente para el seguimiento domiciliario o la gestión clínica, los participantes insistieron en que la esencia de la medicina de familia no puede reducirse a herramientas diagnósticas.
Marta García advirtió del riesgo de que los médicos jóvenes se sientan más atraídos por técnicas o dispositivos que por el acompañamiento humano. “La verdadera medicina personalizada no es el genoma; es entender el contexto vital de la persona”, señaló.
La atención al duelo, el final de la vida, las visitas domiciliarias o la escucha activa siguen siendo, a su juicio, el núcleo irrenunciable de la especialidad.
Un futuro todavía posible
Pese al tono crítico de buena parte del debate, el cierre fue deliberadamente esperanzador. Marta García rechazó frontalmente los discursos catastrofistas y defendió que la atención primaria tiene futuro si se le permite desarrollarse.
“Cada día veo residentes brillantes, comprometidos y con ganas de hacer buena medicina de familia”, afirmó. El problema, insistió, no es la falta de vocación, sino un sistema que expulsa progresivamente a quienes quieren ejercerla con calidad.
La conversación concluyó con una idea compartida: la atención primaria española necesita una “reanimación” profunda, basada en autonomía, reconocimiento, continuidad y liderazgo profesional. Pero sus protagonistas siguen convencidos de que merece la pena pelear por ella
.
PREVECARDIO y la “ilusión del chequeo”: cuando hacer más no es hacer mejor
PREVECARDIO y la “ilusión del chequeo”: cuando hacer más no es hacer mejor
por Francisco Camarelles, Carlos Brotons, Sara Belinchón y Alberto Cotillas y Grupo PAPPS Madrid. SOMAMFYC
El programa PREVECARDIO-AP representa un ejemplo claro de una tendencia creciente en los sistemas sanitarios, que es la medicalización preventiva de la población aparentemente sana mediante chequeos estructurados. Sin embargo, esta estrategia plantea una cuestión incómoda pero necesaria: ¿Tiene sentido hacer chequeos sistemáticos a población asintomática?
1. El problema de base es que los chequeos no han demostrado mejorar resultados clínicos.
La evidencia es bastante consistente, ya que las grandes revisiones sistemáticas como la Cochrane de 2012 y la actualización de 2019 de hasta 250.000 personas, han mostrado que los chequeos generales de salud NO reducen la mortalidad total ni cardiovascular frente a no hacerlos. Sí aumentan los diagnósticos, el consumo de fármacos, y el etiquetado de enfermedad. Es decir: más medicina ≠ más salud. Más recientemente, el estudio DANCAVAS II que estudia el cribado cardiovascular entre 60 y 65 tampoco observa una reducción de la mortalidad, y sí un aumento de las hemorragias digestivas en el grupo intervención (probablemente porque a los individuos que tenían un RCV alto sus médicos les iniciaban aspirina y estatina, sin haber ninguna evidencia al respecto).
En todo caso, dado que los beneficios de los chequeos de salud generales pueden ser limitados y heterogéneos, parece razonable dirigirlos a poblaciones con mayores necesidades de atención preventiva o con mayor riesgo.
2. PREVECARDIO: cribado masivo disfrazado de buena práctica
El programa propone un cribado estructurado en personas de 40–75 años sin enfermedad conocida. Pero esto introduce un cambio importante respecto al modelo clásico de Atención Primaria, se pasa de un cribado oportunista y contextualizado basado en la relación clínica, a un cribado poblacional protocolizado, descontextualizado e industrializado (SMS, agenda centralizada, circuito cerrado). Esto transforma la prevención en una actividad automática, no reflexiva.
Mientras se promueve un programa de chequeos, se abandonan otras intervenciones como, entre otras, el cribado y la intervención breve sobre el consumo de riesgo y perjudicial de alcohol, que han demostrado su eficacia en reducir mortalidad.
3. Sobrediagnóstico: el efecto colateral inevitable
Cuando se busca enfermedad en población sana, aparecen alteraciones de bajo riesgo, se diagnostican condiciones con escaso impacto clínico y se inicia cascada con más pruebas, más consultas, y más tratamientos. El propio programa reconoce umbrales bajos (ej. HbA1c ≥ 5,7%) que activan circuitos diagnósticos que pueden conducir a prediabetes sobrediagnosticada, dislipemias leves medicalizadas, e hipertensión leve tratada.
Podemos caer en el riesgo de hacer “demasiada prevención” si se amplían umbrales diagnósticos y empleamos programas preventivos de escaso valor en personas sanas. Por ello, la prevención cuaternaria adquiere un valor intrínseco junto a la toma de decisiones compartida y el uso adecuado de medidas epidemiológicas como son el riesgo absoluto y el número necesario de pacientes para tratar (NNT).
4. La paradoja de la prevención
El programa incluye un elemento clave (y contradictorio) que es el “paradigma de prevención”: la mayoría de los eventos ocurren en personas de riesgo bajo-moderado. Pero la respuesta es cribar a toda la población cuando la evidencia sugiere que la mejor opción son las intervenciones poblacionales (políticas, entornos, hábitos).
5. Intervenciones débiles sobre factores de riesgo
Detectar más no implica cambiar más, ya que las intervenciones sobre estilo de vida son de eficacia modesta y difícil sostenibilidad. Además, las intervenciones farmacológicas son de beneficio absoluto bajo en bajo riesgo. El resultado es el de mucho esfuerzo clínico para poco impacto real. Por ejemplo, en personas con hipertensión leve no tratada y sin enfermedad cardiovascular previa, el inicio de monoterapia antihipertensiva o la intensificación del tratamiento puede no reducir la mortalidad por cualquier causa, los eventos cardiovasculares totales ni la cardiopatía coronaria, en comparación con quienes recibieron placebo o ningún tratamiento. Puede haber una reducción del ictus, pero también posiblemente un aumento de abandonos por efectos adversos.
6. Coste de oportunidad o lo que dejamos de hacer
Cada consulta de PREVECARDIO (30 min) implica más tiempo de enfermería, más recursos diagnósticos, y seguimiento, ¿A costa de qué? Pacientes complejos abandonados, crónicos mal controlados, menos atención a otras patologías y a los determinantes sociales. Está claro que la prevención innecesaria compite con la atención necesaria.
7. Atención Primaria como “fábrica de riesgo”
El programa convierte la consulta en un espacio de cribado protocolizado centrado en indicadores y orientado a cumplir objetivos (Criterios de Buena Atención CBA, y Contrato Programa Centro CPC), lo que significa desplazar el modelo centrado en la persona hacia uno centrado en el riesgo.
8. Alternativa: prevención sensata
Desde una perspectiva más alineada con las recomendaciones del PAPPS y WONCA habría que priorizar el cribado selectivo y oportunista, las intervenciones con alto valor, las conversaciones clínicas significativas y la longitudinalidad del profesional sanitario.
La longitudinalidad en AP en prevención y promoción de la salud se ha demostrado muy importante. La continuidad relacional mejora la experiencia del paciente en la prevención cardiovascular, y una mayor continuidad con el médico de familia se asocia con mejor asesoramiento en estilos de vida y prevención percibido por los pacientes.
Por otra parte, es necesario reorientar la prevención hacia los determinantes sociales, la promoción de salud real, y las decisiones compartidas.
9. Ausencia de debate y participación de sociedades científicas. Es curioso que la primera referencia bibliográfica del programa sea a las de las recomendaciones preventivas cardiovasculares del PAPPS 2024. Sin embargo, la consulta del programa con los miembros del PAPPS ha sido nula.
10. Propuesta desde el PAPPS.
La Cartera de Servicios Estandarizados (CSE) de Atención Primaria (AP) de la CM incluye, dentro de su servicio 404 “Detección del riesgo cardiovascular y otros problemas prevalentes en el adulto”, una serie de Criterios de Buena Atención (CBA) que contemplan el cribado oportunista de diversos FRV. Entre ellos se encuentran el consumo de tabaco y alcohol, la práctica de actividad física, la obesidad, la hipertensión arterial (HTA), la diabetes mellitus (DM), la dislipemia y la estratificación del riesgo vascular.
Los resultados iniciales de un estudio presentado en el EUROPREV Forum 2026 Madrid, 26 y 27 de marzo, han encontrado que solo un 49,8 % de los pacientes tienen completado el paquete mínimo del PAPPS de forma adecuada. Queda mucho que mejorar en actividades preventivas antes que embarcarse en un chequeo generalizado sin evidencia científica que lo sustente. Además, antes de implementar un programa de chequeo generalizado, se debería fomentar el cálculo oportunista del RCV según las recomendaciones PAPPS 2024, y el abordaje oportunista de los factores de riesgo de la enfermedad cardiovascular.
| Recomendación | Calidad de la evidencia | Fuerza de recomendación |
|---|---|---|
| Se recomienda el cálculo del riesgo vascular a todos los adultos de ≥ 40 años que no tengan una enfermedad vascular o que, por sus características, no sean de alto riesgo, mediante SCORE2 o SCORE2-OP (70 y 90 años). | Moderada | Fuerte a favor |
| Las tablas de riesgo constituyen una información complementaria y útil para ayudar a estratificar el riesgo y a tomar decisiones en el tratamiento de la dislipemia y de la HTA | Moderada | Fuerte a favor |
Conclusión
PREVECARDIO-AP es un programa técnicamente bien diseñado, pero conceptualmente problemático. Parte de una premisa cuestionable: que detectar más enfermedad en población sana mejora la salud cuando la evidencia sugiere lo contrario: “Los chequeos generales generan más diagnósticos, más tratamientos… pero no más salud”.
El reciente EUROPREV Forum Madrid 2026 nos ha dejado una conclusión clara: es necesario ir «hacia una prevención más sensata, segura y centrada en la persona». Una AP fuerte y accesible debe ser la piedra angular de una prevención efectiva y sostenible.
“No todo lo prevenible merece ser buscado, ni todo lo detectable merece ser tratado.”
Documento
PDFs
Cómo comunicar «los números» médicos
Traducción y adaptación de Zikmund-Fisher BJ, Thorpe A, Fagerlin A. How to Communicate Medical Numbers. JAMA. 2025 Oct 28; 334(16): 1474-1475. doi: 10.1001/jama.2025.13655.
| Conclusions: When communicating health numbers to patients, clinicians can improve patient understanding by presenting information using numbers rather than providing verbal probability terms such as rare, common, or unlikely; using consistent denominators; discussing absolute rather than relative risks; and providing context for unfamiliar types of data. Conclusión: Al comunicar cifras relacionadas con la salud a los pacientes, los médicos pueden mejorar la comprensión de estos presentando la información mediante cifras en lugar de términos verbales que expresan probabilidad, como «raro», «común» o «poco probable»; utilizando denominadores coherentes; analizando los riesgos absolutos en lugar de los relativos; y proporcionando contexto para los tipos de datos con los que no están familiarizados. |
En medicina de familia, la forma en que comunicamos probabilidades y cifras influye directamente en la comprensión del paciente, su adherencia terapéutica y sus decisiones de salud. Este artículo propone cinco recomendaciones basadas en evidencia para mejorar esa comunicación:
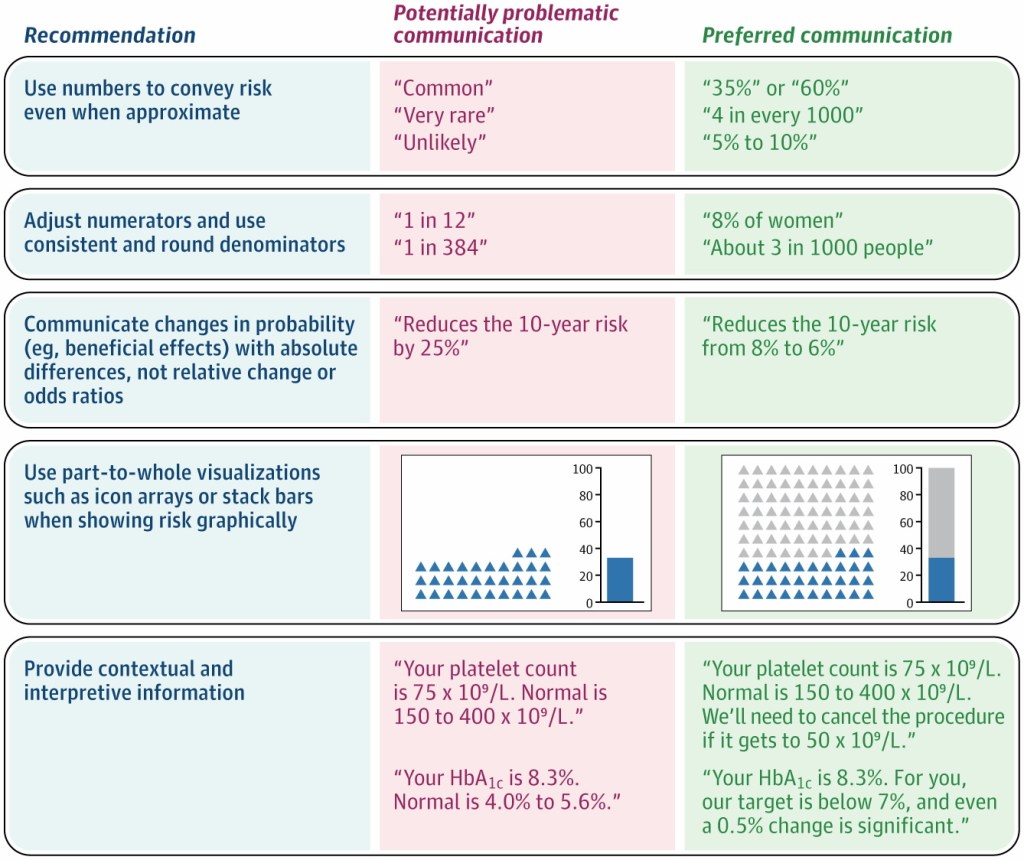
- Usa números, no palabras vagas: términos como «raro», «común» o «improbable» se interpretan de forma muy diferente entre pacientes. Por ejemplo, el término «raro» ha sido asociado a probabilidades entre el 0% y el 80% según distintos estudios. Siempre que sea posible, ofrece una cifra concreta, aunque sea aproximada: «Este efecto ocurre en aproximadamente el 2% de los casos» es mucho más útil que «es poco frecuente».
- Usa denominadores constantes: el formato «1 de cada X» confunde a los pacientes y hace que sobreestimen el riesgo. Es preferible usar porcentajes o tasas por 1.000 con denominadores fijos: «8,9 por cada 1.000» se entiende mejor que «1 de cada 112».
- Comunica las diferencias en riesgos absolutos, no relativos: decir que un tratamiento «reduce el riesgo a la mitad» sobreestima su beneficio percibido. Comunicar el riesgo en términos absolutos es más honesto y comprensible: «Este tratamiento reduce tu riesgo del 15% al 7-8%» en lugar de «reduce el riesgo un 50%». Usar distintos formatos para beneficios y riesgos (relativo para uno, absoluto para el otro) como hacen algunas guías clínicas y/o la propaganda de cribados o screening, crea una falsa equivalencia.
- Usa gráficos parte-todo: cuando uses gráficos, muestra tanto el numerador como el denominador. Los graficos parte-todo son tipos de gráficos que muestran cómo componentes individuales contribuyen a un total general. Los diagramas de iconos (icon arrays) y las barras apiladas representan bien esta relación. Los gráficos de barras convencionales solos tienden a exagerar la percepción de riesgo al mostrar solo el numerador.
- Contextualiza los datos de laboratorio y biomarcadores: no basta con decir el valor; hay que interpretarlo. Complementa el resultado con rangos de normalidad, umbrales de acción y diferencias clínicamente relevantes. Por ejemplo: «Tu HbA1c es 8,3%. El objetivo para ti es menos del 7%, y una variación de 0,5% ya es significativa.»
En la consulta
Pequeños cambios, gran impacto
La comunicación de cifras no es un detalle menor: es parte del acto clínico. Adoptar estas estrategias en la consulta de medicina de familia puede marcar la diferencia entre un paciente que comprende su situación y toma decisiones informadas, y uno que sale confundido o sobrestimando riesgos inexistentes.
- Usa números concretos en lugar de palabras vagas.
- Emplea denominadores fijos (% (tasa por 1.000).
- Comunica diferencias en riesgo absoluto.
- Muestra visualizaciones parte-todo cuando uses gráficos.
- Contextualiza siempre los valores analíticos con rangos y objetivos.
Fuente: Zikmund-Fisher BJ, Thorpe A, Fagerlin A. How to Communicate Medical Numbers. JAMA. 2025;334(16):1474-5
Lo que la gente realmente quiere de su médico de cabecera: es más sencillo de lo que crees
Traducido de The Convesation. What people really want from their GP – it’s simpler than you might think por Helen Atherton Professor of Primary Care Research, University of Southampton
Reservar una cita con el médico de cabecera es una tarea rutinaria, pero para muchas personas es motivo de frustración. Las largas esperas, los sistemas confusos y los procesos impersonales se han convertido en algo habitual. Aunque se ha prestado mucha atención a lo difícil que es conseguir una cita, son pocos los estudios que se han planteado una pregunta más fundamental:
¿Qué es lo que realmente quieren los pacientes de su médico de cabecera?
Para responder a esta pregunta, mis colegas y yo revisamos 33 estudios con diferentes diseños, y nos centramos en las expectativas y preferencias de los pacientes con respecto al acceso a su médico de cabecera en Inglaterra y Escocia.
Lo que la gente quería no era complicado ni innovador. La gente buscaba conexión; una recepcionista amable y una buena comunicación por parte de la consulta sobre cómo podían concertar una cita. Y querían un médico de cabecera en su propio barrio, con salas de espera limpias y tranquilas. Hasta aquí, todo muy sencillo.
La gente quería sistemas de cita sencillos y fáciles de usar, sin largos menús telefónicos automatizados («pulse uno para recepción»). Las preferencias variaban. Algunos pacientes valoraban la opción de pedir citas en persona en la recepción, mientras que otros preferían la comodidad de pedirla online.
Independientemente de cómo lo pidieran, los pacientes querían tiempos de espera más cortos o, al menos, información clara sobre cuándo podían esperar una cita o una llamada.
Lo ideal sería que la consulta de medicina general estuviera abierta los sábados y domingos para aquellos que no pueden acudir durante la semana.
Las consultas a distancia, por teléfono, vídeo o correo electrónico, se han vuelto más comunes desde la pandemia, y muchos pacientes las encontraron útiles. Para aquellos con responsabilidades de cuidado o problemas de movilidad, ofrecían una forma conveniente de acceder a la atención médica sin necesidad de salir de casa.
Sin embargo, las consultas a distancia no eran adecuadas para todos. Algunos pacientes carecían de privacidad en el trabajo, mientras que otros, en particular aquellos con discapacidades auditivas, encontraban las consultas telefónicas difíciles o imposibles de utilizar.
Lo que los pacientes querían de manera sistemática era poder elegir, especialmente en lo que se refiere a las consultas a distancia. Aunque las citas presenciales se consideraban el estándar de referencia, muchos reconocían que las consultas telefónicas o por vídeo podían ser útiles en determinadas situaciones. Las preferencias variaban mucho, lo que hacía que la posibilidad de elegir el tipo de consulta fuera especialmente importante.
Los pacientes también querían poder elegir a quién acudir, especialmente para cuestiones no urgentes o para el tratamiento de enfermedades crónicas. En la medicina general actual, la atención suele ser prestada por una serie de profesionales, entre los que se incluyen enfermeros, farmacéuticos y fisioterapeutas. Aunque muchos pacientes se mostraban abiertos a acudir a diferentes profesionales sanitarios, las personas mayores y las pertenecientes a minorías étnicas eran más propensas a preferir acudir al médico de cabecera.
En general, los pacientes querían tener la opción de elegir al médico de cabecera en lugar de a otro profesional sanitario, o al menos participar en esa decisión.
Satisfacción en mínimos históricos
Como era de esperar, lo que los pacientes esperan de la medicina general varía en función de sus diferentes estilos de vida, necesidades y circunstancias. Pero lo que también quedó claro es que muchas personas no consiguen lo que quieren del sistema de citas.
Según una reciente encuesta de British Social Attitudes, la satisfacción de los pacientes con la medicina general se encuentra en mínimos históricos, ya que solo algo menos de una de cada tres personas afirma estar muy o bastante satisfecha con los servicios de los médicos de cabecera.
Algunos elementos del plan decenal para el NHS en Inglaterra anunciado recientemente por el Gobierno británico pueden abordar algunas de estas preocupaciones, pero aún no hay nada seguro. El énfasis en la aplicación del NHS como «un médico en el bolsillo» no se ajusta a lo que muchos pacientes piden: una verdadera opción entre acceder a la atención médica en línea o en persona.
Visité una EBA, y pensé: “¡Que esto se mueva!”
por Mar Sacristan Germes .Medico de familia
El pasado 23 enero tuve la oportunidad de visitar durante 4 horas una entidad de base asociativa catalana (EBA), el EAP de Sardenya en Barcelona, de la mano de su director Jaume Sellarès. Había compartido con él y con Araceli Rivera una mesa en el congreso Semfyc dinamizada por Rafa Bravo, con el título “La necesaria reforma de la atención primaria: propuestas desde la heterodoxia”. No es mi intención (ni capacidad) hacer un análisis riguroso, pero recibo con gusto la invitación a compartir impresiones, así en formato conversación imaginada en un café con algún colega de primaria.
¿Por qué fuiste? ¿Te planteas ir a trabajar allí?
No, fui por el interés de conocer otras formas de gestión. Siempre aprovecho los tiempos de formación/rotación para ver otras maneras. Creo que es la mejor forma para tener opinión sobre lo propio y para imaginar alternativas. Además de ser muy divertido.
¿Qué son las EBAs?
Entidades de base asociativa, centros de salud autogestionados dentro de la red pública de atención primaria catalana. El contrato es con la sanidad pública, a donde tienen que rendir cuentas y resultados, pero tienen una gran autonomía de gestión para decidir el cómo. Hay 13 en Cataluña y llevan 25 años de andadura.
¿Cómo era el centro? ¿ Los pacientes saben que su centro es “diferente”?
Tiene un aspecto muy cuidado: “Nos dicen que parecemos un centro privado”. Mucho que envidiar para los centros viejos de Madrid ciudad, menos que envidiar para otros de la periferia que tienen tanta luz y verdor. Tenía una pega importante: la ausencia de ventilación y luz naturales. El letrero de la puerta es como el de cualquier centro. Habrá pacientes que sepan que su centro funciona de forma peculiar, pero muchos otros no se darán cuenta.
¿Cómo es el acceso del paciente?
Nada más entrar hay un recepcionista que orienta al paciente. Si precisa más detalle, le atienden administrativos en unas cabinas abiertas pero diseñadas para favorecer la intimidad, en lugar de un mostrador con mamparas “anticovid” que favorecen el grito.
Si el paciente precisa atención urgente, se gestiona. Pero si precisa atención médica al uso, ¡tachán! se le da una cita telefónica con un asistente clínico. Esta figura es un administrativo con formación específica de más de 6 meses que llamará al paciente desde una oficina tranquila para entender y gestionar su demanda.
¿ Te acuerdas de la época Covid, cuando en la lista leías la demanda de cada paciente? Era maravilloso para gestionar prioridades. Podíamos diferenciar el “dice su hija que la ve desorientada” del “debe dos cajas de ibuprofeno, y quiere en sobres”. Pasada la pandemia, esta experiencia exitosa murió y volvemos a la lista donde no sabemos por qué viene cada cual.
El médico en el EAP Sardenya atiende cada día su consulta, y además gestionará la lista de demandas que le ha filtrado y detallado el asistente clínico, a quien devolverá con anotaciones del tipo “hay que adelantar la colonoscopia, gestiónalo en el hospital”, o “cítamelo esta semana presencial, que venga acompañado”, o “le dejo el volante para laboratorio, cítalos y resultado por teléfono”, o “programa un domicilio”, etc.
Los asistentes clínicos tienen sus cupos de pacientes, de forma que construyen una relación de longitudinalidad. Además, asistente y médico funcionan por parejas, estableciendo sus propios acuerdos. Observaron además cómo la existencia de esta figura redundaba en una mejor atención global a los pacientes. Me recordó al centro de salud de La Chana en Granada, que también tuve oportunidad de visitar, y su gran iniciativa de administrativa de familia fruto del trabajo de Lorenzo Arribas Mir y Juani, y que con arriesgadas adaptaciones de identidades informáticas fuera de protocolo conseguían excelentes resultados y satisfacción.
¿Y el acceso a pruebas complementarias?
El catálogo de pruebas es mayor; el médico de familia puede pedir TAC, RMN… pero más que esto, lo escandaloso es que la demora es nula, ¡te la hacen pasado mañana!
¿ Cómo? ¿ Y no acaban todas las lumbalgias agudas banales solicitando una RMN con tal acceso?
Me dijeron que no, que se hacían siguiendo criterio clínico sin complacencia. Yo imagino que tal accesibilidad condicionará en cierta medida la práctica, como lo hacen tantos otros condicionantes, pero que también se autorregulará por el tamaño grande de los cupos.
¿Qué tamaño tienen los cupos?
2000 pacientes/médico, algo superior a lo habitual en su entorno y en Madrid. Los cupos mayores favorecen contraintuitivamente el abordaje de la complejidad y reducen la atención a la banalidad.
¿Cómo es el resto de la plantilla, el equipo?
La plantilla es similar a lo conocido en casa: medicina, enfermería, pediatras, fisioterapia, trabajo social, odontología… Las enfermeras pasan consulta a su cupo de pacientes, y tienen otras agendas por tareas por decisión propia. Además, hay unidades de investigación y de innovación muy activas.
Sabemos que plantilla y equipo no son lo mismo. En las EBAs las plazas no son por oposición, traslados, movilidades, plazas en propiedad y suplencias, mañanas o tardes. Son grupos de profesionales que se van conformando según necesidad, entrevista y selección dinámica. Las decisiones se toman en junta, donde el voto de los profesionales tiene un peso proporcional a las acciones que tengan en la EBA.
¿Es verdad que las EBAs tienen ánimo de lucro?
Cada profesional tiene opción de comprar acciones que sirven para distribuir el peso en las decisiones. Se venden en cualquier momento o al salir del equipo, por el mismo precio o con un beneficio menor simbólico, sin una clara ganancia.La financiación del centro es pública y proporcional a la población que atiende. Pero también hay otras fuentes de ingresos.
Por ejemplo, cuentan con una unidad de investigación en el centro que, además de concursar proyectos en convocatorias públicas, participa en ensayos cuyo promotor es la industria farmacéutica que paga a través de contratos regulados. (resaltar que los médicos asistenciales no tratan con comerciales de los laboratorios)
En la parte de clínica dental, además de la cartera de servicios habitual se ofrecen otras prestaciones de pago directo, y esto es también una fuente de ingresos extra para el centro, y que se puede reinvertir en prestaciones extra para el global de pacientes.
Podemos resumir que las EBAs se conciben como empresas de economía social, que pueden generar excedente, pero que no se repartirá entre los accionistas, sino que se reinvierte en mejoras para el centro, prestaciones para los pacientes, o proyectos que decida la junta. Asumen riesgo financiero, de forma que también tienen que responder por sus pérdidas, si las tuviera.
Sí es verdad que hay incentivos importantes aparte del salario, ligados a resultados y criterios profesionales. El salario de los médicos de familia tiende a ser mayor que en los centros habituales.
¿Y a ti esto, qué te parece?
Pues es un cambio de paradigma, se me hacía muy raro el lenguaje empresarial. Algunas cosas me generarían incomodidad, como la participación de la industria farmacéutica, aunque sea indirecta. O el hecho de que no se ofrecieran ciertos servicios como seguimiento de anticoagulación o alguna cosa de cirugía menor por no ser reconocidas económicamente por la Conselleria que lo paga al hospital. (Al final no conseguimos ser realmente polivalentes, ¿quizás en algún contexto rural?)
Pero envidiaba mucho esa autonomía de gestión y las decisiones vinculantes de la junta, creo que sentirse parte activa de los procesos genera mayor implicación y afección por lo que se hace.
Al final cada sistema genera sus propios vicios. En nuestra red de gestión pública el pago por estar, con apenas incentivos por diferencias de cupo o estilo de praxis, genera también sus propias perversiones, pérdida de profesionalismo e hipertrofia funcionarial al estilo Ley de Parkinson.
De lo que he conocido hasta ahora, hay un modelo que me recuerda a las EBAs y es el modelo danés de atención primaria, que también tuve oportunidad de visitar, y que ha sido descrito por José Manuel Freire y Juan Gervas como incentivadores de la implicación profesional.
Los médicos generales daneses son autónomos y propietarios de sus consultas, funcionando como empresas privadas bajo contrato con el sistema público. Gestionan sus centros, tienen incentivos económicos ligados a la actividad (capitación y pago por servicio) y están sujetos a estándares de calidad y rendición de cuentas pública. El acceso es universal y gratuito para el paciente, y la financiación predominantemente pública, con contratos regulados. Creo que tan atentos tenemos que estar al ánimo de lucro por incentivos como a la financiación pública de conductas inerciales no resolutivas.
¿Hay datos de los resultados de las EBAs?
Los resultados en salud de parámetros medibles como control FRCV, ingresos evitables, coberturas vacunales, etc son muy similares a la media o ligeramente superiores.
Los datos sobre costes son positivos. Ángel Ruiz Téllez ofrece en su libro “A este lado del espejo” datos muy favorables de sostenibilidad comparada por la mayor resolución de problemas por unidad de coste gestionable (visitas, pruebas, derivaciones, farmacia, IT). Me gustaría saber cuánto se debe al factor autogestión y cuánto se debe al manejo de cupos grandes, pero es difícil el análisis disgregado.
En cuanto a la equidad, leo que las EBAs están sobre todo en zonas de renta media y alta, pero que cuando se han ajustado los resultados por clase social han seguido siendo positivos.
La satisfacción de pacientes y sobre todo profesionales, es más alta. En el EAP de Sardenya se favorece la conciliación, hay un día de teletrabajo y capacidad de organizarse. Además, máxima flexibilidad e importante financiación para formación. Al final lo que se pide es que cada médico responda bien por su cupo: se vigila su profesionalidad, no su agenda.
¿Te vas a una EBA, pues?
No, me quedo en casa. Pero me encantaría que se experimentara algo así en otros muchos contextos. En casa critico proactivamente imposiciones de mi Gerencia como el proyecto piloto de citación con cualquier médico para tratar de resolver lista de espera rompiendo con la longitudinalidad y el sentido de la primaria. Sirva de ejemplo como antípodas de la autogestión, pues la mayoría de médicos implicados estábamos en desacuerdo y nos sentíamos marionetas dirigidas.
Critico las agendas rígidas 30+4 como resultado de la huelga donde el paciente 35 pueda ser el crónico reagudizado que conoces, así como las agendas de rebosamiento donde se citan renovación de receta electrónica.
Propondría la experimentación de nuevas formas de gestión en los centros de nueva creación, que son una oportunidad. Propondría, ante la avalancha de jubilaciones, el ensayo de aumentar los cupos (ajustando por edad, dispersión geográfica y vulnerabilidad social) y trabajar mano a mano con un asistente clínico con longitudinalidad. También que el pago al profesional fuera por salario + capitación. Propondría permitir experimentar, medir para comparar, y si se encuentra algo mejor, cambiar sin miedo.
Mi gran agradecimiento a Jaume por la acogida y a Rafa por el interés compartido.
Webinar Atención Primaria. Soluciones conocidas, ¿por dónde empezar?
Mi participación en el Crisis de la atención primaria: soluciones” desde el centro de salud de AECS emitido el 22 de enero de 2026
Crisis de la atención primaria: “soluciones” desde el centro de salud.
Nuevas oportunidades para nuevos encuentros médico-paciente
Fragmento de Minué Lorenzo S, Bravo Toledo R, Simó Miñana J. Lecciones no aprendidas de la pandemia de la COVID-19. AMF 2020;16(7);384-393.
La atención médica ambulatoria tradicional siempre ha tenido lugar como una conversación oral en tiempo real en una consulta. En la APS de España se añade la particularidad de producirse, en una gran proporción de casos, a instancia del paciente y sin mediar una mínima información previa sobre el motivo de consulta. Esto ha sucedido así de forma invariable durante años, mientras que, en otros lugares, la innovación en la comunicación entre personas avanzaba de forma fulgurante.
Si echamos un vistazo a nuestra forma de relacionarnos con familiares, amigos, compañeros de trabajo, vemos que ha cambiado en muy poco tiempo. Los correos electrónicos y las llamadas telefónicas han sido sustituidos por la mensajería instantánea, redes sociales y herramientas de colaboración. Del ordenador aislado a un elemento conectado que comparte en la nube los documentos y se integra en plataformas corporativas como entorno de trabajo. Estas aplicaciones y, sobre todo, el cambio de costumbre que implica su uso, no se han trasladado a la consulta médica. La consulta sigue anclada en el formato tradicional, con algunos adornos tecnológicos que no aumentan su valor. Resulta patético comprobar cómo las pocas novedades implantadas, como el correo electrónico, se utilizan mal o se prohíbe su uso para intercambiar información con el paciente.
Por otro lado, la pandemia ha mostrado que se puede «pasar consulta» sin prácticamente ver a ningún paciente y que tecnologías tradicionales con un uso marginal previo, como la consulta telefónica, o más avanzadas como la videoconsulta, pueden sustituir, incluso con ventaja, a la consulta presencial. A pesar de las creencias atávicas con respecto a estos tipos de consulta sin contacto, se pueden explorar maneras particulares de relación y continuidad asistencial en los diferentes tipos de encuentros médico-paciente. Pero no se trata de exigir a los profesionales que olviden sus prejuicios y a los sistemas sanitarios públicos una versatilidad y una inversión que no tienen. Tampoco se trata de establecer o añadir nuevas herramientas de comunicación, sino de cambiar radicalmente la forma en la que «vemos a los pacientes».
De las tareas diarias que realiza un médico de familia, no todas deben ser irremediablemente presenciales, ni todas se pueden o deben solucionar en una consulta telemática; tampoco todas las consultas requieren que el médico y el paciente estén conectados simultáneamente.
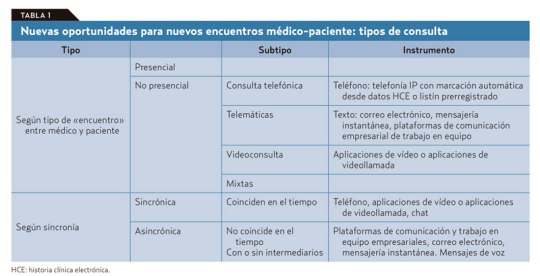
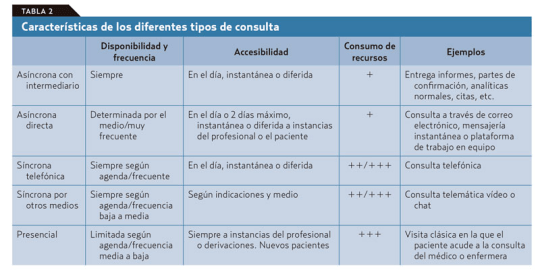
El problema es que de antemano no podemos saber en qué clase va a caer la próxima visita de un paciente que accede libremente y sin ningún tipo de filtro a la agenda del médico. Si se piensa en los diferentes tipos de consulta que podemos ofrecer con este nuevo modelo (tablas 1 y 2): presencial o a distancia por diferentes medios, síncrona o asíncrona; vemos que la que más recursos consume es la síncrona presencial.
Por lo tanto, esta debe ser reservada para los casos en que sea realmente necesaria sin llegar a «okupar» nuestra agenda. Las otras visitas sincrónicas están sujetas, con variaciones, a ineficiencias similares a las que vemos en la visita presencial en el consultorio, salvo que ahorran recursos al paciente y, en ocasiones, tiempo del médico. En cualquier caso, no sería demasiado problema si, como dice Jay Parkinson, hasta el 95% de la interacción médico-paciente puede ejecutarse de manera asíncrona.
Fomentar la consulta asíncrona es una de estas formas de cambio. Las ventajas de la comunicación asincrónica frente a la comunicación síncrona y directa en la consulta son evidentes.
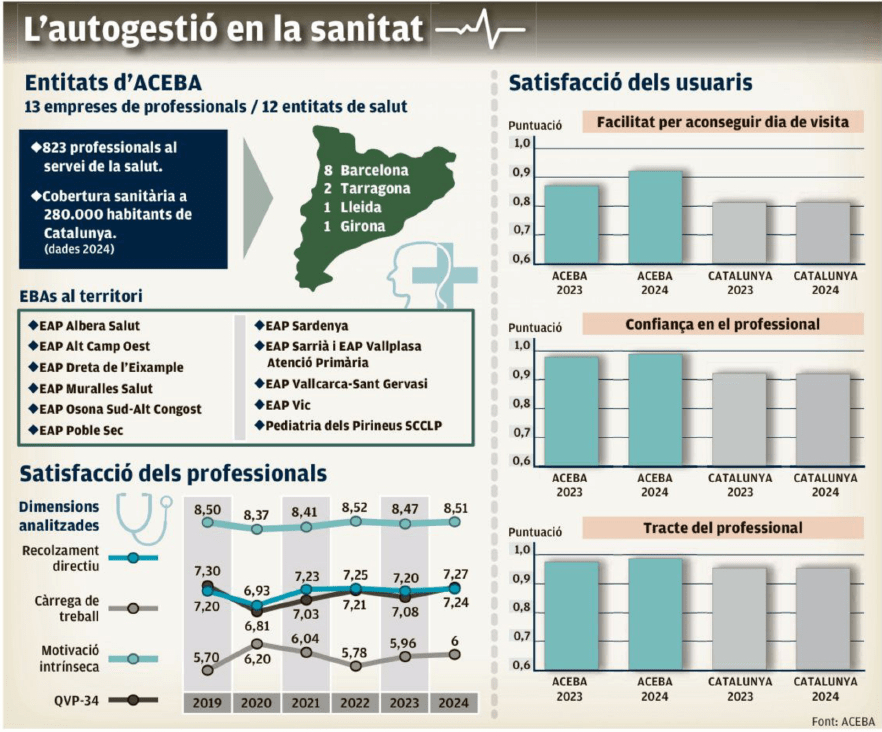
El silenciado éxito de la sanidad pública autogestionada
El domingo 25 de enero, el diario El Punt Avui publicó un extenso artículo de Anna Pinter titulado “L’èxit silenciat de la sanitat pública autogestionada”, sobre las entidades de base asociativa (EBA) que gestionan algunos centros de atención primaria dentro del sistema público catalán. Estas EBAs son empresas de economía social formadas por profesionales sanitarios que gestionan el CAP con gran autonomía, pero financiadas y contratadas por la sanidad pública. El modelo se basa en la autogestión: los propios profesionales organizan recursos, equipos y procesos, con incentivos ligados a resultados de salud, listas de espera, uso adecuado de pruebas y grado de satisfacción. Por último y no menos importante, esta forma de trabajar genera una mayor motivación y menor burnout.
El título de la noticia es bastante elocuente y más si, como hemos hecho en el título de la entrada, cambiamos, sin rubor y con toda la intención, “éxito silencioso” por “silenciado éxito”. Pues sí, sorprende y mucho que, a pesar de que estos especiales centros de salud obtienen buenos resultados de calidad asistencial, satisfacción de los pacientes y eficiencia económica, apenas se habla de ellos en el debate público y menos aún fuera de Cataluña.
No es cuestión de que la idea y estos centros no estén rodados; no es cuestión de tiempo. Estos centros están ahí desde 1993, que se creó el primero, aunque desde 2013 no se ha creado ninguno nuevo. Como expuso Jaume Sellarés en el reciente congreso de la SEMFyC, la autogestión no es una novedad, es una reforma evaluada. En esta ponencia y en el artículo del Punt Avui, se subraya que estos centros suelen tener mejores indicadores que la media del sistema, a menudo con menos burocracia interna y más capacidad de decisión en el día a día.
¿Cuál es el problema, entonces?
¿Por qué una atención primaria sedienta de ideas y de iniciativas organizativas, no adopta estas nuevas formas de gestión?
En la misma Cataluña, la Generalitat no ha extendido el modelo y las EBAs viven en una especie de “limbo” político, con incertidumbre sobre su continuidad futura. Fuera de Cataluña, esta iniciativa se ve con ese paleto recelo nacido de la desconfianza y el desconocimiento. Se une la polémica ideológica: algunos lo critican por introducir fórmulas empresariales en la sanidad pública. Sí, esos que ven la privatización del SNS como una sempiterna amenaza, nunca cumplida, pero que sirve para mantener el decrépito sistema actual. No hay que olvidar tampoco esa ceguera cognitiva que define la célebre frase de Sinclair y que modificada, quedaría así:
«Es difícil hacer que un directivo de atención primaria inicie algo cuando su puesto depende de que no lo inicie.»
En el resto de España navegamos en un contexto de presión asistencial, falta de profesionales y necesidad de innovación organizativa. La experiencia de las EBAs podría aportar muchas lecciones útiles para reforzar la atención primaria pública, antes de su inevitable declive.
En fin, el reportaje es elocuente y suficiente para que el lector se haga la idea de las ventajas de las EBA. Dejamos aquí el enlace a la versión original en catalán, el PDF y el PDF de la traducción al castellano, gracias a Jaume Sellarés.
Telemedicina en AP: ni estuvo, ni está, ni se le espera.
Una de las mentes más lúcidas de la atención primaria española me contó hace tiempo que, tras un cambio en la organización de las consultas en su centro de salud, se encontraron con un resultado inesperado: las salas de espera permanecían vacías la mayor parte del tiempo. Ese vacío, lejos de interpretarse como eficiencia, generaba malestar en algunos pacientes, acostumbrados a salas repletas, que veían la ausencia de gente como un signo de incompetencia o de poco trabajo por parte de los profesionales. Para corregir esa percepción, decidieron entregar, junto con la cita, un número de orden en el que además se indicaba cuántos pacientes habían sido atendidos en cada consulta.
Con frecuencia se leen quejas similares en redes sociales: “Una semana esperando para que me vean y cuando llego, el centro está vacío”. No sorprende esta reacción. Durante la pandemia, una gerente de atención primaria, poco competente, llegó a afirmar que el verdadero trabajo se hacía en los hospitales, porque cuando visitaba los centros de salud veía las salas vacías.
La repuesta es casi comprensible, salvo en el caso de la gerente. Si alguien ha crecido viendo al maquinista echar carbón a la locomotora de un tren de vapor, cuando el tren pasa a ser eléctrico y deja de verlo, tiende a pensar que el maquinista ya no hace nada.
Hace unos días El Confidencial publicó una noticia con un título alarmante ilustrada con la fotografía de una sala de espera vacía y, al fondo, un médico frente al ordenador. El texto sostenía que las “teleconsultas” médicas, presentadas durante la pandemia como el gran salto hacia la medicina del futuro, han terminado ocupando un papel muy limitado en los centros de salud españoles. Según la noticia, estas apenas suponen alrededor de un 15% de la jornada de los médicos de familia y se usan casi siempre para tareas administrativas: renovar recetas, resolver dudas sencillas o gestionar algunas bajas laborales por teléfono.
Se proponen varias explicaciones para esta infrautilización, pero, a mi juicio, el problema no es la tecnología, ni que los pacientes prefieran siempre la consulta presencial, ni que la telemedicina tenga poca capacidad resolutiva, ni siquiera la falta de protocolos o de planificación. Las causas de que la telemedicina no se use, o se use de forma poco adecuada tras el impulso inicial de la pandemia, tienen mucho más que ver con la organización piramidal, jerárquica y poco inteligente de la atención primaria. Con una gerencia sin iniciativa, que por un lado demuestra escasa capacidad organizativa y, por otro, interviene hasta el detalle en las agendas de los médicos, fragmentándolas en tramos de diez minutos. A ello se suma un grupo de profesionales acomodados y temerosos de ofrecer una mayor accesibilidad a los pacientes.
En la noticia se mezclan cosas distintas: la simple llamada telefónica para resolver gestiones puntuales o burocráticas, que muchos centros de salud autoorganizados ya utilizaban, con auténticas consultas telefónicas y videoconsultas. Incluso el representante médico entrevistado añadía al mismo saco las interconsultas entre especialistas y la monitorización a distancia, contribuyendo al batiburrillo conceptual.
La telemedicina, en todas sus variantes, mostró durante la pandemia su enorme potencial tanto asistencial como organizativo, y distintas experiencias aisladas, casi siempre al margen del beneplácito de las gerencias, lo confirmaron. Sin embargo, las instituciones sanitarias no han sabido incorporarla de forma sensata y estable. Han hecho un giro “lampedusiano”: cambiar algunas cosas para que, en el fondo, todo siga igual, sometiendo a la telemedicina a un descrédito del que costará trabajo recuperarse.
Eso sí, las salas de espera han vuelto a llenarse.