Categoría: Endocrinología
¿Cuándo tomar la levotiroxina?
El hipotiroidismo es una condición caracterizada por la falta de hormona tiroidea, lo que resulta en una disminución de la actividad metabólica. El tratamiento estándar es la levotiroxina (LT), una forma sintética de la hormona T4, que generalmente se recomienda tomar por la mañana con el estómago vacío (en ayunas) y dejando de 30 a 60 minutos hasta el desayuno con el objetivo de maximizar su absorción.
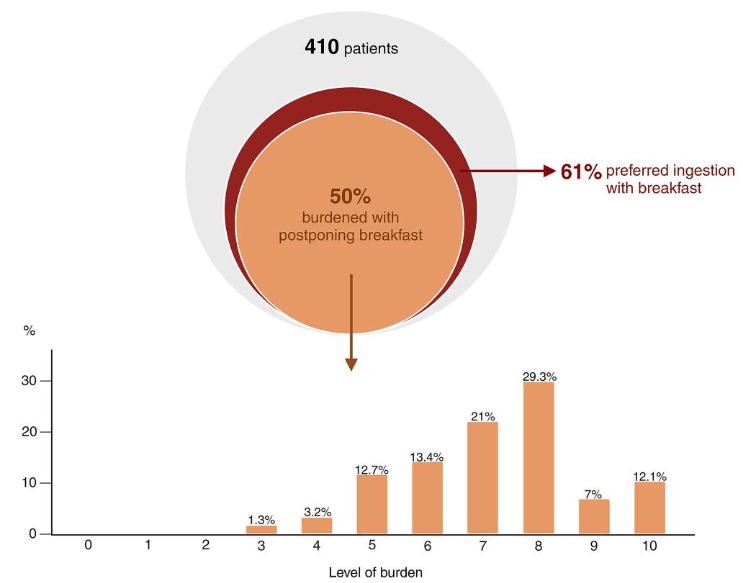
En pacientes con hipotiroidismo, la toma de levotiroxina en las condiciones habitualmente recomendadas u óptimas es, cuando menos y con una perspectiva individual, incómoda.
Por otro lado, en una revisión sistemática reciente diseñada para identificar las barreras, facilitadores y estrategias en la adherencia a la medicación en pacientes con terapia de reemplazo hormonal tiroideo, se ha observado que los tres principales obstáculos fueron horarios de toma poco convenientes, la falta de conocimientos sobre la enfermedad y la medicación.
La necesidad de ayuno y separación temporal con otros medicamentos o alimentos no solo proporciona molestias y disminuye de manera subjetiva la calidad de vida, sino que también es un refuerzo negativo en la adherencia terapéutica.
Las estrategias para facilitar la adherencia sin modificar en estos pacientes el control tiroideo pasan por cambiar el momento adecuado de la toma (mañana versus noche con el correspondiente ayuno previo) o en obviar el ayuno aumentando ligeramente (15%) la dosis establecida antes.
En el primer caso, aunque no todos los estudios coinciden, se puede considerar que no se encuentran diferencias significativas en los niveles de TSH según el momento de la toma de la administración de levotiroxina; es decir, se puede tomar por la noche dejando dos horas tras la última comida. En general, se deja la decisión en un equilibrio entre la adherencia del paciente y el control óptimo de los niveles de TSH.
En el segundo caso, se ha publicado recientemente un estudio clínico que prueba si es útil tomar levotiroxina sin ayuno y aumentando un poco las dosis. Esta práctica se usaba en algunos casos y se recomendaba como una opción al método tradicional de toma.
El estudio es un ensayo clínico aleatorizado realizado en los Países Bajos con 88 adultos con hipotiroidismo bien controlado. Los pacientes se asignaron a tomar levotiroxina en ayunas o junto con el desayuno, aumentando la dosis un 15% en este último grupo para compensar la menor absorción. Tras un seguimiento máximo de 24 semanas, la estabilidad de TSH fue similar en ambos grupos (74,4% vs. 73,3%), sin diferencias en T4 libre ni T3 total.
Los pacientes del grupo de desayuno reportaron mayor bienestar y una preferencia significativamente mayor por esta pauta, y casi el 90% eligió mantenerla al finalizar el estudio.
Los autores concluyen que tomar levotiroxina con el desayuno con un ajuste de +15% de dosis es una alternativa eficaz a la pauta en ayunas que, además, mejora la adherencia y la satisfacción del paciente.
Sin embargo, el estudio adolece de una falta de potencia estadística que podría poner en duda la certidumbre de sus resultados. La pregunta que el estudio plantea es claramente de equivalencia o de no inferioridad, pero con este diseño no se puede dar una respuesta concluyente dado el tamaño de la muestra. Los autores intentan salvar este problema vistiendo el ensayo como un proof-of-concept trial (POT).
Un ensayo de prueba de concepto es un tipo de estudio clínico cuyo objetivo principal es demostrar que una idea o intervención es factible y tiene una base científica sólida antes de invertir en un ensayo a gran escala. No está diseñado para demostrar de forma definitiva que un tratamiento es superior o equivalente a otro (para eso se necesitaría un ensayo de no inferioridad con mayor tamaño muestral), sino para responder a la pregunta: ¿tiene sentido seguir investigando esto?
En el contexto de este artículo, los propios autores reconocen que su muestra (88 pacientes) es pequeña y que el estudio no cumple los criterios estadísticos de un ensayo de no inferioridad formal. Sin embargo, los resultados son lo suficientemente buenos como para justificar un futuro ensayo en varios centros más grande que confirme si tomar levotiroxina con el desayuno es igual a tomarla en ayunas. En resumen, es un paso intermedio entre la hipótesis inicial y el ensayo clínico definitivo. No podemos, por tanto, ser tan optimistas como la conclusión del estudio, pero tampoco desecharla, que propone esta estrategia como una alternativa centrada en el paciente que podría mejorar la adherencia terapéutica.
Por último, podríamos añadir una tercera estrategia, como es la prescripción de formulaciones líquidas orales de levotiroxina. Aunque la FDA y la AEMPS siguen recomendando su administración en ayunas, al igual que los comprimidos, los datos sugieren que las formulaciones líquidas pueden verse menos afectadas por los alimentos que los comprimidos. Una revisión sistemática ha mostrado que las formulaciones de levotiroxina en líquido y cápsulas blandas alcanzaban una absorción similar, tanto si se tomaban con el desayuno, con otras comidas o junto con otros medicamentos.
Una conclusión práctica: Aunque todavía no hay una evidencia consistente que nos lo confirme de manera definitiva, un cambio en la forma en la que nuestros pacientes con hipotiroidismo toman la levotiroxina es factible y beneficioso. En los pacientes a los que les cuesta cumplir con los requisitos de ayuno, bien cambiando el horario o bien tomándola sin respetar esta condición con un ajuste de dosis, se mantiene el necesario control tiroideo. Las ventajas en el posible incremento de la adherencia terapéutica, la sensación de bienestar y la opinión de los pacientes hacen que sean opciones para considerar en, al menos, esos pacientes en (el) que la toma estándar sea problemática o molesta. Las formulaciones líquidas presentan menos interacciones con los alimentos, siendo una alternativa que mejora la adherencia al tratamiento sin perder eficacia terapéutica.
Todo el mundo toma vitamina D. Nadie sabe por qué.
traducción de Everyone Takes Vitamin D. No One Knows Why por Gregory Katz, MD en Greg Katz’s Newsletter
La vitamina D parece gozar de una aprobación casi universal.
Forma parte de los suplementos que toma o recomienda casi todo el mundo. Los pacientes se someten a un control en sus revisiones físicas anuales; incluso existe un código CIE-10 que los médicos pueden utilizar en su facturación. Se puede comprar básicamente en todas partes.
De hecho, creo que nunca he visto a ningún influencer decir que los suplementos de vitamina D son realmente malos o inútiles. Simplemente existe en esta niebla de aprobación de bajo riesgo algo que «se supone que debes tomar» porque podría ayudar y probablemente no hará daño. Esa aceptación universal es parte de por qué creo que la historia de la vitamina D es fascinante. Porque una vez que se profundiza en la investigación, uno se da cuenta de algo que es casi surrealista: hemos estudiado a fondo la vitamina D y todavía no tenemos nada claro si se debe tomar un suplemento de vitamina D.
Lo que creemos saber
Las personas con niveles más altos de vitamina D tienen mejores resultados en materia de salud. Eso se ha demostrado una y otra vez, donde los niveles más altos de vitamina D se han relacionado con menores riesgos de:
Cardiopatías
Cáncer
Diabetes
Enfermedades autoinmunes
Depresión
Infecciones respiratorias (incluido el COVID)
Es fácil argumentar que si un nivel bajo de vitamina D está relacionado con problemas de salud y la administración de suplementos es segura, ¿qué inconveniente hay en tomar suplementos para mejorar la salud?
Parece razonable. Pero (parafraseando a Bill Simmons)… ¿Estamos seguros de que los suplementos de vitamina D realmente sirven para algo?
Lo que hemos aprendido de los experimentos con personas
La vitamina D se ha probado en ensayos aleatorios. En muchos. Y los resultados son rotundamente decepcionantes. Hemos estudiado la administración de suplementos de vitamina D para casi cualquier enfermedad crónica que se pueda imaginar. Y a pesar de estudiar miles de pacientes, hay básicamente cero que señalen beneficio.
Los estudios son todos neutrales; el autor ha escrito antes sobre esto. Eso ciertamente no prueba que la vitamina D no haga nada. Pero en algún momento uno esperaría que hubiera una tendencia hacia algo bueno si la suplementación con vitamina D fuera realmente importante. Y los datos que tenemos ciertamente sugieren que la mayoría de los suplementos de vitamina D son una pérdida de dinero.
El problema de las medidas indirectas (proxy en el original)
Entonces, ¿cómo se explica la desconexión entre los estudios observacionales y los ensayos aleatorizados? Es fácil: la vitamina D no es la causa de la buena salud. Es un indicador de buena salud.
Las personas que tienen niveles más altos de vitamina D también tienden a:
-Pasar más tiempo al aire libre.
-Seguir una dieta mejor.
-Hacer más ejercicio
-Tener menos grasa corporal
-Dormir mejor
-Tienen menos enfermedades crónicas
En otras palabras, tienen estilos de vida más saludables. Y unos mejores niveles de vitamina D son solo el resultado de ese comportamiento saludable. Al fin y al cabo, a nadie le importa si sus niveles de vitamina D son asombrosos; nos importa si contraemos cáncer o enfermedades cardíacas. Por desgracia, a pesar de todos los estudios sobre este tema, no se ha planteado la pregunta de investigación correcta.
No hemos estudiado la vitamina D de la forma correcta.
Antes de descartar la vitamina D por completo, tenga en cuenta las limitaciones: ninguno de estos estudios se diseñó para responder a la pregunta de si corregir una deficiencia (o de alcanzar un nivel objetivo específico) previene alguna enfermedad. Y muchos de estos ensayos incluyeron a personas que, para empezar, ni siquiera eran deficientes.
Si quiere probar si corregir la deficiencia de vitamina D es importante, debería:
- Inscribir solo a personas que realmente sean deficientes.
- Asignarlos aleatoriamente a placebo frente a suplementos.
- Ajustar la dosis en función de los niveles sanguíneos para alcanzar un objetivo específico.
- Realizar un seguimiento de los resultados a lo largo del tiempo (ataques al corazón, cáncer, fracturas, infecciones, mortalidad).
Ese estudio no se ha hecho realmente de forma rigurosa. ¿Por qué no se ha hecho? Porque sería caro, llevaría mucho tiempo y requeriría dosis individualizadas y análisis de sangre frecuentes. Así que estamos atrapados en el limbo: suficientes dudas para cuestionar el bombo publicitario, pero no suficientes pruebas para responder a la pregunta principal con algún nivel de confianza.
Las guías de práctica clínica reconocen la falta de pruebas
El Grupo de Trabajo de Servicios Preventivos de EE.UU. (USPSTF) se encoge de hombros. No recomiendan el cribado rutinario de la deficiencia de vitamina D en adultos asintomáticos. No porque piensen que no es importante, sino porque las pruebas son demasiado limitadas para guiar una acción definitiva.
Se trata de una admisión bastante notable si se piensa en lo extendidas que se han vuelto las pruebas y la administración de suplementos. Las directrices de la Sociedad de Endocrinología me resultan extrañas: sugieren que no tiene sentido hacer pruebas de detección de vitamina D, pero básicamente sugieren que todo el mundo debería tomarla. Si quiere leerlas usted mismo, puede echar un vistazo aquí.
Su perspectiva abarca algunas ideas diferentes y algo contradictorias:
- No hacer pruebas porque no sabemos lo que realmente significa «deficiente».
- Pero también, ¿recomendamos la suplementación porque es barata y segura?
- Y no sabemos qué dosis o nivel objetivo realmente hace la diferencia.
Llámame loco, pero eso no suena como una orientación basada en la evidencia.
La importancia de un biomarcador
Cada vez que se plantea tomar un medicamento, un suplemento nutricional o, en realidad, cualquier molécula exógena, debería poder responder a la pregunta de «¿qué define el éxito de esta intervención?».
Lo bueno de la vitamina D es que tenemos una forma de hacer un seguimiento de su nivel. Eso hace que las decisiones sobre cómo van las cosas sean bastante sencillas. Podemos saber si usted es deficiente. Podemos saber si su dosis de suplemento corrige la deficiencia.
Como consecuencia, la vitamina D es en realidad bastante diferente de la mayoría de las decisiones sobre suplementos porque podemos medirla y cuantificar lo bien que está funcionando realmente la suplementación.
Lo que yo hago en la práctica
Esta es mi opinión práctica: No compruebo rutinariamente los niveles de vitamina D a menos que un paciente lo solicite. 1 Nunca he comprobado mi propio nivel de vitamina D. Si alguien se hace la prueba y tiene un nivel muy bajo, creo que es razonable administrar suplementos. Si alguien tiene osteoporosis, fragilidad, baja masa muscular o un alto riesgo de fractura, la suplementación con vitamina D probablemente tenga más sentido. La suplementación empírica no me parece que tenga mucho sentido, independientemente de lo que recomiende la Endocrine Society. Debe hablar con su médico sobre su situación personal, ya que la lectura de este boletín no establece una relación médico-paciente.2
No creo que sea probable que haya un beneficio para la persona promedio, especialmente si usted no está haciendo un seguimiento de los niveles y el ajuste de su dosis en respuesta a sus niveles. Si hubiera un gran beneficio de la suplementación a ciegas, ya lo habríamos visto.3
¿Y este es el mejor caso de uso de suplementos?
Lo sorprendente es que la vitamina D es uno de los suplementos más estudiados del mundo.
Tenemos:
– Un análisis de sangre medible
– Una intervención barata y ampliamente disponible
– Una base masiva de investigación
Y todavía no sabemos si ayuda. Entonces, ¿qué le dice eso acerca de todos los otros suplementos por ahí? Nattokinase. Rapamicina. NAD. Athletic Greens. La lista continúa. La mayoría de ellos no tienen un solo ensayo aleatorio de alta calidad que realmente haga la pregunta clínica correcta. Y sin embargo, la gente está gastando cientos de dólares al mes en estas cosas.
¿Por qué es importante?
Cuando no disponemos de investigaciones de alta calidad, nos quedamos con suposiciones, vibraciones y extrapolaciones. Abrimos la puerta a las personas influyentes, las empresas de suplementos y el ruido pseudocientífico. Y a la gente le resulta cada vez más difícil averiguar qué es lo que realmente importa.
Por eso creo que la vitamina D es el ejemplo perfecto de lo poco que sabemos realmente en materia de bienestar y de la claridad que aún necesitamos.
La semana que viene escribiré sobre cómo sería un programa de investigación sobre el bienestar real y riguroso. La llamaré la lista de deseos «Make America Healthy Again».
Y hasta que no dispongamos de la investigación adecuada, creo que la pregunta que realmente hay que hacerse cuando se gasta dinero en cualquiera de estas cosas es: ¿tengo realmente alguna idea de lo que esto está haciendo realmente por mí?
1- Ordenaré casi cualquier prueba que solicite un paciente, a menos que piense que la prueba es arriesgada, descabellada o que puede informar erróneamente.
2- Y como este boletín no forma parte de mi práctica de la medicina, tengo por norma no responder a preguntas personales sobre el riesgo de ningún individuo en respuesta a lo que escribo aquí.
3 Tenga en cuenta que la biología es complicada: – hacemos vitamina D a partir del colesterol, pero hay bastantes intermediarios en el camino y no tenemos ni idea de cómo (o si) es importante tener esos intermediarios en equilibrio con los niveles activos de vitamina D.
¿Está sobrediagnosticada la prediabetes? Sí: la experiencia de un paciente-epidemiólogo
Hace poco me diagnosticaron prediabetes, basándose en una glucemia ligeramente elevada y sin otros factores de riesgo. Para disipar mi confusión y ansiedad, apliqué mi formación en epidemiología e investigación de servicios sanitarios a la literatura científica. Mi conclusión: Yo y muchos otros estamos sobrediagnosticados.
La diabetes tipo 2 es un problema de salud pública con una alta morbilidad y mortalidad que está proliferando a escala internacional. Es la enfermedad crónica más costosa de Estados Unidos, afecta aproximadamente a 37 millones de personas (el 11% de la población), de las cuales el 23% no están diagnosticadas. La diabetes está relacionada con nuestra epidemia de obesidad y afecta de forma desproporcionada a las personas con bajos ingresos y a las personas de color.
Pero la prediabetes, destinada a identificar a las personas de alto riesgo y prevenir la progresión a diabetes, es una idea relativamente nueva. Y los expertos discrepan enérgicamente en cuanto a terminología, criterios de cribado, interpretación e implicaciones.
MI VIAJE POR LA PREDIABETES
Soy una mujer blanca sana de 62 años: peso normal, ejercicio diario riguroso, dieta excelente, antecedentes familiares de diabetes mínimos (sólo mi abuelo materno). Mi nuevo médico de atención primaria (MAP) me sugirió que me volviera a hacer un cribado después de que la HbA1c se elevará ligeramente 6 meses antes (6,1%; norma normal actual en EE.UU.: 4,8% a 5,6%). Se mostró alarmada. Le pregunté preocupada si podía tener diabetes a pesar de los resultados marginales de las pruebas y la ausencia de factores de riesgo. «¡Oh, sí!», me contestó, podría tener diabetes en toda regla. Mi historia clínica electrónica (HCE) alimentó aún más mi preocupación: los resultados de pruebas recientes estaban marcados con signos de exclamación rojos, «H» de alto, y rangos estándar, de prediabetes y de control de glucosa. Sin embargo, los materiales educativos para pacientes de mi médico de cabecera y en línea no me incluían en ninguna categoría de riesgo.
Mientras tanto, me encontré repetidamente con mensajes sobre la prediabetes. Una valla publicitaria mostraba a una mujer en bikini sobre un aro hinchable y un tiburón debajo: «Riesgo de ataque de tiburón: 1 entre 11,5 millones. Riesgo de prediabetes: 1 de cada 3 adultos». Mi dentista me dijo que eran tantos los pacientes que le anunciaban que tenían prediabetes que había empezado a ignorar esta «noticia».
Los mensajes me distraen durante el día y me despertaban por la noche. ¿Estaba en un tren de la diabetes fuera de control? ¿Mendigaría, como mi abuelo diabético imploraba a mi abuela, bocados de comida prohibida? ¿Cuándo me fallaría la vista, habría que amputarme un miembro u otras terribles consecuencias?
Al repetir las pruebas, mi HbA1c era del 5,9%; mi médico de cabecera hizo un comentario favorable y dejamos el tema. Pero yo seguía preocupada. Entonces analicé mi HCE y la bibliografía. Mi HbA1c fue ligeramente elevada en 2007 (6,0%) y 2008 (5,9%). El intervalo estándar entonces era de 4,5% a 6,1%, así que mi médico de cabecera no se preocupó. ¿Qué ha cambiado?
Sigue en «Is Prediabetes Overdiagnosed? Yes: A Patient-Epidemiologist’s Experience» por Rani Marx
The Annals of Family Medicine May 2024, 22 (3) 247-250; DOI: https://doi.org/10.1370/afm.3093
Como Conclusión
¿HACIA DÓNDE VA LA PREDIABETES?
Mi experiencia y la revisión de la evidencia sugieren que las personas sanas de bajo riesgo están recibiendo pronósticos excesivamente preocupantes y recomendaciones de intervención demasiado agresivas. Ojalá mi médico de cabecera me hubiera explicado advertencias importantes: la prediabetes no conduce inevitablemente a la diabetes, las pruebas y lecturas individuales varían y pueden revertir con el tiempo, y los umbrales de prediabetes en EE.UU. han bajado y superan a los de otros países. De hecho, mis resultados han sido constantes durante muchos años, y estoy sano y tengo un riesgo muy bajo. En mi opinión, el cribado debería dirigirse a las poblaciones de alto riesgo, el umbral de prediabetes de EE. UU. debería alinearse con las organizaciones internacionales y prediabetes debería sustituirse por términos más apropiados y menos alarmantes (p. ej., glucemia elevada o intermedia). Los clínicos necesitan tiempo y recursos para comunicarse mejor con los pacientes, pero deberían centrar sus esfuerzos en las personas de alto riesgo o con diabetes. Apaguemos fuegos, no avivemos llamas
Medicina demasiado impertinente
Se nos olvida
Por Enrique Gavilán
Matías es un residente imaginario de medicina de familia. Se ha apuntado al congreso de la sociedad española de medicina de familia y lleva un póster con sus coerres. Es su primera vez y está un poco perdido. Duda sobre si entrar a ver a los cracks Victor Amat y Fernando Fabiani, a un debate-actualización sobre diabetes o a la mesa de comunitaria. O quedarse un rato más en la habitación del airbnb, que la noche fue larga y la cabeza aún no está despejada del todo.
Se sacude la pereza y decide ir a lo práctico. Va finalmente a la mesa de diabetes, pero no es lo que espera. Ni rastro de megaensayos, no se mencionan las últimas aportaciones de la dapaglifozina ni se aventura el papel providencial que tendrá la tirzepatida. Se desconcierta cuando los ponentes —Sara Calderón, una prometedora clínica e investigadora española en el apogeo de su aventura londinense, y Carlos Fernández Oropesa, un afamado bloguero farmacéutico empeñado en desmontar los mitos de las virtudes de los fármacos— hablan del poder de promoción de la salud para cambiar la vida de las personas, de que la diabetes es un diagnóstico increíblemente reversible, de que la prescripción de activos en salud es capaz de conseguir los mismos objetivos que alcanzan cómodamente los medicamentos. Y se acuerda de ese paciente de faz bobalicona, gordo, diabético y fumador, que apestaba a alcohol, una fábrica de factores de riesgo al que su tutor le echaba bronca tras otra por no hacerles caso en nada. ¿Qué me estáis contando, Sara y Carlos? Si lo llego a saber, me hubiera metido en otra sala…
Estoy con Matías. Yo también hubiera querido pasar un rato amable con Fabiani, o con Elena y Vicki a aprender de comunitaria. Yo también me desespero cuando los pacientes no hacen lo que se supone que deben hacer. Yo también pienso que es más fácil tirar de receta. Yo también creo que lo de Sara y Carlos es complicarse la vida, y que la vida es ya demasiado difícil.
La primera vez que vi a Fabiani en un congreso me dejó boquiabierto. Qué envidia me da el cabrón, qué grandes momentos nos regala. De su actuación, lo que más hondo me llegó fue lo que esconde la historia de una niña que, una a una, devolvía al mar estrellas varadas en la arena. Inútil empeño, ¿verdad? Por muchas estrellas que salve, nunca alcanzará el porcentaje deseado. Pero la idea que mueve a la niña a actuar es bien simple: a aquella que lanza de vuelta al mar puede haberle cambiado la vida. Y a las que no puede salvar, las despide con un beso antes de apagarse para siempre. ¿Qué puede haber más bello que eso?
Mi respuesta a Matías es esa, precisamente. Si nos ceñimos ciegamente a los protocolos, las cifras, los dinteles de riesgo, los rangos de actuación, a los objetivos que nos marca nuestra empresa, solo podremos ganar con las armas de los fármacos. Pero se nos olvida que lo que puede cambiar la vida de esa persona no es sólo retrasar su muerte, o evitar posibles complicaciones médicas, o ver por fin en la báscula y en el glucómetro los números que tan contentos nos ponen. La vara que separa el éxito del fracaso de nuestras intervenciones está trucada, y todo lo que hagamos nos parece siempre poco. Nos desespera ver que la playa sigue atestada de más y más estrellas a las que intentar salvar.
Quiero seguir manteniendo esa dulce y cándida ilusión de pensar que sí que es posible prevenir, revertir, manejar la diabetes sin echar mano únicamente de esos rutilantes fármacos. Cambiemos nuestra forma de entender la cuestión. Dejemos de ver el problema diabetes y veamos a la persona que hay detrás de ese diagnóstico. Y pensemos en lo que sí que podemos hacer para ayudar a que su vida sea un poco más saludable, más amable. Tal vez con eso sea, también, suficiente.
Quiero no olvidarme de todo esto. Gracias, Sara y Carlos. Gracias, Matías.
Enrique Gavilán. Médico de pueblo. Coordinador de la mesa AMF*.

¿estas convencido que tu perspectiva ante el sobrepeso y la obesidad es la adecuada?

British Journal of General Practice 2022; 72 (716): 102-103. DOI: https://doi.org/10.3399/bjgp22X718565
El estigma del peso puede definirse como la devaluación social, denigración y marginación de los individuos de mayor peso 1 . El estigma del peso está bien documentado en el contexto de la atención médica, incluso en la práctica general, con sesgos anti-gordos implícitos y explícitos que se encuentran de manera consistente en los médicos de atención primaria y graves implicaciones para la calidad de la atención y con consecuencias en los pacientes 2.
El estigma sobre el peso no solo se dirige a los pacientes. Como médico con peso elevado, en el Reino Unido, yo (Sebastián CK Shaw), experimente numerosos incidentes siendo avergonzado públicamente o señalado como una historia de advertencia por colegas en entornos de atención primaria y secundaria. Tales experiencias son validadas por los hallazgos recientes de un estudio norteamericano, en el que se encontró que el 87% de los médicos albergan un sesgo anti gordos implícito y donde los colegas de mayor peso se sentían preocupados. Curiosamente, cuando se les preguntó explícitamente, la mayoría de los participantes dijeron que tenían bajos niveles de sesgo hacia los médicos de mayor peso, lo que sugiere que muchos pueden no ser conscientes de sus sesgos 3 .
LA SITUACIÓN ACTUAL
«….el estigma sobre el peso no solo está arraigado en nuestra vida cotidiana, sino que también se fomenta, aún más, durante la formación de los médicos»
Parece poco probable que la situación mejore, ya que el estigma sobre el peso no solo está arraigado en nuestra vida cotidiana, sino que también se fomenta, aún más, durante la formación de los médicos. La educación en el cuidado de salud y los discursos que rodean la obesidad promueven una visión de los problemas de los más gordos como menores y, a menudo, parecen reducir la complejidad del peso corporal a una retórica simplista y de culpa individual.4. Además, no es inusual que los estudiantes de medicina observen la denigración y el trato discriminatorio de los pacientes de mayor peso por parte de los profesores y del personal del hospital, lo que contribuye al (no tan) «currículo oculto» que promueve el sesgo anti gordos implícito y, en algunos casos, explícito entre la profesión médica 5. En un estudio del Reino Unido que exploró las creencias en estereotipos negativos sobre las personas obesas, solo el 2.1% de los estudiantes de medicina expresaron actitudes neutrales o mejores hacia este grupo 6 .
La estigmatización del peso no debería tener cabida en una profesión cuyo espíritu es: los primero no hacer daño. Las experiencias de estigma de peso se asocian con morbilidad y mortalidad física y psicológica, independientemente del índice de masa corporal (IMC) 1. En los jóvenes, el estigma experimentado es asociado con un aumento del suicidio: incluso etiquetar a los jóvenes como «sobrepeso» se asocia con una alimentación desordenada, comportamientos poco saludables para controlar el peso y a largo plazo aumento de peso, independientemente del IMC basal 7.
el estigma del peso entre los proveedores de atención médica está vinculados a soslayar la atención medica por parte de los pacientes, incluida la subutilización de la atención preventiva de la salud y los cribados
Como era de esperar, el estigma del peso entre los proveedores de atención médica está vinculados a soslayar la atención medica por parte de los pacientes, incluida la subutilización de la atención preventiva de la salud y los cribados 2 . Y para que uno no crea que el estigma sirve mejor a los intereses de los pacientes , motivándolos a «hacer algo» sobre su peso, la evidencia consistentemente demuestra que el estigma es más probable para conducir a un aumento de la carga alostática*, mayor prevalencia de enfermedades crónicas, y más aumento de peso, de nuevo, independiente del IMC 1. Incluso alentando a los pacientes de mayor peso ver su peso como un problema podría tener efectos paradójicos. La evidencia sugiere que la insatisfacción crónica con el peso a lo largo del tiempo predice un mayor riesgo de desarrollar diabetes mellitus tipo 2, incluso cuando se controla el IMC: el efecto es mayor que tener antecedentes familiares de diabetes 8.
Nuestro entrenamiento y praxis parecen fomentar una cultura de «otredad» * de individuos de mayor peso, que parece darnos licencia para tratar a los individuos de mayor peso como un problema o una carga. Sin embargo, los fundamentos sobre los que aparentemente descansan nuestras actitudes hacia los individuos de mayor peso pueden no ser tan solidas como en general se piensa. La investigación ha demostrado que un peso elevado peso puede no ser el fuerte determinante de la salud que generalmente se considera que es, y que la pérdida de peso no es necesaria para mejorar la salud metabólica 1, 7. También es poco probable que suceda. Las dietas son ineficaces a largo plazo y con frecuencia producen resultados paradójicos, empeorando la salud e impulsando un mayor aumento de peso 9
Si bien el peso corporal varía naturalmente a través de un continuo, al igual que con otras características físicas, la naturaleza interseccional de la prevalencia de la obesidad habla de los determinantes sociales de la salud 10, un problema que no puede resolverse mediante el cambio de comportamiento individual. El hecho de que muchas guías clínicas continúen tratando la obesidad como una enfermedad, cuya solución se encuentra a nivel del paciente individual, puede atribuirse, al menos en parte, a poderosos intereses creados y a un enfoque estrecho en una base de evidencia que es limitada en su alcance, que toma la patología como su punto de partida, y continúa publicando en una cámara de eco* académica, como demuestra O’Hara et al (datos no publicados, retórica versus sustancia: ¿Qué tan nuevas son las «nuevas» pautas de obesidad de Canadá? 2021 unpublished data, rhetoric versus substance: how new are Canada’s ‘new’ obesity guidelines? 2021), y O’Hara y Taylor (2018) 11 . Esta situación no es diferente a la investigación en el campo del autismo, que ha tenido una revolución en los últimos 20 años a través de la introducción del movimiento de la neurodiversidad, replanteando los discursos de investigación lejos de la lente patológica de la desviación y hacia una de diferencia.
la promoción dogmática de la pérdida de peso individual ………… esté en desacuerdo con un enfoque holístico de la atención médica y los principios éticos de beneficencia y justicia social
Por lo tanto, es probable que la promoción dogmática de la pérdida de peso individual sea ineficaz, dañe las relaciones entre el paciente y el médico, promueva la sobre medicalización, propague el estigma del peso y esté en desacuerdo con un enfoque holístico de la atención médica y los principios éticos de beneficencia y justicia social. Las personas tienen «derecho a existir en sus cuerpos sin prejuicios, estigmatización, marginación u opresión» 1 .
Como defensores de nuestros pacientes, incluido su bienestar holístico y autonomía, nuestra capacitación puede colocarnos en una posición difícil. Como médicos, nuestro objetivo es centrar las necesidades de nuestros pacientes, sin embargo, llevamos un instinto profundamente arraigado de proteger el sistema de salud, de la carga económica a largo plazo que representa la obesidad, según nos han enseñado. Sin embargo, este conflicto de roles surge de la falsa base de que nuestros enfoques actuales centrados en el peso para la atención de pacientes individuales producirán resultados de salud sostenidos y mejorados y ahorros de costos para el sistema de atención médica a largo plazo.
CONCLUSION
Pedimos una mejor comprensión y enfoque de la educación los problemas y el discurso que rodean el peso y la salud. Necesitamos construir un sistema de salud que reconozca y tenga como objetivo eliminar el impacto de la desigualdad social en los resultados de salud, y reconocer que el estigma del peso perpetúa y magnifica las disparidades de salud en poblaciones ya marginadas. Si bien la legislación relacionada con la diversidad no protege a las personas de mayor peso de la discriminación, nosotros, como profesionales de la salud, tenemos una obligación de hacerlo. En la atención primaria, somos los gatekeepers de los servicios especializados y, por lo general, somos el primer puerto de escala de los pacientes para los problemas médicos. Lideremos el camino para desafiar la tradición y fomentar un cambio positivo.
Autores versión original
Sebastian CK Shaw, Honorary Clinical Lecturer, Department of Medical Education, Brighton and Sussex Medical School,Brighton.
Angela Meadows, Lecturer, Department of Psychology, University of Essex, Colchester.
- allostatic load, en el original. Es un concepto neurobiológico y psiquiátrico. Cuando el agente estresor se prolonga en el tiempo, no se alcanza la adaptación y se produce una activación desproporcionada o ineficaz, que da lugar a lo que se conoce como “carga alostática” . El concepto de alostasis: un paso más allá del estrés y la homeostasis
- ‘othering’ en el original, en español «otredad» o «alteridad», es un fenómeno en el que algunos individuos o grupos son definidos y etiquetados como que no encajan dentro de las normas de un grupo social. Es un efecto que influye en cómo las personas perciben y tratan a aquellos que son vistos como parte del grupo interno versus aquellos que son vistos como parte del grupo externo. A nivel individual, la otredad juega un papel en la formación de prejuicios contra personas y grupos. A mayor escala, también puede desempeñar un papel en la deshumanización de grupos enteros de personas que luego pueden explotarse para impulsar cambios en instituciones, gobiernos y sociedades. Puede conducir a la persecución de grupos marginados, la negación de derechos basados en identidades grupales o incluso actos de violencia contra otros. de What Is Othering?
- echo chamber en el original, cámara de eco en español. La información puede provenir de muchas fuentes y perspectivas diferentes. Pero cuando solo escuchas las mismas perspectivas y opiniones una y otra vez, puedes estar lo que se llama cámara de eco. Digital Media Literacy: What is an Echo Chamber?En los medios de comunicación de masas, una cámara de eco (en inglés echo chamber) es la descripción metafórica de una situación en la que la información, ideas o creencias son amplificadas por transmisión y repetición en un sistema «cerrado» donde las visiones diferentes o competidoras son censuradas o están prohibidas o minoritariamente representadas. El término se refiere por analogía a la cámara de eco acústica donde los sonidos reverberan. Wikipedia
Tratamiento del hipotiroidismo subclínico
¡llegó el BMJ y mandó a parar!
¡ojo! Los resultados de esta revisión pueden cambiar la práctica médica
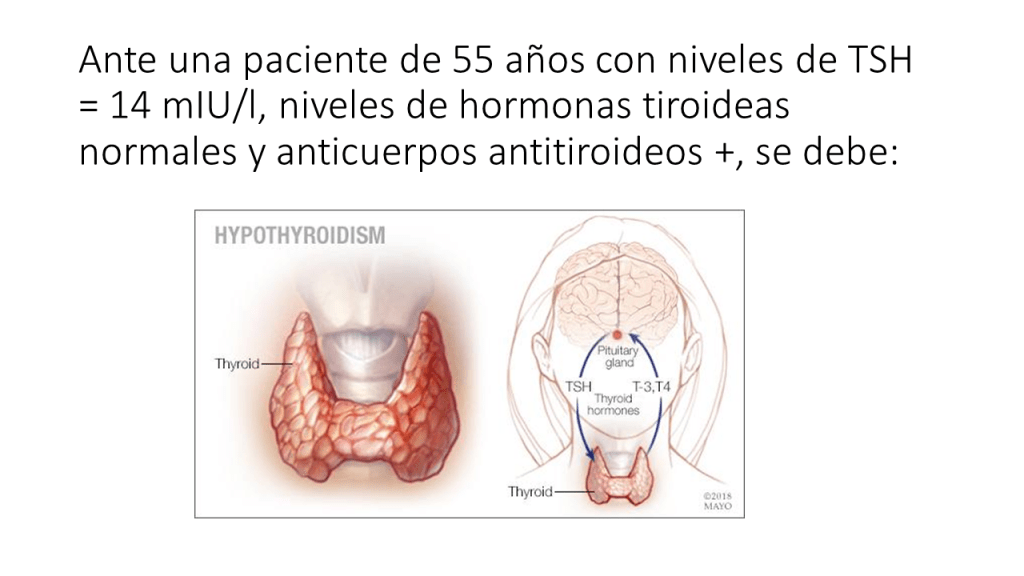
Ante una paciente de 55 años con niveles de TSH= 14 mIU/l , niveles de hormonas tiroideas normales y anticuerpos antitiroideos +, se debe:
— Rafael Bravo (@rafabravo) May 15, 2019

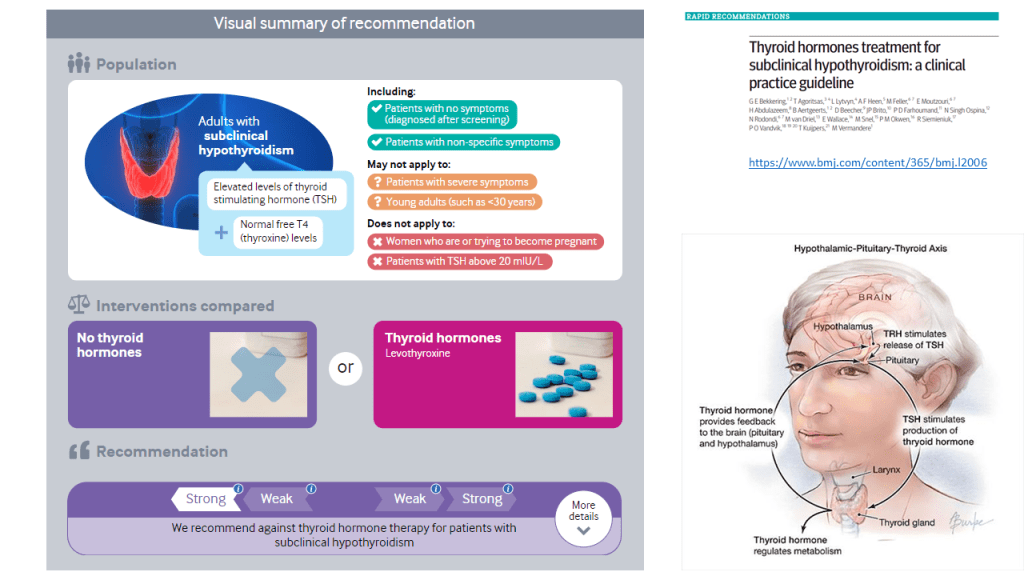
La práctica médica actual recomienda tratar a adultos con hormonas tiroideas cuando los niveles de hormona estimulante de la tiroides (TSH) son superiores a 10 mUI /L, el nivel de hormonas tiroideas es normal (el conocido hipotiroidismo subclínico o HSC) y los anticuerpos antitiroideos son positivos. Sin embargo, una guía de practica clínica reciente recomienda NO hacerlo salvo contadas excepciones (embarazadas o deseo de embarazo, jóvenes por debajo de 30 años, síntomas importantes y niveles de TSH > 20mIU/L).
Esta guía se ha publicado dentro de la sección de panel de práctica- recomendaciones rápidas de la revista BMJ.
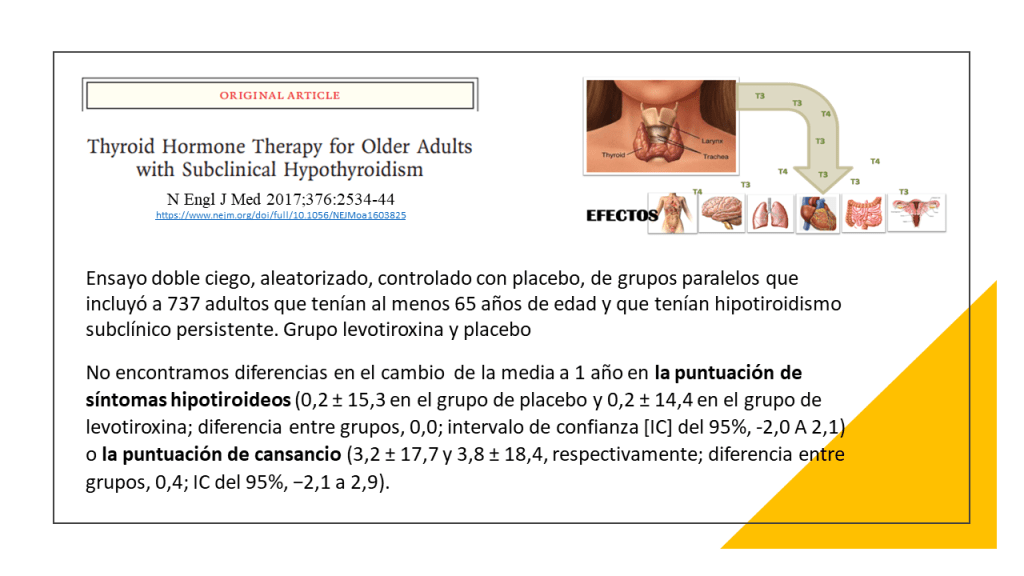
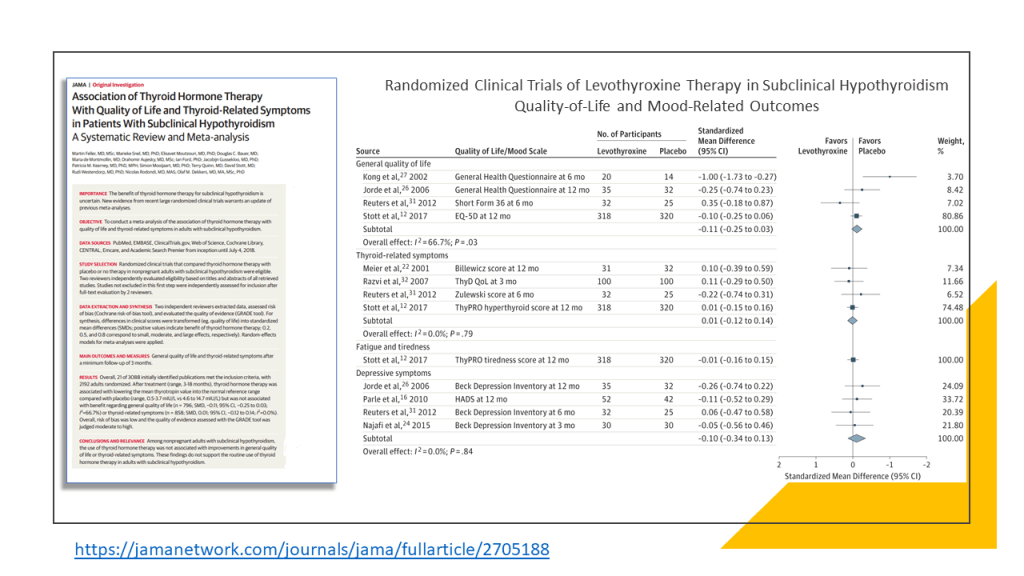
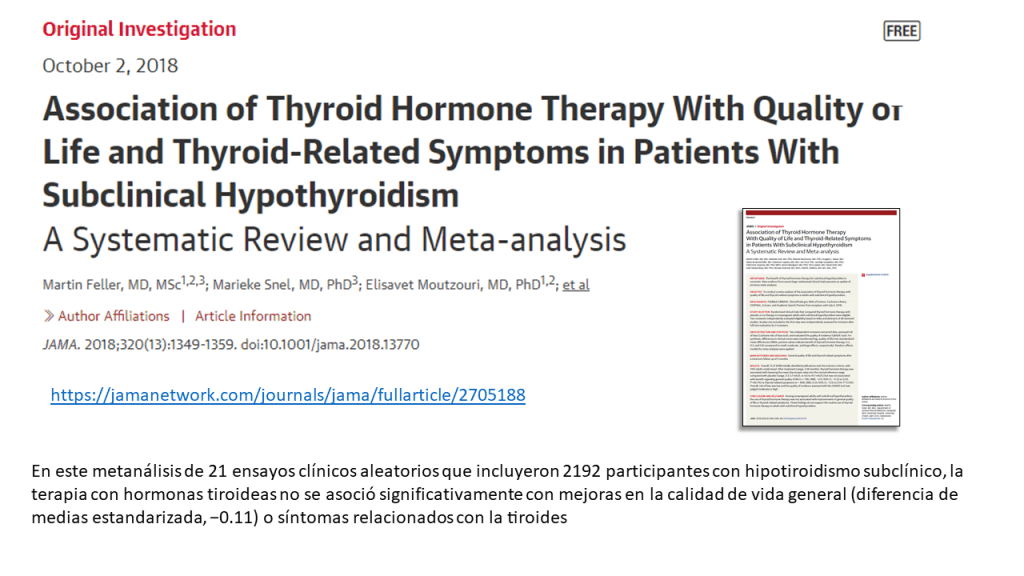
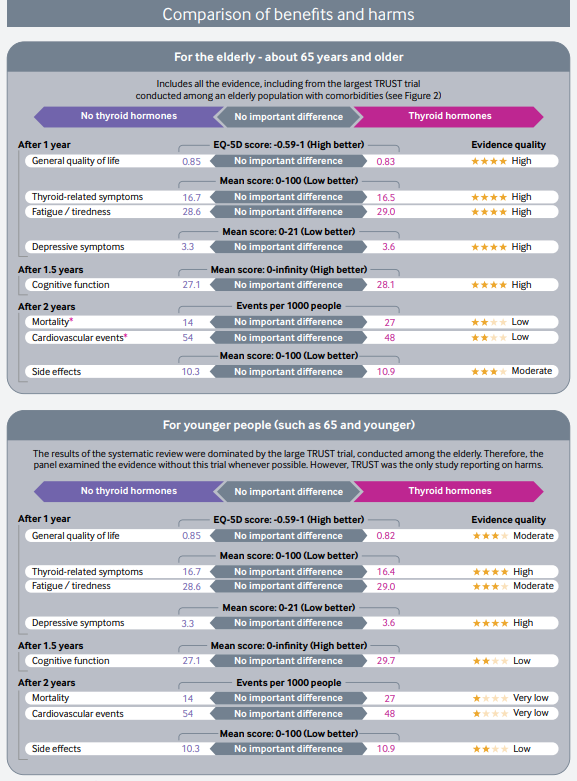
Las recomendaciones de esta nueva guía rápida se basan en una revisión sistemática, publicada previamente en JAMA, en la que se incluyeron en total 21 ensayos clínicos con 2192 participantes. Esta revisión incluía los resultados de un ensayo publicado en el 2017. Se vio que los adultos con HSC, el tratamiento con hormonas tiroideas no muestra beneficios consistentes y clínicamente relevantes, en síntomas relacionados con el déficit de función tiroidea, incluidos síntomas depresivos, fatiga e índice de masa corporal (evidencia de calidad moderada a alta), tampoco parece estar relacionado de manera significativa con la mejora de los ítem que definen la calidad de vida. Las hormonas tiroideas tendrían poco o ningún efecto sobre los eventos cardiovasculares o la mortalidad (evidencia de baja calidad)
Estos resultados y algunos más se muestran en una clara y útil infografía multicapa que permite de forma rápida ver los resultados con los beneficios y daños relativos y absolutos del tratamiento con hormonas tiroideas frente a no tratar, así como un resumen visual de la recomendaciones de esta revisión.
Los datos también están disponibles, mediante una app, con una ampliación del resumen, herramientas para ayudar a la toma de decisiones compartidas y adaptación de la guía al entorno local (aunque a mí no me ha funcionado).
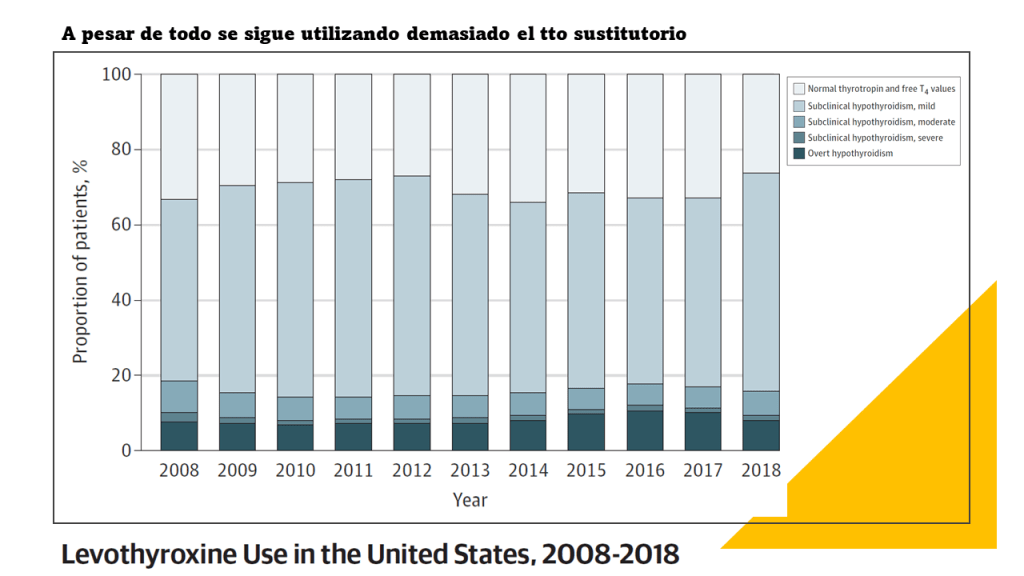
Las conclusiones no puede ser más clara y a la vez estar más en desacuerdo con lo que hacemos en nuestras consultas.
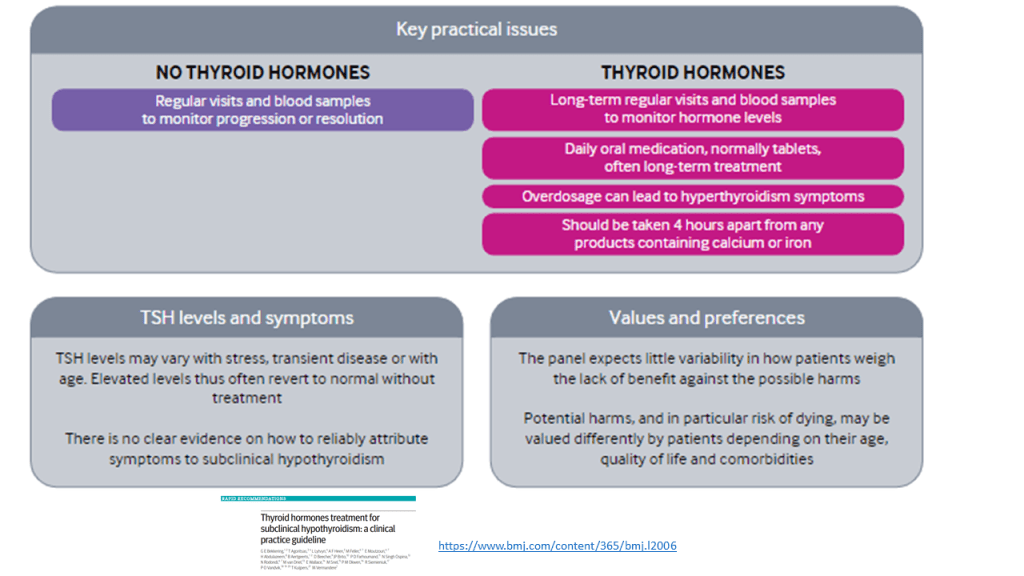
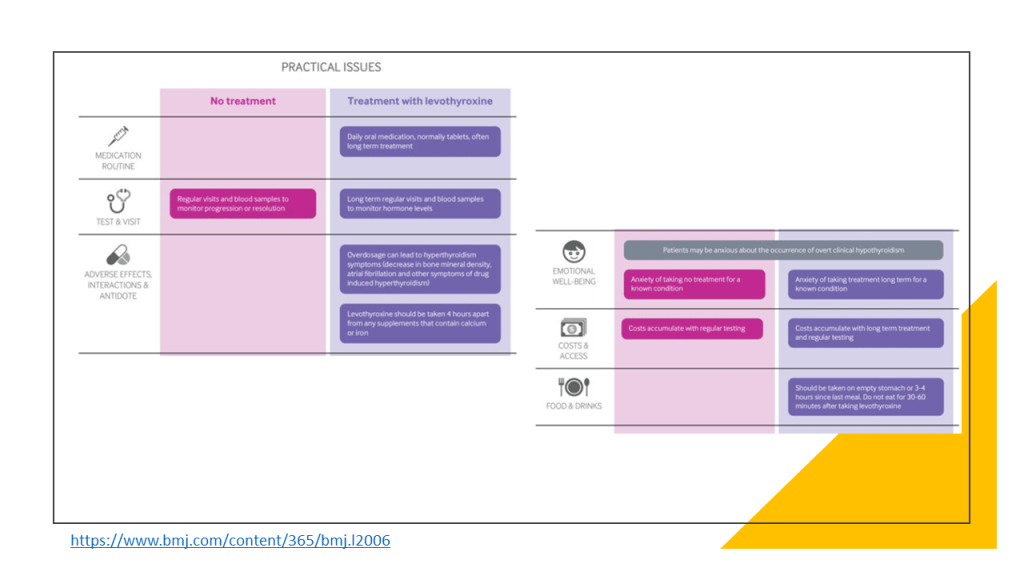
Según esta revisión casi todos los adultos con HSC no se beneficiarían del tratamiento con hormonas tiroideas con una recomendación fuerte (GRADE). Ademas de la calidad dela evidencia, otros factores que favorecen la clasificación de recomendación fuerte son: la «carga» de la toma diaria de por vida de la hormona tiroidea y la incertidumbre sobre los daños potenciales. Frente a estos inconvenientes, el no tratamiento puede conllevar la obligación de una monitorización de la progresión o resolución de la disfunción tiroidea en estos pacientes con controles más frecuentes.
Una advertencia de las excepciones que marca el propio artículo:
Esta recomendación podría no aplicarse a: Pacientes que ya toman hormonas tiroideas. Las pruebas presentadas aquí observaron el efecto de comenzar la medicación e informaron solo de manera indirecta de detenerla.
Falsas pandemias. Sobre el caso de los suplementos de vitamina D y la industria del metanálisis
Por Gonzalo Casino. Traducido de Falses pandèmies en El diari de la sanitat
Murieron los dinosaurios de osteomalacia, un fatal debilitamiento de los huesos causado por falta de vitamina D? La gigantesca nube de polvo creada por el impacto de un asteroide en la Tierra hace 65 millones pudo haber impedido la llegada de la radiación solar responsable de la síntesis de vitamina D en la piel, provocando la extinción de los dinosaurios y muchas otras especies animales. Esta especulación tiene entre sus adeptos a Michael Holick , el eminente endocrinólogo estadounidense que con más fervor, influencia y conflictos de intereses ha defendido el uso de suplementos de vitamina D para prevenir las fracturas, según una investigación periodística de Liz Szabo publicada en 2018 por el New York Times.
La investigación refleja que la venta de estos suplementos se ha multiplicado por nueve en una década, convirtiéndose en un negocio mil millonario: 936 millones de dólares de ventas en 2017, sólo en Estados Unidos, a los que hay que añadir otros 365 millones para los análisis de niveles de esta vitamina. Buena parte de este negocio se sustenta en un supuesto déficit de vitamina D en la población general y, en consecuencia, en la necesidad de tomar suplementos para reducir el riesgo de fracturas. Pero la creencia de que los suplementos de vitamina D pueden prevenir las fracturas ha resultado ser falsa, como demuestran las mejores y más recientes revisiones sistemáticas con metaanálisis , y confirma una evaluación de Nutrimedia. El grado de certeza de los resultados actuales es alto, lo que implica que es muy improbable que nuevos estudios vayan a cambiar esta consideración. Así pues, el efecto beneficioso de los suplementos ha sido mitificado y el supuesto problema de salud pública que pretenden solucionar es una falsa pandemia.
Como ocurre en todos los problemas de salud definidos por un umbral numérico (por ejemplo, la hipertensión o la diabetes) que separa los valores normales de los patológicos, el déficit de vitamina D es arbitrario. Cuanto más exigente se sea con este umbral, más enfermedad habrá. El umbral de normalidad para los niveles de vitamina D fue fijado por la Sociedad Americana de Endocrinología, a instancias de Holick, de forma demasiado estricta, en 30 ng / ml. Con semejante umbral, no es de extrañar que más del 80% de la población necesitara suplementos para paliar este déficit. Sin embargo, una institución más rigurosa, como la Academia Nacional de Medicina de EE.UU., fija ahora este umbral en 20 ng / ml, lo que implica que el 97,5% de la población tiene niveles normales y no precisa suplementos.
El caso de la falsa pandemia de insuficiencia de vitamina D y las falsas soluciones (en 2010, el Holick escribió un libro titulado precisamente The vitamin D solution) es un ejemplo más de mala ciencia, con deficientes metanálisis por medio. Como se explica en un esclarecedor editorial de la revista Atención Primaria (Vitamina D: el vestido nuevo el Rey Sol), El primer autor es el médico de familia Alberto López, el rancio consenso de expertos ha dado paso a una «industria del metanálisis» encargada de producir resultados a medida. La mala ciencia, en este caso, reside en reanalizar subgrupos y extrapolar a la población general los resultados de ancianos institucionalizados. Y su pernicioso efecto ha sido la creación de una moda y un mito que no será fácil desmontar. De hecho, muchas organizaciones recomiendan aún suplementos de vitamina D en la población general, a pesar de las evidencias científicas en contra y del creciente número de casos de intoxicación por esta vitamina. Las sospechas de conflictos de intereses con la industria farmacéutica, la alimentaria y la del bronceado, como apuntan los editorialistas, son inevitables.
Seguimos con la vitamina D
La editorial de la revista American Family Physicians que tradujimos en la anterior entrada ha tenido un éxito sin precedentes en este blog (más de ocho mil entradas en dos días) lo que denota un interés importante sobre el tema, y es que la vitamina D y la “epidemia” de su deficiencia, es como un compendio de las virtudes y sobre todo defectos de la medicina actual.
El articulo al que hace referencia la editorial, se publica en el mismo número de la revista y es muy esclarecedor. Sus autores son médicos de familia, uno de ellos ostenta cargos importantes, ya que además de profesor de universidad ha sido miembro, vicepresidente y presidente de la USPSTF (Grupo de Trabajo de Servicios Preventivos de los EE. UU.) durante 10 años y coautor de las recomendaciones de este organismo sobre la vitamina D.
El artículo no lo vamos a traducir en su integridad, pero si haremos un resumen. Lo primero es hacer notar su título: Cribado y tratamiento con vitamina D en adultos que viven en la comunidad: preguntas y respuestas frecuentes. Entre estas preguntas y respuestas, encontramos:
¿Como se define la hipovitaminosis o deficiencia de Vitamina D? Curiosamente la definición es uno de los principales problemas que se afronta en este contrvetido tema, y es que según algunos autores los niveles de corte actuales, por debajo de los cuales se define la deficiencia, provienen de una mala interpretación y aplicación de los valores referencia.
Esta tesis explicaría la sorpresa de muchos clínicos en los últimos años, con la pandemia de diagnósticos en personas, por otro lado sanas tras la realización de un análisis en el que “por fin” o “por desgracia” se incluía la medición de 25 (OH) D3. En el artículo que nos ocupa se apuntan a este criterio y la explican gráficamente.
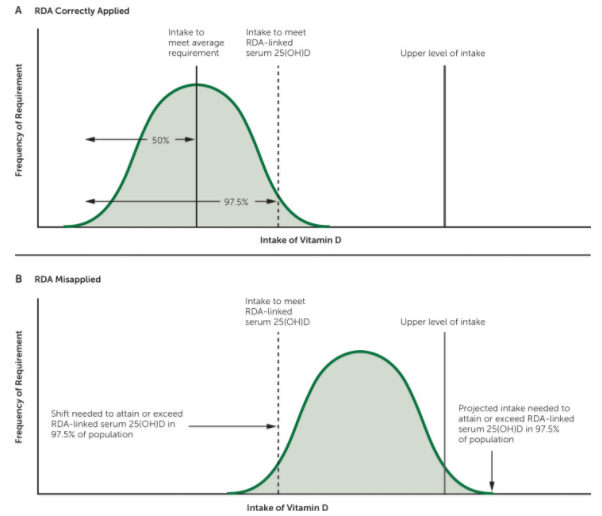
25(OH)D = 25-hydroxyvitamina D, RDA = consumo diario recomendada
Una reciente revisión publicada en la revista AMF-actualización en medicina de familia, explica que la elección de los niveles de referencia a partir de los cuales se considera que hay un déficit o una insuficiencia de vitamina D se elaboraron con el objetivo inicilal de establecer la ingesta diaria mínima recomendable de esta vitamina en la población. Una estrategia, por tanto, alejada del modelo individual y más cercana al modelo poblacional.
En cualquier caso, convendría recordar esta sentencia del artículo: La National Academy of Medicine (anteriormente Institute of Medicine) considera un nivel sérico de 25-hidroxivitamina D (25-OH-D) de 12 a 20 ng por ml (30 a 50 nmol por L) como rango normal para una exposición adecuada a vitamina D para mantener la salud ósea. Las personas con niveles inferiores a 12 ng por ml suelen ser deficientes, y el 97,5% de las personas con un nivel sérico superior a 20 ng por ml tienen un consumo adecuado de vitamina D.
¿La suplementación de rutina con vitamina D en la población adulta da como resultado una mejor salud?
Los ensayos clínicos no han demostrado beneficios para la salud de los suplementos de vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
¿Identificar mediante cribado de personas asintomáticas la deficiencia de vitamina D y dar suplementos de esta vitamina a aquellos identificados como deficiente en vitamina D, mejora la Salud?
Siguiendo a la USPSTF se determinan que no hay pruebas suficientes para recomendar la detección de la deficiencia de vitamina D en la población general. No se ha demostrado que el tratamiento de personas asintomáticas con deficiencia identificada mejore la salud
¿Hay síntomas específicos o enfermedades no esqueléticos en los que medir la vitamina D y tratar el déficit mejoren la salud?
Tras repasar la evidencia en enfermedades como asma, enfermedad pulmonar obstructiva crónica, depresión, diabetes mellitus, fatiga crónica, insuficiencia cardiaca, hipertensión menopausia, dolor musculoesquelético inespecífico, artrosis o enfermedad de vías respiratorias altas, no se ha encontrado evidencias de que mejore ninguna de estas afecciones