Categoría: industria farmacéutica
Cerdos glotones
Hace 22 años la revista BMJ en su portada mostraba una caricatura sobre el tejemaneje entre médicos y compañías farmacéuticas. Mostraba a los médicos como cerdos glotones, a los representantes de la industria como serpientes y a los pacientes, como un pobre roedor que atónito, contemplaba el espectáculo. Desde entonces han sido muchos los artículos, libros, documentales, no siembre desde el lado de la medicina, que han puesto de manifiesto esta peligrosa trama, sin que nada parezca haber cambiado.
En muchas partes una importante, sino la principal, fuente de información para los prescriptores es la industria farmacéutica, que promociona los nuevos tratamientos a los médicos a través de visitas a las consultas, muestras gratuitas y apadrinado, incluso organizando, congresos, conferencias y eventos de formación continuada. La docencia institucional o de organizaciones científicas no financiadas, mal dirigida, sin objetivos definidos y oferta sesgada y burocrática, es un pobre rival ante la potencia de una formación que incluye técnicas de sofisticadas, y sobre todo un objetivo bien claro. Si a esto unimos otras acciones de marketing directo, tales como regalos, comidas y viajes gratuitos; o como organizar ágapes en los centros de los prescriptores muy frecuentes en EEUU y menos en otros países. En estas reuniones los representantes de medicamentos comentan información farmacéutica con los médicos y el personal.
A pesar de lo que digan sus cándidos defensores se ha visto que todas estas estrategias se asocian a un aumento de la prescripciones de medicamentos así como a una adopción más rápida de los nuevos tratamientos.
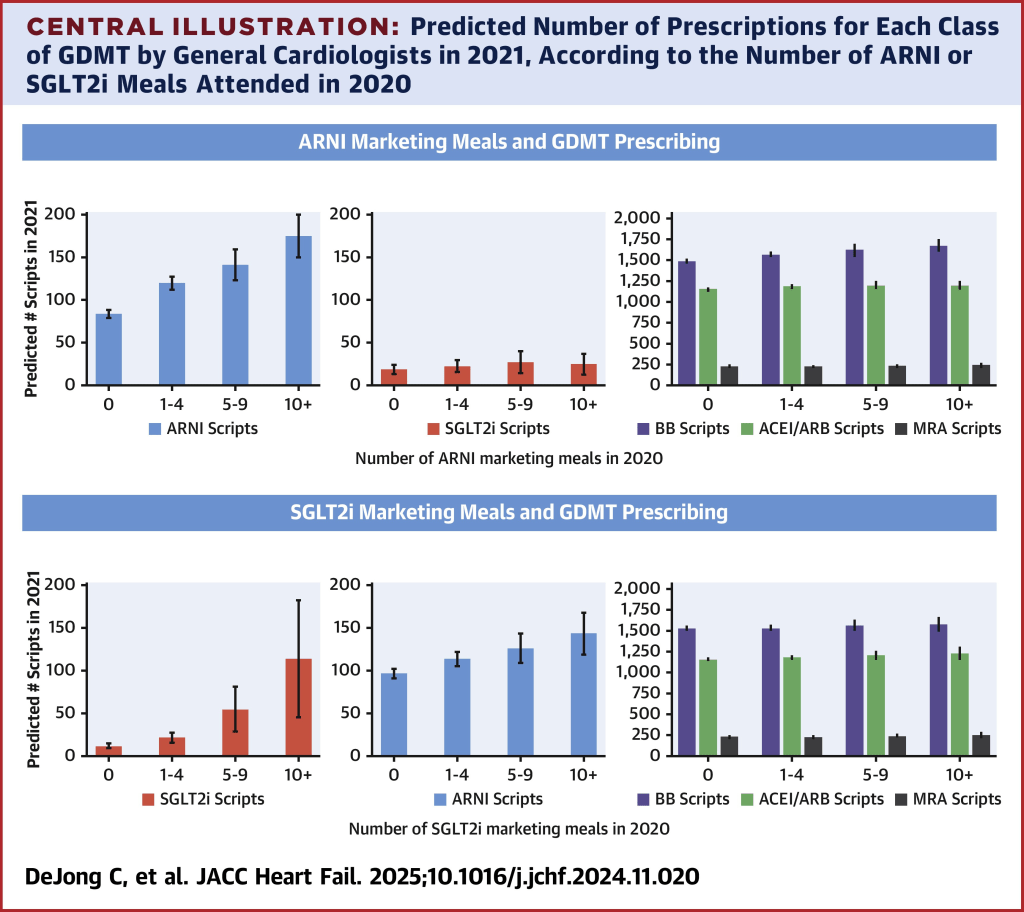
La revista Journals of the American College of Cardiology: Heart Failure (si hay una revista solo para Insuficiencia cardiaca) publica un articulo con le titulo de: Marketing directo al médico y aceptación del tratamiento médico óptimo para la insuficiencia cardiaca con fracción de eyección reducida, donde se investiga la asociación entre las comidas que invita la industria farmacéuticas, dentro de su estrategias de marketing y los niveles de prescripción de los medicamentos recomendados por las guías de práctica clínica sobre insuficiencia cardíaca (IC) con fracción de eyección reducida *.
En una aproximación original, los autores se preguntan si la promoción de unos medicamentos afecta o no, el uso de otros tratamientos efectivos para la misma enfermedad. En teoría, si se informa bien sobre todas las opciones de tratamiento que recomiendan las guías de practica clínica, debería aumentar la prescripción de todos los medicamentos recomendados. Por el contrario, la nueva comercialización y consiguiente promoción, puede hacer que se dé prioridad a una clase de fármaco en detrimento de otras clases que no se promocionan.
Con tres base de datos medicas administrativas (sí, allí tiene bases de datos que permiten este tipos de estudio) se cruzaron tres bases de datos: de prescripción, pagos de la industria y características de los prescriptores, para obtener el número total de recetas dispensadas para cualquiera de los grupos de fármacos recomendados por la guías sobre IC*. La variable principal del estudio fue el recuento total de recetas en el año posterior a la exposición del profesional a las comidas de marketing directo.
El estudio mostró que en los cardiólogos generales, la exposición a las comidas de promoción de los ARNI en 2020 se asoció con un mayor volumen de prescripción del fármaco en 2021 que variaba según el numero de comidas (1-4 comidas de ARNI: Riesgo Relativo (RR): 1,43 [IC 95%: 1,34-1,53]; 5-9 comidas: RR:1,69 [IC 95%: 1,48-1,93]; 10+ comidas RR: 2,09 [IC 95%: 1,80-2,43]) Se observó una asociación similar para SGLT2i (1-4 comidas SGLT2i: RR: 1,78 [IC 95%: 1,38-2,28] de prescripción de SGLT2i; 5-9 comidas RR: 4,57 [IC 95%: 2,82-7,38]; y 10+ comidas RR: 9,46 [IC 95%: 5,21-17,16]). Se observaron asociaciones similares entre las comidas de 2019 y la prescripción de 2020. La asociación entre la comercialización de ARNI o SGLT2i y las tasas de prescripción de otros faramcos recomendados por las guías no fue consistente,
La exposición a las comidas comercializadas se asoció a una mayor prescripción del medicamento comercializado en el año siguiente. Direct-to-Physician Marketing and Uptake of Optimal Medical Therapy for Heart Failure With Reduced Ejection Fraction.
Como se concluye en el estudio: La influencia de la comercialización y promoción de medicamentos por parte de la industria farmacéutica influye en la prescripción de cardiólogos que atienden a beneficiarios de Medicare en Estados Unidos. Esta afirmación se basa en:
- Un alto porcentaje de cardiólogos recibió pagos por la comercialización de medicamentos ARNI y SGLT2i.
- La mayoría de estos pagos fueron en forma de comidas de bajo valor (menos de $20).
- Se observó una fuerte asociación entre la asistencia a comidas promocionales y el aumento en la prescripción de los medicamentos comercializados.
- La comercialización de un tipo de medicamento a veces predecía la prescripción de otro, aunque no de manera consistente.
- La promoción no se asoció con un aumento en la prescripción de medicamentos genéricos como ARM.
- Los resultados concuerdan con otros estudios que muestran una relación entre la comercialización y las prácticas de prescripción, incluso con incentivos de bajo valor como comidas baratas.
* En pacientes con insuficiencia cardíaca con fracción de eyección reducida (IC-FEr), las guías de práctica clínica incluyen los siguientes fármacos: Inhibidor de la enzima de conversión de la angiotensina (IECA), Antagonistas de los receptores de la angiotensina (ARA), Inhibidor de la neprilisina de los receptores de la angiotensina (ARNI), Betabloqueantes, Antagonistas de los receptores de mineralocorticoides; y Inhibidores del cotransportador 2 de sodio-glucosa (SGLT2). .
Demasiada sensibilización
Las campañas de diseases awareness o de sensibilización, o concienciación sobre una enfermedad, que han proliferado en los últimos años. Con el noble objetivo de influir en el conocimiento público, ocultan en muchas ocasiones propósitos no tan generosos, relacionados con intereses espurios, más que con objetivos de salud. Que una enfermedad sea conocida cuando no lo es, que se promueva el uso de una determinada intervención sanitaria con resultados probados o que se aborde un uso eficiente de los recursos, es claramente positivo. De ello se benefician pacientes, profesionales, políticos y por supuesto, la industria que proporciona el tratamiento y/o dispositivos necesarios para que ese problema se diagnostique o cure.
Estas campañas sobre el papel están diseñadas para lanzar importantes mensajes sanitarios a individuos y poblaciones a través de medios verbales, escritos y visuales que puedan ser comprendidos por todos, promueven, por tanto, la salud individual y pública. “Meses o días de…” , lazos de diversos colores, difusión en redes sociales o por “influencers” e incluso ridículas pelotitas amarillas, simulando moléculas de colesterol, callejeando por nuestras ciudades, son la traducción del marketing a este objetivo de concienciación.
Muchas de estas acciones están reconocidas y promovidas por instituciones gubernamentales, de salud pública y sociedades científicas. También muchas veces, con el respaldo económico de entidades y empresas privadas, en una especie de colusión de intereses nada transparente y mucho menos inocente. Una carta científica que se publica en JAMA evalúa el contenido y la financiación de los sitios web de campañas de concienciación sobre enfermedades realizadas o reconocidas oficialmente por la Organización Mundial de la Salud (OMS), Colaboración Cochrane y el Gobierno de EE. UU. Se evaluaron las afirmaciones sobre beneficios y perjuicios de pruebas diagnósticas y tratamientos, al igual que la información relacionada con los conceptos de sobrediagnóstico y sobretratamiento. También se evaluó la presencia de patrocinios comerciales, enlaces a sitios comerciales, logotipos de empresas o referencias al apoyo de empresas/socios.
De un total de 107 campañas, el 63% menciona los beneficios de las pruebas; se produjo en el 81% de los sitios web, mientras que la mención de los perjuicios de las pruebas se produjo en el 6% de los sitios web. Pocos sitios web cuantificaron los beneficios o los daños. En las tres cuartas partes de las campañas se encontraron indicios de participación comercial, pero sólo en el 37% aparecía claramente. En resumen, se podría decir que los sitios web de las campañas de concienciación sobre enfermedades a menudo fomentan las pruebas y los tratamientos en lugar de limitarse a describirlos, destacan más los beneficios que los perjuicios y rara vez señalaban problemas potenciales como el sobrediagnóstico o el sobretratamiento. En una alta proporción tienen patrocinio comercial, pero rara vez la relación aparece de forma explícita y clara.
Mientras que la promoción y publicidad de medicamentos está muy regulada, este tipo de campañas no lo está, se convierten así, en una buena alternativa para promocionar, de manera subrepticia e indirecta, tratamientos y dispositivos. Convierten campañas que pretenden informar al público para mejorar la toma de decisiones de los consumidores, en un instrumento importante del marketing comercial.
Referencia: Johansson M, Albarqouni L, O’Keeffe M, Jørgensen KJ, Woloshin S. Website Content and Funding of Officially Recognized Disease Awareness Campaigns. JAMA. 2024 ;332(7):589-592. doi: 10.1001/jama.2024.12267
Los cambios recientes en las directrices internacionales sobre el asma podrían estar influidos por conflictos de intereses de la industria farmacéutica
Editorial traducido de American Family Physicians Am Fam Physician. 2023;107(4):342-343 por Steven R.Brown
Como se destaca en el número de este mes de American Family Physician, las recomendaciones para el tratamiento del asma han cambiado recientemente. Las directrices de la Iniciativa Global para el Asma (GINA, por sus siglas en inglés) recomiendan ahora la combinación de un corticosteroide inhalado (CSI) y formoterol como el tratamiento preferido a demanda para el asma en adultos y adolescentes mayores de 12 años. El Programa Nacional de Educación y Prevención del Asma (National Asthma Education and Prevention Program, NAEPP) adopta un enfoque diferente y sugiere una estrategia combinada de rescate a demanda en pacientes con síntomas adicionales. Este enfoque de tratamiento se denomina terapia única de mantenimiento y alivio (SMART, por sus siglas en inglés). Estas recomendaciones y los ensayos controlados aleatorizados (ECA) de SMART estuvieron muy influidos por la industria farmacéutica.
Los doctores Raymond, Peterson y Coulter afirman que «la mayoría de los ECA que evaluaron el SMART utilizaron budesonida/formoterol (Symbicort) «. La budesonida/formoterol es comercializada por Astra-Zeneca bajo la marca Symbicort en Estados Unidos. AstraZeneca informó de más de 2.500 millones de dólares en ventas de Symbicort en todo el mundo en 2021.
La junta directiva de GINA y los miembros del comité científico tienen importantes conflictos de intereses financieros. Doce de los 17 miembros, incluidos ambos presidentes, han recibido honorarios personales de AstraZeneca. La guía de la NAEPP tiene menos miembros con conflictos de intereses similares, y los miembros con conflictos de intereses se recusan de las discusiones sobre temas relacionados. Esta diferencia se alinea con la forma en que SMART se presenta en las guías, en GINA recomendando SMART como la opción preferida, mientras que la NAEPP recomienda incluir SMART como el enfoque preferido para un subconjunto más pequeño de pacientes.
La base de investigación utilizada para crear estas directrices está sustancialmente influenciada por la industria. Una revisión Cochrane de 2021 evaluó un único inhalador combinado (agonista beta2 de acción rápida más un cortiocide inahalado) utilizado como tratamiento de rescate en personas con asma leve. La revisión encontró seis estudios y utilizó cinco para el metaanálisis. Cuatro de los estudios fueron financiados por AstraZeneca, y algunos autores de los estudios eran empleados de AstraZeneca. Otros autores recibieron pagos personales de AstraZeneca.
Una revisión sistemática de 2018 de SMART para el asma persistente encontró 16 ECA, y 15 de ellos evaluaron SMART como terapia combinada con budesonida y formoterol en un inhalador de polvo seco Catorce de los 15 estudios fueron financiados por AstraZeneca, tenían un empleado de AstraZeneca como coautor, o tenían autores que recibieron honorarios u honorarios de Astra-Zeneca.12-27 Muchos de los estudios tienen un riesgo de sesgo alto o poco claro, especialmente en el cegamiento de los participantes y la evaluación de los resultados y en la notificación selectiva.
Los conflictos de intereses pueden influir en las decisiones sanitarias. La influencia de la industria puede dar lugar a recomendaciones más favorables en las guías. La mayoría de los promotores de guías siguen permitiendo conflictos de intereses y muchas no siguen las recomendaciones sobre conflictos de intereses de la Academia Nacional de Medicina (antes Instituto de Medicina) para la creación de guías. La Academia Nacional de Medicina recomienda que los miembros del grupo de desarrollo de guías no tengan conflictos de intereses siempre que sea posible, que los miembros con conflictos de intereses no representen más de una minoría del grupo de desarrollo de guías y que el presidente o los copresidentes no tengan conflictos de intereses. La GINA no sigue estas recomendaciones.
La industria puede influir en el diseño, los resultados y las conclusiones de los ensayos. Los estudios patrocinados por la industria tienen resultados y conclusiones más favorables que los patrocinados por otras fuentes, y los vínculos financieros entre los investigadores principales y la industria se asocian a resultados positivos de los ensayos. La financiación de la industria puede dar lugar a un giro excesivamente positivo a la hora de comunicar los resultados, a que los médicos elijan comparadores inferiores y a que los programas de investigación estén impulsados comercialmente. La investigación financiada por organizaciones gubernamentales puede dar lugar a resultados menos sesgados. Sin embargo, la industria farmacéutica participa en una gran proporción de publicaciones en revistas de alto impacto.
La elección de la medicación de rescate en pacientes con asma afecta a los resultados sanitarios y a los costes de la asistencia sanitaria. Nuestros colegas y pacientes deberían poder tomar esta decisión con directrices y ECA que no estén indebidamente influidos por la industria.
Breve historia de un tratamiento para el dolor de espalda
Patrick Radden Keefe cuenta en su, recomendable, libro El Imperio del Dolor que el laboratorio Roche estaba a la búsqueda de un tranquilizante menor que ampliara el mercado de psicotrópicos, tan en boga en ese momento, a trastornos menores y por tanto con un publico mucho más amplio. En esa búsqueda se toparon con un buen problema, afortunado, pero problema al fin, descubrieron casi consecutivamente dos medicamentos que cumplirían con creces las expectativas puestas en ellos. Leo H. Sternbach que así se llamaba el químico de Hoffman-La Roche responsable de estos descubrimientos sintetizo primero el clordiazepoxidos (Librium) y poco después el famoso diazepam o Valium. El problema es que si se comercializaba el Valium podría acabar rápidamente con la creciente pujanza del Librium en una especie de auto-competencia. La solución consistió en hacer creer a médicos y pacientes que eran dos fármacos diferentes, aunque en realidad no lo eran. Gracias a la agencia de publicidad McsAdams lo lograron, al menos durante los primeros años de la comercialización de ambos fármacos. El truco consistió en resaltar algunas de sus propiedades farmacológicas y enfocarlo a enfermedades y problemas distintos. En el Valium se resaltó por ejemplo su capacidad de “relajante muscular” -común a esas dos benzodiazepinas y a todas la que vinieron después-, de tal forma que se podía vender para dolencias musculares y lesiones deportivas donde el dolor tenía un fuerte componente relacionado con la denominada “contractura o espasmo muscular”.
El Valium siguió su carrera meteórica con una gran variedad de indicaciones, pero la utilidad como relajante muscular quedo ahí hasta el punto de que otro derivado benzodiacepínico el Tetrazepam se comercializo astutamente con el nombre de Myolastan® (El prefijo «Mio-» indica «músculo» procede etimológicamente del griego «myós» con el mismo significado) . De la historia del myolastan y la lumbalgia hablamos brevemente en otro post, solo recordar que en países como España triunfo y mucho, hasta su retirada en 2013, en el amplio campo de las contracturas dolorosas que engloban a todo dolor espinal de origen degenerativo o estático (cervicalgia, dorsalgia, lumbalgia) donde la contractura puede ser causa o efecto. También figuraban en las indicaciones de su ficha técnica su indicación para afecciones traumatológicas. Se hizo especialmente famoso en las lumbalgias hasta el punto que el personal acudía a las farmacias a solicitar, no un analgésico, sino el Myolastam, ineludible acompañante entonces, en todos los servicios de urgencia y consultorios, del diagnóstico de lumbalgia.
Lo sorprendente del caso es que si uno consultaba MEDLINE e introducía los términos de búsqueda : «Benzodiazepines»[Mesh]) AND «Low Back Pain»[Mesh] y aplicaba el filtro de Randomized Controlled Trial no encontraba ningún resultado. Simplemente, no había ningún ensayo clínico que justificara el uso que se hacia de un medicamento que según la AEMPS tenía un consumo elevado en España, y en muchos casos prolongado.
En los últimos cinco años se han publicado un ensayo clínico donde se comparaba naproxeno+diazepam versus naproxeno+placebo y dos revisiones que contempla el tratamiento de la lumbalgia inespecífica con relajantes musculares, entre ellos ,pero con escasa representación, las benzodiacepinas. También se ha recuperado un pequeño ensayo de 2010 en el que se evalúa la utilidad de estos fármacos en el prolapso lumbar discal con lumbociática.
En un próximo post nos haremos eco de ellos, sobre todo de la última revisión sistemática publicada en el BMJ.
Las causas (1)
 Esta entrada surge a raíz del tuit de @quequesierra donde se preguntaba por una explicación clínica a este incremento en el uso de Vitamina D y análogos y en el que ha tenido la deferencia de incluirme.
Esta entrada surge a raíz del tuit de @quequesierra donde se preguntaba por una explicación clínica a este incremento en el uso de Vitamina D y análogos y en el que ha tenido la deferencia de incluirme.
Si se siguen los retuits y contestaciones a este tuit original, se ve enseguida que la sobreutilización de la vitamina D, es un problema sentido como tal y común en todo el sistema sanitario, sobre todo, por los médicos de familia y farmacéuticos de AP. El problema es que cada cual lo intenta solucionar por su cuenta. No solo no hay comunicación entre autonomías, sino que desconocemos lo que se hace en el área sanitaria u hospital cercano.
En cierto modo Twitter hace de ese “cemento de unión” del que el Ministerio de Sanidad desertó hace tiempo. Por ejemplo se echa muchísimo de menos la información institucional que proporcionaba la “Información Terapéutica de la Seguridad Social”, luego del Sistema Nacional de Salud y que se dejó de publicar en 2011.
En mi opinión, las causas del desaforado aumento de prescripción y uso de vitaminas D, ordenadas por importancia cuantitativa, son las siguientes:
- La accesibilidad para determinar indiscriminadamente el nivel de vitamina D.
- Definición errónea de los limites de normalidad, insuficiencia y deficiencia.
- Efecto colateral de la exagerada promoción (mongering diseases) de la osteoporosis
- Promoción exagerada y creación de estado de opinión por expertos y gurús de la importancia y supuestos problemas relacionados con el decifit de vitamina D.
- Minusvaloración de los efectos tóxicos y efectos adversos.
- Pensamiento mágico novecentista sobre la importancia para la salud humana de las vitaminas.
- Promoción del tratamiento específico por la industria farmacéutica.
- Indication creep: cuando una intervención que beneficia a pacientes con una condición de salud específica se extiende, bien a una población de pacientes más amplia o bien a un problema de salud diferente.
- Promoción por la industria alimentaria, dentro de la generación o enganche a la moda de comida natural o «alimentos medicina».
- Imitación terapéutica de sistemas sanitarios de países, el principal USA y entre médicos (los llamados especialistas vs atención primaria)
- Aplicación acrítica de estudios y protocolos elaborados sin reflexionar sobre la evidencia que los soporta y/o elaborados con intereses distintos a lo que no sea la salud del paciente.
- Desconocimiento de las dosis adecuadas de suplementación,
Falsas pandemias. Sobre el caso de los suplementos de vitamina D y la industria del metanálisis
Por Gonzalo Casino. Traducido de Falses pandèmies en El diari de la sanitat
Murieron los dinosaurios de osteomalacia, un fatal debilitamiento de los huesos causado por falta de vitamina D? La gigantesca nube de polvo creada por el impacto de un asteroide en la Tierra hace 65 millones pudo haber impedido la llegada de la radiación solar responsable de la síntesis de vitamina D en la piel, provocando la extinción de los dinosaurios y muchas otras especies animales. Esta especulación tiene entre sus adeptos a Michael Holick , el eminente endocrinólogo estadounidense que con más fervor, influencia y conflictos de intereses ha defendido el uso de suplementos de vitamina D para prevenir las fracturas, según una investigación periodística de Liz Szabo publicada en 2018 por el New York Times.
La investigación refleja que la venta de estos suplementos se ha multiplicado por nueve en una década, convirtiéndose en un negocio mil millonario: 936 millones de dólares de ventas en 2017, sólo en Estados Unidos, a los que hay que añadir otros 365 millones para los análisis de niveles de esta vitamina. Buena parte de este negocio se sustenta en un supuesto déficit de vitamina D en la población general y, en consecuencia, en la necesidad de tomar suplementos para reducir el riesgo de fracturas. Pero la creencia de que los suplementos de vitamina D pueden prevenir las fracturas ha resultado ser falsa, como demuestran las mejores y más recientes revisiones sistemáticas con metaanálisis , y confirma una evaluación de Nutrimedia. El grado de certeza de los resultados actuales es alto, lo que implica que es muy improbable que nuevos estudios vayan a cambiar esta consideración. Así pues, el efecto beneficioso de los suplementos ha sido mitificado y el supuesto problema de salud pública que pretenden solucionar es una falsa pandemia.
Como ocurre en todos los problemas de salud definidos por un umbral numérico (por ejemplo, la hipertensión o la diabetes) que separa los valores normales de los patológicos, el déficit de vitamina D es arbitrario. Cuanto más exigente se sea con este umbral, más enfermedad habrá. El umbral de normalidad para los niveles de vitamina D fue fijado por la Sociedad Americana de Endocrinología, a instancias de Holick, de forma demasiado estricta, en 30 ng / ml. Con semejante umbral, no es de extrañar que más del 80% de la población necesitara suplementos para paliar este déficit. Sin embargo, una institución más rigurosa, como la Academia Nacional de Medicina de EE.UU., fija ahora este umbral en 20 ng / ml, lo que implica que el 97,5% de la población tiene niveles normales y no precisa suplementos.
El caso de la falsa pandemia de insuficiencia de vitamina D y las falsas soluciones (en 2010, el Holick escribió un libro titulado precisamente The vitamin D solution) es un ejemplo más de mala ciencia, con deficientes metanálisis por medio. Como se explica en un esclarecedor editorial de la revista Atención Primaria (Vitamina D: el vestido nuevo el Rey Sol), El primer autor es el médico de familia Alberto López, el rancio consenso de expertos ha dado paso a una «industria del metanálisis» encargada de producir resultados a medida. La mala ciencia, en este caso, reside en reanalizar subgrupos y extrapolar a la población general los resultados de ancianos institucionalizados. Y su pernicioso efecto ha sido la creación de una moda y un mito que no será fácil desmontar. De hecho, muchas organizaciones recomiendan aún suplementos de vitamina D en la población general, a pesar de las evidencias científicas en contra y del creciente número de casos de intoxicación por esta vitamina. Las sospechas de conflictos de intereses con la industria farmacéutica, la alimentaria y la del bronceado, como apuntan los editorialistas, son inevitables.
No hacer en Medicina de Familia
«ideas» fake y opiaceos
 Esta carta de cinco oraciones se publicó en el New England Journal of Medicine en 1980. En los años posteriores fue altamente citada y de manera acrítica como evidencia de que la adicción era rara con la terapia con opiáceos (de prescripción) a largo plazo.
Esta carta de cinco oraciones se publicó en el New England Journal of Medicine en 1980. En los años posteriores fue altamente citada y de manera acrítica como evidencia de que la adicción era rara con la terapia con opiáceos (de prescripción) a largo plazo.
Este patrón de citas ha contribuido a la crisis de los opiáceos en América del Norte al ayudar a dar forma a una narrativa que disipó las preocupaciones de los prescriptores sobre el riesgo de adicción asociado con la terapia de opiáceos a largo plazo. En 2007, el fabricante de OxyContin y tres ejecutivos senior se declararon culpables de cargos criminales federales por engañar a reguladores, médicos y pacientes sobre el riesgo de adicción asociada con este medicamento Los hallazgos de esta carta resaltan las consecuencias potenciales de citas inexactas y subrayan la necesidad de actuar con diligencia al citar estudios publicados previamente.
resumido de Leung PTM, Macdonald EM, Stanbrook MB, Dhalla IA, Juurlink DN. A 1980 Letter on the Risk of Opioid Addiction. N Engl J Med. 2017 Jun 1;376(22):2194-2195. doi: 10.1056/NEJMc1700150.
Gapapentina: efectos sorprendentes y peligros de la prescripción fuera de indicación
Gapapentina. Efectos secundarios de la gabapentina: efectos sorprendentes y peligros de la prescripción fuera de indicación (Gabapentin Side Effects: The Dangers of Off-Label Prescriptions’ Surprising Side Effects)
Samantha Olson. Medical Daily, 9 de noviembre de 2016
Traducido por Salud y Fármacos. Boletín Fármacos: Farmacovigilancia y Uso Apropriado de los Medicamentos 2017; 20(1) 22
Millones de estadounidenses sufren de convulsiones, dolor neuropático, sofocos, y síndrome de piernas inquietas, lo que genera demanda de un medicamento para aliviar los síntomas con los que es difícil vivir.
En 1993, la FDA aprobó la gabapentina, una droga comercializada bajo la marca Neurontin, para combatir la epilepsia y después en 2004 para aliviar el dolor.
Pero no eso tuvo su costo.
Poco después de que se comercializara la gabapentina en Estados Unidos, Parke-David, una filial de Pfizer, comenzó a alentar a los médicos a recetar gabapentina para usos no aprobados, es decir “off-label» o fuera de etiqueta. Al relajar las restricciones, aumentó el acceso de los proveedores de servicios, de las aseguradoras y de los consumidores al medicamento. Pronto fue utilizado para una amplia gama de dolencias, desde el trastorno bipolar a las migrañas.
Hoy, entre el 10 y el 20% de las recetas emitidas en Estados Unidos son para indicaciones fuera de etiqueta. Si bien a veces los médicos recurren a prescribir medicamentos fuera de indicación porque las regulaciones de la FDA no han sido científicamente actualizadas, muchas veces los riesgos no valen la pena.
De hecho, un estudio publicado en JAMA Internal Medicine a principios de este año examinó más de 46.000 historias médicas y documentó que el 80% de la prescripción fuera de indicación no estaba respaldada por evidencia científica sólida. Además, los pacientes tratados con un medicamento fuera de indicación tenían más del doble de probabilidades de sufrir efectos secundarios adversos en comparación con aquellos que tomaban medicamentos para indicaciones aprobadas por la FDA.
Según la Clínica Mayo, cuando se decide utilizar un medicamento, se deben comparar los riesgos contra los posibles beneficios que pudiera ofrecer. Efectos secundarios desconcertantes se produjeron al poco de haber utilizado el medicamento, incluyendo el comportamiento agresivo, la depresión, cambios rápidos del humor, la desconfianza, la falsa sensación de bienestar, la hiperactividad, la somnolencia, los temblores, la disfunción sexual y el suicidio. Tras 25 años de prescribir el medicamento fuera de indicación , se han ido acumulando sus efectos adversos.
Un caso, a Caryl Westwood se le prescribió Neurontin para el dolor de espalda baja. Tras unos meses de experimentar insomnio, ansiedad y desorientación, Westwood se enfrentó a su médico, sólo para descubrir que Neurontin no era un analgésico, sino un poderoso medicamento contra la epilepsia. A pesar de la poca evidencia sobre su eficacia para tratar el dolor, Westwood recibió una receta de Neurontin para tratar el dolor.
En 2004, aproximadamente el 90% de las recetas de Neurontin, cuyas ventas alcanzan los US$ 2.700 millones, fueron para su uso fuera de la etiqueta, arrojando cierta luz sobre las razones por las que los médicos hacen todo lo posible para asegurar que las recetas se surten aunque no traten al paciente.
Aunque Pfizer admitió su culpabilidad por promover el uso de Neurontin fuera de la etiqueta a los médicos y extrajudicialmente acordó pagar US$430 millones, su uso off-label sigue siendo prolífico.
Libertad de prescripción, libertad de dispensación
Hace trece años Manuel Galvez escribía este estupendo editorial, las cosa sigue más o menos igual.
EDITORIAL
Libertad de prescripción, libertad de dispensación
Gálvez Ibáñez M. Médico de Familia
Todos recordaremos cuando éramos niños y nos íbamos a jugar a la pelota a un descampado. Las discusiones eran continuadas: nadie sabía si la pelota había salido fuera de banda (¿qué banda?) o había entrado en la portería (entre dos piedras), si la falta fue dentro o fuera del área (¿área?) hasta que por fin alguno conseguía tiza y entre todos pintábamos el terreno de juego. Las líneas ya estaban claras, esto era el área y las faltas dentro de ella eran penalti, y esto era la banda, etc. Seguía habiendo discusiones, pero sin duda muchas menos, o al menos discutíamos con criterios aceptados de antemano. También las normas para pintar los campos eran iguales en todos los descampados.
En el momento actual, el mundo de la prescripción y de la dispensación de medicamentos en toda España, y en Andalucía, anda un tanto confuso, o al menos los médicos recibimos mensajes contradictorios, no sólo de parte de los que por su propia naturaleza deban enviar mensajes contradictorios a los médicos a este respecto, sino también por los encargados de velar por las rayas del campo. Si las reglas del juego son las de la libertad por encima de todo (jugar sin rayar el terreno de juego) habría que jugar a ello y que cada palo aguantase su vela.
No parece ser esa la opción elegida (seguramente no debe ser esa) y en todo el mundo se regula (se pinta el campo) de una u otra manera. Lo que está ocurriendo en nuestro país, y de una manera tal vez mas acusada en Andalucía, es que las líneas no se ven con claridad por lo que el juego resulta confuso, para los actores y para los que sufren el espectáculo. En ocasiones los campos se pintan de manera diferente en diferentes descampados (distritos, comunidades autónomas). Se ponen límites a la dispensación de algunos productos en unas comunidades autónomas, en otras no. A su vez esas mismas normas se aplican con muy diferente rigor en los diferentes distritos andaluces, sustituyendo la arbitrariedad de la prescripción que se quiere combatir con otra arbitrariedad (no entramos aquí en la arbitrariedad o no de la norma, sino en la de su aplicación). Unas comunidades autónomas sufragan los costes de la prescripción de fármacos de Valor Intrínseco No Elevado (VINE), otras no. Nítidamente, no se puede estar de acuerdo en que los recursos del sistema sanitario publico se malgasten.
Nadie puede propugnar la libertad de prescripción como un valor absoluto que deba escapar a cualquier control. Por supuesto no se hace desde este editorial.
Lo que sí se afirma es que, para clarificar la actuación, las líneas deben pintarse más nítidamente. Nuestros pacientes, en especial los más ancianos, entienden mal que, pongamos por caso, sus pastillas blancas de toda la vida sean un mes cápsulas azules, y grageas amarillas al mes siguiente. En algunas ocasiones haya que tomarlas más (o menos) veces al día, o sean más (o menos) difíciles de tragar. Todo ello en función de la sensibilidad de su médico, o del sustituto, hacia la prescripción de principios activos. En ocasiones el paciente observa que el médico de la consulta de al lado no le cambia las pastillas a su vecino, y a él su médico sí. En ocasiones va a la farmacia, y el farmacéutico, o el chico de la farmacia, se empeña en que estas otras son iguales, e incluso mejores que las que tomaba asiduamente. El paciente, o el familiar que le administra la medicación al viejecito ya no sabe a qué carta quedarse ¿por qué tanta insistencia en que me lleve estas y no aquellas si son iguales? ¿Si son iguales por qué no me dan las de toda la vida? Porque unas son más caras, se les contesta. Si son iguales, ¿por qué unas son más caras que otras? Y en estas estamos. Por paradójico que parezca, también en ocasiones se observa que el médico que prescribe por principio activo, comprueba como a su paciente se le ha dispensado, y por tanto cargado en su cuenta (la cuenta del médico) el preparado comercial más caro.
El campo de acción de la industria se ha trasladado, parcialmente, hacia las oficinas de farmacia. Este es cambio cualitativo que merece reseñarse: Si un médico se deja seducir por la industria farmacéutica para prescribir un determinado producto puede salirse de los cauces éticos, y así es percibido y expuesto públicamente; si lo hace el farmacéutico se trata de una cuestión dentro de la lógica del mercado, de la saludable y necesaria optimización de los beneficios empresariales.
Nos encontramos ante otra trampa: la administración central se dedica a aprobar nuevos productos (y de paso a hacer caja) que las diferentes agencias de evaluación de medicamentos se apresuran inmediatamente a catalogar bajo el epígrafe “sin aportaciones de interés”. Al médico se le traslada el mensaje de: “está en el mercado pero no lo recetes”, o receta este otro que aporta las mismas ventajas. La situación se agrava a partir de la generalización de las transferencias sanitarias.
Ahora el gobierno central aprueba lo que han de pagar otros: las comunidades autónomas. Ciertamente tenemos que conseguir entre todos acabar con los espectáculos, bochornosos para toda la profesión, de los viajes pseudocientíficos (no estamos hablando de los congresos, ni de cursos u otras actividades científicas) pagadas a médicos por parte de la industria farmacéutica (en ocasiones no se respeta ni la prohibición expresa de viajar con el cónyuge si no es médico). Estas excursiones son un desdoro para toda la profesión y hemos de conseguir que los compañeros que acceden a este tipo de prácticas, al menos, se avergüencen de ello. Conseguir la vergüenza de los laboratorios (pocos y señalados) que aún incurren en estas prácticas tampoco es un objetivo menor.
Existe, sin duda, un campo de acción simbiótico, honesto y elegante entre la industria farmacéutica y los médicos (y también la administración) que no debemos permitir se desvirtúe en medio de generalizaciones improcedentes y a todas luces injustas. Los límites están claros: debemos poder hacer lo que no nos importase que conocieran nuestros pacientes. Si con toda claridad decimos lo anterior, con la misma decimos que la libertad de dispensación también precisa ser regulada en beneficio de los pacientes. La necesaria clarificación de la que hablamos no debería ir en la línea de conocer quien se puede o no beneficiar de la prescripción o dispensación de un determinado producto que pretende aliviar el dolor de los que sufren.
Se trata de alejar cualquier posibilidad de lucro para los profesionales, sean estos quienes sean, así como de mejorar la comprensión y facilitar el cumplimiento del tratamiento por parte de nuestros pacientes. De paso gana la mayoría: los profesionales sanitarios ganamos respetabilidad social; la administración sanitaria, autoridad moral ante sus profesionales. Los pacientes, claridad. La industria farmacéutica que ha elegido los cauces de la honesta colaboración vería recompensada su apuesta. Y pierden, deben perder, los que prefieren jugar en río revuelto. En la misma línea, este pareciera también ser el camino para la necesaria cooperación entre los médicos prescriptores y las oficinas de farmacia. Por otra parte, los datos disponibles parecen ser tozudos al confirmar que el ahorro en la factura de los medicamentos viene más de la parte de la indicación (mejor formación de los médicos) que de cualquier otra medida.