Categoría: Guías de práctica clínica
Olvidos imperdonables
Cuando, por fin, en esa comunidad se implantó el tan deseado programa de cribado de detección del cáncer de colon, parecía una buena noticia. Al contrario que en otros cribados, como el de cáncer de mama, esta vez sí se había pensado en Atención Primaria (AP) como integrante de su implantación y desarrollo. Pero pronto, las cañas se tornaron lanzas. Las críticas al tiempo que demandaba la confección de la plantilla informatizada, y lo farragoso de los protocolos de actuación, se hicieron notar en forma de protestas y quejas.
Surgió este problema porque la AP no había intervenido en el proceso de elaboración, solo se la había considerado como ejecutor sumiso de unas directrices, venidas desde arriba, que desconocían cómo se trabaja en este nivel de atención. Como en otras tantas ocasiones, los «hacedores» de guías, protocolos y campañas de cribado habían olvidado un concepto magníficamente expuesto en un artículo publicado en el BMJ. Esto no es otro que el tiempo necesario para tratar (TNT).
Se podría decir que el TNT es el tiempo que el clínico invierte en la aplicación de las recomendaciones de las guías.
Guidelines should consider clinicians’ time needed to treat
Más exacto sería decir que el TNT se calcula basándose en el concepto de Número Necesario para Tratar (NNT), que representa el número de pacientes durante un periodo de tiempo determinado que sería necesario tratar para alcanzar un criterio de valoración adicional del estudio. como se dice en el articulo citado.
El tiempo necesario para tratar (TNT) hace explícito: el tiempo clínico estimado necesario para mejorar el resultado de una persona en la población objetivo (TNT-NNT), el tiempo clínico necesario para implementar la recomendación para todas las personas elegibles en una consulta (TNT absoluto), y la proporción del tiempo clínico total disponible para la atención al paciente que sería necesario para implementar la recomendación para todos los pacientes elegibles (TNT relativo).
Como ya comentamos anteriormente [esta entrada está basada en un artículo publicado en la sección «Un vistazo a las ultima publicaciones» de la revista AMF] , los profesionales no tienen tiempo suficiente para proporcionar la atención recomendada por las GPC y servicios clínicos preventivos. El estudio que citábamos, y algunos más, ponen de manifiesto que es prácticamente imposible que en la jornada de un médico se puedan aplicar todas las recomendaciones que estos programas imponen. Todo el tiempo que se dedicara al flamante y perfecto programa de cribado se hurtaría a otras actividades; se aplica, por tanto, al encuentro clínico el famoso coste de oportunidad, en el que la moneda de cambio sería el tiempo del profesional. Tras plantear el problema y desarrollar el concepto, el artículo propugna que los organismos que crean las guías consideren explícitamente el TNT, incluyéndolo en las estimaciones a la hora de decidir si se recomienda una intervención, en el balance entre riesgos y beneficios del sistema GRADE.
Helen Salisbury, médica general británica, comenta en un artículo de opinión que el TNT le pareció muy oportuno, sobre todo después de oír a un catedrático de urología recomendar en la radio de la BBC, que «todos los hombres mayores de 50 años pidieran a su médico de cabecera una prueba del antígeno prostático específico» ; o que una nueva guía NICE sobre riesgo cardiovascular sugiriera que todas las personas con más de un 5% de riesgo de sufrir un infarto de miocardio o un ictus en los próximos 10 años deberían considerar la posibilidad de tomar estatinas. Nuestra colega opina que, aparte de que el médico general esté de acuerdo o no con estos consejos, estas invitaciones conllevan una visita al centro de salud que no es sencilla, ni rutinaria y, sobre todo, no es corta.
Algo parecido nos pasa a nosotros cuando vemos que se nos cita una revisión de tratamiento crónico en 3 minutos o se oye a un catedrático de ejercicio físico declarar muy ufano que «pide a los médicos que dejen de enviar a la gente a caminar sin más». Cabría recordar, en este caso, el ejemplo que ponen los autores del concepto de TNT. Según estos, si se siguieran las directrices de la guía NICE sobre «Actividad física: consejos breves para adultos en atención primaria», el TNT absoluto (tiempo clínico necesario para aplicar la recomendación a todas las personas elegibles) en una consulta de 2.000 adultos sería de 10.000 minutos o, lo que es lo mismo, 167 horas, de tiempo de un general practitioner. Trasladado a España, un médico de familia necesitaría más de un mes al año a tiempo completo para poner en marcha estas recomendaciones. Podríamos acabar con una frase de la propia Salisbury:
«Cuando trabajas como médico de cabecera, mucha gente parece tener ideas brillantes sobre lo que deberías hacer para mejorar la salud de tus pacientes. El problema es que solo se dispone de un número limitado de horas a la semana».
Helen Salisbury: Opportunity costs and the time needed to treat
Que las campañas de cribado, protocolos, guías de práctica clínica y otros documentos que pretenden ordenar nuestro trabajo fueran más realistas es un deseo que compartimos con Helen Salisbury. Añadir el tiempo necesario para tratar cada nuevo proyecto sería una excelente forma de comenzar. También sería recomendable que los médicos de familia asistenciales participen o lideren cualquier propuesta que se pretenda implantar en AP
Los cambios recientes en las directrices internacionales sobre el asma podrían estar influidos por conflictos de intereses de la industria farmacéutica
Editorial traducido de American Family Physicians Am Fam Physician. 2023;107(4):342-343 por Steven R.Brown
Como se destaca en el número de este mes de American Family Physician, las recomendaciones para el tratamiento del asma han cambiado recientemente. Las directrices de la Iniciativa Global para el Asma (GINA, por sus siglas en inglés) recomiendan ahora la combinación de un corticosteroide inhalado (CSI) y formoterol como el tratamiento preferido a demanda para el asma en adultos y adolescentes mayores de 12 años. El Programa Nacional de Educación y Prevención del Asma (National Asthma Education and Prevention Program, NAEPP) adopta un enfoque diferente y sugiere una estrategia combinada de rescate a demanda en pacientes con síntomas adicionales. Este enfoque de tratamiento se denomina terapia única de mantenimiento y alivio (SMART, por sus siglas en inglés). Estas recomendaciones y los ensayos controlados aleatorizados (ECA) de SMART estuvieron muy influidos por la industria farmacéutica.
Los doctores Raymond, Peterson y Coulter afirman que «la mayoría de los ECA que evaluaron el SMART utilizaron budesonida/formoterol (Symbicort) «. La budesonida/formoterol es comercializada por Astra-Zeneca bajo la marca Symbicort en Estados Unidos. AstraZeneca informó de más de 2.500 millones de dólares en ventas de Symbicort en todo el mundo en 2021.
La junta directiva de GINA y los miembros del comité científico tienen importantes conflictos de intereses financieros. Doce de los 17 miembros, incluidos ambos presidentes, han recibido honorarios personales de AstraZeneca. La guía de la NAEPP tiene menos miembros con conflictos de intereses similares, y los miembros con conflictos de intereses se recusan de las discusiones sobre temas relacionados. Esta diferencia se alinea con la forma en que SMART se presenta en las guías, en GINA recomendando SMART como la opción preferida, mientras que la NAEPP recomienda incluir SMART como el enfoque preferido para un subconjunto más pequeño de pacientes.
La base de investigación utilizada para crear estas directrices está sustancialmente influenciada por la industria. Una revisión Cochrane de 2021 evaluó un único inhalador combinado (agonista beta2 de acción rápida más un cortiocide inahalado) utilizado como tratamiento de rescate en personas con asma leve. La revisión encontró seis estudios y utilizó cinco para el metaanálisis. Cuatro de los estudios fueron financiados por AstraZeneca, y algunos autores de los estudios eran empleados de AstraZeneca. Otros autores recibieron pagos personales de AstraZeneca.
Una revisión sistemática de 2018 de SMART para el asma persistente encontró 16 ECA, y 15 de ellos evaluaron SMART como terapia combinada con budesonida y formoterol en un inhalador de polvo seco Catorce de los 15 estudios fueron financiados por AstraZeneca, tenían un empleado de AstraZeneca como coautor, o tenían autores que recibieron honorarios u honorarios de Astra-Zeneca.12-27 Muchos de los estudios tienen un riesgo de sesgo alto o poco claro, especialmente en el cegamiento de los participantes y la evaluación de los resultados y en la notificación selectiva.
Los conflictos de intereses pueden influir en las decisiones sanitarias. La influencia de la industria puede dar lugar a recomendaciones más favorables en las guías. La mayoría de los promotores de guías siguen permitiendo conflictos de intereses y muchas no siguen las recomendaciones sobre conflictos de intereses de la Academia Nacional de Medicina (antes Instituto de Medicina) para la creación de guías. La Academia Nacional de Medicina recomienda que los miembros del grupo de desarrollo de guías no tengan conflictos de intereses siempre que sea posible, que los miembros con conflictos de intereses no representen más de una minoría del grupo de desarrollo de guías y que el presidente o los copresidentes no tengan conflictos de intereses. La GINA no sigue estas recomendaciones.
La industria puede influir en el diseño, los resultados y las conclusiones de los ensayos. Los estudios patrocinados por la industria tienen resultados y conclusiones más favorables que los patrocinados por otras fuentes, y los vínculos financieros entre los investigadores principales y la industria se asocian a resultados positivos de los ensayos. La financiación de la industria puede dar lugar a un giro excesivamente positivo a la hora de comunicar los resultados, a que los médicos elijan comparadores inferiores y a que los programas de investigación estén impulsados comercialmente. La investigación financiada por organizaciones gubernamentales puede dar lugar a resultados menos sesgados. Sin embargo, la industria farmacéutica participa en una gran proporción de publicaciones en revistas de alto impacto.
La elección de la medicación de rescate en pacientes con asma afecta a los resultados sanitarios y a los costes de la asistencia sanitaria. Nuestros colegas y pacientes deberían poder tomar esta decisión con directrices y ECA que no estén indebidamente influidos por la industria.
Tiempo necesario para tratar, algo que olvidan con frecuencia los hacedores de guías, protocolos y campañas de cribado
Resumen de Johansson M, Guyatt G, Montori V. Guidelines should consider clinicians’ time needed to treat BMJ 2023; 380 :e072953 doi:10.1136/bmj-2022-072953
El objetivo de las guías de práctica clínica es contribuir a una asistencia eficiente y de alta calidad. Se están haciendo esfuerzos para superar las barreras que dificultan su aplicación, como la falta de credibilidad por conflictos de intereses económicos o intelectuales, y la incapacidad de los clínicos para cambiar hábitos o mantenerse al día de las nuevas recomendaciones. Sin embargo, lo que rara vez se reconoce es que la aplicación de las directrices puede requerir un tiempo considerable por parte del clínico y, por lo tanto, tener considerables costes de oportunidad en el encuentro clínico. La inclusión de una evaluación del tiempo necesario para su aplicación podría modificar las recomendaciones de los comités de guías y ayudar a los médicos a establecer prioridades.
El objetivo de las guías de práctica clínica es contribuir a una asistencia eficiente y de alta calidad. Se están haciendo esfuerzos para superar las barreras que dificultan su aplicación, como la falta de credibilidad por conflictos de intereses económicos o intelectuales, y la incapacidad de los clínicos para cambiar hábitos o mantenerse al día de las nuevas recomendaciones. Sin embargo, lo que rara vez se reconoce es que la aplicación de las directrices puede requerir un tiempo considerable por parte del clínico y, por lo tanto, tener considerables costes de oportunidad en el encuentro clínico. La inclusión de una evaluación del tiempo necesario para su aplicación podría modificar las recomendaciones de los comités de guías y ayudar a los médicos a establecer prioridades.
Varios estudios han mostrado que es practicante imposible que en las jornada de un médico clínico se puedan aplicar todas la recomendaciones que las guías imponen. Es evidente que los médicos tienen que elegir qué recomendaciones seguir y en qué pacientes. Esto implica interpretar, priorizar y aplicar estas recomendaciones a un grupo diverso de pacientes con necesidades y deseos que pueden coincidir o no con las guías de práctica clínica. Pero sin orientación, y bajo la presión del tiempo, las decisiones sobre qué guías aplicar en el punto de atención serán implícitas, variables y potencialmente erróneas.
Una estrategia para resolver este problema consistiría en que los grupos de expertos estimaran el tiempo necesario para aplicar una intervención a la hora de determinar la orientación y la fuerza de las recomendaciones. Actualmente las guías más conocidas con contemplan este problema por lo que se proponemos que los organismos que crean las guías consideren explícitamente el «tiempo necesario para tratar» o «tiempo necesario para intervenir» (v del t).
El tiempo necesario para tratar (TNT) hace explícito el tiempo clínico estimado necesario para mejorar el resultado de una persona en la población diana (TNT -NNT), el tiempo clínico necesario para aplicar la recomendación a todas las personas elegibles en una consulta (TNT absoluto) y la proporción del tiempo clínico total disponible para la atención al paciente que se necesitaría para aplicar la recomendación a todos los pacientes elegibles (TNT relativo).
Los principales factores que afectan a las estimaciones del TNT. son:
- Tiempo necesario para proporcionar la recomendación a cada persona elegible
- Complejidad e intensidad temporal de la tarea
- Frecuencia con la que debe realizarse la tarea
- Herramientas y tecnología disponibles para facilitar la intervención
- Fracción de la población elegible
- Prevalencia de la enfermedad
- Umbral de elegibilidad
- Tiempo clínico disponible
- Número de médicos disponibles en el lugar donde se va realizar la recomendación
- Quién aplicará la recomendación
- Proporción de horas clínicas disponibles para la atención al paciente en la consulta
Los autores calculan el TNT absoluto en el caso de poner en marcha la guía NICE sobre «Actividad física: consejos breves para adultos en atención primaria». Si se siguieran las directrices de esta guía el TNT absoluto en una consulta de 2000 adultos seria, de 10 000 minutos, o 167 horas, de tiempo de un General Practitioner. Trasladado a España un médico de familia necesitaría casi 24 días (más de un mes) a tiempo completo par al año para poner en marcha estas recomendaciones.
Inclusión del tiempo en las directrices
Junto con otros factores relevantes, los grupos de elaboración de directrices deben tener en cuenta las estimaciones de el TNT a la hora de decidir si recomiendan una intervención y con qué intensidad. Para ayudar a los grupos de expertos a hacerlo, los marcos de elaboración de guías (como GRADE ) deberían establecer cómo tener en cuenta el tiempo que los médicos dedican a la aplicación de estas.
Considerar explícitamente el tiempo del clínico estimando el TNT podría convertir una «recomendación fuerte a favor» en una débil o incluso convertir una «recomendación débil a favor» en una «recomendación débil en contra». Las TNT pueden resultar especialmente útiles cuando las directrices hacen recomendaciones que se aplican a una gran fracción de la población general y cuando los efectos beneficiosos de la intervención recomendada son pequeños, en términos absolutos.
Los autores de las guías deberían considerar de forma rutinaria el tiempo necesario para llevar a cabo intervenciones de rendimiento relativamente bajo aplicadas a grandes proporciones de la población. De este modo, el entusiasmo por este tipo de intervenciones disminuirá, y las recomendaciones fuertes pasarán a ser débiles, y las recomendaciones a favor pasarán a ser contrarias. El resultado neto aliviará a los médicos de conjuntos imposibles de recomendaciones y aumentará el beneficio neto de la atención que prestan
Disminuir la accesibilidad inmediata y trasladar trabajo
Por Rafael Bravo Toledo. Publicado como parte de la sección Un vistazo a las últimas publicaciones de AMF 2022;18(7):428-430
Muchos pacientes, no reciben los cuidados agudos, crónicos y preventivos recomendados por las guías. Una explicación obvia, aunque olvidada, es que los profesionales de atención primaria dispongan del tiempo suficiente para brindar esa atención.
Aunque es un lugar común, esta es la frase de comienzo de un artículo donde se repasa el tiempo necesario para proporcionar los cuidados de atención primaria, que, según los estándares de atención, necesita la población adulta.
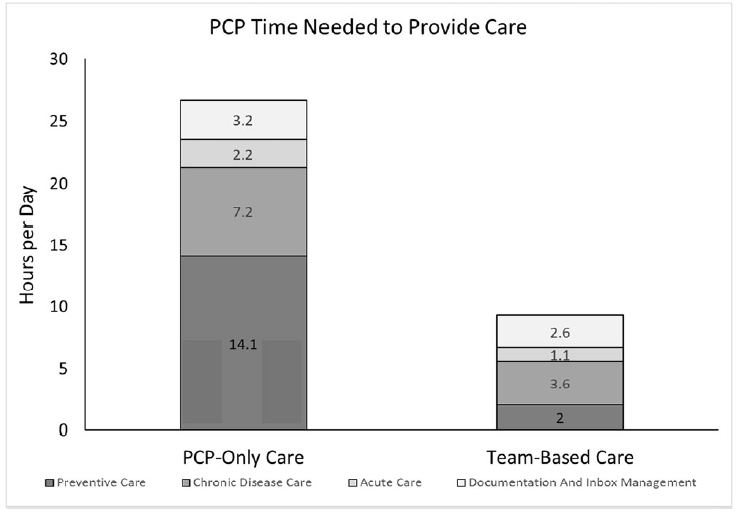
Partiendo de un hipotético cupo de 2500 pacientes representativos de la población, se estimó que un médico necesitaba 26,7 h/día para realizar estas actividades, este tiempo se distribuía en: 14,1 h/día para la atención preventiva, 7,2 h/día para la atención de enfermedades crónicas, 2,2 h/día para la atención aguda y 3,2 h/día para trámites burocráticos y gestión de la demanda.
Cuando la atención pasaba a ser realizada en equipos de atención primaria específicos basados en equipos (team-based care en el original), se estimó que se requerían 9,3 h por día (2,0 h/día para la atención preventiva y 3,6 h/día para la atención de enfermedades crónicas, 1,1 h/día para la atención aguda y 2,6 h/día para la burocracia).
Ver Figura: Tiempo que un proveedor de atención primaria necesita para atender a un cupo medio de 2.500 pacientes adultos en EE.UU. Tomada de Porter, J., Boyd, C., Skandari, M.R. et al. Revisiting the Time Needed to Provide Adult Primary Care. J Gen Intern Med 2023; 38;:147–155. https://doi.org/10.1007/s11606-022-07707-x
La conclusión, obvia: los profesionales no tienen tiempo suficiente para proporcionar la atención primaria recomendada por las guías y/o estándares. Con la atención basada en equipos, las necesidades de tiempo disminuirían en más de la mitad, pero seguirían siendo excesivas.
¡Bien! hemos encontrado justificación, escrita y en inglés, para perpetuar nuestro lamento sobre la falta de tiempo.
¡Para! Que igual no es así, veamos.
En el modelo, el “mejor escenario” comprende un cupo de 1500 pacientes, atención por equipo, 5 min por visita de enfermedad crónica, una proporción de tiempo entre atención crónica y aguda del 75%, y un 30% del tiempo para burocracia realizada por otros miembros del equipo.
Casualmente es similar con las condiciones de un médico de familia que trabajara en un hipotético centro de salud español.
En este “mejor caso” el médico necesitaría 4.5 h/ día.
También curioso que se acerque al tiempo estándar de un médico en un centro español, aunque nuestra experiencia “sentida” nos diga que esto no es así. Si repasamos de nuevo el articulo podemos averiguar las características diferenciales entre el modelo propuesto y el nuestro, sin olvidar que otras diferencias entre sistemas sanitarios podrían explicarlo.
La primera es la desigualdad en la atención a proceso agudos ya que en el modelo calculó, a partir de estudios representativos, unas 637 visitas por cada 1000 pacientes adultos por año. En nuestro país y tomando los datos de un estudio reciente, la frecuentación se estima en 4,2 vistas por paciente y año; este dato multiplicaría por siete el tiempo de atención, una diferencia excesiva incluso considerando un tiempo de atención de estos procesos en el modelo propuesto superior a 20 minutos. Otra causa importante era la idea de que otros miembros del equipo podrían asumir una parte importante del tiempo dedicado a actividades preventivas, manejo de la enfermedades crónicas y agudas, así como del tiempo dedicado a burocracia y manejo de la demanda.
En el articulo se plantean varios modelos basándose en que el cupo tenga mas o meno pacientes y alterando los tiempos de dedicación de los médicos y de los otros miembro del equipo. En todos los casos, la conclusión fue la misma: la prestación de los servicios ideales de prevención, enfermedades crónicas y cuidados intensivos basados en directrices supone una carga de tiempo excesiva para el médico de familia que sólo se ve parcialmente mitigada por los modelos de atención basados en equipos y los paneles de menor tamaño.
En definitiva, una conclusión provocativa que traiciona la frase inicial, se podría decir que disminuir la accesibilidad (inmediata) y fomentar activamente la participación de otros profesionales haría posible prestar sin tantos problemas de tiempo, las actividades preventivas, atención a enfermos crónicas y agudas de un cupo de hasta 2500 personas por parte de los médicos de familia.
Errores sistemáticos en la toma de decisiones
Dos nuevos artículos y una comunicación al congreso amplían la literatura que muestra la existencia del sesgo del digito izquierdo (SDI) . Desde el bypass aortocoronario, a la selección de donantes para trasplantes del riñón, pasando por la colecistitis aguda y ahora, el cáncer rectal y pulmonar, parece que el sesgo de digito izquierdo relacionado con la edad de los pacientes (SDI), esta presente en la toma de decisiones en medicina.
Se ha visto que en los pacientes con cáncer, los oncólogos prescriben regímenes intensivos de quimioterapia en menor medida en los pacientes mayores (incluso sanos y funcionales) que en los más jóvenes (ahora se conoce como edadismo). La edad cronológica del paciente, por tanto, puede sesgar las intervenciones que se ofrecen a los pacientes con cáncer. Lo que no se había investigado hasta ahora, es si también se daba un SDI, es decir, si había diferencias en el tratamiento que recibían, los pacientes antes de finalizar una década, comparados con los que recién la empezaban.
Alexxa Melucci y colaboradores en un artículo titulado “Una evaluación del sesgo del digito izquierdo en el tratamiento de pacientes mayores con cáncer de recto potencialmente curable” quisieron averiguar si existía un sesgo del dígito izquierdo relacionado con la edad en pacientes con cáncer rectal potencialmente curable, en tanto en cuanto recibían o no, tratamiento de acuerdo con una reconocida guía de práctica clínica (GPC) . Utilizaron la National Cancer Database (NCDB) con datos de 97.960 pacientes y mediante un estudio de cohortes asociaron la edad con cuatro variables de resultado que medían el hecho de recibir tratamiento quirúrgico, con radioterapia, quimioterapia, o el conjunto de todos, de acuerdo con las guías de práctica clínica.
La probabilidad ajustada de intervencion siguiendo los criterios de la GPC, durante la edad en cada década de interés para el SDI se ve en la figura:
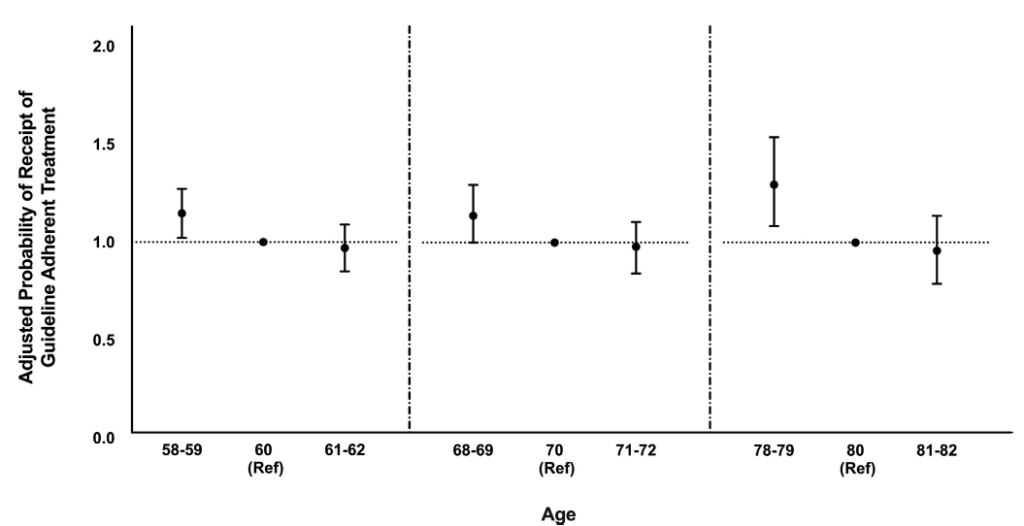
Tras el ajuste se vio que los pacientes de 58 a 59 años tuvieron mayores probabilidades de que su tratamiento en conjunto, así como quirúrgico y quimioterapia, estuviera de acuerdo con la guía de manera en comparación con los pacientes de 60 años. Los pacientes de 68 a 69 años tuvieron mayores probabilidades de tratamiento acorde con la guía en comparación con pacientes de 70 años, aunque estas asociaciones no fueron estadísticamente significativas. Finalmente, los pacientes de 78 a 79 años tuvieron mayores probabilidades de tratamiento en conjunto adherente a la guía, también en cirugía y quimioterapia, en comparación con los pacientes de 80 años.
Siguiendo las conclusiones de los autores, el estudio demostró que después de controlar las comorbilidades y el estadio clínico del cáncer los pacientes con más edad, tienen menos probabilidades de recibir una atención ajustada a las guías o directrices durante todo el continuo multidisciplinario de atención del cáncer de recto. También se vio que el SDI relacionado con la edad aparecía entre sexagenarios y octogenarios

Utilizando la misma base de datos, en una comunicación al congreso 2020 World Conference on Lung Cancer, con el sugerente nombre de Cognitive Bias in Lung Cancer Surgery: The Left Digit Effect quisieron ver si el SDI afectaba a la toma de decisiones quirúrgicas en pacientes con cáncer de pulmón de células no pequeñas (CPCNP) en estadio temprano. Su investigación mostro que los pacientes de 80 años tenían menos probabilidades de que se les practicara una resección pulmonar anatómica en comparación con los pacientes de 79 años, sin embargo, no hubo diferencias significativas en la resección pulmonar entre los pacientes de 80 y 81 años de edad.
Parecía interesante evaluar la existencia del SDI en situaciones más “agudas” y así se hizo, en un artículo algo menos reciente, donde se exploró la presencia del sesgo, en pacientes que sufrieron un paro cardíaco en el hospital. En este caso se incluyeron más de veinte mil pacientes adultos y se midió fue la supervivencia al alta hospitalaria y como variaba esta, en caso de que lo hiciera según la edad del paciente. No hubo diferencias de supervivencia por debajo y por encima de la edad de 80 años, con resultados similares para umbrales de edad de 60, 70 y 90 años.
Por último, un estudio israelí explora si el SDI está presente en las tomas de decisiones de los médicos de familia. Por ser de nuestra especialidad y ser un artículo largo y algo complejo dejamos su análisis para una próxima entrada. Podemos adelantar que este sesgo no está presente en contextos estándar pero que si aparece, cuando los médicos se enfrentan a pacientes desconocidos que buscan atención inmediata.
Lo cual da para muchas elucubraciones sobre la bondad de la cercanía de los MF 🙂
Permanezcan atentos a su blog favorito.
De conferencias de consenso, redes y grupos de expertos
Estaba estos días oyendo en directo una mesa redonda de expertos, muy expertos y provenientes de diferentes especialidades donde se presentaba un conferencia de consenso sobre el clásico tema donde el tratamiento esta plagado de diferentes opciones que además se pueden combinar.
Por estas conexiones mentales en las que uno entra cuando esta a punto de caer en el sopor, recordé este comentario de Allen F. Shaughnessy farmacéutico clínico y profesor de Medicina de familia en la Universidad de Tufts en Boston, Massachusetts. Comentaba una conferencia de consenso sobre el manejo de la diabetes tipo 2, decía lo siguiente:
Estas recomendaciones representan el consenso de expertos entre los miembros de 2 asociaciones de diabetes. Las recomendaciones se basan en una revisión sistemática de la literatura reciente, pero los redactores de esta guía nos piden que confiemos en ellos, en lugar de mostrarnos la revisión. Como tal, este documento es más una declaración de filosofía que una guía rigurosa vinculada a la evidencia. Todos los autores de estas recomendaciones tienen amplios vínculos con la industria farmacéutica. Aunque se recibieron contribuciones de una amplia variedad de especialistas, todos los autores eran expertos en diabetes.
y probablemente ahí este el problema
Sobre el uso y mal uso de PRISMA
Mal uso
Hace ya muchos años, en la librería universitaria de Tavistock Square,cerca de la sede de la BMA, mientras ojeaba libros sobre medicina y ciencia, mi vista se fijó en dos libros, expuestos lomo contra lomo: uno se titulaba How to read scientific papers y el otro How to writte scientific papers. La coincidencia y mi interés por el tema me llevaron a hojear con fruición ambos libros. Las dos perspectivas deberían ser y eran distintas, pero sus índices y los temas que trataban prácticamente coincidían punto por punto.
La Declaración PRISMA [acrónimo de Preferred Reporting Items of Systematic reviews and Meta-Analyses] en preprint desde septiembre del pasado año, como ya anunciamos en su momento, es una especie de guía para la elaboración, remisión para publicación y/o comunicación de revisiones sistemáticas y metanálisis. Sería una adaptación al español de lo que se quiere expresar con el término inglés simple reporting*.
Todavía se sigue reproduciendo una «misconception» o equívoco, no por frecuente menos importante, que tiene mucho que ver con mi anécdota londinense, la de confundir una guía de «reporting» con una guía de lectura crítica o de cómo leer un artículo científico o incluso con una guía de «cómo se hace» una revisión sistemática. Estos errores se ejemplifican, cuando se equipara la declaración PRISMA con AMSTAR 2, una (auténtica) herramienta de evaluación crítica para revisiones sistemáticas, cuando se dan recomendaciones, más o menos explícitas, del uso de esta declaración como herramienta de lectura crítica, cuando se la utiliza como un instrumento de evaluación de la “calidad”, o cuando se considera una guía metodológica para el diseño y realización de revisiones sistemáticas, como se comenta en una editorial de la revista Revisiones Sistemáticas.
*reporting: en cosnautas se recomienda evitar en lo posible el anglicismo *reportar*.
En la mayor parte de los casos suele traducirse por informar, pero no hay que olvidar que con frecuencia es preferible recurrir a otras posibilidades, como publicar, notificar, comunicar, describir, registrar(se), relatar, redactar, presentar (un informe), rendir cuentas… según el contexto.
Como se dice en la reciente actualización, la declaración PRISMA 2020 no tiene la intención de guiar la realización de revisiones sistemáticas, para las cuales se encuentran disponibles otros recursos; tampoco debe utilizarse para evaluar la calidad metodológica de las revisiones sistemáticas; hay otras herramientas para este propósito. Además, PRISMA 2020 no tiene la intención de aconsejar la publicación de protocolos de revisiones sistemáticas, para los cuales se encuentra disponible una declaración separada (PRISMA for Protocols (PRISMA-P) 2015 statement)
Uso
Pues bastaría con leerse detenidamente la declaración PRISMA 2020, para que se haga un correcto uso.
Atención a personas con síntomas persistentes por COVID-19 2/2
Esperanza Martín Correa. Especialista en Medicina Familiar y Comunitaria EAP Congrés. CAP Maragall. Barcelona.
Gemma Torrell Vallespin. Especialista en Medicina Familiar y Comunitaria. EAP Les Indianes. Montcada i Reixac. Barcelona.
Documento completo en formato PDF
Lectura crítica:
General
- Ante el avance de los conocimientos sobre la persistencia de los síntomas, proponen que la guía sea un documento vivo y que se vaya actualizando a medida que existan nuevos datos disponibles (Context).
- La guía incluye un apartado donde expone los argumentos utilizados para realizar las diferentes recomendaciones y otro donde expone qué preguntas quedan por responder para guiar trabajos futuros de investigación. (Recommendations for research)
Acerca de la nomenclatura:
- Definición “long covid” o “covid persistente”: Ambos términos responden a una denominación provisional descrita por los propios pacientes que engloba la persistencia de síntomas más allá de la fase aguda establecida por la OMS en 4 semanas (1.3)
- Es cuestionable el uso del término “post-COVID-19 syndrome” puesto que desconocemos aún qué mecanismos provocan la persistencia de los síntomas no pudiendo descartar que uno de ellos sea la persistencia de un reservorio del SARS-COV2 (por tanto, tampoco podríamos descartar que hubiera desaparecido la infección en el caso de las personas con síntomas persistentes).
- La guía no hace mención a las hipótesis planteadas sobre la persistencia de los síntomas. La descripción de estas podría ayudar a los profesionales a hacerse una idea de los escenarios fisiopatológicos posibles para ayudar a identificar los patrones de persistencia que observan en la consulta (cuadros febriles persistentes, cuadros de grupos de síntomas que se presentan en brotes).
- Al tratarse la COVID19 de una enfermedad nueva de la que no conocemos aún toda su historia natural, cualquier intento de categorización terminológica es temeraria y puede llegar a ser maleficente para las personas afectadas, pues puede convertir a la enfermedad persistente en un cajón de sastre, como ha pasado con otras enfermedades, al simplificar su complejidad. Mantener una denominación descriptiva, permite que el término evolucione con los nuevos conocimientos y no deja de ser un reconocimiento a las personas afectadas, pues se adopta un término acuñado por ellos y con el que se identifican. La persistencia de los síntomas es una forma de evolución de la enfermedad independiente de la gravedad de la enfermedad en su fase aguda, por lo que podría afectar tanto a personas hospitalizadas como no hospitalizadas. La guía incluye a ambos grupos, en la definición de síntomas persistentes, utilizando únicamente un criterio temporal. Sin embargo, el hecho de no establecer una diferenciación entre ambos grupos de pacientes puede suponer un factor de confusión ya que las personas hospitalizadas pueden presentar secuelas derivadas de la gravedad de la enfermedad, pero también de la inevitable agresividad de los tratamientos recibidos en las UCIs y los causados por la hospitalización prolongada.
- Por otro lado, sería esperable en el contexto de una enfermedad nueva en la que los y las pacientes han compartido su experiencia de enfermedad a través de las redes sociales y los grupos de apoyo, que la experiencia de la enfermedad tuviera un papel más relevante en la construcción de la guía. Se sigue incurriendo en una especie de injusticia epistémica que separa de forma importante los datos duros (lo que conocemos como “lo científico”) de los datos blandos “la experiencia”. Es necesaria una complementariedad entre ambos tipos de datos para poder abarcar la realidad poliédrica de esta nueva enfermedad. Con qué escala, con qué número medimos la afectación de la anosmia, por ejemplo, ¿en una madre que acaba de parir y no puede oler a su hijo? Ambas aproximaciones tienen forzosamente que reconocerse como complementarias en la construcción del relato de la enfermedad.
Fragmentación de la atención:
La guía insiste en la derivación a los servicios de salud mental ante cualquier síntoma de ansiedad o depresión leve promoviendo la intervención psicológica o psiquiátrica en estos casos (3.9). Es evidente que los efectos derivados de la persistencia prolongada de síntomas afectarán a la esfera emocional en estas personas condicionando su recuperación. Sin embargo, la longitudinalidad que permite el seguimiento desde Atención Primaria, garantizando el vínculo asistencial y permitiendo la escucha activa y empática por parte del profesional puede evitar, en muchos de estos casos, la medicalización innecesaria.
También plantea repetidamente el abordaje de estos pacientes en unidades multidisciplinarias específicas (8.1) Sin embargo, creemos que esto atenta una vez más contra la longitudinalidad en la atención a las personas, atributo de la atención primaria que permite realizar un abordaje integral de las personas y que ya ha demostrado repetidamente los beneficios que suponen en la salud de la población que atendemos. En el contexto de una nueva enfermedad con síntomas y evolución todavía desconcertantes parece importante conseguir el vínculo, la confianza y el conocimiento continuo que garantiza la longitudinalidad en la atención.
Pruebas diagnósticas y clasificación:
- Insiste en la no-obligatoriedad de una prueba diagnóstica confirmatoria para incluir a estos pacientes como covid-persistentes (3.11). Los pacientes no pueden ser penalizados por las insuficiencias del sistema. No parece adecuado descartar el diagnóstico de COVID19 en personas que presentaron síntomas leves o moderados compatibles con la infección y que no tuvieron acceso en aquel momento a ninguna prueba diagnóstica (debemos recordar que las pruebas diagnósticas no estuvieron disponibles en los centros de atención primaria hasta mayo del 2020). La clínica compatible junto con la plausibilidad epidemiológica del momento tiene que ser suficiente para establecer el diagnóstico sin que pongamos en duda (de nuevo, doble violencia del sistema) a las personas afectadas. Este es un punto muy relevante de esta guía NICE.
- Incide una y otra vez en el impacto de la afectación multisistémica en la vida laboral, social y emocional de las personas afectadas y ordena la información disponible para ser adaptada en la consulta (p.ej. punto 1.1).
Reconocimiento de los síntomas:
- Otro de los beneficios que aporta la guía es el reconocimiento específico de los síntomas persistentes, no solo en personas adultas sino también en los niños (5.8). Ésta ha sido una de las reivindicaciones de los colectivos de pacientes desde el principio motivada por el escepticismo con que han sido tratados muchos de ellos al demandar atención en los servicios de salud al presentar dichos síntomas.
- Pone de relieve también la posible existencia de síntomas persistentes en las personas mayores (5.7), pudiendo tenerlo como parte del diagnóstico diferencial cuando estas presentan empeoramiento del estado de consciencia, empeoramiento del estado general, mayor inapetencia habiendo pasado una enfermedad leve o moderada en el momento agudo por COVID19..
Atención a personas con síntomas persistentes por COVID-19 1/2
Esperanza Martín Correa. Especialista en Medicina Familiar y Comunitaria EAP Congrés. CAP Maragall. Barcelona.
Gemma Torrell Vallespin. Especialista en Medicina Familiar y Comunitaria. EAP Les Indianes. Montcada i Reixac. Barcelona
Acaba de publicarse la guía NICE de atención a personas con síntomas persistentes por COVID.
Organizada en ocho apartados propone una serie de recomendaciones dirigidas a los profesionales de salud aceptando la incertidumbre que supone, en el momento actual, el seguimiento, control, tratamiento y pronóstico de estas personas. Añade un listado de síntomas más frecuentes, un apartado de recomendaciones para la investigación y la argumentación en la que basan las recomendaciones de cada apartado.
Incide además en la importancia que deben tener las personas afectadas en los procesos de toma de decisiones.
La guía incluye recomendaciones para adultos, niños y personas mayores con síntomas persistentes.
Resumen:
La guía define como personas afectadas con síntomas persistentes a aquellas que presentan síntomas una vez transcurridas 12 semanas del contagio (con independencia de si fueron o no ingresadas en el hospital y si tuvieron o no prueba diagnóstica confirmatoria). La definición incluye al conjunto de síntomas fluctuantes que pueden afectar a cualquier sistema del organismo.
La guía distingue tres períodos de la enfermedad:
- “COVID-19 agudo” (signos y síntomas de COVID19 que duran <4 semanas)
- “Síndrome sintomático continuo” (4-12 semanas post contagio)
- “Síndrome post-covid” (>12 semanas post contagio).
En el abordaje inicial de estas personas, propone consensuar el tipo de atención (presencial, telefónica o telemática) y utilizar un registro sistemático (a través de un cuestionario) para todos los síntomas referidos por la persona afectada. Se sugiere facilitar información sobre los síntomas y las posibilidades de autocuidado a las personas afectadas y se desvincula la presencia de la persistencia de síntomas de la gravedad del cuadro inicial. En esta primera evaluación deberá también valorarse la presencia de signos de alarma que condicionen una derivación a un servicio de urgencias.
Finalmente, propone la coordinación comunitaria en los casos en que se detecte vulnerabilidad y también contempla el seguimiento por parte de especialistas hospitalarios a las 6 semanas del alta en el caso de las personas que hayan sido hospitalizadas.
La evaluación de la persona afectada debe ser holística, centrada en la persona y teniendo en cuenta los aspectos físicos, cognitivos, psicológicos y su capacidad funcional tal y como ya proponía T. Greenhalgh.
Deberán registrarse los síntomas tal y como los definan las personas afectadas así como las fluctuaciones en el caso de que existan. Insiste la guía en valorar el impacto de los síntomas en la vida de las personas afectadas (trabajo, relaciones sociales, bienestar,…). Propone utilizar herramientas validadas para detectar la afectación cognitiva.
Establece algunos de los criterios de derivación urgente (desaturación de oxígeno, dolor torácico, signos de enfermedad pulmonar grave…) y plantea exploraciones complementarias orientadas a realizar el diagnóstico diferencial. Sugiere la aplicación de algunas pruebas de forma más generalizada como la analítica sanguínea (con hemograma completo, pruebas de función renal y hepática, prueba de proteína C reactiva, ferritina, péptido natriurético tipo B (BNP) y pruebas de función tiroidea), el 1min sit-to-stand-test para valorar la tolerancia al ejercicio, las pruebas de bipedestación activa para valorar alteraciones tensionales de posible origen disautonómico y establece la realización de una radiografía de tórax a las 12 semanas post contagio si persisten los síntomas respiratorios.
En relación al abordaje del malestar emocional, la guía sugiere la derivación a los servicios de salud mental a cualquier persona con síntomas de ansiedad leve. También propone el abordaje de este tipo de pacientes en unidades multidisciplinares específicas en caso de que la clínica se alargue más de 4 semanas post-contagio
La guía plantea un escenario de decisiones compartidas en las que profesional y paciente consensuen la autogestión de la enfermedad o la derivación a otros servicios (unidades multidisciplinares o servicios hospitalarios específicos en función de la presencia de síntomas de alarma)- Propone la observación de la fluctuación de los síntomas para adecuar la atención y el cuidado en función del momento en que se encuentre la persona afectada
La guía propone ofrecer información a la persona afectada sobre de qué forma puede “controlar” sus síntomas, estableciendo objetivos que se ajusten a su realidad lo mejor posible. También plantea utilizar los recursos que existan en la comunidad de soporte (social, laboral, económico y de vivienda), los grupos de apoyo (en caso de que existan) y aprovechar el entorno familiar y de personas allegadas para dar a conocer los síntomas que padece.
Apunta a que desconocemos si la toma de complejos vitamínicos puede tener un beneficio, ser perjudicial o bien no tener ningún efecto. En el caso de reiniciar la actividad laboral o escolar, insiste en la importancia de dar soporte a la persona afectada para que dicha reincorporación esté adaptada a sus circunstancias actuales de salud.
Acerca de la rehabilitación, sugiere haber evaluado los síntomas persistentes previamente al inicio de la misma para que esta pueda darse en condiciones físicas de seguridad. El abordaje de la rehabilitación propuesto se orienta a tres niveles: físico, psicológico y psiquiátrico. Insiste en la necesidad de observar los síntomas para detectar cambios y mejoras en los mismos durante la rehabilitación.
En el abordaje de las personas mayores que presenten síntomas persistentes, propone aunar el soporte clínico con el soporte social, haciendo hincapié en la soledad, el duelo y el aislamiento, en caso de que estén presentes. En el caso de los niños, la recomendación es considerar derivarlos a otro nivel asistencial si los síntomas persisten más de 4 semanas.
En relación al seguimiento, plantea nuevamente un escenario de decisiones compartidas centrado en la autonomía de la persona afectada para decidir la frecuencia y el tipo de visitas de seguimiento (presencial, telefónica o a través de video llamada).
Propone también la posibilidad de tomar registros de tensión arterial y oximetría en el domicilio y actuar en función de los resultados obtenidos o el empeoramiento de los síntomas.
La guía insiste en mantener la longitudinalidad en la atención a estos pacientes con estrecha coordinación con los diferentes niveles asistenciales en los que hayan sido atendidas así como sistematizar la recogida de datos objetivos (tensión arterial, saturación de oxígeno, .)
Insiste en la derivación a unidades multidisciplinares presentes en la comunidad coordinadas por especialistas que tengan experiencia y que incluyan servicios de rehabilitación, salud mental, fisioterapia y terapia ocupacional. Finalmente, incluye algunas recomendaciones para la investigación
Resumen de algunas de las preguntas más relevantes que quedan por responder, sobre la afectación persistente de la COVID19:
- ¿Cuáles son los factores de riesgo para desarrollar un síndrome post-COVID?
- ¿Qué eficacia tienen las intervenciones sobre el síndrome post-COVID?
- ¿Cuál es la prevalencia del síndrome post-COVID?
¡llegó el BMJ y mandó a parar!
¡ojo! Los resultados de esta revisión pueden cambiar la práctica médica
Ante una paciente de 55 años con niveles de TSH= 14 mIU/l , niveles de hormonas tiroideas normales y anticuerpos antitiroideos +, se debe:
— Rafael Bravo (@rafabravo) May 15, 2019

La práctica médica actual recomienda tratar a adultos con hormonas tiroideas cuando los niveles de hormona estimulante de la tiroides (TSH) son superiores a 10 mUI /L, el nivel de hormonas tiroideas es normal (el conocido hipotiroidismo subclínico o HSC) y los anticuerpos antitiroideos son positivos. Sin embargo, una guía de practica clínica reciente recomienda NO hacerlo salvo contadas excepciones (embarazadas o deseo de embarazo, jóvenes por debajo de 30 años, síntomas importantes y niveles de TSH > 20mIU/L).
Esta guía se ha publicado dentro de la sección de panel de práctica- recomendaciones rápidas de la revista BMJ.
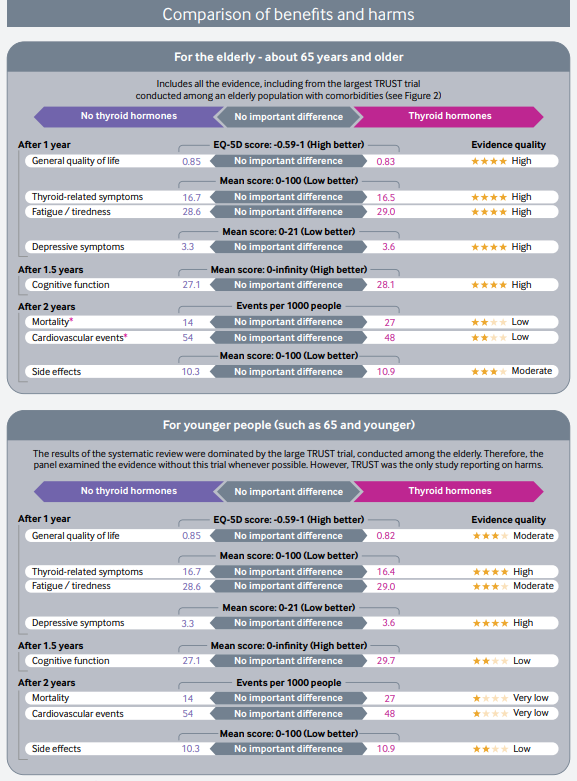
Las recomendaciones de esta nueva guía rápida se basan en una revisión sistemática, publicada previamente en JAMA, en la que se incluyeron en total 21 ensayos clínicos con 2192 participantes. Esta revisión incluía los resultados de un ensayo publicado en el 2017. Se vio que los adultos con HSC, el tratamiento con hormonas tiroideas no muestra beneficios consistentes y clínicamente relevantes, en síntomas relacionados con el déficit de función tiroidea, incluidos síntomas depresivos, fatiga e índice de masa corporal (evidencia de calidad moderada a alta), tampoco parece estar relacionado de manera significativa con la mejora de los ítem que definen la calidad de vida. Las hormonas tiroideas tendrían poco o ningún efecto sobre los eventos cardiovasculares o la mortalidad (evidencia de baja calidad)
Estos resultados y algunos más se muestran en una clara y útil infografía multicapa que permite de forma rápida ver los resultados con los beneficios y daños relativos y absolutos del tratamiento con hormonas tiroideas frente a no tratar, así como un resumen visual de la recomendaciones de esta revisión.
Los datos también están disponibles, mediante una app, con una ampliación del resumen, herramientas para ayudar a la toma de decisiones compartidas y adaptación de la guía al entorno local (aunque a mí no me ha funcionado).
Las conclusiones no puede ser más clara y a la vez estar más en desacuerdo con lo que hacemos en nuestras consultas.
Según esta revisión casi todos los adultos con HSC no se beneficiarían del tratamiento con hormonas tiroideas con una recomendación fuerte (GRADE). Ademas de la calidad dela evidencia, otros factores que favorecen la clasificación de recomendación fuerte son: la «carga» de la toma diaria de por vida de la hormona tiroidea y la incertidumbre sobre los daños potenciales. Frente a estos inconvenientes, el no tratamiento puede conllevar la obligación de una monitorización de la progresión o resolución de la disfunción tiroidea en estos pacientes con controles más frecuentes.
Una advertencia de las excepciones que marca el propio artículo:
Esta recomendación podría no aplicarse a: Pacientes que ya toman hormonas tiroideas. Las pruebas presentadas aquí observaron el efecto de comenzar la medicación e informaron solo de manera indirecta de detenerla.