Categoría: Urgencias médicas
Cosas que hacemos sin motivo™: Recetar gabapentinoides para el dolor
Traducción de Patel NG, Goese D, Belknap SM, Madeira CL, Barsuk JH. Things We Do for No Reason™: Prescribing gabapentinoids for pain. J Hosp Med. 2026 Feb 15. doi: 10.1002/jhm.70286.
Caso clínico: Un hombre de 61 años con lumbalgia crónica, asma y enfermedad renal crónica ingresa con dolor lumbar agudo sobre crónico que se irradia a la pierna izquierda. Su dolor no se controla a pesar del ibuprofeno y la hidrocodona. La resonancia magnética muestra una hernia discal y compresión de la raíz nerviosa S1. El médico del hospital prescribe gabapentina 300 mg cada 8 horas.
Recomendaciones
1. Evitar la prescripción rutinaria de gabapentinoides para el dolor. Si se inicia en el hospital, reevaluar la necesidad al alta y suspenderlo a menos que sea claramente beneficioso. En raras circunstancias en las que exista un beneficio neto aparente para el paciente, el tratamiento debe supervisarse periódicamente y suspenderse si no es eficaz o si se producen efectos adversos significativos. Utilizar dosis ajustadas según la función renal de estos fármacos y colaborar con un farmacéutico cuando sea apropiado para la conciliación de la medicación y la educación del paciente.
2. Cuando se ha recetado un gabapentinoide antes del ingreso, los médicos del hospital pueden ayudar a evaluar la eficacia y la seguridad y elaborar un plan de deprescripción cuando sea apropiado. El plan de deprescripción puede iniciarse en el hospital y continuarse por el médico de atención primaria después del alta.
3. Considere la fisioterapia u otras modalidades no farmacológicas en lugar de los gabapentinoides para el dolor agudo sobre crónico, el dolor musculoesquelético crónico o la fibromialgia.
Conclusión
Se recomienda a los médicos que tengan en cuenta la ausencia de resultados sólidos que demuestren la eficacia fiable de los gabapentinoides, junto con la alta tasa de efectos adversos de los medicamentos, a la hora de tomar decisiones sobre la prescripción. En el caso del paciente de nuestro escenario, un médico hospitalista evaluó al paciente y observó una eficacia deficiente. Se redujo la dosis de gabapentina, se aumentó la dosis de paracetamol y se derivó al paciente a fisioterapia.
De obligada lectura
En medicina hay libros o artículos de esos que te llevan a decir: “todo estudiante (o residente) debería leer”. Aunque la comprendo, a mí no me gusta la frase, es lógico que tu sorpresa o ilusión ante un buen trabajo te lleve a recomendarlo a generaciones venideras, pero esa «obligación» que impones, no es de recibo. Puede que el artículo no sea tan bueno, o el momento no sea el adecuado como lo fue para ti, es probable que esa persona a la que se lo dices, no lo necesite o no lo entienda en ese momento determinado. Seria mejor recomendar, e incluso recomendar solo a demanda del interesado. Solo en contadas ocasiones y conociendo al que crees que lo necesita, le puedes decir eso de “léete esto ¡chaval!”
Gracias a Juan Gérvas (una vez más) he llegado a este antiguo articulo que documenta y explica un hecho típico de la medicina generalista y que todos los que trabajamos en atención primaria deberíamos aprehender, ya que conocer casi todos lo conocemos. Se trata de eso que los bayesianos y evidenciologos llaman la probabilidad preprueba y cómo varía esta probabilidad según el entorno en el que trabajemos
Juan,lo aplica para ilustrar la peligrosidad de la desaforada afición de nuestros conciudadanos para acudir a los servicios de urgencias, y lo explica sencillo y bien. Da igual, casi nadie lo leerá y de los que lo hagan unos será para criticarlo sin misericordia por venir de quien viene, otros porque nunca entenderán, a pesar de su aparente formación intelectual, este sencillo problema de la masificación de las urgencias ambulatorias y el abuso de las hospitalarias.
Bien, pero hablemos del artículo. Se titula: Occurrence and clinical significance of overt blood loss per rectum in the general population and in medical practice (Frecuencia e importancia clínica de la pérdida manifiesta de sangre por recto en la población general y en la práctica médica) y el resumen traducido es este
Aunque la pérdida de sangre por el recto en medicina general es frecuente y no suele ser grave, puede ser el primer síntoma de un trastorno maligno colorrectal. Para determinar la incidencia y la importancia clínica de la pérdida evidente de sangre por el recto, se realizó una búsqueda bibliográfica en Medline. Se informó de que la incidencia de este síntoma en la población general era de aproximadamente 20 por 100 personas al año, la «incidencia de consulta de atención primaria» de aproximadamente seis por 1.000 y la incidencia de derivación a un especialista médico se estimó en aproximadamente siete por 10.000 al año. La importancia clínica del síntoma variaba en función de la población: el valor predictivo de la pérdida de sangre rectal manifiesta para una neoplasia maligna colorrectal se estimaba en menos de uno de cada 1.000 en la población general, aproximadamente dos de cada 100 en la práctica general y hasta 36 de cada 100 en pacientes derivados. Se desconoce cómo contribuye la manifestación de la hemorragia (y otros signos y síntomas) a la selección de pacientes en cada uno de estos estadios, dando lugar a probabilidades previas crecientes.
Juan Gérvas nos lo explica en este articulo :
En general la rectorragia es “inocente”, se debe a hemorroides o fisuras anales, y los pacientes lo suelen saber y manejar por sí mismos, sin consultar con el médico de cabecera y sin ir a urgencias. La probabilidad de que la rectorragia se deba a un cáncer del aparato digestivo es muy baja, del 1 por 1000.
Cuando los pacientes en ese estudio decidieron consultar con su médico de cabecera la probabilidad del cáncer subió al 20 por 1000. Es decir, los pacientes, si deciden consultar es porque “saben” que la rectorragia es distinta, que vale la pena la consulta, y sube a veinte por mil la probabilidad de cáncer, un ejercicio excelente de “auto-cuidado”, de “auto-selección”.
Después, cuando los médicos generales decidieron mandar a los pacientes con rectorragia a los especialistas focales, o a urgencias, la probabilidad de cáncer subió a 360 por 1000. Es decir, los médicos de cabecera seleccionaron a los que tenían mayor probabilidad de cáncer (en los que valía “la pena” el realizar más pruebas) y multiplicaron por 18 la probabilidad de cáncer de aparato digestivo. Así, de 1000 personas con rectorragia que a través del médico de cabecera llegaron a urgencias o especialistas focales, 360 tenían cáncer (640 no)
¿Se imagina si los pacientes con rectorragia de este estudio hubieran ido todos a urgencias hospitalarias o los especialistas “para estar tranquilos”, pruebas y más pruebas, daños sin sentido a 999 de cada 1000?
De todas formas, lo “recomendable” que no obligatorio, es cogerse el artículo completo en PDF con lápiz, «borra» y subrayador de colorines y estudiarlo en profundidad
Más información en El fundamento científico de la función de filtro del médico general del mismo autor y Mercedes Pérez Fernández
Diazepam Is No Better Than Placebo
En 2013 la European Medicines Agency (EMEA) a instancias del PRAC decidió las suspensión de comercialización del Tetrazepam, mas conocido por su marca comercial de Myolastan. Hasta entonces, era un medicamento profusamente utilizado, sobre todo en lumbalgias y dolores cervicales, por su supuestos efectos en la contracturas musculares dolorosas que iban asociadas a estas condiciones. Las razones que motivaron esta suspensión fue la constatación de reacciones dermatológicas graves que hacían que el balance riesgo/beneficio, no fuera favorable. En la balanza, los beneficios se contabilizaban por su eficacia en las indicaciones para las que estaba aprobado (contracturas dolorosas en reumatología o espasticidad).
Sin embargo en la literatura revisada por la EMEA y el PRAC, los estudios que mostraron la eficacia del tetrazepam para las contracturas dolorosas, eran solo dos pequeños ensayos clínicos doble ciego, controlados con placebo que mostraban una eficacia limitada.
Muerto el perro no acabó la rabia, la supuesta eficacia de esta clase de medicamentos en el tratamiento de lumbalgias y cervicalgias, aunque controvertida y escasa, impregnaba la mentalidad de los médicos, llegando incluso a las actuales generaciones de estudiantes y recién graduados que por su edad no llegaron a conocer el “famoso” myolastan. El consumo se desvió a otras benzodiazepinas, principalmente al diazepam y en la actualidad no es infrecuente leer informe de los servicios de urgencia donde al cóctel analgésico potente y variopinto, se añade el inefable diazepam. También ayuda, la anticuada ficha técnica de este medicamento que en concreto dice:
Indicaciones:
Sin embargo, la evidencia es terca y sigue sin apoyar esta desaforada afición por las benzodiacepinas que muestran los médicos que tratan procesos osteomusculares. Veamos….
El conocido UptoDate, dice con respecto a los relajantes musculares los siguiente:
Benzodiazepines should not be used because they are not effective in improving pain or functional outcome [33], and there is potential for abuse.
Una revisión sistemática Cochrane, publicada en 2003 que evaluaba el tratamiento con miorelajantes en las lumbalgias inespecíficas, determina con respecto a las benzodiazepinas que las pruebas de su eficacia en el dolor lumbar agudo no son muy convincentes. La única evidencia sólida provenía del tetrazepam y se basaba en dos ensayos en lumbalgia crónica, que mostraban que el tetrazepam era más efectivo que el placebo en pacientes en el alivio del dolor a corto plazo y mejoría general. Estos estudios, parece que financiados por el laboratorio fabricante del Tetrazepam, uno de ellos publicado en una revista ya desaparecida no incluida en MEDLINE y otro en alemán, son de difícil acceso.
La revisión algo desordenada y con algunos errores en la referencias, publicada por la ACP en Annals of Internal Medicine en 2017 añade a los artículos encontrados en la revisión Cochrane un nuevo ensayo clínico en el que se evaluaba diazepam frente a placebo en caso de lumbalgia aguda con irradiación (ciática).En este ensayo el diazepam no mostró mejoría en ninguna de la variables evaluadas y algunas se encontraron diferencias beneficiosas para el grupo placebo
 Por último constatar que en un ensayo clínico individual más reciente, muestra la falta de eficacia clínica del diazepam en lumbociatalgia aguda y subaguda. En este ensayo clínico, controlado y aleatorizado se compararon dos grupos de pacientes que acudieron a urgencias con dolor lumbar de no más de 2 semanas de duración. Un grupo recibió naproxeno + diazepam y el otro naproxeno + placebo no encontrando diferencias significativas en la variables evaluadas (cambio de puntuación en escala de incapacidad física y dolor percibido a la semana y un mes)
Por último constatar que en un ensayo clínico individual más reciente, muestra la falta de eficacia clínica del diazepam en lumbociatalgia aguda y subaguda. En este ensayo clínico, controlado y aleatorizado se compararon dos grupos de pacientes que acudieron a urgencias con dolor lumbar de no más de 2 semanas de duración. Un grupo recibió naproxeno + diazepam y el otro naproxeno + placebo no encontrando diferencias significativas en la variables evaluadas (cambio de puntuación en escala de incapacidad física y dolor percibido a la semana y un mes)
En conclusión la prescripción de benzodiazepinas en lumbalgias, a pesar de su aparente lógica fisiopatológica [contractura en musculo -relajante muscular] no está soportada por la evidencia disponible. Su uso rutinario, como es la práctica habitual, debería ser evitado.
Para el dolor cervical , con incluso menos estudios disponibles, se podría llegar conclusiones similares.
El ventolín de Pocholo
«Es ponerle el ventolín y el niño parece Pocholo en Ibiza» Fabiani F. Vengo de urgencias. 2018
La práctica de la medicina como otras muchas profesiones donde la interacción social es importante y necesaria es un auténtico filón de anécdotas y sucedidos que animan cualquier conversación entre médicos. Con mucho cuidado para no caer en lo tabernario, o en lo que podría considerarse una falta de respeto hacia las pacientes, estas historias pueden y deben salir del ámbito profesional y trasladarse al gran público. Es difícil de lograr, no debemos olvidar que los pacientes son individuos, que pasan por una situación de indefensión y fragilidad que da la propia enfermedad, real o imaginaria, tampoco tienen porqué conocer muchos de los abstrusos términos que jalonan el “habla” médica, ni estar al corriente de nombres de medicamentos o técnicas diagnósticas incomprensibles, incluso para nosotros.
Esto no es motivo de broma y menos aún de escarnio.
Por eso, cuando un médico, con respeto y cariño lo consigue, es digno de reconocimiento. Hace unos años triunfó en el empeño José Ignacio de Arana con su best seller Diga 33, y ahora lo esta empezando a disfrutar el médico sevillano Fernando Fabiani con su Vengo de urgencias. He visto urgencias que no creeríais.
 Como quiera que tengo conflicto de interés al ser tuitamigo de Fernando y por tener el libro de válvula, he pasado la responsabilidad hacer un comentario sobre el libro a otra persona, y quien mejor que las dos que tengo a lado y que no paraban de reír mientras lo leían.
Como quiera que tengo conflicto de interés al ser tuitamigo de Fernando y por tener el libro de válvula, he pasado la responsabilidad hacer un comentario sobre el libro a otra persona, y quien mejor que las dos que tengo a lado y que no paraban de reír mientras lo leían.
Crítica «entregá»
Estoy doblemente agradecida a Fernando Fabiani por este (su segundo) libro: Vengo de urgencias. He visto urgencias que no creeríais. Las razones son dos: por un lado, la lectura me ha hecho pasar buenos momentos de risas; mejor dicho, de carcajadas. Por otro, Gonzalo: un adolescente de 13 años, al oírme reír no tuvo más remedio que acercarse y unirse a la lectura.
Todo un planazo: que tu hijo adolescente suelte las manos de cualquier dispositivo que le permita jugar a un videojuego; además, que se interese y se siente contigo a leer un libro en soporte papel y que, para colmo, le guste ¡un lujazo ¡Mi enhorabuena Fernando ¡
Aunque no soy profesional sanitario si he desarrollado mi trabajo durante muchos años en hospitales. Todo lo que cuentas en el libro (con un impresionante sentido del humor) es cierto … ¡y más ¡, efectivamente, como bien dices: “urgencias que no creeríais”.
El libro, apto (y recomendable) para todos los públicos, presenta al Dr. Teo Jarcia en urgencias y a los diferentes figurantes de una consulta médica (ya sea urgente o no): los residentes, los adjuntos, los pacientes y los acompañantes (familiares -o no- de los pacientes). Cada uno con sus circunstancias y peculiaridades. Un buen espejo en el que mirarse cuando uno se encuentre en una circunstancia parecida.
Lo que más me ha llamado la atención es: el lenguaje tan diferente que utilizamos los pacientes (seccion: “dijo el paciente…”) y los médicos (anexo II: cómo entender un informe médico (con tanta sigla) ¡cómo somos capaces de entendernos ¡
Lo del chocolate … ¡lo dejamos para otra ocasión ¡
Azucena y Gonzalo
la conclusion de un estudio
Si amplias el horario en atención primaria, igual no disminuyen las urgencias
Cuando el sueño de la sanidad universal y gratuita produce monstruos
Anda circulando por twitter esta carta al director publicada, al parecer en un diario de Valladolid, aunque es más propia de El Mundo Today

Sanidad Bizarra (5)
Bizarro.a. En español significa ‘valiente, esforzado. Debe evitarse su empleo con el sentido de ‘raro o extravagante’, calco semántico censurable del francés o del inglés bizarre. Tampoco debe emplearse bizarría con el sentido de ‘rareza o extravagancia’.
Corresponde al lector considerar en que sentido se emplea aquí.
A continuación se reproduce un articulo publicado en la sección noticias de CAS-Madrid (Coordinadora Anti privatización de la Sanidad Publica de Madrid) CAS Madrid.org. Tampoco tiene desperdicio su reproducción en Meneame y comentarios anexos.
——
Holanda: los resultados de la reforma sanitaria desde el punto de vista de un paciente. Carta de una española residente en Holanda. Lo que no nos cuentan del modelo de competencia
Soy española residente en Holanda desde hace dos décadas y he vivido el modelo antiguo de sanidad holandesa y el nuevo. Tenéis mucha razón de que se ha encarecido el coste para las familias, la atención médica nos cuesta ahora mucho más que antes y empeorando, cada día salen más medicamentos de las listas de reembolsados por el sistema de seguros privados. Tenemos un gasto fijo de 350 euros al año por persona por cualquier concepto médico que los seguros no reembolsan, es decir, que lo asume cada usuario, o sea que solamente te empiezan a devolver algo a partir de que hayas gastado 351 euros el año anterior pero antes no. Así que en una familia de cuatro personas significa 1.400 euros al año que pase lo que pase te los comes de tus ingresos.
Tenemos muchísimas restricciones para que nos hagan pruebas médicas, solamente las piden cuando tiene toda la pinta de ser necesario pero hacen pocas pruebas preventivas o por si acaso. Aquí apenas le vemos la patita a los diversos especialistas, multitud de problemas los tienen que afrontar los médicos de cabecera. Se supone que les dan cursillos para que entiendan de cardiología, oncología, piel, asma…. Pero cualquiera se imaginara que aprendiz de todo, maestro de nada. Mi médico de cabecera estuvo años diciéndome que tenia un poro de grasa infectado. Resulto ser cáncer de piel.
Existe una arbitrariedad increíble a la hora de afrontar problemas un tanto infrecuentes o difíciles. Así hay aseguradoras que se han negado a pagar ciertos tratamientos oncológicos estándar con la excusa de que no está demostrado que sirvan realmente para tratar la enfermedad. Por supuesto pobre del que tenga una enfermedad lo suficientemente rara o infrecuente como para que no le encuentren rapidito por que le duele.
Cada hospital tiene que negociar de manera individual que especialistas y pruebas clínicas hacen y a que asegurado si y a quien no aceptan porque tal o cual aseguradora no quiere pagarle al hospital lo que les piden. Aquí en mi hospital de referencia no tratan ciertos problemas (creo que de huesos) por una estúpida cuestión burocrática y la gente se tiene que ir bien lejos a otras ciudades para que les traten.
Las urgencias son un bunker, aquí no sueñes con irte a urgencias un día que te encuentras mal, primero llamas por teléfono a tu medico de cabecera, y si a él le parece que tienes razón por lo que le cuentas por teléfono mandará una orden por correo electrónico al hospital para que acepten verte en sus urgencias. Ni que decir tiene que solamente procesos con riesgo inmediato para la vida como ataques cardiorrespiratorios o cerebrales tienen el privilegio de entrar por urgencias, a la mayoría de la gente les obligan a pasar un calvario de esperas en salas de ambulatorio o cualquier falta de atención imaginable hasta que la cosa se agudiza lo bastante como para que te tomen en serio. A mí me echaron de unas urgencias en plena época de gripes y semanas después me diagnosticaron de asma, cuando ya estaba incomparablemente mejor; a saber cómo debía estar yo en el momento en que me dije a mi misma, estoy llegando a los últimos momentos de mi vida, tan espantosamente mal me encontraba. Aquí por supuesto nadie cuenta con las urgencias excepto para accidentes serios, si te ocurre un problema a horas extrañas mejor te buscas la vida como puedas.
El dinero que en el pasado se gastaba en atención médica variada (médicos, enfermeros, medicamentos, fisioterapias, etc.) ahora se va a las manos de una legión de «gestores» burocráticos, los departamentos de facturación de los hospitales no dan abasto para lanzar facturitas de un lado para otro. Por ejemplo, para un análisis de sangre vulgar y corriente pueden necesitar varias facturas, una por el hematocrito, otra por la glucosa, y así todo. Tú recibes todas esas facturas y con buena suerte, si no estás a morir, consigues que no se te pierda ninguna de esas facturas y las envías cuando puedes a tu seguro, donde un departamento lleno de burócratas se encarga de desbrozar tanto papeleo.
En fin, podría seguir así interminablemente.
No dejad que lo que está pasando aquí se repita en España. Ojala que no.
M.R.
Sanidad bizarra (4)
Bizarro.a. En español significa ‘valiente, esforzado. Debe evitarse su empleo con el sentido de ‘raro o extravagante’, calco semántico censurable del francés o del inglés bizarre. Tampoco debe emplearse bizarría con el sentido de ‘rareza o extravagancia’.
Corresponde al lector considerar en que sentido se emplea aquí.
No eres tú, soy yo: hora de reducir la brecha en la atención de fin de semana
No eres tú, soy yo: hora de reducir la brecha en la atención de fin de semana
Lauren Lapointe-Shaw , Chaim M Bell
Departamento de Medicina , Hospital Mount Sinai de la Universidad de Toronto, Toronto , Canadá
Tradución libre del editorial publicado en BMJ Qual Saf doi:10.1136/bmjqs-2013-002674
Numerosos estudios han descrito el «efecto fin de semana» y su impacto negativo en la atención hospitalaria puntual y la mortalidad. Los pacientes con numerosos problemas médicos y quirúrgicos experimentan mejores resultados si llegan al hospital en un día de trabajo en comparación con un fin de semana. Los investigadores han puesto de relieve el problema como un reflejo de la reducción de personal y la disminución del acceso a los servicios especializados los fines de semana. Cabe destacar que este efecto de fin de semana se ha visto recientemente también en ingresos y cirugías optativas, lo que plantea importantes preguntas acerca de la planificación de recursos en torno a la atención optativa que ocurre cerca del final de la semana.
Pérez Concha et al analizaron los datos administrativos de los hospitales de Australia entre 2000 y 2007. Ellos compararon la mortalidad durante 7 días después de la admisión hospitalaria en pacientes ingresados durante el fin de semana frente a un día de la semana normal, estratificando el análisis por grupo de diagnóstico. Definieron el fin de semana como algo que ocurre entre la medianoche del viernes y la medianoche del domingo. El análisis incluyó OR para la muerte después de ingreso en fin de semana frente a la admisión de lunes a viernes, así como curvas de supervivencia y los hazard ratios.
En total, 16 de los 430 grupos de diagnóstico mostraron evidencia de un efecto de fin de semana para la mortalidad del paciente en 7-días. Ningun grupo mostró un «efecto fin de semana inverso ‘, o disminución de la mortalidad durante el fin de semana con respecto a los dias de trabajo. Además de las razones de riesgo (risk ratio), los autores presentaban el exceso del número absoluto de muertes para cada grupo. En conjunto, estos grupos representan un incremento de 21 muertes por cada mil admisiones de pacientes. En el ajuste por diferencias en el case-mix entre los grupos de fin de semana y de día trabajo aumentó sorprendentemente la magnitud del efecto fin de semana. Este hallazgo sugiere que los pacientes ingresados en el fin de semana tuvieron un riesgo inicial más bajo que los ingresados durante el resto de la semana, un resultado que a primera vista parece contradictorio.
Así que ¿por qué este estudio informa que los pacientes de fin de semana tenían de hecho un riesgo más bajo? Los autores señalan que los pacientes ingresados en el fin de semana eran más jóvenes y tenían menos comorbilidad. A primera vista, esto sugiere que los pacientes de fin de semana son inherentemente un riesgo menor, y que cualquier exceso de mortalidad debe ser el resultado de deficiencias en la atención. Hay, sin embargo, otra posible explicación. Los pacientes más jóvenes y más saludables podrían estar más enfermos de forma aguda. Los pacientes más jóvenes con menos comorbilidad tienen más probabilidades de tener un empleo Los pacientes con trabajo podrían retrasar la atención médica durante los dias de trabajo durante la semana y presentarse el fin de semana en peor estado.
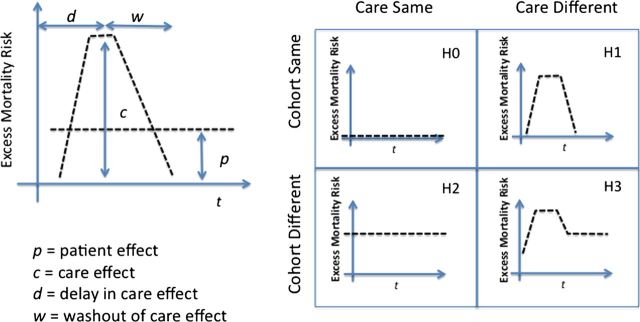
El exceso de riesgo de mortalidad asociado con la entrada de fin de semana por grupo de diagnóstico relacionado, pueden presentar diferentes patrones temporales en función de si la causa son los pacientes más enfermos (efecto del paciente: H2) o la atención más pobre (efecto cuidado: H1 (efecto del paciente: H2) o peor atención (cuidar efecto : H1)
La gravedad de la presentación de la enfermedad es un importante factor determinante de pronóstico, sin embargo, no tiene en cuenta en el ajuste del riesgo basado en datos administrativos. Al igual que en la mayoría de los estudios sobre el efecto de fin de semana, el ajuste del riesgo se limita a la información disponible, como la edad y las comorbilidades. Estos ajustes no representan ni la gravedad de la enfermedad, ni el estado funcional del paciente. Los pacientes de fin de semana, puede parecer que tienen un menor riesgo, pero de hecho están más enfermos, y esto no se refleja cuando se usa datos administrativos. El ajuste de las comorbilidades y la edad sólo hará que los resultados de este grupo empeoren con respecto a sus contrapartes de entre semana con más enfermos crónicos y de más edad.
Si el ajuste del riesgo basal es limitado, es difícil averiguar si la atención o que características de esta produce el exceso de riesgo. Afortunadamente, los autores encontraron una forma alternativa para distinguir los pacientes y los efectos del cuidado. La principal contribución del estudio de Pérez Concha et al es el nuevo uso del exceso de riesgo sobre las curvas temporales para identificar tendencias en el tiempo de que grupos diagnósticos son más sugerentes de un efecto de fin de semana. Estos se generaron restando las curvas de riesgo de mortalidad específicos para cada condición médica para los pacientes de lunes a viernes de las generadas por los pacientes de fin de semana. Para cada diagnóstico de admisión, estos perfiles muestran el incremento de riesgo incurrido a través del tiempo por los pacientes ingresadosa lo largo del fin de semana.
Las curvas de riesgo de mortalidad en exceso generado para cada condición permite una mejor comprensión de en qué momento el exceso de riesgo se encuentra y lo que puede conducirlo. Las arritmias graves, embolia pulmonar y edema pulmonar mostraron un riesgo de mortalidad en exceso que fue concentrada al principio en los primeros días de la admisión, y se a normalizo, cuando se reanudó la semana de trabajo. Los autores postulan que un patrón de riesgo tan agudo es consistente con un efecto de cuidado de fin de semana, con la normalización del riesgo una vez que el paciente se vuelve a exponer a la atención habitual de lunes a viernes. Hay algunas razones clínicamente plausibles para un efecto de fin de semana en estos grupos diagnósticos. Las tres condiciones implican un riesgo considerable de muerte aguda (por ejemplo, la inestabilidad hemodinámica en el momento de la presentación) y con frecuencia requieren pruebas de urgencia y de intervención. El fin de semana, la reducción de personal puede disminuir la posibilidad de acceso a los servicios especializados, radiodiagnóstico y procedimientos de urgencia. Esto problemas médicos de «alto riego» conllevan el aumento de la mortalidad sin el cuidado oportuno.
Por el contrario, tres categorías de malignidad (neoplasia maligna del tejido conectivo, linfoma y leucemia) mostraron un aumento constante del perfil de riesgo, lo que sugiere que su mayor mortalidad fue fijado desde el momento de la admisión en adelante. Este patrón se esperaría si la mortalidad se debía a las características de alto riesgo del paciente y no a la calidad de la atención. Para los pacientes con cáncer avanzado, u otras afecciones crónicas paliativas, el fin de semana (o el día previo) puede ser un período de menor acceso a la atención en el hogar o a un servicio de cuidados paliativos. Estos pacientes tienen un riesgo intrínsecamente más elevado de muerte, ya sean dentro o fuera del hospital, el hecho de que sea ingresados puede llevar a un «efecto fin de semana observado de forma accidental. Por el contrario, los pacientes con cáncer de pulmón, hepatobiliar, páncreas y cáncer de mama muestran un patrón «mixto» de mayor riesgo, que se caracteriza por un pico temprano de exceso de mortalidad, seguido de un lento declive en la re-exposición a la atención de lunes a viernes. Este patrón de riesgo puede sugerir una interacción entre un perfil de paciente de alto riesgo y un entorno de alto riesgo. Por lo tanto, en los pacientes de mayor riesgo, saber si la atención o que características de esta tienen la culpa puede no ser tan sencillo.
A pesar de dos décadas de trabajos sobre el tema de, el efecto fin de semana se sigue observando. Ciertos problemas médicos parecen más vulnerables que otras a los efectos de la atención de fin de semana. Las enfermedades urgentes, tales como la embolia pulmonar, accidente cerebrovascular e insuficiencia renal aguda han demostrado un aumento de la mortalidad, si el paciente es admitido el fin de semana. Por el contrario, varios estudios sobre el cuidado de fin de semana en la hemorragia gastrointestinal alta aguda, mostraron diferencias en las esperas para realizar procedimientos, pero no pudo demostrar un efecto de la mortalidad. Los tiempos de espera prolongados son una prueba más de la capacidad de trabajo disminuida en el fin de semana y los efectos directos sobre la atención al paciente. Un retraso en una prueba urgente es un evento centinela. Al igual que otras cuasi accidentes, una proporción de éstas puede conducir a un resultado adverso. Los estudios que muestran efectos sobre el tiempo de procedimiento pueden no haber sido suficientemente grandes para detectar pequeñas diferencias en la mortalidad posterior.
Los fines de semana tienen un estatus especial en nuestra cultura médica y en la sociedad en su conjunto. Si la reducción de la capacidad durante el fin de semana es el resultado de estrategias de reducción de costos o de la preferencia de personal del hospital, es claramente problemático. Desafortunadamente, la evidencia de daño en un modelo existente es a menudo la única manera de forzar un cambio de cultura. En este punto, la evidencia parece suficiente para justificar un cambio en la manera en que damos atención en fines de semana. La economía proporciona un argumento más para reducir la brecha entre los niveles de servicio de fin de semana y entre semana. Los pacientes en espera de procedimientos y pruebas en el fin de semana tienen una mayor tiempo de estancia, y las intervenciones destinadas a mejorar el acceso de fin de semana han logrado reducirlo. La duración de la estancia es a la vez un resultado importante para el paciente y un factor de costo que puede abordarse mediante la mejora de los niveles de servicio en el fin de semana. Es el momento adecuado para reestructurar la semana trabajo en el hospital, tanto para maximizar la eficiencia como para mejorar los resultados del paciente.

