Categoría: Atención Primaria
lo que hay que hacer (II)

lo que hay que hacer (I)

Z10 o la tentación de Anakin Skywalker
Estos días estamos teniendo verdaderos problemas de codificación, es difícil encontrar una rúbrica en la CIAP que sirva para codificar un generalizado estado de ansiedad relacionado con la (mala) organización del sistema sanitario. Después de mucho buscar se encuentra un código que podría servir, el Z10 Problemas con el sistema sanitario, aunque también encaja el Z 65 Consulta/problema iniciado por un tercero distinto al paciente y al profesional, ya que el Z10 «No depende de las condiciones objetivas del sistema sanitario sino de la vivencia del paciente».
Pongamos que una comunidad autónoma organiza un programa de detección precoz de cáncer femenino y veamos que los resultados más inmediatos son el aumento de los miedos y ansiedad en muchas de la participantes, una sobrecarga burocrática injustificada en las consultas de los médicos de familia y un desbarajuste general entre los que organizan y participan. Bueno pues unamos esto agitémoslos y obtenemos el programa perfecto con la consiguiente proliferación de Z10s o Z 65s en las consultas de los centros  de salud junto a una sobrecarga administrativa y sensación de cabreo generalizado.
de salud junto a una sobrecarga administrativa y sensación de cabreo generalizado.
Por otro lado los problemas y vivencias del profesional sanitario (aquí también se incluyen las pobres enfermeras) no se codifican. Da igual, sería difícil encontrar un código para definir la hinchazón testicular inducida por la implantación desordenada de programas de cribado, termalismo social y otros.
Trabajar como médico de cabecera en el sistema público de salud exige en muchas ocasiones verdaderos esfuerzos de autocontrol, juntar los dedos y recetar repetidamente un mantra tipo ummmmm de lo contrario uno se pasaría todos los días al lado oscuro de la fuerza. El grupo antiburocarcia inicio un soplo de aire fresco, pero se está extinguiendo poco a poco sin llegar a lograr nada importante.
Habrá que ir encargando la máscara de Darth Vader ¡que pena no haberla pedido a los Reyes Magos!
como son
Las especialistas (por contraposición a los generalistas que incluye a médicos de cabecera, pero también a los buenos internistas y especialistas «generales» – cuanta buena gente se perdió cuando los ambulatorios de especialidades fueron «tomados» por el hospital-) son de una pasta especial, después de muchas disquisiciones he llegado la conclusión de que no es que sean peores o mejores que nosotros, son distintos. Por mucho que algún aprendiz de brujo se empeñe en denostarlos , no es que sean malos, son diferentes. Para ellos, la evidencia es un arcano moderno y pintón, la estadística y la epidemiologia es un máster que hay que hacer si uno quiere dejar de ver pacientes, los factores de riesgo causas incontestables que hay que tratar a toda costa, el uso racional del medicamento y el coste oportunidad una cosa de gerentes progres, y cualquier cosa que no sea de su especialidad no merece ni un minuto de atención, solo el tiempo que lleva derivarlo a su médico de cabecera.
, no es que sean malos, son diferentes. Para ellos, la evidencia es un arcano moderno y pintón, la estadística y la epidemiologia es un máster que hay que hacer si uno quiere dejar de ver pacientes, los factores de riesgo causas incontestables que hay que tratar a toda costa, el uso racional del medicamento y el coste oportunidad una cosa de gerentes progres, y cualquier cosa que no sea de su especialidad no merece ni un minuto de atención, solo el tiempo que lleva derivarlo a su médico de cabecera.
La convicción se ha reafirmado hoy al leer esa frase Not an orthopaedic article en un servicio de alerta bibliográfica (SAB) en el que participo. Me explico, este SAB envía periódicamente artículos seleccionados a diferentes médicos afiliados voluntariamente y agrupados por especialidades. El médico debe leer el artículo, darle una determinada puntuación de acuerdo a su novedad e interés y si lo considera necesario un comentario breve. Los resultados de esta valoración, tras pasar un filtro, se publican en diferentes revistas y servicios e difusión. En general cada artículo se evalúa por dos o tres médicos por especialidad y/o grupo de interés, siendo frecuente que el mismo artículo se evaluado por varias especialidades a la vez.
Uno de estos artículos, en concreto un interesante meta-análisis publicado en el CMAJ Long-term use of thiazolidinediones and fractures in type 2 diabetes: a meta-analysis el SAB lo ha enviado a varios médicos de al menos cuatro especialidades.
Comentario contestación de un miembro del grupo de Surgery – Orthopaedics: Not an orthopaedic article
¡Como son!
la medicina de familia y sus enemigos
Excelente artículo publicado en El Médico por Juan Benedito Alberola Presidente del Sindicato de Médicos de Asistencia Pública (SIMAP) Disponible en la tribuna abierta de http://www.elmedicointeractivo.com/ gracias a Santiago Casares por postearlo al grupo
¿se puede decir más claro? ¿ sabemos donde se esconde el verdadero enemigo?
¿Adónde te llevan, Medicina de Familia?
Hace más de 20 años que se inició la reforma del modelo de Atención Primaria de la Salud y las situaciones que motivaron dicha reforma siguen estando presentes. Masificación, mala coordinación con la Atención Hospitalaria, dificultad de acceso a las pruebas diagnósticas complementarias y excesiva burocratización de la consulta (consulta no hay más que una, la médica), siguen dificultando, como entonces, el proceso asistencial. Muchos opinamos que, en definitiva, hemos pasado de una consulta de dos horas de cupo al mismo tipo de consulta, pero de siete horas.
Los lobbys de la Atención Primaria (Sociedades Científicas, Plataformas, Observatorios) que están en relación con la Administración Sanitaria llegan a consensuar documentos de «alta filosofía», como el Proyecto AP-21 2007-2011, en los que concluyen que el problema que tiene la Medicina de Familia, después de la reforma efectuada por la Ley General de Sanidad, se solucionará incrementando el presupuesto asignado a este sector de la Medicina. Este incremento iría fundamentalmente a la paramedicina (gestora, directiva o asesora), la investigación o la docencia. Todos los poderosos salen beneficiados curricular y económicamente. Y como efecto colateral, se dice que el médico de base asistencial también saldrá beneficiado.
Tras varias décadas la situación cotidiana real de los centros de salud y de los Especialistas de Medicina de Familia (ahora ya se necesitan cuatro años para conseguir el título) es dramática. La Medicina de Familia no sabe a dónde va.
En las últimas convocatorias las plazas de MIR que no se cubren son las de Medicina de Familia. El porcentaje de abandonos del MIR de Medicina de Familia es el más alto de todas las especialidades, sin que sepamos si los compañeros abandonan la Medicina o se preparan un nuevo MIR. Los MIR de Familia recién acabados, en gran número, tras su contacto con los centros de salud vuelven a repetir el examen para cambiar de especialidad.
Ante la impasibilidad de los cargos directivos y gestores, las consultas están masificadas con 70 o más citas previas más los pacientes sin número (eufemísticamente encubiertos como no demorables, urgencias no vitales, emergencias, etc.) y más los avisos a domicilio. La burocratización se incrementa sin límites y se continúa sin contemplar de forma real la posibilidad de descargar las consultas de tareas administrativas.
mocofobia
No estas fino, Bernardino
 No es verdad que sea la epidemia de gripe la que esta colapsando los servicios sanitarios. La verdadera causa, y eso lo vemos en atención primaria, tiene que ver más con la salud mental colectiva, es una enfermedad conocida como mocofobia
No es verdad que sea la epidemia de gripe la que esta colapsando los servicios sanitarios. La verdadera causa, y eso lo vemos en atención primaria, tiene que ver más con la salud mental colectiva, es una enfermedad conocida como mocofobia
en Pueblo no fuman
Hace casi cinco años, una localidad del estado norteamericano de Colorado llamada Pueblo ( en español) una ordenanza prohibió fumar en todos los recientos cerrados no residenciales. Año y medio despues se comprobó que la medida redujo en un 26% los ingresos hospitalarios por infarto de miocardio entre los habitantes de la ciudad, tal como mostro el estudio Reduction in the Incidence of Acute Myocardial Infarction Associated With a Citywide Smoking Ordinance publicado on line en la revista Circulation y del que nos hicimos eco en PrimaBLOG ( el blog previo a Primun).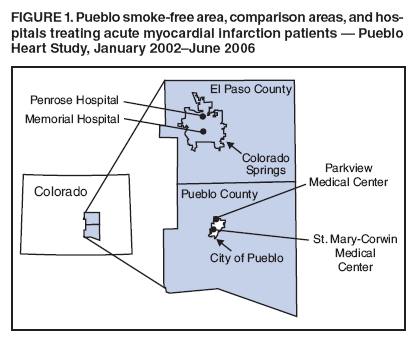 . Las hospitalizaciones por infarto no cambiaron de forma significativa entre los residentes del condado fuera de la ciudad donde se aplico la ordenanza o en una localidad vecina de características similares El Paso County pero donde no se aplicaron medidas anti tabáquicas
. Las hospitalizaciones por infarto no cambiaron de forma significativa entre los residentes del condado fuera de la ciudad donde se aplico la ordenanza o en una localidad vecina de características similares El Paso County pero donde no se aplicaron medidas anti tabáquicas
La disminución de enfermedades cardiovasculares y la implantación de medidas de salud pública de tipo restrictivo se ha visto también en otros estudios y en otros lugares pero en general se evaluaban los resultados en un plazo de un año. El estudio del condado de Pueblo continuo y ahora se publica en Morbidity and Mortality Weekly Report los resultados a tres años con una disminución aun mayor en la tasa hospitalizaciones por infarto de miocardio- un 41 % respecto a la fase sin prohibiciones. Loa autores lo achacan al «salvación» de los fumadores pasivos pero dada la naturaleza del estudio esto no se puede confirmar, sigue siendo válida sin embargo la conclusión inicial de estos mismos autores «Se pueden salvar vidas con fármacos y dispositivos caros y sofisticados -añade-, pero esta sencilla acción comunitaria conduce a disminuir los infartos. «Adoptar una ordenanza anti tabáquica tiene el potencial de mejorar rápidamente la salud cardiovascular de la comunidad».
Triaje en el centro de salud ¿misión imposible?
Dice Álvaro Valverde en la tribuna de Diario médico
 Los servicios de urgencia hospitalarios son la actual válvula de escape del sistema sanitario. Utilizados de forma indiscriminada por la población, soportan una gran presión asistencial donde se mezclan diariamente auténticas emergencias con consultas más o menos banales, lo que origina una peligrosa masificación con esperas que deterioran cada vez más la calidad asistencial y que además, repercuten fundamentalmente en los pacientes más graves.
Los servicios de urgencia hospitalarios son la actual válvula de escape del sistema sanitario. Utilizados de forma indiscriminada por la población, soportan una gran presión asistencial donde se mezclan diariamente auténticas emergencias con consultas más o menos banales, lo que origina una peligrosa masificación con esperas que deterioran cada vez más la calidad asistencial y que además, repercuten fundamentalmente en los pacientes más graves.
Por esto, resultaría de vital importancia establecer un sistema que permitiera identificar y discriminar a los pacientes desde el momento de su llegada para darle a cada cual el circuito asistencial que precise, priorizando las atenciones, asignando las esperas y distribuyendo los recursos de la forma más justa y eficaz.
Si cambiamos «servicios de urgencia hospitalarios» por las «urgencias en un centro de salud» (incrementadas exponencialmente en estas fechas) vemos que el problema, aunque de menor gravedad, es todavía más agudo ya que no existe ningún sistema, salvo la llamada del administrativo ¡tienes una urgencia! (y eso si tiene a bien hacerla).
¿Podrían los directivos de AP solucionarlo?
SI
¿Porque no lo hacen?
Pues no lo sé, aunque algunos puede que sea por que están muy ocupados llamándote -incluso por el móvil-cuando no eres bueno y no trabajas como amanuense del hospital.
Anexo
Una versión actualizada del Documento RAC de Plasencia se puede descargar desde aquí y una versión previa aquí
que me mareo
Como suplemento del número de noviembre la revista Otolaryngology Head and Neck Surgery se publica la guía de práctica clínica sobre vértigo paroxístico benigno Clinical practice guideline: Benign paroxismal positional vértigo disponible de forma gratuita en formato PDF.
El vértigo posicional paroxístico benigno (VPPB) es el causante de más del cuarta parte de las consultas por «mareos» en atención primaria – algún día habrá que hablar de las diferencias entre mareo, vértigo, acrofobia y otros síntomas como sincope tan difíciles de diferenciar en la consulta por parte de médicos y pacientes- y aunque como su propio nombre indica es benigno, produce con frecuencia discapacidad temporal y según lo que publican los especialistas «sigue siendo una enfermedad poco conocida en la atención no especializada, por lo que se retrasan el diagnóstico y el tratamiento y se consumen recursos innecesarios para su resolución.
Comienza la guía separando las dos variantes de de VPPB del canal semicircular lateral u horizontal y del canal semicircular posterior esta última, que constituye el objetivo central de la guía, es mucho más frecuente (90-95%) y cuya etiología está claramente relacionada con la otolitiasis. Para la elaboración de la guía se utiliza una aproximación basada en la evidencia, que tras una búsqueda exhaustiva clasifica las afirmaciones de acuerdo a los niveles de evidencia habituales y que distingue las recomendaciones entre «fuertes» estándar, opcionales y «no recomendación»
Se repasa en forma de enunciados ampliamente desarrollados posteriormente apectos clínicos como la mejor estrategia diagnóstica (vértigo + nistagmus provocado por la maniobra de Dix-Hallpike) que excluye la realización de pruebas radiográficas y vestibulares a no ser que sospeche otro diagnóstico y el tratamiento inicial con maniobras de reposición como las maniobras de Eppley o de Sermont para el VPP posterior, seguidas de observación y el ofrecimiento de rehabilitación vestibular.
No se recomienda el tratamiento de rutina con benzodiacepinas o antihistamínicos derivados de la fenotiazina con propiedades antieméticas (como nuestro Torecan) ya que incluso pueden causar más perjuicio que beneficio y únicamente se recomienda tratamiento antiemético en un corto periodo de tiempo en los casos en los que los síntomas como nauseas y vómitos sean muy importantes o incapacitantes.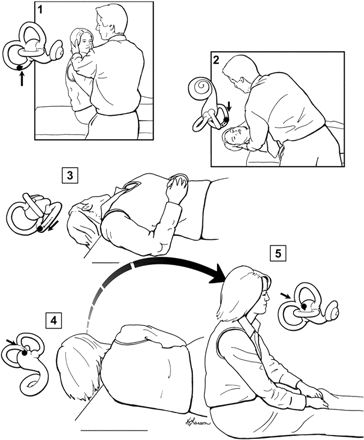
Este mismo año se han publicado dos revisiones sobre este tipo de vértigo una en español de carácter narrativo y otra más sistemática enfocada en el tratamiento y publicada en este mismo año por la revista Neurology llega a similares conclusiones y apoya la guía comentada hasta ahora, de origen ORL peor con una amplia representación y enfoque multidisciplinar, aunque ofrece como ventaja una más clara y detallada descripción de la evidencia que respalda cada recomendación.
oido cerumen
La revista Otolaryngology Head and Neck Surgery revista oficial de la American Academy of Otolaryngology-Head and Neck Surgery Foundation, Inc. y de la American Academy of Otolaryngic Allergy ha publicado en el último cuatrimestre de este año dos guías especialmente útiles para los médicos de familia ya que tratan dos temas a medida descuidados por las publicaciones pero muy frecuentes en la consulta: los tapones de cerumen y el vértigo paroxístico.
Sobre el manejo de los tapones de cerumen se publico un suplemento en el mes de septiembre con una guía de práctica clínica cuyo objetivo era ayudar a los profesionales especialistas de otorrinolaringología y médicos de atención primaria en el manejo y tratamiento apropiado del tapón de cerumen o impactado. Seguramente sean las primeras recomendaciones clínicas exhaustivas sobre este tema aparentemente banal pero que constituye la causa más frecuente de pérdida de audición en nuestro medio. Ocupando un inusitado espacio y siguiendo los rigurosos estadios que reclaman las guías basadas en la evidencia, ésta repasa las actuaciones habituales en este problema, y concluye que el cerumen es beneficioso y el cuerpo lo elimina por sí mismo; en muchas ocasiones lo mejor es no hacer nada, mientras que en otras la simple extracción solucionará el problema.
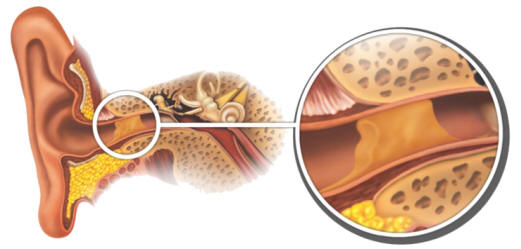 Si el cerumen obstruye más del 80% del diámetro del canal auditivo se debe eliminar para evitar la pérdida la audición. Se recomienda el uso de agentes disolventes de la cera, y aunque las pruebas no son abundantes, se recomienda el uso de cerumenolíticos, combinando la extracción con un lavado con agua tibia utilizando una jeringa, así como la extracción manual utilizando diversos dispositivos cuando la irrigación no es posible o no está recomendada. Los productos anticerumen, entre los que se incluye el agua y la solución salina, se pueden utilizar de forma aislada. No se encuentran diferencias entre ellos en los escasos estudios en que se ha evaluado. Cuando se combinan con la irrigación, no parece haber gran diferencia cuando se instilan inmediatamente antes de ésta o precedida de varios días de administración. Las recomendaciones desaconsejan usar hisopos de algodón u otros dispositivos utilizados en Estados Unidos, como los irrigadores orales a chorro o el tratamiento con velas óticas.
Si el cerumen obstruye más del 80% del diámetro del canal auditivo se debe eliminar para evitar la pérdida la audición. Se recomienda el uso de agentes disolventes de la cera, y aunque las pruebas no son abundantes, se recomienda el uso de cerumenolíticos, combinando la extracción con un lavado con agua tibia utilizando una jeringa, así como la extracción manual utilizando diversos dispositivos cuando la irrigación no es posible o no está recomendada. Los productos anticerumen, entre los que se incluye el agua y la solución salina, se pueden utilizar de forma aislada. No se encuentran diferencias entre ellos en los escasos estudios en que se ha evaluado. Cuando se combinan con la irrigación, no parece haber gran diferencia cuando se instilan inmediatamente antes de ésta o precedida de varios días de administración. Las recomendaciones desaconsejan usar hisopos de algodón u otros dispositivos utilizados en Estados Unidos, como los irrigadores orales a chorro o el tratamiento con velas óticas.