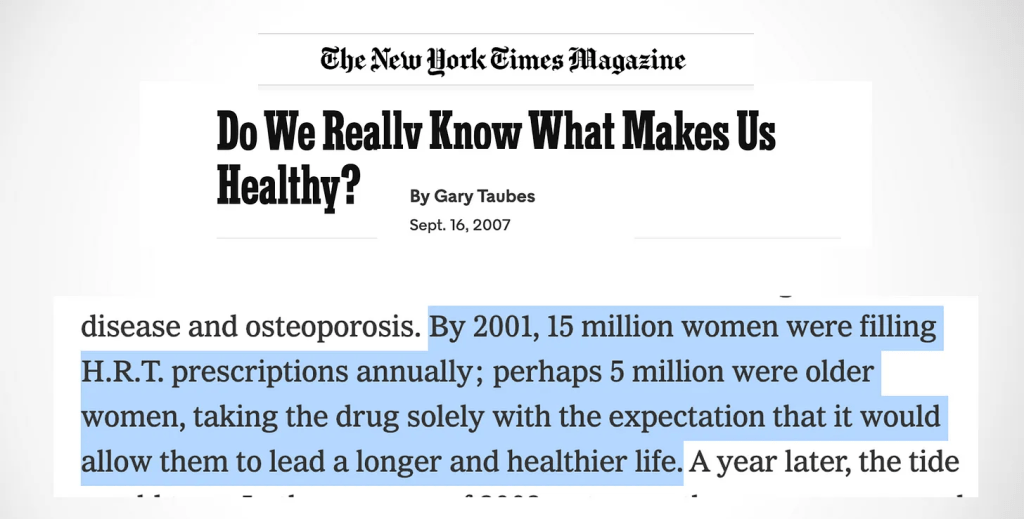Categoría: Atención Primaria
Tiempo necesario para tratar, algo que olvidan con frecuencia los hacedores de guías, protocolos y campañas de cribado
Resumen de Johansson M, Guyatt G, Montori V. Guidelines should consider clinicians’ time needed to treat BMJ 2023; 380 :e072953 doi:10.1136/bmj-2022-072953
El objetivo de las guías de práctica clínica es contribuir a una asistencia eficiente y de alta calidad. Se están haciendo esfuerzos para superar las barreras que dificultan su aplicación, como la falta de credibilidad por conflictos de intereses económicos o intelectuales, y la incapacidad de los clínicos para cambiar hábitos o mantenerse al día de las nuevas recomendaciones. Sin embargo, lo que rara vez se reconoce es que la aplicación de las directrices puede requerir un tiempo considerable por parte del clínico y, por lo tanto, tener considerables costes de oportunidad en el encuentro clínico. La inclusión de una evaluación del tiempo necesario para su aplicación podría modificar las recomendaciones de los comités de guías y ayudar a los médicos a establecer prioridades.
El objetivo de las guías de práctica clínica es contribuir a una asistencia eficiente y de alta calidad. Se están haciendo esfuerzos para superar las barreras que dificultan su aplicación, como la falta de credibilidad por conflictos de intereses económicos o intelectuales, y la incapacidad de los clínicos para cambiar hábitos o mantenerse al día de las nuevas recomendaciones. Sin embargo, lo que rara vez se reconoce es que la aplicación de las directrices puede requerir un tiempo considerable por parte del clínico y, por lo tanto, tener considerables costes de oportunidad en el encuentro clínico. La inclusión de una evaluación del tiempo necesario para su aplicación podría modificar las recomendaciones de los comités de guías y ayudar a los médicos a establecer prioridades.
Varios estudios han mostrado que es practicante imposible que en las jornada de un médico clínico se puedan aplicar todas la recomendaciones que las guías imponen. Es evidente que los médicos tienen que elegir qué recomendaciones seguir y en qué pacientes. Esto implica interpretar, priorizar y aplicar estas recomendaciones a un grupo diverso de pacientes con necesidades y deseos que pueden coincidir o no con las guías de práctica clínica. Pero sin orientación, y bajo la presión del tiempo, las decisiones sobre qué guías aplicar en el punto de atención serán implícitas, variables y potencialmente erróneas.
Una estrategia para resolver este problema consistiría en que los grupos de expertos estimaran el tiempo necesario para aplicar una intervención a la hora de determinar la orientación y la fuerza de las recomendaciones. Actualmente las guías más conocidas con contemplan este problema por lo que se proponemos que los organismos que crean las guías consideren explícitamente el «tiempo necesario para tratar» o «tiempo necesario para intervenir» (v del t).
El tiempo necesario para tratar (TNT) hace explícito el tiempo clínico estimado necesario para mejorar el resultado de una persona en la población diana (TNT -NNT), el tiempo clínico necesario para aplicar la recomendación a todas las personas elegibles en una consulta (TNT absoluto) y la proporción del tiempo clínico total disponible para la atención al paciente que se necesitaría para aplicar la recomendación a todos los pacientes elegibles (TNT relativo).
Los principales factores que afectan a las estimaciones del TNT. son:
- Tiempo necesario para proporcionar la recomendación a cada persona elegible
- Complejidad e intensidad temporal de la tarea
- Frecuencia con la que debe realizarse la tarea
- Herramientas y tecnología disponibles para facilitar la intervención
- Fracción de la población elegible
- Prevalencia de la enfermedad
- Umbral de elegibilidad
- Tiempo clínico disponible
- Número de médicos disponibles en el lugar donde se va realizar la recomendación
- Quién aplicará la recomendación
- Proporción de horas clínicas disponibles para la atención al paciente en la consulta
Los autores calculan el TNT absoluto en el caso de poner en marcha la guía NICE sobre «Actividad física: consejos breves para adultos en atención primaria». Si se siguieran las directrices de esta guía el TNT absoluto en una consulta de 2000 adultos seria, de 10 000 minutos, o 167 horas, de tiempo de un General Practitioner. Trasladado a España un médico de familia necesitaría casi 24 días (más de un mes) a tiempo completo par al año para poner en marcha estas recomendaciones.
Inclusión del tiempo en las directrices
Junto con otros factores relevantes, los grupos de elaboración de directrices deben tener en cuenta las estimaciones de el TNT a la hora de decidir si recomiendan una intervención y con qué intensidad. Para ayudar a los grupos de expertos a hacerlo, los marcos de elaboración de guías (como GRADE ) deberían establecer cómo tener en cuenta el tiempo que los médicos dedican a la aplicación de estas.
Considerar explícitamente el tiempo del clínico estimando el TNT podría convertir una «recomendación fuerte a favor» en una débil o incluso convertir una «recomendación débil a favor» en una «recomendación débil en contra». Las TNT pueden resultar especialmente útiles cuando las directrices hacen recomendaciones que se aplican a una gran fracción de la población general y cuando los efectos beneficiosos de la intervención recomendada son pequeños, en términos absolutos.
Los autores de las guías deberían considerar de forma rutinaria el tiempo necesario para llevar a cabo intervenciones de rendimiento relativamente bajo aplicadas a grandes proporciones de la población. De este modo, el entusiasmo por este tipo de intervenciones disminuirá, y las recomendaciones fuertes pasarán a ser débiles, y las recomendaciones a favor pasarán a ser contrarias. El resultado neto aliviará a los médicos de conjuntos imposibles de recomendaciones y aumentará el beneficio neto de la atención que prestan
Disminuir la accesibilidad inmediata y trasladar trabajo
Por Rafael Bravo Toledo. Publicado como parte de la sección Un vistazo a las últimas publicaciones de AMF 2022;18(7):428-430
Muchos pacientes, no reciben los cuidados agudos, crónicos y preventivos recomendados por las guías. Una explicación obvia, aunque olvidada, es que los profesionales de atención primaria dispongan del tiempo suficiente para brindar esa atención.
Aunque es un lugar común, esta es la frase de comienzo de un artículo donde se repasa el tiempo necesario para proporcionar los cuidados de atención primaria, que, según los estándares de atención, necesita la población adulta.
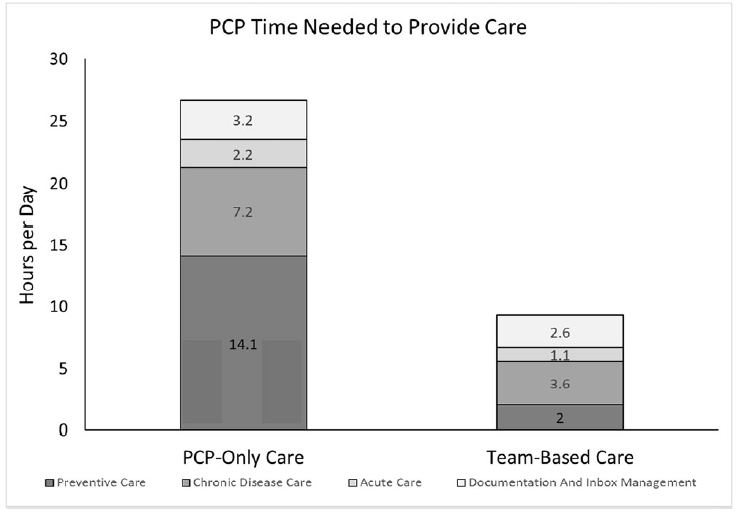
Partiendo de un hipotético cupo de 2500 pacientes representativos de la población, se estimó que un médico necesitaba 26,7 h/día para realizar estas actividades, este tiempo se distribuía en: 14,1 h/día para la atención preventiva, 7,2 h/día para la atención de enfermedades crónicas, 2,2 h/día para la atención aguda y 3,2 h/día para trámites burocráticos y gestión de la demanda.
Cuando la atención pasaba a ser realizada en equipos de atención primaria específicos basados en equipos (team-based care en el original), se estimó que se requerían 9,3 h por día (2,0 h/día para la atención preventiva y 3,6 h/día para la atención de enfermedades crónicas, 1,1 h/día para la atención aguda y 2,6 h/día para la burocracia).
Ver Figura: Tiempo que un proveedor de atención primaria necesita para atender a un cupo medio de 2.500 pacientes adultos en EE.UU. Tomada de Porter, J., Boyd, C., Skandari, M.R. et al. Revisiting the Time Needed to Provide Adult Primary Care. J Gen Intern Med 2023; 38;:147–155. https://doi.org/10.1007/s11606-022-07707-x
La conclusión, obvia: los profesionales no tienen tiempo suficiente para proporcionar la atención primaria recomendada por las guías y/o estándares. Con la atención basada en equipos, las necesidades de tiempo disminuirían en más de la mitad, pero seguirían siendo excesivas.
¡Bien! hemos encontrado justificación, escrita y en inglés, para perpetuar nuestro lamento sobre la falta de tiempo.
¡Para! Que igual no es así, veamos.
En el modelo, el “mejor escenario” comprende un cupo de 1500 pacientes, atención por equipo, 5 min por visita de enfermedad crónica, una proporción de tiempo entre atención crónica y aguda del 75%, y un 30% del tiempo para burocracia realizada por otros miembros del equipo.
Casualmente es similar con las condiciones de un médico de familia que trabajara en un hipotético centro de salud español.
En este “mejor caso” el médico necesitaría 4.5 h/ día.
También curioso que se acerque al tiempo estándar de un médico en un centro español, aunque nuestra experiencia “sentida” nos diga que esto no es así. Si repasamos de nuevo el articulo podemos averiguar las características diferenciales entre el modelo propuesto y el nuestro, sin olvidar que otras diferencias entre sistemas sanitarios podrían explicarlo.
La primera es la desigualdad en la atención a proceso agudos ya que en el modelo calculó, a partir de estudios representativos, unas 637 visitas por cada 1000 pacientes adultos por año. En nuestro país y tomando los datos de un estudio reciente, la frecuentación se estima en 4,2 vistas por paciente y año; este dato multiplicaría por siete el tiempo de atención, una diferencia excesiva incluso considerando un tiempo de atención de estos procesos en el modelo propuesto superior a 20 minutos. Otra causa importante era la idea de que otros miembros del equipo podrían asumir una parte importante del tiempo dedicado a actividades preventivas, manejo de la enfermedades crónicas y agudas, así como del tiempo dedicado a burocracia y manejo de la demanda.
En el articulo se plantean varios modelos basándose en que el cupo tenga mas o meno pacientes y alterando los tiempos de dedicación de los médicos y de los otros miembro del equipo. En todos los casos, la conclusión fue la misma: la prestación de los servicios ideales de prevención, enfermedades crónicas y cuidados intensivos basados en directrices supone una carga de tiempo excesiva para el médico de familia que sólo se ve parcialmente mitigada por los modelos de atención basados en equipos y los paneles de menor tamaño.
En definitiva, una conclusión provocativa que traiciona la frase inicial, se podría decir que disminuir la accesibilidad (inmediata) y fomentar activamente la participación de otros profesionales haría posible prestar sin tantos problemas de tiempo, las actividades preventivas, atención a enfermos crónicas y agudas de un cupo de hasta 2500 personas por parte de los médicos de familia.
Atención Primaria. ¡Desperta ferro!
por Carlos Coscollar Santaliestra. Medico de familia. @Carcos2 . Publicado en El Heraldo de Aragon el día 13 de diciembre de 2022
Vivimos tiempos en los que el ruido y la inmediatez, no facilitan el detenerse a reflexionar sobre lo importante. El ruido impone los contenidos y la inmediatez de la (simulada) actualidad galopante, los cambia al antojo de provocaciones y falsedades de todo tipo. Parece el trueque de cromos de un imaginario álbum tan urgente de completar, como interminable. La sanidad, y en concreto la atención primaria, ha entrado en la agenda mediática y política. Pero lo ha hecho contaminada de un ruido que impide reparar en lo importante.
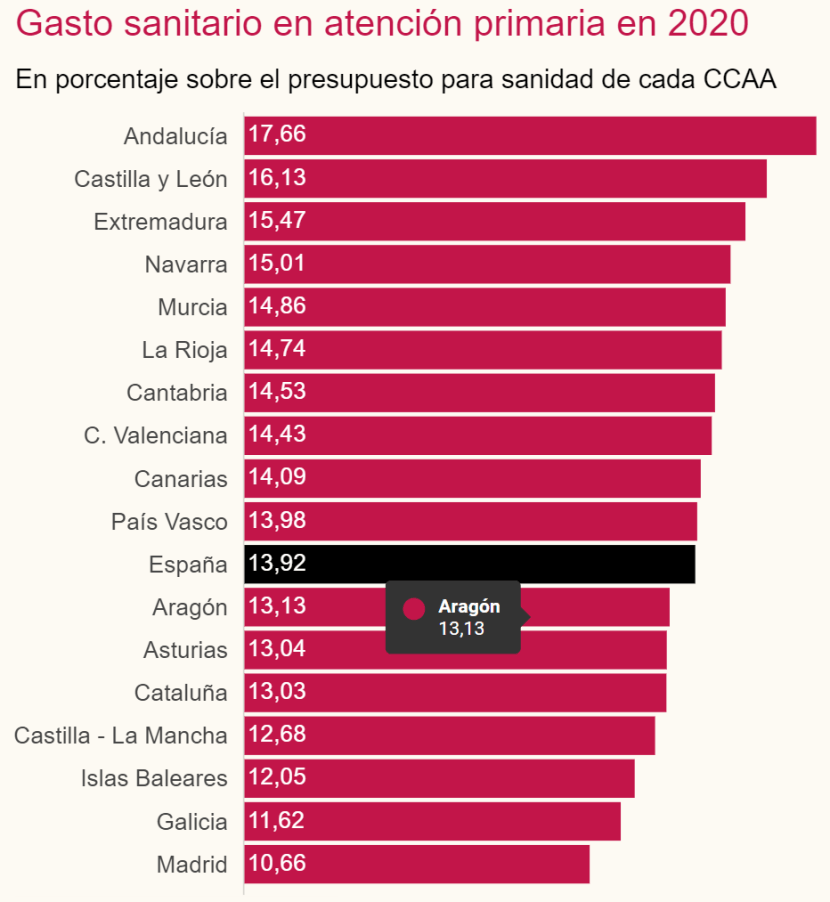
La atención primaria, como le sucede a la salud, se echará en falta cuando se pierda. La salud suele ofrecer oportunidades para recuperarse. La atención primaria, previsiblemente, no las ofrecerá. Es necesario evitar el ruido y reflexionar sobre esto. La sanidad pública es un bien tan valioso como frágil y vulnerable. De esta fragilidad, la primera víctima será, o está siendo, la atención primaria. El discurso hospitalocentrista, la tecnofascinación, la superespecialización, protagonizan el debate público y publicado, convirtiéndose en el debate hegemónico. La atención primaria ha quedado expuesta a la intemperie, especialmente porque quien, teniendo la responsabilidad de gestionar lo público, se ha desentendido. Su dotación y financiación se ha ido deteriorando desde que iniciamos la reforma hace más de 40 años. Aragón destina el 13,1% del presupuesto sanitario a atención primaria, menos que la media nacional y lejos del 25% recomendado por la OMS.
Pero siendo éste un problema, no es el único, ni siquiera el más importante. Tampoco lo es, el fácil recurso que apela a la falta de profesionales. Se trata, sobre todo, de un problema de modelo de gestión, de convicción y liderazgo político, y de recursos. Todos engrosaremos las filas de los perdedores, aunque las consecuencias de la derrota tendrán impactos diferenciales. Un modelo de atención primaria basado en la beneficencia, es un riesgo real que dará al traste con el modelo que ha perseguido la equidad en el acceso al sistema sanitario. Mientras, se da la paradoja de mantener privilegios con modelos de atención paralelos y discriminatorios (MUFACE, MUJEFU, ISFAS), financiados a cargo del erario público. Quienes se siguen desentendiendo de lo público, son los responsables de mantener y financiar este modelo que “protege” a quienes menos protección necesitan.
La atención primaria tiene capacidad para resolver hasta el 90% de los problemas que atiende. ¿Alcanzan a imaginar qué puede suceder si desaparece? Algunas señales ya se empiezan a observar.
La atención primaria es, además, el principal garante de los pacientes. Incluso, pero también, frente al exceso de medicina. No es mérito, ni competencia exclusiva, pero sí distintiva. Forma parte de sus fundamentos. Gestiona de modo eficiente situaciones complejas, porque con tecnología humilde (tiempo, conversación y proximidad) dispone de una potente herramienta: la longitudinalidad. Es decir, la continuidad y el conocimiento, consecuente, del paciente y su entorno. Hay estudios científicos que permiten afirmar que la asistencia por el mismo médico, mantenida en el tiempo, puede disminuir hasta un 30% la mortalidad de las poblaciones. Es difícil identificar alguna intervención con tan poco riesgo y con tanto beneficio.
Y permítanme añadir algo de información que refuerza el papel garante del médico de familia (especialista general). El incremento de su número, a parte de su estabilidad, también se relaciona con mejores resultados en términos de mortalidad. Tal beneficio no se ha observado, por cierto, cuando el incremento es de especialistas hospitalarios. No hay modelo sanitario más eficiente y con mejores resultados en salud, que aquel basado en una atención primaria competente y con recursos.
Dicho en términos más académicos:
“cuando centramos la atención en el individuo y no en la enfermedad, conseguimos reducir efectos adversos y costes, y mejorar la salud global de las poblaciones”
Starfield 2005
El especialista en las enfermedades es el especialista focal; el especialista en las personas, es el médico de familia. Esto es lo que está en juego. Y a todos nos interpela y nos convoca. De nada sirve seguir oyendo soflamas repletas de loas a la atención primaria, mientras los tambores de su cotidianidad convocan a su desmantelamiento. Es nuestro turno, el de quienes sufriremos la pérdida. Es, así, el turno de todos y de
todas. Atención primaria: ¡Desperta Ferro!
Hospitalización a domicilio : ¿a setas o a rólex?
Por Julio Bonis en su perfil de Linkedin
El otro día comentaba cómo unas aparentemente inocentes declaraciones del presidente del colegio de médicos escondían la verdadera razón de la «crisis del modelo» de atención primaria: la creencia de que AP está para que la patología menor no llegue al hospital.
Hoy traigo otro ejemplo de la «esquizofrenia» en la que vive el sistema sanitario respecto al «modelo»: las unidades de hospitalización a domicilio.
Una de las tareas con más impacto que uno puede hacer en atención primaria es atender a pacientes frágiles en su domicilio. Es sin embargo algo que consume tiempo y que, al menos en Madrid donde yo trabajé, lo hacía a menudo echando horas extras (porque la demanda espontánea ocupa toda la agenda) y, aunque parezca increíble, con mis propios medios (mi propio maletín y trasportándome a pie).
Pues bien, leemos aquí cómo en los últimos tiempos han proliferado en nuestro sistema unidades hospitalarias que cubren básicamente esa misma necesidad: la atención en el domicilio de pacientes frágiles.
Desde un punto de vista funcional no existen diferencias, pues un equipo de AP debería ser capaz de ofrecer esa atención.
¿Cuáles son entonces las diferencias?
Básicamente que las unidades de hospitalización a domicilio funcionan con una cultura «hospitalocentrista» lo que se traduce entre otras cosas en que:
– para acceder a sus servicios es necesario que un médico (del hospital) haga una interconsulta, en primaria el paciente lo solicita directamente (accesibilidad)
– una vez recibida la solicitud la unidad evalua y decide si acepta a ese paciente… solo si está «estable» y existe un cuidador principal. Desde el hospital es posible decir «esto no es mío». En AP no.
– la unidad del hospital puede, porque puede rechazar derivaciones, crearse una lista de espera. Se establece de manera natural un límite: no podemos atender más de X pacientes. En AP es anatema poner un límite: se atiende toda la demanda, lo mismo sean 20 que 70.
– a la unidad del hospital se la dota materialmente, tienen maletines que pone el hospital, ecógrafos… parece que hasta tienen coche. En AP está interiorizado que los profesionales se tienen que buscar la vida
– cuando desde el hospital se crea la unidad se la dota presupuestariamente y se crean contratos estables (en muchos casos comisiones de servicio muy cotizadas, pues son enfermeras que pasan de trabajar a turnos a tener horario fijo de mañana). Se dimensiona el equipo para cubrir incidencias, porque es un trabajo «especializado» que no puede hacer cualquiera. En AP las vacaciones, o bajas se cubren con «suplentes»… contratos de días de duración a veces a gente que no ha hecho ni la especialidad porque «total, para tratar cosas menores cualquiera vale».
Si se quiere un sistema con la AP como pilar, es incoherente que proliferen este tipo de sucedáneos de atención extrahospitalaria. A no ser que en realidad no se quiera un sistema con la AP como pilar.
Como dice el viejo chiste:
¿a qué estamos, a setas o a rólex?
¿Acudir sin cita (urgente) por «cistitis» es el mejor síntoma/signo de tener una infección urinaria?
¿Qué ayuda en el diagnóstico de infecciones sintomáticas del tracto urinario (ITU) sin complicaciones en mujeres adultas?
Traducido de Is booking an urgent UTI appointment the best sign of a UTI? por Jennifer Young, Betsy Thomas, Michael Allan en Tools for Practice .Podcast en Therapeutics Education Collaboration
Los síntomas individuales y los leucocitos en el análisis de orina generalmente aportan poco al diagnóstico. La presencia de nitritos aumenta la probabilidad de UTI, pero su ausencia significa poco. Alrededor del 60% de las mujeres que acuden a la atención primaria con una posible ITU tienen una ITU (antes de cualquier anamnesis, examen físico o prueba). Es probable que un cultivo único de orina pase por alto los casos, lo que significa que la prevalencia es aún mayor.
TOOLS FOR PRACTICE #324 | October 3, 2022
EVIDENCIA
- Prevalencia de ITU: En atención primaria, 49%-79% de las mujeres que presentan una posible ITU tienen una ITU siguiendo criterios de cultivo positivo.1 Otros encontraron una prevalencia promedio de 55%, 59%, 40-
60%.2-4. - Síntomas de ITU: 4 revisiones sistemáticas1,3-5 (4-16 estudios, 948-3711 mujeres) en medicina familiar o servicios de urgencias. El más grande1 en Atención Primaria agrupó los datos de 16 estudios y 3711
pacientes:- Frecuencia (polaquiuria): razón de verosimilitud positiva (LR+)=1.09 y razón de verosimilitud negativa (LR-)=0.58
- Disuria y urgencia miccional (parecidos): LR+= 1.17-1.22, LR-= 0.61-0.7.Otros encontraron valores similares 3-5 con LR+ mayor =2.3 para alguno de los síntomas4.
- Por lo tanto, los síntomas obtenidos por el médico no son muy útiles
- Análisis de orina (tira): 6 revisiones sistemáticas 2-4,6-8 (4-43 estudios, 948-12.554 mujeres). El mayor agrupamiento de datos de atención primaria3 (11 estudios, 2813 pacientes):
- Leucocitos (≥1+):3 LR+=1.4 y LR-=0.44.
- Otros 2,4,6,7 encontrado LR- similar, pero LR+=1.0-4.9.
- En general, los leucocitos no son muy útiles.
- Leucocitos (≥1+):3 LR+=1.4 y LR-=0.44.
- Nitritos (≥1+):3 LR+=6.5 y LR-=0.58.
- Otros 2,4,6,7 encontraron LR- similar y LR+=1.5-29 (Altamente inconsistente).
- En general, los nitritos son útiles cuando son positivos; No es útil «descartar» si negativo
- Sangre (≥1+):4 LR+=2.1 y LR-=0.3.
Muchas limitaciones, los ejemplos incluyen la falta de agrupamiento,4,6 diferentes (102-108) números de unidades formadoras de colonias como criterio estándar de cultivo positivo,2,6,7 mayores de 30 años,8 y diferentes poblaciones/pacientes asintomáticos.7
CONTEXTO
- El cultivo de orina es un estándar de «oro» imperfecto (probablemente pasa por alto casos). Ejemplos:
- De 220 mujeres sintomáticas, el 80% tuvo un cultivo positivo, pero el 96% fue positivo para E. coli en la reacción en cadena de la polimerasa (PCR).9
- De 42 mujeres sintomáticas no tratadas con cultivos inicialmente negativos, el 31% tuvo un cultivo positivo dentro de las 6 semanas.10
- Los cocientes de verosimilitud proporcionan más información que la sensibilidad/especificidad.
- LR+ para hacer el diagnóstico: ≥10 muy útil, 5-9.9 bueno, 2-4.9 ayuda moderada y < 2 proporciona poca ayuda.
- LR- para descartar diagnóstico: ≤0.1 muy útil, 0.11-0.2 bueno, 0.21-0.5 ayuda moderada y >0.5 proporciona poca ayuda
Bibliografía
- Giesen L, Cousins G, Dimitrov B et al. BMC Family Practice 2010, 11:78
- Deville W, Yzermans J, van Duijn N et al. BMC Urology 2004, 4:4.
- Medina-Bombardó and Jover-Palmer. BMC Family Practice 2011, 12:111.
- Meister L, Morley E, Scheer D et al. Acad Emerg Med. 2013; 20:632–45.
- Bent S, Nalmothu B, Simel D et al. JAMA 2002 May 22/29; 287:20,2701-10.
- Schiemann G, Kniehl E, Gebhardt K et al. Deutsches Ärzteblatt International 2010; 107(21):361–7.
- St. John A, Boyd J, Lowes A, et al. Am J Clin Pathol. 2006; 125;428-36
- Hurlbut T, Littenberg B. Am J Clin Pathol. 1991; 96 (5),582-88.
- Heytens S, De Sutter A, Coorevits L et al. Clin Microbiol Infect 2017; 23:647-52.
- Ferry S, Holm S, Stenlund H et al. Scand J Infect Dis. 2004; 36:296-301
Siguen sin enterarse.
Por Julio Bonis reproducido con autorización de su perfil de Linkedin
A raiz de la polémica sobre el estado de la atención primaria en España- aunque haya grupos que lo estén focalizando en Madrid- leo con pesar,y la verdad sin mucho asombro, la entrevista del actual presidente del Colegio de Médicos de Madrid, el Dr. Manuel Martínez-Sellés D’Oliveira Soares, médico especialista en cardiología
Y destaco esta frase que él dice como de pasada y con mucha inocencia porque es la que mejor condensa el meollo del problema por el que el «modelo» ha fracasado en España:
«No es sostenible que los pacientes ante patologías menores estén yendo a los hospitales.» Dr Selles
Y es que mientras se siga cayendo en el error de creer y actuar como si la función de la atención primaria fuese atender problemas menores para que los pacientes no molesten en el hospital que es donde se resuelven los problemas de verdad el modelo seguirá en crisis.
Las «patologías menores» no deben ir a la consulta del médico del hospital… ni a la del médico del centro de salud.
Lo que hay que meter en la cabeza de los especialistas de hospital (y luego si eso, en la de los responsables políticos) es que el médico de atención primaria no es aquel «no-especialista» que trata los problemas menores para que el médico de verdad (el del hospital) pueda atender los problemas importantes, sino que es el especialista en los problemas frecuentes de su grupo de pacientes y en el uso de la tecnología y el conocimiento más avanzado disponible fuera de un hospital.
La atención primaria puede y debe resolver problemas de alta complejidad siempre que tengan la suficiente frecuencia como para poder mantener la pericia en su manejo con el mismo nivel que el especialista del hospital pero con una ventaja de la que carece el médico del hospital: que puede hacerlo en el entorno donde vive el paciente (fuera del hospital) entre otras cosas gracias a la tecnología disponible.
Es la frecuencia y la disponibilidad de tecnología ambulatoria y no la gravedad o complejidad clínica lo que debe diferenciar lo que se atiende en un hospital y lo que se atiende fuera de un hospital.
Nada más complejo que el abordaje de un paciente alcohólico diabético con insuficienca cardiaca al que es «fácil» estabilizar mientras está ingresado en un hospital y se le puede pautar la medicación al dedillo o ponerle un stent con el apoyo de toda la tecnologia y recursos disponibles en un hospital.
Lo realmente difícil y complejo, y al alcance solo de los mejores equipos clínicos es una vez ese paciente vuelve a su casa conseguir que no vuelva a acabar ingresado (o ingrese una vez cada 2 años en vez de 4 veces al año) sin necesidad de movilizar a enfermeras en turnos de 24/7, un anestesista de guardia, un radiólogo, 3 residentes de medicina interna y un ejército de cocineros preparandole una dieta baja en sal.
La atención primaria que necesita el país no es la compuesta por médicos mediocres, patologías «menores» y baja dotación tecnológica, sino todo lo contrario.
Periódicos del Reino Unido ‘en pie de guerra’: análisis de los medios de comunicación sobre la consulta no presencial de atención primaria en 2021
Periódicos del Reino Unido ‘en pie de guerra’: análisis de los medios de comunicación de la consultoría remota de práctica general en 2021; traducción del resumen de UK newspapers ‘on the warpath’: media analysis of general practice remote consulting in 2021. British Journal of General Practice 3 October 2022; BJGP.2022.0258. DOI: https://doi.org/10.3399/BJGP.2022.0258
Resumen
Antecedentes Tras un cambio a gran escala impulsado por la pandemia hacia la consulta remota (o no presencial) en la práctica de la medicina general del Reino Unido en 2020, 2021 vio un regreso parcial a las consultas en persona (o presenciales). Esto ocurrió en el contexto de presiones extremas sobre la carga de trabajo debido a los retrasos, la escasez de personal y el cambio de tareas.
Objetivo Estudiar las representaciones de los medios de comunicación de las consultas remotas en la práctica general del Reino Unido en un momento de estrés del sistema.
Diseño y configuración Análisis temático de artículos de periódicos nacionales sobre consultas remotas de médicos de cabecera en dos períodos de tiempo: del 13 al 26 de mayo de 2021, tras una carta del NHS England, y del 14 al 27 de octubre de 2021, siguiendo una directiva respaldada por el gobierno, ambas estipulando un regreso a la consultoría en persona.
Metodo Los artículos se identificaron a través de LexisNexis y se recuperaron de él. Se desarrolló iterativamente un sistema de codificación de temas y recursos narrativos para informar el análisis de datos.
Resultados En total, 25 artículos informaron sobre la carta y 75 sobre la directiva. La cobertura periodística de la consultoría remota fue sorprendentemente negativa. La prensa de tendencia derechista en particular elogió el regreso a las consultas en persona, describiendo la atención remota como la creación de barreras de acceso y comprometiendo la seguridad. Dos periódicos encabezaron campañas nacionales presionando al gobierno para que exigiera a los médicos de cabecera que ofrecieran consultas en persona. Los médicos de cabecera fueron citados como reacios a regresar a un servicio «en persona por defecto» (ya que presionaría aún más a un sistema que ya está cerca del punto de ruptura).
Conclusión Las consultas a distancia se han asociado en los medios de comunicación con malas prácticas. Algunos periódicos estaban liderando activamente la «guerra» contra la práctica general en lugar de limitarse a informar sobre ella. El diálogo proactivo entre los profesionales y los medios de comunicación podría ayudar a minimizar la polarización y mejorar las percepciones en torno a la práctica general.
En 2021, los periódicos del Reino Unido describieron negativamente las consultas remotas de médicos de cabecera; y algunos lideraron campañas impulsadas por la política para volver a la atención presencial. Una nueva investigación de la profesora Trish Greenhalgh y sus colegas examina la tendencia de los periódicos ‘en pie de guerra’ contra la consultoría remota. Después de la descripción inicial de una respuesta ‘heroica’ a la COVID-19 a principios de 2020, muchos periódicos del Reino Unido volvieron a presentar a los médicos de cabecera en términos negativos, describiendo las dificultades para acceder a la atención pero omitiendo el contexto clave de un sistema bajo una tensión sin precedentes.
Cuando las cosas se hace así pero no hay pruebas solidas de que funcionen
Hace pocos días, con un autor español como primer firmante, se ha publicado un ensayo clínico en el NEJM donde se pone en cuestión la necesidad de hidratación intensiva temprana en el manejo de la pancreatitis aguda. Un medical reversal con todas las de ley.
Al leerlo, no tenemos más que recordar nuestro primer y mas importante medical reversal: el tratamiento hormonal sustitutivo y la arrogancia de la medicina preventiva. Podríamos hacer un resumen de lo que se ha publicado en este blog y en otros sitios sobre el tema pero hete aquí que nuestro cardiólogo favorito John Mandrola, MD (@drjohnm) hace pocos días ha escrito una breve pero estupenda entrada sobre el tema, así que nos limitamos a traducir

Cuando comencé la formación médica, los expertos estaba convencidos que sabían cómo prevenir la enfermedad cardíaca en las mujeres posmenopáusicas. Era simple: extender su exposición a los estrógenos dando terapia de reemplazo hormonal o TRH.
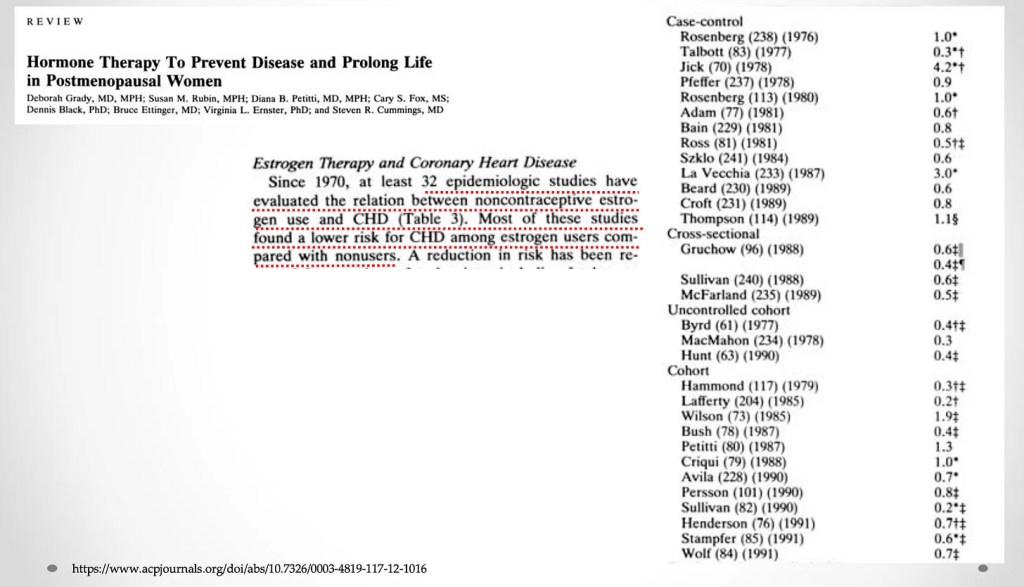
Y había muchos estudios. En 1992, la prestigiosa revista Annals of Internal Medicine publicó un meta-análisis (un estudio que combina estudios) de terapia hormonal para prevenir enfermedades cardíacas y prolongar la vida en mujeres posmenopáusicas.
Hice una diapositiva de los principales hallazgos y conclusiones. En la columna de la derecha están los estudios observacionales de TRH. Tenga en cuenta que la mayoría tiene estimaciones de menos de 1,00, lo que significa que el grupo de mujeres que tomaron TRH tuvo tasas más bajas de enfermedad coronaria.
En la siguiente diapositiva he resaltado los resultados y conclusiones. Note los verbos causales

La TRH no se asocia con mejores resultados, disminuye el riesgo de enfermedad coronaria. Les recuerdo que estas fueron comparaciones no aleatorias de mujeres que tomaron TRH frente a las que no lo hicieron.
Esto tuvo un efecto serio en la creación de una moda terapéutica.
El periodista Gary Taubes escribe que en 2001, 15 millones de mujeres tomaban TRH con fines preventivos.
El número exacto no es importante; lo importante es que muchas mujeres tomaron TRH preventiva durante años, en ausencia de un ensayo aleatorizado adecuado.
El ensayo finalmente llegó. JAMA publicó el ensayo Women’s Health Initiative en 2002.
Fue un ensayo grande con más de 8000 mujeres posmenopáusicas en cada grupo: TRH vs placebo. El Su resultado principal que se medio fue enfermedad coronaria isquémica (infarto de miocardio no mortal. El cáncer de mama fue un criterio de valoración de seguridad. Los resultados fueron impresionantes. La TRH no solo no previno las enfermedades cardíacas, sino que causó más enfermedades cardíacas, tromboembolismo pulmonar, accidente cerebrovascular y cáncer de mama que el placebo.

Hice un poco de álgebra para determinar cómo sería una tasa de 32 por 10.000 en 2001 donde 15 millones de mujeres tomaban TRH.

Las cifras son asombrosas. Solo en un año, la TRH causó daños a casi 50.000 mujeres.
Dos lecciones principales:
La primera lección es que la bio-medicina es difícil. No importa cuánto sentido tenga algo, lo más probable es que no funcione. Desde un punto de vista bayesiano, nuestras expectativas previas deberían ser sobre todo pesimistas. Esto es especialmente cierto cuando se trata de prevenir enfermedades.
La segunda lección es que la investigación observacional tiene serias limitaciones cuando se trata de hacer inferencia causal. Sin asignación aleatoria, no se sabe si los grupos de comparación fueron similares
En este caso, las mujeres que decidieron tomar TRH probablemente estaban más sanas que las que no lo hicieron. Y son esos atributos más saludables los que llevaron a los hallazgos de menor riesgo.
La aleatorización corrige este defecto porque (principalmente) equilibra las características que puedes ver y las que no puedes ver.
Y no importa si estos estudios no aleatorios contienen un gran número de pacientes o si hay muchos estudios. Todos pueden estar sesgados de la misma manera. Un sesgo sistémico es el mismo en un estudio de 100 o 10000 pacientes.
El cardiólogo David Cohen afirma sucintamente el problema existencial con los estudios observacionales:
Ahora quiero añadir dos advertencias sobre la investigación observacional. No es una investigación sin utilidad. Los estudios observacionales pueden decirnos cosas como qué estamos haciendo (p. ej., el número de procedimientos), a quién le estamos haciendo estos procedimientos y las tasas de complicaciones. Esto es muy útil.
La segunda advertencia es que hay grupos, como el equipo de Miguel Hernán, que trabajan en formas de simular estudios observacionales. El punto importante aquí es que esta técnica de ensayo objetivo se usa mejor en espacios donde no hay ensayos aleatorizados o cuando los ensayos aleatorizados no son viables.
Conclusión:
La medicina está repleta de ejemplos donde la arrogancia nos llevó a causar daño.
Muy a menudo, es la confianza excesiva en las terapias que tienen sentido y muestran resultados positivos en los estudios observacionales. Siempre tenga cuidado con las comparaciones no aleatorizadas.
El antídoto es la aleatorización. Los proponentes de los nuevos tratamientos tienen la responsabilidad de demostrar que funciona en un ensayo aleatorizado. Al final, esta mentalidad conducirá a mucho menos daño.
Errores sistemáticos en la toma de decisiones
Dos nuevos artículos y una comunicación al congreso amplían la literatura que muestra la existencia del sesgo del digito izquierdo (SDI) . Desde el bypass aortocoronario, a la selección de donantes para trasplantes del riñón, pasando por la colecistitis aguda y ahora, el cáncer rectal y pulmonar, parece que el sesgo de digito izquierdo relacionado con la edad de los pacientes (SDI), esta presente en la toma de decisiones en medicina.
Se ha visto que en los pacientes con cáncer, los oncólogos prescriben regímenes intensivos de quimioterapia en menor medida en los pacientes mayores (incluso sanos y funcionales) que en los más jóvenes (ahora se conoce como edadismo). La edad cronológica del paciente, por tanto, puede sesgar las intervenciones que se ofrecen a los pacientes con cáncer. Lo que no se había investigado hasta ahora, es si también se daba un SDI, es decir, si había diferencias en el tratamiento que recibían, los pacientes antes de finalizar una década, comparados con los que recién la empezaban.
Alexxa Melucci y colaboradores en un artículo titulado “Una evaluación del sesgo del digito izquierdo en el tratamiento de pacientes mayores con cáncer de recto potencialmente curable” quisieron averiguar si existía un sesgo del dígito izquierdo relacionado con la edad en pacientes con cáncer rectal potencialmente curable, en tanto en cuanto recibían o no, tratamiento de acuerdo con una reconocida guía de práctica clínica (GPC) . Utilizaron la National Cancer Database (NCDB) con datos de 97.960 pacientes y mediante un estudio de cohortes asociaron la edad con cuatro variables de resultado que medían el hecho de recibir tratamiento quirúrgico, con radioterapia, quimioterapia, o el conjunto de todos, de acuerdo con las guías de práctica clínica.
La probabilidad ajustada de intervencion siguiendo los criterios de la GPC, durante la edad en cada década de interés para el SDI se ve en la figura:
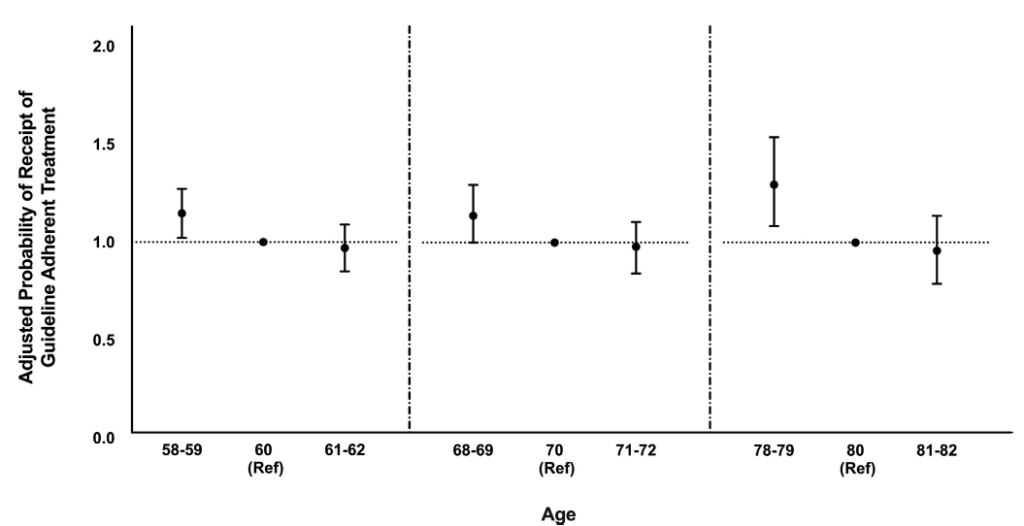
Tras el ajuste se vio que los pacientes de 58 a 59 años tuvieron mayores probabilidades de que su tratamiento en conjunto, así como quirúrgico y quimioterapia, estuviera de acuerdo con la guía de manera en comparación con los pacientes de 60 años. Los pacientes de 68 a 69 años tuvieron mayores probabilidades de tratamiento acorde con la guía en comparación con pacientes de 70 años, aunque estas asociaciones no fueron estadísticamente significativas. Finalmente, los pacientes de 78 a 79 años tuvieron mayores probabilidades de tratamiento en conjunto adherente a la guía, también en cirugía y quimioterapia, en comparación con los pacientes de 80 años.
Siguiendo las conclusiones de los autores, el estudio demostró que después de controlar las comorbilidades y el estadio clínico del cáncer los pacientes con más edad, tienen menos probabilidades de recibir una atención ajustada a las guías o directrices durante todo el continuo multidisciplinario de atención del cáncer de recto. También se vio que el SDI relacionado con la edad aparecía entre sexagenarios y octogenarios

Utilizando la misma base de datos, en una comunicación al congreso 2020 World Conference on Lung Cancer, con el sugerente nombre de Cognitive Bias in Lung Cancer Surgery: The Left Digit Effect quisieron ver si el SDI afectaba a la toma de decisiones quirúrgicas en pacientes con cáncer de pulmón de células no pequeñas (CPCNP) en estadio temprano. Su investigación mostro que los pacientes de 80 años tenían menos probabilidades de que se les practicara una resección pulmonar anatómica en comparación con los pacientes de 79 años, sin embargo, no hubo diferencias significativas en la resección pulmonar entre los pacientes de 80 y 81 años de edad.
Parecía interesante evaluar la existencia del SDI en situaciones más “agudas” y así se hizo, en un artículo algo menos reciente, donde se exploró la presencia del sesgo, en pacientes que sufrieron un paro cardíaco en el hospital. En este caso se incluyeron más de veinte mil pacientes adultos y se midió fue la supervivencia al alta hospitalaria y como variaba esta, en caso de que lo hiciera según la edad del paciente. No hubo diferencias de supervivencia por debajo y por encima de la edad de 80 años, con resultados similares para umbrales de edad de 60, 70 y 90 años.
Por último, un estudio israelí explora si el SDI está presente en las tomas de decisiones de los médicos de familia. Por ser de nuestra especialidad y ser un artículo largo y algo complejo dejamos su análisis para una próxima entrada. Podemos adelantar que este sesgo no está presente en contextos estándar pero que si aparece, cuando los médicos se enfrentan a pacientes desconocidos que buscan atención inmediata.
Lo cual da para muchas elucubraciones sobre la bondad de la cercanía de los MF 🙂
Permanezcan atentos a su blog favorito.
Se nos olvida
Por Enrique Gavilán
Matías es un residente imaginario de medicina de familia. Se ha apuntado al congreso de la sociedad española de medicina de familia y lleva un póster con sus coerres. Es su primera vez y está un poco perdido. Duda sobre si entrar a ver a los cracks Victor Amat y Fernando Fabiani, a un debate-actualización sobre diabetes o a la mesa de comunitaria. O quedarse un rato más en la habitación del airbnb, que la noche fue larga y la cabeza aún no está despejada del todo.
Se sacude la pereza y decide ir a lo práctico. Va finalmente a la mesa de diabetes, pero no es lo que espera. Ni rastro de megaensayos, no se mencionan las últimas aportaciones de la dapaglifozina ni se aventura el papel providencial que tendrá la tirzepatida. Se desconcierta cuando los ponentes —Sara Calderón, una prometedora clínica e investigadora española en el apogeo de su aventura londinense, y Carlos Fernández Oropesa, un afamado bloguero farmacéutico empeñado en desmontar los mitos de las virtudes de los fármacos— hablan del poder de promoción de la salud para cambiar la vida de las personas, de que la diabetes es un diagnóstico increíblemente reversible, de que la prescripción de activos en salud es capaz de conseguir los mismos objetivos que alcanzan cómodamente los medicamentos. Y se acuerda de ese paciente de faz bobalicona, gordo, diabético y fumador, que apestaba a alcohol, una fábrica de factores de riesgo al que su tutor le echaba bronca tras otra por no hacerles caso en nada. ¿Qué me estáis contando, Sara y Carlos? Si lo llego a saber, me hubiera metido en otra sala…
Estoy con Matías. Yo también hubiera querido pasar un rato amable con Fabiani, o con Elena y Vicki a aprender de comunitaria. Yo también me desespero cuando los pacientes no hacen lo que se supone que deben hacer. Yo también pienso que es más fácil tirar de receta. Yo también creo que lo de Sara y Carlos es complicarse la vida, y que la vida es ya demasiado difícil.
La primera vez que vi a Fabiani en un congreso me dejó boquiabierto. Qué envidia me da el cabrón, qué grandes momentos nos regala. De su actuación, lo que más hondo me llegó fue lo que esconde la historia de una niña que, una a una, devolvía al mar estrellas varadas en la arena. Inútil empeño, ¿verdad? Por muchas estrellas que salve, nunca alcanzará el porcentaje deseado. Pero la idea que mueve a la niña a actuar es bien simple: a aquella que lanza de vuelta al mar puede haberle cambiado la vida. Y a las que no puede salvar, las despide con un beso antes de apagarse para siempre. ¿Qué puede haber más bello que eso?
Mi respuesta a Matías es esa, precisamente. Si nos ceñimos ciegamente a los protocolos, las cifras, los dinteles de riesgo, los rangos de actuación, a los objetivos que nos marca nuestra empresa, solo podremos ganar con las armas de los fármacos. Pero se nos olvida que lo que puede cambiar la vida de esa persona no es sólo retrasar su muerte, o evitar posibles complicaciones médicas, o ver por fin en la báscula y en el glucómetro los números que tan contentos nos ponen. La vara que separa el éxito del fracaso de nuestras intervenciones está trucada, y todo lo que hagamos nos parece siempre poco. Nos desespera ver que la playa sigue atestada de más y más estrellas a las que intentar salvar.
Quiero seguir manteniendo esa dulce y cándida ilusión de pensar que sí que es posible prevenir, revertir, manejar la diabetes sin echar mano únicamente de esos rutilantes fármacos. Cambiemos nuestra forma de entender la cuestión. Dejemos de ver el problema diabetes y veamos a la persona que hay detrás de ese diagnóstico. Y pensemos en lo que sí que podemos hacer para ayudar a que su vida sea un poco más saludable, más amable. Tal vez con eso sea, también, suficiente.
Quiero no olvidarme de todo esto. Gracias, Sara y Carlos. Gracias, Matías.
Enrique Gavilán. Médico de pueblo. Coordinador de la mesa AMF*.