Etiquetado: sistemas de información
La gestión del conocimiento en medicina: a la búsqueda de la información perdida (2002)
parte de Bravo R.La gestión del conocimiento en Medicina: a la búsqueda de la información perdida.ANALES Sis San Navarra 2002; 25 (3):255-272 DOI: https://doi.org/10.23938/ASSN.0802
UN EJEMPLO Y UNA CONCLUSIÓN APRESURADA
El Dr. Beltrán, médico de familia del centro de salud “Conocimiento integrado”, se dispone a comenzar su jornada de trabajo; mientras enciende su ordenador, dirige su mirada a su vacía mesa de trabajo, que solo alberga un teclado inalámbrico de reducidas proporciones y un ratón aún más pequeño. Una vez que la pantalla empieza a parpadear, recibe el aviso de que tiene nuevos mensajes de correo electrónico en su buzón.
El primero de ellos es de la gerencia de su área, que le informa de los cambios de horarios en las consultas de especialistas a los que suele derivar a sus pacientes; le echa un vistazo rápido y no le presta mayor atención, sabedor de que esta información está actualizada en la página web de la intranet de su institución junto a otra información útil, como los tiempos de espera para conseguir cita y los teléfonos y correos electrónicos de los especialistas con los que suele mantener una fluida relación.
El segundo mensaje es de su bibliotecario; como todos los lunes, le informa de los artículos de interés clínico que se han publicado en la semana anterior en las revistas más importantes de su especialidad. El conciso resumen le permite leerlo rápidamente, y sabe que en caso de que uno de los artículos le interese, puede acceder a un resumen más amplio o incluso al texto completo con solo apretar un botón. Está contento con este servicio y más con la última novedad: la unidad de epidemiología clínica del hospital ofrece evaluaciones críticas resumidas de los artículos más importantes y de aquellos que son solicitados por un número suficiente de clínicos. Le encanta porque, aunque es consciente de su importancia, a estos aspectos metodológicos siempre le sonaron un poco a chino.
El tercer mensaje es del laboratorio; le informa del resultado del hemograma y la prueba de Paul-Bunnell en un joven con adenopatías que el Dr. Beltrán vio el día anterior. Normalmente, los resultados se envían directamente por la red y se integran en el historial de cada paciente, pero en este caso el Dr. Beltran había indicado que además se lo comunicaran directamente. Estaba preocupado; el chaval llevaba más de veinte días con adenopatías de gran tamaño, no tenía fiebre ni faringitis, y el pensamiento de una enfermedad más grave había pasado por su cabeza mientras lo auscultaba. Estuvo tentado de pedir una batería de pruebas complementarias, pero tras escribir los síntomas y signos del muchacho y apretar el botón de ayuda diagnóstica, su ordenador le sugirió que lo hiciera de forma escalonada, comenzando con un hemograma simple y serología para el virus de Epstein Barr. Esta recomendación se apoyaba en un texto sacado de una de sus fuentes favoritas de información y se complementaba con enlaces a artículos de revisión clínica sobre el tema. En la misma pantalla aparecía el número de casos que se habían diagnosticado en su área sanitaria, incluyendo las características clínicas porcentuales de estos casos. En ese momento fue cuando pensó que merecía la pena el trabajo de codificar cada actuación que llevaba a cabo en su consulta. Tras leer el mensaje, se dispuso a escribir un correo electrónico a la madre del joven, donde le relataba los resultados del análisis, le tranquilizaba sobre el problema y le adjuntaba un archivo con información para pacientes sobre la mononucleosis infecciosa, citándole para revisión días más tarde.
Ya habían pasado unos diez minutos y el primer paciente del Dr. Beltrán esperaba en la puerta; era un diabético conocido, que minutos antes aguantaba pacientemente el interrogatorio al que la enfermera le estaba sometiendo como parte de su revisión semestral. Con un cuestionario estructurado de preguntas y actuaciones, la enfermera realizaba su trabajo de forma amable pero rigurosa; sabía que el paciente no estaba cumpliendo con el tratamiento prescrito, al menos no recogía las recetas suficientes para cumplirlo como estaba establecido; además, el peso no bajaba. La enfermera del Dr. Beltrán decidió repasar qué actuaciones podría llevar a cabo para solventar este problema; para ello no tenía más que buscar en la base de datos de efectividad clínica en enfermería que estaba disponible en Internet. Aunque llevaba algo de tiempo, no le importaba, ya que el paciente debía ver también al doctor. El programa le había indicado la necesidad de una derivación al médico cuando se recogieron cifras tensiónales por encima de las esperadas en un paciente diabético en dos ocasiones consecutivas.
Para el Dr. Beltrán no está claro si tenía que iniciar tratamiento y qué tratamiento es el más indicado, por lo que decide consultar las guías automatizadas sobre hipertensión. No dispone de mucho tiempo y por eso aprecia el mensaje breve y rotundo que le aparece en su pantalla: “Todos los diabéticos con cifras tensiónales por encima de …/… deben ser controlados. El tratamiento recomendado es un IECA. Nivel de evidencia II”. Una vez que observa la información de las posibles interacciones con la medicación actual, alergias o efectos indeseables previos y cuál de las alternativas entre las diferentes marcas y tipos de IECAs es más costo efectiva. El Dr. Beltrán extiende la receta que lleva incorporada información específica sobre la administración del medicamento, despide a su paciente y piensa que hoy será un largo día……………….
Conclusión
Para finalizar y parafraseando a Wyatt * podemos decir que el futuro de la gestión del conocimiento en sanidad es brillante. Tenemos ya la tecnología adecuada en forma de Internet, y un armazón intelectual de la mano de la atención sanitaria basada en la evidencia. También disponemos de profesionales de la gestión del conocimiento y las herramientas informáticas que ayudan a manejar el conocimiento explícito se han desarrollado y refinado. Solo nos falta un poco de entusiasmo imaginativo y un presupuesto suficiente, esperemos que nuestros gestores, si no nos pueden dar algo de lo primero, al menos aporten una parte de lo segundo.
* Wyatt JC. Management of explicit and tacit knowledge. J R Soc Med. 2001 Jan;94(1):6-9.
Comparación de las Historias Clínicas Electrónicas en España desde el punto de vista clínico
Que en España se den tantos modelos de historia clínica electrónica como comunidades autónomas puede considerarse un problema importante o una consecuencia más o menos amable de la «autonomía» de esas comunidades. Problema o consecuencia, el caso es que están ahí y que de esta diversidad se pueden sacar efectos favorables, aunque solo sea por aprender de la experiencia e innovación que cada desarrollo HCE ha producido en su ámbito de aplicación.
Por desgracia, no se ha considerado necesario hacer mucha publicidad de los desarrollos de esta pieza clave de los sistemas de información sanitaria y es dificil de encontrar documentos que ilustren cómo son y como se han hecho las diferentes HCE que se han desarrollado en nuestro país.
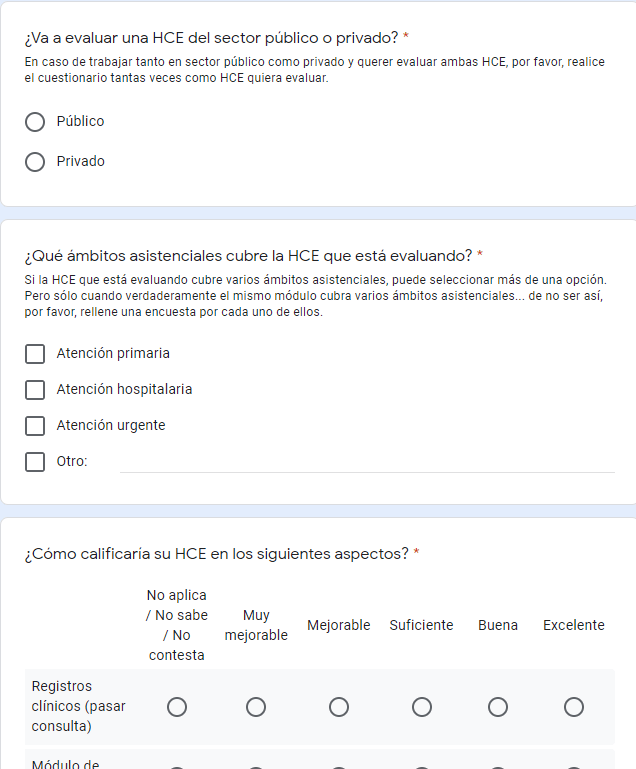
Con este motivo Fran Sanchez Laguna y el autor de este blog han realizado un sencilla encuesta para usuarios de historia clínica electrónica sanitaria que arroje lago de información sobre este interesante tema.
Puedes ayudar cumplimentándola – aquí – hasta el 31 de julio
Comparación de las Historias Clínicas Electrónicas (HCE) desde el punto de vista clínico
Enlace corte por si quieres difundirla lnkd.in/g2qztQQ
Muchas Gracias por tu colaboración.
Es que no me aprenden
Goldratt autor de La Meta donde inicia la teoría de las restricciones y gurú del management cuenta en uno de los libros que siguieron a la Meta, lo siguiente:
En Israel se cuenta una historia que no puedo confirmar como cierta, aunque no me sorprendería que lo fuera. Hace años, los listados eran la única forma práctica de sacar la información de un ordenador. En aquella época, la descentralización de los sistemas informáticos era sólo un sueño, y se enviaban muchas copias de los listados desde el sitio central hasta muchos puntos del ejército. El departamento central de ordenadores del ejército israelí estaba considerando, como posible respuesta a sus oraciones, la entonces, nueva tecnología de una gigantesca impresora láser.
Un capitán de ese departamento, probablemente muy arrogante y algo irresponsable, sin esperar decidió atacar el problema de una forma un tanto original.
Sin pedir aprobación alguna, ordenó que se dejara de imprimir y enviar todo listado que tuviera más de cien páginas.
La leyenda cuenta que sólo se recibió una queja desde los puntos de recepción. El que protestaba era un individuo cuyo trabajo consistía en archivar ordenadamente los listados.
Eliyahu M. Goldratt. El síndrome del Pajar, cómo extraer información del océano de datos,
En la atención primaria española ha pasado algo parecido, nuestro capitán COVID ha permitidos que muchas obligaciones «absolutas e innegociables» se demorasen o se suprimieran durante un tiempo.
Así, nuestros ojos han visto cosas que vosotros no creeríais:
Altas y bajas sin estar presente el paciente, partes de confirmación que no se entregaban en papel, triaje por enfermeras, recetas electrónicas que se renuevan automáticamente o que no necesitaban ninguna orden, visados sin visar, negativas a certificar, recetas electromanuales de ISFAS y MUFACE, in-justificantes, resolución de problemas por teléfono, salas de espera apenas pobladas etc.
Y no ha pasado nada.
Nada, nada.
Nadie ha protestado, bueno se han descritos casos de deditos burocráticos-entristecidos por no poder realizar su labor, de médicos con síndrome de Estocolmo que echaban de menos abarrotadas consultas, de melancólicos de la charleta irreflexiva y mecánica, que no podían hacerlo por teléfono.
Con todo lo peor ha sido que con el anuncio de cada (buena) medida, siempre se añadía una frase similar: Está previsto que, cuando la situación epidemiológica lo permita, esta renovación dejara de tener efecto. A partir de este momento, se deberá retomar el proceso habitual.
Veis como son unos majaderos, no han aprendido nada
deus ex machina
 El más que prescindible Foro de atención primaria madrileña constituido por una serie de intrascendentes sociedades científicas, sindicatos y nuestro estrambotico colegio se reunió hace poco con el nuevo consejero, tambien conocido como «Finn el humano», fruto de esta cálida reunión fue que los chicos de los logotipos redactarían unas propuestas, carta a los reyes magos like, exponiendo todas sus peticiones. Entre ellas muchas razonables y otras, las menos, no tanto. Sorprende eso si, la importancia que se le da a a la estructura, se nota que muchos de los firmantes forman parte de ella.
El más que prescindible Foro de atención primaria madrileña constituido por una serie de intrascendentes sociedades científicas, sindicatos y nuestro estrambotico colegio se reunió hace poco con el nuevo consejero, tambien conocido como «Finn el humano», fruto de esta cálida reunión fue que los chicos de los logotipos redactarían unas propuestas, carta a los reyes magos like, exponiendo todas sus peticiones. Entre ellas muchas razonables y otras, las menos, no tanto. Sorprende eso si, la importancia que se le da a a la estructura, se nota que muchos de los firmantes forman parte de ella.
En la parte digital destaca en primer lugar el lugar donde la sitúan. Disponer lo relacionado con la historia clínica y receta electrónica bajo el epígrafe de «Desburocratización» refleja con claridad donde sitúan nuestros prohombres de la atención primaria las nuevas tecnologías. En su mente la «informática» solo sirve para que los papeles lo haga la maquina, no para dar una asistencia mejor, o lograr como se propuso en su momento, que la informatización fuera la excusa y el motor para un cambio real de la anquilosada asistencia primaria.
En el apartado relativo en la receta electrónica se quejan (solo) de que un denominado «Comité Director de Receta Electrónica» lleva más de un año sin reunirse, estando paradas las iniciativas más necesarias en esta fase (visado electrónico, extensión a Hospitales, ayuda y control de la prescripción, interoperabilidad, alertas, comunicación farmacia-centro de salud…).  Tienen razon nuestros chicos de que «da la impresión de que una vez cumplida la promesa electoral, ya da igual lo que pase con la receta y sobre todo con las propuestas de mejora de los profesionales» pero aparte de lo sangrante del visado, se olvidan tambien de aspectos no operativos y cuasi filosóficos relacionadas con los actores (lo de la extensión a hospitales tiene mas peligro que un Gremling en el Aquapark), con la identificación (que se puedan hacer recetas electrónicas sin la mas mínima identificación y validación es de juzgado de guardia) y con la comunicación (eso de que íbamos a poder «hablar» con los farmacéuticos).
Tienen razon nuestros chicos de que «da la impresión de que una vez cumplida la promesa electoral, ya da igual lo que pase con la receta y sobre todo con las propuestas de mejora de los profesionales» pero aparte de lo sangrante del visado, se olvidan tambien de aspectos no operativos y cuasi filosóficos relacionadas con los actores (lo de la extensión a hospitales tiene mas peligro que un Gremling en el Aquapark), con la identificación (que se puedan hacer recetas electrónicas sin la mas mínima identificación y validación es de juzgado de guardia) y con la comunicación (eso de que íbamos a poder «hablar» con los farmacéuticos).
¡En fin Pilarin!
,
Integración Historia clínica electrónica y Sistema de ayuda a la toma de decisiones. Cumpliendo la promesa de las tecnologías de la información en Medicina
EHR and CDS Integration – Realizing the promise of HIT
Inteligencia natural
Traducción al español, más abajo
Conocer la incidencia real y en tiempo real de las enfermedades transmisibles o no, percatarse de todas las reacciones adversas de un fármaco y su frecuencia, averiguar cuantos aneurismas silentes se acaban rompiendo, monitorizar si los pacientes toman realmente los fármacos que se les prescriben, si un nuevo medicamento está contraindicado o interacciona con el tratamiento que ya recibe el enfermo, investigar cuan frecuentes son las complicaciones infecciosas de una enfermedad viral, o cuanto baja la tensión arterial o reduce la frecuencia cardíaca un medicamento en condiciones reales y no de un ensayo clínico, son conocimientos que harían que la atención medica fuera mucho más eficaz y probablemente más barata.
Son demasiadas las decisiones que se toman en medicina que se basan en información escasa y de poca calidad. Cualquier profano que por diversos motivos, se adentra en el estudio de una enfermedad, y eso ahora es muy fácil, se da cuenta de lo aleatorio de muchas de las decisiones médicas.  No es que “cada maestrillo tenga su librillo” es que “cada uno hace de su capa un sayo”, con desigual fortuna para los pacientes. Muchas veces los actos médicos se parecen más a una lotería que a una ciencia.
No es que “cada maestrillo tenga su librillo” es que “cada uno hace de su capa un sayo”, con desigual fortuna para los pacientes. Muchas veces los actos médicos se parecen más a una lotería que a una ciencia.
Eso sí una lotería con sentido común, experimentada y benéfica.
Se está estudiando, con seguridad no lo suficiente, el proceso de toma de decisiones en medicina y un futura solución se avanza con el desarrollo del análisis y procesado masivo de datos o big data y la inteligencia artificial tipo Watson de IBM.
Para que se puedan utilizar realmente estos avances no es necesario que los datos estén estructurados, pero si que sean reales, coherentes y sobre todo que sean utilizables.
Desgraciadamente nuestras historias clínicas electrónicas (HCE) no cumplen los requisitos para ser la fuente de estos datos.
La mayoría son fiel reflejo de la historias en papel, con muchos de sus defectos y algunas virtudes que ahorran tiempo y contentan a tibios y meapilas. Sin embargo no aprovechan todas las ventajas presentes y «a futuro» del formato digital. Con ventajas obvias, el problema es que en sanidad la “informatización” no ha sido realizada de forma correcta y “seguimos trabajando igual (de mal) que siempre”.
En un futuro no tan lejano dispondremos de Samanthas que elegirán su nombre sobre la marcha, esperemos que nuestro médicos disponga de la misma tecnología para cuidarnos y curarnos. Para ello necesitaremos que los profesionales se den cuenta de la importancia de los datos que manejan (es penoso ver como se cumplimentan las HCEs) y que nuestros dirigentes y lideres tengan a su alcance no ya inteligencia artificial, sino un poquito de inteligencia natural.
Traducción:
Voz de mujer
(alegre y casual)
Hola, estoy aquí.
Teodoro:
(sorprendido)
Oh, hola.
Voz de mujer
Hola, ¿cómo estás?
Teodoro:
(no seguro de cómo interactuar)
Estoy bien. ¿Cómo va todo?
Voz de mujer
Bastante bien, Encantada de conocerte.
Teodoro:
Sí, es un placer conocerte, también.
¿Como debo llamarte? ¿Tiene un nombre?
Voz de mujer
Sí. Samantha.
Teodoro:
¿En serio?
¿De dónde sacaste ese nombre?
SAMANTHA
Yo misma me lo puse
Teodoro:
¿Cómo?
SAMANTHA
Me gusta como suena. Samantha.
Teodoro:
¿Cuándo te los pusiste?
SAMANTHA
Justo cuando me preguntaste si yo tenia un nombre, pensé, sí, tiene razón, yo necesito un nombre. Pero yo quería uno bueno así que lei un libro llamado Cómo Nombrar a su bebé, y de los 180.000 nombres, es el que más me gustó.
Teodoro:
¿Lees un libro entero en el segundo que te pregunté por tu nombre?
SAMANTHA
En dos centésimas de segundo en realidad
La importancia de saber lo que se hace
En 1991 Loren Carpenter durante un congreso de SIGGRAPH hizo un experimento. Reunió un grupo numeroso de personas en una sala, cada una de ellas tenía en su asiento una paleta con un color diferente en cada lado (rojo y verde). Enfrente de ellos había una pantalla gigante, no se le dijo a la gente para que era y para qué servía la paleta, al poco tiempo alguien se dio cuenta que había puntos rojos y verdes en la pantalla que se correspondían con la paleta de cada individuo y la posición de esta, es decir, rojo y verde. Poco a poco cada persona descubrió que una parte de la pantalla respondía a la posición de su propia paleta. De pronto la sala estalló de forma espontánea en un aplauso, y es que todos habían comprendido la situación.
 En ese momento, Carpenter proyectó en la pantalla el conocido juego del Ping Pong virtual, cada mitad de la audiencia controlaba una de las palas del ping pong de la pantalla. Sin que lo supieran de antemano, cuando una persona mostraba un lado rojo de su paleta un ordenador lo captaba y la pala de la pantalla descendía, si levantaban el color verde la barra subía. La pala virtual del juego se movía en la pantalla, pero si todos mostraban el mismo lado, la paleta virtual salía disparada. Es decir, para poder jugar bien, algunas personas de un mismo grupo debían mostrar un lado y otras el otro al mismo tiempo, de manera que se lograra un equilibrio que moviera la paleta sin cambios bruscos.
En ese momento, Carpenter proyectó en la pantalla el conocido juego del Ping Pong virtual, cada mitad de la audiencia controlaba una de las palas del ping pong de la pantalla. Sin que lo supieran de antemano, cuando una persona mostraba un lado rojo de su paleta un ordenador lo captaba y la pala de la pantalla descendía, si levantaban el color verde la barra subía. La pala virtual del juego se movía en la pantalla, pero si todos mostraban el mismo lado, la paleta virtual salía disparada. Es decir, para poder jugar bien, algunas personas de un mismo grupo debían mostrar un lado y otras el otro al mismo tiempo, de manera que se lograra un equilibrio que moviera la paleta sin cambios bruscos.
Lograron jugar sin problemas sin que nadie les dijera específicamente como se hacía. El resultado fue un logro colectivo a través de una suma, o más bien de una integración de acciones, completamente individuales.
Loren Carpeter Experiment 1991 VÍDEO con subtitulos en español
Este experimento puede tener muchas interpretaciones y aplicaciones, que van desde la de una sociedad sin jerarquías, hasta la ventajas del trabajo en equipo. Pero lo que nos interesa ahora es la demostración de que todo esfuerzo (o cambio de actitud), común o no, necesita retroalimentación. Si los jugadores no hubieran tenido la pantalla nunca lo habrían logrado, en todo momento tenían información de lo que hacían y los resultados de una modificación de su actitud.
A pesar de su antigüedad los sistemas sanitarios no han aprendido la lección, no saben que con una acción simple como proporcionar información a los profesionales pueden lograr mucho de sus objetivos. Los sistemas de información están diseñados para mostrar una panoplia de indicadores sólo inteligibles para los que dominan la jerga gestora. Se utilizan para efectuar injustas comparaciones y como remedo de una pobre evaluación, no para cambiar formas de trabajar, o para lograr un verdadera excelencia. A pesar de las TICs y la historia clínica electrónica, los profesionales no conocen el resultado de su trabajo, no saben ni el número, ni las peculiaridades de la gente que atienden, como se les atiende, el gasto que generan ni el ahorro que producen, y lo que es peor los cambios que se alcanzan cuando modifican su conducta.
Índices sintéticos, objetivos de cartera de servicios, gasto bruto en medicamentos o presuntos indicadores de calidad solo interesan a los que trabajan, por y para ellos. Una casta de mandos intermedios, renegados del trabajo asistencial, que en este nuevo mundo encuentran un auténtico desarrollo para su mediocridad. Es imposible sobresalir aportando y/o reclamado una verdadera retroalimentación instantánea de la información que permita a un grupo de personas lograr objetivos sanitarios realmente importantes y orientados a mejorar la salud de sus pacientes.
SATD (1)
Los pacientes y la sociedad general esperan de sus médicos y de los servicios de salud una asistencia sanitaria de la mejor calidad posible, a un precio asumible y en la que se garantice al máximo la seguridad.
Las tecnologías de la información pueden ayudar a conseguir este triple objetivo, la denominada Historia clínica electrónica (HCE) es una pieza básica y nuclear del entramado tecnológico que compone un sistema de información sanitaria moderno y eficiente. Sin embargo su sola presencia nos garantiza nada. Aunque se tenga como es el caso de España un gran parque de ordenadores y software en la mayoría de las consultas de atención primaria y en una gran parte de las de los hospitales, esta tecnología no es de mucha ayuda, si estos programas no presentan otras propiedades.
Tras unas aplicaciones básicas, o de primer orden como la de registro, organización y archivo de datos clínicos, y antes de funciones avanzadas como la docente, investigadora, epidemiológica, auditoria y de mejora continua de calidad, la historia clínica debe alojar una serie de utilidades que podríamos llamar de segundo orden. Estas son las que dan el carácter distintivo a la HCE frente a sus antecesores impresos; no se trata ya de hacer de manera mucho más eficiente y rápida una serie de cometidos, sino de realizar tareas nuevas que de otra forma no se podrían hacer.
Dentro de estas aplicaciones se encuentras los sistema de ayuda a la toma de decisiones (SATD) en sus diversa vertientes: diagnósticas, terapéuticas, etc. Un SATD es básicamente un sistema informacional diseñado para suministrar información y ayudar, en nuestro caso al médico, a la toma de decisiones efectivas. Estos sistemas ayudan sobre todo en el proceso de decisión de problemas complejos, mal estructurados y/o donde existe un alto grado de incertidumbre. Al contrario de lo que se cree, no automatizan, ni unifican el proceso del decisión sino que de forma interactiva y flexible, proporcionan ayuda en cada paso del proceso de la toma de decisiones.
En medicina reconocemos como SATD a cualquier tipo de aplicación que recoge los datos recogidos en la historia clínica de los pacientes y produce recomendaciones a los médicos que les atienden. Se ha establecido hace tiempo que las principales funciones de estos son: alertar, recordar, interpretar, predecir, diagnosticar, asistir o sugerir y criticar (esta última en España se traduce como fiscalizar o amonestar).
Al contrario de lo que podría parecer todavía no existe un instrumento perfecto, ni siquiera ninguno que realice todas estas funciones; más bien lo que nos encontramos son soluciones parciales, de aplicación local y, casi nunca, evaluadas. Así y todo, la esperanza de que estas aplicaciones se desarrollen y utilicen en la práctica diaria para mejorar la calidad de la asistencia se mantiene de forma razonable.
Si en alguna parte del encuentro clínico se antoja que estos SATD pueden ser especialmente útiles, es durante la prescripción, dentro de los dedicados a este apartado se encuentran vademécums o formularios con información formal de medicamentos y sistemas de alerta, como las de interacciones entre medicamentos. El objetivo de todos ellos es proporcionar información completa y actualizada, relacionada con el paciente, clínicamente relevante y amigable o fácil de utilizar.
El artículo 85 bis añadido a la Ley 29/2006 de garantías y uso racional de los medicamentos y productos sanitarios por el artículo número cuatro del R.D.-ley 16/2012, de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y mejorar la calidad y seguridad de sus prestaciones, explica entre otros apartados que:
Los órganos competentes de las comunidades autónomas dotarán a sus prescriptores de un sistema de prescripción electrónica común e interoperable en el que se incorporarán subsistemas de apoyo a la prescripción, tales como:
- nomenclátor de medicamentos en línea;
- correspondencia entre principios activos,
- medicamentos disponibles y patologías en las que están indicados;
- protocolos de tratamiento por patología recomendados desde las instituciones sanitarias y las sociedades médicas, con indicación de los estándares de elección y los beneficios esperados;
- coste del tratamiento prescrito y alternativas de elección terapéutica según criterios de eficiencia;
- base de datos de interacciones;
- base de datos de ensayos clínicos en su provincia o comunidad autónoma;
- información periódica en línea (autorización y retirada de medicamentos y productos sanitarios, alertas y comunicaciones de interés para la protección de la salud pública);
- difusión de noticias sobre medicamentos que, sin ser alertas en sentido estricto, contribuyan a mejorar el nivel de salud de la población.
Pioneros,lideres, referentes y fantasmas
Publicado en e-ras en septiembre de 2009 por Rafael Bravo
Si hay dos palabras que deberian estar proscritas del vocabulario de los que se dedican a las nuevas tecnologías sanitarias estas son pionero y referente. No es que no sean terminos exactos o buenos descriptores de la situación, que a veces los son, sino porque se ha abusado tanto de ellos que, practicamente, han perdido su significado original y forma parte ya de una muletilla tan utilizada como irreal.
Decía ese verano un experto que “España lidera proyectos sobre historia clínica digital y que esta está implantada en un 95%”. Sin dejar de ser verdad, esta afirmación se ha convertido en un tópico al que conviene poner muchas observaciones y reparos. No es cuestión discutir aquí si es verdad o no ese puesto lider, tampoco si la cobertura e implantación es mayor o menor. Sobre lo que si quisera reflexionar es sobre la utilidad práctica de este supuesto liderazgo y esta amplia cobertura en la carrera hacia la historia clinica digital.
La historia clínica tiene como principal objetivo facilitar la asistencia sanitaria de los pacientes mediante la recogida de datos sobre su estado de salud; se pretende que el profesional tenga una visión completa y global de lo que acaece al paciente para prestarle una asistencia adecuada. Otras funciones extrasistenciales de la historia clínica son servir de fuente de datos para la docencia, investigación y la mejora continua de la calidad de los servicos sanitarios, así como su inengable función administrativa y médico legal.
La historia clínica digital debería añadir a estos objetivos otros propios derivados de la capacidad de almacenar, procesar y presentar la información que implica la informatización. No sería de recibo, ni para los que la pagan, ni para los que las con esfuerzo las usan, que estas tecnologías no presentaran al menos las capacidades de los viejas memorias médicas en papel. Tampoco sería de recibo que, en aras de unas funciones avanzadas o de acceso universal, se dificultara tanto su uso que se fomentara el incumplimiento o la recogida incompleta de los datos necesarios.
Incluso haciéndonos cómplices de la falta de auditorias y estudios comparativos entre historias digitales y no queriendo espolear nuestro impertinente espíritu inquisitivo, nos podríamos preguntar por qué no trascienden a los pacientes y a los profesionales todos los beneficios de ese supuesto liderazgo y abundancia digital. La repuesta es que esa primacía es más parcial que total y más ficticia que real. Para apoyar esta tesis podemos poner ejemplos relacionados con la aparición de nuevas tareas en atención primaria y en las que un entorno informatizado podría haber jugado un papel decisivo.
El control de la terapia anticoagulante oral es una actividad que se realiza ahora y de forma habitual en atención primaria, por varias razones en los últimos años ha pasado de ser controlado por los hematólogos y en los hospitales, a ser realizado en las consultas de primaria. El paso de este proceso al primer nivel de atención ha coincidido, en muchos casos, con la implantación de la historia clínica digital, pero mientras el proceso en sí, se ha realizado de forma correcta, su informatización se ha realizado de forma muy incompleta. Desde la comunicación y conexión con los especialistas y programas del hospital, hasta la información al paciente, pasando por el grado de control terapéutico, el actual sistema presenta muchas oportunidades de mejora. Sabemos que con un programa informático adecuado se puede monitorizar la calidad del control terapéutico. El porcentaje de resultados dentro de rango terapéutico (que es el indicador de calidad más utilizado) se podría obtener no ya de una muestra, sino del total del población con anticoagulantes, y no tras un trabajo arduo sino de forma automática y tantas veces y de tantas maneras como fuera necesario. Si se hubiera realizado una “digitalización” adecuada, la atención primaria española habría inundado la literatura científica de originales con datos provenientes de sus consultas, se podría auditar periódicamente y, con poco esfuerzo, este servicio y se podría llegar a zanjar con pruebas la vieja polémica, de donde es más seguro, aceptable y coste-eficaz el control de la anticoagulación oral.
Los periódicos anunciaban a finales de julio, que una red de médicos centinela se encargaría de evaluar todos los cuadros de síndrome gripal que aparecieran en los enfermos que acudían a su consulta. A partir de estos datos los servicios de epidemiología de cada comunidad harían una estimación semanal del número de casos de la nueva gripe. Para sorpresa de nuestros periodistas este nuevo, y la vez antiguo, método de contar los casos de gripe (esta red es la misma que cada año se encarga durante el invierno de proporcionar los datos para conocer la incidencia de la gripe común) calcula la tasa estimada de casos clínicos de gripe por cada cien mil habitantes a partir de los casos clínicos con diagnóstico de síndrome gripal; en las consultas de estos médicos centinelas que apenas cubren al dos por ciento de la población. Decir que este sistema no es eficaz, ni fiable sería un despropósito, de hecho se emplea en numerosos países y sirve de base para estimar la carga de la enfermedad y tomar de decisiones en política sanitaria y salud pública. Sin embargo, en un país “que lidera la historia clínica digital” se podría esperar algo más. Porque no, un recuento en vivo y en directo de todos los casos de gripe nueva, ¿no podría la ministra del ramo desayunarse todos los días con el número exacto de casos que se han diagnosticado el día anterior?, quizás podrían contemplar los amigos de las panicodemias mediáticas un cuenta-casos situado en la terraza del ministerio, a la manera de los que cuentan los coches en los cuarteles generales de los grandes fabricantes de automóviles.
Aunque nuestro experto insinuaba que una de los causas de estos problemas era la deficiente alfabetización digital de nuestros profesionales, yo no lo creo. Tampoco voy a caer en la postura contraria de achacar todas las culpas a los gestores y políticos.
Las nuevas tecnologías, en general y la historia clínica digital en particular, son un territorio desconocido, lleno de trampas y dificultades en el que todos nos movemos sin experiencia previa. Un territorio en el que los éxitos están muy cercanos a los fracasos. Para llegar a buen puerto hace falta mucho esfuerzo por eso es necesario que avancemos todos juntos, retrocedamos si hace falta y, aprendamos sin complejos de los aciertos y de los errores, pero por favor que no nos hablen de liderazgo, ni de referentes sobre todo si no es verdad, en mi pueblo a los que hacen eso no los denominan pioneros, los llaman fantasmas.
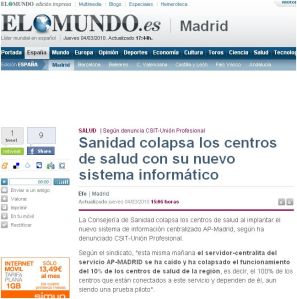
«equilibrar el balanceador»
Google Groups
Afectados por la aplicación AP Madrid