Etiquetado: No hacer
El impacto de las definiciones de enfermedad en el sobrediagnóstico
Traducción de The Impact of Definitions of Disease on Overdiagnosis. Tikkinen KAO, Halme ALE, Guyatt GH, Glasziou P. JAMA Intern Med. 2025 Jun 9. doi: 10.1001/jamainternmed.2025.1727.
El concepto y la definición de enfermedad influyen tanto en la práctica clínica como en la salud pública. La Organización Mundial de la Salud ha definido la salud, pero no ha definido la enfermedad. El concepto contemporáneo de enfermedad surge de la biología, pero está influenciado por factores sociales, culturales y económicos. Las definiciones son importantes, ya que la forma en que etiquetamos una afección puede determinar cómo la sociedad percibe, gestiona y apoya a los pacientes. La ampliación continua de los criterios de enfermedad puede reducir el infradiagnóstico y aumentar la atención adecuada. Sin embargo, a menudo conlleva el riesgo de sobrediagnóstico, lo que provoca un tratamiento excesivo y una atención de bajo valor. Esto, en última instancia, amenaza la sostenibilidad de la atención sanitaria.
Existe un desacuerdo significativo sobre lo que constituye una enfermedad.1 Las diferencias en la forma de conceptualizar las enfermedades influyen en los cambios en los criterios que las definen. Desde un punto de vista naturalista, las enfermedades son desviaciones objetivas y perjudiciales del funcionamiento normal del cuerpo. Por el contrario, una perspectiva constructivista hace hincapié en las normas sociales y los intereses económicos que impulsan nuestras conceptualizaciones. El síndrome de fatiga crónica, la fibromialgia y la condición post-COVID-19 son ejemplos de enfermedades difíciles de delimitar porque sus fundamentos biológicos siguen siendo inciertos.
En presencia de tal incertidumbre, los criterios de enfermedad pueden evolucionar con el tiempo, dando lugar periódicamente a nuevas afecciones. Pueden surgir nuevas enfermedades, por ejemplo, a partir de nuevas causas (COVID-19), avances en las tecnologías de diagnóstico (cánceres en fase inicial) o un impulso consciente (síndrome de fatiga crónica).2 Por otro lado, los criterios para las enfermedades existentes pueden evolucionar, como ha sido el caso de la diabetes desde la década de 1960.3 La psiquiatría ha experimentado muchos cambios de este tipo, ya que cada revisión del Manual diagnóstico y estadístico de los trastornos mentales [Diagnostic and Statistical Manual of Mental Disorders en el original] ha añadido afecciones y cambiado los criterios para las afecciones establecidas. Los comités que definen los umbrales de las enfermedades suelen ampliar las definiciones, lo que aumenta la población etiquetada como portadora de una enfermedad concreta. Para garantizar que las directrices se basen en la evidencia, sean prácticas y sostenibles, los comités deben incluir no solo a expertos de subespecialidades específicas, sino también a generalistas, médicos de atención primaria y otros profesionales sanitarios que probablemente comprendan mejor las limitaciones del mundo real, así como a pacientes colaboradores.
Cada persona define su salud de forma individual, y esta percepción puede diferir de la evaluación de un médico. Algunas personas se consideran sanas a pesar de padecer patologías graves, mientras que otras se consideran enfermas incluso en ausencia de anomalías identificables. Una encuesta poblacional reveló diferencias considerables en la percepción de lo que constituye una enfermedad entre legos, médicos, enfermeras y miembros del parlamento. 1 De las 60 afecciones encuestadas, solo 12 (20 %), como la diabetes y la neumonía, fueron consideradas enfermedades por al menos el 80 % de los encuestados. Por el contrario, 5 (8 %), entre ellas el envejecimiento y la homosexualidad, no fueron consideradas enfermedades por al menos el 80 % de los encuestados. En la mayoría de las afecciones, incluidas la disfunción eréctil, la adicción a las drogas y la menopausia, existían discrepancias importantes. Los médicos eran más propensos que los legos a calificar las afecciones como enfermedades, lo que probablemente refleja su enfoque en los mecanismos fisiopatológicos.
Aunque prestar atención a la perspectiva del paciente es clave para una atención clínica adecuada, basarse únicamente en las perspectivas individuales para definir las enfermedades puede resultar insuficiente. Las ganancias secundarias, como la compensación económica, junto con las campañas publicitarias que exageran la gravedad percibida de afecciones comunes (como el síndrome del ojo seco 4 o el síndrome de vejiga hiperactiva 5), pueden influir en la percepción de la enfermedad. El estigma social puede contribuir aún más a reforzar estas percepciones.
Impulsada por el mercantilismo, la publicidad directa al consumidor y la búsqueda de la salud perfecta —una cultura de «cuanto más, mejor»—, la medicina moderna ha fomentado una cultura de sobrediagnóstico y sobretratamiento. Para evitar este enfoque perjudicial, los médicos deben permanecer alerta ante las influencias comerciales y sociales y practicar la toma de decisiones compartida, equilibrando los valores de los pacientes con los umbrales de enfermedad basados en la evidencia. Recursos como la serie «Less is More» (Menos es más) de JAMA Internal Medicine⁶, la campaña internacional «Choosing Wisely» (Elegir con prudencia)⁷ y la serie «Too Much Medicine» (Demasiada medicina) de The BMJ⁸ pueden proporcionar una valiosa orientación.
La medicalización, es decir, el planteamiento de cuestiones no médicas en términos médicos, conduce fácilmente al uso excesivo de pruebas y tratamientos con pocos beneficios, pero con daños y costes significativos. El sobrediagnóstico, relacionado con la medicalización, etiqueta como enfermedades afecciones que nunca habrían causado síntomas ni acortado la vida. Los programas de detección del cáncer suelen detectar tumores de crecimiento lento que nunca habrían causado daño, lo que da lugar a programas de vigilancia activa que consumen muchos recursos y a tratamientos innecesarios. Como resultado, el impacto de las pruebas de detección en la mortalidad general de muchos tipos de cáncer, incluidos el de mama y el de próstata ,9 sigue siendo incierto. El aumento de la sensibilidad de las técnicas de imagen puede incrementar la detección de anomalías incidentales en articulaciones, discos y vasos sanguíneos que tal vez sería mejor no investigar. Los avances en inteligencia artificial y pruebas genéticas también pueden contribuir al sobrediagnóstico.
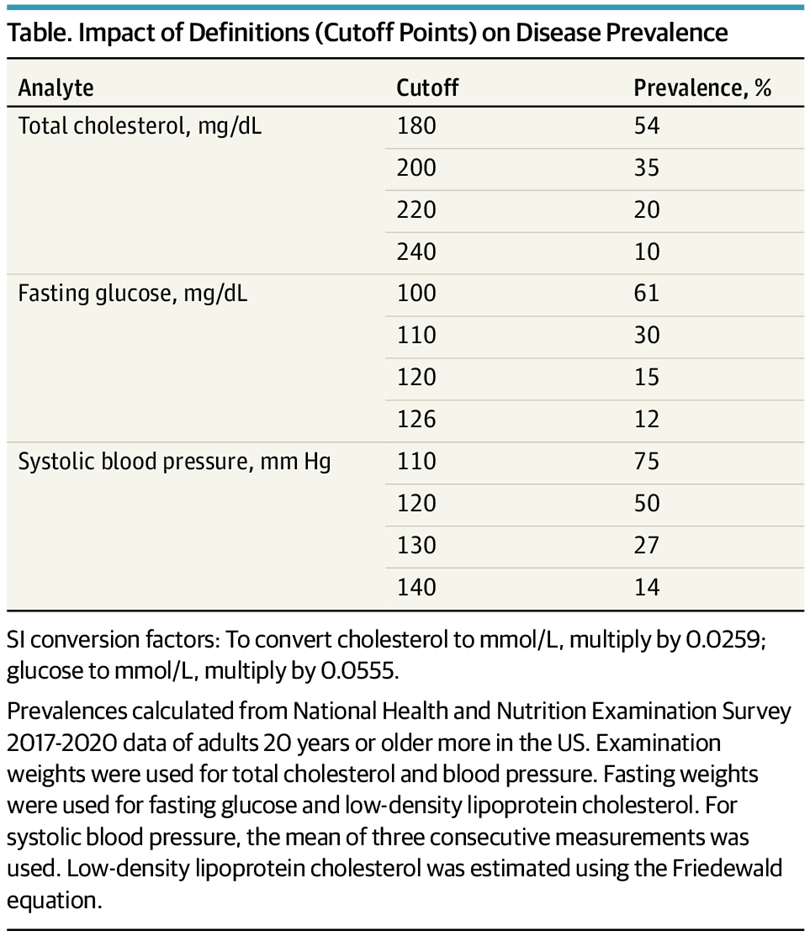
Los cambios en los umbrales de diagnóstico de afecciones como la hipertensión, la diabetes y la osteoporosis reflejan una tendencia a ampliar las definiciones de las enfermedades, lo que aumenta la población etiquetada como enferma. Por ejemplo, la ampliación de los criterios para la diabetes gestacional ha duplicado su prevalencia sin mejorar los resultados de salud materna o neonatal.10 Si bien es legítimo medir y tratar factores de riesgo como la hiperlipidemia, la hipertensión y la hiperglucemia, la reducción de los umbrales de diagnóstico puede conducir a un sobrediagnóstico, un sobretratamiento y un aumento drástico de la prevalencia en los sistemas de salud que ya luchan por su sostenibilidad (Tabla). En psiquiatría, la ampliación de los criterios conlleva el riesgo de patologizar comportamientos normales, como redefinir la timidez como trastorno de ansiedad social o la inquietud cotidiana como trastorno por déficit de atención e hiperactividad. Estas definiciones ampliadas pueden dar lugar a un uso problemático de los medicamentos y a etiquetados perjudiciales.
Si bien reconocer más afecciones como enfermedades puede mejorar el acceso a los tratamientos, también aumenta la posibilidad de que las personas con variaciones manejables de la vida normal lleguen a considerarse enfermas. Las etiquetas de enfermedad pueden empeorar las perspectivas profesionales, especialmente cuando los diagnósticos afectan al seguro o al empleo. Destinar recursos a personas esencialmente sanas también conlleva costes de oportunidad, como el retraso en la atención a quienes más la necesitan. Se trata de un problema mundial, ya que la ampliación de las pruebas de detección, las técnicas modernas de diagnóstico por imagen y los incentivos económicos sesgados contribuyen al sobrediagnóstico y al sobretratamiento tanto en los países de ingresos altos como en los de ingresos bajos y medios. Para combatir estos problemas, los investigadores deben dar prioridad a los estudios que evalúen si unas definiciones más amplias de las enfermedades se traducen en mejores resultados para los pacientes o simplemente en más recetas y procedimientos.
La evolución de la definición de enfermedad da forma a la atención clínica y la salud pública, a menudo medicalizando las variaciones normales de la vida y contribuyendo al sobrediagnóstico. Los médicos deben discernir si los síntomas se deben a afecciones tratables o forman parte de la vida normal, asegurándose de que los diagnósticos mejoren los resultados de salud y la calidad de vida. El reto global de definir la enfermedad subraya la necesidad de equilibrar un acceso más amplio al tratamiento médico con la evitación de la medicalización perjudicial y el uso ineficiente de los recursos.
Publicado en línea: 9 de junio de 2025
doi:10.1001/jamainternmed.2025.1727
No hacer en……. Gestión de Atención Primaria
Mejorando la Coordinación entre Atención Primaria y Hospitalaria
No hacer en coordinación entre Atención Primaria y Atención Hospitalaria por Nuria Jiménez Olivas y Antonio Cabrera Majada. Especialistas en Medicina de Familia y Comunitaria en el Centro de Salud Daroca (Madrid)
Una propuesta presentada el 26 de noviembre de 2024 en estas jornadas de coordinación entre atención primaria y atención hospitalaria. La ponencia en formato audiovisual, tipo telediario, se inspiró en las sesiones formativas conjuntas que se desarrollan entre el Centro de Salud Daroca y las farmacias comunitarias de su zona desde el año 2017.
La coordinación entre atención primaria y atención hospitalaria tiene un inmenso margen de mejora. Estas propuestas de recomendaciones encuadradas en el «No Hacer» ofrecen pistas factibles para que progresen muchos aspectos, especialmente la continuidad asistencial coordinada que es un proceso de dos direcciones, en las que ambas deben ser homogéneas y simétricas.
No hacer en coordinación entre Atención Primaria y Atención Hospitalaria:
- No centrar la coordinación entre atención primaria y hospitalaria en establecer criterios de derivación a especialidades hospitalarias.
- No utilizar el concepto especialista para referirse únicamente a los facultativos de atención hospitalaria
- No emitir opiniones sobre el funcionamiento de las consultas de ámbitos en los que no ejercemos
- No hacer todas las jornadas de coordinación y reuniones (de grupos de trabajo entre atención hospitalaria y atención primaria) en instalaciones hospitalarias.
- No convertir las sesiones formativas en un canal de transmisión unidireccional desde el hospital a Atención Primaria.
- .No hacer grupos de coordinación entre atención hospitalaria y atención primaria únicamente con profesionales médicos
- No mantener sistemas de comunicación telemática unidireccionales donde no se pueda mantener un diálogo, más allá de pregunta por parte del emisor (AP) y la respuesta (Hospital)
- No excluir a los profesionales de atención primaria en la fase de diseño de proyectos de investigación que se desarrollarán conjuntamente en primaria y en el hospital
- No excluir la rotación en atención primaria en la formación de los especialistas hospitalarios
- No utilizar al paciente como transmisor de mensajes entre profesionales sanitarios.
Las consecuencias inesperadas de nuestras mejores intenciones
Resumen de Reducing overuse by recognising the unintended harms of good intention
David Slawson, Allen F Shaughnessy. Evidence-Based Medicine 2021; 26: 46-48.
El sobrediagnóstico y el sobretratamiento (uso excesivo) está ganando una amplia aceptación como una de las principales intervenciones nosocomiales en medicina. El uso excesivo no solo crea ansiedad y disminuye la calidad de vida de los pacientes, en algunos casos causa daño tanto a los pacientes como a otras personas que no participan directamente en la atención clínica. La reducción del uso excesivo comienza con el reconocimiento y la aceptación del potencial de daño involuntario de nuestras mejores intenciones. En este artículo, presentamos cinco casos para ilustrar dónde pueden producirse daños como resultado de intervenciones sanitarias bien intencionadas. Con esta información, los médicos pueden aprender a apreciar el papel fundamental de la toma de decisiones en medicina basada en la probabilidad y basada en la evidencia, y la necesidad de considerar los resultados para todos los que puedan verse afectados por sus acciones. Del mismo modo, los educadores deben desarrollar la educación médica y la toma de decisiones médicas para que se centre en la jerarquía de la evidencia y que lo que ‘debería funcionar’, basado en el razonamiento fisiopatológico tradicional centrado en la enfermedad, debería estar subordinado a lo que ‘sí funciona’.
Cinco casos para ilustrar dónde pueden producirse daños como resultado de intervenciones sanitarias bien intencionadas:
Daño no intencionado n. ° 1: el activismo salió mal
El activismo caracteriza la práctica médica. ‘No se limite a hacer algo, ¡quédese ahí! es difícil cuando la necesidad de intervenir es fuerte. La educación médica tradicional recompensa la acción, como resultado del refuerzo positivo de una actitud tenaz de no descuidar ninguna opción diagnóstica o terapéutica.
La idea alternativa de que la detección y el tratamiento tempranos pueden no ser efectivos es contraria a la intuición. Los pacientes quieren pruebas ‘solo para saber’. Los médicos solicitan pruebas ‘por si acaso’, pensando incorrectamente que nadie se ve perjudicado por ‘solo una prueba’
Daño no intencionado # 2: transeúntes inocentes
Desde el comienzo de la formación clínica, los alumnos deben aprender a apreciar que no es suficiente considerar únicamente los efectos de nuestra atención médica en el paciente que tenemos delante. También tenemos que comprender las ondas que pueden extenderse desde el paciente a través de la familia o los círculos sociales. Para algunas pruebas y procedimientos médicos, hay un punto en el que dañamos a más personas de las que ayudamos.
Daño no intencionado #3: el sano preocupado que creamos
Los perjudicados involuntariamente son los sanos preocupados, los pacientes que se ven afectados negativamente por el etiquetado.
Daño no intencionado # 4: el efecto mariposa
El efecto mariposa, descrito por primera vez por un meteorólogo, es el nombre del concepto de que un pequeño incidente al comienzo de un proceso puede magnificarse en consecuencias (en la descripción original, una mariposa batiendo sus alas en Beijing causa tornados en el medio oeste de EE. UU.)
Daño no intencionado # 5: fuera de Oz y de regreso a Kansas
Muchos hallazgos del mundo enrarecido de un estudio de investigación no pueden aplicarse a la práctica del mundo real. Esto no quiere decir que deban ignorarse los resultados de la investigación. Simplemente debemos recordar que lo que funciona en ‘Oz’ puede no funcionar en Kansas y, al hacerlo, evitar el sobretratamiento no intencionado, pero dañino.
Beneficios de evitar la atención médica innecesaria durante la pandemia de COVID-19
En la asistencia sanitaria se dan todos los días ejemplos de lo que se llamado ley de las consecuencia inesperadas. En una reciente entrada presentábamos un articulo del NEJM sobre el rápido aumento de los diagnósticos de melanoma cutáneo. En este, se hacia notar que procedimientos como la dermatoscopia y la utilización del reconocimiento de imágenes junto a la inteligencia artificial, habían colaborado en esta «epidemia» de diagnósticos. Todos los problemas y daños que ha traído la pandemia COVID-19 ha tenido de forma paradójicamente efectos beneficios la disminuir la interacción habitual de los ciudadanos con el sistema sanitario. Sistema que por mucho que cueste entender esta plagado de intervenciones de bajo valor, ineficaces e incluso dañinas.
En el segundo número de mayo de la revista American Family Physicians se publica una editorial que resume perfectamente este asunto y la oportunidad que se presenta de evitar este despilfarro en salud y dinero
Traducción no autorizada de Benefits of Avoiding Unnecessary Medical Care During the COVID-19 Pandemic por Roth AR y Lazris A. Am Fam Physician. 2021 May 15;103(10):584-585. Disponible gratuitamente aquí
En todo el mundo, los hospitales y profesionales de la salud continúan enfrentando la aguda crisis de atención a pacientes con COVID-19. Centrarse en la atención a pacientes en estado crítico ha restado importancia a la atención médica de rutina, incluyendo reconocimiento médicos, manejo de enfermedades crónicas, procedimientos quirúrgicos electivos, vacunas, atención médica preventiva y detección de cáncer y otras enfermedades.1 Se estima que la atención médica no urgente disminuyó hasta en un 60% durante la primavera de 2020.1,2
Las estrictas políticas de visitas y el temor de infectarse mientras están en el hospital o en los centros de salud han llevado a muchos pacientes a aplazar o evitar la atención médica necesaria, con graves consecuencias, incluyendo la muerte por accidentes cerebrovasculares, ataques cardíacos y otras enfermedades agudas.3 No obstante, puede haber un resquicio de esperanza cuando se han aplazado determinados tipos de cuidados rutinarios. 4 Durante muchos años, estudios han demostrado que el sistema de atención médica de los Estados Unidos [y en otros países como España N del T], proporciona un alto volumen de atención medica de bajo valor, que se define como prestaciones médicas para los que el potencial de daño o alto costo generalmente supera los beneficios. 5–7 La atención de bajo valor no sólo es despilfarradora, sino que a menudo conduce a una cascada de sobreutilización de pruebas, sobrediagnóstico, sobretratamiento y aumento de la morbilidad y mortalidad. 8,9 Entre el 10% y el 20% de la atención médica prescrita en los Estados Unidos se considera de bajo valor a un costo estimado de más de 300 mil millones de dólares anuales. 10,11
Las pruebas y procedimientos que a menudo se citan como de bajo valor incluyen imágenes diagnósticas (por ejemplo, imágenes por resonancia magnética, tomografía computarizada), detección de cáncer en pacientes mayores y muchos procedimientos ortopédicos e intervencionistas de manejo del dolor. 12–17 El valor del examen anual en adultos sanos también ha sido cuestionado porque no mejora mediblemente los resultados de salud y a menudo va acompañado de pruebas de detección de bajo valor, como electrocardiogramas, pruebas de función tiroidea y orina, que a menudo conducen a evaluaciones innecesarias. 9,18
A pesar de los progresos en la identificación de servicios sobreutilizados a través de programas como Choosing Wisely (https://www.choosingwisely.org), Dartmouth Atlas Project (https://www.dartmouthatlas.org) y American Family Physician’s Lown Right Care series (https://www.aafp.org/afp/rightcare),es necesario hacer más para reducir el uso excesivo en la práctica clínica.
¿Cómo puede ser que no dar la atención sanitaria habitual durante la pandemia beneficie a los pacientes? Más de uno de cada cinco reconocimientos de salud para adultos sanos incluye un electrocardiograma; sin embargo, el U.S. Preventive Services Task Force recomienda no realizar esta prueba en adultos asintomáticos y de bajo riesgo porque los daños superan los beneficios potenciales. 19,20 Una disminución del número de reconocimientos médicos y de procedimientos no urgentes durante la pandemia se ha asociado con una disminución del 46% en el número de pacientes que reciben cateterismos cardíacos electivos. 21 Los datos muestran que los enfoques invasivos para el manejo de pacientes con enfermedad arterial coronaria estable no son mejores que el manejo médico adecuado; por lo tanto, es probable que los efectos de la pandemia COVID-19 ayudaran a reducir los costos y riesgos durante los procedimientos con resultados clínicos similares o mejores para muchos pacientes.22
La pandemia COVID-19 ha causado interrupciones significativas en nuestro sistema de atención médica y nuestras vidas. Ha puesto de relieve y exacerbado las disparidades de salud, la injusticia social y el racismo sistémico en la medicina. Tenemos que aprender de la pandemia. Algunos llaman a la pandemia un experimento natural en nuestro sistema de salud; sin embargo, la pandemia también ha brindado la oportunidad de evaluar qué servicios médicos son realmente necesarios y qué pueden hacer los pacientes sin ellos. 4
Los médicos de familia deben proporcionar atención centrada en el paciente y basada en la evidencia que minimice el derroche, el uso excesivo y el infra uso. Cuando la mayoría de la población haya recibido una vacuna eficaz para COVID-19, la tentación de volver a la normalidad será difícil de resistir. Sin embargo, la pandemia COVID-19 debería alentar a los médicos a dejar de proporcionar servicios ineficaces que no han demostrado mejorar la salud de los pacientes.
No hacer en Medicina de Familia
No Hacer en gestión de atención primaria
- Permitir presupuestos raquíticos y menguantes para atención primaria.
- Permitir reducciones encubiertas de la plantilla por falta de suplentes.
- Permitir agravios comparativos en la remuneración de los profesionales.
- Permitir que el acceso a pruebas diagnósticas sea diferente en atención primaria y atención hospitalaria si la indicación es correcta.
- Permitir cargas de trabajo indignas que ponen en riesgo la seguridad de los pacientes.
- Permitir que prácticamente cualquier institución (pública o privada) decida qué trámites administrativos realiza el médico de familia.
- No realizar análisis, evaluación y provisión de recursos antes de implantar nuevas actividades y servicios en atención primaria.
- No asegurar que los trámites administrativos de las consultas de atención hospitalaria sean resueltos en la consulta y nivel asistencial que los genera.
- Diseñar aplicaciones informáticas que hagan perder el tiempo a los profesionales en hacer clics inútiles sin resolver las necesidades de los pacientes.
- Poner la estructura de primaria al servicio de intereses de terceros.
Publicado originalmente como editorial por la Junta Directiva de la SoMaMFyC en Médicos de familia. Revista de la sociedad madrileña de medicina de familia y comunitaria.vol 20 número 1 abril 2018.
Texto completo del editorial aquí (y así nos libramos del espantoso montaje en Calameo)
10 actividades burocráticas para NO hacer en Atención Primaria (III) lo bueno
 Este Documento semFYC tiene muchas y buenas cualidades.
Este Documento semFYC tiene muchas y buenas cualidades.
La primera de ellas es su simple existencia, que traduce un interés en abordar el problema. La segunda, el rigor y la participación de autores diversos en su elaboración. Por último, la información que proporciona difícil de encontrar en otros sitios, la labor de recopilación, anotación y juicio de diversas normativas es un trabajo arduo y difícil, que el coordinador y los autores han realizado con éxito .
Sin duda la más importante desde mi punto de vista es la información que proporciona. La inercia y la falta de liderazgo son las causas en la aceptación acrítica de cualquier carga burocrática nueva o antigua en Atención Primaria. A estas se unen las ganas de no incomodar a los pacientes, que se origina en una mezcla a partes desiguales de buenismo paternalista, miedo al enfrentamiento y la comodidad de la grey.
Para vencer estos inconvenientes una condición necesaria (pero no suficiente) es la información veraz y relevante. Estas indicaciones 10 No Hacer proporcionan información muy documentada, de tal forma que el médico de familia, aunque sea de forma individual, puede argumentar con confianza, su negativa a realizar actividades burocráticas. Cada ítem se acompaña de al menos un enlace con la ley, disposición o norma que justifica sus asertos, también enlazan con artículos de bioética. Tanto la redacción, como la edición y presentación son excelentes y a tenor por el interés despertado será un documento muy leído, descargado y esperemos que utilizado para luchar contra el monstruo de la burocracia que atenaza nuestras consultas.
Como se dice en la introducción de 10 actividades burocráticas para NO hacer en Atención Primaria, igual que las recomendaciones de No Hacer en diferentes ámbitos de la medicina clínica promueven un uso racional de los recursos sanitarios, en este caso el recurso “tiempo” del médico de familia
10 actividades burocráticas para NO hacer en Atención Primaria (II) lo malo
Como hemos dicho en la entrada anterior el Documento  SEMFyC tiene mucho a favor y algunas cosas mejorables. Entre las ultimas podemos destacar varias, a saber:
SEMFyC tiene mucho a favor y algunas cosas mejorables. Entre las ultimas podemos destacar varias, a saber:
- Algunas afirmaciones son más que discutibles, por ejemplo, cuando se considera adecuado la justificación de los comprobantes “de tres días” especialmente populares entre los trabajadores y departamentos de personal de administraciones públicas.

- También se encuentran contradicciones flagrantes, como es el caso del punto 7 sobre consentimiento informado. Por un lado, recuerdan la ley donde se indica, que los profesionales que apliquen la técnica son los responsables de informarlo, pero por otro encomiendan esta labor al médico de familia cuando este solicita pruebas diagnosticas como las colonoscopias. Se olvidan que también es un médico, en este caso digestologo, el que aplica y realiza la técnica y que por tanto sería el responsable de informar y recabar el consentimiento informado. Esto es especialmente importante en campañas de cribados, en las que el único y pobre papel que se reserva al médico de familia, es el de informador y «obtenedor» de consentimientos.

- En general se aprecia cierto tono timorato y reglamentista que impide conclusiones más arriesgadas y beneficiosas para el ejercicio de nuestra profesión. Cuando los autores no encuentran normas y leyes que avalen las negativas a hacer, se quedan a medio camino en sus aspiraciones. Creo que olvidan que en este caso la carga de la prueba y la obligación de la norma corre de parte del que la impone, de tal forma que justifique su realización. Por defecto, en casos poco claros, o cuando no existe una pauta: No hay que hacer Nada, ni siquiera instrucciones de NO Hacer. Bueno si, luchar contra la inercia, los miserables sobrentendidos y el buenismo estéril. Como decía el sabio si se quiere que algo avance es “Mejor pedir perdón que pedir permiso”
Mañana seguimos con lo bueno que lo hay y mucho
10 actividades burocráticas para NO hacer en Atención Primaria (I)
Hace un tiempo comente la paradoja de que, a imitación de otros países, se promovieran medidas de No Hacer para el aspecto clínico de nuestro trabajo y se olvidaran llamamientos similares para no hacer cosas inútiles o de escaso valor añadido.
Por ejemplo, muchas relacionadas con la meso y microgestión de la atención primaria y sobre todo con los aspectos burocráticos. Hay que recordar que estas corrientes negacionistas han surgido en el seno de movimientos liderados por clínicos preocupados, sin participación (salvo la oportunista) de gestores o políticos sanitarios que también deberian estar implicados en unos hipotéticos No Hacer en política y gestión sanitaria.
 La atención primaria española desde tiempos inmemoriales (en esto no hubo reforma) se ha ocupado de realizar tareas burocráticas sin mucho sentido y que añadían poco o nada, al proceso asistencial, y aún menos al fomento de la salud entre los ciudadanos.
La atención primaria española desde tiempos inmemoriales (en esto no hubo reforma) se ha ocupado de realizar tareas burocráticas sin mucho sentido y que añadían poco o nada, al proceso asistencial, y aún menos al fomento de la salud entre los ciudadanos.
Como tambien comentamos, la sanidad no es publica sino del estado. Un matiz leve pero importante, ya que es este mismo estado el que utiliza “su sistema sanitario” para las tareas más estrambóticas: desde el control del absentismo laboral subvencionado, hasta sustituto de una autentico sistema de prestación social, pasando por considerarlo el brazo tonto de faraónicas campañas de prevención.
Los médicos de familia tan beligerantes en muchos aspectos organizativos y sanitarios previos a la reforma, callaron y asumieron sin rechistar unas obligaciones cuando menos peculiares. El tiempo, la inercia y la falta de liderazgo hicieron el trabajo. Con el paso de los años, la situación lejos de mejorar ha empeorado, el estado ha encontrado una oquedad donde incluir, sin contraprestación alguna, sus necesidades relacionadas, aunque sea remotamente, con la sanidad.
Que decide suspender el cuerpo de médicos del registro civil, para eso están los médicos de cabecera. Que no cubre como debe las exigencias de los diferentes ministerios y organismos oficiales, para eso están los médicos de cabecera. Que la justicia no tiene suficiente con el exiguo cuerpo de médicos forenses, para eso están los médicos de cabecera. Que lo de asuntos sociales quieren ayudar y no saben cómo, para eso está el médico de cabecera. Que hay que cubrir asistencia sanitaria excepcional y/ fuera de lugar, para eso está el médico de cabecera.
Para más inri los abusos se han contagiado, otros organismos autonómicos provinciales, municipales, e incluso empresas privadas que se arrogan el derecho de exigir, como no, al médico de familia informes, certificaciones y justificantes de lo más variopintos.  Eso si, en ningún momento se les ocurre ni siquiera pagar por estos servicios. ¡Caña al médico que es de goma!
Eso si, en ningún momento se les ocurre ni siquiera pagar por estos servicios. ¡Caña al médico que es de goma!
Afortunadamente y en este contexto se han originado diversas iniciativas como esta o esta y otras que tienen casi casi veinte años, con el objetivo de acabar con este estado de cosas. Por desgracia han sido en general, poco eficaces. Una de las causas de su futilidad probablemente sea el enfoque normativo y legalista, y porque no decirlo, ser excesivamente timoratas y sometidas al designio o gracia de la autoridad.
La última iniciativa es el folleto de SEMFyC titulado 10 actividades burocráticas para NO HACER en Atención Primaria con evidentes fortalezas y alguna debilidad común con iniciativas anteriores, pero eso ya será motivo de la próxima entrada.