Etiquetado: nuevas tecnologías en sanidad
Retos y oportunidades para la práctica generalista en la era de la tecnología y la IA
Está a punto de publicarse un más que interesante artículo titulado Challenges and opportunities for generalist practice in the era of technology and Al de F. BorrellCarriö y Josep Vidal Alaball en Revista Clínica Española.
He tenido la fortuna de poder leerlo y entre Perplexity y yo, hemos hecho un resumen.
Resumen
El artículo aborda cómo la medicina que ejercen los generalistas puede experimentar una transformación (los autores lo dan como hecho) gracias a tres pilares fundamentales:
- Formación continuada enfocada en la adquisición de hábitos clínicos sólidos y adaptativos,
- Integración de tecnología avanzada al alcance de todos los profesionales (desde dispositivos diagnósticos portátiles hasta sistemas de telemedicina)
- Aparición de la inteligencia artificial (IA) como soporte en la reflexión y toma de decisiones clínicas personalizadas.
Supongo que ese último apartado se podía haber incluido en el segundo; al fin y al cabo, la IA es tecnología avanzada, o al menos así lo queremos seguir considerándola.
Pero veamos estos tres pilares con detalle:
1. Formación continuada para modificar hábitos clínicos
Se recalca que, una vez que el acceso al conocimiento está democratizado, el diferencial profesional radica en los hábitos de reflexión y los hábitos clínico-comunicacionales. El desarrollo de hábitos inteligentes —capaces de adaptarse a entornos complejos y siempre basados en las necesidades y valores individuales de los pacientes— (debe) representar el eje de la formación. La formación continuada no debe limitarse a la adquisición de información, sino transformar la práctica clínica mediante ejercicios de reflexión sobre valores, seguridad clínica y comunicación.
Se proponen estrategias formativas tanto institucionales (laboratorios de habilidades clínicas, simulaciones, escenarios de resolución de problemas, entrenamiento en flexibilidad cognitiva y metacognición) como individuales (grabación de consultas, feedback con expertos, consultas compartidas periódicas).
2. Disponibilidad e integración de tecnología avanzada
El profesional generalista del siglo XXI debe disponer (poseer, según los autores) de un set de herramientas tecnológicas fundamentales: estetoscopio digital, ecógrafo de bolsillo, endoscopio digital, electrocardiógrafo portátil, oxímetro avanzado, dermatoscopio espirómetro digital, acceso a telemedicina (síncrona y asíncrona), así como pruebas de laboratorio rápidas para uso en consulta. Estas herramientas deben incorporar tecnología de IA para facilitar diagnósticos, monitorización y toma de decisiones.
A nivel institucional, la IA debe aprovecharse para optimizar procesos organizativos (como agendas inteligentes adaptadas a la complejidad de los pacientes, análisis de adherencia terapéutica, monitorización poblacional). Garantizar la equidad en el acceso y uso de la tecnología, así como la actualización y adquisición de competencias técnicas, requiere políticas institucionales y acuerdos con entidades para facilitar formación y adquisición de herramientas.
3. La IA como ayuda para la reflexión clínica personalizada
La inteligencia artificial puede actuar como consultora clínica, supervisora de la práctica profesional y como instrumento de análisis poblacional. Puede recomendar medidas preventivas personalizadas, evaluar adherencia, detectar enfermedades no diagnosticadas, identificar interacciones farmacológicas y predecir riesgos en pacientes vulnerables.
La aplicación efectiva de la IA requiere validación rigurosa de las herramientas disponibles, con avales de calidad y seguridad clínica. Se recomienda a los profesionales seleccionar sistemas y bots adaptados a sus necesidades y acreditados por expertos, sin depender únicamente de la administración, ¡ojo a la recomendación!
4. Falacias, riesgos y precauciones
El artículo desmonta mitos recurrentes, como la creencia de que la IA reemplazará la necesidad de formación continua en los médicos, o que los médicos serán menos responsables de los resultados clínicos por seguir indicaciones de IA. Al contrario, el médico debe ser un intérprete experto de la información generada por la IA, aportando juicio clínico, experiencia y visión sistémica del paciente en su contexto biopsicosocial. La responsabilidad clínica sigue residiendo plenamente en el profesional.
El texto también señala el riesgo de que los sistemas de IA desarrollados únicamente a nivel local pueden quedar obsoletos o ser menos competitivos que soluciones internacionales, recomendando acuerdos y estándares de calidad para su adopción.
Como conclusiones, se incluyen los siguientes puntos y recomendaciones, no todas soportadas explícitamente en el texto: ¿Mala jugada de Perplexity?
- Promover la formación continuada, activa y contextualizada.
- Facilitar el acceso a tecnología tanto desde el ámbito institucional como favoreciendo y apoyando el individual.
- Priorizar la validación y seguridad de herramientas de IA.
- Fomentar un ejercicio clínico reflexivo, personalizando la medicina basada en evidencia.
- No abandonar los instrumentos clásicos (como la exploración física y la anamnesis exhaustiva) como elementos de “tecnología de punta”.
Sin olvidar que la tecnología, incluida la IA, debe orientarse siempre a potenciar la competencia clínica, la seguridad del paciente y la calidad humana de la atención.
Más información puede ser peor
Hay un efecto perjudicial derivado del acceso directo a sus datos por parte de los ciudadanos, particularmente aquellos con enfermedad crónica. Habría que asegurarse que los pacientes pueden discutir los resultados con los profesionales que les atienden
Can patients use test results effectively if they have direct access? BMJ 2015
Hace seis años la revista BMJ público un debate sobre la conveniencia del acceso directo por los pacientes, a su historial clínico y en particular a los resultados de pruebas diagnósticas. En este artículo, incluso los mas partidarios de facilitar este acceso, ponían de manifiesto uno de sus principales inconvenientes: la dificultad en la asimilación y contextualización de la información “en bruto” por parte de los pacientes. Se recomendaba que los profesionales y las organizaciones donde trabajaban, aseguraran la existencia de recursos comunicativos, p.e. correo electrónico, teléfono, mensajería instantánea o cita en consulta, que permitieran la discusión de los resultados entre pacientes y profesionales que les atienden. También, se recomendaba hacer un gran esfuerzo en formación sanitaria, para que el acceso de los pacientes a los informes, fuera realmente provechoso, y no un terreno, donde los malentendidos y los equívocos campearan por sus respetos
Como era de esperar, las carpetas sanitarias, carpetas de salud o portales electrónicos del paciente que se han desarrollado en nuestro país, se han puesto en marcha sin esas salvaguardas. Los mismos idiotas que impedían a los pacientes el acceso a sus datos clínicos, no hace tanto tiempo, son ahora los que se suben la moda de liberalizar sin control y sin medida estos datos. No se trata ya, que los pacientes tengan malentendidos por desconocer la jerga médica, tampoco de que sean capaces de entender lo que significa realmente que un resultado que está fuera de rango, se trata de que una información aislada del contexto clínico puede producir daño.
¿Daño, has dicho?
Si daño, menoscabo, perjuicio, quebranto, ¡llámalo como quieras!
No será para tanto.
Pues sí, y lo vas a entender con un ejemplo reciente

Rajasekaran y colaboradores se preguntaron si los informes habituales de las resonancias magnéticas (RMN) que se realizan en los pacientes con lumbalgia podrían tener un efecto nocebo. En estos informes se utilizan términos alarmantes que muchas veces describen cambios incidentales o relacionados con la edad. La lectura de estos informes sin la información contextual adecuada puede llevar a los pacientes, en palabras de los autores, a la catastrofización y a tratamientos más agresivos, al sentir los pacientes ( y tambien los profesionales) que se requiere alguna intervención, para que la columna se normalice.
Para responder a esta cuestión diseñaron un ensayo clínico aleatorizado (dentro de un estudio más amplio) para estudiar el efecto de los informes de rutina en la resonancia magnética sobre la percepción del paciente y el resultado del tratamiento. El estudio recluto a 44 pacientes con dolor lumbar crónico sin «signos de alerta» o indicación quirúrgica que se asignaron al azar (los métodos de aleatorización y asignación no aparecen correctamente documentados en el artículo) en dos grupos, uno a los que se les decía en el informe que su RMN era «totalmente normal» y los resultados eran fortuitos o relativos a la edad, y otro grupo en el que les mostraba un informe rutinario que incluía términos tales como como degeneración, desgarros, rupturas, compresión neural, etc. u otros resultados fortuitos típicos. A todos los pacientes después darles la información, se les prescribió 6 semanas de tratamiento conservador (tampoco se describe en el artículo).
Se evaluaron los resultados con las puntuaciones antes y después de tres cuestionarios, la escala visual analógica del dolor (VAS), el Pain Self Efficacy Questionnaire-2 (PSEQ-2) que indica la percepción de la confianza en la propia capacidad de afrontar el dolor (autoeficacia o self-efficacy) y el cuestionario de salud SF-12 (12-Item Short Form Health Survey) para medir el grado de bienestar y capacidad funcional del paciente.
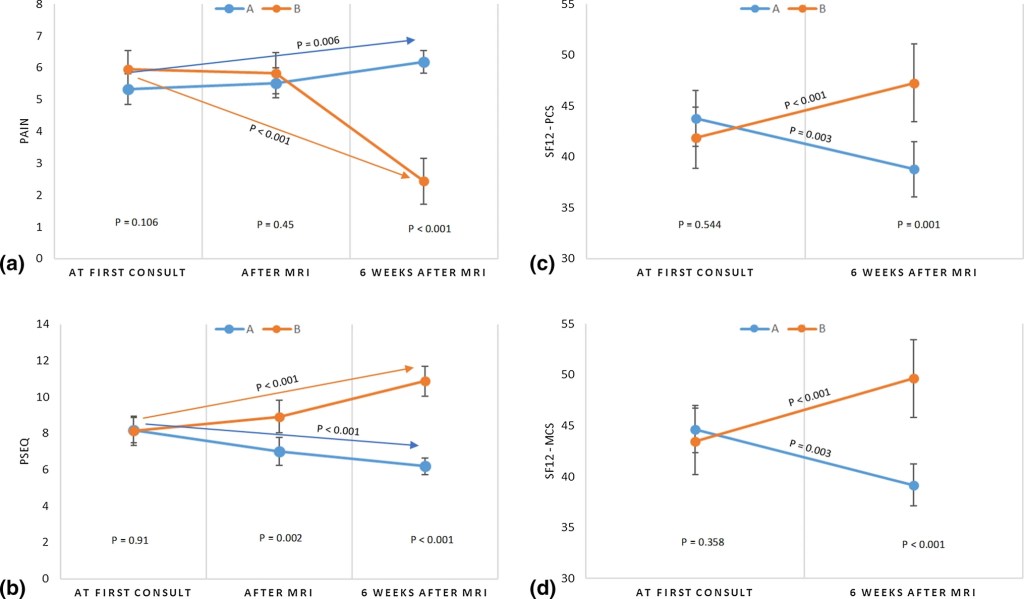
Los resultados se pueden ver en los gráficos, pero en resumen se puede decir que los pacientes con lumbalgia que recibieron los resultados de su resonancia magnética (RMN), sin interpretación por parte de un médico, tuvieron más dolor, menos confianza en su propia capacidad (autoeficacia) y peor capacidad funcional, continuando estos resultados incluso después de 6 semanas de tratamiento conservador. Por otro lado, los pacientes los que les dijeron que su RMN era «normal, con hallazgos relacionados con la edad» respondió mejor al tratamiento, tenía menos dolor, una mayor autoeficacia y un mayor bienestar.
Parece, por tanto, que la información que se da a los pacientes sin contexto puede ser perjudicial interferir en el tratamiento y modificar las decisiones de pacientes y médicos (eso se explica en el estudio ampliado que el articulo también describe) a la hora de elegir tratamientos más agresivos.
Pues ahora vas y lo cascas tuiteas 👇👇
La eterna banda del capitan PDF
Como contaba Alberto Knapp, cada vez que surge una nueva tecnología, esta intenta imitar en su funcionamiento y proceso a la tecnología de la que es heredera. Con el tiempo esta limitación desaparece y la nueva tecnología alcanza funcionalidades que nos es que hagan mejor y más rápido las tareas de la anterior, sino que realizan nuevas funciones, de una nueva manera. Es la razón por la que los primeros automóviles dejaron de parecerse a los coches de caballos, el cine dejó de poner una cámara delante de una caja de teatro o existió el Telefon Hírmondó.
Al principio se piensa y se usa esta nueva tecnología en términos de la tecnología anterior.
Como ya comentamos desde hace años la excesiva utilización del formato PDF para la transmisión de información ejemplo de este uso naif de las nuevas tecnologías. Para lo que provienen de la cultura impresa este formato tiene atractivos indudables a saber: es ideal para la impresión de documentos, toda la información textual, gráfica y de otro tipo viene empaquetada y maquetada de una forma atractiva que rememora el documento en papel y consigue eso del WYSIWYG que en los primeros tiempos de la ofimática e internet era tan difícil de conseguir. Solo cuando el PDF se imprime es útil, es ese momento cuando brilla, ya que al fin y al cabo es una representación de los originales, a los que tanto estamos acostumbrados.
El PDF es ideal para una cosa y sólo una cosa: la impresión de documentos.
Pera ante esta efímera ventaja la utilización del PDF tiene muchos inconvenientes que se resumen muy bien en esta entrada de la página de Nielsen PDF: Still Unfit for Human Consumption, 20 Years Later
La aparente ventaja se vuelve tarde o temprano en contra nuestra, si consideramos Internet como un almacén de PDFs nunca podremos entenderla, ni aprovechar los sucesivos avances que se han producido. Si vehiculizamos la información en documentos PDF, si nuestras ansias de información se ven satisfechas con ese remedo de fotocopia digital que es el PDF, nunca podremos visualizar un mundo donde los datos fluyen en un espacio de información navegable, no se podrán alimentar las aplicaciones híbridas. Tampoco se podrá transformar la información, no conseguirá ser interactiva, no se podrá utilizar desde mil sitios y de mis maneras con diferentes objetivos y sobre todo de manera eficaz y barata.
Después de tantos años nunca pensamos que la administración española sanitaria siguiera anclada en esta época “preindustrial” de la autopista de la información. Pero si, siguen, así es como se puede ver en la página que el Ministerio de Sanidad dedica a la pandemia por COVID -19, plagada de PDFs para que los profesionales sanitarios estén informados. Es un campo de PDFs con el añadido moderno de una mecánica locutada del contenido.

Otro ejemplo especialmente sangrante para nosotros es lo que entienden los directivos sanitario extremeños por telemedicina: enviar los PDFs de los partes de incapacidad laboral por correo electrónico
Nativos digitales
Wikipedia = El disco de marcar es un dispositivo mecánico del que están dotados determinados tipos de teléfonos antiguos para la marcación por pulsos.
Consiste en un disco giratorio provisto de diez agujeros numerados del 0 al 9 en los cuales el usuario introduce el dedo para hacer girar el disco hasta un tope denominado «traba». Alcanzada la traba, se libera el disco que retrocede por la acción de un muelle situado alrededor del eje de giro, hasta que el disco regresa a su posición original. La culminación de este procedimiento equivale a marcar una de las cifras del número telefónico completo pulsando un botón, en los teléfonos de botones. Un número telefónico completo se marca repitiendo el mismo procedimiento con cada cifra del mismo, siempre dejando que, marcada una cifra, el disco retorne a la posición inicial, antes de marcar la siguiente.
En este movimiento de retroceso, mediante una leva, se produce la apertura y cierre de la línea telefónica, también denominada bucle local o de abonado, un número de veces igual al dígito marcado (el 0 origina 10 impulsos). Estas aperturas y cierres del bucle son detectados y registrados por la central telefónica y dan lugar al accionamiento de los dispositivos de selección pertinentes con objeto de enlazar al usuario llamante con el llamado.
La pieza giratoria en la que se introduce el dedo se denomina carátula. Algunas carátulas de disco incorporan un portaetiquetas dentro del cual hay insertado un cartón, que queda a la vista, y sobre el cual el abonado al servicio telefónico puede anotar su número de teléfono
La insoportable levedad de la #e-health (II)
Como decíamos en el post anterior las compañías tecnológicas y de comunicación están prestas a vender sus servicios, bien en el nuevo modelo de crónicos que las distintas consejerías, e incluso el ministerio, están prestas a implantar, o bien en esa entelequia, refugio de cantamañanas, a la que llaman e-health. Para hacerlo se meten en un campo de juego desconocido para ellas y en consecuencia pueden cometer errores de principiantes. En la última semana y a raíz de un congreso de crónicos celebrado en Valladolid, hemos visto como la principal multinacional española del sector y su división de e-health han cometido dos errores importantes.
El primero de ellos es considerar un congreso medico como una feria comercial donde las empresas presentan sus productos en tono espectacular y triunfalista, sin esperar la más mínima critica de inicio, y sin necesidad de probar sus afirmaciones, más allá de lo que conlleva la decencia y el sentido del ridículo.
Aunque muy devaluados, los congresos médicos son otra cosa, y se espera que si alguien dice/tuitea una cosa como esta:
Hablando sobre dos grandes experiencias de Telemonitorizacion: #Valcronic y #Telemac @congresocronico #7cronicos
Debe confirmarlo con pruebas fehacientes, no con evidencia low-cost, opiniones, artículos de periódico generalista, «buenas críticas» en fin, lo que podríamos llamar hairdresser’s evidence. Más obligatorio cuando estas pruebas se le reclaman por el público real o virtual que asiste. Esgrimir como respuesta a esta demanda una comunicación a un congreso con resultados preliminares, o una encuesta de satisfacción como pruebas de la efectividad de una intervención es un menguado argumento para el debate. A no ser que se presenten las pruebas en el congreso e inmediatamente se publiquen, que no parece ser el caso que nos ocupa, la comunicación científica exige presentar evidencias más consistentes para aseverar la bondad de una intervención, sea un medicamento o una tecnología.
Que la veracidad se intente apuntalar con pruebas de la eficacia de intervenciones similares o informes generales sobre esa tecnología podría ser aceptable si al menos esta evidencia fuera consistente. Pero no es el caso de la apuntada por uno de los ejecutivos de la sección e-health de la citada multinacional. Es decir, que para escribir:
 Se debe tener algo más que un informe económico de una consultora, revisiones sistemáticas sobre el modelo de crónicos, una revisión sistemática sobre efectos de la telemedicina en los cuidadores, una meta-síntesis de comportamientos ante la telemedicina, una revisión donde la falta de evaluación de la calidad de estudios compromete los modestos resultado positivos encontrados, u otra cuya conclusión principal es: Thus the evidence base for the value of telemedicine in managing chronic diseases is on the whole weak and contradictory; y para acabar un informe de la adminsitración una de cuyas conclusiones son:«Y por último, en cuanto al impacto de la telemonitorización en la utilización de servicios sanitarios, se percibieron disminuciones puntuales aunque no estadísticamente significativas«.
Se debe tener algo más que un informe económico de una consultora, revisiones sistemáticas sobre el modelo de crónicos, una revisión sistemática sobre efectos de la telemedicina en los cuidadores, una meta-síntesis de comportamientos ante la telemedicina, una revisión donde la falta de evaluación de la calidad de estudios compromete los modestos resultado positivos encontrados, u otra cuya conclusión principal es: Thus the evidence base for the value of telemedicine in managing chronic diseases is on the whole weak and contradictory; y para acabar un informe de la adminsitración una de cuyas conclusiones son:«Y por último, en cuanto al impacto de la telemonitorización en la utilización de servicios sanitarios, se percibieron disminuciones puntuales aunque no estadísticamente significativas«.
La conclusión es que SI se puede argumentar que no hay evidencia y que como expone fenomenalmente Arturo Louro no se cuestiona la utilidad de la telemonitorización, pero sí su implementación y la exageración de los beneficios en salud que aporta esta tecnología.
No criticamos los ensayos que se están realizando en España (entre otras cosas porque no se conocen sus resultado definitivos), ni las personas que esforzadamente trabajan en ellos. No estamos contra la telemonitorización, telemedicina, e-health o cualquier otra forma de aplicación de las nuevas tecnologías en sanidad. Es más nos gustaría que esta fuera una buena solución a muchos de los problemas de la medicina actual. Solo ponemos de manifiesto la necesidad de probar con datos fidedignos las afirmaciones realizadas, que no estamos por la exageraciones, ni los argumentos que se propagan. En definitiva no queremos que la salud y la medicina no se conviertan en solo una “oportunidad de negocio”,
Por último, el segundo error que tienen que solucionar las empresas de nuevas tecnologías, es un tema de tacto. Podrían aprender de las farmacéuticas, a ninguna de estas empresas se les ocurriría tratar con tono desabrido y altanero a un futuro cliente, como se hace en estos tuits
A no ser que, con parte de razón, no nos consideren clientes sino como bobos asentidores, rehenes de su verdaderos clientes: políticos y gestores sanitarios, no menos bobos pero con dinero para gastar en nuevas tecnologías.
La insoportable levedad de la #e-health (I)
A la salud y todo lo que tiene que ver con ella, se le han adjuntado en los últimos años nuevos protagonistas. A los tradicionales como profesionales sanitarios, pacientes, administración sanitaria e industria farmacéutica, se han añadido nuevos invitados como son la industria de los dispositivos y las compañías de comunicación y tecnológicas.
Estas últimas han visto como su importancia como industria de servicios e innovación se ha incrementado con el desarrollo de las nuevas tecnologías de la información en la ciencia médica y en la práctica de cuidados a los pacientes. El controvertido modelo de crónicos ha dado alas a este modelo de negocio donde lo que se pretende es vender soluciones y servicios en el ámbito de las nuevas tecnologías aplicada a la sanidad.
 Si la coordinación y comunicación entre niveles asistenciales, servicios socio-sanitarios, profesionales y pacientes se considera como el eje fundamental de una buena asistencia a este paciente crónico (suponemos que también a los demás), estas pretendidas soluciones tecnológicas pasan también a ser primordiales.
Si la coordinación y comunicación entre niveles asistenciales, servicios socio-sanitarios, profesionales y pacientes se considera como el eje fundamental de una buena asistencia a este paciente crónico (suponemos que también a los demás), estas pretendidas soluciones tecnológicas pasan también a ser primordiales.
La comunicación entre profesionales y pacientes se ve adornada de tecnologías de la comunicación y aplicaciones móviles que permiten compartir información, al parecer vital, entre ambos actores. Es “vital” que los sistemas sanitarios y desvalidos pacientes (desvalidos por estar enfermos) gaste una cantidad ingente de dinero y energía para adaptarse a este modelo. En palabras de uno de sus expertos “es importante facilitar la utilización de estas herramientas en personas mayores» y “ los servicios de salud deben integrar estos sistemas cuanto antes»
La monitorización evolutiva de síntomas, signos y constantes (que no de sentimientos) facilita el desarrollo de mitos sanitarios emergentes como gestión de crónicos, salud electrónica, empoderamiento, calidad y seguridad y antiguos como prevención, promoción y educación. Lo que esta por ver es que demuestren su impacto en la salud en general, medida con términos tan prosaicos como mortalidad, morbilidad o bienestar.
Tu solución no es mi problema.
David Shaywitz, médico nada sospechoso de reticente a las nuevas tecnologías, comenta en su blog de Forbes los problemas que surgen cuando se intenta solucionar con estas tecnologías problemas clínicos más o menos complejos. Se apoya en un ensayo reciente de Lisa Rosenbaum publicado en New England Journal of Medicine (ver traducción aquí y aquí) en el que se describe que una alta proporción de pacientes, incluso los afectados de graves enfermedades cardiovasculares, no siguen el tratamiento pautado.
Después de enumerar las razones de los pacientes que Rosenbaum encuentra, Shaywitz remarca que lo que a primera vista parecería una oportunidad perfecta para una aplicación inteligente, no es tal.
Muchos de los motivos por los que lo pacientes no toman los medicamentos escapan a lo que pueden ofrecer las nuevas tecnologías.
Si usted está desarrollando un producto basado únicamente en el supuesto de que los pacientes no toman los medicamentos porque son olvidadizos, en palabras del inimitable Dave McClure, tu solución no es mi problema.
Para el, como para mí, esta claro que mucha de las apps actuales (básicamente proporcionan información animada) puede ser de utilidad para los pacientes, pero a esa mitad de pacientes que sí cumplen el tratamiento, no a la mitad que más nos interesa.
Muchas, por no decir casi todas las aplicaciones sanitarias móviles actuales, son prácticamente un brindis al sol impulsadas por tecnólogos o médicos arribistas que suponen que los problemas de la medicina son simples y se sustentan en un paradigma mecanicista problema/solución. Las pocas que son útiles, son tan poco innovadoras que podrían utilizar otras plataformas, sin verse mermadas sus cualidades; de hecho, «el ser móvil y/o inteligente» son propiedades que le dan un barniz de modernidad, más que una verdadera necesidad.
Por supuesto que todo lo que representa las aplicaciones inteligentes, los dispositivos inalambricos y móviles y la monitorización continua jugará un papel importante (que no fundamental) en la medicina del futuro, pero desde luego no serán las que ahora se venden a bombo y platillo como nuevas tecnologías.
where we go?
Los entusiastas de la tecnología tienden (tendemos) a sobrevalorar el verdadero impacto de esta en la vida cotidiana, pocos son los que suelen acertar en sus infladas profecías, y menos aun los que son capaces de intuir ese reducido tanto por ciento de avances tecnológicos disruptivos que de verdad producen un antes y después en la vida de las personas.
En medicina y salud pasa algo parecido, son incontables los “avances” que se han quedado en el camino sin apenas haber cumplido los maravillosos destinos que se le profetizaban. Uno de esos “avances inconclusos” son las denominada web 2.0 en general y las redes sociales en particular.
A pesar de ser proclamadas como una cuasi panacea que podría resolver muchos de los problemas de comunicación y divulgación en el ámbito sanitario no han logrado todavía llegar a este status y tampoco parece que lo logren en un futuro inmediato.
 ¿Por qué sucede esto, si su potencial parece intacto? Una de las posibles respuestas está en que para adoptar una nueva tecnología debemos abandonar la antigua, a la que sustituye.
¿Por qué sucede esto, si su potencial parece intacto? Una de las posibles respuestas está en que para adoptar una nueva tecnología debemos abandonar la antigua, a la que sustituye.
Eso se logra si la nueva presenta tantas y tan importantes ventajas, que hace el cambio necesario e irreversible. En otras ocasiones hay una voluntad social o política para impulsar el cambio, esta promoción compensa la falta de “empuje “inicial de la tecnología.
No se puede pretender que la comunicación por redes sociales en sanidad se establezca en lugares donde el fax y el teléfono campan por su respetos. Es difícil, por no decir imposible, que en los lugares donde se da tanta importancia al encuentro presencial, se pueda establecer un mínimo de relación digital. Es complicado, en fin, establecer una relación abierta de tecnologías en entornos tan cerrados como los sanitarios, donde el paradigma de avance practico: la historia clínica electrónica es una estupenda y estúpida forma de perder el tiempo.
¡asucar! móvil
La fascinación por las nuevas tecnologías y su indudable utilidad conlleva un auge de publicaciones, más bien tempranas, sobre la aplicación de estas en la práctica médica. Sin embargo y como en todos los asuntos nuevos y atractivos no es oro todo lo que reluce. La aplicación de una nueva tecnología también carga con riesgos y gastos que no siempre se compensan con sus beneficios. Conviene por tanto no olvidar dos máximas elementales: la introducción de cualquier intervención debe estar avalada por la evidencia que demuestre su eficacia y que las aplicaciones tecnológicas más simples suele ser las más efectivas.
 En este sentido tiene interés comentar un reciente meta-análisis en el que se evalúo los teléfonos móviles como instrumento de ayuda para el manejo de la diabetes: Effect of mobile phone intervention for diabetes on glycaemic control. Tras una búsqueda (extensa-PubMed, EMBASE y Cochrane Library-pero limitada al idioma inglés), se incluyeron los estudios diseñados como ensayos aleatorios o cuasi aleatorios controlados o cruzados que evaluaban el uso de teléfonos móviles para el autocontrol de la diabetes y median los niveles de HbA1c. El meta-análisis incluyo 22 ensayos con más de 1600 personas con diabetes, el grupo de intervención recibió mensajes SMS en su teléfono móvil con los resultados de las analíticas de glucosa en sangre e información para la autogestión de su enfermedad. En algunos casos (cinco ensayos) se utilizaron mensajes SMS personalizados, es decir adaptados a la edad y el sexo del paciente, y con objetivos específicos en las instrucciones que se recibían.
En este sentido tiene interés comentar un reciente meta-análisis en el que se evalúo los teléfonos móviles como instrumento de ayuda para el manejo de la diabetes: Effect of mobile phone intervention for diabetes on glycaemic control. Tras una búsqueda (extensa-PubMed, EMBASE y Cochrane Library-pero limitada al idioma inglés), se incluyeron los estudios diseñados como ensayos aleatorios o cuasi aleatorios controlados o cruzados que evaluaban el uso de teléfonos móviles para el autocontrol de la diabetes y median los niveles de HbA1c. El meta-análisis incluyo 22 ensayos con más de 1600 personas con diabetes, el grupo de intervención recibió mensajes SMS en su teléfono móvil con los resultados de las analíticas de glucosa en sangre e información para la autogestión de su enfermedad. En algunos casos (cinco ensayos) se utilizaron mensajes SMS personalizados, es decir adaptados a la edad y el sexo del paciente, y con objetivos específicos en las instrucciones que se recibían.
Se valoro como variable de resultado la hemoglobina glicosilada (HbA1c), mostrando tras la síntesis de los valores de los diferentes ensayos que la intervención con teléfonos móviles en el manejo de la diabetes por los pacientes, se redujo la HbA1c el 0,5% como promedio en los seis primeros meses. Este efecto de la intervención del teléfono móvil en el valor de HbA1c era relativamente consistente entre los diferentes ensayos, y no se afecto por el tamaño de la muestra, diseño del estudio, el contenido de la intervención, la tecnología y la frecuencia, o media de HbA1c basal, edad o peso corporal de los participantes. Si se observo que la intervención fue más favorable en personas con diabetes tipo 2 que en la diabetes tipo 1 (reducción de HbA1c de 0,8% frente a 0,3%)
Como conclusiones los autores destacan que «La comunicación individualizada con el paciente-específica con un teléfono móvil con mensajes SMS solo, o SMS en combinación con Internet, es una opción viable, segura y conveniente para apoyar autocontrol de la diabetes.»
Teniendo en cuenta que el teléfono móvil es una de las tecnologías más extendida por todo el mundo es natural que se abran paso las aplicaciones médicas de estos teléfonos. Las más obvias es las que se desarrollan para favorecer el control de enfermedades crónicas, por los propios pacientes, como en este caso la diabetes. Los resultado obtenidos en la reducción de la hemoglobina glicosilada no son despreciables, basta recordar que la mayoría de los medicamentos que se utilizan en la diabetes tipo 2, incluso combinados, disminuyen la hemoglobina alrededor de un punto porcentual.
La web 2.0 acerca a médicos y pacientes

Algunos facultativos usan la Red para hablar de temas de la consulta. Sigue en El Mundo.es Salud