Categoría: Atención Primaria
Gripe y calma: un grupo sanitario virtual ante la gripe A (2009-2010)
 En la primavera y el verano de 2009, las noticias de los medios de comunicación sobre la denominada gripe A eran cada día que pasaba más frecuentes, alarmistas y agobiantes. El escenario que se pintaba era casi dantesco y las previsiones de las autoridades sanitarias apuntaban a una pandemia que segaría la vida de muchas decenas de miles de personas en todo el mundo.
En la primavera y el verano de 2009, las noticias de los medios de comunicación sobre la denominada gripe A eran cada día que pasaba más frecuentes, alarmistas y agobiantes. El escenario que se pintaba era casi dantesco y las previsiones de las autoridades sanitarias apuntaban a una pandemia que segaría la vida de muchas decenas de miles de personas en todo el mundo.
Sin embargo, ya en agosto de 2009 se podía presumir que el desarrollo de la pandemia en el otoño-invierno boreal sería como el que había tenido lugar durante el invierno el hemisferio sur (Argentina, Australia, Chile, Nueva Zelanda, Uruguay y otros países) y en los últimos meses de la primavera en el hemisferio norte (Canadá, EE. UU., México y otros países). Tanto los datos epidemiológicos publicados, como nuestra percepción en el día a día, iban demostrando que la morbilidad y la mortalidad por gripe A eran menores incluso que las que correspondían a una epidemia gripal estacional habitual. Este benigno comportamiento contrastaba enormemente con el de las autoridades sanitarias, cuyos diversos y correlativos planes de contingencia (diferentes para cada comunidad autónoma) causaban un importante impacto en la organización de los servicios y en el coste sanitario, además de acrecentar la alarma social. De hecho, en las consultas de atención primaria se percibía un estado creciente de inquietud de la población. Ejemplos como consultas sobre el aborto voluntario para evitar daños con la epidemia de gripe o jóvenes asustados por la aparente especial susceptibilidad de éstos al “nuevo” virus, no eran raros en las consultas de medicina y enfermería.
Movidos por el cariz que estaban adquiriendo los acontecimientos, diversos profesionales del ámbito de la sanidad española (médicos de cabecera, pediatras, farmacéuticos, residentes de Medicina de Familia, estudiantes de Medicina y otros) cuyo único denominador común era el editar blogs y páginas web, decidimos tomar cartas en el asunto y agruparnos con el fin de buscar, analizar, elaborar y difundir información rigurosa y veraz sobre la pandemia de gripe A y sobre la respuesta más prudente y científica a la misma.
El movimiento empezó a mediados de agosto de 2009 y cuajó con el nombre, emblema y resumen de “gripeycalma”, pues lo que se pretendía era poner, ante la gripe A, tranquilidad en la población y los profesionales. El trabajo se llevó a cabo de forma coordinada utilizando nuevas tecnologías de comunicación en red, lo cual constituye una experiencia innovadora y quizá única en nuestro país. Como producto inicial del trabajo realizado, se difundió al unísono, tal día como hoy, en todos los blogs participantes en la iniciativa, un comunicado en el que se analizaba la situación epidemiológica y se proponían una serie de consejos dirigidos a la ciudadanía. Asímismo, se creó un blog (Gripe A: ante todo mucha calma) que sirvió como plataforma común del movimiento, desde donde se fueron poniendo a disposición de todos nuevos documentos (propuestas de organización, preguntas y respuestas), con traducciones a varios idiomas y en diferentes formatos (vídeo, presentación, hojas de divulgación, etc).
El eco a la iniciativa fue inmediato e intenso. Se sumaron más blogs, tanto de profesionales sanitarios como de población general interesada en la salud, hasta llegar casi a las 200, y la página del grupo tuvo, en apenas 3 meses, unas 80.000 visitas. Y, efectivamente, en la práctica se logró transmitir por la Red, a través de las comunidades virtuales, el mensaje que se buscaba ante la gripe A, de calma y tranquilidad, de sosiego y racionalidad, tanto a la población como a los propios profesionales sanitarios. El impacto llegó incluso a las autoridades, que moderaron su respuesta.
El final de la historia se puede escribir y de hecho lo estamos escribiendo al cabo de un año del nacimiento de la iniciativa. La gripe A tuvo su pico de mayor incidencia a mediados de noviembre de 2009 y ha sido una gripe suave, con escaso impacto en morbilidad y mortalidad. La llamada a la calma tenía pues fundamento científico y poco a poco se fue desvelando que los escenarios apocalípticos no tenían razón de ser. Solo esperamos que la experiencia de esta pandemia sirva para mejorar y manejar, de forma más eficiente y ponderada, crisis futuras, evitando, en la medida de las posibilidades, caer en un consumo desmedido de recursos – que siempre implica dejar de atender otros problemas – y en una desproporcionada oleada de pánico colectivo.
Este texto cierra el primer episodio de la unión temporal de blogs y páginas de profesionales sanitarios y de otros relacionados con la salud en la Red. Muchas gracias a todos los que han colaborado de una u otra forma y a los que han visto y sentido a gripeycalma como lo que es: una iniciativa profesional que ha buscado ir más allá de nuestras consultas y puestos de trabajo.
Solo hemos pretendido llevar un mensaje de sentido común y a la vez científico a la población y a los profesionales sanitarios, comunicar nuestro saber y entender sobre un problema de salud, en este caso ante la gripe A. Gracias al trabajo de muchos y al poder que nos brindan las nuevas tecnologías de la información, se puede decir que lo hemos conseguido.
Unión temporal de blogs (UTB) Gripe y Calma
Los nuevos enfermos
 Cuando ya hace unos meses hacia “googling” con el objeto de encontrar información para una mesa redonda a la que me había invitado la somanfyc y, justo cuando estaba empezando a maldecir mi ligereza a la hora de aceptar invitaciones, me encontré la reseña de un libro que comenzaba así: Todos creemos y aceptamos que la medicina preventiva mejora la calidad de vida de las personas, pero no solemos cuestionarnos si su aplicación puede causar daño.
Cuando ya hace unos meses hacia “googling” con el objeto de encontrar información para una mesa redonda a la que me había invitado la somanfyc y, justo cuando estaba empezando a maldecir mi ligereza a la hora de aceptar invitaciones, me encontré la reseña de un libro que comenzaba así: Todos creemos y aceptamos que la medicina preventiva mejora la calidad de vida de las personas, pero no solemos cuestionarnos si su aplicación puede causar daño.
Era justo lo que necesitaba, resumía en una frase lo que ya me llevaba cuarenta diapositivas intentando explicar. El problema es que no iba a poder leerlo antes de mi ponencia; como siempre, lo había dejado para el final y no había tiempo material para que el libro llegara mis manos. Así y todo, me apetecía leerlo, el tema me había interesado desde siempre y sospechaba que continuaría mi interés a pesar de mis sufrimientos con la charla. Además, tenía un valor añadido: el autor se apellidaba Rubistein (aunque luego comprobé que no, sospeché que era familiar de mis amigos Adolfo y Fernando) y trabajaba en el Hospital Italiano de Buenos Aires (uno de los centros de excelencia para la medicina de familia de habla española).
He de confesar que, al principio, pensé que sería uno más de los libros que se están publicando sobre el fenómeno denominado “mongering diseases” o que sería una acumulación de evidencias a favor y en contra de las actividades preventivas, pero el título- y el subtítulo- me atraía y pronto descubrí lo erróneo de mi prejuicio.
Bastó leer la introducción:
“Soy médico de familia y una de las tareas más importantes en mi práctica cotidiana es la prevención. Casi todos los días, en mi consultorio, intento ofrecerles a mis pacientes ciertas prácticas preventivas con el objetivo de mejorar su salud. Con mis colegas de Medicina Familiar pasamos largas horas discutiendo cuáles tiene sentido realizar y cuáles no; revisamos la literatura médica, discutimos acerca de la evidencia científica que avala el beneficio de ofrecerles a nuestros pacientes y compartimos nuestras dudas con colegas de otras especialidades. Estoy convencido de que la medicina preventiva es eficaz, útil, necesaria, importante y que salva vidas y evita sufrimiento, y por eso ejerzo este trabajo con mucho placer y orgullo. Sin embargo, soy consciente de que es una tarea compleja, ya que se realiza con individuos básicamente sanos, y la principal premisa que debe tener todo médico es la de “primum non nocere”; es decir, “ante todo: no dañar”. En este sentido, la medicina preventiva tiene también desventajas y puede causar sufrimiento a las personas. En este libro me propongo revisar las ventajas de algunas prácticas preventivas, pero también voy a describir algunas desventajas, que afortunadamente no suelen ser graves, pero que creo convincente discutir y conocer”.
En el libro sobrevuela y explica la prevención primaria, la secundaria y el consejo médico y, hay que decir que lo hace de forma brillante sin recurrir en exceso a la «evidencia», lo logra engarzando sus reflexiones, dudas y conclusiones con el relato de los encuentros con sus pacientes. Empeñado inicialmente en contrarrestar las exageradas ventajas que el tiempo ha dado a estas intervenciones, llega un momento que teme caer en una injusticia similar y, al contrario, que otros colegas que han tratado el tema, se retrae, plantea la duda. En lugar de la descalificación necesaria pero fácil de ciertas prácticas, pone sus tribulaciones sobre el tapete de una mesa ocupada por su paciente y por él, las saca a colación en el discurrir de la entrevista y deja que lo malo y lo bueno, lo correcto y lo incorrecto se mediatice según sea bueno o no para el ser humano enfermo o no, que tiene delante.
Lo más sorprendente de este breve libro es que no se dedica a acumular evidencias, y seguro que podría, en contra de la medicina preventiva. Tampoco hace un relato periodístico sobre las enfermedades inventadas sazonado con el morbo de delatar los negocios que esta “nueva enfermedad” ha originado. Lo que hace es plantear interrogantes que un médico de atención primaria comprende de inmediato, y que nos asaltan en cada momento de nuestra práctica profesional.
La parcela preventiva ocupa una parte importante del trabajo de un médico de familia, requiere un esfuerzo continuo repetitivo del que no se ven resultados inmediatos y cuya incidencia en un individuo concreto es muy incierta. En varios capítulos y, en el alma de todas las páginas del libro, se plantea si todo este esfuerzo merece la pena y si la detección precoz causa más beneficio que daño a los pacientes a la vez que se deja que estos expliquen lo que sienten ante su médico que ese día esta especialmente inquisitivo con la excusa de que va a escribir un libro.
Otra interrogante es si pueden llamarse enfermedades a los hallazgos que suceden durante estas actividades preventivas. El autor hace en este sentido y al intentar contestar a esta cuestión un aporte fundamental, encontrar un nombre a una nueva condición, que no es una enfermedad pero tampoco su ausencia; y más que hallarle un nombre plantea la necesidad de que exista este nombre. Lo explica muy bien con el ejemplo de cómo difiere el significado de la palabra nieve para los esquimales y para los que no los somos, para nosotros esta palabra tiene un único significado y siempre que decimos nieve pensamos en lo mismo; sin embargo, los esquimales utilizan varias palabras para referirse a la nieve: tienen una palabra para la nieve fresca, otra para la nieve dura, otra para la nieve que cae en copos suavemente, otra para la que cae fuerte y duele.
No se puede, no se debería, llamar enfermedad al hallazgo de una densidad mineral ósea dos coma cinco desviaciones estándar por debajo de la media en una densitometría de una mujer sana, de igual manera no es enfermedad, es otra cosa, la hipercolesterolemia, la hipertensión arterial, la diabetes, o incluso un carcinoma “in situ”. El autor nos invita a buscar una palabra nueva que esté vinculada con la prevención y con la modernidad de lo que significa adelantarnos en el tiempo natural del desarrollo de las enfermedades. Es hora de inventar una palabra nueva y propone hapre, una contracción de hallazgo que aparece gracias a la acción de la medicina preventiva. La idea es muy interesante en una época en que términos como: prediabetes, prehipertensión o conceptos como disminución del umbral diagnóstico o inercia terapéutica, se hacen hueco con éxito en el paradigma médico imperante y que ya empiezan a colarse en el espacio del conocimiento colectivo de nuestros pacientes.
El neologismo escogido: hapre, tal vez no sea muy atrayente pero es necesario y con seguridad es el primer paso en la batalla de la desmedicalización que debe empezar cuanto antes. Si como Stein consideramos que tan solo empleando el nombre de una cosa ya se invoca el imaginario y las emociones asociadas con ella; eliminar el pensamiento de enfermedad de lo que no es sino riesgo o probabilidad aumentada, no es una cuestión (solo) semántica, es guiar a los pacientes al sitio donde realmente están.
Con médicos tan brillantes como el Dr. Rubinstein este ineludible itinerario ha comenzado a iniciarse y algunos de sus pacientes ya lo saben.
Los nuevos enfermos.Ventajas y desventajas de la medicina preventiva
Autor: Dr. Esteban Rubinstein
ISBN: 978-987-1639-00-7 // 164 pp.
ante las peticiones : Amazon.com NUEVOS ENFERMOS, LOS (Spanish Edition) http://amzn.to/ben3I1
Si va al hospital no se olvide las recetas (o los medicamentos)


 Si va al hospital no se olvide las recetas (o los medicamentos) y no deje que ningún listillo/a le mande a otro lado a perder su tiempo. Como puede ver arriba estan obligados a dárselas según una resolución de la vicenconsejería de asistencia sanitaria de la comunidad de Madrid.
Si va al hospital no se olvide las recetas (o los medicamentos) y no deje que ningún listillo/a le mande a otro lado a perder su tiempo. Como puede ver arriba estan obligados a dárselas según una resolución de la vicenconsejería de asistencia sanitaria de la comunidad de Madrid.
Si le ponen pegas o no quieren dárselas descargue este documento y déselo a los responsables.
de por vida
 Desde los tiempos del stugeron aka “las gotas del riego” se oye esta frase con machacona regularidad cuando uno pregunta a los pacientes y… ¿cuánto tiempo le dijeron que tomara el tratamiento?
Desde los tiempos del stugeron aka “las gotas del riego” se oye esta frase con machacona regularidad cuando uno pregunta a los pacientes y… ¿cuánto tiempo le dijeron que tomara el tratamiento?
Tan frecuente era y es que en un momento dado uno empezó a sospechar que los especialistas de los ambulatorios eran agentes camuflados de El Ocaso. Sabido es que lo único seguro que es “de por vida” es la cuota mensual del seguro de deceso de esta compañía aseguradora. Aparte de la afición a la infinidad temporal en el vademécum de nuestros colegas, lo que si es real es que en medicina sabemos poco sobre cuánto tiempo deben durar los tratamientos.
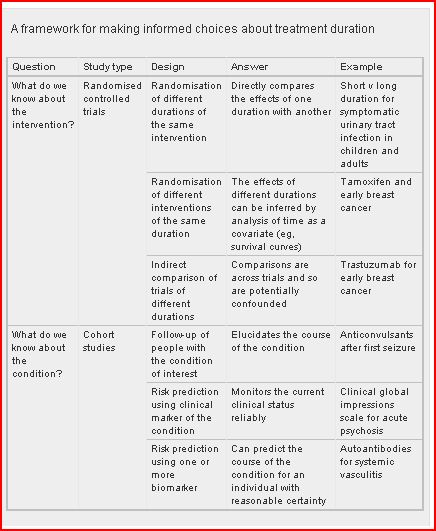
Según un editorial del BMJ para tomar decisiones basadas en la evidencia sobre una intervención determinada, los clínicos y los pacientes necesitan saber las respuestas a tres preguntas :
- ¿Hace más bien que mal?
- ¿La intensidad del tratamiento?
- ¿Durante cuánto tiempo debe darse?
Aprovechando un estudio publicado en la misma revista, que evalúa la duración del tratamiento con quetiapina tras un primer episodio de psicosis, esta editorial se plantea la tercera cuestión. Nos recuerda que tenemos pruebas de alta calidad sobre la eficacia de muchos tratamientos, pero en comparación, sabemos poco sobre la duración de estas intervenciones. Tanto en procesos agudos, donde las duraciones estándar son bastantes más arbitrarias del que se piensa, hasta enfermedades crónicas donde los pacientes están expuestos a tratamientos durante meses, años o incluso década por el simple hecho que no se sabe muy bien cuando hay que parar.
Para tomar decisiones informadas sobre la duración, los ensayos clínicos donde se “ensaye” directamente la duración de la intervención, proporcionan la mejor evidencia. Pero este tipo de ensayos no son muy habituales con lo que los autores hacen una propuesta sobre el tipo de estudios que podemos utilizar para responder a las interrogantes sobre duración en ausencia de tales ensayos (ver tabla)
Las intervenciones realizadas por un tiempo demasiado corto pueden provocar resultados adversos prevenibles, como recaídas o recidivas. Si los tratamientos se dan durante demasiado tiempo los pacientes están en un riesgo innecesario de efectos adversos y se malgastan recursos.
Es por eso que la duración importa y por lo que el de por vida debería desterrarse del argot médico y de la cabeza de los pobres pacientes.
A no ser eso sí, que existan pruebas solidas con certeza manifiesta de que el tomar indefinidamente el fármaco sea más beneficioso que perjudicial
¿Conoce Ud. algún caso?
como la pólvora
Xanadu-20 de Agosto de 2010. Kermit the Frog
Si, como la pólvora se entiende la tentación totalitaria. Ahora les toca los cántabros donde una mente preclara ha decidido liberar a sus profesionales de dilemas y controversias. Por correspondencia y algo de chulería han aplicado el famoso metodo CPC (Calidad en la Prescripcion por Cojones). Aunque algo complejo para mentes normales este método consiste basicamente en «turecetaloque tedelaganaqueyolocambiareporloquequiera» a lo que se añade «queparaesosoyeljefeytengoelordenadorporelmango». Sus principales elmentos son prescripción informatizada, poca decencia gerencial y algo de atonía profesional.
Es el mismo método e indicador que con alguna variantes se viene aplicando con más pena que gloria en las comunidades autónomas de Castilla-La Mancha y País Vasco con decepcionantes resultados iniciales. Prestigiosos médicos y sociedades científicas han callado, cuando no apoyado estas medidas en un claro indicio de que la atención primaria necesita renovar sus lideres con urgencia.
Más de la mitad de los medicamentos que se recetan son genéricos
El Sistema Cántabro de Salud afirma que los historiales clínicos serán modificados a través del sistema informático y que nunca intervendrá una persona física
 Recetar un medicamento en base a su principio activo es la tendencia habitual en los países europeos y Cantabria quiere seguir sus pasos. En este momento, en el 52% de las recetas que se extienden en la región aparece el principio activo y no el medicamento original. El objetivo es llegar al cien por cien, aunque no hay una fecha tope para ello.
Recetar un medicamento en base a su principio activo es la tendencia habitual en los países europeos y Cantabria quiere seguir sus pasos. En este momento, en el 52% de las recetas que se extienden en la región aparece el principio activo y no el medicamento original. El objetivo es llegar al cien por cien, aunque no hay una fecha tope para ello.
Ésta es la razón por la que a finales del pasado mes de julio, la gerencia del Sistema Cántabro de Salud (SCS) envió una circular a los médicos de Atención Primaria indicándoles que en breve desaparecerían de las historias clínicas de los pacientes los medicamentos originales cuyo principio activo fuera la atorvastatina y el clopidogrel y cuyas marcas comerciales son ‘Zarator’ y ‘Cardyl’, en el caso de la primera, y ‘Plavix’ e ‘Iscover’, en el caso del segundo.
Pero los galenos pusieron el grito en el cielo y el Colegio Oficial de Médicos de Cantabria ha llegado incluso a amenazar con acudir a los tribunales si no se retira esta iniciativa. Los profesionales consideran que al tener que entrar en los historiales clínicos de sus pacientes para cambiar las prescripciones «se vulnera la seguridad y la confidencialidad» de los enfermos. También dudan de que los genéricos de estos fármacos tengan la misma eficacia que los originales.
Sin embargo, desde el SCS se aseguró a este periódico que «en ningún momento se nos ha pasado por la cabeza que nadie no autorizado tenga acceso a los historiales clínicos. Los cambios se harán a través del sistema informático. Existe un programa capaz de realizar estas modificaciones sin necesidad de que ninguna persona física tenga que estar en contacto con los mismos. No se van a visualizar los datos de los pacientes».
Por otra parte, esta misma fuente afirmó que «este procedimiento ya se ha utilizado en Cantabria con anterioridad. No es una medida nueva y también lo están aplicando en otras comunidades autónomas. En ningún caso se ha registrado algún incidente porque nunca se ha vulnerado la confidencialidad».
Genéricos seguros
En cuanto a la eficacia de los genéricos, recordó que «son medicamentos seguros y de calidad, que han sido evaluados y autorizados por la Agencia Española del Medicamento, con todas las garantías posibles».
En este sentido indicó que «lo importante es el principio activo, con el cual está demostrado que se puede luchar contra la enfermedad. Cualquier genérico que lo contenga puede ser recetado, ya que su eficacia está demostrada, aunque no aparezca recomendado para una patología concreta».
Ésta fue precisamente una de las críticas vertidas por los médicos contra esta medida. Aseguraron que en el caso del principio activo del clopidogrel, en la ficha técnica de su genérico no aparece que esté indicado para el síndrome coronario agudo.
Aunque la estrategia para sustituir en las prescripciones los medicamentos originales por los genéricos comenzó en 2005, el despegue no llegó hasta el año pasado. Desde 2009 han ido ganando terreno los medicamentos sin marca en las recetas extendidas en Cantabria.
pa …..y no echar gota
Tomado del blog Atensión Primaria
Me escribe un compañero con la nota que le han enviado, que dice literalmente:
“Con el fin de salvaguardar tu acto médico, ruego remitas copia del informe a la vista del cual emitiste una IT en una fecha en la que no reconociste al paciente, recordándote que en caso de no existir dicho informe, procedería a la anulación de la baja”.
ya sabéis a no dar bajas retroactivas, ni en fin de semana y que se las apañen
……quien necesita enemigos
Lo que algunos dirigentes entiende por defensa de la profesión y de los que la practicamos, es algo bastante peculiar.
Como muestra un botón extraída de una gloriosa entrevista radiofónica.
Una periodista graciosilla dice lo siguiente:
hay veces que cuando he ido al doctor, me dan una medicina.. y entonces de repente veo un bote para meter los lapiceros con esa misma marca.. y entonce pienso ummmm este me da esta medicina porque aquí… ha habido una visita anterior…ummm… risas
El entrevistado, presidente de una sociedad científica……………….
Como el pez su ilustrisima muere por la boca
Gracias a Rafael Olalde por hacernos accesible ese impagable documento fonográfico.
el calcio asesino
Tenía pendiente la entrada del calcio asesino Effect of calcium supplements on risk of myocardial infarction and cardiovascular events: meta-analysis pero ya es tarde, los de hemos leído ya han hecho un comentario sobre el artículo y lo hacen tan bien que es mejor poner un enlace a ese blog que empeñarse en hacer algo original. También aparecen una estupenda reseña en National electronic Library for Medicine o en the hearth
Sin embargo interesa resaltar los datos: el análisis a nivel de paciente encontró un riesgo aumentado de IM en el grupo con calcio frente al grupo placebo (HR 1,31 , IC 95% 1,02 – 1,67, p= 0,035). Similar riesgo se encontró en el análisis con datos a nivel de ensayo (RR 1,27, IC 95%: 1,01 – 1,59, p= 0,038). No fue significativo el aumento en la incidencia de otras variables evaluadas como ictus o muerte.
¿Qué quiere decir un RR 1,27? (nos fijamos en el riego relativo calculado a partir de datos a nivel de ensayo (trial level data) para no liarnos con el Hazard ratio). Bueno pues quiere decir que la posibilidad de tener un infarto de miocardio en personas que tomaban calcio se multiplica por 1,27 en comparación con las que NO tomaban calcio.
¿Es esto mucho? más bien no, podríamos decir que el aumento es un poco birria
¿Tiene importancia clínica? un riego relativo de 1,27 como decíamos es un poco birria. La trascendencia viene dada no tanto por esta magnitud, sino por la «gravedad» de la variable en este caso el infarto de miocardio, y por el número de personas que toman este tipo de suplementos de calcio. Si como es el caso se utilizan con profusión, el incremento del riesgo aunque pequeño se convierte en una gran cifra dada la gran cantidad de población expuesta.
¿Que quiere decir IC 95%: 1,01 – 1,59, p= 0,038? pues que el intervalo de valores entre los que se mueve el verdadero valor de la medida está entre 1,01 y 1,59 . Es el valor en la población estimado a partir de los valores de la muestra.
Si nos fijamos el intervalo de confianza casi incluye el valor del hipótesis nula o de no efecto (en el caso del riesgo relativo es = 1) vamos, que les ha salido significativo por los pelos. En el caso de las otras variables evaluadas en el meta-análisis (ictus, muerte o variable combinada de IM, ictus o muerte súbita) ni siquiera les salió.
En resumen: que el calcio no es tan asesino como parece y en caso de serlo es un asesino chiquitín, casí no mata, y si lo hace es con remordimientos de conciencia.
Entonces ¿qué hacemos?
Dicho esto parece que postulamos el uso del calcio y tampoco es eso, simplemente ponemos las cifras en su contexto.
Estamos en lo de siempre, por diversas circunstancias se imponen tratamientos sin evaluar su verdadera eficacia y seguridad. Una vez que su uso es generalizado toca demostrar esa falta de efectividad, cuando lo que debería ser es justo lo contrario. En los tratamientos con carácter preventivo donde el n es inmenso, cualquier pequeño cambio a favor o en contra, supone miles de afectados y eso un grave problema a nivel poblacional, aunque tenga poca relevancia en un paciente concreto de nuestra consulta.
Si toca mojarse desde la silla de un médico practico parece que no hay que prescribir calcio (sin vitamina D, con vitamina existe la duda) con intenciones de prevenir fracturas osteoporoticas ya que el beneficio es escaso y los riegos-también modestos- pero reales. En cualquier caso parece que la vieja estrategia de negociar/conformarse con el calcio acompañado o no, ante la solicitud de tratamientos más sofisticados, tampoco es muy adecuada.
No deja de ser complicado enfrentarse con esta mierdecilla de datos a la furia preventiva de esta sociedad encarnada en una señora de mediana edad enarbolando una densitometría Pero por si sirve, creo que lo que habría que trasmitir sería : No sabemos si el calcio – solo o con vitamina D- tiene algún efecto beneficioso importante, aunque pudiera. Tampoco sabemos si incrementa el riesgo cardiovascular de forma significativa, aunque pudiera, por lo que el calcio parece innecesario en adultos con una dieta adecuada .
Es incierto el día que nos metimos/metieron en este berenjenal de la osteoporosis y su supuesta prevención, pero lo que está claro es que salir de él va costar sangre, sudor e infartos.
Guías del paciente listo
Ante la ley LEY 6/2009, de Libertad de Elección en la Sanidad de la Comunidad de Madrid. parece obligatorio ir informado a los pacientes de como deben hacer esta importante elección, tomamos copiado un folleto ilustrativo del FamilyDoctor que esperamos sea de utilidad
Cómo elegir un médico de familia
de las Guías del Paciente Listo de FamilyDoctor
¿Qué es un médico de familia?
Un médico de familia es un médico que atiende a toda su familia. Los médicos de familia establecen relaciones cercanas con los pacientes y las familias. Realmente ellos llegan a conocer a sus pacientes. Ellos les escuchan y también les ayudan a tomar decisiones correctas con respecto a la salud.
Volver
¿Qué hacen los médicos de familia?
Los médicos de familia se ocupan de la salud física, mental y emocional tanto de sus pacientes como de sus familias. Ellos conocen la historia familiar suya y saben cómo esta le puede afectar a usted. Están entrenados para cuidar de usted durante todas las etapas de la vida.
Los médicos de familia están entrenados en todas las áreas de la medicina. Ellos pueden diagnosticar y tratar toda la gama de problemas por los cuales la gente usualmente acude a los médicos. Saben cuándo tratarlo, y si es necesario, cuándo deben involucrar a otro especialista en el cual usted puede confiar.
¿Qué tipo de entrenamiento reciben los médicos de familia?
Los médicos de familia conocen los tratamientos y tecnologías más actualizados. Ellos se entrenan durante tres ( cuatro en España) años en entornos de prácticas reales: tratando pacientes en un consultorio, en el hospital y en la casa. Y ellos renuevan su certificación más que en cualquier otra especialidad médica ( no en españa). Los médicos de familia también continúan recibiendo educación continuada. Esto les permite aplicar los últimos avances médicos en el cuidado diario de sus pacientes.
V
No tengo ningún problema de salud, ¿por qué necesito un médico de familia?
Los médicos de familia están entrenados especialmente en medicina preventiva. La base de su filosofía es que prevenir un problema médico es mejor que curarlo. Ellos le ayudan a elegir las opciones de salud correctas para mantenerlos a usted y a su familia sanos.
¿Cómo encuentro un médico de familia?
Si usted está buscando un médico de familia trate de hablar con sus amigos y familiares. También puede usar la herramienta «Find a Doctor» (solo disponible en USA) para encontrar un médico de familia que practique cerca de donde usted vive. Una vez que usted tiene los nombres de unos cuantos médicos, llame a sus consultorios para obtener más información. Algunas cosas que usted debería preguntar incluyen:
- ¿Aceptan su compañía de seguros médicos?
- ¿Cuáles son las horas de atención?
- ¿Qué hospital usa el médico?
- ¿Cuántos médicos practican en ese consultorio?
- Una vez que usted encuentra un médico que reuna sus requisitos, programe una cita para que usted pueda conocer y hablar con el médico. Durante la cita asegúrese de que:
- Usted se sienta cómodo hablando con el médico
- El médico contesta todas sus preguntas
- El médico le explica las cosas de modo que usted puede entender
- Usted tuvo suficiente tiempo para hacer todas sus preguntas
- Recuerde que toma tiempo establecer una relación con su médico.
Fuente:
http://familydoctor.org/online/famdoces/home/pat-advocacy/healthcare/836.html
Escrito por el personal editorial de familydoctor.org. Academia Estadounidense de Médicos de Familia
Revisado/Actualizado: 07/07
Creado: 01/06
hace mucho tiempo en una galaxia muy lejana llamada Alameda
En la actualidad existen barreras administrativas y de organización territorial que impiden de facto la libre elección de hospital o centro de salud dentro del territorio de la Comunidad de Madrid. En una Comunidad Autónoma uniprovincial, como es la Comunidad de Madrid, carece de sentido una división territorial en múltiples áreas sanitarias pues dificulta la accesibilidad plena. y libre al sistema público sanitario y propicia su fragmentación. LEY 6/2009, de Libertad de Elección en la Sanidad de la Comunidad de Madrid.
Hace mucho tiempo en una galaxia muy lejana llamada la Alameda -en concreto esta misma tarde y en un centro de salud en el centro de Madrid- habia un médico que cuando leía cosas como estas se partía de la risa. En lugar desesperarse se ha espoleado su vena más creativa y nos regala vídeos como este: