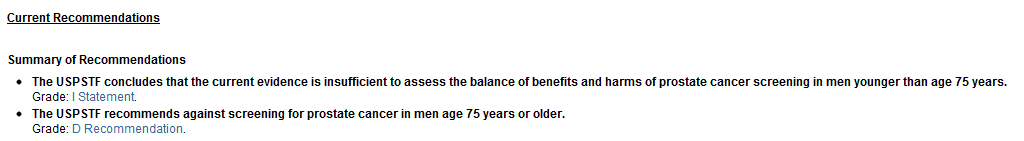Etiquetado: prevención
Información dañina en horario de máxima audiencia
Hace un año decían
y este año dicen
A pesar de que esta ya muy claro que hacer PSA sistemáticamente a la población asintomática (como screening) hace mucho más daño que beneficio. Sin duda, buscar cáncer nos lleva a diagnosticar más y más cáncer. El problema es que si diagnosticamos, pero no bajamos la mortalidad, estamos haciendo daño. La mala praxis solo puede ser identificada por un paciente individual, pero los daños poblacionales que uno provoca por meter las narices donde no debe, pueden ser mayores.
Los Grupos de trabajo US Preventive Services Task Force (USPSTF) esta en contra de utilizar el antígeno prostático específico (PSA) para la detección del cáncer de próstata. Se trata de un grado de recomendación D*.
Esta recomendación sustituye a la recomendación de 2008. Considerando que la USPSTF recomendó anteriormente contra la revisión basada en PSA para el cáncer de próstata en hombres mayores de 75 años de edad y concluyó que la evidencia era insuficiente para hacer una recomendación en hombres más jóvenes, la USPSTF recomienda ahora en contra de las revisiones basadas en PSA para el cáncer de próstata en todas los grupos de edades.
*Recomendación grado D =La USPSTF NO recomienda de este servicio. Hay certeza de moderada a alta de que este servicio no tiene ningún beneficio neto o que los daños superan los beneficios.
Esta recomendación se aplica a los hombres en la población de EE.UU. que no tengan síntomas sospechosos de cáncer de próstata, independientemente de la edad, la raza o los antecedentes familiares. El Grupo de Trabajo no evaluó el uso de la prueba del PSA como parte de una estrategia de diagnóstico en hombres con síntomas muy sospechosos de cáncer de próstata. Esta recomendación tampoco considera el uso de la prueba del PSA para la vigilancia después del diagnóstico y / o tratamiento del cáncer de próstata.
Cuando prevenir vale más que curar
 Una de las obras más impactantes de la colección propia del Museo Gughehein de Bilbao es la obra Humanos (Humans) de Christian Boltanski que, en la página del propio museo, se describe sucintamente como: Fotografías y luces, Dimensiones totales variables.
Una de las obras más impactantes de la colección propia del Museo Gughehein de Bilbao es la obra Humanos (Humans) de Christian Boltanski que, en la página del propio museo, se describe sucintamente como: Fotografías y luces, Dimensiones totales variables.
Boltanski es una artista de origen judío que repite en su obra temas como la muerte, la vida y la identidad, con una intencionalidad de archivo y memoria que va más allá de lo explícitamente presente. Boltanski en Humanos utiliza fotografías antiguas y luces como testimonios de la muerte y lo breve de la vida. Según sus propias palabras: No hablo de cosas complicadas. Lo que intento hacer es que la gente se olvide que es arte y piense que es vida.
Los excesos de la prevención en medicina y sus “campañas” no tiene nada que ver con una maldad intrínseca o con oscuros intereses (que también), más bien con una acertada maniobra que apela a las ganas de supervivencia, por encima de lo que es fisiológico y natural. Esta pornoprevención se apoya en un deseo, no confesado, de inmortalidad que nos lleva caer prendados de los cantos de sirena que, en el mejor de los casos, prolongan la vida pero nunca las “salvan”.
La prevención hace que la gente se olvide de que es medicina (con todas sus ventajas e inconvenientes) y piense que es vida. Al pretender una eterna juventud a cualquier precio,  siempre encontraremos a alguien dispuesto a vendérnosla y fijar un alto precio. Al igual que Boltanski para dar esta impresión de vida nos servimos de medios artificiales (el arte en su caso). «No es la realidad, hacemos teatro; tratamos de que el espectador (paciente) en ese momento olvide que está en un museo» (consulta).
siempre encontraremos a alguien dispuesto a vendérnosla y fijar un alto precio. Al igual que Boltanski para dar esta impresión de vida nos servimos de medios artificiales (el arte en su caso). «No es la realidad, hacemos teatro; tratamos de que el espectador (paciente) en ese momento olvide que está en un museo» (consulta).
De eso (nada más y nada menos) trato la mesa: Cuando prevenir vale más que curar que se desarrolló la semana pasada en el marco del 32 congreso de la SEMFyC – (actas aquí) que tuve la oportunidad de moderar y que contó con excelentes ponencias. La intervención de Enrique Gavilán versó sobre el viejo tópico de la restricción de sal en la hipertensión arterial. Roberto Sánchez nos transmitió la sorpresa e incredulidad de un joven médico que se enfrenta a las inesperadas miserias de la medicina como “ciencia y arte”. Eulali Marinelarena nos ilustró con claridad de la falacia de la muerte burlada en relación con las expectativas de los cribados por cáncer.
La principal conclusión del mesa vino de la boca de un bertsolari, paciente de Eulali:
En prevencion los pacientes deben salir (al menos) igual que llegaron.
Una estupenda y divertida mesa llena de ciencia y sentido común que al parecer gustó bastante (gracias Vicente) y que podéis ver en el vídeo que se incluye a continuación, cortesía de Irekia. Un congreso excelente en una ciudad, Bilbao amigable y espléndida. Enhorabuena y muchas gracias a Enrique, Roberto y Eulali y, por supuesto, a los organizadores y a Osatzen- Sociedad Vasca de Medicina de Familia por ejercer de perfecta anfitriona.
Oportunidades para la prevención
3
Busca oportunidades para la prevención en lugar de centrarte en el tratamiento de síntomas o de una enfermedad avanzada
—————————————————————————————————————-
Oportunidades para la prevención
Ángel Hernández Merino.
Pediatra, Centro de Salud La Rivota. Alcorcón, Madrid.
ahernandez.gapm08@salud.madrid.org
A primera vista puede parecer fácil comprender la tarea: buscar oportunidades de prevención, más que centrarse en el tratamiento (principalmente con fármacos) de los síntomas o la enfermedad. Pero ¿es así? No, creo, pero veámoslo a través de un par de historias (basadas en hechos reales, como suele decirse).
Primera historia; fue más o menos así. El niño, de dos años y medio, se encontraba −entretenido− en el asiento de atrás del coche. Su madre pensó que, en el escaso tiempo que tardaría en comprar algo que le hacía falta para la cena de ese día, no habría peligro por colocarlo ahí; la sillita infantil estaba en otro coche, el que suelen usar cuando se mueve la familia al completo −un coche un tanto grande e incómodo de usar en las estrechas calles del centro−. El padre se quedó en casa con el hermano mayor, ayudándole con las tareas escolares y con los preparativos de la cena; muchas veces el hermano pequeño no deja tranquilo al mayor, ¡con lo poco que éste necesita para distraerse e irse directamente al limbo!; esa tarde los padres vieron que era una pequeña oportunidad para evitarle esa dificultad. Ocurrió que, en un despiste de apenas un instante, casi se topa con el coche de delante, frenó bruscamente y el niño se abalanzó sobre la parte delantera del coche pasando entre los asientos delanteros. La cosa acabó en urgencias, el niño con una fractura de su brazo izquierdo y un buen chichón en la frente −sólo eso, menos mal−, y la madre al borde de un ataque de nervios Probablemente muchas personas reconocerán que han vivido o conocido de cerca alguna historia similar a lo relatado. O sea, que ocurre con frecuencia.
Y ahora, una segunda historia, también breve. A primera hora de la mañana, ya hace un tiempo, se presentó en el centro de salud una madre, con su hijo de 17 meses, diciendo que se había atragantado con algo y que respiraba con dificultad. Efectivamente lo hacía con cierta dificultad, mantenía el cuello erguido, escupía la saliva y parecía asustado. Nos dimos cuenta de que nos había tocado una de esas situaciones que más temor despiertan en los sanitarios, incluso si ocurren en un hospital −que se supone preparado para responder a estas situaciones−. El niño tenía una insignia tipo “pin” de metal en el esófago superior/hipofaringe (Fig. 1), era grande y tenía un considerable pincho y estaba atascada. Estas situaciones plantean un reto de considerable magnitud en un centro de atención primaria: buscar el equilibrio entre “hacer” y “no hacer” para evitar que el cuerpo extraño se desplace a la vía aérea, actuar si ocurre, la envergadura del riesgo vital inmediato…; finalmente, el niño se mantuvo estable y pudo ser derivado al hospital donde pudieron extraer el cuerpo extraño.
Estas dos historias simbolizan el valor de la prevención frente a los elevadísimos costes humanos (fallecimientos, lesiones permanentes, etc.), sanitarios (cirugías y otros tratamientos, rehabilitación, educación especial, etc.) y sociales (sufrimiento social permanente, sistemas de transporte sanitario, diseminación de dispositivos para atender urgencias, etc.).
Se pueden traer otros ejemplos para abundar en lo dicho, el valor de la prevención primaria. Por ejemplo: el lavado de manos (y otras medidas higiénicas sencillas) en el domicilio y en los colegios, y vacunas, para prevenir enfermedades infecciosas; protección solar frente a la moda de achicharrar la piel más o menos blanquita para estar más guapo/a desdeñando el riesgo del envejecimiento prematuro y el cáncer de piel; prevención del consumo de tabaco, alcohol y otras drogas; potenciar la salud bucodental; y el gran reto de este nuestro primer mundo moderno, que es la obesidad y los estilos de vida poco saludables como factores de riesgo cardiovascular. Y si además añadimos que ¡cuántos problemas de salud mental se podrían evitar con un abordaje amplio y continuado de sus múltiples causas!, llegamos a ese punto de desazón y desánimo que nos invade cuando, frente a nuestra nimiedad individual, contemplamos los problemas antes citados en su inmensidad y complejidad. Así que dejemos el todo (inabarcable) y volvamos a la parte (nuestra tarea cada día).
Con un sencillo análisis de sangre
Información dañina en horario de máxima audiencia
Al revés de lo que dicen las periodistas, con un sencillo analisis de sangre no se consigue casi nada, o mejor dicho se consigue más perjuicios que beneficios. Que decir de lo que comenta el paciente y mejor todavía 😉 eso de que detectado a tiempo nueve de cada 10 se curan es para nota.
Sin embargo en la prensa americana plasma esta semana lo que hace tiempo se estaba sospechando y se sabia gracias a los últimos estudios científicos. Si, se sabía incluso en España, como muestra la información para pacientes de la semfyc. Nuestros periodistas no lo tuvieron en cuenta, se limitaron a ser correas de transmisión acritica de campañas con intereses concretos, y que poco tienen que ver con la salud.
Según el New York Times un panel de expertos de la United States Preventive Services Task Force –USPSTF– ha decidido que los hombres sanos no deberían aceptar una prueba de determinación en sangre del PSA como prueba de detección del cáncer de próstata, debido a que la prueba en promedio no salva vidas y, a menudo conduce a más pruebas y tratamientos que innecesariamente causan dolor, impotencia e incontinencia de muchos hombres. Esta recomendación del grupo de trabajo sobre servicios preventivos americano, aun en periodo de borrador, saldrá a la luz la próxima semana, y se basa en los resultados de cinco ensayos clínicos controlados. Podría ( o debería) cambiar la atención a los hombres de 50 años y mayores. Hay 44 millones de hombres como en los Estados Unidos, y a 33 millones de ellos ya se les ha realizado prueba de PSA – a veces sin su conocimiento – durante un examen físico de rutina.
Si vamos a la fuente original vemos que: Los US Preventive Services Task Force (USPSTF) esta en contra de utilizar el antígeno prostático específico (PSA) para la detección del cáncer de próstata. Se trata de un grado de recomendación D*.
Esta recomendación sustituye a la recomendación de 2008. Considerando que la USPSTF recomendó anteriormente contra la revisión basada en PSA para el cáncer de próstata en hombres mayores de 75 años de edad y concluyó que la evidencia era insuficiente para hacer una recomendación en hombres más jóvenes, la USPSTF recomienda ahora en contra de las revisiones basadas en PSA para el cáncer de próstata en todas los grupos de edades.
*Recomendación grado D =La USPSTF NO recomienda de este servicio. Hay certeza de moderada a alta de que este servicio no tiene ningún beneficio neto o que los daños superan los beneficios.
Esta recomendación se aplica a los hombres en la población de EE.UU. que no tengan síntomas sospechosos de cáncer de próstata, independientemente de la edad, la raza o los antecedentes familiares. El Grupo de Trabajo no evaluó el uso de la prueba del PSA como parte de una estrategia de diagnóstico en hombres con síntomas muy sospechosos de cáncer de próstata. Esta recomendación tampoco considera el uso de la prueba del PSA para la vigilancia después del diagnóstico y / o tratamiento del cáncer de próstata.
“Ácido fólico en mujeres embarazadas: poco, tarde y mal” y ademas embarullado
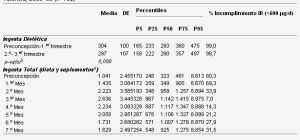
Comentaba hace unos días Javier G de Dios en el excelente blog Pediatría basada en pruebas, un artículo publicado en Medicina Clínica que examino la ingesta de acido fólico en más de setecientas embarazadas de la comunidad valenciana. Lo comentaba algo desesperado porque los resultados de este estudio muestran que la ingesta de alimentos por sí sola es insuficiente para que la mayoría de embarazadas alcancen la ingesta recomendada de acido folico (≥ 600μg/día) durante todo el embarazo (y de 400 mcg/día en periconcepción). La toma de suplementos de acido fólico resuelve solo en parte el problema, ya que no evita que un porcentaje muy amplio de embarazadas sigan sin alcanzar la ingesta recomendada.
Hasta aquí la reseña del pediatra que ve como malformaciones congénitas graves como los defectos del tubo neural podría ser evitadas con un simple aporte de ácido fólico en la preconcepción y embarazo y que le lleva a titular su comentario como “Ácido fólico en mujeres embarazadas: poco, tarde y mal”
Si leemos el estudio podemos ir un poco más lejos y comprobar que el 80, 69 y 34 % de las embarazadas no cumplían la ingesta de acido fólico considerada como mínimo recomendable en el periodo más crítico es decir preconcepción y primeros dos meses de embarazo. También se observan fenómenos curiosos como que el déficit mejoraba conforme transcurría el embarazo llegando a solo un 31,5 % de incumplimiento al final de este (séptimo mes), o la distribución temporal y cualitativa de la toma de suplementos, como se ve en la figura.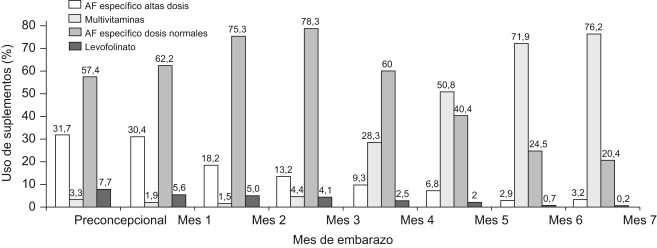
Evolución del patrón de uso de suplementos individualizado de ácido fólico (AF) en preconcepción y por mes de embarazo. Estudio INMA-Valencia, 2003–2005 (n=782)
En la etapa preconcepcional y primer mes de embarazo se tomaba el acido fólico como único suplemento, y con dosis excesivas en un treinta por ciento de los casos. A partir del segundo mes la proporción de mujeres que utilizaban más de un tipo de suplementos (en forma de polivitamínicos) fue aumentando hasta superar el 50% a partir del tercer mes de embarazo. No se indican como tales en el estudio la asociaciones de acido fólico con iodo o con vitamina B12.
También se comprobó que el uso de suplementos se inicia tardíamente (después del segundo mes) en una de cada 4 mujeres.
Alrededor de un tercio de las mujeres que manifiestan tomar suplementos de AF lo hacen en exceso, superando la cifra de 1.000 μg/día que se ha considerado como límite superior tolerable de ingesta. Aunque el riesgo de toxicidad por ácido fólico es bajo, se ha establecido esta cifra entre otras cosas porque se considera que podría enmascarar los síntomas de una deficiencia de vitamina B12, y dejarla sin tratar con el consiguiente daño neurológico (habría que considerar la vigencia de esta recomendación tan clásica en la época en que la determinación de B12 y fólico es fácil y barata).
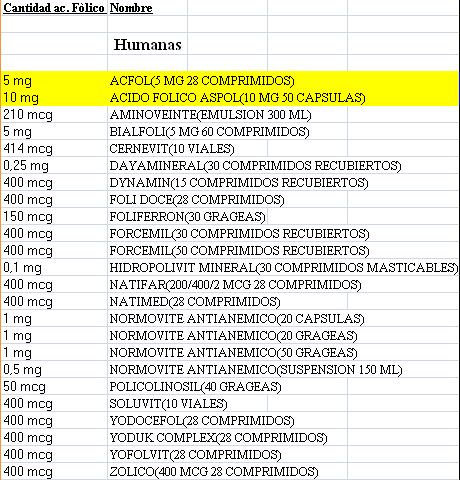
Todavía lo podemos complicar más si vemos la tabla* de medicamentos dados de alta que tiene ácido fólico y las cantidades de este que aportan por unidad de dosis:
Tras estos datos se vislumbra que si queremos mejorar este problema una premisa fundamentales es disminuir la variabilidad en los suplementos que se prescriben. Urge simplificar el variopinto abanico de medicamentos con ácido fólico, tener en cuenta las dosis recomendadas, y de paso aclarar el papel y necesidad de suplementos como el iodo o los polivitamínicos.
* Gracias al Centro de Información de Medicamentos del Hospital Valle Hebron por facilitarme la tabla
los beneficios de la mamografía
Los beneficios de la mamografía de cribado puede que no sean mayores que los daños que produce por George Lundberg, MD
 Traducción libre de Benefits of mammography may not outweigh the harms de publicado en Kevin MD Blog
Traducción libre de Benefits of mammography may not outweigh the harms de publicado en Kevin MD Blog
La traducción esta dedicada a los personajes de la comunidad de Madrid que organizan el DEPRECAM ( nunca tan pocos hicieron perder el tiempo a tantos)
Hay que dejar de presionar ya con la necesidad de la mamografías de cribado o screening.
Una a una, las grandes pruebas de detección para las enfermedades más temidas, que comenzaron con buenas intenciones, el mejor conocimiento científico del momento y una campaña masiva de salud pública, muerden el polvo.
La ciencia real, la de la estadística y la de los resultados clínicamente válidos e importantes, necesita obviamente, tiempo para hacerse realidad. También necesita científicos imparciales y médicos con pocos conflictos de interés para estudiar, deducir, informar y luego aplicar los cambios a la práctica.
A veces, las observaciones y conclusiones más intuitivas y aparentemente lógicas son simplemente erróneas. Pero una vez que un «hecho» erróneo se ha convertido en dogma establecido en la mente y wn las acciones de los profesiónales y del público en general, es muy difícil cambiar esa creencia y las prácticas derivadas de ella.
Por supuesto, el cambio también interrumpe muchos flujos de ingresos.
Un gran estudio noruego publicado en septiembre 2010 en el NEJM documenta otra vez que los beneficios de la mamografía son escasos. Si sabemos sin embargo, que los perjuicios y los costos no son pocos.
Encontrar un cáncer de mama o cáncer de próstata de forma precoz para que pueda ser tratado parece lógico. Sin embargo, este enfoque siempre ha significado también encontrar «cáncer» que no va a dañar al paciente, incluso si no se trata. Un nuevo y gran estudio sueco publicado en la revista Cáncer sólo hace unas semanas proclamó que incluso las mujeres entre 40 y 50 años deben hacerse mamografías.
Soy sueco, pero el estudio noruego supera los últimos descubrimientos suecos
En la década de 1960, trabajé por un tiempo como patólogo en el oeste de Texas. Un hospital que era famoso por las altas tasas de curación en cáncer de mama. Entonces alguien “miro” algunos de los cáncer de mama «curados”. En la opinión de patólogos consultados como segunda opinión), muchos de estos canceres, no eran tales.
La extraña polémica sobre las últimas recomendaciones (2009) del grupo norteamericano Preventive Services Task Force que minimizó el valor de las mamografías se ve cada vez mejor. Además estas recomendaciones advierten que la paciente y el médico de forma conjunta deben considerar los datos y y compartir la decisión sobre la necesidad de realizarse una mamografía. Eso me gusta, sobre todo si el paciente y el médico están bien informados.
Dejar de presionar sobre las mamografías de cribado, ya.
George Lundberg MD
N del T: Aunque es una posición conocida cada vez con más adeptos, tiene importancia esta opinión por proceder de una persona tan importante como George Lundber ex director del JAMA y actual director de Medscape. De igual manera es importante traducirlo ya que en nuestro país estas apreciaciones, que ponen en su autentico lugar a la mamografía, son poco conocidas o relegadas a la periferia friki de la medicina oficial.
Es fundamental que este mensaje vaya calando en las capas cultas de nuestra sociedad, incluidos los periodistas para que una vez por todas las pruebas de cribado sean valorada en su justa medida y la información sobre estas no caiga de manera exclusiva en el sentimentalismo o en los intereses de lobbies bien asentados en sociedades cívicas y profesionales
Los nuevos enfermos
 Cuando ya hace unos meses hacia “googling” con el objeto de encontrar información para una mesa redonda a la que me había invitado la somanfyc y, justo cuando estaba empezando a maldecir mi ligereza a la hora de aceptar invitaciones, me encontré la reseña de un libro que comenzaba así: Todos creemos y aceptamos que la medicina preventiva mejora la calidad de vida de las personas, pero no solemos cuestionarnos si su aplicación puede causar daño.
Cuando ya hace unos meses hacia “googling” con el objeto de encontrar información para una mesa redonda a la que me había invitado la somanfyc y, justo cuando estaba empezando a maldecir mi ligereza a la hora de aceptar invitaciones, me encontré la reseña de un libro que comenzaba así: Todos creemos y aceptamos que la medicina preventiva mejora la calidad de vida de las personas, pero no solemos cuestionarnos si su aplicación puede causar daño.
Era justo lo que necesitaba, resumía en una frase lo que ya me llevaba cuarenta diapositivas intentando explicar. El problema es que no iba a poder leerlo antes de mi ponencia; como siempre, lo había dejado para el final y no había tiempo material para que el libro llegara mis manos. Así y todo, me apetecía leerlo, el tema me había interesado desde siempre y sospechaba que continuaría mi interés a pesar de mis sufrimientos con la charla. Además, tenía un valor añadido: el autor se apellidaba Rubistein (aunque luego comprobé que no, sospeché que era familiar de mis amigos Adolfo y Fernando) y trabajaba en el Hospital Italiano de Buenos Aires (uno de los centros de excelencia para la medicina de familia de habla española).
He de confesar que, al principio, pensé que sería uno más de los libros que se están publicando sobre el fenómeno denominado “mongering diseases” o que sería una acumulación de evidencias a favor y en contra de las actividades preventivas, pero el título- y el subtítulo- me atraía y pronto descubrí lo erróneo de mi prejuicio.
Bastó leer la introducción:
“Soy médico de familia y una de las tareas más importantes en mi práctica cotidiana es la prevención. Casi todos los días, en mi consultorio, intento ofrecerles a mis pacientes ciertas prácticas preventivas con el objetivo de mejorar su salud. Con mis colegas de Medicina Familiar pasamos largas horas discutiendo cuáles tiene sentido realizar y cuáles no; revisamos la literatura médica, discutimos acerca de la evidencia científica que avala el beneficio de ofrecerles a nuestros pacientes y compartimos nuestras dudas con colegas de otras especialidades. Estoy convencido de que la medicina preventiva es eficaz, útil, necesaria, importante y que salva vidas y evita sufrimiento, y por eso ejerzo este trabajo con mucho placer y orgullo. Sin embargo, soy consciente de que es una tarea compleja, ya que se realiza con individuos básicamente sanos, y la principal premisa que debe tener todo médico es la de “primum non nocere”; es decir, “ante todo: no dañar”. En este sentido, la medicina preventiva tiene también desventajas y puede causar sufrimiento a las personas. En este libro me propongo revisar las ventajas de algunas prácticas preventivas, pero también voy a describir algunas desventajas, que afortunadamente no suelen ser graves, pero que creo convincente discutir y conocer”.
En el libro sobrevuela y explica la prevención primaria, la secundaria y el consejo médico y, hay que decir que lo hace de forma brillante sin recurrir en exceso a la «evidencia», lo logra engarzando sus reflexiones, dudas y conclusiones con el relato de los encuentros con sus pacientes. Empeñado inicialmente en contrarrestar las exageradas ventajas que el tiempo ha dado a estas intervenciones, llega un momento que teme caer en una injusticia similar y, al contrario, que otros colegas que han tratado el tema, se retrae, plantea la duda. En lugar de la descalificación necesaria pero fácil de ciertas prácticas, pone sus tribulaciones sobre el tapete de una mesa ocupada por su paciente y por él, las saca a colación en el discurrir de la entrevista y deja que lo malo y lo bueno, lo correcto y lo incorrecto se mediatice según sea bueno o no para el ser humano enfermo o no, que tiene delante.
Lo más sorprendente de este breve libro es que no se dedica a acumular evidencias, y seguro que podría, en contra de la medicina preventiva. Tampoco hace un relato periodístico sobre las enfermedades inventadas sazonado con el morbo de delatar los negocios que esta “nueva enfermedad” ha originado. Lo que hace es plantear interrogantes que un médico de atención primaria comprende de inmediato, y que nos asaltan en cada momento de nuestra práctica profesional.
La parcela preventiva ocupa una parte importante del trabajo de un médico de familia, requiere un esfuerzo continuo repetitivo del que no se ven resultados inmediatos y cuya incidencia en un individuo concreto es muy incierta. En varios capítulos y, en el alma de todas las páginas del libro, se plantea si todo este esfuerzo merece la pena y si la detección precoz causa más beneficio que daño a los pacientes a la vez que se deja que estos expliquen lo que sienten ante su médico que ese día esta especialmente inquisitivo con la excusa de que va a escribir un libro.
Otra interrogante es si pueden llamarse enfermedades a los hallazgos que suceden durante estas actividades preventivas. El autor hace en este sentido y al intentar contestar a esta cuestión un aporte fundamental, encontrar un nombre a una nueva condición, que no es una enfermedad pero tampoco su ausencia; y más que hallarle un nombre plantea la necesidad de que exista este nombre. Lo explica muy bien con el ejemplo de cómo difiere el significado de la palabra nieve para los esquimales y para los que no los somos, para nosotros esta palabra tiene un único significado y siempre que decimos nieve pensamos en lo mismo; sin embargo, los esquimales utilizan varias palabras para referirse a la nieve: tienen una palabra para la nieve fresca, otra para la nieve dura, otra para la nieve que cae en copos suavemente, otra para la que cae fuerte y duele.
No se puede, no se debería, llamar enfermedad al hallazgo de una densidad mineral ósea dos coma cinco desviaciones estándar por debajo de la media en una densitometría de una mujer sana, de igual manera no es enfermedad, es otra cosa, la hipercolesterolemia, la hipertensión arterial, la diabetes, o incluso un carcinoma “in situ”. El autor nos invita a buscar una palabra nueva que esté vinculada con la prevención y con la modernidad de lo que significa adelantarnos en el tiempo natural del desarrollo de las enfermedades. Es hora de inventar una palabra nueva y propone hapre, una contracción de hallazgo que aparece gracias a la acción de la medicina preventiva. La idea es muy interesante en una época en que términos como: prediabetes, prehipertensión o conceptos como disminución del umbral diagnóstico o inercia terapéutica, se hacen hueco con éxito en el paradigma médico imperante y que ya empiezan a colarse en el espacio del conocimiento colectivo de nuestros pacientes.
El neologismo escogido: hapre, tal vez no sea muy atrayente pero es necesario y con seguridad es el primer paso en la batalla de la desmedicalización que debe empezar cuanto antes. Si como Stein consideramos que tan solo empleando el nombre de una cosa ya se invoca el imaginario y las emociones asociadas con ella; eliminar el pensamiento de enfermedad de lo que no es sino riesgo o probabilidad aumentada, no es una cuestión (solo) semántica, es guiar a los pacientes al sitio donde realmente están.
Con médicos tan brillantes como el Dr. Rubinstein este ineludible itinerario ha comenzado a iniciarse y algunos de sus pacientes ya lo saben.
Los nuevos enfermos.Ventajas y desventajas de la medicina preventiva
Autor: Dr. Esteban Rubinstein
ISBN: 978-987-1639-00-7 // 164 pp.
ante las peticiones : Amazon.com NUEVOS ENFERMOS, LOS (Spanish Edition) http://amzn.to/ben3I1
buenos hospitales, mala medicina
Con la excusa de la intervención quirúrgica de el Rey en el hospital Clínico de Barcelona, comenta y afirma Arcadi Espada en su columna de El Mundo de ayer 12 de mayo lo buenos que son los hospitales catalanes. Para apoyar su percepción, con la que estoy de acuerdo por otra parte, de la “superioridad catalana en términos de calidad hospitalaria” se recuesta en lo  brazos de la bibliometría y su aplicación a la biomedicina.
brazos de la bibliometría y su aplicación a la biomedicina.
A poco que se investigue sobre esta aplicación práctica de las ciencias de la información que se conoce como bibliometría , se reconoce su escasa capacidad de medir la calidad y de lo marrullero y susceptible de manipulación de sus indicadores *. Por mucho que lo digan los expertos a los que se arrima Espada, ni los “números” son objetivos por si mismos, ni la bibliometría puede categorizar los hospitales en buenos y malos, ítem mas cuando lo que mide es productividad investigadora y de lo que se trata según parece, es de eficacia asistencial.
En cualquier caso tampoco tiene mucha importancia, no hace falta siguiera soporte tan endeble para reconocer las superioridad de los hospitales de Cataluña sobre los del resto de España . Es una realidad no sé si objetiva, pero sin comprobable y sin duda tiene pocas vueltas.
Sin embargo en estos buenos hospitales no tiene porque hacer una buena medicina y en este caso el ejemplo del monarca es perfecto, con todas las reservas que implica el desconocimiento del caso completo. Lo explica muy bien Julio Bonis en su blog y explicarlo de nuevo seria redundancia, pero el caso de Su Majestad es un paradigma de medicina más que regular. Práctica médica cuya mala calidad pasa inadvertida y es vendida y percibida como buena y salvadora. Esto es así “de siempre” y la causa es una incapaciadad de razonar en clave numérica y epidemiológica de muchos ciudadanos, incluidos muchos médicos y sobre todo de las clases altas y teóricamente cultas de nuestro país.
Las razones que explican que nuestro soberano acuda a los hospitales catalanes, siempre lo ha hecho, no tiene que ver con la superioridad científica catalana, tiene que ver como apunta Arcadi con los sistemas de gestión privados que predominan en los hospitales catalanes. Y no por que los privados sean mejores per se, sino porque sus usuarios, las clases altas del país sin distinción de ideologías, de que sean reyes o periodistas, desprecian el sistema de sanidad pública, al que solo acuden cuando no queda otro remedio y/o tienen que salir en la tele.
*Bravo R, Ferreiro Aláez L. Factor de impacto y revistas biomédicas españolas. Med Clín (Barc). 1992; 98: 76-77
iatrogenia preventiva
sobre médicos y pacientes
 La nueva OMC no solo se ha hecho 2.0 y ha lanzado al estrellato a su nuevo presidente, sino que también nos da un ejemplo paradigmático, valga la tautología, de cómo en su seno caben todas las sensibilidades, valga la cursilada.
La nueva OMC no solo se ha hecho 2.0 y ha lanzado al estrellato a su nuevo presidente, sino que también nos da un ejemplo paradigmático, valga la tautología, de cómo en su seno caben todas las sensibilidades, valga la cursilada.
En la página web médicos y pacientes, auspiciada por la OMC aparecen estos días dos argumentos totalmente contrapuestos.
Por un lado una tribuna del inefable Dr. Gérvas arremetiendo una vez más y con la sutileza que le caracteriza, contra las actividades preventivas que pretenden mejorar el futuro sanitario del individuo y de las poblaciones y por la abolición de la maldada frase “más vale prevenir….
Por el otro, y en una sección dedicada a informar a pacientes el Dr Moreno nos indica que «Hay que reiterar que con un control anual rutinario sería suficiente para prevenir, reducir o mejorar con posterioridad las expectativas de los 16.000 nuevos casos de tumores de mama que surgen anualmente en nuestro país». Rebuscada frase que evita pronunciarse sobre mamografías como prueba princeps del “control anual rutinario”, así como de mortalidad, calidad de vida u otras variables y habla de “expectativas”, pero que tiene los mismos objetivos de reforzar la necesidad del control.
Sin olvidarse de: «La autoexploración mamaria es fundamental para, en su caso, detectar cualquier bulto o rigidez acudiendo inmediatamente al ginecólogo, por ello es conveniente realizarla una vez al mes después de cada periodo…»
En fin, ¿suma de sensibilidades dispersas, choque de trenes o empanada mental de la OMC?