Categoría: Atención Primaria
Seguimos con la vitamina D
La editorial de la revista American Family Physicians que tradujimos en la anterior entrada ha tenido un éxito sin precedentes en este blog (más de ocho mil entradas en dos días) lo que denota un interés importante sobre el tema, y es que la vitamina D y la “epidemia” de su deficiencia, es como un compendio de las virtudes y sobre todo defectos de la medicina actual.
El articulo al que hace referencia la editorial, se publica en el mismo número de la revista y es muy esclarecedor. Sus autores son médicos de familia, uno de ellos ostenta cargos importantes, ya que además de profesor de universidad ha sido miembro, vicepresidente y presidente de la USPSTF (Grupo de Trabajo de Servicios Preventivos de los EE. UU.) durante 10 años y coautor de las recomendaciones de este organismo sobre la vitamina D.
El artículo no lo vamos a traducir en su integridad, pero si haremos un resumen. Lo primero es hacer notar su título: Cribado y tratamiento con vitamina D en adultos que viven en la comunidad: preguntas y respuestas frecuentes. Entre estas preguntas y respuestas, encontramos:
¿Como se define la hipovitaminosis o deficiencia de Vitamina D? Curiosamente la definición es uno de los principales problemas que se afronta en este contrvetido tema, y es que según algunos autores los niveles de corte actuales, por debajo de los cuales se define la deficiencia, provienen de una mala interpretación y aplicación de los valores referencia.
Esta tesis explicaría la sorpresa de muchos clínicos en los últimos años, con la pandemia de diagnósticos en personas, por otro lado sanas tras la realización de un análisis en el que “por fin” o “por desgracia” se incluía la medición de 25 (OH) D3. En el artículo que nos ocupa se apuntan a este criterio y la explican gráficamente.

25(OH)D = 25-hydroxyvitamina D, RDA = consumo diario recomendada
Una reciente revisión publicada en la revista AMF-actualización en medicina de familia, explica que la elección de los niveles de referencia a partir de los cuales se considera que hay un déficit o una insuficiencia de vitamina D se elaboraron con el objetivo inicilal de establecer la ingesta diaria mínima recomendable de esta vitamina en la población. Una estrategia, por tanto, alejada del modelo individual y más cercana al modelo poblacional.
En cualquier caso, convendría recordar esta sentencia del artículo: La National Academy of Medicine (anteriormente Institute of Medicine) considera un nivel sérico de 25-hidroxivitamina D (25-OH-D) de 12 a 20 ng por ml (30 a 50 nmol por L) como rango normal para una exposición adecuada a vitamina D para mantener la salud ósea. Las personas con niveles inferiores a 12 ng por ml suelen ser deficientes, y el 97,5% de las personas con un nivel sérico superior a 20 ng por ml tienen un consumo adecuado de vitamina D.
¿La suplementación de rutina con vitamina D en la población adulta da como resultado una mejor salud?
Los ensayos clínicos no han demostrado beneficios para la salud de los suplementos de vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
¿Identificar mediante cribado de personas asintomáticas la deficiencia de vitamina D y dar suplementos de esta vitamina a aquellos identificados como deficiente en vitamina D, mejora la Salud?
Siguiendo a la USPSTF se determinan que no hay pruebas suficientes para recomendar la detección de la deficiencia de vitamina D en la población general. No se ha demostrado que el tratamiento de personas asintomáticas con deficiencia identificada mejore la salud
¿Hay síntomas específicos o enfermedades no esqueléticos en los que medir la vitamina D y tratar el déficit mejoren la salud?
Tras repasar la evidencia en enfermedades como asma, enfermedad pulmonar obstructiva crónica, depresión, diabetes mellitus, fatiga crónica, insuficiencia cardiaca, hipertensión menopausia, dolor musculoesquelético inespecífico, artrosis o enfermedad de vías respiratorias altas, no se ha encontrado evidencias de que mejore ninguna de estas afecciones
Es hora de que los médicos y pacientes frenemos nuestro entusiasmo por la detección y la administración de suplementos de vitamina D
Screnning y suplementación de vitamina D en atención primaria: Es hora de frenar nuestro entusiasmo
Tradución del editorial publicado en AFP por KENNETH W. LIN, MD, MPH.
Am Fam Physician. 2018 Feb 15;97(4):226-227.
 La tendencia reciente en la determinación de vitamina D y en la administración de suplementos de esta vitamina, sugiere que los médicos y los pacientes creen que identificando y corrigiendo la deficiencia de vitamina D mejoran los resultados en salud. De 2000 a 2010, el volumen de pruebas de 25-hidroxivitamina D (25-OH-D) en suero reembolsadas por la Parte B de Medicare aumentó 83 veces. En 2000, cuatro de cada 1,000 adultos estadounidenses de 70 años o más tomaban una dosis diaria de vitamina D de al menos 1,000 UI, en comparación con cuatro de cada 10 en 2014, aumentó 100 veces
La tendencia reciente en la determinación de vitamina D y en la administración de suplementos de esta vitamina, sugiere que los médicos y los pacientes creen que identificando y corrigiendo la deficiencia de vitamina D mejoran los resultados en salud. De 2000 a 2010, el volumen de pruebas de 25-hidroxivitamina D (25-OH-D) en suero reembolsadas por la Parte B de Medicare aumentó 83 veces. En 2000, cuatro de cada 1,000 adultos estadounidenses de 70 años o más tomaban una dosis diaria de vitamina D de al menos 1,000 UI, en comparación con cuatro de cada 10 en 2014, aumentó 100 veces
En contraste, la revisión de LeFevre y LeFevre sobre las pruebas de detección y suplementación con vitamina D en adultos que se publica en este número de American Family Physician determina que estas prácticas comunes no tienen establecido que produzcan beneficios en la salud. La American Society for Clinical Pathology recomienda no realizar pruebas de detección de deficiencia de vitamina D deficiencia en la población general. El U.S. Preventive Services Task Force no encontró evidencia suficiente de que la administración de suplementos de vitamina D prevenga enfermedades cardiovasculares, cáncer o fracturas en adultos que viven en la comunidad. Una revisión general (umbrella review) de más de 100 revisiones sistemáticas y metanálisis, estudios observacionales y ensayos controlados aleatorios solo encontró un puñado de relaciones ‘probables’ entre las concentraciones séricas de vitamina D y los resultados clínicos, concluyó que la suplementación con vitamina D no aumenta la densidad mineral ósea, ni reduce el riesgo de fracturas o caídas en adultos mayores.
¿Qué factores explican la desconexión entre la investigación sobre la vitamina D y el gran entusiasmo por la evaluación y la administración de suplementos en la práctica clínica?
Primero, la vitamina D es una vitamina, por definición, algo que el cuerpo necesita. Para muchos adultos mayores, una relación entre los niveles de vitamina D y la salud general parece plausible porque pasan la mayor parte de su tiempo en el interior y los médicos aconsejan minimizar la exposición al sol para reducir el riesgo de cáncer de piel. En segundo lugar, investigaciones previas sugirieron efectos positivos que no se confirmaron posteriormente. Por ejemplo, los estudios observacionales a menudo son noticia al publicitar asociaciones entre bajos niveles de vitamina D y condiciones crónicas tales como enfermedad cardiovascular, pero los ensayos clínicos controlados aleatorizados posteriores que muestran resultados negativos, se difunden menos. Los médicos pueden extrapolar erróneamente las pruebas de que los suplementos de vitamina D reducen la caída tasas en adultos mayores institucionalizados a poblaciones que viven en la comunidad. Finalmente, los médicos pueden malinterpretar las concentraciones séricas de 25-OH-D de 20 a 30 ng por ml (50 a 75 nmol por L) como una deficiencia que requiere corrección, cuando la National Academy of Medicine (anteriormente el Institute of Medicine) considera que el 97.5 % de individuos con niveles superiores a 20 ng por ml tienen vitamina D adecuada para la salud ósea.
Las pruebas de detección de deficiencia de vitamina D ocasionan cientos de millones de dólares de gasto por año. La suplementación diaria de bajo nivel, con calcio y vitamina D puede aumentar el riesgo de cálculos renales, y las dosis mensuales más altas de vitamina D aumentan el riesgo de caídas, como se vio en un ensayo controlado aleatorizado de adultos mayores con deficiencia de vitamina D. La National Academy of Medicine ha informado que la ingesta de vitamina D por encima del límite superior tolerable de 4.000 UI por día puede causar efectos tóxicos como insuficiencia renal, hipercalcemia o calcificación vascular. En 2014, el 3% de todos los adultos de EE. UU y el 6,6% de los adultos mayores de 60 años tomaban un suplemento de vitamina D de 4.000 o más UI por día.
Es hora de que los médicos y pacientes frenemos nuestro entusiasmo por la detección y la administración de suplementos de vitamina D. Las estrategias para disminuir las pruebas innecesarias podrían incluir la distribución del folleto para pacientes sobre las pruebas de vitamina D creadas por Consumer Reports para la campaña Elección inteligente (Choosing Wisely) (http://www.choosingwisely.org/patient-resources/vitamin-d-tests/) y la implementación de herramientas de ayuda a la decisión clínica cuando se piden pruebas de laboratorio. En Alberta, Canadá, el número de pruebas de vitamina D disminuyó en más del 90% durante los primeros 12 meses después de la implementación de un formulario en papel y electrónico que requería que los médicos que estaban pidiendo pruebas de laboratorio seleccionaran una de varias indicaciones aprobadas (p. enfermedad ósea, niveles anormales de calcio en la sangre, síndromes de malabsorción, enfermedad renal crónica, enfermedad hepática crónica).
Los médicos de familia también deben aconsejar a los pacientes sobre el aporte dietético recomendado de vitamina D (600 IU por día en adultos de 70 años o menos y 800 UI por día en adultos mayores de 70 años), y desaconsejar a la mayoría de los pacientes a usar suplementos, especialmente en dosis cercanas o superiores al límite máximo tolerable de 4.000 UI por día.
Información , para qué?
Hace justo un mes la revista AMF anunciaba la creación de una página web por parte del ministerio de sanidad con el objetivo de proporcionar información sanitaria de calidad a pacientes y usuarios interesados. Era una broma. Lo que no es una broma es que la información sanitaria de calidad, en español y para pacientes, sigue siendo la gran olvidada de las políticas sanitarias del ministerio y de las consejerías de sanidad de las diferenes comunidades autonomas.
Se habla mucho de prescribir webs, de lo 2.0, de e-salud, de escuelas de salud, sin acordarse de los más básico, la materia prima. Esa materia prima informacional que es la que sale en las primeras posiciones (por su calidad y por acuerdos institucionales con las compañías tecnológicas) cuando los pacientes hacen búsqueda en internet a través de buscadores generales, la más frecuente y casi exclusiva forma de acercase a la información del usuario medio.
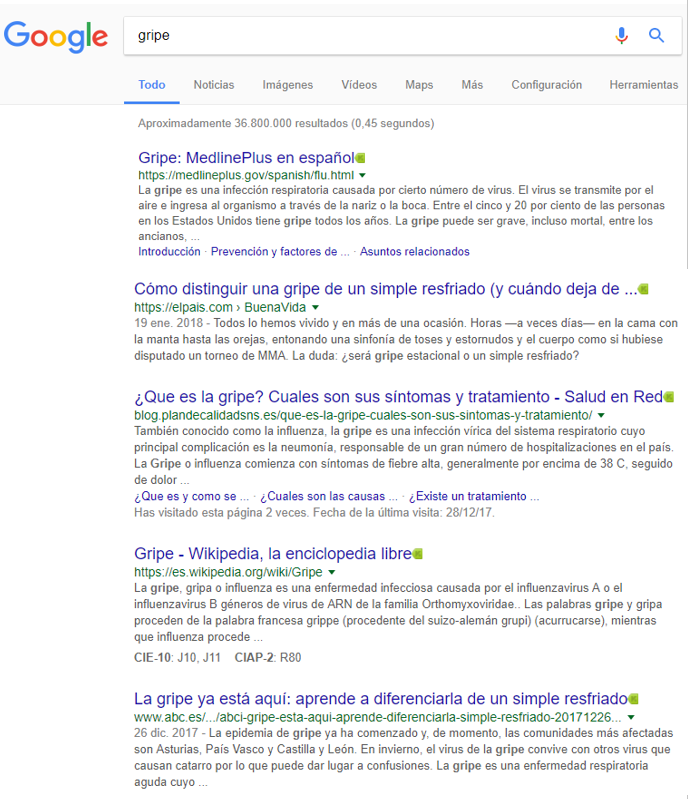
Es una pena que cuando un paciente español busca en Google.es por el termino gripe, obtenga esto:
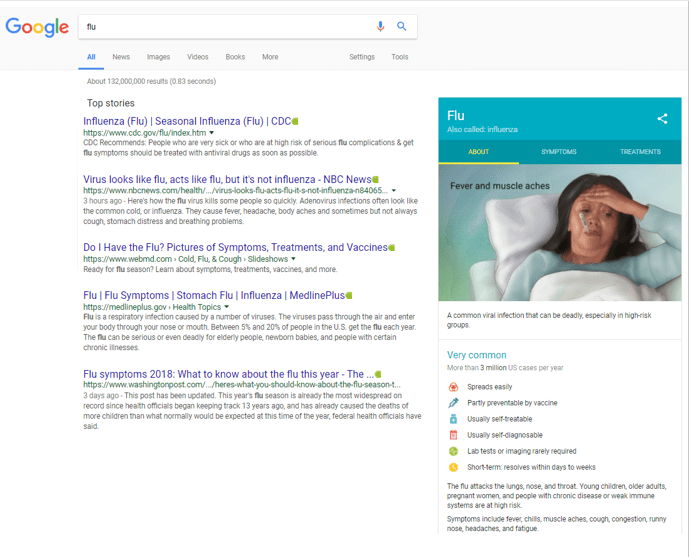
y cuando lo hace en el Google.com americano, obtenga esto:
Véase la diferencia.
En el caso «español» el priner enlance es la entrada a un recurso (excepcional) del gobierno americano: Medline Plus, el segundo y quinto enlace son a páginas web de periodicos de tirada nacional. El cuarto enlace va a la definición de gripe de la Wikipedia y el tercer enlace a un blog de nombre equivoco – deberian darse cuenta en el MSSSI- y probablemente fraudulento con información que es un pastiche de varias y que recomienda por ejemplo de Jarabe de Cebolla, o el zumo de repollo y naranja como tratamiento de la gripe.
En el segundo caso o «caso americano» nos encontramos información de los Centros para el Control y la Prevención de Enfermedades el conocido CDC de Atlanta, la página web de una empresa de comunicacion general NBCnews, un enlace a una web sanitaria privada de calidad webMD , otro a Medline Plus y termina con la página web de un periodico.
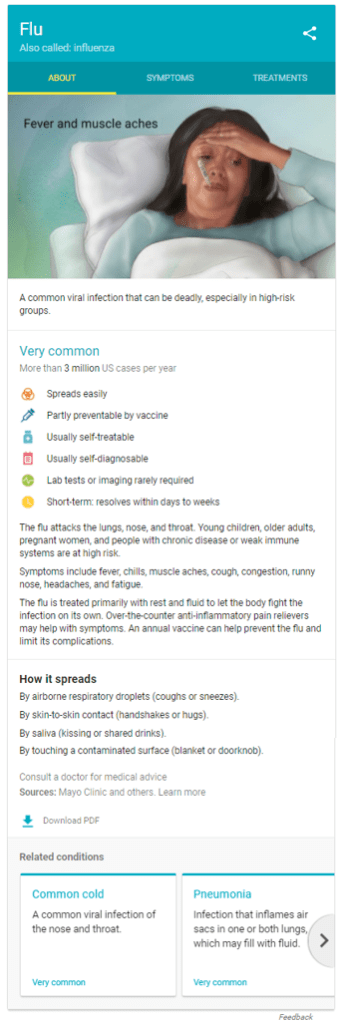
Llama la atencion un cuadro resumen de la izquierda, estos cuadros son un especie de «tarjetas» o gráfico de conocimiento – Google’s Healthcare Knowledge Graph– que Google introdujo -en algunos países- hace mas de dos años, en las busquedas de información médica sobre síntomas, tratamientos –medicamentos- y enfermedades. La informacion de esta tarjetas proviene de sitios web de muy buena calidad, y de los resultados de las búsquedas previas, revisada analizadas y seleccionadas por profesionales médicos, a la que se añade material grafico de ilustradores médicos autorizados.
indication creep
Richard Lehman’s weekly review of medical journals, no es un programa de televisión sino un blog de la sección de opinión del BMJ. En este entretenido blog se publican comentarios cortos, pero no exentos de buen humor e interés sobre artículos médicos clínicos de interés. En una de las primeras entradas de este año, Lehman comenta que el uso generalizado de la gabapentina como analgésico es un ejemplo ya clásico de indicaciones extrapoladas* de los medicamentos sin estar basadas en la evidencia.
Lo hace a propósito de una carta al director publicada en Jama Internal Medicine que muestra como la prescripción de gabapentina y pregabalina se triplicó entre 2002 y 2015. Cuando apareció como un fármaco anticonvulsivo a principios de la década de 1990, la gabapentina ofrecía poca ventaja sobre los medicamentos existentes para la epilepsia, pero, gradualmente, se empezó a promocionar y usar en el dolor neuropático (y en otras indicaciones), donde su perfil de efectos adversos y su efectividad le dieron ventaja sobre la carbamazepina. De ahí al panorama actual donde crecen las prescripciones sobre todos a personas mayores y que las toman junto a opioides y benzodiazepinas. El autor confirma así su propia experiencia, de que esta sobreprescripción se debe en parte a las clínicas de dolor y los equipos de cuidados paliativos que desean ayudar a los pacientes con dolor residual, reclasificándolo como «neuropático». Ahora lo que hay que pensar es revertir esta tendencia y añadir la gabapentina y la pregabalina a ese hueco deprescriptor de nuestra mente (donde hace poco instalamos el calcio y la vitamina D) ya que por “cada paciente que se beneficie, probablemente habrá diez que terminan confundidos e inmóviles” .
* indication creep en inglés, que se puede traducir aumento o extrapolación de la indicación, es la difusión para indicaciones no probadas de medicamentos que han demostrado ser beneficiosos en indicaciones específicas. El término se introdujo inicialmente para referirse a la práctica de compañías farmacéuticas, comercializando agresivamente medicamentos para indicaciones no indicadas u off-label, pero recientemente se ha utilizado más ampliamente para referirse a la extrapolación excesiva, de los datos de estudios clínicos publicados a pacientes individuales. También se ha utilizado para intervenciones que han demostrado beneficios en poblaciones específicas de pacientes y su uso en poblaciones de pacientes no sometidas a prueba, que a menudo tienen menos probabilidades de beneficiarse.
15 minutos no son suficientes para una visita en atención primaria
Traduccion de: «15 minutes aren’t enough for a primary care visit» por en KevinMD blog
 ¿Has comprado un colchón de espuma viscoelástica recientemente? Muchos vienen en bolsas retráctiles al vacío. Una vez que el aire entra en la bolsa, el colchón se expande a su tamaño normal. Es fascinante ver cómo se expanden.
¿Has comprado un colchón de espuma viscoelástica recientemente? Muchos vienen en bolsas retráctiles al vacío. Una vez que el aire entra en la bolsa, el colchón se expande a su tamaño normal. Es fascinante ver cómo se expanden.
No es tan fascinante ver a un paciente expandirse a su tamaño real, cuando se le aprieta a la fuerza en un espacio de tiempo cerrado como la cita de una consulta.
Los pacientes se reducen para adaptarse a un espacio de 15 minutos en la agenda (N. del T. En España los «huecos» de agenda varian segun el momento del año y la comunidad autonoma, oscilando de 1 a 7 minutos). Se ve muy ordenado en el papel. Están muy bien organizados en espacios uniformes, hasta que arrancas las bolsas y ocurre el desbordamiento.
15 minutos es poco. Es seguro para algunos, pero para los pacientes más complejos que el promedio, no lo es. Este último tipo es más de lo normal en mi práctica, y probablemente también en la tuya.
Muchas veces esos ’15 minutos’ son seguidos por innumerables minutos no facturables que se gastan en gráficos y papeleo después de las horas de clínica que erosionan el tiempo dedicado a los seres queridos, el ejercicio, los pasatiempos y el descanso que tanto se necesitan.
Supongamos por un momento que los médicos son la encarnación del sacrificio. El autosacrificio en aras del bienestar de un paciente estaría de acuerdo con esa vocación. Lo que duele, sin embargo, es el sufrimiento innecesario que tenemos que atravesar es que, al final, no beneficia a nadie.
Esto afecta particularmente a la atención primaria, donde se necesitan grandes volúmenes para que tenga sentido económico el sistema actual de reembolso. El sistema no nos hace justicia, médicos y otros proveedores que idealizan la medicina personalizada basada en las relaciones. Tampoco hace justicia a los pacientes que más necesitan la atención primaria, y van a la consulta para un reconocimiento previo a un nuevo trabajo, para una infección del tracto urinario o por un constipado.
Deberíamos comenzar a valorar la atención primaria de calidad por lo que vale. Por la forma en que faculta a los pacientes para hacer los cambios correctos, cómo evita la atención urgente innecesaria o las visitas al departamento de urgencias, las hospitalizaciones, derivaciones y diagnósticos, sino también cómo les permite a los médicos cumplir con su vocación sin sufrimiento indebido.
¿La atención primaria directa* es la respuesta?
Tal vez.
Por lo que yo sé, no se puede conciliar una atención sanitaria de calidad y los pacientes ‘con empaquetado al vacío’. 15 minutos no son bastante para una visita en atención primaria.
*Atención Primaria Directa (DPC por sus siglas en ingles) es un modelo americano de pago en atención primaria que da a los médicos de familia una alternativa significativa a la facturación de honorarios por servicio a los seguros médicos, cobrando a pacientes una cuota mensual, cada tres meses, o anuales que cubre todo o la mayor parte de servicios de atención primaria incluso servicios clínicos, de laboratorio, y consultivos, incluyendo la coordinación y dirección de atencion sanitaria más amplia. Proporciona beneficios a los pacientes de atención primaria primarios proporcionando ahorros sustanciales y un mayor grado de acceso a , y tiempo con, el médico
El factor humano
En una pequeña y gris subdirección del servicio secreto inglés, el descubrimiento de que se están produciendo filtraciones de información desencadena una tensa investigación en la que sólo hay dos sospechosos: un soltero con problemas con el juego y la bebida, y un veterano a punto de jubilarse. Las dudas se verán confirmadas cuando se tiene en cuenta el factor humano. El Factor humano por Graham Greene
La hoja roja es esa llamada prudente que recuerda al fumador el próximo fin de su librillo de papel. Tras medio siglo de trabajo en el Departamento de Sanidad, Eloy se jubila. El festejo que organizan ante su marcha es bien poca cosa, sobre todo si se advierte el desinterés de quienes asisten a él. Tras el adiós, previsiblemente, llega el vacío, la sensación de ausencia y, sobre todo, la idea de que las manecillas del reloj no han de seguir girando por mucho tiempo. » Hija, a mí me ha salido ya la hoja roja en el librillo de papel de fumar» La hoja roja por Miguel Delibes

Cada vez que iba a ver a María, mis ojos se depositaban en el pequeño afiche que amarillea en la pared enfrente de su cama. Mientras distraídamente hacía como que la auscultaba, repasaba las figuras que lo poblaban. Apenas se podía distinguir algo; pero había una que sobresalía: era la de María. La caricatura, aunque de una María mucho más joven, era buena: apoyada en una fregona, parecía dispuesta a fregotear un suelo sobre el que danzaban chuscas figurillas. Hacía tiempo que me interesaban más los sonidos de sus recuerdos que los de sus pulmones, así que, sin rubor, le pregunté sobre el pajizo folio que adornaba su humilde estancia
María me contestó encantada: verá, Don Rafael, como sabe enviudé muy joven; mi Pedro, el pobre, tenía un portal de joyería. A costa de trabajar mucho y dejarse los ojos y la salud, ganaba un sueldo que nos permitía salir adelante. Pero un día se levantó echando sangre por la boca, el médico dijo que era tuberculosis, pero para mí que fue las corrientes del portal. No me quedó casi nada, ni siquiera una pensión; el caso es que me tuve que poner a trabajar para sacar adelante la casa que mi Pedro había dejado tan sola. En esa época una mujer sola, con un hijo que alimentar y sin estudios solo podía hacer una cosa: fregar suelos. Afortunadamente, me pude colocar en un bufete de abogados que, con el tiempo fue creciendo, y empleaba a bastante gente.
Yo era la Señora María, “la que limpiaba” y, por la razón que fuera, la gente que trabajaba allí me apreciaba y me tenía cierta consideración. Fíjese si me querían que, cuando me jubile, el último día que iba trabajar, sin avisarme, me estaban esperando con una tarta y regalos. El que más me gusto fue ese dibujo por el que me pregunta, lo hizo José Luis un meritorio que siempre estaba de broma y sabía dibujar de maravilla.
¡Bueno! también me emocionó mucho el regalo de Don Amando, el jefe del despacho, al que pocas veces veíamos, “un reloj de lujo”; mire, mire lo tengo aquí en la mesilla. ¡Pero María! Si esta sin estrenar, le respondí yo. Claro, como iba a ponerme un reloj tan bueno. Pero sabe Don Rafael, lo más bonito no fue el reloj sino las palabras de Don Amando y el abrazo que me dio al terminar.

Y eso que apenas me conocía; eso le dije a Ana su secretaria después, mientras recogíamos los restos de la fiesta. Ana me contestó: pues es verdad, eso mismo le dije yo a Don Amando, y sabes lo que me respondió. ¡Si dime! Pues que te conocía, que durante treinta años no te había visto mucho pero que todos los días veía tu excelente trabajo y sobre todo el cariño con que colocabas su mesa.
Cuando hace pocas semanas despedimos a nuestro colega Ángel camino de su jubilación, no sé muy bien la razon, recordé estas tres historias (dos prestadas y una mía…. y de María) y lo recordé, sobre todo, cuando me enteré de que el único mensaje de despedida de la sanidad pública en la que había trabajado toda su vida fue un breve y frío correo electrónico.
Publicada en 7DM sección opinión
Demasiados cocineros aruinan el puchero
Dedicado a Doña Florencia
 En el blog de un médico general australiano se publicó hace poco una entrada donde el autor reivindicaba, las tareas de un médico de familia (MF), frente a la creciente automatización que emergía en los sistemas sanitarios. Su argumento se resumía en una frase: En mi trabajo, nunca se trata solo de una receta o una derivación. Daba como muestra la detección oportunista y la prevención como elementos clave que hacen efectiva la práctica general. En el terreno del tratamiento con medicamentos, la prevención se ha plasmado en conceptos tales como la deprescripción, la prescripción prudente o la conciliación de la medicación que no son otra cosa que una reacción a un fenómeno que los MF conocemos bien: la polimedicación.
En el blog de un médico general australiano se publicó hace poco una entrada donde el autor reivindicaba, las tareas de un médico de familia (MF), frente a la creciente automatización que emergía en los sistemas sanitarios. Su argumento se resumía en una frase: En mi trabajo, nunca se trata solo de una receta o una derivación. Daba como muestra la detección oportunista y la prevención como elementos clave que hacen efectiva la práctica general. En el terreno del tratamiento con medicamentos, la prevención se ha plasmado en conceptos tales como la deprescripción, la prescripción prudente o la conciliación de la medicación que no son otra cosa que una reacción a un fenómeno que los MF conocemos bien: la polimedicación.
Sobre campañas de cribado mal diseñadas
Comunicado de la Sociedad Madrileña de Medicina de Familia (SoMaMFyC) en relación con el programa de detección precoz de cáncer de cólon y recto (PREVECOLON)
La comunidad de Madrid está implantando el programa de diagnóstico precoz del cáncer de colon, PREVECOLON. Los médicos de familia siempre hemos encabezado y promovido las actividades preventivas y los programas de cribado y creemos firmemente que el lugar óptimo para las mismas es la atención primaria.
Sin embargo, observamos con preocupación cómo se implantan nuevas actividades y tareas en atención primaria sin que se acompañen del imprescindible estudio de las cargas de trabajo que generan y de los recursos necesarios para su desempeño. No nos consta que ese cálculo ni la dotación presupuestaria se hayan publicado. Creemos que los recursos del programa, probablemente escasos, se han destinado a las colonoscopias del programa que se han centralizado en unos pocos hospitales.
Actualmente en caso de que el resultado del análisis de sangre oculta en heces sea positivo se cita al paciente de forma automática con su médico de familia. De esta forma, nos encontramos con estos pacientes citados en huecos de cinco o pocos más minutos. En este tiempo se debe explicar al paciente, generalmente alarmado, lo que significa el positivo de la prueba, qué es una colonoscopia y para qué sirve, obtener su consentimiento, valorar el riesgo anestésico, rellenar un extenso protocolo y los documentos derivados del mismo. Se nos ha insistido en la importancia de dedicar el tiempo necesario a informar adecuadamente al paciente para que llegue bien preparado a la colonoscopia y «no se pierda una cita valiosa». Todo esto es imposible si queremos hacerlo con un mínimo de calidad en cinco minutos y en agendas ya saturadas.
Estamos dispuestos a prestar nuevos servicios a la población para contribuir a mantener o mejorar su salud, pero llama la atención que si solicitamos una colonoscopia a un paciente con síntomas (rectorragia, por ejemplo) no haya que valorar el riesgo anestésico y, sin embargo, en el paciente asintomático sea imprescindible.
Nos manifestamos pues completamente a favor de que las actividades de prevención, promoción de la salud y diagnóstico precoz descansen en la atención primaria pero no entendiendo a ésta como infinitamente elástica. No se pueden implementar nuevos servicios sin el cálculo de la carga de trabajo y su correspondiente mejora de recursos en el nivel asistencial que los soporta.
Los médicos y médicas de familia exigimos unas condiciones de trabajo dignas para poder ofrecer la calidad del servicio que los pacientes merecen. La forma de implantar el programa PREVECOLON no hace más que agravar la precaria situación de la atención primaria de nuestra comunidad y, por lo tanto, de todo el sistema.
Junta Directiva de la SoMaMFyC
Cuando el pueblo se equivoca
Durante las jornadas sobre “Mejora de procesos no asistenciales en Atención Primaria: IT y receta electrónica” que tuvo lugar en el Ilustre Colegio de Médicos de Madrid asistimos con estupor a las declaraciones de los representantes de la vocalía mesa de AP de dicha institución. En resumen, venían a decir a propósito y aprovechando el Módulo Único de Prescripción, que “cada nivel asistencial sea responsable de lo que receta durante el tiempo que dure el tratamiento sin que tenga que ser el facultativo de AP el que tenga que validar lo que ha indicado el especialista al paciente”
La representante que participo en la ponencia, más aguerrida pero menos elocuente, llego a poner en duda la deontología, legalidad y oportunidad de la propuesta (muy sensata en este caso) del representante de la Subdirección General de Farmacia -y no sé cuántas cosa más- de que el médico de familia validara la continuidad del tratamiento independientemente de quien fuera el prescriptor inicial.
No tuve más remedio que acordarme de Doña Florencia
Es verdad que venimos de una situación indignante, donde lo habitual ha sido que la Atención Primaria tenia que transcribir a recetas oficiales las prescripciones realizadas por médicos del ámbito hospitalario. Tambien es verdad que la prescripción inducida implica la asunción de una responsabilidad que no corresponde al médico de familia.
Pero de ahí a rechazar una nueva e interesante función del MF (conciliación de la medicación) hay un trecho. La literatura científica muestra como la fragmentación de la atención y de la prescripción empeora el control de las enfermedades crónicas, aumenta las visitas a los servicios de urgencias e ingresos en hospitales, incrementa el gasto y probablemente empeore los resultados de salud.
El Módulo Único de Prescripción,-con todas la reservas que supone no conocerlo- es una oportunidad de pasar de la prescripción inducida burocrática y alienante a una prescripción razonada, eficaz y segura. El médico de familia tiene que jugar un papel protagonista y principal en beneficio del paciente. Si nosotros no lo hacemos alguien lo hará (peor) en nuestro lugar. Una vez más no nos podemos anclar en la presión asistencial y en ofensas pasadas, para perder el tren de una atención primaria de calidad.
Gestión de la incapacidad temporal
Mi participación en la jornada del 18 de octubre de 2017 en el Ilustre Colegio de Médicos de Madrid (ICOMEM).
Gracias a Ignacio Sevilla (vocal APdel ICOMEM y a Paulino Cubero (médico de familia, moderador de la mesa) por la invitación y apoyo.