Etiquetado: medicalización
La culpa fue del smartwatch
Una traducción no profesional y adaptación de A Contrarian View of Digital Health por John Mandrola y publicada en Quillette.
The pursuit of health is a symptom of unhealth.
—Petr Skrabanek
Jim de Kentucky. Un granjero, alto, con una gorra camionera, recientemente jubilado. Toma medicamentos para la hipertensión arterial y la diabetes. La artrosis le hace más lento, pero no tiene síntomas cardíacos. Él juega a las cartas, va a pescar y sale con sus nietos.
 La familia de Jim le compró un smartwatch -reloj inteligente- para que pudiera mejorar su salud. El reloj le dijo que su ritmo cardíaco era bajo. Jim llamó al médico de familia, quien organizó una visita urgente con cardiología.
La familia de Jim le compró un smartwatch -reloj inteligente- para que pudiera mejorar su salud. El reloj le dijo que su ritmo cardíaco era bajo. Jim llamó al médico de familia, quien organizó una visita urgente con cardiología.
El electrocardiograma de Jim mostró contracciones ventriculares prematuras ocasionales. Su cardiólogo se preocupó porque estas pueden indicar problemas. Jim intentó tranquilizar a su médico y le dijo: “Me siento bien”
El cardiólogo insistió en más pruebas. Una de las exploraciones, conocida por su propensión a los falsos positivos, mostró una anomalía. Entonces, Jim, el hombre feliz asintomático que fue al cardiólogo por un reloj inteligente, se hizo una coronariografía, una prueba que requiere colocar un catéter en el corazón, que resulto casi normal.
Poco después del procedimiento, Jim dejó de hablar, su rostro se paralizo y no pudo mover el lado izquierdo de su cuerpo. El catéter había roto una placa que causó un accidente cerebrovascular.
El neurólogo trata de ayudarlo. Meses después, Jim progresa lentamente en una residencia de ancianos.
Mientras que las redes sociales amplían las anécdotas de ‘salvaciones’ de los dispositivos de salud personales, los clínicos del mundo real captan dos verdades del caso de Jim: es difícil encontrar una persona sin síntomas y que la interacción con la atención médica conlleva riesgos.
En la década de 1970, Ivan Illich, un filósofo, escribió un libro llamado Medical Nemesis (1974). La tesis de Illich era que la medicina se había convertido en una gran amenaza para la salud. Su prosa rimbombante y su personalidad excéntrica hicieron que sus ideas fueran fáciles de descartar en ese momento. Ahora, con la expansión del complejo médico-industrial, incluidos los dispositivos de salud ‘personales’, las ideas de Illich merecen otra mirada.
¿Podría haber sido un presciente?
Illich describió tres formas en que el lobby médico ha traído daño, o iatrogenia, a la sociedad. El caso de Jim ilustra el primer tipo de iatrogenia: el daño clínico directo. Pero Illich nos enseñó que la iatrogenia clínica directa no es la peor forma de hacer daño. La expansión de la salud digital pondrá en peligro a la sociedad de maneras más perniciosas y devastadoras.
Una es la iatrogenia social en la que la práctica médica causa enfermedades al alentar a las personas a convertirse en consumidores de terapias preventivas. Gilbert Welch, profesor de medicina del Instituto de Política de Salud y Práctica Clínica de Dartmouth, llama a esto ‘medicina anticipatoria’. Welch constató que cuando tratamos a personas con síntomas, lo hacemos porque los pacientes están pidiendo nuestra ayuda. En la medicina anticipatoria, a los pacientes se les dice que necesitan nuestra ayuda.
Los relojes inteligentes capaces de registrar el ritmo del corazón son, en esencia, programas masivos de detección de enfermedades, similares a las campañas de concienciación sobre el cáncer con lazos azul y rosa.
Una mirada empírica a la evidencia que apoya la medicina anticipatoria es aleccionadora.
En 2015, tres investigadores de Stanford estudiaron sistemáticamente todos los ensayos publicados de detección de enfermedades mortales y encontraron que «las reducciones en la mortalidad por todas las causas con las pruebas de detección eran escasa o inexistentes».
La genómica, otra forma de salud digital, parece igualmente dudosa. El profesor Christopher Semsarian, de Sydney, Australia, escribió recientemente que ‘la secuenciación de los genomas de personas que están bien y asintomáticas tiene un gran potencial para hacer más daño que bien’. Semsarian explica que la secuenciación de un genoma humano en una persona sana puede identificar hasta 12 variantes de ADN potencialmente dañinas. Ese conocimiento seguramente inducirá más pruebas y preocupaciones innecesarias. Por lo tanto, cada persona que tiene su genoma secuenciado se convierte en un paciente.
El uso de datos genómicos no mejora la terapéutica. Cuando Francis Collins audazmente predijo a principios de siglo que veríamos una transformación completa en la terapéutica médica en los próximos 15 a 20 años, se equivocó. Esto no es sorprendente, dado que las enfermedades de hoy en día, relacionadas con lo estilos de vida, como obesidad, diabetes y enfermedades cardiovasculares, están vinculadas a cientos de variantes genéticas, que en conjunto explican pequeñas fracciones de la varianza.
A pesar de las muchas promesas de la oncología de precisión, dos estudios formales, incluido un ensayo controlado aleatorizado, no han podido mostrar los enfoques de secuenciación de tumores (la búsqueda de alteraciones genómicas en las células cancerosas y luego el tratamiento con productos químicos específicos) tengan alguna ventaja sobre la terapia convencional.
Los datos sobre esperanza de vida confirman el fracaso de la medicina preventiva: el sitio web de los CDC incluye gráficos sobre el promedio de vida útil. No importa la categoría, la edad de la muerte no se ha movido en los últimos 15 años. De hecho, para algunas categorías, la vida útil en realidad ha disminuido en los últimos dos años. Pero peor es esta estadística: mientras que las muertes por cáncer y enfermedades cardíacas se han estancado desde 2000, las muertes por demencia y la enfermedad de Parkinson han aumentado enormemente
Por último, Illich creía que el mayor pecado de la medicina era una iatrogenia cultural, un repugnante poder indirecto con el efecto de negar la salud. Pensó que la verdadera salud requería adaptación. Las personas sanas se adaptan al envejecimiento, a la curación cuando están dañadas, al sufrimiento y luego a la expectativa pacífica de la muerte. Pero la metástasis de la medicina en la cultura tiene consecuencias terribles:
Al transformar el dolor, la enfermedad y la muerte de un desafío personal en un problema técnico, la práctica médica roba el potencial de las personas para lidiar con su condición humana de manera autónoma y se convierte en la fuente de un nuevo tipo de inseguridad.
La paradoja trágica de hoy es que los beneficios de la tecnología permiten que las personas vivan con más enfermedades, pero este ‘progreso’ también evita las adaptaciones normales del envejecimiento. Los médicos rara vez dicen que una persona mayor sufre de vejez; más bien que ella tiene enfermedades X, Y y Z.
James Marcus, ex editor de la revista Harper, recientemente escribió en el New Yorker sobre la espiral del final de la vida de su padre. A la edad de 89 años, su padre, un científico médico jubilado, se había convertido en un ‘conjunto de enfermedades’. La fragilidad le provocó caídas y un hematoma subdural, luego craneotomía, estancias en residencias de ancianos, delirios, neumonías y luego la muerte. Hospitales y residencia ancianos rebosan de casos exactamente iguales a este.
La salud digital no ofrece alivio a la iatrogenia cultural de Illich, incluso la puede empeorar. Esa realidad plantea cuestiones existenciales. El gastroenterólogo irlandés Seamus O’Mahony escribe en su último libro, ¿Puede curarse la medicina ? La corrupción de una profesión (2019), que ‘la medicina ya no sabe para qué sirve’. O’Mahony hace buenas preguntas: ¿el objetivo de la medicina o la salud digital es mantener a toda la población adulta bajo vigilancia permanente? ¿La longevidad triunfa sobre todas las demás consideraciones? ¿Y si ganamos la guerra contra el cáncer? y, ¿qué pasa con el alivio del sufrimiento?]
Enviar millones de personas más a los médicos, crear una sociedad aún más temerosa de las enfermedades al acecho y roba sistemáticamente a las personas el arco normal de la vida y la muerte; me temo que este es el rumbo de la expansión de la salud digital.
Como médico en la primera línea de la atención médica, los comienzos de la salud digital me parecen siniestros.
El Dr. John Mandrola práctica electrofisiología cardíaca en Louisville, Kentucky y es el corresponsal de cardiología de Medscape
¿Se puede curar la medicina? La corrupción de una profesión
Traduccion de La crítica más devastadora de la medicina desde Medical Nemesis por Ivan Illich en 1975 por Richard Smith
Seamus O’Mahony, un gastroenterólogo de Cork, ha escrito la crítica más devastadora de la medicina moderna desde Ivan Illich en Medical Nemesis en 1975. O’Mahony cita a Illich y argumenta que muchas de sus advertencias sobre la medicalización de la vida y la muerte; costos fuera de control; valor siempre decreciente; pacientes reducidos a consumidores; el crecientes imperio de los médicos y otros trabajadores de la salud e investigadores; así como la industrialización de la asistencia sanitaria se ha hecho realidad. Existe una sensación generalizada de que la medicina ha perdido el norte, y ¿Can Medicine Be Cured? The Corruption of a profession, que se ha publicado este mes, describe esa pérdida. El libro es tan legible como el último libro de O’Mahony The Way We Die Now, y ofrece un extraño cóctel de placer y desesperación.
 De la edad de oro a la de la decepción.
De la edad de oro a la de la decepción.
A diferencia de Illich, que creía que la medicina moderna creó contraproducentemente la enfermedad, O’Mahony ve lo que él llama una edad de oro de la medicina que comenzó después de la Segunda Guerra Mundial con la aparición de antibióticos, vacunas, una oleada de medicamentos efectivos, innovaciones quirúrgicas, mejores anestésicos y cobertura de salud universal para la mayoría de las personas en países ricos. Terminó a fines de la década de 1970, lo que significa que O’Mahony, quien se graduó en 1983 y aún práctica, disfrutó poco de la edad de oro. Ahora estamos ‘en la era de expectativas no cumplidas y poco realistas, la era de la decepción’.
Las edades de oro siempre están en el pasado o en el futuro y nunca ahora (excepto quizás en la televisión), pero muchas personas mayores que recuerdan cuándo morían personas de polio, difteria y tuberculosis estarían de acuerdo en que una edad de oro comenzó alrededor del nacimiento del NHS. en 1948; muchos médicos mayores también ven ese momento como una edad de oro en la que las enfermedades se curaban, los pacientes estaban en su mayoría agradecidos y eran respetuosos, y los médicos tenían roles más claros junto a más poder y estatus. Con su gusto por las imágenes religiosas, O’Mahony se describe a sí mismo como experimentando una apostasía a la edad de 50 años. Él no ha perdido la fe en ‘el encuentro clínico y el cuidado a la antigua’ (aunque sigue en la medicina general, lo encuentra cada vez más agotador y frustrante), pero ha perdido la fe en ‘investigación médica, gerencialismo, protocolos’., métricas, e incluso progreso ‘. El libro analiza esos reinos uno por uno. La medicina se ha convertido en ‘una cultura industrializada del exceso’ e Illich ahora tiene razón en que la medicina es una amenaza para la salud.
Investigación médica: buena para la ciencia, menos buena para los pacientes
O’Mahony comienza su disección con la investigación médica, “el motor intelectual del complejo médico-industrial”. Los gobiernos ven a las ciencias de la vida como una salvadora de las economías, y las organizaciones benéficas nos instan a dar más para curar cada enfermedad. Big Science, que apareció después de la edad de oro, ha proporcionado puestos de trabajo y estatus, pero ‘los beneficios para los pacientes han sido modestos y poco espectaculares’. Un estudio de 101 descubrimientos científicos básicos publicados en revistas importantes y que reclamaban una aplicación clínica, encontró que 20 años después solo uno había producido beneficio clínico. Big Science está corrompida por los ‘incentivos perversos, el interés profesional y la comercialización’. La investigación médica se ha desconectado de la práctica médica, cuando la mortalidad prematura ha disminuido, se debería ocupar principalmente del dolor, el sufrimiento y la discapacidad. La investigación médica sigue librando una ‘batalla imposible de ganar e innecesaria’ contra la muerte.
Los practicantes de la genómica prometen grandes beneficios para el mañana (siempre es mañana), pero el Premio Nobel y ex director de los Institutos Nacionales de la Salud, Harold Varmus, dijo que ‘la genómica es una forma de hacer ciencia, no de medicina’. Robert Weinberg, biólogo del cáncer, dice que las aplicaciones clínicas del Proyecto Genoma Humano ‘han sido modestas, muy modestas en comparación con los recursos invertidos.
Macfarlane Burnet, otro premio Nobel escribió, escribió en 1971 que ‘la contribución de la ciencia de laboratorio [a la medicina] prácticamente ha llegado a su fin’. Sin embargo, otro premio Nobel, Peter Medawar, lo contradijo, pronosticando en 1980 habría cura para la diabetes juvenil y esclerosis múltiplesis 10 años más tarde. O’Mahony concluye que “la historia está del lado de Burnet, no de Medawar”. Luego hace una comparación divertida, y para algunos insultante, entre la ciencia biomédica contemporánea y el papado de la pre-Reforma medieval: “ambos fueron tomados por los profesionistas… que consideraban que las trampas del éxito mundano eran más importantes que el ideal original”. La investigación biomédica está a la espera de su Reforma, tal vez vendrá con un cambio hacia una investigación mucho más práctica y un énfasis en hacer una diferencia en lugar de publicar artículos.
Inventar y comercializar nuevas enfermedades: el caso de la ‘sensibilidad al gluten no celíaca’
Como gastroenterólogo que ha realizado, como él admite, algunas investigaciones mediocres sobre la sensibilidad al gluten, O’Mahony cuenta la historia de la ‘sensibilidad al gluten no celíaca’ para Ilustrar la moda médica moderna de inventar enfermedades, que parece ser más fácil que curar algunas de las antiguas. Willem-Karel Dicke, un pediatra holandés, identificó que el trigo causaba la enfermedad celíaca en el invierno de la inanición en los Países Bajos durante la guerra. Las revistas pediátricas estadounidenses ni siquiera reconocieron las aportaciones de Dicke, pero finalmente se identificó que el gluten era la causa de la enfermedad celíaca y algunos niños muy enfermos se curaron. Ahora, la mayoría de los adultos con diagnóstico de enfermedad celíaca en Estados Unidos, no tienen síntomas, o si los tienen son mínimos.
Pero como todos los médicos, y en particular los gastroenterólogos, saben hay muchos pacientes con «problemas médicos inexplicables» o psicosomáticos. El estigma asociado a los problemas de salud mental, la renuencia a diagnosticar lo que O’Mahony llama ‘síndrome de la vida de mierda’ y el apetito por el complejo médico-industrial para inventar enfermedades significa que existe una demanda sustancial de nuevas ‘enfermedades físicas’. Algunos pacientes con síntomas gastroenterológicos ya habían experimentado con dietas sin gluten, y el efecto placebo y la naturaleza fluctuante de sus síntomas inevitablemente llevaba a que muchos se sentirían mejor. O’Mahony describe cómo, en febrero de 2011, 15 investigadores de enfermedad celíaca se reunieron en un hotel en Heathrow patrocinado por el Dr. Schar, un fabricante líder de alimentos sin gluten, y dieron credibilidad médica a la ‘sensibilidad al gluten no celíaca’.
Tras esta reunión se publicaron muchos trabajos científicos científicamente débiles, artículos de revisión y conferencias de consenso; O’Mahony enumera en un artículo de revisión que resulta de una conferencia de consenso patrocinada por la Nestle Nutrition Foundation, 41 síntomas y problemas que se dice se deben a la sensibilidad al gluten, como cansancio, ansiedad, depresión, pérdida de peso y ganancia, alteración patrón de sueño, autismo, esquizofrenia, e incluso ‘pelos encarnados’. ‘La sensibilidad al gluten no celíaca ha sido decretada por edicto’, escribe O’Mahony, «así como la infalibilidad papal fue decretada por el Primer Concilio Vaticano». Y el edicto significa que probablemente la mayoría de los pacientes vistos en la práctica general cada día podría estar sufriendo de la condición. De hecho, aproximadamente el 10% de la población británica está reduciendo el consumo de gluten, y el mercado de alimentos “sin”, el 59% de los cuales son alimentos sin gluten, es enorme y crece a un 30% al año.
Hemos llegado, escribe O’Mahony, a una “extraña paradoja: la mayoría de las personas que deberían estar en una dieta sin gluten (aquellos con enfermedad celíaca) no lo están, porque la mayoría de las personas con enfermedad celíaca permanecen sin diagnosticar. La mayoría de los que siguen una dieta sin gluten no deberían hacerla, porque no tienen enfermedad celíaca.
Con su talento para la narración y el humor, O’Mahony, describe el paralelismo entre los temores actuales del gluten y los monjes ‘sin grano’ de China hace 2000 años. Creían que los ‘cinco granos’ eran las ‘tijeras que cortaban la vida’, lo que conducía a la enfermedad y la muerte. Una dieta que evite los cinco granos llevaría a una salud perfecta, a la inmortalidad e incluso a la capacidad de volar.
‘La sensibilidad al gluten no celíaca’ puede ser una de las no enfermedades más exitosas, pero de ninguna manera está sola. Los competidores incluyen la enfermedad seronegativa de Lyme, la disfunción sexual femenina, la fobia social y el síndrome de procastinación crónica. Inventar y promover enfermedades se conoce como disease-mongering, y una variante del fenómeno es reducir los niveles de riesgo de enfermedades como la hipertensión y la diabetes, lo que genera decenas de millones de pacientes más, de un día para otro.
La comercialización de enfermedades
La sensibilidad al gluten no celíaca se ha comercializado bien, pero, por lo que sé, aún no existe todavía un día, semana o mes de sensibilidad al gluten no celíaco, aunque pronto lo habrá. O’Mahony estaba escribiendo el capítulo sobre concienciación, o competencia entre las enfermedades y sus seguidores por los recursos, en abril, que tiene Días Mundiales para el autismo, la salud, la homeopatía, la hemofilia y la malaria. Cada enfermedad, al igual que cada perro, tiene su día, pero el mercadeo excesivo de la enfermedad lleva a una mala asignación de recursos (‘78% de los estudiantes le dicen a su sindicato que tienen problemas de salud mental’) y protocolos dudosos que distorsionan la práctica médica.
Rory Staunton de doce años, murió de septicemia en Nueva York en 2012 después de lesionarse jugando baloncesto y de que sus médicos no pudieran reconocer lo enfermo que estaba. Su padre, un lobista político, creó la Fundación Rory Staunton para la prevención de la sepsis, lo que ha llevado a que todos los hospitales estatales de Nueva York tengan que usar protocolos para detectar y tratar la sepsis y que todos los niños en el estado reciban educación obligatoria sobre la sepsis.
Los hospitales de todo el mundo ahora tienen protocolos obligatorios de sepsis, pero desafortunadamente, la “alarmas” de advertencia son tan vagas que conducen a decenas de miles de pacientes, especialmente a los ancianos, a recibir tratamiento innecesario con líquidos intravenosos, antibióticos y un catéter en sus vejigas, lo que. que conlleva riesgos. Los protocolos también conducen a desviaciones de la escasa capacidad de las UCI y al retraso en la identificación de los diagnósticos sin sepsis.
Cáncer: la enfermedad número uno
Ninguna enfermedad se comercializa mejor que el cáncer, y después de la Guerra contra el Cáncer de Richard Nixon, Barack Obama lanzó su Cancer Moonshot, que ahora se denomina Avances de Cáncer bajo Donald Trump. Como escribe O’Mahony, el lenguaje alrededor del cáncer «está infectado con una especie de edema de arrogancia». Para Big Science, el cáncer es una bendición, lo que lleva a grandes inversiones en biología molecular y genética, pero, como dijo el investigador de cáncer David Pye: ¿Cómo podemos saber tanto sobre las causas y la progresión de la enfermedad, y al mismo tiempo hacer tan poco para prevenir la muerte y la incapacidad? .
En contraste con la escasez de nuevos medicamentos para los trastornos cerebrales, están apareciendo muchos nuevos tratamientos farmacológicos para el cáncer, pero los beneficios son minúsculos y el precio astronómico. Una revisión de 14 nuevos medicamentos encontró que el promedio de vida extra salvada fue de 1.2 meses. Los tratamientos a menudo tienen efectos secundarios graves, lo que significa que la calidad de vida en esas pocas semanas adicionales suele ser mala.
O’Mahony cuenta la historia de A A Gill, la talentosa periodista, que tuvo cáncer de pulmón metastásico, y que el NHS le negó un nuevo medicamento de inmunoterapia, el nivolumab, que cuesta de £ 60 000 a £ 100 000 por año. Su oncólogo dijo que, si pudiera, le recetaría el medicamento ‘como lo haría todo oncólogo en el Primer Mundo’. Gill obtuvo el medicamento, pero solo un poco antes de morir. Un ensayo publicado después de la muerte de Gill mostró que el tratamiento con nivolumab agregó 1.2 meses de vida al alcanzado con el tratamiento estándar. O’Mahony calcula que ofrecer el tratamiento a todos aquellos en Gran Bretaña que podrían beneficiarse costaría alrededor de £ 1,000 millones, aproximadamente el costo anual de la atención sanitaria geriátrica.
La profesión médica, escribe, «se ha convertido en el equipo de ventas para la industria [de los medicamentos].» Argumenta que ‘la cultura profesional de los médicos los obliga a hacer algo, cualquier cosa’, pero si es demasiado fácil los médicos, pueden rechazarlo. La sociedad, dice, muestra su “puerilidad” al aceptar estos costosos tratamientos: «debemos tener prioridades más altas y mejores que débiles, incrementales y no tradicionales aumentos de la supervivencia en pacientes con cáncer incurable». El cáncer es una enfermedad de la edad. y a medida que la población envejece, el cáncer nos sigue aventajando. El progreso en la curación del cáncer ahora recuerda a la guerra de trincheras de la Primera Guerra Mundial, donde se podrían ganar unos pocos cientos de metros de territorio a expensas de miles de vidas ‘.
La oncología es la especialidad que siempre se cita en estas discusiones, en parte porque los datos sobre los beneficios y los costos son buenos, pero lo que el economista Alain Enthoven llamó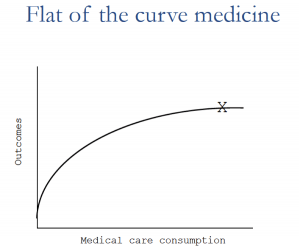 “flat of the curve healthcare,”, donde las grandes inversiones brindan pequeños beneficios (o incluso más problemas), ocurren en toda la medicina. El aumento de los costos se debe principalmente a los ‘avances’: ‘cada avance en la ciencia médica crea nuevas necesidades que no existían hasta que surgieron los medios para satisfacerlas’. Estos avances también pueden crear problemas nuevos y dolorosos: ¿Debe una esposa vender la casa familiar para recibir tratamiento para su marido moribundo? ¿Deberían mantenerse vivos los bebés prematuros, a pesar de que existen muchas posibilidades de que queden gravemente discapacitados, cambiando instantáneamente las vidas de sus padres y hermanos?
“flat of the curve healthcare,”, donde las grandes inversiones brindan pequeños beneficios (o incluso más problemas), ocurren en toda la medicina. El aumento de los costos se debe principalmente a los ‘avances’: ‘cada avance en la ciencia médica crea nuevas necesidades que no existían hasta que surgieron los medios para satisfacerlas’. Estos avances también pueden crear problemas nuevos y dolorosos: ¿Debe una esposa vender la casa familiar para recibir tratamiento para su marido moribundo? ¿Deberían mantenerse vivos los bebés prematuros, a pesar de que existen muchas posibilidades de que queden gravemente discapacitados, cambiando instantáneamente las vidas de sus padres y hermanos?
La gente sabe cada vez más, argumenta O’Mahony, que los servicios de salud no pueden expandirse indefinidamente “pero no hay interés político o público para. . . [la] difícil conversación ‘de cómo salir de esta carrera armamentística de la salud.
El declive en el poder y la influencia de los médicos.
Los médicos podrían haber sido los que lideraran la difícil conversación, pero el poder de los médicos argumenta O’Mahony, ha estado disminuyendo durante décadas, y gran parte del declive es culpa suya. Una serie de escándalos en el NHS, la aparición de Internet y la creciente politización y monetización de la atención médica han proporcionado el contexto, y ‘la profesión médica pasó por alto todo esto, cediendo el liderazgo a los gerentes y académicos de Big Science’.
O’Mahony cree que los médicos se han convertido en ‘anti-harlots’, con responsabilidad, pero sin poder. Tiene una gran percepción de que el médico de agudos está haciendo la ‘ronda del safari’ después de una noche de admisiones múltiples, recorriendo el hospital con personal subalterno con capacitación inadecuada y con exceso de trabajo en busca de pacientes, la mayoría de ellos ancianos con múltiples problemas, muchos de ellos admitidos principalmente por problemas sociales, y con políticos que prometen cada vez más pero insisten en aumentar la productividad y con gerentes concentrados en objetivos y finanzas. Los médicos están tratando, pero no sanando.
Pero O’Mahony no culpa a políticos, gerentes, periodistas y abogados por los males de la medicina, como hacen muchos médicos. “Nuestra complacencia y cobardía colectiva nos han colocado donde estamos ahora. . . los médicos están tan divididos por la lucha entre facciones y el «refuerzo» de nuestras enfermedades y servicios que ya no funcionamos como una profesión cohesionada que persigue un bien común. «Hemos envenenado el pozo de nuestro oficio y tradición”.
¿Se puede curar la medicina?
El libro de O’Mahony se titula ¿Se puede curar la medicina? No da una respuesta afirmativa o negativa, pero es pesimista sobre la capacidad de reforma de la profesión. El ‘liderazgo’ se ha convertido en la solución estándar para la reforma de la medicina y el cuidado de la salud, y está de acuerdo con la idea, pero dice que el liderazgo no puede limitarse a señalar simplemente dónde esta la virtud, adems no puede ver de dónde vendrá este liderazgo.»Hay demasiados interesados personalmente en que continúe la medicina no reformada».
La crisis impulsa la reforma, y O’Mahony cree que una combinación de colapso económico, una pandemia global de una infección no tratable y una catástrofe climática obligarán a la medicina a ‘proporcionar medidas básicas como la inmunización, atención de traumas y obstetricia’.
Lo primero que publiqué en una revista médica fue una carta a The Lancet en 1974 en la que preguntaba por qué no había recibido respuesta a un artículo de Ivan Illich que describía en detalle cómo la medicina moderna era una amenaza para la salud. (Hoy me cuesta $ 35.95 tener acceso a la carta, aproximadamente 50 centavos por palabra de memoria). Como estudiante de medicina, esperaba que los líderes de la medicina diseccionaran con cuidado el argumento de Illich y que, con las pruebas, demostraran que estaba equivocado. Pero tal respuesta nunca llegó. Fui ingenuo: ahora sé que es más fácil simplemente ignorar las críticas convincentes. Espero que el libro de O’Mahony, una Némesis médica para 2019, no sea ignorado. Merece ser tomado muy en serio.
Richard Smith fue el editor del BMJ hasta 2004.
Seguimos con la vitamina D
La editorial de la revista American Family Physicians que tradujimos en la anterior entrada ha tenido un éxito sin precedentes en este blog (más de ocho mil entradas en dos días) lo que denota un interés importante sobre el tema, y es que la vitamina D y la “epidemia” de su deficiencia, es como un compendio de las virtudes y sobre todo defectos de la medicina actual.
El articulo al que hace referencia la editorial, se publica en el mismo número de la revista y es muy esclarecedor. Sus autores son médicos de familia, uno de ellos ostenta cargos importantes, ya que además de profesor de universidad ha sido miembro, vicepresidente y presidente de la USPSTF (Grupo de Trabajo de Servicios Preventivos de los EE. UU.) durante 10 años y coautor de las recomendaciones de este organismo sobre la vitamina D.
El artículo no lo vamos a traducir en su integridad, pero si haremos un resumen. Lo primero es hacer notar su título: Cribado y tratamiento con vitamina D en adultos que viven en la comunidad: preguntas y respuestas frecuentes. Entre estas preguntas y respuestas, encontramos:
¿Como se define la hipovitaminosis o deficiencia de Vitamina D? Curiosamente la definición es uno de los principales problemas que se afronta en este contrvetido tema, y es que según algunos autores los niveles de corte actuales, por debajo de los cuales se define la deficiencia, provienen de una mala interpretación y aplicación de los valores referencia.
Esta tesis explicaría la sorpresa de muchos clínicos en los últimos años, con la pandemia de diagnósticos en personas, por otro lado sanas tras la realización de un análisis en el que “por fin” o “por desgracia” se incluía la medición de 25 (OH) D3. En el artículo que nos ocupa se apuntan a este criterio y la explican gráficamente.

25(OH)D = 25-hydroxyvitamina D, RDA = consumo diario recomendada
Una reciente revisión publicada en la revista AMF-actualización en medicina de familia, explica que la elección de los niveles de referencia a partir de los cuales se considera que hay un déficit o una insuficiencia de vitamina D se elaboraron con el objetivo inicilal de establecer la ingesta diaria mínima recomendable de esta vitamina en la población. Una estrategia, por tanto, alejada del modelo individual y más cercana al modelo poblacional.
En cualquier caso, convendría recordar esta sentencia del artículo: La National Academy of Medicine (anteriormente Institute of Medicine) considera un nivel sérico de 25-hidroxivitamina D (25-OH-D) de 12 a 20 ng por ml (30 a 50 nmol por L) como rango normal para una exposición adecuada a vitamina D para mantener la salud ósea. Las personas con niveles inferiores a 12 ng por ml suelen ser deficientes, y el 97,5% de las personas con un nivel sérico superior a 20 ng por ml tienen un consumo adecuado de vitamina D.
¿La suplementación de rutina con vitamina D en la población adulta da como resultado una mejor salud?
Los ensayos clínicos no han demostrado beneficios para la salud de los suplementos de vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
vitamina D de rutina en adultos que viven en la comunidad. El USPSTF concluyó que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del uso vitamina D con o sin calcio para la prevención de enfermedad cardiovascular, cáncer o mortalidad por todas las causas. Tampoco se ha demostrado beneficios en la prevención de fracturas y caídas en personas mayores que viven en la comunidad. Los posibles daños de la vitamina D excesiva incluyen la nefrolitiasis, la calcificación de los tejidos blandos y el daño renal y cardiovascular.
¿Identificar mediante cribado de personas asintomáticas la deficiencia de vitamina D y dar suplementos de esta vitamina a aquellos identificados como deficiente en vitamina D, mejora la Salud?
Siguiendo a la USPSTF se determinan que no hay pruebas suficientes para recomendar la detección de la deficiencia de vitamina D en la población general. No se ha demostrado que el tratamiento de personas asintomáticas con deficiencia identificada mejore la salud
¿Hay síntomas específicos o enfermedades no esqueléticos en los que medir la vitamina D y tratar el déficit mejoren la salud?
Tras repasar la evidencia en enfermedades como asma, enfermedad pulmonar obstructiva crónica, depresión, diabetes mellitus, fatiga crónica, insuficiencia cardiaca, hipertensión menopausia, dolor musculoesquelético inespecífico, artrosis o enfermedad de vías respiratorias altas, no se ha encontrado evidencias de que mejore ninguna de estas afecciones
Es hora de que los médicos y pacientes frenemos nuestro entusiasmo por la detección y la administración de suplementos de vitamina D
Screnning y suplementación de vitamina D en atención primaria: Es hora de frenar nuestro entusiasmo
Tradución del editorial publicado en AFP por KENNETH W. LIN, MD, MPH.
Am Fam Physician. 2018 Feb 15;97(4):226-227.
 La tendencia reciente en la determinación de vitamina D y en la administración de suplementos de esta vitamina, sugiere que los médicos y los pacientes creen que identificando y corrigiendo la deficiencia de vitamina D mejoran los resultados en salud. De 2000 a 2010, el volumen de pruebas de 25-hidroxivitamina D (25-OH-D) en suero reembolsadas por la Parte B de Medicare aumentó 83 veces. En 2000, cuatro de cada 1,000 adultos estadounidenses de 70 años o más tomaban una dosis diaria de vitamina D de al menos 1,000 UI, en comparación con cuatro de cada 10 en 2014, aumentó 100 veces
La tendencia reciente en la determinación de vitamina D y en la administración de suplementos de esta vitamina, sugiere que los médicos y los pacientes creen que identificando y corrigiendo la deficiencia de vitamina D mejoran los resultados en salud. De 2000 a 2010, el volumen de pruebas de 25-hidroxivitamina D (25-OH-D) en suero reembolsadas por la Parte B de Medicare aumentó 83 veces. En 2000, cuatro de cada 1,000 adultos estadounidenses de 70 años o más tomaban una dosis diaria de vitamina D de al menos 1,000 UI, en comparación con cuatro de cada 10 en 2014, aumentó 100 veces
En contraste, la revisión de LeFevre y LeFevre sobre las pruebas de detección y suplementación con vitamina D en adultos que se publica en este número de American Family Physician determina que estas prácticas comunes no tienen establecido que produzcan beneficios en la salud. La American Society for Clinical Pathology recomienda no realizar pruebas de detección de deficiencia de vitamina D deficiencia en la población general. El U.S. Preventive Services Task Force no encontró evidencia suficiente de que la administración de suplementos de vitamina D prevenga enfermedades cardiovasculares, cáncer o fracturas en adultos que viven en la comunidad. Una revisión general (umbrella review) de más de 100 revisiones sistemáticas y metanálisis, estudios observacionales y ensayos controlados aleatorios solo encontró un puñado de relaciones ‘probables’ entre las concentraciones séricas de vitamina D y los resultados clínicos, concluyó que la suplementación con vitamina D no aumenta la densidad mineral ósea, ni reduce el riesgo de fracturas o caídas en adultos mayores.
¿Qué factores explican la desconexión entre la investigación sobre la vitamina D y el gran entusiasmo por la evaluación y la administración de suplementos en la práctica clínica?
Primero, la vitamina D es una vitamina, por definición, algo que el cuerpo necesita. Para muchos adultos mayores, una relación entre los niveles de vitamina D y la salud general parece plausible porque pasan la mayor parte de su tiempo en el interior y los médicos aconsejan minimizar la exposición al sol para reducir el riesgo de cáncer de piel. En segundo lugar, investigaciones previas sugirieron efectos positivos que no se confirmaron posteriormente. Por ejemplo, los estudios observacionales a menudo son noticia al publicitar asociaciones entre bajos niveles de vitamina D y condiciones crónicas tales como enfermedad cardiovascular, pero los ensayos clínicos controlados aleatorizados posteriores que muestran resultados negativos, se difunden menos. Los médicos pueden extrapolar erróneamente las pruebas de que los suplementos de vitamina D reducen la caída tasas en adultos mayores institucionalizados a poblaciones que viven en la comunidad. Finalmente, los médicos pueden malinterpretar las concentraciones séricas de 25-OH-D de 20 a 30 ng por ml (50 a 75 nmol por L) como una deficiencia que requiere corrección, cuando la National Academy of Medicine (anteriormente el Institute of Medicine) considera que el 97.5 % de individuos con niveles superiores a 20 ng por ml tienen vitamina D adecuada para la salud ósea.
Las pruebas de detección de deficiencia de vitamina D ocasionan cientos de millones de dólares de gasto por año. La suplementación diaria de bajo nivel, con calcio y vitamina D puede aumentar el riesgo de cálculos renales, y las dosis mensuales más altas de vitamina D aumentan el riesgo de caídas, como se vio en un ensayo controlado aleatorizado de adultos mayores con deficiencia de vitamina D. La National Academy of Medicine ha informado que la ingesta de vitamina D por encima del límite superior tolerable de 4.000 UI por día puede causar efectos tóxicos como insuficiencia renal, hipercalcemia o calcificación vascular. En 2014, el 3% de todos los adultos de EE. UU y el 6,6% de los adultos mayores de 60 años tomaban un suplemento de vitamina D de 4.000 o más UI por día.
Es hora de que los médicos y pacientes frenemos nuestro entusiasmo por la detección y la administración de suplementos de vitamina D. Las estrategias para disminuir las pruebas innecesarias podrían incluir la distribución del folleto para pacientes sobre las pruebas de vitamina D creadas por Consumer Reports para la campaña Elección inteligente (Choosing Wisely) (http://www.choosingwisely.org/patient-resources/vitamin-d-tests/) y la implementación de herramientas de ayuda a la decisión clínica cuando se piden pruebas de laboratorio. En Alberta, Canadá, el número de pruebas de vitamina D disminuyó en más del 90% durante los primeros 12 meses después de la implementación de un formulario en papel y electrónico que requería que los médicos que estaban pidiendo pruebas de laboratorio seleccionaran una de varias indicaciones aprobadas (p. enfermedad ósea, niveles anormales de calcio en la sangre, síndromes de malabsorción, enfermedad renal crónica, enfermedad hepática crónica).
Los médicos de familia también deben aconsejar a los pacientes sobre el aporte dietético recomendado de vitamina D (600 IU por día en adultos de 70 años o menos y 800 UI por día en adultos mayores de 70 años), y desaconsejar a la mayoría de los pacientes a usar suplementos, especialmente en dosis cercanas o superiores al límite máximo tolerable de 4.000 UI por día.
No hay pildorita que solucione la realidad…..
Así es la vida del Colegio de médicos de Vizcaya
increíble pero cierto
Mensaje recibido en los buzones de correo institucional de los funcionarios de la Comunidad de Madrid. Si como suponemos «conocer el estado de salud de tus huesos.» es hacer una densitometría oséa, deberíamos recordar a los promotores que este tipo de campañas están alejadas de toda evidencia científica. No se recomiendan por ningun organismo o institución medica seria y menos aun en las edades que aquí se propone. Este tipo de examenes de salud no es un habito saludable y lo único que consiguen con este tipo de pruebas es aumentar la medicalización, generar gasto y causar daños potenciales a personas sanas
Texto del mensaje
Buenos días a todos!
La DG de Función Pública de la Comunidad de Madrid, dentro del programa “Por mi Bienestar” que promueve, como una de las líneas esenciales para la prevención de riesgos, la implantación de hábitos de vida saludables entre sus empleados, se suma a la celebración el próximo 20 de octubre del Día Mundial de la Osteoporosis, de ahí que te ofrezcamos la posibilidad de conocer el estado de salud de tus huesos.
Esta campaña va especialmente dirigida a todos los trabajadores/as de la Comunidad de Madrid que tengan más de 45 años; a las mujeres comprendidas entre los 40 y los 55 años; y a todos aquellos que hayan recibido tratamiento prolongado con corticoides.
Si estas interesado en participar en la campaña, pide cita a través del correo habitossaludables@madrid.org. Las citas para las pruebas de reconocimiento se llevarán a cabo el próximo día 20 de octubre, en la sede del Servicio de Prevención, en la plaza Conde Valle de Suchil 20 1º planta en Madrid en horario de 9.30 h a 14.30 h y de 15.30 h a 19.00 h.
TE AYUDAS, TE AYUDAMOS A CUIDARTE
Puedes escribir al correo habitossaludables@madrid.org y manifestar tu desacuerdo con este tipo de campañas
Medicamentos que matan
Hace 11 años en el Coloquio Cochrane celebrado en Barcelona, tuve dos grandes oportunidades, una fue la de conseguir el libro Archie Cochrane: Back to the Front, la otra fue la de poder saludar a Peter C. Gøtzsche, ya para entonces uno de “mis “campeones de la evidencia”.
En aquel momento Gøtzsche estaba en el ojo del huracán a raíz de un controvertido articulo publicado en Lancet tres años antes (+ la revisión sistemática posterior de la biblioteca Cochrane), donde se atrevía a desafiar el cribado del cáncer de mama mediante mamografía.
Tras la polémica, el tiempo ha dado la razón a Gøtzsche que ilustró toda la pequeña historia del auge y caída del cribado del cáncer de mama en un libro publicado en 2012. No contento con eso, ha seguido escribiendo libros; el mismo comentó que le encanta escribir libros porque en ellos puede escribir todo lo que piensa sin cortapisas de editores, ni otros elementos del establishment médico. El último es Deadly Medicines and Organised Crime: How Big Pharma has Corrupted Healthcare, publicado en 2013 en su versión inglesa y ahora traducido al español, y en cuya presentación en Madrid estuve ayer día 9 de septiembre.
No voy a hacer una reseña de libro ya que ha sido comentado en un editorial de la revista Atención Primaria, por el profesor Laporte en el excelente blog de la no menos excelente iniciativa No gracias. También se puede encontrar una entrevista con el autor en Médicos sin marca y en el mismo No gracias.
 Quisiera rescatar dos párrafos de los dos prólogos de la edición original inglesa que invitan a la (obligatoria) lectura de este libro a cualquier médico decente, independientemente de que comparta o no la ideología o los postulados de los implicados directamente en esta lucha.
Quisiera rescatar dos párrafos de los dos prólogos de la edición original inglesa que invitan a la (obligatoria) lectura de este libro a cualquier médico decente, independientemente de que comparta o no la ideología o los postulados de los implicados directamente en esta lucha.
El primero es de Drumond Rennie:
“What´s neededis more Gøtzsche´s evidece-based outrage»
Lo que necesitamos es más Furia Basada en la Evidencia como la de Peter Gøtzsche
El segundo es una llamada de atención de Ben Goldacre citada en el prólogo de Richard Smith:
“…. Los médicos – me incluyo- han acabado viendo como “normales” su relación con la industria farmacéutica. Unas relaciones que la gente entenderá como absolutamente criticables el día que consiga comprender del todo su alcance. En Gran Bretaña, los médicos acabarán cayendo en desgracia ante la opinión pública, como ya ha ocurrido con periodistas, diputados y banqueros, por no haber sido capaces de ver hasta qué punto han aceptado la corrupción.
Los tiempos están cambiando
El martes pasado tuve el placer de participar en la presentación de la campaña ‘Que no medicalicen tu vida’ por parte de la OCU cuyo objetivo es denunciar la prescripción «innecesaria» de fármacos y la creación de enfermedades «inexistentes» para promover el uso de los medicamentos.
Como quiera que la iniciativa profesional que promovimos hace ya dos años: Iniciativa por un Prescripción Prudente, coincide en muchos aspectos con esta campaña, fuimos invitados por la dinámica Ana Sánchez, farmacéutica y responsable del departamento de Alimentación y Salud de OCU, a contar brevemente la iniciativa y charlar con los periodistas asistentes.
El resumen no puede ser más positivo: a la alegría de encontrarse con viejos y nuevos conocidos se une la satisfacción de comprobar el buen hacer de la OCU y su profesionalidad. Que una organización de consumidores, tan potente, se una a estos postulados refuerza la idea de que no estamos ni tan solos, ni tan descaminados.
La campaña es algo más que ir contra la prescripción innecesaria de fármacos, que también. Es un paso más en el camino de cambio de paradigma, apenas iniciado, pero ya imparable, de la salud y la medicina. La práctica médica esta sumida en un profundo mar de corrupción que, por fortuna, se puede cambiar.
Los mismos profesionales están encontrando y proponiendo la respuesta con movimientos e iniciativas que han surgido a nivel mundial: Selling Sickness, Medicina Minimamente Impertinente, Choosing Wisely, Do Not,Overdiagnosis,No free Lunchs o No Gracias, etc son ejemplos de estos proyectos a las que se suman campañas como Too Much Medicine de BMJ, o la serie Less Is More de JAMA, a la que añadimos, con modestia, Prescripción Prudente, en su momento, y ahora se une, con más fuerza y capacidad, la OCU y su ‘Que no medicalicen tu vida’
La OCU apoyó en este acto el Manifiesto contra el comercio de enfermedades (versión en español pdf)
Apoya con tu firma esta campaña internacional
Jesús Quijada, empleado del mes
Por su indudable interés reproducimos un entrada del año pasado del extinto y magnífico blog Salud y otras cosas de comer
y aquí la explicación
Chorradas 2.0 y medicalización. Creando un sistema de vigilancia epidemiológica de alertas
Propuestas de actuación:
1. Notifica Chorradas Medicalizadoras 2.0 que conozcas a nuestro Sistema de Vigilancia Epidemiológica en Alertas sobre Chorradas Medicalizadoras 2.0
2. Escribe a los organizadores y responsables de la iniciativa planteando que se lo piensen dos veces por el problema de salud pública que puede plantear esta iniciativa.
3. Escribe a tus compañeros/as para avisarles de la alerta.
4. Escribe a tu gerencia y a los responsables de Farmacia para proponer una sesión inmunizadora sobre el tema.
5. Comparte este post en tu blog, twitter, pizarra de tiza o similar.


