Etiquetado: ensayos clínicos
Enfriamiento después de un paro cardíaco: la esclerosis de la moda terapéutica
Traducción libre de Cooling After Cardiac Arrest – The Sclerosis of Therapeutic Fashion por John Mandrola
La historia de cómo una terapia ineficaz ha persistido durante décadas
Una inversión reciente en una práctica establecida en cardiología proporciona un hermoso ejemplo de cómo la ciencia sesgada, el conflicto de intereses intelectuales y el sesgo de intervención pueden llevar por el mal camino a la práctica médica, durante dos décadas.
La práctica en reversión implica el cuidado de los supervivientes de paro cardíaco. Se llama control de temperatura dirigido o hipotermia inducida. Más simple: enfriamiento.
Como consultor de arritmias, a menudo me piden que vea a supervivientes de paro cardíaco en la UCI. Lo que se ve es un espectáculo: el paciente está sedado, paralizado, conectado al aparato de refrigeración y casi siempre atendido por un miembro del personal de la UCI.
Cada vez que veo algo tan laborioso y agresivo, me pregunto sobre la evidencia. La parte marciana neutral de mi cerebro pregunta: ¿todo esto realmente ayuda?
La respuesta más corta es no, no lo hace.
Tenga en cuenta que la relevancia de esta historia se extiende más allá de los detalles de una terapia de UCI, ya que la mayoría de nosotros no somos médicos de la UCI.
La gran historia es cómo una práctica agresiva se convirtió en moda terapéutica a pesar de la evidencia de mala calidad. luego, incluso cuando la evidencia publicada mostró que no funcionó, la práctica persistió.
Hay cuatro capítulos en esta historia:
Capítulo 1: El viento de cola de la plausibilidad:
El paro cardíaco hace que el cerebro se vea privado de oxígeno y nutrientes. Cuanto más largo sea el período sin flujo sanguíneo, mayor será la lesión cerebral.
El enfriamiento rápido puede reducir la demanda de nutrientes y reducir la lesión cerebral. El enfriamiento, por ejemplo, se usa durante algunas cirugías en las que detiene transitoriamente el flujo sanguíneo al cerebro. Los estudios en animales sugirieron que el enfriamiento mitigaba el daño cerebral después de un paro cardíaco.
En otras palabras: el enfriamiento después de un paro cardíaco tiene sentido. Dado que la lesión de órganos ocurre cuando la demanda de nutrientes supera el suministro, el enfriamiento reduce la demanda y eso puede reducir la lesión cerebral.
El problema es que enfriar a un ser humano no es poca cosa. Bajar a 33 grados requiere colocar al paciente en un sistema de enfriamiento, con almohadillas envueltas alrededor del cuerpo. Esto induce escalofríos, que luego se suprimen con sedación intensa y agentes paralíticos.
Luego está el hecho de que las funciones normales del cuerpo se optimizan a 37 °grados (C). El enfriamiento puede afectar la presión arterial, aumentar el riesgo de infección, disminuir la frecuencia cardíaca, inducir arritmia y prolongar el tiempo hasta la vigilia. El enfriamiento también requiere mucha atención profesional: más extracciones de sangre, monitoreo y tiempo de personal.
Capítulo 2: Los estudios de 2002:
En 2002, el New England Journal of Medicine publicó dos estudios que sugerian que el enfriamiento mejora los resultados en los sobrevivientes de un paro cardíaco.
Un estudio australiano (Bernard et al) comparó solo 77 pacientes y encontró que la supervivencia con una buena función neurológica ocurrió en el 49% del grupo de enfriamiento frente al 26% en el grupo de control. Los autores hicieron conclusiones cautelosas, llamando a sus observaciones «preliminares», utilizando la frase «parece mejorar los resultados» para describir sus hallazgos.
El segundo estudio, llamado estudio de hipotermia después de un paro cardíaco o HACA, comparó el enfriamiento en 275 pacientes. Se observó un resultado neurológico favorable en el 55% en el grupo enfriado frente al 39% en el grupo de temperatura normal. Además, la tasa de mortalidad también fue un 14% más baja en el grupo de enfriamiento.
Ambos ensayos fueron susceptibles de sesgo. Por ejemplo, ninguno de los ensayos utilizó el cegamiento en la decisión de terminar la atención que se proporcionaba al paciente. Los defensores del enfriamiento podrían haber estado menos dispuestos a retirar la atención en pacientes asignados al brazo de enfriamiento. La preocupación más evidente fue que: las grandes reducciones en la muerte (14% en el ensayo HACA) parecen altamente sospechosas de ser un valor atípico, porque ninguna terapia de UCI, nunca, ha logrado tal reducción.
Las debilidades de estos dos estudios no importaron. El enfriamiento se convirtió en el estándar de atención durante más de una década hasta que llegó el siguiente ensayo en 2013.
Capítulo 3: El estudio de 2013:
El ensayo TTM comparó 33 grados frente a 36 grados en sobrevivientes de paro cardíaco posterior en una muestra más grande de 975 pacientes. En esta prueba más rigurosa, no hubo diferencias en la muerte o la función neurológica. Además, el brazo de enfriamiento tuvo más eventos adversos. Los autores concluyeron que TTM no proporcionó evidencia de que el enfriamiento a 33 grados tuviera algún beneficio sobre 36 grados.
Uno pensaría que esto acabaría con el enfriamiento. Pero no fue así. El enfriamiento de los pacientes siguió siendo la norma. Las guías de práctica clínica recomendaban 33 o 36 grados.
El intensivista Josh Farkas, MD, postula que el enfriamiento persiste debido al sesgo del status quo. Recientemente fui a un curso de la Asociación Americana del Corazón sobre soporte vital cardíaco avanzado y se recomendó el enfriamiento.
Capítulo 4: El estudio de 2021
Siete años después del ensayo TTM no significativo, NEJM publicó el ensayo TTM2, que inscribió a 1850 supervivientes de paro cardíaco a 33 grados frente a la normotermia (con prevención de la fiebre). Los autores también ocultaron a los médicos y las familias ante la decisión de abandonar la atención.
Los resultados fueron claros: no hubo diferencias en la motalidad ni en los resultados neurológicos. Hubo más arritmias, mayor uso de bloqueantes neuromusculares y más tiempo en el ventilador en el brazo de enfriamiento.
Cualquier observador neutral pensaría que este sería el final del enfriamiento de los pacientes que sobreviven a un paro cardíaco. La estrategia invasiva más agresiva no proporcionaba ninguna diferencia en los resultados, causaba más efectos adversos y requería más atención de enfermería. Ahora había dos ensayos grandes y rigurosos que no mostraban ningún beneficio.
Pero no estoy tan seguro.
El editorial que acompaña al ensayo TTM2 es increíblemente claro y presagia la dificultad de des-adoptar una terapia ya acomoadada.
La conclusión clave del ensayo TTM2 para los médicos debe ser que el manejo específico de la temperatura que involucra farmacoterapia, dispositivos de enfriamiento y pronóstico neurológico oportuno, es una estrategia de tratamiento crucial para mejorar los resultados en pacientes que han tenido un paro cardíaco.
La temperatura objetivo, a discreción del médico, podría ser de 33 ° C, 36 ° C o 37.5 ° C o menos.
¿De verdad?
Para llevar a casa
El ensayo original de Bernard et al en 2002 advirtió explícitamente que estos eran datos preliminares. Pero los dos primeros ensayos, aunque defectuosos, establecieron el enfriamiento como moda terapéutica. Tan fuerte era esa moda, que los resultados no significativos del ensayo TTM 2013 no la movieron.
Y ahora, después del segundo gran ensayo TTM2 no significativo, todavía debería ser difícil adoptar el enfriamiento a 33 grados como intervención.
La historia de enfriamiento subraya dos sesgos importantes que los médicos (y los pacientes) deben tener en cuenta.
El primero es el exceso de confianza. En un estudio encuesta reciente, Dan Morgan y sus colegas, encontraron que los médicos sobreestiman masivamente los beneficios de los tratamientos. Su estudio involucró terapias simples como estatinas y control de la presión arterial, pero supongo que las intervenciones agresivas más grandes engendran aún más exceso de confianza.
El otro factor es el sesgo de intervención.
Los médicos prefieren los errores de acción más que la omisión. Usando argumentos condicionales y datos observacionales, mi amigo y coautor frecuente Andrew Foy, junto con Ed Filippone, MD, encontraron un caso solido para el sesgo de intervención en Medicina. Y no es simplemente medicina defensiva. Es como si viniéramos preprogramado para intervenir.
Lo inusual del enfriamiento es que, a diferencia de muchas otras terapias de bajo valor (piense en la detección cardiovascular), el conflicto de intereses financieros no parece ser un factor.
Más bien, el enfriamiento persiste más a partir de un conflicto intelectual profundamente arraigado, como es el caso de: esto tiene sentido, lo hemos hecho siempre, y debemos continuar haciéndolo. Este pensamiento probablemente tenga una intención benéfica: los supervivientes de un paro cardíaco tienen un mal pronóstico, por lo que más debe ser mejor.
Pero los dos grandes ensayos recientes de TTM muestran que más no es mejor; es peor. Mayores costos, más efectos adversos y ningún beneficio en la eficacia.
La desaprobación del enfriamiento agresivo a 33 grados ocurrirá. El nuevo estándar de atención se convertirá en el mantenimiento de la temperatura normal y evitar la fiebre.
Después de unos años, la práctica del enfriamiento se olvidará, como el error de tratar las ESV después del IM. Pero creo que esta historia debe ser preservada, por el bien del aprendizaje.
Las lecciones aquí son muchas: el peligro de aceptar intervenciones basadas en estudios defectuosos y plausibilidad; el poder de la moda terapéutica, el exceso de confianza y el sesgo de intervención de los médicos, pero sobre todo el increíble poder de los ensayos controlados aleatorios adecuados para enseñarnos lo que funciona y lo que no. Esta historia nos indica la necesidad de tener evidencia de ensayos aleatorios adecuados antes de adoptar una intervención agresiva y costosa.
La sonora colchicina
por Rafael Bravo @rafabravo y Jesús F. Sierra @quequesierra
Ustedes no son magos, no sean médimagos, no prescriban solo porque pueden y se sientan obligados a crear la ilusión de que están haciendo algo. No traten informes, y recuerden que estan tratando a personas, No pacientes.
Arvind Joshi,, comentario en https://jamanetwork.com/journals/jama/fullarticle/2772072
actualizado a 30/01/2021
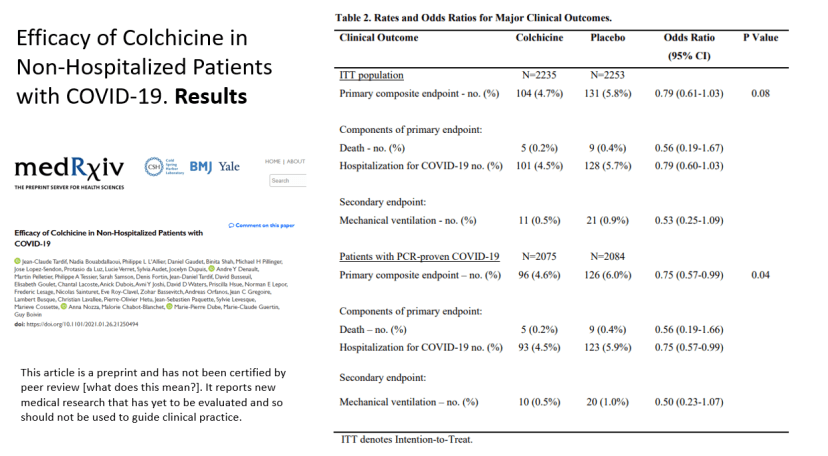
El viernes 22 de enero mediante un comunicado de prensa, el Montreal Heart Institute (MHI) anunció los resultados del ensayo sobre la eficacia de la colchicina en pacientes no hospitalizados con COVID-19 o COLOCORONA. En este comunicado se hacía notar que los resultados (sic) «eran positivos y mostraban que la colchicina es el único medicamento oral eficaz para el tratamiento de pacientes no hospitalizados».
La noticia era esperanzadora, en seguida corrió como la pólvora por las redes sociales, de ahí a los medios de comunicación de masas, prensa y televisión y de ahí al público preocupado, terminando en las consultas de los médicos y en las oficinas de farmacia.
Hemos tenido que esperar cinco días para que se publicaran los resultados completos del estudio, en forma de preprint [¿qué es un preprint], tiempo suficiente para que la noticia de que un fármaco ambulatorio, barato y conocido, era la nueva promesa para evitar las temidas complicaciones del COVID y en una parcela -pacientes ambulatorios sin criterios de ingreso- en el que el único tratamiento se basaba en intervenciones de “bajo nivel”: seguimiento, cuidados de enfermería, atención a las comorbilidades, oxígeno suplementario e hidratación adecuada.
En la relación del balance beneficio/riesgo del tratamiento con colchicina en esta situación, los riesgos son conocidos: es un medicamento de un estrecho margen terapéutico (medicamentos con pequeñas diferencias entre las dosis terapéuticas y tóxicas), no está exento de efectos adversos , necesita ajuste de dosis en relación con la función renal y presenta una cantidad no depreciable de interacciones con otros medicamentos . Estos problemas se acrecentarían en caso de un incremento importante de su uso sin el control médico adecuado.
Los beneficios encontrados no han cumplido con las expectativas creadas. Una lectura crítica del estudio COLCORONA se puede ver en esta entrada previa.
En resumen, el estudio adolece de una falta de validez interna, por el fin prematuro del ensayo, que lo ha condenado a las dudas que genera el tener una muestra insuficiente, y la inclusión de pacientes con diagnóstico clínico no confirmado, en un contexto temporal y asistencial en el que la clínica puede aún no ser claramente definitoria de una infección por SARS-CoV-2. Con estos datos, la fuerza de la información que respalda la indicación del tratamiento es débil.
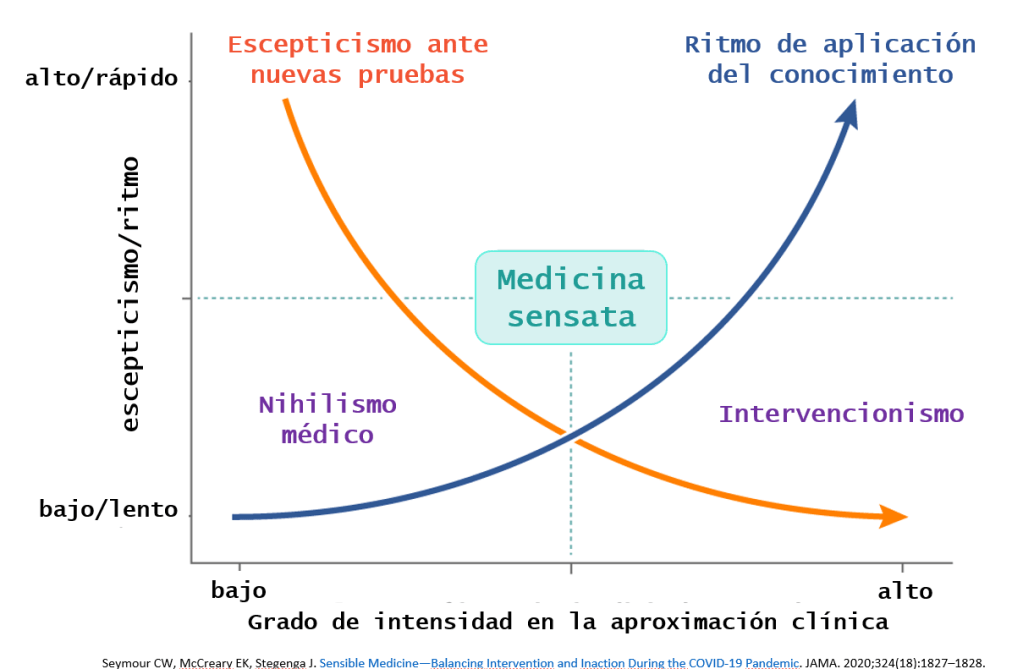
En el mes de octubre del pasado año, Seymour y col nos sorprendían con un lúcido artículo en JAMA titulado como «Medicina sensata: equilibrio de intervención e inacción durante la pandemia COVID-19″
En el exponían un gráfico abogando por una Medicina Sensata alejada tanto del nihilismo médico como del intervencionismo de línea dura. Alejada tanto del impulso de actuar por la ilusión de control que esto proporciona, como de la pasividad del que está seguro de la ineficacia de la mayoría de los medicamentos y la influencia corruptora de los intereses económicos y de otro tipo. En el medio hay un enfoque prudente, que reconoce que algunas intervenciones son efectivas, pero quizás, la confianza debería moderarse. Con la medicina sensata, la aplicación del conocimiento en la atención al enfermo se calibra adecuadamente con el rigor y el razonamiento de la evidencia disponible y la gravedad del resultado que se debe evitar.
La pregunta que deberíamos responder antes de plantear el uso de colchicina en pacientes con infección confirmada por SARS-CoV2, pero sin COVID-19 grave es ¿Es la situación de tal gravedad asistencial como para implantar una intervención con solo una nota de prensa al principio, o un preprint con resultados endebles despues?
Seymour nos da, en sus estrategias para practicar una medicina sensata, argumentos suficientes para responder a esa pregunta.
| Estrategias para practicar una medicina sensata |
| 1: La Medicina no es magia |
| 2: Practica la medicina sin hacer (casi) nada |
| 3: Realza la atención ordinaria |
| 4: Céntrate en evidencia de alta calidad |
| 5: Piensa en Bayesiano |
Elija la que quiera, aunque siempre será un debate abierto que habrá que modular en función del contexto en que nos encontremos.
Empiezan los datos en el estudio COLCORONA -Colchicina para pacientes con COVID-19 no hospitalizados-
Versión actualizada y corregida a 30/01/2021
Tras un desafortunado inicio como nota de prensa y su consiguiente difusión oportunista, esta disponible el «pre-print» del estudio COLCORONA o Efficacy of Colchicine in Non-Hospitalized Patients with COVID-19.
Aunque será objeto de comentarios más adelante, publicamos la plantilla de lectura crítica realizada por Jesús F. Sierra @quequesierra, disponible en PDF , en lo que podríamos considerar un pre-post dada la premura con que se ha realizado.
(Confección y figuras por Rafael Bravo, gracias a Jesús F. Sierra por su trabajo en la ficha de lectura crítica y a Rafael Rotaeche, por las oportunas correcciones)
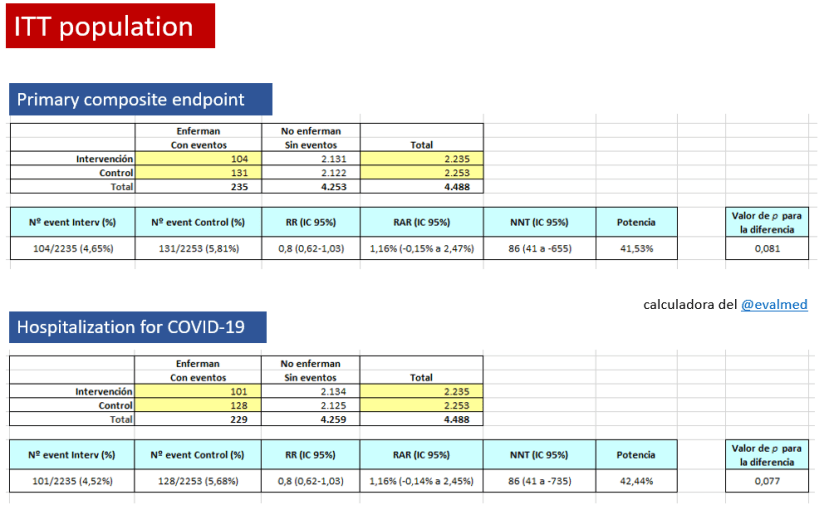
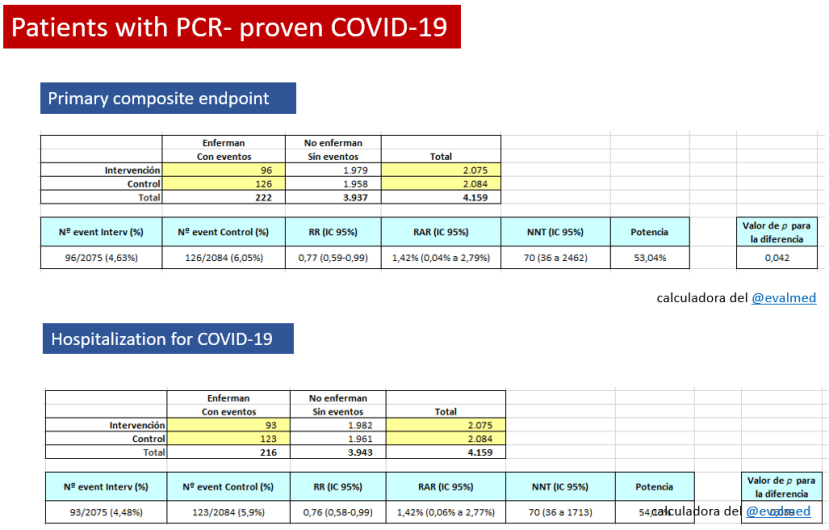
CONCLUSIÓN : En el contexto de una pandemia, la reducción de la necesidad de hospitalización en un caso por cada 70 pacientes tratados podría ser un resultado relevante, sí el ensayo tuviera validez interna suficiente (comprometida por el fin prematuro del ensayo, y la inclusión de pacientes con diagnóstico clínico). Dado el perfil de eventos adversos, aún con la reducción de los graves en el grupo de colchicina, para que el beneficio/riesgo se mantuviera, requeriría una selección adecuada de pacientes con un riesgo alto de padecer COVID-19 grave que requiera hospitalización. En el caso de que se decida su uso, la colchicina debería circunscribirse a los pacientes con infección microbiológicamente confirmada. A pesar de la situación y en base a estos resultados se debe evitar el uso indiscriminado de colchicina ya que se invertiría rápidamente este balance beneficio /riesgo.
Resultados

El ovillo y la espada
Hace pocos meses se ha publicado el libro «El ovillo y la espada: manual de lectura crítica de documentos científicos» donde el pediatra Manuel Molina conocido por su blog Ciencia sin seso… locura doble, y su prolífico trabajo como autor en revistas de pediatría, ambas actividades sobre temas relacionados con la metodología de la investigación y la medicina basada en la evidencia (MBE).
Como dice el mismo autor, vivimos en el mundo de la «infoxicación», intoxicados por la gran cantidad de información que existe, no siempre de buena calidad. Aunque él lo aplica a los artículos científicos, también se podría acomodar a lo escrito sobre la propia MBE, no siempre bueno, ni escrito con el objetivo adecuado. El Dr Molina nos explica que, gracias a las herramientas que nos proporciona la MBE, como la lectura crítica, podemos valorar el impacto real de los resultados de la investigación científica y aplicar estos a nuestro trabajo diario. Lo asimila al hilo de Ariadna y a la espada de Teseo (de ahí el nombre de libro) útiles instrumentos para derrotar al Minotauro, regresar del laberinto y acabar con el tributo humano que Atenas satisfacía a Creta
El libro recopila (y amplia) muchas de las entradas del blog del autor. Se traslada, por tanto, la forma desenfadada de escribir un blog al formato libro lo cual, en este caso, tiene ventajas y algún inconveniente. Se apunta al haber de los beneficios, una manera amena e incluso divertida de explicar los abstrusos conceptos de la metodología de la investigación. No se olvida de intentar hacer sencillas estas explicaciones, teniendo siempre en mente el médico, que, como él, no es experto en esos temas, pero que necesita conocimientos básicos y prácticos, para interpretar lo que pretende decirle, no siempre con buena intención, la literatura médica. En el haber, de los llamémosle defectos, del libro, está la falta de cohesión que le da el mismo hecho de ser una recopilación. Me explico, en mi opinión el libro es un auténtico manual de medicina basada en la evidencia, no solo de lectura critica como dice el título, bastaría con acomodar algunos de los capítulos, dividirlos en secciones, añadir figuras, ilustraciones e índices simples y analíticos para tener un auténtico manual (y buen) de MBE.
La empresa merecería la pena, ya que en mi opinión es un libro valioso para los muchos profesionales que quieren conocer mejor, lo que es y significa la MBE en la medicina actual. La COVID-19 y la literatura que ha originado, es un claro ejemplo que la MBE y sus aportaciones sigue siendo necesarias para los profesionales que toman decisiones en la vanguardia de la cabecera del enfermo. Muchas de las medidas, no solo terapéuticas, que ha implementado durante esta pandemia, no hubieran tenido lugar en un mundo medico donde la MBE estuviera interiorizada de verdad en la actividad clínica, sin dar cabida al sesgo imperativo de “hacer algo, lo que sea” o incluso al pensamiento mágico que todavía perdura en nuestra profesión.
En resumen, un recomendable libro que se puede adquirir en Anestesiar y en AMAZON a un precio bastante asequible
Influencia de los determinantes sociales de la salud en la validez externa de los estudios clínicos
Hace unos pocos días y gracias a Twitter (si, sirve para algo más que para perder el tiempo) tuve noticia del trabajo fin de grado de un médico novel: David Serantes. El titulo era atractivo, las diapositivas resumen no tenían mala pinta, pero lo que más me cautivo, es la pregunta con la que resumía y explicaba su trabajo:
¿Cómo íbamos a pretender que fuesen eficaces fármacos contra la artrosis, enfermedades cardiovasculares, etc. en pacientes que no salían de su casa por las barreras físicas de sus viviendas?
En las prácticas de atención primaria en el distrito madrileño de Usera, David se había percatado de que muchas de las vistas domiciliarias que hacía con su tutor era a pisos altos, en edificios sin ascensor (si, en Madrid, sobre todo en barrios como Usera, todavía hay muchos edificios sin ascensor). Esta situación es para muchos ancianos o enfermos, más que una barrera arquitectónica, una auténtica muralla que los confina prácticamente para toda su vida a vivir, entre las cuatro paredes de su modesto piso. Muchos hemos sido testigos de esta situación, peor hace más de treinta años cuando empezamos a trabajar, muchos hemos pensado que esos pacientes necesitaban más un ascensor que cualquier otra intervención o medicina que le pudiéramos administrar. Muchos no fuimos ni siquiera capaces de sorprendernos hasta el punto de escribir algo sobre ello. David, si y fruto de esa inquietud este trabajo que nos deja reproducir en este blog, con el único objetivo de que se difunda.

Muchas gracias a David por su gran trabajo, las criticas y objeciones se las haremos otro día y en otro post.
Influencia de los determinantes sociales de la salud en la validez externa de los estudios clínicos comparativos
por David Serantes Gómez @davserantes
Resumen – Presentación diapositivas – Texto completo
Este trabajo nace de una idea que me rondaba desde hace tiempo y que, creo, mucha gente se ha planteado alguna vez: ¿podemos trasladar los hallazgos de estudios clínicos que se llevan a cabo, por ejemplo, en hospitales de Nueva York a una población como la de Granada sin esperar ver cambios en los resultados de la intervención ensayada cuando se aplique en nuestro contexto? Cuando uno se hace esta pregunta es probable que lo primero que le venga a la cabeza es ver en qué grado estas dos poblaciones pueden diferir en variables como la edad, el sexo o las comorbilidades. Pero vayamos un poco más allá.
Supongamos que te preguntan si crees posible aplicar en la población de tu cupo los resultados de un estudio realizado para determinar la eficacia (en términos de reducción del dolor y mejora de la capacidad funcional) de un nuevo AINE de aplicación tópica sobre la gonartrosis. El estudio se llevó a cabo en tres hospitales de California y la muestra de pacientes tenía una edad media de 67 años, sin criterios muy restrictivos en cuanto a comorbilidades. ¿Ahora tienes menos reparos para creer que en tu comunidad dicho fármaco podría dar resultados similares a los observados en el estudio? A priori, no tendrías por qué.

Supuestamente, la metodología de los ensayos clínicos permite atribuir los resultados a la intervención que se testa, gracias a diversos procesos, desde la asignación aleatoria de las intervenciones hasta el ciego, etc. Se busca, en definitiva, que los brazos no presenten grandes diferencias que dificultasen arrogar los hallazgos exclusivamente a los diferentes tratamientos recibidos. Si esto fuese así -en la práctica surgen, claro, muchas limitaciones a este objetivo-, ¿por qué deberíamos recelar de aplicar fármacos que han sido evaluados en ensayos sobre poblaciones muy diferentes a la nuestra?
Dejemos un momento a un lado esta pregunta y miremos desde un poco más arriba. Lo que buscaría, en términos amplios, el ensayo clínico imaginado es contrastar una hipótesis causal relativa a la eficacia del nuevo AINE en pacientes con gonartrosis. Pero, una vez validada -contrastada estadísticamente- dicha hipótesis, ¿podemos esperar que se mantenga en diferentes contextos? En la práctica a menudo tomamos un atajo epistemológico y nos saltamos esta pregunta. Razonamos inductivamente, trasladando la hipótesis que creemos validada a otros contextos, sin examinar si las modificaciones introducidas por estos en la estructura causal de la hipótesis pueden modificarla. Pero esta transferencia no se puede deducir sobre reglas lógicas, pues obvia el problema de la extrapolación. Los presupuestos epistemológicos que subyacen a la Medicina Basada en la Evidencia favorecen este razonamiento al primar, a través de las jerarquías de la evidencia, la validez interna sobre la validez externa como criterio de graduación de la calidad metodológica de los estudios.

Retomemos la pregunta. ¿Resultados similares al aplicar el AINE tópico en tu población? Tal vez dudas, pero, como acabas de leer esto, pongamos que te preguntas qué factores podrían afectar a la estructura causal de la hipótesis sobre la eficacia del AINE. Quizá la edad pueda mediar diferencias farmacocinéticas que hagan que el fármaco se metabolice peor en tu población, pero el estudio había incluido pacientes bastante mayores, por lo que a priori no cabría esperar diferencias por ahí. De momento no ves más limitaciones. Además, una compañera de tu centro te ha dado algunas muestras que le ha ofrecido un visitador que le presentó el fármaco ayer y que le convenció bastante de que puede ser efectivo. Casualmente, hoy tienes tres domicilios y una de las pacientes a las que vas a ver es Carmen, que, aunque está bastante bien para su edad, tiene una gonartrosis que hasta el momento no ha respondido a otros AINEs. De hecho, ha ido progresando en el último año hasta limitarle bastante para cocinar y hacer la casa. Para colmo, vive sola en un quinto sin ascensor en Usera y desde enero no sale de casa -no por el confinamiento, sino porque ya le duele tanto caminar que no le compensa-. Ha entrado en el círculo vicioso del dolor-no moverse-más dolor-moverse aún menos. ¿Qué menos que por probar el fármaco nuevo? Por poco que le pueda hacer… (dejamos la prevención cuaternaria para otro momento)
Un mes después vuelves a visitar a Carmen. Ya no estamos confinados, pero ella sigue sin salir de casa -también podríamos decir que la casa no le deja salir-. “¿Qué tal las rodillas, le duelen menos?” Pues bueno, la primera semana parecía que algo hacía la pomada esa, pero estoy igual. “Vaya, probaremos otra cosa entonces.” Y piensas: sabía que ese estudio debía tener alguna trampa; esta tarde le echo un vistazo.

Y el estudio no parece tener grandes fallos metodológicos. Además, la población era bastante similar en sus características de base a la tuya. En las que registraba, claro. Porque te pones a pensarlo y te acuerdas del post ese que leíste sobre la extrapolación. Lo relees a ver si encuentras algo, pero el texto no decía nada (no hemos llegado todavía) de qué condiciones podían afectar a la posibilidad de extrapolar la evidencia a otros contextos, más allá de edad, sexo y comorbilidades, que en el estudio eran similares a las de tu población. Oye, ¿y si a Carmen no le funciona el AINE porque requiere, para hacer efecto, que se mueva? Quizá la mejoría del dolor inicial, unida a la posibilidad de salir de casa, generó en la población del estudio una retroalimentación positiva que en algunos casos pudo romper un poco el círculo vicioso que antes describíamos. Quizá como Carmen apenas se mueve, en ella el fármaco no difunde bien y ni siquiera llega al lugar donde ejerce su efecto. ¿Qué parte del efecto de este fármaco -o de otra intervención terapéutica- cabe atribuir a la propia terapia y qué parte se debe a las sinergias y antagonismos entre el fármaco y las condiciones materiales de esa persona que afectan a su patología?
Dejamos planteada la pregunta: ¿podrían afectar las diferencias entre las condiciones socioeconómicas de la población de un estudio y las de la población donde se aplicarán las conclusiones de dicho estudio a la posibilidad de extrapolar la evidencia de un contexto a otro?
David Serantes Gómez
Oro parece, plata no es….
Hace dos semanas, mi afición por el tema y este inocente tuit me llevo a leer el artículo al que se refería titulado: Effect of Gabapentin vs Pregabalin on Pain Intensity in Adults WIth Chronic Sciatica A Randomized Clinical Trial. ¡Craso error!, su lectura me sumergió en una serie de disquisiciones que probablemente no tengan mucho valor. En cualquier caso, voy a contarlas en esta entrada y para hacerlo de forma comprensible, las voy a separar en tres apartados:
- Conclusiones que importan para un clínico
- Virtudes y problemas metodológicos del estudio
- Repercusión en redes sociales de estudios con conclusiones inapropiadas y metodología mejorable.
1º) Lo primero es que hay que congratularse porque es un ensayo clínico head to head y cruzado (crossover). Es decir, un ensayo que en lugar de enfrentar un medicamento con placebo se contrapone a otro fármaco de tal modo, que podemos tener una comparación directa de la eficacia de ambos medicamentos. Esta comparacion se hace de forma cruzada, de tal forma que los pacientes reciben de forma secuencial los dos tratamientos.
La alegría se acaba cuando vemos que la enfermedad es la lumbociática crónica, en la que ambos fármacos no resultaron ser muy eficaces cuando se les comparo con placebo. Dos metanálisis (aquí y aquí) que sintetizaban los ensayos clínicos realizados hasta la fecha, encontraron poca o ninguna evidencia de la eficacia del uso de estos antiepilépticos en el tratamiento sintomático del dolor lumbar agudo o crónico. Dados estos beneficios, escasos o poco claros y el potencial de efectos adversos e incluso de dependencia, la cuestión seria si la Gabapentina y la Pregabalina tienen algún papel en el tratamiento de la lumbalgia crónica y no cuál es el mejor cuando se comparan.
Es precisamente en estos casos cuando los ensayos clínicos comparativos tendrían menos valor. De hecho, se podría aducir que, mientras el ensayo cruzado no incluya un tercer grupo con placebo, es difícil sostener que el efecto beneficioso de estos fármacos fuera superior al mero efecto placebo.
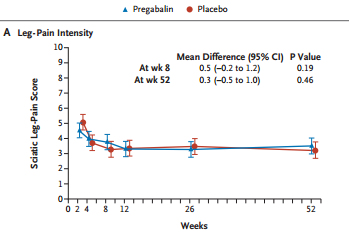
 Por otro lado, la magnitud de los resultados en la variable principal (intensidad del dolor medida mediante una escala visual del 1 al 10, antes de comenzar y después de finalizar el tratamiento) es bastante discreta. Incluso asumiendo que el estudio es válido y que los resultados son verdaderos, la diferencia de medias de reducción del dolor apenas sobrepasa, en el caso de la Gabapentina las veinte centésimas de lo que se considera la mínima diferencia clínicamente importante (1,5). En la Pregabalina la diferencia de medias no llega ni siquiera a esta diferencia clínicamente importante (ver tabla). [Reducción en la puntuación de la escala de intensidad de dolor analógica visual de (media y [SD]), GBP: 1.72 [1.17] vs PGB: 0.94 [1.09]; P = .035)]
Por otro lado, la magnitud de los resultados en la variable principal (intensidad del dolor medida mediante una escala visual del 1 al 10, antes de comenzar y después de finalizar el tratamiento) es bastante discreta. Incluso asumiendo que el estudio es válido y que los resultados son verdaderos, la diferencia de medias de reducción del dolor apenas sobrepasa, en el caso de la Gabapentina las veinte centésimas de lo que se considera la mínima diferencia clínicamente importante (1,5). En la Pregabalina la diferencia de medias no llega ni siquiera a esta diferencia clínicamente importante (ver tabla). [Reducción en la puntuación de la escala de intensidad de dolor analógica visual de (media y [SD]), GBP: 1.72 [1.17] vs PGB: 0.94 [1.09]; P = .035)]
| Gabapentina | Pregabalina | |
| media VAS antes | 7,54 | 7,33 |
| media VAS después | 5,82 | 6,38 |
| Diferencia | 1,72 | 0,95 |
2º) En cuanto al análisis de validez basándonos en los citerios de este artículo, debemos tener en cuenta:
- Tamaño de la muestra: es la crítica más generalizada a este tipo de artículos, y a este en concreto, sin embargo, hay que recordar que el tamaño de la muestra nunca es grande o pequeño, sino el necesario para encontrar el efecto deseado con una potencia estadística suficiente. El diseño cruzado requiere un tamaño de muestra menor que en un diseño paralelo y los autores pueden llegar a una conclusión estadísticamente significativa utilizando un número no muy elevado de pacientes. No obstante hay que tener en cuenta, que en este estudio la muestra es la mitad de lo previsto ya que corresponde un análisis intermedio.Tambien hay que considerar que si el tamaño es pequeño, aunque sirva para detectar la diferencia buscada, aumenta el riesgo de que el reparto aleatorio no sea completamente al azar lo que conelleva que los dos grupos difieran sistemáticamente y haya un sesgo de selección.
- Aleatorización y seguimiento: La aleatorización y asignación se ocultaron adecuadamente, al igual que el tratamiento de las perdidas.
- Análisis: En este ensayo no se realizan comparaciones de los resultados del tratamiento en los individuos del mismo grupo (correlación intraindividuos) lo que hace que el ensayo tenga un valor limitado y no aproveche la ventaja del emparejamiento de este tipo de diseños. Solo se ofrece un resultado global (tabla más arriba) junto a los resultados de la diferencia de medias entre el valor basal y final en cada periodo y en cada secuencia (ver tabla de estudio).
- No se ha efectuado ningún análisis para evaluar el efecto arrastre (carryover)* o el efecto periodo**
3º) Como se comentó al principio el interés por este estudio surgió a raíz de un tuit, tuit que siguiendo las conclusiones de los autores afirmaba que Gabapentina y Pregabalina eran eficaces en la lumbociática crónica, con ventaja para la primera.
siguiendo las conclusiones de los autores afirmaba que Gabapentina y Pregabalina eran eficaces en la lumbociática crónica, con ventaja para la primera.
Esta afirmación, más que discutible, según hemos visto en la lectura crítica, nos lleva a pensar en cómo se difunden los conocimientos clínicos en el tiempo de las redes sociales. Para saberlo no hay nada como echar un vistazo al “Altmetric”*** del artículo.
En resumen podemos ver:
- Los cinco sitios de noticias que se hace eco del ensayo recogen las conclusiones de los autores sobre la eficacia y superioridad de la Gabapentina.
- De los 41 tuits recogidos por Altmetrics, 22 resaltan la eficacia de Gabapentina, 2 critican el ensayo o lo ponen en duda, 5 son neutros dando solo la información, 11 corresponden al título del artículo, tal como lo ofrece la revista en el botón de tuitear y 1 da información no relacionada con el artículo.
- Una página de Facebook remite al artículo con la siguiente leyenda: ”La Gabapentina (Neurontin) es mejor que la Pregabalina (Lyrica) en personas con dolor neuropatico. Un estudio pequeño, sin embargo, respalda lo que mis pacientes han estado diciendo durante años”
- El grupo de personas que protagonizaban estos comentarios y tuits en redes sociales estaba conformado por: Publico en general 31 (74%), Médicos y otros profesionales asistenciales 5 (12%), Científicos 5 (12%) y Comunicadores científicos (periodistas, blogers, editores) 1 (2%)
Conclusiones: La validez metodológica y los resultados ofrecidos no permiten concluir que ninguno de los dos fármacos sea eficaz en el tratamiento de la lumbociática crónica. En este escenario determinar cuál de los dos es mejor carece de importancia.
Las redes sociales podrían transmitir ideas preestablecidas o las conclusiones de los autores sin un mínimo análisis. Se difunden así, coclusiones falsamente positivas sobre la eficacia de los fármacos.
Mi agradecimiento a Fernando José García López por revisar este post y ofrecer desinteresadamente su conocimiento y valiosos comentarios. La responsabilidad de los posible errores o malas intepretaciones de lo escrito es solo mía.
* El efecto carryover o de arrastre se define como el efecto del tratamiento del período de tiempo anterior en la respuesta en el período de tiempo actual. En otras palabras, si un paciente recibe el tratamiento A durante el primer período y el tratamiento B durante el segundo período, las mediciones tomadas durante el segundo período podrían ser el resultado del efecto directo del tratamiento B administrado durante el segundo período, y/o arrastre o efecto residual del tratamiento A administrado durante el primer período. Estos efectos de arrastre producen un sesgo estadístico. Las diferentes medidas que se adopten para evaluar este efecto deben ser contempladas y descrita en el ensayo. Un periodo de lavado o wahout suficiente, es una de ellas
** El efecto periodo se refiere al posible cambio de las características del paciente o de la enfermedad durante los periodos del estudio, modificando por tanto la respuesta a las diferentes intervenciones.
*** Altmetrics es un conjunto de métricas usadas para medir los diferentes impactos de la investigación más allá de las métricas tradicionales de la producción científica. Se trata de una serie de indicadores derivados en muchos casos de herramientas de la web social, que se generan a partir de las interacciones de los usuarios en los espacios web con los materiales generados por los investigadores.
ORBITA envía un mensaje de CORAJE
Traducción libre de ORBITA beams message of COURAGE de Richard Lehman’s journal reviews
En 1959, el NEJM publicó un pequeño ensayo controlado que simulaba la ligadura de la arteria mamaria interna para el alivio de la angina de pecho. La idea era que al ligar las arterias mamarias internas (que se llenan durante la sístole) podría aumentar el flujo sanguíneo a través de las arterias coronarias (que se llenan durante la diástole). Muchos pacientes sintieron una mejoría en sus síntomas, y el procedimiento comenzó a hacerse popular después de ser divulgado en el Reader’s Digest. Pero un estudio de 17 pacientes detuvo su popularidad. En este ensayo clínico se aleatorizó un grupo a una ligadura real y otro a una incisión en la piel solo. Estaba claro que la operación tenía un efecto placebo transitorio y nada más. Nadie alegó que el ensayo era demasiado pequeño, porque la carga de la prueba se había desplazado a quienes defendían el procedimiento, que ni siquiera tenían una narrativa plausible que ofrecer.
GPC de la ESC 2013 sobre diagnóstico y tratamiento de la cardiopatía isquémica estable
Esto contrasta con la creencia generalizada de que la angina es causada por estrechez de las arterias coronarias. Es una narración completamente plausible: de hecho, probablemente sea cierta. Por lo tanto, se deduce que ensanchar las arterias coronarias utilizando stents, proporcionará un alivio sintomático mayor de lo que posiblemente pueda proporcionar el uso de medicamentos. Incluso el ensayo COURAGE que demostró que el tratamiento médico era tan bueno como la colocación de stents para prevenir el infarto de miocardio y la muerte, dejó abierta esta posibilidad para unos pocos pacientes. Pero ahora aparece el estudio británico ORBITA, que va más allá del COURAGE utilizando un comparador activo (simulado) para evaluar el efecto del stent en personas con angina estable que tenían estenosis importantes en sus angiografías. El resultado ha “chocado” a la comunidad de cardiólogos intervencionistas: «En pacientes con angina tratada médicamente y estenosis coronaria importatne, la revascuralización coronaria no aumentó el tiempo de ejercicio más que el efecto de un procedimiento placebo».
¿Deberíamos sorprendernos?
Por segunda semana consecutiva, dirijo su atención a Ending Medical Reversal de Vinay Prasad y Adam Cifu (2015), p.29 ¿Podría ser el stent para las personas con angina estable como la ligadura de la arteria mamaria interna? ¿Podría el pequeño efecto, relativamente efímero, ser simplemente un efecto placebo? Debe probarse. Si se descubriera que la colocación de stents no es mejor que la colocación de stents falsos, entonces …….(este) sería el mayor ejemplo de cambio de rumbo (revocación), al menos en términos de costo, en los últimos 20 años. Si.
Malos tiempos para la Lyrica
Uno de los desatinos a los que nos han acostumbrado en los últimos años los tratantes del dolor ha sido el prolífico uso de medicamentos antiepilépticos (gabapentina y pregabalina) en todo tipo de afecciones dolorosas. Sobre todo en el denominado dolor neuropático, que para este caso se refería a cualquier dolor en el que estuviera implicado un nervio. Lo usual era saltarse a la torera la ficha técnica y aceptar indicaciones no solo no sustentadas en la evidencia, sino orquestadas en campañas promocionales. Dentro de estos desatinos de unidades especializadas, destacaba por lo naif de la indicación, la utilización de estos medicamentos en la lumbociatica aguda o crónica. Daba igual, allí por donde había un nervio y un dolor, aparecían estos fármacos como remasterizados bálsamos de fierabrás. El caso es que los médicos de familia intuiamos cierta ineficacia en estos tratamientos y en estas indicaciones. Intuición que se ha visto corroborada por un ensayo clínico controlado y aleatorizado publicado esta semana en el NEJM.
 Un ensayo clínico donde se administraba pregabalina en pacientes con ciática a dosis de 150 mg por día ajustada a una dosis máxima de 600 mg por día o placebo durante un máximo de 8 semanas. Como variables de resultado principal se midió la puntuación de la intensidad de dolor en la pierna (con una escala de 10 puntos) en la semana 8 y en la semana 52.Como variable secundarias se evaluaron el grado de discapacidad, la intensidad del dolor de espalda, y medidas de calidad de vida en tiempos concretos durante un año. Los resultados mostraron que el tratamiento con pregabalina no redujo significativamente la intensidad del dolor en la pierna asociado con la ciática y no mejoró significativamente otros resultados, en comparación con el placebo, en el transcurso de 8 semanas; con una incidencia de eventos adversos significativamente mayor en el grupo de pregabalina que en el grupo placebo.
Un ensayo clínico donde se administraba pregabalina en pacientes con ciática a dosis de 150 mg por día ajustada a una dosis máxima de 600 mg por día o placebo durante un máximo de 8 semanas. Como variables de resultado principal se midió la puntuación de la intensidad de dolor en la pierna (con una escala de 10 puntos) en la semana 8 y en la semana 52.Como variable secundarias se evaluaron el grado de discapacidad, la intensidad del dolor de espalda, y medidas de calidad de vida en tiempos concretos durante un año. Los resultados mostraron que el tratamiento con pregabalina no redujo significativamente la intensidad del dolor en la pierna asociado con la ciática y no mejoró significativamente otros resultados, en comparación con el placebo, en el transcurso de 8 semanas; con una incidencia de eventos adversos significativamente mayor en el grupo de pregabalina que en el grupo placebo.
 Los posibles porqués de este resultado negativo se explican en el editorial acompañante de la misma revista; van desde la capacidad o potencia del estudio para detectar diferencias significativas, hasta los diferentes tipos de dolor (nociceptivo y neuropático) que se encuentran en la lumbociatica y su proporción , pasando por la evolución favorable de estos problemas, incluso sin tratamiento. Merece la pena leerlo, aunque solo sea por mantener el beneficio de la duda de unos medicamentos que cada día que pasa, se muestran como sobrevalorados y sobreprescritos
Los posibles porqués de este resultado negativo se explican en el editorial acompañante de la misma revista; van desde la capacidad o potencia del estudio para detectar diferencias significativas, hasta los diferentes tipos de dolor (nociceptivo y neuropático) que se encuentran en la lumbociatica y su proporción , pasando por la evolución favorable de estos problemas, incluso sin tratamiento. Merece la pena leerlo, aunque solo sea por mantener el beneficio de la duda de unos medicamentos que cada día que pasa, se muestran como sobrevalorados y sobreprescritos
Síndrome Gollum
Por Julio Bonis, leído en MEDFAM-APS
En el editorial del BMJ publicado recientemente Data sharing: lessons from Copernicus and Kepler se señala:
Los investigadores pueden ayudar a resolver este problema mostrando su trabajo. Sin embargo, cuando se les pide que den acceso público a sus datos algunos se rebelan, como ha ocurrido recientemente en el NEJM. ¿Por qué esa resistencia? ¿Creen estos investigadores que el tiempo y el esfuerzo que destinaron a generar los datos les da una licencia exclusiva para analizar los mismos y escribir artículos científicos sobre ellos? Si es así, actúan como si los datos les perteneciesen.
Los datos de los ensayos clínicos son generados como parte de un contrato social por el cual los pacientes (al firmar su consentimiento) participan en estudios en busca de un beneficio potenciales que puedan ofrecer a la sociedad sin esperar un beneficio individual a cambio. Los investigadores que recogen los datos e informan sobre sus hallazgos en reuniones científicas y en la literatura médica son privilegiados por poder hacerlo; estas bases de datos no son objetos que posean o puedan vender. Los pacientes que firman su consentimiento lo hacen por el bien común, no participan para generar información que pueda ser monopolizada para cultivar las carreras científicas de un puñado de investigadores.»

Investigador de entidad publica finaciado con beca FIS afecto del síndrome exclama «Mi Tesoooorooo»
La nueva pirámide de la evidencia
La nueva pirámide de la evidencia
M. Hassan Murad, Mouaz Alsawas, Noor Asi, Fares Alahdab, publicado originalmente en Newsletter of the International Society for Evidence-Based Health Care 21st Newsletter Edition, 2015
Actualizado en Murad MH. New evidence pyramid. Evid Based Med 2016; 21 (49): 125
Uno de las premisas de la práctica clínica basada en la evidencia sostiene que existe una jerarquía de evidencia. Las primeras interpretaciones de este principio se centraron en el diseño del estudio. Por ejemplo, los ensayos controlados aleatorios incorporan garantías metodológicas que reducen el riesgo de sesgo en comparación con los estudios observacionales. Este principio fue propuesto al principio de la década de los 90 y ¿qué mejor estructura conceptual que la de una pirámide para representar una jerarquía?
Los profesionales de la salud basada en la evidencia se familiarizaron con esta pirámide al leer la literatura, aplicaban la evidencia o la enseñaban a los estudiantes.
Se han descrito varias versiones de la pirámide de la evidencia , pero todos ellas se han centrado en mostrar los estudios de diseño más débil en la parte inferior (la series de casos y ciencia básica), seguido de casos y controles y de estudios de cohortes en el centro, a continuación, ensayos controlados aleatorizados, y en la parte superior revisiones sistemáticas y meta-análisis.
Esta descripción es intuitiva y probablemente correcta en muchos casos. La mayoría de las versiones de la pirámide representan claramente una jerarquía de validez (riesgo de sesgo), pero al menos una versión también incorpora aplicabilidad (N-of-1 ensayos en la parte superior).
A principios de la década de 2000, el Grupo de Trabajo GRADE presentó un marco en el que la certeza en la evidencia estaba basada en una combinación de diseño del estudio y otros factores (por ejemplo, imprecisión, incoherencia, resultados indirectos) desafiando el concepto de pirámide. En 2014, uno de los artículos de la Guía del usuario de la literatura medica, en concreto el dedicado de revisiones sistemáticas y meta-análisis, desafió la noción de posicionamiento de las revisiones sistemáticas en la parte superior de la pirámide y presentó un enfoque en dos pasos, en el que la credibilidad del proceso utilizado para generar una revisión sistemática se evalúa primero, y es seguido de la evaluación de la certeza de la evidencia basada en la aproximación GRADE.
Aquí presentamos un esquema de una pirámide evidencia revisada que refleja estos dos cambios contemporáneos (Figura).

La pirámide tradicional

Revisando la piramide: 1/ lineas que separan los estudios se vuelven onduladas, 2) las revisiones sistemáticas se destroncan de la pirámide
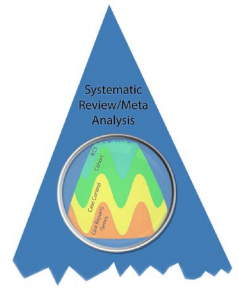
la pirámide revisada, las revisiones sistemáticas son los lentes a través de las cuales se ve (aplica) la evidencia
La pirámide revisada hace hincapié en dos conceptos:
1) las líneas que separan el diseño del estudio son onduladas subiendo y bajando (por lo tanto, lo que refleja el enfoque GRADE de subir y bajar de calificación)
2) las revisiones sistemáticas están destroncadas de la parte superior de la pirámide y utilizada como una lente a través del cual deben considerarse otros tipos de estudios (es decir, evaluados y aplicados).
Esta pirámide la vemos utilizada como herramienta de enseñanza. Los profesores de práctica clínica basada en la evidencia pueden comparar las pirámides originales y las revisadas para explicar el enfoque GRADE, la guía de usuarios para revisiones sistemáticas, y para demostrar la evolución en el pensamiento la práctica clínica basada en la evidencia y la comprensión moderna de la certeza en la evidencia.