Un caso inusual de meralgia parestésica
Purificación Peñasco Iglesias, Rafael Bravo Toledo, Noelia Caballero Encinar. (2011) Un caso inusual de meralgia parestésica. FMC – Formación Médica Continuada en Atención Primaria 18, 445-446
Sr. Director:
La angioplastia coronaria transluminal percutánea es una técnica utilizada para la revascularización de las arterias coronarias en la cardiopatía isquémica (infarto agudo de miocardio, angina o forma asintomática).
La indicación de una angioplastia percutánea coronaria con colocación de stent se ha restringido en los últimos años. Por un lado, se ha visto en algunos estudios que el tratamiento farmacológico intensivo tiene los mismos beneficios que la angioplastia con stent en pacientes con arteriopatía coronaria estable o asintomática1. Por otro, los riesgos que implican los stents y su colocación no son despreciables y pueden abarcar desde una reacción alérgica al material del stent o al medicamento utilizado en los casos de stents liberadores de fármacos, hasta la rotura de una arteria coronaria o la obstrucción del interior del stent. Otras complicaciones que pueden surgir son las relacionadas con la inserción del catéter, generalmente por vía femoral, siendo en este caso complicaciones provocadas por causas mecánicas o traumatismos vasculares.
A continuación, presentamos un caso de meralgia parestésica (MP) producida tras la realización de una angioplastia coronaria transluminal percutánea.
Caso clínico
Se trata de un paciente varón de 57 años, hipertenso de siete años de evolución, en tratamiento con verapamilo e hidroclorotiazida, con obesidad ligera (índice de masa corporal 31), sin otros factores de riesgo cardiovascular, en tratamiento con inhibidores de la bomba de protones por ulcus gástrico y reflujo gastroesofágico. Le realizaron un cateterismo femoral terapéutico para la colocación de tres stents, por presentar una cardiopatía isquémica con angina inestable y enfermedad de tres vasos (estenosis crítica en circunfleja y estenosis significativa de D1 y coronaria derecha media). A los pocos días del cateterismo comienza con un dolor en la ingle y en el muslo derechos sin presentar ningún signo físico patológico y con exploración normal (no hematoma visible ni otros cambios en la coloración o temperatura de la piel, no edema, ni induración y con pulsos periféricos presentes). El cardiólogo decide derivarle a cirugía vascular para la realización de un doppler y descartar obstrucción arterial u otra complicación vascular.
Durante la espera de dicha prueba el paciente acude al centro de salud para un control rutinario, y al seguir refiriendo la persistencia de molestias en muslo derecho se realiza exploración física y comprobación de pulsos periféricos mediante palpación y mini-doppler portátil, obteniendo un resultado normal al observar que la permeabilidad arterial es adecuada y similar al miembro colateral. En el interrogatorio sobre dicha molestia comenta que el dolor es más bien «una quemazón» con sensación de disestesias en cara anterolateral del muslo derecho sin pérdida de fuerza ni aumento del incomodidad con los movimientos.
Ante la sospecha clínica de un posible origen neurológico del dolor, se realizó desde la misma consulta una búsqueda rápida Internet y en PubMed-Medline obteniéndose varios artículos2,3 que describen la MP como una complicación posible pero rara de un cateterismo por vía femoral. Se solicitó un electromiograma que confirmó el diagnóstico de MP. El cuadro clínico desapareció sin ningún tratamiento específico con resolución de los síntomas en unos 4 meses.
Conclusión
La MP es una mononeuropatía que afecta al nervio femorocutáneo lateral, nervio puramente sensorial, provocada por un traumatismo o compresión en algún punto de su recorrido. La más común es el atrapamiento del nervio a nivel de la espina ilíaca anterosuperior o a su paso a través del ligamento inguinal. Los síntomas clínicos de la MP consisten en dolor y parestesias sin debilidad. El dolor es expresado como un malestar o dolor sordo que aparece en la cara lateral del muslo pero puede irradiarse distalmente a la rodilla o proximalmente a la nalga y región lumbar 4. Las parestesias tienen una localización más limitada, generalmente circunscritas al muslo lateral. En la exploración normalmente se observa un área de hiperestesia en la cara lateral del muslo que se comprueba con un aumento del dolor a la presión de la zona afectada al realizar una palpación. La exploración motora es normal, así como los reflejos osteotendinosos4.
Las causas de la MP son múltiples y se dividen en espontáneas o iatrogénicas. Las causas de MP iatrogénica incluyen diversas técnicas quirúrgicas como la laparoscopia, la reparación de una hernia inguinal, el by-pass coronario, la reducción gástrica, y otro tipo de intervenciones invasivas cardíacas como el caso que presentamos 5, donde se manipula la zona femoral y, donde por una compresión directa o por un hematoma se comprime el nervio femoro-cutáneo lateral el cual es muy frágil y vulnerable a ser dañado 4.
El diagnóstico es fundamentalmente clínico y algunos autores han descrito pruebas de exploración física sencillas y no invasivas como el test de compresión pélvica, el test de Pinprick (pinchazo)4, o el método de Stookey B que han demostrado ser útiles5, confirmándose el diagnóstico con un electromiograma. El tratamiento, la mayoría de las veces, es conservador y sólo algunos casos de persistencia de clínica intensa precisan infiltraciones con anestésicos locales y corticoides, y más raramente tratamiento quirúrgico 6.
Bibliografía
1.Boden WE, O»Rourke RA, Koon KT, Hartigan PM, Maron DJ, Kostuk WJ, et al. Optimal Medical Therapy with or without PCI for Stable Coronary Disease. N Engl J Med. 2007;356:1503-16.
Medline
2.Butler R, Webster MWI. Meralgia Paresthetica: An unusual complication of cardiac catheterization via the femoral artery. Catheter Cardiovasc Interv. 2002;56:69-71.
Medline
3.Bilge K. Sibel C. An unusual cause of meralgia paresthetica. The pain clinic. 2005;17:221-4.
4.Ferrà M, Ribera H, Garrido JP. Dos casos de meralgia parestésica del nervio femorocutáneo. Rev. Esp. Anestesiol Reanim. 2003;50:154-6.
5.Harney D, Patijn J. Meralgia paresthetica: diagnosis and management strategies. Pain Med. 2007;8:669-77.
Medline
6.Khalil N, Nicotra A, Rakowicz W. Treatment for meralgia paraesthetica. Cochrane Database of Systematic Reviews. 2008: Issue 3.
 Si hubiera que destacar algunos de los aportes que Sackett y la MBE a la medicina contemporánea, tendríamos que hablar de al menos cuatro proposiciones e ideas que han cambiado la forma de practicarla con respecto a su inmediata anterior.
Si hubiera que destacar algunos de los aportes que Sackett y la MBE a la medicina contemporánea, tendríamos que hablar de al menos cuatro proposiciones e ideas que han cambiado la forma de practicarla con respecto a su inmediata anterior. Se introduce así la noción de que la evidencia científica se presenta de manera jerárquica, y que algunos diseños de estudio están más sujetos a sesgos que otros y , por tanto justifican en menor medida las decisiones clínicas. Se instaura la famosa pirámide de la evidencia con sus respectivos “pisos” como representación gráfica de los
Se introduce así la noción de que la evidencia científica se presenta de manera jerárquica, y que algunos diseños de estudio están más sujetos a sesgos que otros y , por tanto justifican en menor medida las decisiones clínicas. Se instaura la famosa pirámide de la evidencia con sus respectivos “pisos” como representación gráfica de los  magníficamente concretadas en la primera edición de su libro
magníficamente concretadas en la primera edición de su libro  rapidez y desde el lugar donde el clínico trabajaba. Desde el
rapidez y desde el lugar donde el clínico trabajaba. Desde el 





 Ni pocos pacientes es sinónimo de pocas visitas, ni muchas visitas es sinónimo de muchos pacientes, ni tranquilidad o tiempo es sinónimos de pocos pacientes y ni pocas visitas es sinónimo de efectividad o eficiencia.
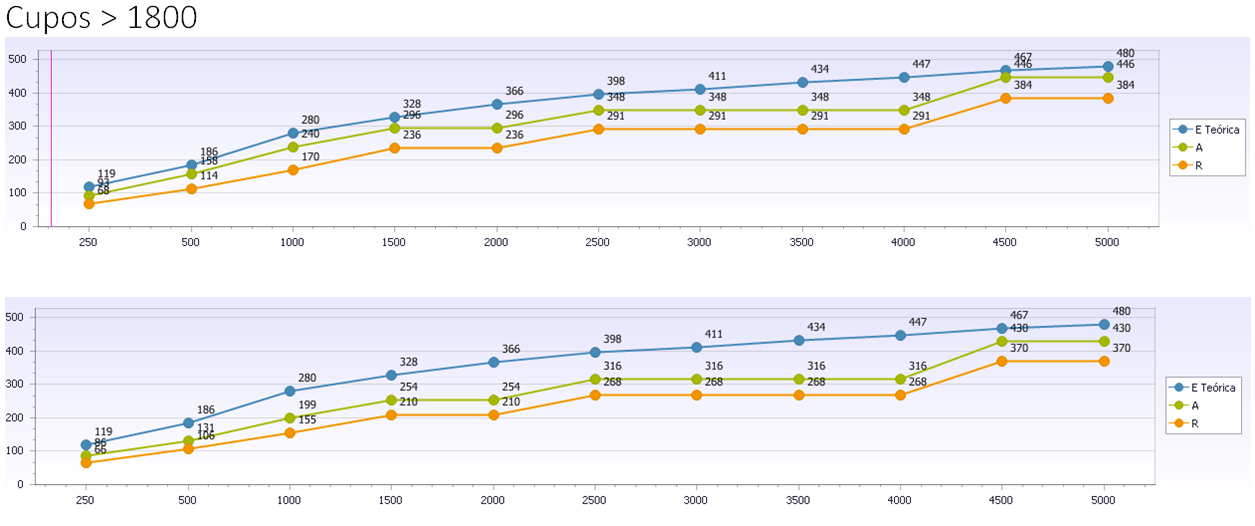
Ni pocos pacientes es sinónimo de pocas visitas, ni muchas visitas es sinónimo de muchos pacientes, ni tranquilidad o tiempo es sinónimos de pocos pacientes y ni pocas visitas es sinónimo de efectividad o eficiencia.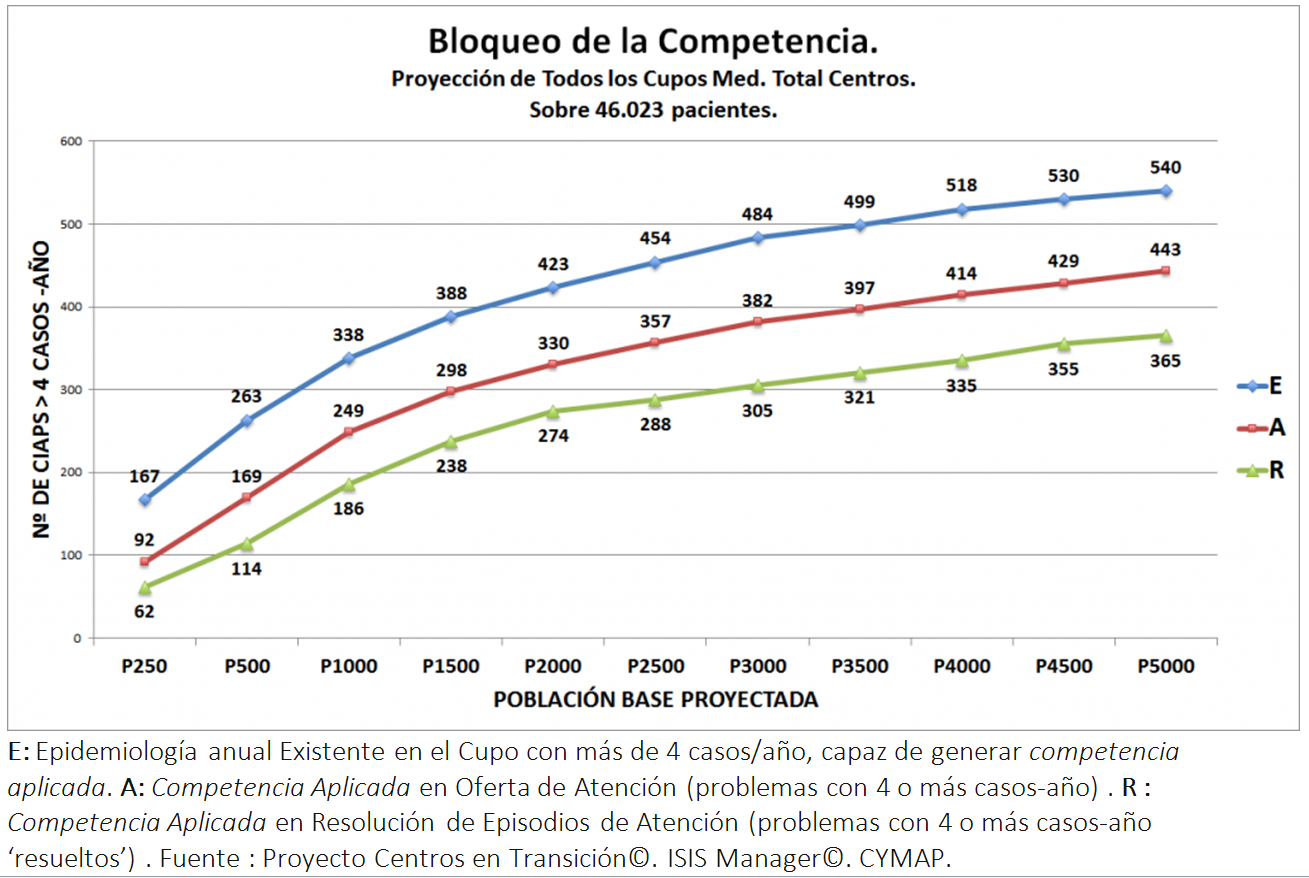 Se muestra que cuando el Cupo se mueve con 250 pacientes de Pob Atendida, tendrá competencia aplicada (4 ó más casos –año) sobre 92 Problemas CIAP (lo que entra de los 167 Códigos CIAP que habrían en tu población con más de 4 casos/año). Si el cupo fuera de 2000 pacientes, la competencia aplicada pasa a ser de 330 problemas diferentes atendidos y si fuera de 3.000, ¿por qué no? (solo es cuestión de modelo de financiación), sería de 382.
Se muestra que cuando el Cupo se mueve con 250 pacientes de Pob Atendida, tendrá competencia aplicada (4 ó más casos –año) sobre 92 Problemas CIAP (lo que entra de los 167 Códigos CIAP que habrían en tu población con más de 4 casos/año). Si el cupo fuera de 2000 pacientes, la competencia aplicada pasa a ser de 330 problemas diferentes atendidos y si fuera de 3.000, ¿por qué no? (solo es cuestión de modelo de financiación), sería de 382.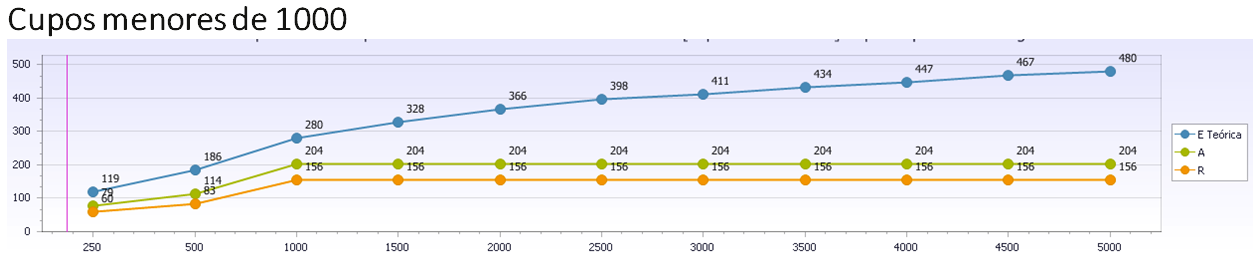
 En el análisis bivariante, la prevalencia de tratados se incrementa con la edad y con el mes de nacimiento, desde el 0,79% para los nacidos en el mes de enero, al 2,24% para los nacidos en diciembre. El sexo tambien influyo, el gradiente de tratamiento en relación con el mes de nacimiento fue significativo en los niños (p < 0,001), pero no en las niñas (p = 0,059). Los niños que nacieron en diciembre tuvieron casi 3 veces más probabilidades de estar en tratamiento para el TDAH que los nacidos en enero (OR: 2,81; IC 95%: 1,53-5,16).
En el análisis bivariante, la prevalencia de tratados se incrementa con la edad y con el mes de nacimiento, desde el 0,79% para los nacidos en el mes de enero, al 2,24% para los nacidos en diciembre. El sexo tambien influyo, el gradiente de tratamiento en relación con el mes de nacimiento fue significativo en los niños (p < 0,001), pero no en las niñas (p = 0,059). Los niños que nacieron en diciembre tuvieron casi 3 veces más probabilidades de estar en tratamiento para el TDAH que los nacidos en enero (OR: 2,81; IC 95%: 1,53-5,16).