Etiquetado: sobrediagnóstico
Trastorno por déficit de atención e hiperactividad en adultos en Australia: cómo su modelo comercial actual para el diagnóstico y tratamiento está fomentando el diagnóstico erróneo
Traducción de Richard CJ Bradlow, Ferghal Armstrong, Edward Ogden. Adult attention deficit hyperactivity disorder in Australia: how its current commercial model for diagnosis and treatment is encouraging misdiagnosis. MJA 2025; 223 (8): 384-386. https://doi.org/10.5694/mja2.70049
El trastorno por déficit de atención con hiperactividad (TDAH) en adultos es un problema de salud pública importante. Puede estar asociado con resultados adversos, como bajo rendimiento educativo, reducción de la productividad, trastornos por consumo de sustancias, participación en actividades delictivas y aumento de la morbilidad y la mortalidad.1
Entre 2013 y 2020, el número de australianos diagnosticados con TDAH se duplicó con creces,2 y para 2022-2023, se recetaron medicamentos para el TDAH a unas 470 000 personas, lo que supone un aumento de aproximadamente el 300 % en diez años.3 Este aumento, especialmente pronunciado entre los adultos, se atribuye a la creciente sensibilización del público,4 amplificada por plataformas de redes sociales como TikTok, donde se ha informado de que los contenidos relacionados con el TDAH han tenido más de 36 000 millones de visitas.3
La mayoría de los adultos con TDAH son diagnosticados por psiquiatras privados. La escasez de servicios públicos para el TDAH suscita serias preocupaciones en cuanto a la equidad de acceso y la posibilidad de que la variabilidad normal del comportamiento se «medicalice».
La creciente prevalencia de los diagnósticos de TDAH y las recetas de estimulantes es controvertida, ya que existe la preocupación de que muchos prescriptores puedan no estar cumpliendo los códigos de prescripción pertinentes.⁵ Existe el riesgo de que se atribuyan erróneamente al TDAH problemas psicosociales complejos.⁶ Esta última preocupación se basa en la historia de la psiquiatría de ofrecer explicaciones biológicas excesivamente simplificadas a causas psicosociales complejas.⁷
La mayor disponibilidad de estimulantes en la comunidad ha contribuido a su uso indebido y desviación, especialmente entre adolescentes y adultos jóvenes para actividades de estudio o recreativas. En la encuesta nacional sobre drogas 2022-2023, el 2,1 % de los adultos afirma haber consumido estimulantes recetados con fines no médicos en el último año. El mayor consumo se registró en el grupo de edad de 20 a 29 años, donde el 4,8 % declaró haber consumido medicamentos sin receta en el último año.8 Aunque el aumento de las recetas de estimulantes no ha provocado un incremento de las muertes relacionadas con estos fármacos,9 sí se ha producido un aumento de los ingresos hospitalarios por intoxicaciones relacionadas con estimulantes.10
Importancia del deterioro funcional
El modelo privado de diagnóstico y tratamiento del TDAH en Australia implica que los pacientes a menudo se ven obligados a pagar miles de dólares y pasar tiempo en listas de espera antes de poder ser evaluados.11 Este sistema selecciona a las personas que tienen la capacidad financiera para afrontar los elevados costes médicos y que poseen la paciencia y la capacidad de organización necesarias para navegar por el complicado sistema, lo que posiblemente excluye a las personas que no tienen los medios para acceder a la psiquiatría privada. La Fundación Australiana para el TDAH señala que conseguir una cita con un psiquiatra es «extremadamente difícil» y describe la situación para obtener un diagnóstico y tratamiento como «crítica».12 Problemas psicosociales complejos, como la ansiedad, la depresión o el trauma, pueden atribuirse erróneamente al TDAH sin una exploración adecuada de las causas subyacentes. ⁷ Esto es más probable en adultos que en niños, ya que las evaluaciones pediátricas suelen incluir información adicional de los padres y profesores. El autodiagnóstico impulsado por las redes sociales, a menudo basado en pruebas simplistas en línea, agrava este problema, ya que estas pruebas carecen del rigor de las evaluaciones exhaustivas. 11 La ausencia de marcadores diagnósticos objetivos aumenta el riesgo de diagnósticos erróneos.
Un criterio diagnóstico clave para el TDAH es la evidencia de un deterioro funcional.13 Dada la controversia en torno al aumento de la prevalencia y el tratamiento del TDAH, el criterio de «deterioro funcional» cobra mayor relevancia. No existen definiciones estandarizadas de «deterioro funcional» ni mecanismos para evaluar las estrategias compensatorias que pueden enmascarar los síntomas (por ejemplo, el apoyo de la pareja, el coaching). Esta ambigüedad facilita la variabilidad diagnóstica y el posible sobrediagnóstico.
El diagnóstico preciso y el tratamiento eficaz del TDAH pueden suponer un cambio transformador para las personas afectadas y sus familias. El tratamiento del TDAH en adultos se asocia con mejoras sustanciales en múltiples ámbitos del funcionamiento social y psicológico.14 Las intervenciones adecuadas reducen los síntomas principales de falta de atención, impulsividad e hiperactividad, lo que se traduce en un mejor rendimiento educativo y laboral, mejores relaciones interpersonales y una mayor calidad de vida. 14
Los beneficios del tratamiento del TDAH en adultos están bien establecidos en los ámbitos clínico, laboral y psicosocial. Un metaanálisis exhaustivo de 113 ensayos controlados aleatorios en los que participaron más de 14 800 adultos confirmó que los medicamentos estimulantes (como el metilfenidato y la lisdexanfetamina) y la atomoxetina no estimulante son eficaces para reducir los síntomas principales del TDAH, con buenos perfiles de aceptabilidad y seguridad. 15 Cuando no se trata, el TDAH se asocia con malos resultados educativos, desempleo, mayor riesgo de trastornos por consumo de sustancias y mayor probabilidad de delincuencia y encarcelamiento.16 18
Paradójicamente, las deficiencias causadas por el TDAH no tratado, en particular la inestabilidad financiera y el mal funcionamiento ejecutivo, dificultan a las personas afectadas el complejo y costoso proceso necesario para obtener un diagnóstico formal.
Un modelo de diagnóstico exclusivamente privado y orientado a los beneficios podría favorecer a las personas con medios económicos y habilidades organizativas bien desarrolladas, rasgos que suelen observarse en personas con un alto nivel de funcionamiento que pueden correr el riesgo de ser sobre diagnosticadas. Por el contrario, aquellas personas cuyo funcionamiento se ve afectado por el TDAH no tratado pueden tener menos probabilidades de acceder a la evaluación y el tratamiento en este sistema.
Por lo tanto, el sistema actual corre el riesgo de sobre diagnosticar el TDAH en personas cuyo funcionamiento relativamente intacto les permite navegar por el proceso de diagnóstico, mientras que al mismo tiempo falla a aquellas cuyas deficiencias son tan graves que no pueden acceder a la evaluación en absoluto.
Las elevadas tarifas afectan al diagnóstico
Dado que la evaluación del TDAH no implica procedimientos más complejos ni requiere más tiempo que la evaluación de otras afecciones de salud mental más complejas no está claro por qué las evaluaciones del TDAH deben ser más costosas. Los psiquiatras que cobran tarifas elevadas por las evaluaciones del TDAH podrían crear involuntariamente una situación en la que los pacientes esperan el diagnóstico y los psiquiatras se sienten presionados para darlo. 11 La proliferación de clínicas en línea para el TDAH que ofrecen una sola sesión, con un seguimiento muy limitado, plantea adicionales preocupaciones éticas.
Soluciones
Para abordar estos retos es necesaria una reforma sistémica, que incluya un mayor énfasis en la discapacidad funcional como criterio diagnóstico. La guía clínica australiana basada en la evidencia para el TDAH, publicada en 2022, ofrece recomendaciones basadas en la evidencia para el diagnóstico y el tratamiento, haciendo hincapié en las evaluaciones exhaustivas. 14
El TDAH tiene una mayor prevalencia en la población psiquiátrica que en la población adulta general.19 Una revisión bibliográfica encontró tasas de prevalencia que oscilaban entre el 6,9 % y el 38,75 %.20 Sin embargo, los servicios públicos de salud mental tienden a ignorar la realidad y rara vez ofrecen tratamiento. La salud pública tiene un papel fundamental a la hora de abordar el reto de formar a los jóvenes psiquiatras y proporcionar una atención de alta calidad a sus pacientes.
Para mejorar el acceso, la salud pública debería crear clínicas especializadas en TDAH dentro de los servicios de salud mental existentes. Esto permitiría formar y acreditar a los médicos generalistas en protocolos de diagnóstico estandarizados del TDAH, con el fin de ampliar la capacidad de los servicios y reducir la dependencia de las costosas evaluaciones del sector privado. Para los pacientes con comorbilidades de salud mental más complejas, se deberían desarrollar vías de evaluación y tratamiento multidisciplinarias.
La salud pública debería dar prioridad a la divulgación entre los grupos marginados, de modo que la evaluación y el tratamiento del TDAH puedan integrarse en los servicios para personas con comorbilidad por consumo de sustancias, implicación en el sistema judicial u otras desventajas sociales.
Las iniciativas de intervención temprana para diagnosticar el TDAH en la infancia, en colaboración con los sectores de la educación y la atención primaria, permitirían identificar antes el deterioro funcional, reducir la carga del TDAH no tratado, mejorar los resultados educativos y ayudar a prevenir consecuencias a largo plazo, como el abuso de sustancias y el encarcelamiento.
Aunque se ha aumentado el acceso a las personas que lo necesitan a través del sistema público, es necesario aumentar la supervisión de las prácticas de las clínicas privadas para reducir el sobrediagnóstico. Esto podría incluir la auditoría de las prácticas de diagnóstico y la adopción de las precauciones adecuadas en la prescripción.
Varias jurisdicciones australianas han anunciado recientemente medidas para permitir que los médicos generales diagnostiquen y traten el TDAH.21 Estos anuncios presagian una formación específica para los profesionales en el reconocimiento del TDAH y sus comorbilidades. La Asociación Australiana de Profesionales del TDAH ha elaborado la guía de práctica clínica basada en la evidencia para el TDAH en Australia, que sienta las bases para una formación coherente y la toma de decisiones clínicas. La aplicación de estas directrices en la práctica comunitaria tiene el potencial de mejorar el acceso a un diagnóstico y un tratamiento oportunos, en particular para los adultos y las personas que viven en zonas regionales o desatendidas, siempre que la formación sea completa y cuente con el apoyo de vías de derivación y supervisión adecuadas. 14 Sin una formación y una supervisión adecuadas, esta solución dirigida por los médicos generales podría correr el riesgo de aumentar el sobrediagnóstico en personas sin discapacidad funcional.
Australia debe avanzar hacia un sistema de atención del TDAH más ético, basado en la evidencia y equitativo. El coste del TDAH en adultos para la comunidad está relacionado con el bajo rendimiento y el fracaso escolar, las dificultades en el trabajo, la participación en delitos y/o el desarrollo de trastornos por consumo de sustancias. En 2019, se estimó que el TDAH le costaba a la comunidad australiana 20 000 millones de dólares al año.17 Un tratamiento excelente del TDAH tiene sentido desde el punto de vista económico y social.
El aumento de los diagnósticos de autismo y TDAH: ¿Qué hay detrás de las cifras?
por Sebastian Lundström, Katalin Niklasson, Michelle Nilsson, Maria Råstam, Allan Lidström, Peik Gustafsson, Rose-Marie Lindkvist, Sophia Eberhard & Lena Eriksson. Traducción no autorizada de The rise of autism and ADHD diagnoses: What’s Behind the Numbers?
Durante las últimas décadas, se ha producido un aumento espectacular en el número de diagnósticos de trastorno del espectro autista (TEA) y trastorno por déficit de atención con hiperactividad (TDAH). Para comprender el aumento de la prevalencia y sus consecuencias, es necesario tener en cuenta varios factores médicos y sociales interrelacionados. Probablemente, los cinco más importantes son los siguientes.
- El TEA y el TDAH se consideran hoy en día el extremo de una distribución de rasgos, sin una demarcación clara entre las personas con y sin diagnóstico, y con una sintomatología que va y viene.
- Los cambios y la ampliación de los criterios de diagnóstico explican una parte sustancial del aumento observado en la prevalencia.
- La sustitución diagnóstica entre los trastornos psiquiátricos explica hasta un tercio del aumento del TEA y probablemente una proporción sustancial del TDAH.
- El acceso a los servicios de apoyo escolar o de educación especial, así como al apoyo familiar y social, suele depender de la recepción de un diagnóstico, independientemente de que este se ajuste o no a la normativa nacional. En consonancia con esto, un estudio realizado en Australia reveló que hasta un 20 % de los médicos habían asignado un diagnóstico de TEA a personas que en realidad no cumplían los criterios diagnósticos, con el fin de garantizarles el acceso a los servicios sociales.
- La disminución del estigma que rodea a las etiquetas diagnósticas puede ser un factor determinante para que los padres soliciten evaluaciones diagnósticas.
- Un estudio prospectivo basado en la población de gemelos reveló que, si bien el número de síntomas de TEA y TDAH se mantuvo estable, el número de casos registrados de TEA aumentó de manera constante durante un período de 10 años. De manera similar, nuestro grupo ha demostrado que ahora parecen ser necesarios considerablemente menos síntomas para un diagnóstico clínico de TEA o TDAH. El número medio de síntomas autistas entre los niños de 6 a 12 años diagnosticados clínicamente con TEA ha disminuido en un 50 % durante la misma década, y en el caso del TDAH, la cifra correspondiente es del 60 % entre los niños de 10 a 15 años. También hemos mostrado que los efectos negativos sobre la salud mental asociados a estos síntomas de TEA y TDAH han aumentado aproximadamente un 50 % en comparación con hace 10 años. Por lo tanto, en igualdad de condiciones, tener rasgos autistas y/o de TDAH relativamente leves hoy en día parece ser más perjudicial para la salud mental y la capacidad funcional que hace diez o veinte años, aunque se desconocen las razones de este cambio.
Si se tienen en cuenta todos estos puntos, parece razonable suponer que gran parte, o incluso la mayor parte, del aumento de la prevalencia del TEA y el TDAH refleja cambios en la práctica diagnóstica y la determinación, más que un aumento real de los trastornos del desarrollo neurológico.
Al mismo tiempo, los académicos han expresado su preocupación por la creciente brecha entre la prevalencia diagnóstica y las expectativas epidemiológicas. A medida que se amplían los límites diagnósticos, las personas con diferencias funcionales relativamente menores pasan cada vez más a formar parte de la categoría de «trastornos del desarrollo neurológico». Aquellos cuyas experiencias se acercan a los umbrales diagnósticos ponen de relieve una tensión central en la expansión diagnóstica: la misma clasificación que puede garantizar el acceso al apoyo necesario en la infancia puede limitar posteriormente la participación en la vida adulta. Cuando instituciones como escuelas, empleadores o autoridades reguladoras utilizan los diagnósticos para gestionar el acceso y la elegibilidad, estas categorías se convierten tanto en puertas de acceso como en barreras, fuentes de inclusión y exclusión que persisten en el tiempo.
Entre 2023 y 2025, se llevó a cabo un proyecto piloto dentro de la psiquiatría infantil y adolescente en la región de Skåne, Suecia, centrado en personas que solicitaban una reevaluación de sus diagnósticos de TEA y/o TDAH. El proyecto surgió a raíz de la observación de que los servicios de salud de la región, y de todo el país, reciben regularmente solicitudes de personas que ya no desean conservar estos diagnósticos. Actualmente, no existe una vía clínica establecida para gestionar este tipo de solicitudes.
A partir de 2023, se invitó a participar en el proyecto piloto a personas mayores de 16 años, residentes en la región y que desearan que se reevaluaran sus diagnósticos de TEA y/o TDAH. La iniciativa fue una colaboración entre el proveedor regional de atención médica pública (Región de Skåne), la Universidad de Lund y la Universidad de Gotemburgo. Su objetivo era evaluar la necesidad y la estructura potencial de una rutina para la reevaluación de los diagnósticos de TEA y/o TDAH. Se incluyó a 74 personas, de las cuales las primeras catorce participaron en entrevistas cualitativas voluntarias en las que se exploraron sus motivaciones y razones para solicitar la reevaluación. Los participantes tenían entre 17 y 30 años.
Las entrevistas revelaron una amplia gama de experiencias y perspectivas entre los participantes que buscaban una reevaluación de sus diagnósticos de TDAH y/o autismo. Los entrevistados describieron una dualidad persistente. Sus diagnósticos les habían proporcionado en su momento acceso a formas esenciales de apoyo, pero más tarde llegaron a limitar sus oportunidades en materia de educación, empleo y atención sanitaria. Varios participantes recordaron que el diagnóstico funcionó inicialmente como una herramienta práctica, abriéndoles las puertas a adaptaciones educativas, ayudas económicas o asistencia social a las que de otro modo no habrían tenido acceso. Al mismo tiempo, esa misma clasificación se convirtió más tarde en un obstáculo en la vida adulta, resurgiendo en entornos como las solicitudes de empleo, la educación superior o el reclutamiento militar.
Muchos relataron cómo sus padres o profesores iniciaron sus evaluaciones originales en respuesta a comportamientos considerados problemáticos o inusuales. Algunos aceptaron estos primeros esfuerzos como bienintencionados, mientras que otros recordaban haberse sentido confundidos o presionados en un proceso que no reflejaba su propia comprensión. Varios participantes señalaron que los comportamientos que llevaron al diagnóstico, como la inquietud o el aislamiento, también podían entenderse como respuestas a circunstancias vitales difíciles, como traumas, estrés o entornos familiares inestables. El proceso de evaluación en sí mismo se describió a menudo como opaco e impulsado por los adultos, lo que dejaba poco espacio para la perspectiva del propio niño.
Las consecuencias de recibir un diagnóstico se describieron como facilitadoras y limitantes. Por un lado, algunos participantes obtuvieron acceso a recursos y apoyo que mejoraron su situación escolar y su bienestar. Por otro lado, algunos participantes describieron cómo el diagnóstico había desviado la atención de cuestiones más urgentes, había dado lugar a intervenciones no deseadas (como la medicación o la segregación escolar) o había contribuido a la estigmatización y a la sensación de ser fundamentalmente diferentes o deficientes. Varios participantes informaron de que su diagnóstico les siguió acompañando hasta la edad adulta, condicionando la percepción de los demás y limitando sus oportunidades.
En conclusión, el aumento de la prevalencia de los diagnósticos de TEA y TDAH en Suecia parece reflejar cambios en la práctica diagnóstica y en los incentivos sociales, más que un aumento real de los rasgos subyacentes del desarrollo neurológico. Las experiencias de las personas que tratan de revertir sus diagnósticos ponen de relieve el poder social e institucional que siguen teniendo las etiquetas diagnósticas fuera del sistema sanitario, lo que destaca la necesidad de adoptar enfoques reflexivos y éticos para la evaluación, el seguimiento y la reevaluación en la atención psiquiátrica.
Sebastian Lundström (sebastian.lundstrom@neuro.gu.se) es psicólogo clínico y profesor de ciencias psiquiátricas infantiles y adolescentes. Está afiliado a la Universidad de Gotemburgo y a la Universidad de Lund en Suecia y ejerce clínicamente en la región de Skåne, Suecia. Todos los autores participan en el proyecto de reevaluación descrito anteriormente; KN, MR, PG y SE están afiliados a la Universidad de Lund, AL y LE están afiliados a la Universidad de Gotemburgo, y MN es el representante de la organización Swedish Partnership for Mental Health (Asociación Sueca para la Salud Mental).
El impacto de las definiciones de enfermedad en el sobrediagnóstico
Traducción de The Impact of Definitions of Disease on Overdiagnosis. Tikkinen KAO, Halme ALE, Guyatt GH, Glasziou P. JAMA Intern Med. 2025 Jun 9. doi: 10.1001/jamainternmed.2025.1727.
El concepto y la definición de enfermedad influyen tanto en la práctica clínica como en la salud pública. La Organización Mundial de la Salud ha definido la salud, pero no ha definido la enfermedad. El concepto contemporáneo de enfermedad surge de la biología, pero está influenciado por factores sociales, culturales y económicos. Las definiciones son importantes, ya que la forma en que etiquetamos una afección puede determinar cómo la sociedad percibe, gestiona y apoya a los pacientes. La ampliación continua de los criterios de enfermedad puede reducir el infradiagnóstico y aumentar la atención adecuada. Sin embargo, a menudo conlleva el riesgo de sobrediagnóstico, lo que provoca un tratamiento excesivo y una atención de bajo valor. Esto, en última instancia, amenaza la sostenibilidad de la atención sanitaria.
Existe un desacuerdo significativo sobre lo que constituye una enfermedad.1 Las diferencias en la forma de conceptualizar las enfermedades influyen en los cambios en los criterios que las definen. Desde un punto de vista naturalista, las enfermedades son desviaciones objetivas y perjudiciales del funcionamiento normal del cuerpo. Por el contrario, una perspectiva constructivista hace hincapié en las normas sociales y los intereses económicos que impulsan nuestras conceptualizaciones. El síndrome de fatiga crónica, la fibromialgia y la condición post-COVID-19 son ejemplos de enfermedades difíciles de delimitar porque sus fundamentos biológicos siguen siendo inciertos.
En presencia de tal incertidumbre, los criterios de enfermedad pueden evolucionar con el tiempo, dando lugar periódicamente a nuevas afecciones. Pueden surgir nuevas enfermedades, por ejemplo, a partir de nuevas causas (COVID-19), avances en las tecnologías de diagnóstico (cánceres en fase inicial) o un impulso consciente (síndrome de fatiga crónica).2 Por otro lado, los criterios para las enfermedades existentes pueden evolucionar, como ha sido el caso de la diabetes desde la década de 1960.3 La psiquiatría ha experimentado muchos cambios de este tipo, ya que cada revisión del Manual diagnóstico y estadístico de los trastornos mentales [Diagnostic and Statistical Manual of Mental Disorders en el original] ha añadido afecciones y cambiado los criterios para las afecciones establecidas. Los comités que definen los umbrales de las enfermedades suelen ampliar las definiciones, lo que aumenta la población etiquetada como portadora de una enfermedad concreta. Para garantizar que las directrices se basen en la evidencia, sean prácticas y sostenibles, los comités deben incluir no solo a expertos de subespecialidades específicas, sino también a generalistas, médicos de atención primaria y otros profesionales sanitarios que probablemente comprendan mejor las limitaciones del mundo real, así como a pacientes colaboradores.
Cada persona define su salud de forma individual, y esta percepción puede diferir de la evaluación de un médico. Algunas personas se consideran sanas a pesar de padecer patologías graves, mientras que otras se consideran enfermas incluso en ausencia de anomalías identificables. Una encuesta poblacional reveló diferencias considerables en la percepción de lo que constituye una enfermedad entre legos, médicos, enfermeras y miembros del parlamento. 1 De las 60 afecciones encuestadas, solo 12 (20 %), como la diabetes y la neumonía, fueron consideradas enfermedades por al menos el 80 % de los encuestados. Por el contrario, 5 (8 %), entre ellas el envejecimiento y la homosexualidad, no fueron consideradas enfermedades por al menos el 80 % de los encuestados. En la mayoría de las afecciones, incluidas la disfunción eréctil, la adicción a las drogas y la menopausia, existían discrepancias importantes. Los médicos eran más propensos que los legos a calificar las afecciones como enfermedades, lo que probablemente refleja su enfoque en los mecanismos fisiopatológicos.
Aunque prestar atención a la perspectiva del paciente es clave para una atención clínica adecuada, basarse únicamente en las perspectivas individuales para definir las enfermedades puede resultar insuficiente. Las ganancias secundarias, como la compensación económica, junto con las campañas publicitarias que exageran la gravedad percibida de afecciones comunes (como el síndrome del ojo seco 4 o el síndrome de vejiga hiperactiva 5), pueden influir en la percepción de la enfermedad. El estigma social puede contribuir aún más a reforzar estas percepciones.
Impulsada por el mercantilismo, la publicidad directa al consumidor y la búsqueda de la salud perfecta —una cultura de «cuanto más, mejor»—, la medicina moderna ha fomentado una cultura de sobrediagnóstico y sobretratamiento. Para evitar este enfoque perjudicial, los médicos deben permanecer alerta ante las influencias comerciales y sociales y practicar la toma de decisiones compartida, equilibrando los valores de los pacientes con los umbrales de enfermedad basados en la evidencia. Recursos como la serie «Less is More» (Menos es más) de JAMA Internal Medicine⁶, la campaña internacional «Choosing Wisely» (Elegir con prudencia)⁷ y la serie «Too Much Medicine» (Demasiada medicina) de The BMJ⁸ pueden proporcionar una valiosa orientación.
La medicalización, es decir, el planteamiento de cuestiones no médicas en términos médicos, conduce fácilmente al uso excesivo de pruebas y tratamientos con pocos beneficios, pero con daños y costes significativos. El sobrediagnóstico, relacionado con la medicalización, etiqueta como enfermedades afecciones que nunca habrían causado síntomas ni acortado la vida. Los programas de detección del cáncer suelen detectar tumores de crecimiento lento que nunca habrían causado daño, lo que da lugar a programas de vigilancia activa que consumen muchos recursos y a tratamientos innecesarios. Como resultado, el impacto de las pruebas de detección en la mortalidad general de muchos tipos de cáncer, incluidos el de mama y el de próstata ,9 sigue siendo incierto. El aumento de la sensibilidad de las técnicas de imagen puede incrementar la detección de anomalías incidentales en articulaciones, discos y vasos sanguíneos que tal vez sería mejor no investigar. Los avances en inteligencia artificial y pruebas genéticas también pueden contribuir al sobrediagnóstico.
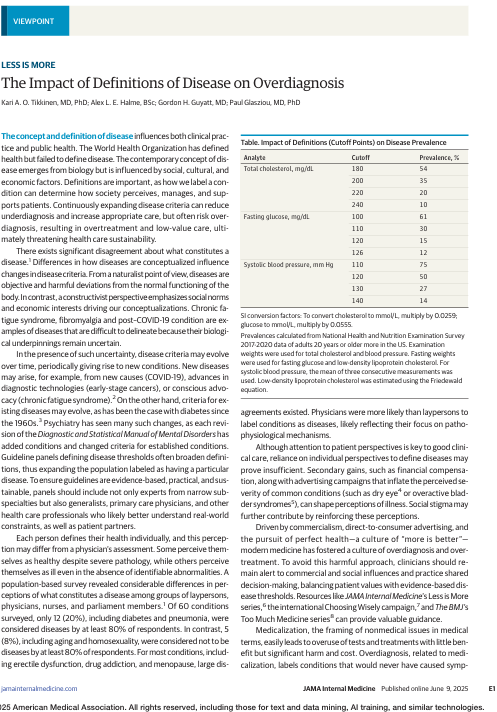
Los cambios en los umbrales de diagnóstico de afecciones como la hipertensión, la diabetes y la osteoporosis reflejan una tendencia a ampliar las definiciones de las enfermedades, lo que aumenta la población etiquetada como enferma. Por ejemplo, la ampliación de los criterios para la diabetes gestacional ha duplicado su prevalencia sin mejorar los resultados de salud materna o neonatal.10 Si bien es legítimo medir y tratar factores de riesgo como la hiperlipidemia, la hipertensión y la hiperglucemia, la reducción de los umbrales de diagnóstico puede conducir a un sobrediagnóstico, un sobretratamiento y un aumento drástico de la prevalencia en los sistemas de salud que ya luchan por su sostenibilidad (Tabla). En psiquiatría, la ampliación de los criterios conlleva el riesgo de patologizar comportamientos normales, como redefinir la timidez como trastorno de ansiedad social o la inquietud cotidiana como trastorno por déficit de atención e hiperactividad. Estas definiciones ampliadas pueden dar lugar a un uso problemático de los medicamentos y a etiquetados perjudiciales.
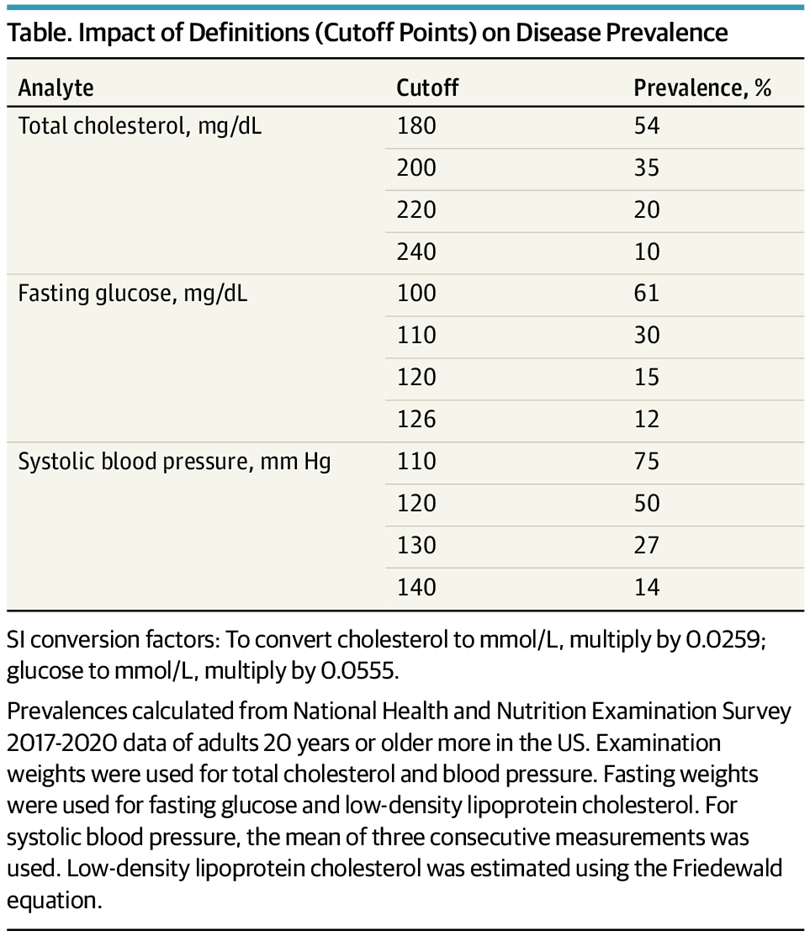
Si bien reconocer más afecciones como enfermedades puede mejorar el acceso a los tratamientos, también aumenta la posibilidad de que las personas con variaciones manejables de la vida normal lleguen a considerarse enfermas. Las etiquetas de enfermedad pueden empeorar las perspectivas profesionales, especialmente cuando los diagnósticos afectan al seguro o al empleo. Destinar recursos a personas esencialmente sanas también conlleva costes de oportunidad, como el retraso en la atención a quienes más la necesitan. Se trata de un problema mundial, ya que la ampliación de las pruebas de detección, las técnicas modernas de diagnóstico por imagen y los incentivos económicos sesgados contribuyen al sobrediagnóstico y al sobretratamiento tanto en los países de ingresos altos como en los de ingresos bajos y medios. Para combatir estos problemas, los investigadores deben dar prioridad a los estudios que evalúen si unas definiciones más amplias de las enfermedades se traducen en mejores resultados para los pacientes o simplemente en más recetas y procedimientos.
La evolución de la definición de enfermedad da forma a la atención clínica y la salud pública, a menudo medicalizando las variaciones normales de la vida y contribuyendo al sobrediagnóstico. Los médicos deben discernir si los síntomas se deben a afecciones tratables o forman parte de la vida normal, asegurándose de que los diagnósticos mejoren los resultados de salud y la calidad de vida. El reto global de definir la enfermedad subraya la necesidad de equilibrar un acceso más amplio al tratamiento médico con la evitación de la medicalización perjudicial y el uso ineficiente de los recursos.
Publicado en línea: 9 de junio de 2025
doi:10.1001/jamainternmed.2025.1727
Diagnóstico médico: ten cuidado con lo que deseas
Suzanne O’Sullivan es una neuróloga irlandesa que vive en el Reino Unido, y trabaja en una unidad especializada en epilepsia. Sin embargo, su campo de estudio va mucho más allá, mostrando un interés particular por las patologías psicosomáticas. Durante su trayectoria profesional, ha obtenido una significativa experiencia en el tratamiento de pacientes que, después de visitar múltiples doctores y realizar innumerables exámenes diagnóstico, acudían a su consulta en búsqueda de soluciones.
Su primer libro de divulgación, «Todo está en tu cabeza», nos guía con rigor y sin falsa conmiseración por el complejo mundo de las enfermedades psicosomáticas. Relata casos reales y muestra la dificultad de abordar estos trastornos en una sociedad que a menudo los estigmatiza. He comentado este libro en varias ocasiones con colegas y, para mi sorpresa, pese a estar traducido al español, creo que no goza del reconocimiento que merece.
También leí su segundo libro, «El cerebro convulso», donde la autora desentraña los enigmas del cerebro y los retos diagnósticos a los que se enfrenta un neurólogo. Cuando supe del lanzamiento de su tercer libro, «The Age of Diagnosis», no dudé en reservarlo de inmediato, convencido de que me cautivaría tanto por la autora—ya conocida y amena—como por el propio tema, que ha ocupado buena parte de mi interés profesional en los últimos años.
Desde que lo tuve entre mis manos, la intención era escribir una reseña para este blog, pero aún no he terminado el libro y además, hace apenas dos días, se publicó una excelente reseña de Richard Smith en el BMJ, a quien también admiro, y cuya valoración supera sin duda lo que yo podría expresar. Por ello, he decidido traducirla y compartirla aquí para quienes estén interesados en esta obra.
añadido Mayo 2026 Comentario de Minué Lorenzo S. Gestión sanitaria. AMF 2026;22(4);227-235.
La explosión diagnóstica. Las falsas expectativas sobre felicidad a través de la medicalización de la sociedad
Pregunta: ¿Cómo ha evolucionado el diagnóstico clínico?
Respuesta: Han aumentado las entidades diagnósticas, las personas incluidas en esas etiquetas diagnósticas y el coste de los sistemas sanitarios. A cambio de un beneficio exiguo.
Título: O’Sullivan S. The age of diagnosis: sickness, health and why medicine has gone too far. Hachette. UK, 2025.
Resumen del trabajo: El libro de O’Sullivan aborda el incremento de diagnósticos en las sociedades modernas, específicamente en el Reino Unido, a través de la revisión de situaciones concretas: la enfermedad de Huntington, la enfermedad de Lyme y el covid persistente, el autismo, la detección del cáncer, el síndrome de déficit de atención e hiperactividad, la depresión y la neurodiversidad y los síndromes sin nombre. Cada una de esas situaciones se describe a partir de una o varias historias personales de pacientes, realizando una reflexión posterior de la misma por parte de la autora a partir de la literatura científica. Todo ello permite confirmar la existencia no solo de un aumento de los diagnósticos clínicos, sino también de las personas diagnosticadas y del coste que esto está suponiendo para los sistemas sanitarios.
Comentario: El de O’Sullivan ha sido uno de los libros del año en materia de salud y atención sanitaria, de cuya repercusión son ejemplo las reseñas que sobre él aparecieron tanto en Lancet1 como en BMJ2. En esta última revista, Richard Smith señala que tan responsables de ello son los médicos como los ciudadanos que, indudablemente, «quieren» diagnósticos, como un medio para luchar y reducir tanto la incertidumbre como la decepción por no estar como a uno le gustaría estar. Sin embargo, la evidencia de que esta inflación de diagnósticos suponga una mejora en la salud, el trabajo o las relaciones personales es muy escasa. A ello contribuye que buena parte de esos nuevos diagnósticos y nuevas entidades diagnósticas no afectan a situaciones severas, sino leves.
O’Sullivan no tiene una solución a este problema, pero sí señala que la escalada diagnóstica tiene muchos más perjuicios que beneficios, por lo que sí sugiere a los médicos ser especialmente cuidadosos a la hora de etiquetar a una persona como enferma. Smith concluía su revisión del libro recordando a Iván Illich3 y su triple definición de yatrogénesis: la clínica, la social y la cultural. Y esta última (olvidar que la enfermedad, el sufrimiento y la muerte son partes de la vida) es la peor de todas.
Bibliografía
- Boyce N. Suzanne O’Sullivan: the unfolding story. The Lancet. 2025;405:1134.
- Smith R. The diagnosis explosion: an important new book tries to understand what’s happening. BMJ. [Internet]. 2025;389:r772. Disponible en: http://doi.org/10.1136/bmj.r772.
- Illich I. Limits to medicine: medical nemesis—the expropriation of health. Marion Boyars, 1976.
La explosión del diagnóstico: un nuevo e importante libro intenta comprender lo que está ocurriendo
Por Richard Smith, chair
Traducción no autorizada de BMJ 2025; 389 doi: https://doi.org/10.1136/bmj.r772 (Published 16 April 2025)Cite this as: BMJ 2025;389:r772
Darcie es una mujer de unos 20 años con migraña, síndrome de Ehlers-Danlos hipermóvil, anorexia, síndrome del intestino irritable, síndrome de taquicardia postural ortostática, autismo, trastorno por déficit de atención con hiperactividad (TDAH), depresión y ansiedad. Fue remitida a la neuróloga Suzanne O’Sullivan porque desarrolló convulsiones. O’Sullivan, especializada en afecciones psicosomáticas, realizó pruebas minuciosas y, como esperaba, no detectó ninguna enfermedad cerebral en Darcie. Sin embargo, insiste en que Darcie no está fingiendo sus convulsiones y que son «tan perturbadoras para la vida como una enfermedad cerebral como la epilepsia».
Ver a muchos pacientes como Darcie, discapacitados por múltiples diagnósticos ha sido uno de los estímulos que han llevado a O’Sullivan a escribir su nuevo e importante libro, La era del diagnóstico: Enfermedad, salud y por qué la medicina ha ido demasiado lejos.1 ¿Por qué la gente, sobre todo los jóvenes, acumula tantos diagnósticos? Otro estímulo ha sido el enorme aumento del número de personas que padecen una discapacidad, reciben una gama cada vez más amplia de diagnósticos o sufren problemas de salud mental.
En Gran Bretaña, las personas que reciben una prestación por discapacidad han pasado de 3,9 millones en mayo de 2002 a 6,9 millones en febrero de 2024.2 Más de la mitad reciben la prestación por un trastorno de salud mental. Alrededor de dos millones de personas en Gran Bretaña, casi el 3% de la población, padecen covid persistente, una afección que se nombró por primera vez en Twitter (X) el 20 de mayo de 2020.3 O’Sullivan escribe que, en su opinión, la mayoría de los casos son psicosomáticos y, como resultado, ha recibido muchas críticas.
Un estudio de 2023 encontró un aumento de 20 veces en los diagnósticos de TDAH y un aumento de 50 veces en las prescripciones de TDAH en hombres de 18 a 29 años de 2000 a 2018.4 Un estudio de 2021 mostró un aumento de ocho veces en los nuevos diagnósticos de autismo de 1998 a 2018, y 1,2 millones de personas en Inglaterra están a la espera de ser evaluados para la condición.5
Las prescripciones de antidepresivos casi se duplicaron en Inglaterra de 2011 a 2023, pasando de 47,3 millones a 85,6 millones.6 Estos patrones no son exclusivos del Reino Unido. En Estados Unidos, las tasas de depresión y ansiedad en niños aumentaron del 5,4% en 2003 al 8,4% en 2012.7 O’Sullivan escribe: «La institución benéfica sobre la enfermedad de Lyme de Australia estima que hasta medio millón de personas han sido diagnosticadas con la enfermedad de Lyme adquirida en Australia, a pesar de que los científicos afirman que esto es imposible.»
La gente quiere diagnósticos
El aumento de los diagnósticos no se limita a los problemas de salud mental. La aparición de los diagnósticos de prediabetes y prehipertensión aumentó en millones el número de personas con un diagnóstico sólo en el Reino Unido. Las pruebas de cribado -por ejemplo, del cáncer de próstata y de mama- dan a muchas personas un diagnóstico que puede conducir a un tratamiento eficaz, pero que también puede resultar ser finalmente un falso positivo o conducir a un tratamiento drástico que quizá no era necesario. Como señala O’Sullivan, los pacientes operados de cánceres que no les habrían matado contarán como éxitos, lo que aumentará el apetito por el cribado. El riesgo de cirugía innecesaria aumenta con el cribado de genes asociados al cáncer.
¿Reflejan estos aumentos en los diagnósticos un aumento de la enfermedad, una mayor concienciación, una deriva diagnóstica o algo más profundo? Hay pocas pruebas convincentes de un verdadero aumento de la enfermedad y, desde luego, no las suficientes para explicar la explosión de muchos diagnósticos. O’Sullivan muestra que, en la mayoría de los diagnósticos, los aumentos se dan entre personas con afecciones leves. Hay, por ejemplo, niños gravemente discapacitados por autismo, pero el aumento espectacular se da en personas con discapacidad leve a las que hasta hace poco no se les habría diagnosticado autismo. Las ediciones del Manual Diagnóstico y Estadístico de los Trastornos Mentales -la Biblia de los psiquiatras- han ampliado las definiciones de afecciones como el autismo, el TDAH y el trastorno de duelo patológico. Sin embargo, O’Sullivan cree que el gran aumento se produce en el entusiasmo por los diagnósticos entre los profesionales sanitarios y entre las personas que se autodiagnostican. «Los médicos», escribe, «están algo convencidos por [su] papel en la vida de la gente como salvadores y consoladores». Si la gente quiere diagnósticos, los tendrá.
Y la gente quiere diagnósticos. O’Sullivan habló con mucha gente para preparar su libro y descubrió que casi todas las personas con un diagnóstico leve o lo que podría llamarse un diagnóstico «incierto» o «dudoso» estaban contentas de habérselo dado.
«La gente», escribe, «se esfuerza por luchar contra la incertidumbre”. Queremos respuestas. Queremos que nos expliquen nuestros fracasos. Esperamos demasiado de nosotros mismos y de nuestros hijos. La expectativa de una buena salud constante, éxito y una transición suave a través de la vida se encuentra con la decepción cuando no funciona de esa manera. Las explicaciones médicas se han convertido en la tirita que utilizamos para ayudarnos a gestionar esa decepción». Por desgracia, observa O’Sullivan, hay pocas pruebas de que los diagnósticos conduzcan a una mejora de la vida, las relaciones o el trabajo de las personas.
Los diagnósticos también conllevan riesgos. Están los riesgos obvios en torno al empleo y los seguros, pero también pueden acarrear síntomas. O’Sullivan escribe: «Las etiquetas diagnósticas tienen el poder de crear enfermedad en ausencia de enfermedad porque los pensamientos, las ideas y las emociones se promulgan a través del cuerpo». Los síntomas aparecen después del diagnóstico o empeoran con él. Las agitaciones y molestias que todos sentimos en el cuerpo pueden evolucionar para ajustarse al diagnóstico
Los diagnósticos también conllevan riesgos. Están los riesgos obvios en torno al empleo y los seguros, pero también pueden acarrear síntomas. O’Sullivan escribe: «Las etiquetas diagnósticas tienen el poder de crear enfermedad en ausencia de enfermedad porque los pensamientos, las ideas y las emociones se promulgan a través del cuerpo». Los síntomas aparecen después del diagnóstico o empeoran con él. Las agitaciones y molestias que todos sentimos en el cuerpo pueden evolucionar para ajustarse al diagnóstico.
Fundamental para la identidad
O’Sullivan comienza su libro con un capítulo sobre la enfermedad de Huntington: una afección en la que, excepcionalmente, una prueba positiva para el gen significa definitivamente que se tiene o se va a desarrollar la enfermedad y una prueba negativa significa que no se tiene y que nunca se tendrá. Antes de que se desarrollara la prueba genética, los interesados en la enfermedad daban por sentado que todas las personas en riesgo se harían la prueba en cuanto estuviera disponible, pero la mayoría de la gente no lo hace.
De hecho, en el NHS de Inglaterra se necesitan tres consultas con un asesor genético antes de someterse a la prueba de la enfermedad de Huntington, para asegurarse de que se comprenden plenamente las consecuencias de un diagnóstico. Esto contrasta con otros diagnósticos que se dan con demasiada facilidad y con la suposición de que si, por ejemplo, tuviéramos una prueba para la demencia (que nunca tendrá el mismo valor predictivo que una prueba para la enfermedad de Huntington), todo el mundo en situación de riesgo querría hacerse la prueba.
El libro cuenta la historia de dos hijas de una mujer con la enfermedad de Huntington. Habían visto cómo se desarrollaba la enfermedad en su madre y conocían los síntomas. Ambas empezaron a desarrollar síntomas -golpearse con las cosas, olvidar nombres, etc.- y las dos supusieron que padecían la enfermedad. Pero cuando se les hizo la prueba, una de las hermanas la tenía y la otra no.
Un diagnóstico puede convertirse en un elemento central de la identidad de alguien. O’Sullivan incluye una cita de un paciente con autismo leve: «Sin el autismo, no sabría que no soy vago. Ahora sé que no puedo obligarme físicamente a hacer cosas porque tengo la dopamina equivocada. Sin el autismo, nunca habría aprendido que tengo una evitación patológica de la demanda. Nunca habría aprendido que hay una razón por la que tengo todas las cosas por las que he estado tan inseguro toda mi vida.»
La paciente se considera a sí misma una «persona autista» porque ser autista forma parte de su identidad. Padecer COVID persistente, la enfermedad de Lyme o TDAH puede definir quién eres y qué eres, y puede convertirte en parte de una comunidad. Incluso puede darte una causa: por ejemplo, luchar por que se investigue más sobre la afección o participar en la elaboración de directrices sobre la enfermedad. Pero, advierte O’Sullivan, «cuando un problema médico forma parte de la identidad de una persona, se convierte en algo insoslayable.
Las personas con un diagnóstico pueden unirse a un grupo con ese diagnóstico y entonces estar expuestas a información no sólo sobre esa afección, sino sobre otras que pueden causar síntomas similares. Probablemente así es como Darcie consiguió acumular tantos diagnósticos.
Los diagnósticos pueden ser incapacitantes para las personas, y también pueden perjudicar a los demás. La proliferación de personas con enfermedades leves puede restar atención y recursos a las personas con formas más graves de la enfermedad. Las personas pueden verse incapacitadas para trabajar y verse obligadas a vivir de subsidios. El gobierno británico se ha visto desbordado por el aumento de las prestaciones por discapacidad, que pasarán de unos 1.100 millones de libras en 1985-86 a 39.100 millones en 2023-24. La previsión es que el total de prestaciones sanitarias y por incapacidad siga aumentando, hasta alcanzar los 100.700 millones de libras en 2029-30.
El Gobierno ha respondido recortando las prestaciones, pero los recortes son un instrumento contundente para distinguir entre las personas con necesidades profundas y las que no sólo podrían trabajar, sino que se beneficiarían de ello.8 O’Sullivan, cuya compasión se percibe claramente en sus escritos, deja claro en su podcast del BMJ que no apoya los recortes de las prestaciones, pero irónicamente es el enorme aumento de los diagnósticos lo que hace que su libro no sólo sea importante desde el punto de vista médico, sino también político.
Factores externos de estrés
O’Sullivan no tiene una solución para el aumento de los diagnósticos, pero deja claro que el incremento es excesivo y está trayendo más problemas que beneficios. Pide a los médicos que sean más cuidadosos y subraya que los diagnósticos rara vez se basan únicamente en los resultados de las pruebas. Hay que tener muy en cuenta el historial clínico y todas las circunstancias que han llevado a una persona a acudir al médico.
O’Sullivan se describe a sí misma como «psicóloga»: «Espero que ayudar a las personas a entender que algo en su entorno social les ha hecho enfermar les dé control sobre cómo afrontar los factores de estrés externos en el futuro. Temo que una visión que hable demasiado de procesos biológicos internos convierta a las personas en víctimas pasivas de su trastorno médico, lo que les quita el control».
Mientras leía el libro de O’Sullivan empecé a reflexionar sobre lo que podría llamarse la medicalización de toda nuestra sociedad. Junto al aumento de los diagnósticos, los datos muestran que casi la mitad del gasto público se destina al SNS, frente al 25% de hace sólo dos o tres décadas. El NHS es ahora el mayor empleador del país. Entre 1949 y 2018 la población de Inglaterra y Gales creció un 30%, pero el número de consultores hospitalarios en Inglaterra se multiplicó por 13. Sin embargo, hay 7,5 millones de casos en listas de espera, y la satisfacción de los ciudadanos con el NHS ha caído a su punto más bajo, ya que solo el 21% dice estar satisfecho.
En el libro de Ivan Illich de 1976 Los límites de la medicina 9 , un texto denso pero hermoso al que vuelvo con frecuencia, habla de tres tipos de iatrogenia: clínica, social y cultural. En la sección dedicada a la iatrogenia clínica, habla de la medicina ineficaz y de los daños causados por la medicina, temas que ahora nos resultan familiares, pero de los que se hablaba menos en los años setenta, cuando la medicina moderna parecía arrasar con todo. Entre las características de la iatrogenia social que enumera Illich figuran el enorme crecimiento y el aumento del coste de la atención sanitaria y el incremento del tamaño, el alcance y el poder de las empresas farmacéuticas.
Pero la iatrogenia cultural es quizá la más importante y, en última instancia, la más perniciosa. Illich parte de la premisa irrefutable de que el sufrimiento, el dolor, la enfermedad, el deterioro, el fracaso, la decepción, el declive y la muerte son partes inevitables de la vida. Las culturas tradicionales, a menudo con la religión a la cabeza, proporcionaron medios para afrontar y encontrar sentido a estos fenómenos. La medicina moderna, argumenta Illich, ha barrido esos medios tradicionales con la falsa promesa de poder gestionar esos fenómenos con medios en gran medida técnicos. Nos hemos quedado desamparados, sobre todo cuando se trata de dar sentido en lugar de fármacos o cirugía. «La iatrogénesis cultural», escribió, «se instala cuando la corporación médica mina la voluntad de la gente de sufrir su realidad».
Illich, que falleció en 2002, vio cómo la enfermedad se extendía a medida que aumentaba el poder médico, pero no previó que la gente buscara diagnósticos para etiquetar y dar sentido a los problemas, fracasos o decepciones de su vida. Pero no es de extrañar: ¿dónde más puede buscar la gente cuando, como afirmaba Illich, «la atención sanitaria se ha convertido en una monolítica religión mundial»?
Mi último pensamiento al leer el magnífico libro de O’Sullivan fue recordar la predicción de Uwe Reinhardt, el ingenioso profesor de economía sanitaria de Princeton, de que con el tiempo «todo el mundo trabajará para un hospital o en uno».
Muchas veces no es mejor prevenir que curar
Muchas veces no es mejor prevenir que curar
por: Juan Gérvas, Doctor en Medicina, ex-profesor de salud pública, médico general jubilado, Equipo CESCA, Madrid, España. jjgervas@gmail.com https://t.me/gervassalud @JuanGrvas www.equipocesca.org
Mercedes Pérez-Fernández, Especialista en Medicina Interna, médico general jubilada, Equipo CESCA, Madrid, España. mpf1945@gmail.com
Prevenir es intervenir hoy para evitar males en el futuro
Prevenir en salud es intervenir hoy para evitar enfermar en el futuro; por ejemplo con vacunas eficaces tipo la del tétanos o con el consejo médico contra el tabaquismo.
Se suele confundir prevención con:
- promoción de la salud (mejora del estado de salud promoviendo actividades varias; por ejemplo, una visión tolerante de la diversidad sexual o los viajes para ancianos del IMSERSO) y
- protección de la salud (normativa y legislación que protege e impide dañar la salud, por ejemplo reglamentos sobre comercialización de alimentos o sobre seguridad en el trabajo).
En cuanto a la prevención propiamente dicha conviene distinguir las medidas “aditivas” (que “añaden” intervenciones, como vacunas, o suplemento de ácido fólico periconcepcional) de las medidas “restrictivas” (que disminuyen actividades, como el consejo médico contra el tabaquismo o el contener el consumo de alcohol durante el embarazo). Las medidas “aditivas” pueden tener mayores efectos adversos y precisan de mayor conocimiento científico que las fundamente.
La prevención es importante si se tiene futuro
Puesto que la prevención implica intervenir hoy para evitar males futuros, para que la prevención tenga importancia hay que tener un futuro.
Es decir, la prevención es más importante para el sector de población que tiene futuro, para los que tienen empleos estables, pensiones seguras y/o bienes que aseguran un porvenir. También, para quienes tienen formación y pueden entender que el sacrificio de “hoy” es importante para la salud de “mañana”.
En sentido contrario, la prevención tiene poco valor para quienes tienen un futuro inseguro, o directamente no tienen futuro. Es decir, para los marginados por la sociedad, para los pobres, para los analfabetos, para los viejos con pensiones miserables, para los vagabundos, para los drogadictos, para los desempleados de larga duración, para las prostitutas explotadas, etc.
En cierta forma, la prevención es un lujo dañino para los bien adaptados a una sociedad enferma.
La prevención es muy inequitativa, y estigmatiza
Imagine, amable lector/a, la típica imagen de la pirámide de comida saludable, esa que suele recomendar el consumo diario de 3-4 piezas de fruta y el empleo de aceite de oliva extra, que además suele incluir consejos tipo “actividad física diaria, 60 minutos”. Por ejemplo, eche un ojo a:
Ahora póngase en un hogar típico español con pobreza, donde viven esos casi diez millones de españoles que parecen no existir pero existen. Con sus ojos, con ojos de pobreza, eche una mirada a la pirámide nutricional “saludable”, que por supuesto no lleva anexo una pirámide de precios, ajustada según ingresos. Imagine, además, que la vea con ojos de la madre que no tiene para comprar, o del padre que no puede alimentar a sus hijos, o del niño que asiste a la escuela con hambre y escucha del maestro la lección sobre nutrición saludable.
Tal tabla es insultante, un delirio salubrista que daña y estigmatiza, un ejemplo de la inequidad de la prevención en general.
La prevención es inútil en general
Aunque le pueda parecer mentira, la mayor parte de la prevención que se practica es cuando mínimo inútil. Es decir, que carecen de fundamento científico la mayoría de las pautas preventivas que se ofrecen por la medicina clínica y la salud pública. Se ha impuesto una prevención absurda, sin ciencia ni ética.
Por ejemplo, carecen de fundamento todos los chequeos y revisiones anuales, incluidas las de niños sanos y las ginecológicas.
General health checks in adults for reducing morbidity and mortality from disease (Review)
«Mi ginecólogo». Pero, ¿por qué?
Por ejemplo, en general carecen de fundamento todos los cribados (screening), incluyendo los del cáncer
Por ejemplo, carecen de fundamento los complementos vitamínicos y minerales, incluso en la embarazada sana.
Older Americans Are Hooked On Vitamins Despite Scarce Evidence They Work
Many Pregnancy Vitamins And Mineral Supplements Are A ‘Needless Expense’, Report Claims
Suplementos minerales, ¿son realmente necesarios?
La prevención daña frecuentemente
No es que la prevención sea inútil, es que daña muchísimas veces al iniciar cascadas diagnósticas y terapéuticas de incierto final. Pero, por ejemplo, a los ricos les encanta “ser atendidos por los médicos, y prevenir todo mal”, por mucho daño que les hagan .No saben los ricos, por ejemplo, que si se hacen más pruebas preventivas para diagnosticar precozmente distintos tipos de cáncer lo que se logra es incrementar el número de pacientes diagnosticados de cáncer sin que disminuya la mortalidad por cáncer. Es decir, se diagnostican muchos cánceres que, siéndolo, no tienen ninguna importancia ni nunca matarían.
Se llama “sobrediagnóstico” y conlleva tratamientos y seguimiento de por vida, sin necesidad. Se ha demostrado sobrediagnóstico comparando los pacientes diagnosticados con cáncer en zonas ricas con las zonas pobres de Estados Unidos. Los ricos se someten a más pruebas de cribado de cáncer y al final acaban con más diagnósticos de cáncer de mama, próstata, tiroides y melanoma, pero su mortalidad por estos cánceres es casi la misma que la de los pobres
En otro ejemplo, algunos daños por la “revisión del niño sano” son: “1/ las manías de los tirones del prepucio para que baje en virtud de no se sabe qué necesidad; 2/ los dobles y triples pañales cuando la cadera parecía que no iba bien; 3/ analíticas para confirmar el hierro bajo a los 6 meses o por si acaso; 4/ las derivaciones al cardiólogo por los soplos inocentes o funcionales para que diga que son normales y habituales; 5/ plantillas para pies no desarrollados todavía; 6/ innecesarios cascos para que no se deforme la cabeza, y 7/ esas listas que terminan en la papelera de casa con las cosas que hay que hacer al introducir los alimentos nuevos”.
“Dejad que los pobres no se acerquen a mí”
Los ricos tienen salud a chorros por sus condiciones de vida (condiciones, no estilos), como se vio, por ejemplo, en la pandemia covid19 al poder recluirse y trabajar/estudiar en casas confortables y tener capacidad para que los trabajadores esenciales les llevasen a casa todo lo que precisaban. Por ello pueden sobrevivir a la frenética actividad preventiva a la que los someten los especialistas focales, especialmente de sus seguros privados.
Los pobres son frágiles, sus problemas de salud se cronifican al ser “pegajosos” por interaccionar con sus condiciones de vida, sus malas viviendas, la falta de trabajo estable y sus escasas perspectivas futuras. Los pobres heredan pobreza, enfermedades y código postal (viven condenados a vivir en donde tienen que vivir, no pueden mudarse a los “barrios bonitos” de las ciudades).
Los ricos reciben atención médica especializada y preventiva de más que resisten dadas sus buenas condiciones de vida, pero deberíamos proteger a los pobres para que no sufran tales excesos pues no lo resistirían dada su fragilidad y malas condiciones de vida.
En resumen
La prevención traslada recursos de pobres a ricos, de enfermos a sanos, de analfabetos a universitarios y de viejos a jóvenes La prevención es inequitativa, y culpabiliza a las víctimas (confirma el capitalismo que dice que los pobres lo son porque quieren y los enfermos ídem).
Conviene tener siempre presente que la prevención en pobres carece de impacto, es dañina y llega a ser insultante. Siempre precisamos precaución al tratar de prevención, pero más cuando se pretende (con buena intención) “salvar a los pobres”. El daño puede ser inconmensurable. Los programas preventivos en las personas más pobres son escasamente efectivos, con resultados ínfimos y estableciéndose también en este campo un gradiente social. Todo ello implica un riesgo de introducir más inequidades generadas cuando intervenimos.
En general, conviene valorar la falsedad del “más vale prevenir que curar”. A veces, en pocos casos, la prevención tiene beneficios que superan a los daños pero en muchos, muchísimos casos, la prevención introduce daños e inequidad. Por ejemplo, en la consulta diaria puede detraer recursos (sobre todo el preciado tiempo médico) para el mejor trabajo clínico con los más enfermos y pobres por lo que conviene pensar que no siempre en mejor prevenir que curar.
My Melanoma Melodrama
Traducción de My Melanoma Melodrma por John Horgan
Hace poco me diagnosticaron un «melanoma maligno». En esta columna hablaré de lo que significa realmente mi diagnóstico y de lo que pienso hacer al respecto.
Primero, un poco de historia. Hace algún tiempo, me apareció un lunar en la mejilla derecha. Intenté ignorarlo, porque he sostenido que los estadounidenses tenemos demasiado miedo al cáncer. Pero después de que personas cercanas a mí me insistieran para que me revisara el lunar, visité a una dermatóloga, la Dra. M, en otoño de 2022. Me quito el lunar y, días después, una biopsia confirmó su sospecha de que sólo se trataba de queratosis seborreica, un crecimiento benigno de la piel, no de cáncer.
Ese feliz resultado me hizo confiar en la Dra. M. En enero de este año, le pedí que me examinara un grano persistente y a veces sangrante que tenía en el muslo izquierdo. Después de quitar el grano para hacer una biopsia, me preguntó si podía examinar otras manchas sospechosas. Le dije que sí. Encontró algo extraño en mi espalda y me preguntó si podía tomar una muestra para una biopsia. Le dije que sí.
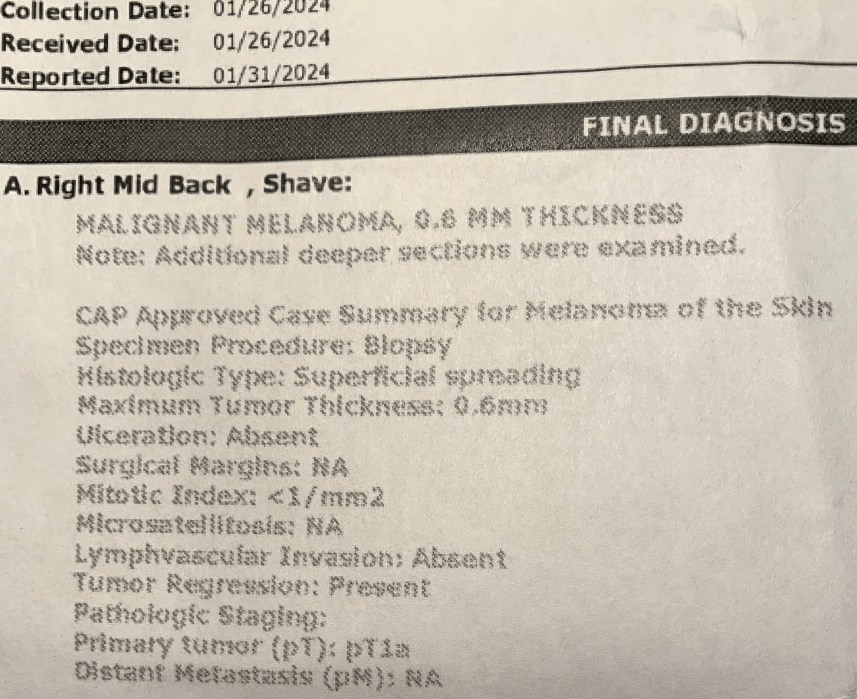
Días después, la Dra. M. me llamó con los resultados de la biopsia. El grano que tenía en el muslo era un carcinoma basocelular. No es gran cosa, los carcinomas basocelulares rara vez o nunca son mortales y bastante tratables; ella podría quemarlo en un procedimiento rápido e indoloro. Pero la mancha de la espalda es un melanoma maligno. Está en estadio pt1a, con un grosor máximo de 0,6 milímetros, o 1/40 de pulgada (véase el informe de la biopsia más arriba).
En este estadio del melanoma, según me dijo la Dra. M., no es necesario comprobar si el cáncer se ha extendido a los ganglios linfáticos ni administrar quimioterapia o radioterapia, pero el tumor debe «extirparse», es decir, extirpar quirúrgicamente el tumor y uno o dos centímetros de piel circundante. Ella no puede hacer esa operación, pero puede recomendarme un cirujano de la red.
¿Y si no hago nada? le pregunté. Aunque ya le había comentado mi extraño e inusual punto de vista sobre la atención oncológica, la Dra. M pareció sorprendida por mi pregunta. El melanoma puede hacer metástasis en otras partes del cuerpo y matarme. La extirpación se puede hacer de forma ambulatoria y tiene una alta tasa de éxito. ¿Por qué no iba a tratarme? Esa fue la respuesta de la Dra. M.
¿Por qué le hice esta pregunta? : ¿y si no hago nada? Entre 1975 y 2017, los diagnósticos de melanoma se multiplicaron por seis, mientras que las tasas de mortalidad se han mantenido más o menos constantes. Este patrón indica que el melanoma se está sobrediagnosticando, lo que significa que los médicos están detectando anomalías que nunca habrían dañado a los pacientes si no se hubieran tratado.
Esa es la conclusión de un estudio del New England Journal of Medicine de 2021 dirigido por H. Gilbert Welch, una autoridad en el sobrediagnóstico del cáncer. Escribí sobre el estudio del NEJM el año pasado en una columna, «Nos asusta demasiado el cáncer de piel».
Desde entonces, han aparecido más pruebas de que «el melanoma se está sobrediagnosticando a un ritmo «alarmante», como dijo la periodista Meryl Davids Landau en National Geographic el mes pasado. Landau cita un estudio del BMJ Evidence-Based Medicine cuyo autor principal es el dermatólogo Adewole Adamson (que también contribuyó al estudio del NEJM de 2021 sobre el melanoma).
Adamson et al estudiaron el melanoma entre los adultos blancos, que corren un riesgo especial de padecerlo. El estudio del BMJ-EBM estimo que, en 2018, «el 49,7% de los melanomas diagnosticados en hombres blancos y el 64,6% en mujeres blancas fueron sobrediagnosticados.» El sobrediagnóstico es particularmente alto entre aquellos diagnosticados con melanoma in situ (también llamado estadio 0), que ocurre solo en la epidermis, la capa más externa de la piel. El estudio del BMJ estima que el 89,4% de los hombres blancos y el 85,4% de las mujeres blancas diagnosticados de melanoma in situ «fueron probablemente sobrediagnosticados».
El estadio inmediatamente superior al melanoma in situ se conoce como melanoma pt1a (o t1a) («pt» significa «tumor primario»). Este es el diagnóstico que recibí. El melanoma T1a se denomina «invasivo» porque el tumor se ha extendido por debajo de la epidermis; pero el tumor tiene menos de 0,8 milímetros de grosor y no muestra signos de metástasis (extensión a otros lugares) ni ulceración (rotura de la piel).
Los melanomas T1a, así como los “in situ”, son responsables de muchos sobrediagnósticos. Esa es la conclusión de un estudio de 2022 en Dermatopathology (citado por Landau) y de otro de 2023 en Pathology. Este último afirma que «una gran fracción de los melanomas que se diagnostican actualmente no causarían la muerte de los pacientes, aunque no se hubieran extirpado.» La cursiva está en el original.
El pronóstico de las personas diagnosticadas de melanoma «localizado», que incluye los cánceres in situ y de tipo t1a, es extremadamente bueno, incluso sospechosamente bueno. La tasa de supervivencia a cinco años es del 99,6%, según el Instituto Nacional del Cáncer.
Esa tasa de supervivencia casi perfecta significa que un melanoma como el mío es «altamente curable», según los promotores del cribado, como la Melanoma Research Alliance. La implicación es que la «detección precoz» y el tratamiento salvan vidas. Pero está claro que muchas personas «curadas» de un melanoma localizado nunca estuvieron en riesgo de morir por la enfermedad y, por tanto, fueron tratadas innecesariamente.
¿Qué debo hacer con la mancha de la espalda? Odio contribuir a la epidemia del sobretratamiento del cáncer. Como ya informé el año pasado, los estadounidenses se someten a pruebas, diagnósticos y tratamientos excesivos de diversos tipos de cáncer a gran escala. Este problema agrava los elevadísimos costes y los malos resultados de la sanidad estadounidense.
Pero si no me opero, seguiré dándole vueltas a esa maldita mancha. El melanoma mata gente: 7.990 en 2023, según el Instituto Nacional del Cáncer. Aunque esa cifra representa sólo el 1,3 por ciento de todas las muertes relacionadas con el cáncer, tengo factores de riesgo de melanoma, como piel clara y ojos azules; miembros de mi familia han sido tratados (con éxito) de melanoma. Por estos motivos, voy a someterme a la extirpación de la mancha de la espalda por un cirujano oncólogo recomendado por la Dra. M.
Si noto otra mancha rara en la piel, probablemente haré que la Dra. M me la revise. Sin embargo, no pienso hacerme revisiones de la piel cada tres o seis meses, que es lo que recomiendan los dermatólogos para los 1.413.976 (en 2020) estadounidenses a los que se les ha diagnosticado un melanoma. Así es como pienso equilibrar mi miedo a morir con mi indignación por el sobrediagnóstico de melanoma.
Más información:
He publicado en este sitio un montón de críticas sobre la atención del cáncer en lugares gratuitos, incluyendo:
La industria del cáncer: Hype Versus Reality
El cribado mamográfico es un experimento fallido
¿Salvan realmente vidas las colonoscopias?
El cáncer de piel nos asusta demasiado
Eche también un vistazo al artículo de Meryl Davids Landau en National Geographic, «El melanoma se diagnostica en exceso a un ritmo ‘alarmante«, que está repleto de enlaces a estudios relevantes, ¡y es demasiado importante para ser de pago!
Por último, para una visión general de las consecuencias de nuestro excesivo miedo al cáncer, consulte el nuevo libro del periodista David Ropeik «Curing Cancerphobia.«
por John Horgan
Lactancia materna. Un tsunami de anquiloglosias (“frenillo corto”) y frenectomías
Mercedes Pérez-Fernández, especialista en Medicina Interna, médico general jubilada, Equipo CESCA, Madrid, España. mpf1945@gmail.com
Juan Gérvas, Doctor en Medicina, médico general rural jubilado, Equipo CESCA, Madrid, España jjgervas@gmail.com @JuanGrvas
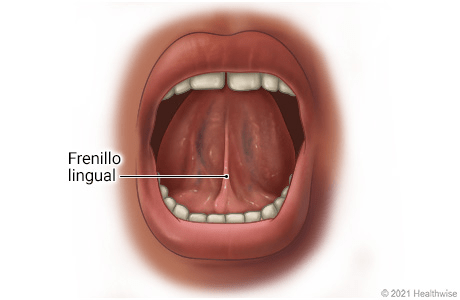
El frenillo lingual
El frenillo lingual es una estructura de tejido fibroso que conecta la parte inferior de la lengua con la base de la boca. Ayuda a mantener la lengua en su lugar y limita el movimiento excesivo de la misma (de ahí su nombre, “frenillo”). Suele ser delgado, flexible y lo suficientemente largo como para permitir el amplio movimiento de la lengua (lo que hace posible hablar, masticar, succionar y tragar, por ejemplo).
Se suele considerar al frenillo como un cordón fibroso inerte pero en realidad es una extensión dinámica de la fascia, con inervación correspondiente. Dada su estructura anatómica y fisiológica es imposible la existencia de una “frenillo posterior”, como a veces se diagnostica.
Anquiloglosia
En algunos casos el frenillo lingual puede ser anormalmente corto, grueso o poco elástico, lo que conlleva un problema, la anquiloglosia (“lengua anclada”). Es decir, la limitación de los movimientos de la lengua.
La anquiloglosia intensa se puede asociar a problemas de lactancia (dolor mamario en la madre, insuficiente alimentación en el bebé), y a largo plazo a problemas del lenguaje y otros.
El tratamiento quirúrgico implica el corte del frenillo, la frenectomía, intervención quirúrgica simple que no requiere ingreso y cuesta unos 250 euros (entre 130 y 490). Una lucrativa y explosiva actividad con escaso sustento científico, como han destacado el periódico New York Times y la revista científica British Medical Journal.
¿Cómo se mide la intensidad de la anquiloglosia?
Se suele utilizar la herramienta de Hazelbaker (Hazelbaker Assessment Tool for Lingual Frenulum Function) para determinar si el frenillo es susceptible de intervención o no. Lamentablemente, desconocemos el método de desarrollo y validación de tal fórmula. Plantean problemas similares de uso y validación otros instrumentos de valoración de la anquiloglosia.
Los síntomas acompañantes en la madre y el niño también son determinantes de la frenectomía: dolor mamario, mastitis, pérdida de peso del recién nacido, si no se agarra eficazmente, etc.
¿Es eficaz la frenectomía?
En una revisión Cochrane sobre la cuestión se concluyó que: “En un recién nacido con anquiloglosia y dificultades de alimentación, la liberación quirúrgica de la anquiloglosia [frenectomía] no mejora de forma consistente la alimentación del recién nacido, aunque probablemente mejora el dolor en el pezón en la madre. Se necesitan más estudios de investigación para aclarar y confirmar este efecto”.
El efecto inmediato de las molestias provocadas por la frenectomía se alivian con el mamar (la “teta-analgesia”) por lo que la impresión es de impacto cuasi-milagroso, pero son dudosos los resultados beneficiosos a largo plazo. También arrojan resultados dispares los estudios en que se simuló la intervención sugiriendo que los buenos resultados aparentes se deben a sesgos de valoración.
“Hasta la fecha [2023], ninguna investigación ha identificado características específicas del frenillo lingual que se correlacionen claramente con la disfunción biomecánica de la lengua, el dolor materno durante la lactancia y/o la extracción ineficaz de leche del pecho materno. La frenectomía podría disminuir el dolor materno y mejorar, al menos transitoriamente, la calidad de la lactancia materna en algunos bebés; sin embargo, actualmente no hay pruebas de que la frenectomía conduzca a una mayor duración de la lactancia materna”.
Borowitz SM. What is tongue-tie and does it interfere with breast-feeding? – a brief review. Front Pediatr. 2023 Apr 25;11:1086942.
La conclusión final suele ser que si la anquiloglosia es intensa quizá compense la frenectomía. En los demás casos es inútil, y perjudicial.
¿Qué perjuicios tiene la frenectomía?
La intervención quirúrgica es generalmente de cirugía menor, sin mayores consecuencias.
No obstante se ha descrito infrecuentes complicaciones graves, como hemorragia intensa y absceso mandibular.
A tener en cuenta, también, que la “fácil solución” de la frenectomía a los problemas de nutrición ha retrasado en algunos casos el diagnóstico acertado de la verdadera causa de los problemas, como enfermedad congénita y/o cardiovascular.
Ahora todos los bebés tienen anquiloglosia
La anquiloglosia está «de moda», y por consecuencia la frenectomía. Así, es tal la simplificación que aparentemente casi cualquier problema de la lactancia materna tiene un fácil diagnóstico (anquiloglosia) y una sencilla solución (frenectomía).
Hemos pasado de tener que exigir cirugía en lenguas absolutamente disfuncionales a cortar todo «por si acaso». Es un tsunami de diagnósticos de anquiloglosia y de las correspondientes frenectomías (en España y en el mundo entero).
Mucho del impulso diagnóstico y quirúrgico va de la mano de intereses privados de “expertos en lactancia”. Nos jugamos mucho con la Medicina sin Límites, la impongan pediatras, obstetras, matronas, IBCLC (Consultoras de Lactancia Certificada o International Board Certified Lactation Consultant), dentistas, la industria o quien sea.
Quizás los tiempos son otros y las mujeres que optan por la lactancia materna quieren soluciones rápidas y quirúrgicas al dolor, la frustración y la incertidumbre que conllevan el proceso de alimentar al pecho al bebé.
Para un problema complejo, un solución inteligente, no una simplicidad
Con una entrevista tranquila y un buen entrenamiento en postura biológica se suelen resolver el 90% de los problemas de lactancia.

El otro 10% pueden necesitar fisioterapia (para bebé, para mamá, o para ambos), y menos de un 0,1% son frenillos tan restrictivos en que se plantea la frenectomía.
Pero como en casi todo, una buena historia, una buena exploración, y un acompañamiento emocional son la clave. También el compartir dudas y problemas en grupos de lactancia, cuya importancia está decreciendo ante las “expertas en lactancia” (lo colectivo cede ante lo individual, signo de los tiempos).
Lo prudente sigue siendo sentarse con la madre, hablar de lo que le preocupa, observar la toma, valorar distintas posturas y ayudar a mejorarlas y a ser autónoma.
Acompañar a amamantar
Lo principal es acompañar en el proceso de amamantar que, en ésta sociedad machista y maltratadora de madres y bebés, es un proceso complicado y frustrante, sobre todo por la falta de apoyo y la falta de formación de los profesionales sanitarios.
Es escaso el conocimiento entre profesionales sanitarios sobre la lactancia materna, y en general sobre todo lo que se refiera a puericultura («crianza y cuidado durante los primeros años de la infancia»). Tal ignorancia es clave en la persistencia del empuje para la lactancia artificial que adopta múltiples formas y es muy eficaz.
Hay que saber acompañar y cuidar a la madre, enseñarle distintas posturas y que es normal que su bebé pida mamar cada poco, que la necesite cerca, que llore si lo deja en la cuna,… Y muchas veces echar de casa a familiares y visitas que pretenden «ayudar» con comentarios tan «empoderantes» como «es que se queda con hambre», «va a ser que no tienes leche suficiente», o » déjale llorar que así ensancha los pulmones», etc.
Ese cuidado emocional imprescindible es lo que se está perdiendo, junto con los grupos de apoyo de madres lactantes, que también están desapareciendo, como hemos señalado, a pesar de que son más sanadores y efectivos que muchos profesionales y “expertos” que parece que están deseando encontrar una patología para actuar.
Mitos sobre el cribado. Cómo realizar el cribado con más criterio
traducido de Thériault G, Reynolds DL, Grad R, et al. Debunking myths about screening: How to screen more judiciously. Can Fam Physician. 2023 Nov; 69(11): 767-771
traducción no autorizada con DeppL por Rafael Bravo Toledo. Texto completo en PDF.
En la mayoría de los casos, el cribado se considera un esfuerzo noble y que merece la pena. La mayoría de los pacientes creen que el cribado no tiene inconvenientes y que sólo puede aportar resultados positivos para la salud. Los médicos sabemos que no es así. El objetivo de este artículo es revisar y explicar algunos de los mitos que rodean al cribado. La evolución de la atención al paciente desde las enfermedades infecciosas agudas a las enfermedades crónicas ha influido en nuestro enfoque del cribado y ha contribuido a estos mitos. Asumimos que podíamos abordar las enfermedades crónicas de la misma manera que habíamos combatido las enfermedades infecciosas; sin embargo, no sólo el tratamiento de las enfermedades crónicas no es tan sencillo, sino que los resultados de las pruebas diagnósticas de las enfermedades crónicas rara vez son tan seguros. Esta incertidumbre se amplifica en el caso de los resultados de las pruebas de cribado.
El cribado parte de la premisa de que una prueba aplicada a una persona o población asintomática y elegible, una vez o a intervalos, puede identificar un precursor tratable de una enfermedad (es decir, prevenir la enfermedad) o identificar una enfermedad tratable en una fase más temprana (es decir, prevenir una morbilidad y mortalidad más graves). Para que el cribado sea eficaz, la identificación debe conducir a tratamientos efectivos que beneficien a los pacientes (es decir, que reduzcan la morbilidad y la mortalidad) con magnitudes de daño aceptables. Sin embargo, a menudo la investigación no proporciona la información esencial para cuantificar tanto los beneficios como los perjuicios del cribado. Los pacientes y los profesionales no pueden evaluar el equilibrio y participar en una toma de decisiones compartida y significativa. Esto alimenta suposiciones y mitos sobre el cribado.
Caso Clínico
Por la mañana, mientras hojea una de sus revistas profesionales en Internet, le intriga saber de una nueva prueba de detección de la demencia que permitiría detectarla años antes de la aparición de los síntomas. Su primera impresión es que podría ser una prueba útil en su consulta. Reflexionando un poco más, se pregunta qué beneficios puede tener la detección precoz de la demencia cuando no existe una terapia específica que pueda cambiar significativamente su curso. También se pregunta cómo podría afectar este diagnóstico a las decisiones vitales de los pacientes que obtienen resultados positivos en el cribado, sobre todo teniendo en cuenta la posibilidad de falsos positivos. Empiezas a cuestionarte las ventajas de la detección precoz de otras enfermedades. De hecho, incluso te preguntas: «¿El cribado salva vidas?».
Mito 1: el cribado no es perjudicial
Algunas pruebas de cribado pueden ser beneficiosas, pero rara vez se habla de los posibles daños. Lo ideal sería que, cuando detectamos más enfermedades, pudiéramos tratarlas y mejorar la evolución del paciente. Desgraciadamente, esto no es cierto para todas las enfermedades que se detectan. Una vez realizado el diagnóstico, no es posible saber si la persona tiene un sobrediagnóstico (es decir, una enfermedad que no se habría manifestado a lo largo de su vida) , una enfermedad cuyo pronóstico no podemos cambiar o una enfermedad cuyo pronóstico podemos mejorar. Muchos piensan que sólo ocurre esto último.
El sobrediagnóstico es una consecuencia inherente a cualquier tipo de cribado. Su aparición, así como otros daños potenciales como los resultados falsos positivos, deben estimarse y discutirse con el paciente junto con los beneficios potenciales para determinar si el cribado es algo en lo que embarcarse o no. La comprensión del paciente y su participación en la decisión son fundamentales. Tomemos como ejemplo a un hombre de 70 años que se encuentra bien. Tras una toma de decisiones compartida, el paciente fue sometido a un cribado de aneurisma aórtico abdominal (AAA). Se descubrió un AAA y el paciente fue intervenido quirúrgicamente. Es posible que este paciente se haya sometido a esta intervención quirúrgica por un AAA que nunca le habría causado síntomas en su vida. De ser así, se trataría de un sobrediagnóstico. Dado que el AAA no habría causado síntomas, el paciente no podría beneficiarse de la intervención y sólo podría resultar potencialmente perjudicado (por ejemplo, por complicaciones quirúrgicas). Incluso las personas con AAA pequeños por debajo del umbral para la intervención pueden verse perjudicadas por la vigilancia periódica a la que se someten. Por otro lado, algunos individuos identificados mediante cribado sí se benefician de una intervención quirúrgica más temprana. Dado que los médicos no podemos predecir el futuro, no podemos saber qué pacientes asintomáticos con «enfermedad» se beneficiarán del cribado y de las intervenciones posteriores. El debate sobre los pros y los contras del cribado debe producirse antes de tomar la decisión de realizarlo.
Mito 1: el cribado no perjudica
Algunas pruebas de cribado pueden ser beneficiosas, pero rara vez se habla de los posibles daños. Lo ideal sería que, cuando detectamos enfermedades, pudiéramos tratarlas y mejorar la evolución del paciente. Desgraciadamente, esto no es cierto para todas las enfermedades detectadas. Una vez realizado el diagnóstico, no es posible saber si la persona tiene un sobrediagnóstico (es decir, una enfermedad que no se habría manifestado a lo largo de su vida)3 , una enfermedad cuyo pronóstico no podemos cambiar o una enfermedad cuyo pronóstico podemos mejorar.
El sobrediagnóstico es una consecuencia inherente a cualquier tipo de cribado. Su aparición, así como otros daños potenciales como los resultados falsos positivos, deben estimarse y discutirse con el paciente junto con los beneficios potenciales para determinar si el cribado es algo en lo que embarcarse o no. La comprensión del paciente y su participación en la decisión son fundamentales. Tomemos como ejemplo a un hombre de 70 años que se encuentra bien. Tras una toma de decisiones compartida, el paciente fue sometido a un cribado de aneurisma aórtico abdominal (AAA). Se descubrió un AAA y el paciente fue intervenido quirúrgicamente. Es posible que este paciente se haya sometido a esta intervención quirúrgica por un AAA que nunca le habría causado síntomas en su vida. De ser así, se trataría de un sobrediagnóstico. Dado que el AAA no habría causado síntomas, el paciente no podría beneficiarse de la intervención y sólo podría resultar potencialmente perjudicado (por ejemplo, por complicaciones quirúrgicas). Incluso las personas con AAA pequeños por debajo del umbral para la intervención pueden verse perjudicadas por la vigilancia periódica a la que se someten. Por otro lado, algunos individuos identificados mediante cribado sí se benefician de una intervención quirúrgica más temprana. Dado que los médicos no podemos predecir el futuro, no podemos saber qué pacientes asintomáticos con «enfermedad» se beneficiarán del cribado y de las intervenciones posteriores. El debate sobre los pros y los contras del cribado debe producirse antes de tomar la decisión de realizarlo.
El debate sobre los pros y los contras del cribado debe producirse antes de tomar la decisión de realizarlo
Otros daños están relacionados con las propias pruebas y con posibles investigaciones o tratamientos posteriores. Los falsos positivos pueden preocupar a los pacientes, sobre todo si son frecuentes. Además de provocar ansiedad en una persona sana por la posibilidad de estar enferma, las investigaciones posteriores de los resultados positivos pueden requerir diagnósticos por imagen y biopsias adicionales que no están exentos de consecuencias. El cribado tiene beneficios potenciales, pero como en cualquier decisión clínica, también deben discutirse los perjuicios y respetarse los valores y preferencias de los pacientes. Por ejemplo, antes de prescribir una estatina en prevención primaria, discutimos con los pacientes los beneficios y los perjuicios de su uso. Lo mismo debería hacerse antes de tomar decisiones sobre el cribado.
Mito 2: la detección precoz produce mejores resultados
Una de las creencias más extendidas es que la detección precoz de la enfermedad siempre se traduce en mejores resultados para los pacientes. La detección precoz es necesaria, pero no suficiente, para que el cribado sea beneficioso. Un aumento del diagnóstico precoz por sí mismo no está directamente relacionado con el beneficio, a menos que pueda demostrarse una disminución de la enfermedad avanzada o de la mortalidad.
Bell y Nijsten han comentado cómo el cribado del melanoma aumentó la detección precoz de la enfermedad sin tener ningún impacto sobre la enfermedad en estadios posteriores. Del mismo modo, la historia del cribado del neuroblastoma en Japón (que comenzó en 1985) es aleccionadora. Este cáncer tiene mejor pronóstico cuando se diagnostica antes del año de edad, por lo que el objetivo del programa era identificar el neuroblastoma antes, cuando el pronóstico es mejor. El cribado aumentó la incidencia del neuroblastoma pero no modificó el número de niños diagnosticados más tarde (después del año de edad) y la mortalidad siguió siendo similar a la de otros países sin programas de cribado. Como en el ejemplo del cribado del melanoma, el cribado descubrió casos antes pero no tuvo beneficios globales. El programa de Japón se interrumpió en 2004.
Otro ejemplo de detección precoz de la enfermedad fue la «epidemia» de cáncer de tiroides en Corea del Sur que siguió al aumento del uso de ecografías tiroideas. Ante el aumento de la tasa de cánceres de tiroides, muchos surcoreanos pensaron que el cribado sería útil. Basándose en las virtudes ensalzadas de la detección precoz, el cribado del cáncer de tiroides mediante ecografías dio lugar a que decenas de miles de pacientes fueran sobrediagnosticados, sin cambios en la mortalidad, a pesar de que casi todos los pacientes fueron tratados, muchos de ellos con secuelas. Sin impacto en los beneficios importantes para el paciente y con un gran aumento de los daños (por ejemplo, medicalización, daños del tratamiento), el cribado más frecuente y la detección de más enfermedad no fueron beneficiosos. Aunque en Canadá no se promovió el cribado de tiroides, se observaron aumentos notables en el uso del diagnóstico por imagen durante la década de 1990 y principios de la de 2000, principalmente en mujeres de mediana edad, de nuevo sin cambios en la mortalidad.
A menudo pensamos que las enfermedades se comportan de forma coherente y son predecibles, como se representa en el modelo tradicional de progresión del cáncer de la figura 1 pero la realidad es más variable, como se muestra en el modelo contemporáneo. Ni siquiera el cáncer es siempre una enfermedad lineal y progresiva, por lo que hay que responder a la pregunta «¿es mejor cuanto antes?» antes de sugerir cualquier cribado. Necesitamos pruebas de que, de hecho, es mejor adelantarse, al menos para algunos individuos, y una idea de la magnitud de los beneficios y los daños.

Figura 1.- Dos modelos de progresión del cáncer: El modelo tradicional (izquierda) postula que todos los cánceres están destinados a seguir una progresión ordenada desde el foco primario a los ganglios linfáticos, pasando por focos metastásicos distantes, hasta causar finalmente la muerte del cáncer. El modelo contemporáneo (derecha) es más complejo y heterogéneo. Algunos cánceres son metastásicos desde su aparición (A), otros nunca metastatizan pero causan la muerte por invasión local (B), mientras que otros siguen el modelo tradicional (C). Otros cánceres no están destinados a causar síntomas porque crecen tan lentamente que los pacientes mueren por otras causas antes de que aparezcan los síntomas (D), dejan de crecer (E) o remiten (F).
Mito 3: una tecnología más nueva produce más beneficios
Cuando las nuevas tecnologías permiten detectar más enfermedades, debemos asegurarnos de que su uso produce un balance global positivo en términos de resultados importantes para el paciente.13 Como ejemplos, podemos pensar en la mejora de las pruebas de imagen o en la adición de más pruebas a las ya existentes, como la tomografía computarizada de mayor resolución. Desde la llegada de esta prueba «mejorada», se ha producido un aumento pronunciado de los diagnósticos de embolia pulmonar, lo que se ha traducido en un aumento de la incidencia sin una disminución sustancial de la mortalidad.14 Este es un claro ejemplo de sobrediagnóstico (a través de hallazgos incidentales, no de cribado). En el cribado, la mamografía digital combinada con la tomosíntesis (enlace del T) mamaria puede detectar más cánceres de mama que la mamografía sola, pero esto no debe considerarse una garantía de mejor salud. Podría ser beneficioso, pero se necesita información sobre la magnitud de los posibles beneficios y daños para informar a nuestras pacientes.
En la tabla 1 se describen las distintas formas en que el cribado puede ampliar el reconocimiento de la enfermedad. Los problemas persistentes son la falta de reconocimiento de los daños potenciales y los beneficios no demostrados del aumento de la incidencia de casos.
| MANERA de ABORDAR LA MANERA de AMPLIAR LA DETECCIÓN de ENFERMEDADES | REFLEXIÓN |
| Amplíe el rango de edad de las pruebas de detección para que comiencen antes o terminen más tarde | La incidencia de la enfermedad puede diferir o la morbilidad y mortalidad competitivas pueden empeorar el balance beneficio-daño. Algunos ejemplos son la controversia sobre la edad para comenzar a detectar el cáncer de mama con mamografías. La información transparente sobre la magnitud de los beneficios y los daños es clave para la toma de decisiones compartida |
| Aumentar la frecuencia de las pruebas de detección | Creencia en el beneficio de un cribado más frecuente para no «pasar por alto» los casos sin tener en cuenta los posibles daños (p. ej., las pruebas anuales de Papanicolaou se consideraron necesarias) |
| Usar pruebas de detección más sensibles | El uso de imágenes más sensibles puede identificar lesiones más pequeñas sin evidencia de beneficio de los ensayos clínicos. Un ejemplo sería si se recomendara la resonancia magnética en lugar de la mamografía para la detección del cáncer de mama en mujeres con un riesgo promedio |
| Ampliar las definiciones de enfermedades | La reducción del umbral de anomalía aumentará la proporción de la población diagnosticada con una afección determinada. Algunos ejemplos son los cambios en los criterios de hipertensión, diabetes y trastorno del espectro autista |
Mito 4: el cribado salva vidas
En muchos programas de cribado, especialmente en el del cáncer, se nos dice que el cribado salva vidas. Desgraciadamente, esto rara vez se ha demostrado, aunque algunos estudios hayan encontrado reducciones en la mortalidad específica de la enfermedad. Por ejemplo, las revisiones sistemáticas del cribado del cáncer de mama han mostrado una pequeña reducción de las muertes atribuidas al cáncer de mama pero no de la mortalidad general. Esto es importante, ya que los mensajes clave a menudo se reducen a «el cribado del cáncer de mama salva vidas», mientras que el mensaje debería ser que por cada 1000 mujeres sometidas a cribado repetidamente a lo largo del tiempo, «el cribado del cáncer de mama puede reducir las muertes por cáncer de mama.» La cifra varía según la edad, pero se sitúa en torno a 1 de cada 1000 mujeres sometidas a cribado entre los 50 y los 60 años.
Demostrar una reducción de la mortalidad por todas las causas es un reto para cualquier prueba, sobre todo para las pruebas de cribado en las que la mayoría de las pacientes tienen un riesgo de muerte muy bajo. Los ensayos controlados aleatorizados tendrían que ser muy amplios o el tamaño del efecto tendría que ser sustancial. Una estrategia consiste en combinar varios ensayos para aumentar la potencia estadística. De este modo, la única prueba de cribado del cáncer que muestra una reducción estadísticamente significativa de la mortalidad por cualquier causa es la sigmoidoscopia flexible para el cáncer colorrectal (riesgo relativo = 0,97; IC del 95%: 0,959 a 0,992; p = 0,004), con una reducción del riesgo absoluto de 3,0 muertes por cada 1.000 personas sometidas a cribado (IC del 95%: 1,0 a 4,0) durante 11,5 años de seguimiento. Dado que el cribado del cáncer de cuello uterino disminuye la incidencia de la enfermedad, es probable que también reduzca la mortalidad.
Dado que el cribado se centra en personas asintomáticas y que los resultados del cribado pueden conducir a la medicalización, es importante para nuestros pacientes (y para nosotros mismos) que comprendamos cuál es el beneficio (por ejemplo, la mortalidad específica de la enfermedad) y su magnitud. Debemos evitar la idea más general de salvar vidas. Confrontar los mitos del cribado con la evidencia es un paso importante para reconocer cómo se puede utilizar el cribado de forma más sensata (Tabla 2).
| MITO | REALIDAD |
| Cuanto antes mejor. | Si bien la detección temprana es clave para el éxito de una prueba de detección, necesitamos más información. La evidencia de los ensayos debe mostrar que la intervención mejora la salud si la enfermedad se detecta antes y que los daños resultantes son aceptables |
| Más es mejor | Detectar más enfermedades no es sinónimo de beneficio. Necesitamos información sobre el equilibrio entre beneficios y daños antes de proceder. El indicador más imparcial del beneficio es la mortalidad por todas las causas, pero este resultado rara vez se logra. Los resultados falsos positivos y el sobrediagnóstico son indicadores importantes de daño |
| Lo más nuevo es mejor | Las pruebas más nuevas tienden a verse a través de una lente positiva. Es posible que detecten más enfermedades, pero el uso de estos nuevos métodos debe someterse a ensayos clínicos para demostrar la magnitud de los beneficios y los daños |
| Las pruebas de detección salvan vidas | Este es el mito más perdurable de todos, pero la realidad es más matizada. Los pacientes deben conocer el impacto final en sus vidas de las pruebas de detección basadas en la mortalidad por todas las causas. La mortalidad específica de la enfermedad puede dar lugar a una percepción más favorable del beneficio. Las estimaciones absolutas de los beneficios (y los daños) deben proporcionarse de forma transparente para una toma de decisiones compartida significativa |
Resolución del caso clínico
Durante la comida, vuelves al artículo online sobre la prueba de cribado de la demencia. En él se afirma que la prueba detectó antes la enfermedad en comparación con la atención habitual, pero no hay información sobre resultados importantes para el paciente (por ejemplo, necesidad de cuidados a largo plazo, calidad de vida, mortalidad) y no se informó de los daños. Te das cuenta de que tus reflexiones habían dado en el clavo; se necesita más investigación para evaluar esta intervención. Decide escribir un comentario a continuación del artículo. Al leer los comentarios anteriores te das cuenta de que no eres el único con dudas sobre la importancia clínica de este descubrimiento
.
Conclusion
While there should be a sufficient burden of disease for screening to potentially be appropriate, an increase in incidence should not be the only reason to suggest more screening. Some screening is aimed at very rare diseases with catastrophic outcomes because effective approaches are available to avert these consequences (eg, metabolic diseases in newborns), but, in general, population-based screening for something exceedingly rare (eg, cervical cancer in women younger than 25) would cause many harms (eg, false positives) with very few, if any, benefits. Diseases may increase in incidence because of changing epidemiology (eg, tobacco smoking, obesity, diabetes). If this is suspected, efforts should be made to determine whether systematically addressing these risk factors would be more effective than screening.
In 1968 Wilson and Jungner brought attention to screening by identifying 10 principles to guide its use.22 With the knowledge we have gained since then, we realize that what we had thought was relatively straightforward is much more complicated.23
Conclusión
Aunque debe existir una carga suficiente de enfermedad para que el cribado sea potencialmente apropiado, un aumento de la incidencia no debe ser la única razón para sugerir más cribados. Algunos cribados se dirigen a enfermedades muy raras que tienen resultados catastróficos en los que se dispone de enfoques eficaces para evitar estas consecuencias (p. ej., enfermedades metabólicas en recién nacidos), pero, en general, el cribado poblacional de algo extremadamente raro (p. ej., cáncer de cuello de útero en mujeres menores de 25 años) causaría muchos daños (p. ej., falsos positivos) con muy pocos beneficios, si es que los hay. La incidencia de enfermedades puede aumentar debido a cambios epidemiológicos (por ejemplo, tabaquismo, obesidad, diabetes). Si se sospecha esto, se debe intentar determinar si abordar sistemáticamente estos factores de riesgo sería más eficaz que el cribado.
En 1968 Wilson y Jungner llamaron la atención sobre el cribado al identificar 10 principios para guiar su uso.22 Con los conocimientos que hemos adquirido desde entonces, nos damos cuenta de que lo que habíamos pensado que era relativamente sencillo es mucho más complicado.
Notas
Puntos clave
▸ El diagnóstico precoz por sí mismo no está directamente relacionado con beneficio, a menos que pueda demostrarse una disminución de la enfermedad avanzada o de la mortalidad.
▸ El cribado tiene beneficios potenciales, pero no está exento de daños potenciales como el sobrediagnóstico. La comprensión de los posibles beneficios y daños debe preceder e informar la toma de decisiones compartida con los pacientes sobre el cribado.
▸ Dado que el cribado se centra en personas asintomáticas y que los resultados del cribado pueden conducir a la medicalización, es importante que los pacientes y los profesionales comprendan cuál es el beneficio (p. ej., mortalidad específica de la enfermedad) y su magnitud.
Lecturas recomendadas
Welch HG. Should I be tested for cancer? Maybe not and here’s why. Oakland, CA: University of California Press; 2006.
Welch HG, Schwartz LM, Woloshin S. Overdiagnosed. Making people sick in the pursuit of health. Boston, MA: Beacon Press; 2012.
Dickinson JA, Thériault G, Grad R, Bell NR, Szafran O. Assessing new screening tests. Panacea or profligate? Can Fam Physician 2022;68:815-22 (Eng), e310-7 (Fr).
Las consecuencias inesperadas de nuestras mejores intenciones
Resumen de Reducing overuse by recognising the unintended harms of good intention
David Slawson, Allen F Shaughnessy. Evidence-Based Medicine 2021; 26: 46-48.
El sobrediagnóstico y el sobretratamiento (uso excesivo) está ganando una amplia aceptación como una de las principales intervenciones nosocomiales en medicina. El uso excesivo no solo crea ansiedad y disminuye la calidad de vida de los pacientes, en algunos casos causa daño tanto a los pacientes como a otras personas que no participan directamente en la atención clínica. La reducción del uso excesivo comienza con el reconocimiento y la aceptación del potencial de daño involuntario de nuestras mejores intenciones. En este artículo, presentamos cinco casos para ilustrar dónde pueden producirse daños como resultado de intervenciones sanitarias bien intencionadas. Con esta información, los médicos pueden aprender a apreciar el papel fundamental de la toma de decisiones en medicina basada en la probabilidad y basada en la evidencia, y la necesidad de considerar los resultados para todos los que puedan verse afectados por sus acciones. Del mismo modo, los educadores deben desarrollar la educación médica y la toma de decisiones médicas para que se centre en la jerarquía de la evidencia y que lo que ‘debería funcionar’, basado en el razonamiento fisiopatológico tradicional centrado en la enfermedad, debería estar subordinado a lo que ‘sí funciona’.
Cinco casos para ilustrar dónde pueden producirse daños como resultado de intervenciones sanitarias bien intencionadas:
Daño no intencionado n. ° 1: el activismo salió mal
El activismo caracteriza la práctica médica. ‘No se limite a hacer algo, ¡quédese ahí! es difícil cuando la necesidad de intervenir es fuerte. La educación médica tradicional recompensa la acción, como resultado del refuerzo positivo de una actitud tenaz de no descuidar ninguna opción diagnóstica o terapéutica.
La idea alternativa de que la detección y el tratamiento tempranos pueden no ser efectivos es contraria a la intuición. Los pacientes quieren pruebas ‘solo para saber’. Los médicos solicitan pruebas ‘por si acaso’, pensando incorrectamente que nadie se ve perjudicado por ‘solo una prueba’
Daño no intencionado # 2: transeúntes inocentes
Desde el comienzo de la formación clínica, los alumnos deben aprender a apreciar que no es suficiente considerar únicamente los efectos de nuestra atención médica en el paciente que tenemos delante. También tenemos que comprender las ondas que pueden extenderse desde el paciente a través de la familia o los círculos sociales. Para algunas pruebas y procedimientos médicos, hay un punto en el que dañamos a más personas de las que ayudamos.
Daño no intencionado #3: el sano preocupado que creamos
Los perjudicados involuntariamente son los sanos preocupados, los pacientes que se ven afectados negativamente por el etiquetado.
Daño no intencionado # 4: el efecto mariposa
El efecto mariposa, descrito por primera vez por un meteorólogo, es el nombre del concepto de que un pequeño incidente al comienzo de un proceso puede magnificarse en consecuencias (en la descripción original, una mariposa batiendo sus alas en Beijing causa tornados en el medio oeste de EE. UU.)
Daño no intencionado # 5: fuera de Oz y de regreso a Kansas
Muchos hallazgos del mundo enrarecido de un estudio de investigación no pueden aplicarse a la práctica del mundo real. Esto no quiere decir que deban ignorarse los resultados de la investigación. Simplemente debemos recordar que lo que funciona en ‘Oz’ puede no funcionar en Kansas y, al hacerlo, evitar el sobretratamiento no intencionado, pero dañino.
La culpa fue del smartwatch
Una traducción no profesional y adaptación de A Contrarian View of Digital Health por John Mandrola y publicada en Quillette.
The pursuit of health is a symptom of unhealth.
—Petr Skrabanek
Jim de Kentucky. Un granjero, alto, con una gorra camionera, recientemente jubilado. Toma medicamentos para la hipertensión arterial y la diabetes. La artrosis le hace más lento, pero no tiene síntomas cardíacos. Él juega a las cartas, va a pescar y sale con sus nietos.
 La familia de Jim le compró un smartwatch -reloj inteligente- para que pudiera mejorar su salud. El reloj le dijo que su ritmo cardíaco era bajo. Jim llamó al médico de familia, quien organizó una visita urgente con cardiología.
La familia de Jim le compró un smartwatch -reloj inteligente- para que pudiera mejorar su salud. El reloj le dijo que su ritmo cardíaco era bajo. Jim llamó al médico de familia, quien organizó una visita urgente con cardiología.
El electrocardiograma de Jim mostró contracciones ventriculares prematuras ocasionales. Su cardiólogo se preocupó porque estas pueden indicar problemas. Jim intentó tranquilizar a su médico y le dijo: “Me siento bien”
El cardiólogo insistió en más pruebas. Una de las exploraciones, conocida por su propensión a los falsos positivos, mostró una anomalía. Entonces, Jim, el hombre feliz asintomático que fue al cardiólogo por un reloj inteligente, se hizo una coronariografía, una prueba que requiere colocar un catéter en el corazón, que resulto casi normal.
Poco después del procedimiento, Jim dejó de hablar, su rostro se paralizo y no pudo mover el lado izquierdo de su cuerpo. El catéter había roto una placa que causó un accidente cerebrovascular.
El neurólogo trata de ayudarlo. Meses después, Jim progresa lentamente en una residencia de ancianos.
Mientras que las redes sociales amplían las anécdotas de ‘salvaciones’ de los dispositivos de salud personales, los clínicos del mundo real captan dos verdades del caso de Jim: es difícil encontrar una persona sin síntomas y que la interacción con la atención médica conlleva riesgos.
En la década de 1970, Ivan Illich, un filósofo, escribió un libro llamado Medical Nemesis (1974). La tesis de Illich era que la medicina se había convertido en una gran amenaza para la salud. Su prosa rimbombante y su personalidad excéntrica hicieron que sus ideas fueran fáciles de descartar en ese momento. Ahora, con la expansión del complejo médico-industrial, incluidos los dispositivos de salud ‘personales’, las ideas de Illich merecen otra mirada.
¿Podría haber sido un presciente?
Illich describió tres formas en que el lobby médico ha traído daño, o iatrogenia, a la sociedad. El caso de Jim ilustra el primer tipo de iatrogenia: el daño clínico directo. Pero Illich nos enseñó que la iatrogenia clínica directa no es la peor forma de hacer daño. La expansión de la salud digital pondrá en peligro a la sociedad de maneras más perniciosas y devastadoras.
Una es la iatrogenia social en la que la práctica médica causa enfermedades al alentar a las personas a convertirse en consumidores de terapias preventivas. Gilbert Welch, profesor de medicina del Instituto de Política de Salud y Práctica Clínica de Dartmouth, llama a esto ‘medicina anticipatoria’. Welch constató que cuando tratamos a personas con síntomas, lo hacemos porque los pacientes están pidiendo nuestra ayuda. En la medicina anticipatoria, a los pacientes se les dice que necesitan nuestra ayuda.
Los relojes inteligentes capaces de registrar el ritmo del corazón son, en esencia, programas masivos de detección de enfermedades, similares a las campañas de concienciación sobre el cáncer con lazos azul y rosa.
Una mirada empírica a la evidencia que apoya la medicina anticipatoria es aleccionadora.
En 2015, tres investigadores de Stanford estudiaron sistemáticamente todos los ensayos publicados de detección de enfermedades mortales y encontraron que «las reducciones en la mortalidad por todas las causas con las pruebas de detección eran escasa o inexistentes».
La genómica, otra forma de salud digital, parece igualmente dudosa. El profesor Christopher Semsarian, de Sydney, Australia, escribió recientemente que ‘la secuenciación de los genomas de personas que están bien y asintomáticas tiene un gran potencial para hacer más daño que bien’. Semsarian explica que la secuenciación de un genoma humano en una persona sana puede identificar hasta 12 variantes de ADN potencialmente dañinas. Ese conocimiento seguramente inducirá más pruebas y preocupaciones innecesarias. Por lo tanto, cada persona que tiene su genoma secuenciado se convierte en un paciente.
El uso de datos genómicos no mejora la terapéutica. Cuando Francis Collins audazmente predijo a principios de siglo que veríamos una transformación completa en la terapéutica médica en los próximos 15 a 20 años, se equivocó. Esto no es sorprendente, dado que las enfermedades de hoy en día, relacionadas con lo estilos de vida, como obesidad, diabetes y enfermedades cardiovasculares, están vinculadas a cientos de variantes genéticas, que en conjunto explican pequeñas fracciones de la varianza.
A pesar de las muchas promesas de la oncología de precisión, dos estudios formales, incluido un ensayo controlado aleatorizado, no han podido mostrar los enfoques de secuenciación de tumores (la búsqueda de alteraciones genómicas en las células cancerosas y luego el tratamiento con productos químicos específicos) tengan alguna ventaja sobre la terapia convencional.
Los datos sobre esperanza de vida confirman el fracaso de la medicina preventiva: el sitio web de los CDC incluye gráficos sobre el promedio de vida útil. No importa la categoría, la edad de la muerte no se ha movido en los últimos 15 años. De hecho, para algunas categorías, la vida útil en realidad ha disminuido en los últimos dos años. Pero peor es esta estadística: mientras que las muertes por cáncer y enfermedades cardíacas se han estancado desde 2000, las muertes por demencia y la enfermedad de Parkinson han aumentado enormemente
Por último, Illich creía que el mayor pecado de la medicina era una iatrogenia cultural, un repugnante poder indirecto con el efecto de negar la salud. Pensó que la verdadera salud requería adaptación. Las personas sanas se adaptan al envejecimiento, a la curación cuando están dañadas, al sufrimiento y luego a la expectativa pacífica de la muerte. Pero la metástasis de la medicina en la cultura tiene consecuencias terribles:
Al transformar el dolor, la enfermedad y la muerte de un desafío personal en un problema técnico, la práctica médica roba el potencial de las personas para lidiar con su condición humana de manera autónoma y se convierte en la fuente de un nuevo tipo de inseguridad.
La paradoja trágica de hoy es que los beneficios de la tecnología permiten que las personas vivan con más enfermedades, pero este ‘progreso’ también evita las adaptaciones normales del envejecimiento. Los médicos rara vez dicen que una persona mayor sufre de vejez; más bien que ella tiene enfermedades X, Y y Z.
James Marcus, ex editor de la revista Harper, recientemente escribió en el New Yorker sobre la espiral del final de la vida de su padre. A la edad de 89 años, su padre, un científico médico jubilado, se había convertido en un ‘conjunto de enfermedades’. La fragilidad le provocó caídas y un hematoma subdural, luego craneotomía, estancias en residencias de ancianos, delirios, neumonías y luego la muerte. Hospitales y residencia ancianos rebosan de casos exactamente iguales a este.
La salud digital no ofrece alivio a la iatrogenia cultural de Illich, incluso la puede empeorar. Esa realidad plantea cuestiones existenciales. El gastroenterólogo irlandés Seamus O’Mahony escribe en su último libro, ¿Puede curarse la medicina ? La corrupción de una profesión (2019), que ‘la medicina ya no sabe para qué sirve’. O’Mahony hace buenas preguntas: ¿el objetivo de la medicina o la salud digital es mantener a toda la población adulta bajo vigilancia permanente? ¿La longevidad triunfa sobre todas las demás consideraciones? ¿Y si ganamos la guerra contra el cáncer? y, ¿qué pasa con el alivio del sufrimiento?]
Enviar millones de personas más a los médicos, crear una sociedad aún más temerosa de las enfermedades al acecho y roba sistemáticamente a las personas el arco normal de la vida y la muerte; me temo que este es el rumbo de la expansión de la salud digital.
Como médico en la primera línea de la atención médica, los comienzos de la salud digital me parecen siniestros.
El Dr. John Mandrola práctica electrofisiología cardíaca en Louisville, Kentucky y es el corresponsal de cardiología de Medscape