Etiquetado: Medicina basada en la evidencia
¿Sobreviven más personas al Covid-19 porque los médicos estamos haciendo menos?
Por Haider Warraich, traducción libre de Are more people surviving Covid-19 because doctors are doing less?
El mes pasado, mientras mis colegas y yo nos ocupamos de la Sra. Smith (no es su nombre real), una mujer de mediana edad hospitalizada con Covid-19, todos los días se sentían como una educación en indefensión aprendida. No importa lo que hiciera nuestro equipo, su infección seguía empeorando. Al principio, estaba respirando solo aire ambiental. Luego, necesitó oxígeno extra que le proporcionara un pequeño tubo colocado debajo de las fosas nasales. Después de eso, necesitó más oxígeno a través de una mascarilla.
Le dimos el medicamento remdesivir, pero no mejoró. Le dimos corticoides en dosis altas, pero no mejoró. Incluso le dimos el cóctel de anticuerpos que recibieron el presidente Trump y muchos de sus aliados de alto nivel, pero ella no mejoró. La fiebre de Smith subió, su respiración empeoró y su ánimo se hundió. Cada vez que llamaba a su esposo, buscaba un lado positivo, pero todo lo que podía compartir era un empeoramiento tras otro.
A pesar de nuestros mejores esfuerzos, fue trasladada a la unidad de cuidados intensivos y conectada a un respirador mecánico que respirara por ella. Poco después tuvo un ataque al corazón y, en cuestión de días, murió.
Los médicos anhelan tener capacidad de actuar, un poder que pueden usar para cambiar el curso de la vida de un paciente que está en picado. Sin embargo, para mí e innumerables médicos, enfermeras y otros, Covid-19 ha sido una lección sombría de humildad. Si bien hemos aprendido mucho sobre esta enfermedad en poco tiempo, todavía no tenemos casi ninguna capacidad para cambiar el destino de los pacientes con infecciones graves de Covid-19.
Al igual que muchas otras infecciones virales, Covid-19 se ha convertido en un cementerio para las intervenciones terapéuticas. La investigación que mi equipo realizó mostró que, durante un lapso de dos meses a principios de este año, los médicos estadounidenses emitieron medio millón de recetas para hidroxicloroquina y la FDA (Administración de Alimentos y Medicamentos), a pesar de no tener evidencia real para su beneficio en Covid-19, la autorizo prematuramente por emergencia, que más tarde revocó debido a las preocupaciones sobre complicaciones cardíacas. Remdesivir, un medicamento antiviral, fue aprobado por la FDA para el tratamiento de Covid-19 en octubre de 2020, a pesar de que los datos que respaldan su uso fueron marginales en el mejor de los casos. Menos de un mes después, la Organización Mundial de la Salud recomendó no utilizarlo.
El plasma recogido de individuos que se recuperaron de Covid-19, otro tratamiento sobredimensionado, resultó ser inútil en pacientes con infecciones moderadas o graves. Incluso los cócteles de anticuerpos, a menudo promocionados como una cura para Covid-19, no han dado resultados favorables: los ensayos clínicos que prueban anticuerpos desarrollados por Regeneron y Eli Lilly entre pacientes hospitalizados con Covid-19 se han detenido debido a que el tratamiento es ineficaz.
Hasta la fecha, la única terapia farmacológica que parece ayudar claramente a los pacientes de Covid-19 en estado crítico es losc orticoides.
Ahora existe la preocupación de que algunos de los medicamentos que estábamos dando a los pacientes de Covid-19 fueran algo más que inútiles, de hecho, podrían haber sido perjudiciales.
Al principio de la pandemia, los médicos señalaron que los pacientes con Covid-19 tenían una propensión a formar coágulos dentro de los vasos sanguíneos que podrían tener consecuencias que alteraban la vida, como causar accidentes cerebrovasculares o embolias pulmonares. Médicos de todo el mundo comenzaron a administrar anticoagulantes a pacientes de Covid-19, y algunas sociedades médicas ofrecieron pautas para el uso agresivo de estos medicamentos. En una encuesta en línea, la mayoría de los médicos indicaron que recetarían anticoagulantes en dosis altas a pacientes de Covid-19 que se cree que tienen un alto riesgo de formación de coágulos sanguíneos.
Sin embargo, cuando los NIH estudiaron los anticoagulantes en un ensayo aleatorizado, no sólo fue inútil el tratamiento, sino que puede haber sido perjudicial para los pacientes con infección grave de Covid-19 al aumentar el sangrado. El ensayo se detuvo recientemente en ese grupo porque no se pudo excluir un «potencial de daño en este subgrupo». Otro ensayo internacional importante de anticoagulantes también detuvo la adscripción de pacientes en estado crítico, aunque la inscripción de pacientes de Covid-19 con enfermedades menos graves continúa, ya que no se ha identificado el riesgo de daño en esos grupos.
Los anticoagulantes están lejos de ser los únicos tratamientos que los médicos han dado a los pacientes de Covid-19 que pueden haber empeorado las cosas. Al principio, muchos médicos indicaron ventilación mecánica de manera agresiva a los pacientes de Covid-19 con niveles bajos de oxígeno, que por otro lado no estaban gravemente enfermos, un enfoque que conlleva riesgos tanto a corto como a largo plazo.
Todos estos resultados negativos me hacen preguntarme si una razón importante por la que las tasas de mortalidad de Covid-19 están disminuyendo puede no ser, porque hemos ampliado las pruebas diagnósticas o estamos haciendo más para combatir la enfermedad, sino porque los médicos están haciendo menos por los pacientes. Un año después de la pandemia, tal vez ahora sepamos más sobre lo que no debemos hacer. Tal vez menos personas están muriendo porque los médicos se ven obligados a ser introspectivos y cuidadosos. Un viejo adagio dice que un buen cirujano puede estar equivocado, pero nunca en duda. Tal vez después de 2020 lo enterremos para siempre.
Un año después de la pandemia, tal vez ahora sepamos más sobre lo que no debemos hacer.
Una de mis tías en Pakistán recientemente enfermó con Covid-19 y fue ingresada en un pequeño hospital. Mi teléfono rápidamente se llenó de fotos de tomografías computarizadas y recetas escritas en Urdu, junto con videos respirando con una máscara de oxígeno mientras estaba sentada con su sushalwar kameez (traje tradicional) en una cama improvisada. Desde el otro lado del mundo, aparte de recomendar corticoides todo lo que podía hacer era dejar mensajes de voz esperanzados. Era muy similar a cómo me sentía mirando en el hospital a través de la puerta de cristal a mi último paciente luchando por respirar a pocos metros de distancia.
Mirando hacia atrás, deberíamos haber hecho más fácil para los médicos inscribir a los pacientes en los ensayos para que pudiéramos aprender más rápidamente sobre el impacto de nuestras acciones. Mientras que los médicos académicos en los Estados Unidos han publicado miles de artículos relacionados con Covid-19, sus contribuciones a ensayos clínicos aleatorizados, el estándar de oro de la evidencia clínica, ha sido limitada. El Reino Unido ha hecho un trabajo mucho mejor de inscribir a los pacientes en los ensayos a pesar de que, también, está siendo duramente golpeado por la pandemia.
Y sin embargo, aunque hemos hecho pocos progresos en la búsqueda de una «cura» para Covid-19, hemos hecho progresos excepcionales en la búsqueda de maneras de prevenir la propagación de la infección. Desde medidas de salud pública como el uso de máscaras y distanciamiento físico hasta el desarrollo de dos vacunas increíblemente eficaces ahora aprobadas para su uso —y probablemente más por venir— nuestra capacidad para prevenir esta infección seguramente será la forma en que salgamos de esta pandemia.
A diferencia de la señora Smith, he tenido muchos pacientes que se recuperaron de Covid-19. Uno de ellos desarrolló una insuficiencia cardíaca tan grave que lo recomendamos para un trasplante de corazón y sin embargo, después de meses de lucha, apareció a la vuelta a la esquina. Otro que fue ingresado en el hospital el mismo día que la señora Smith se fue unos días más tarde, sin ningún síntoma de que hablar. Mi tía en Pakistán también está de vuelta en casa y está bien.
Desearía tener la audacia de tomar crédito por victorias como estas. Pero la verdad es que cuando se trata de Covid-19, la prevención ha superado con facilidad nuestra búsqueda fallida de una cura. La necesidad de controlar la propagación del virus se ha vuelto aún más crucial a medida que intentamos construir un puente hacia la vacunación generalizada.
Haider Warraich is a cardiologist and researcher at Brigham and Women’s Hospital, associate director of the heart failure program at the VA Boston Healthcare System, and an instructor in medicine at Harvard Medical School. The views presented here are his and don’t necessarily reflect those of his employers. Patient details have been withheld or changed to preserve confidentiality.
El laberinto de las IRAs (y 2)
La evidencia: antibióticos para la sinusitis aguda
En una revisión Cochrane que investigo el tratamiento antibiótico para la sinusitis aguda, se encontraron cinco estudios aleatorizados con más de 1000 pacientes asignados a antibióticos o a placebo. El análisis de los ensayos encontró que había un riesgo relativo de 0,66 (95% IC 0,47 a 0,94) si se utilizan los antibióticos, lo que significa que el riesgo relativo de tener la enfermedad a las 1-2 semanas fue del 66% con antibióticos. Sin embargo, el 86% de los pacientes que recibieron placebo se había recuperado a las 1-2 semanas de todos modos. Esto significa que seis de cada siete pacientes tratados con antibióticos no obtuvieron ningún beneficio después de 1-2 semanas, y entre 16 ya 60 días no había diferencia en la recuperación y los informes de complicaciones entre los grupos de antibióticos y placebo. Los criterios de inclusión para los ensayos de diagnóstico fueron rigurosos con la confirmación por rayos X o tomografía computarizada o una punción del seno y la aspiración. El diagnóstico clínico fue también más estrictas que en la práctica clínica habitual en Australia. El espectro normal de diagnóstico de la enfermedad es mucho más amplia en la práctica general que en los ensayos, por lo que la respuesta al tratamiento probablemente sería menos.
La evidencia: los antibióticos para el dolor de garganta aguda
Otra revisión Cochrane identificó 15 ensayos (con 3621 participantes) que evaluaron los antibióticos en el dolor de garganta agudo. Estos ensayos informaron sobre la incidencia de los síntomas tres días después de que el paciente hubiera sido visto por un médico. (cuando el beneficio de los antibióticos es más evidente.) En el grupo control, alrededor del 77% de los pacientes todavía estaban experimentando dolor de garganta en comparación con el 66% de los pacientes que recibieron antibióticos (penicilina en su mayoría). Esto representa un riesgo relativo de 0,68 (IC del 95% 0,59 a 0,79). La evidencia es muy sólida (incluso un nuevo ensayo bien realizado es improbable que altere sustantivamente el efecto global). El número de pacientes que necesitan ser tratados con antibióticos para que uno de ellos se beneficie es 3,7 para aquellos que tienen una muestra positiva de estreptococos en la garganta, 6,5 para aquellos con un hisopo negativo, y 14.4 en los que no se tomó muestra. Cabe señalar que los ensayos que no se tomaba muestras con hisopo tenían casos menos graves.
Así que, si el control de síntomas no es una razón suficiente para el uso de antibióticos, ¿hay otras razones? Históricamente, el dolor de garganta preocupaba más por sus complicaciones que por sus síntomas. De éstos, domina la fiebre reumática aguda. Es difícil para nosotros apreciar ahora, 100 años más tarde, el miedo a la ‘garganta por estreptococos’ que se utilizaba para asustar a los padres. Un análisis de 16 ensayos de 10 101 pacientes encontró que 10 días de penicilina para el dolor de garganta fue altamente protectora contra la fiebre reumática aguda, con un riesgo relativo de 0,20 (IC del 95%: 0,18-0,44). Sin embargo, los ensayos clínicos tienen más de 50 años, y la fiebre reumática aguda ha ido desapareciendo de manera constante desde el inicio de la década de 1900. (El descubrimiento de los antibióticos a mediados de la década de 1900 no hace ninguna melladura discernible sobre esta tendencia a la baja) Ahora el riesgo de fiebre reumática aguda es bajo – un caso de cada en la vida de 10 Médicos Generales – y es una débil justificación para el uso de antibióticos. Por el contrario, las comunidades indígenas rurales y remotas de Australia experimentan la fiebre reumática aguda con una frecuencia suficiente para el uso de antibióticos para que el dolor de garganta sea importante.
Los daños derivados de antibióticos
Se está acumulando evidencia de que los antibióticos producen daños comunes, incluyendo erupciones cutáneas, diarrea y candidiasis. Sin embargo, los datos sobre reacciones adversas a los medicamentos no son exhaustivas. Si la infección es grave, estas reacciones adversas comunes pueden ser considerados como algo trivial. Sin embargo, si como en el caso de los antibióticos para la faringitis y sinusitis aguda, los beneficios son mínimos, los daños de los antibióticos deben ser tenidos en cuenta. Los médicos deben discutir estos daños, equilibrado, de los beneficios, con el paciente antes de decidir sobre el manejo de la enfermedad.
Resistencia antibiótica
También existe la preocupación acerca de la resistencia a los antibióticos. Esto es evidente por el daño a nivel de población, pero hay evidencia de que los individuos portan bacterias comensales resistentes a los antibióticos hasta 12 meses. La medida en que esto compromete la eficacia de los antibióticos para las infecciones potencialmente más graves posteriores no se ha cuantificado.
Alternativas a los antibióticos
Actualmente hay pocas alternativas eficaces a los antibióticos en atención primaria. Hay, sorprendentemente, escasa evidencia empírica de la eficacia de los analgésicos, y demasiado poca para otros productos publicitarios (descongestionantes, medicinas complementarias y alternativas, cafeína) para recomendarlos. Los corticoides se han demostrado ser eficaces para la sinusitis aguda en cuatro ensayos de 1943 pacientes. Después de 2-3 semanas, la sinusitis resolvió o mejoró en el 73% de los pacientes que usan corticoides intranasales en comparación con el 66% de aquellos que no los utilizaban, lo que significa que 14 pacientes necesitan ser tratados para que uno se beneficie.
Reunamos todo esto al hablar con los pacientes
El gran reto es comunicar esta complejidad a los pacientes, que podrían simplificar en exceso el problema al hecho de que hay una infección, que puede ser causada por bacterias y que los antibióticos matan a las bacterias. Un enfoque de toma de decisiones compartida permite al clínico para explicar la evidencia claramente al paciente para que puedan unirse en cuando se toman las decisiones sobre su salud.
Cuando se presentan pruebas, los pacientes a menudo se sorprenden de encontrar los beneficios modestos, con los daños de la misma magnitud del efecto, y se vuelven menos interesados en seguir con los antibióticos.
Conclusión
Las opciones de tratamiento para el dolor de garganta y sinusitis aguda son escasas. Sin embargo, las enfermedades se resuelven sin tratamiento y, con algunas excepciones importantes, las complicaciones son raramente un problema. Probablemente hacemos más bien a los pacientes excluyendo enfermedades más siniestras, y asegurándoles que la enfermedad se resuelve espontáneamente.
El laberinto de las IRAs
La revista Australian Prescriber es un modelo de información para prescriptores que intenta proporcionar información independiente, confiable y accesible sobre medicamentos y terapéutica. Como ellos mismo refieren su propósito es ayudar a los profesionales de la salud a tomar decisiones informadas a la hora de prescribir, incluyendo la posible prescripción de un medicamento o no. Para ello no huyen del debate sobre áreas terapéuticas complejas, controvertidas o inciertas pero siempre con un afán didáctico, no militante y sobre todo practico. Al contrario que otras fuentes de información de las que por aquí sabemos mucho, no olvidan que el objetivo no es el uso racional del medicamentos sino ayudar el medico (al tomador de decisiones ) para que haga un uso racional de todas la herramientas terapéuticas. Forma parte de NPS MedicineWise , una organización independiente y sin ánimo de lucro que proporciona información de medicamentos y recursos para profesionales de la salud, y los actores involucrados en el uso de la calidad de los medicamentos. NPS MedicineWise es financiado por el Departamento de Salud del Gobierno de Australia.
Traducción de Acute sinusitis and sore throat in primary care por Chris Del Mar. Aust Prescr 2016; 39: 116-81
El “dolor de garganta” y la sinusitis aguda son Infecciones respiratorias agudas (IRAs) cuyo diagnóstico no es sencillo. Tratar de adivinar el patógeno responsable puede que no sea el mejor enfoque.
Guiarse por la evidencia empírica puede ser más útil. Se sugieren algunos, pero pocos, beneficios de los antibióticos. Esto tiene que equilibrarse con algunos, pero pocos, efectos perjudiciales de los antibióticos, como la diarrea, erupción cutánea y candidiasis.
Los prescriptores deben ser conscientes también del riesgo de resistencia a los antibióticos para el paciente, así como para la población en su conjunto.
Los médicos deben explicar la evidencia de los beneficios y los daños de los antibióticos a los pacientes dentro de un marco de toma de decisiones compartida.
Introducción
El dolor de garganta y sinusitis aguda son las dos causas más comunes de las consultas de atención primaria de Australia. Sin embargo, la decisión de cómo tratar a los pacientes afectados no es nada sencilla.
Diagnóstico
Las infecciones respiratorias agudas implican a la mucosa respiratoria que recubre la faringe y fosas nasales, incluyendo los senos nasales y vías respiratorias superiores. El diagnóstico preciso se ve ensombrecido por un espectro muy amplio de diferentes fuentes de la enfermedad, y una amplia gama de microorganismos que están asociados con, y que pueden causar, la infección. Muchas de estas bacterias están normalmente presente como comensales. Probablemente diseminamos diferentes tipos de virus mucho más a menudo de lo que sufrimos los síntomas de una infección viral.
Los síntomas pueden comenzar en cualquier zona de la mucosa e ir a cualquier otra – estornudos (nariz), dolor de garganta (amígdalas o faringe), la tos aguda (vías respiratorias superiores) y fiebre o malestar general (sistémica) – (en cualquier orden ver Figura).
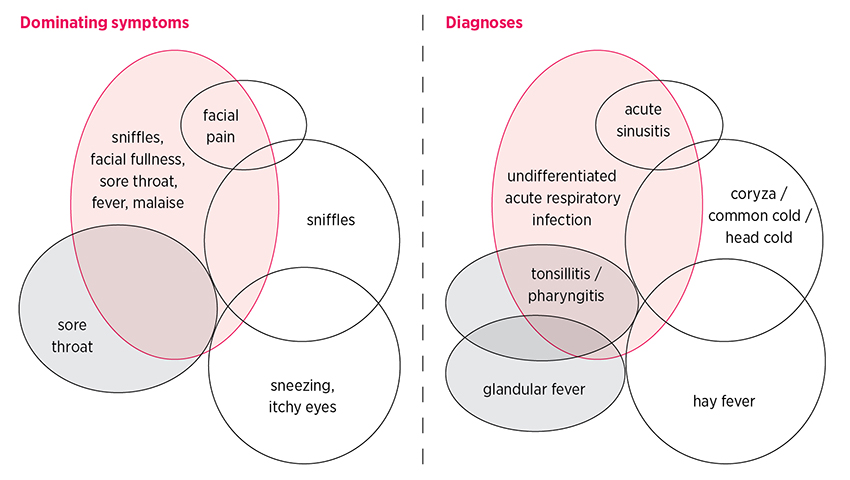
La superposición de síntomas y diagnóstico de las diferentes infecciones respiratorias agudas
La figura muestra los síntomas dominantes y los correspondientes diagnósticos de infecciones respiratorias agudas.
Es la infección bacteriana o viral?
Debido a que la cuestión de si una infección es causada por una bacteria o un virus se basa el enfoque racional convencional del manejo de las infecciones, ha sido el foco de mucha investigación. Sin embargo, muchos estudios del entorno microbiológico de las personas con infección son difíciles de interpretar.
Uno de los organismos de mayor preocupación es estreptococos del grupo A beta-hemolítico. Históricamente, esta infección ha dado lugar a complicaciones no supurativas (fiebre reumática aguda y glomerulonefritis), e infecciones secundarias como la otitis media aguda, sinusitis y amigdalitis. Es muy difícil de predecir a partir de los signos clínicos, y el cultivo tarda varios días, dejando sólo la prueba de detección antigénica rápida como una opción. Por otra parte, el estreptococo del grupo A beta-hemolítico, junto con otros organismos que causan infecciones respiratorias ( Neisseria meningitidis, Haemophilus, Chlamydia y Legionella ) están a menudo en personas sin síntomas.
Antes de centrarse demasiado en el diagnóstico, vale la pena pensar acerca del propósito de este. ¿Cómo va a influenciar el diagnóstico en el tratamiento que instauremos?
Tratamiento
El curso natural del dolor de garganta y la sinusitis es la resolución espontánea. Tres preguntas se deben hacer:
- ¿Los antibióticos reducen la gravedad o duración de los síntomas?
- ¿Reducen las complicaciones?
- ¿Hay otras intervenciones que alivien los síntomas?
Estas son preguntas necesarias debido al espectro de la resistencia a los antibióticos – algo que se acerca a una catástrofe.
Continua
Seis ‘sesgos» contra pacientes y sus cuidadores en la medicina basada en la evidencia
Trisha Greenhalgh junto a otros autores publica en la revista electrónica BMC Medicine un interesante articulo de debate, Six ‘biases’ against patients and carers in evidence-based medicine, donde se discute seis características (denominadas en el articulo sesgos o biases) de la medicina basada en la evidencia (MBE) que potencialmente y de manera inadvertida pueden modificar, a peor, las preferencias de los pacientes y cuidadores, estos son
- Carencia de participación del paciente en los diseños de la investigación
- Pobre estatus que se da a la experiencia (anecdotas) en la jerarquía de la evidencia.
- Tendencia de la MBE a confundir la atención centrada en el paciente con el uso de herramientas para la toma de decisiones compartidas
- Escasa atención que se presta en la MBE a los desequilibrios de poder que suprimen la voz del paciente
- La MBE sobreenfatiza la díada médico-paciente (ignorando el auto-cuidado y la importancia de las amplias redes sociales del paciente, tanto on como off-line
- El enfoque principal de la MBE en las personas que buscan y obtienen atención sanitaria (y en las que ocultan de aquellos que no buscan o no pueden acceder a la atención).
Estos «sesgos» y sus efectos potenciales sobre el proceso y el resultado de la atención sanitaria basada en la evidencia, se resumen en la Tabla a continuación, pero sin duda los mas interesante es las medidas que se proponen para reducir sus (malos ) efectos, que pasan por: abarcar la participación del paciente en la investigación, hacer un uso más sistemático de la evidencia individual (‘personalmente significativo’) , tener una visión más interdisciplinaria y humanista de las consultas, considerar las relaciones de poder desiguales en los encuentros sanitarios, apoyar a las comunidades de pacientes y tener en cuenta la ley de cuidados inversa.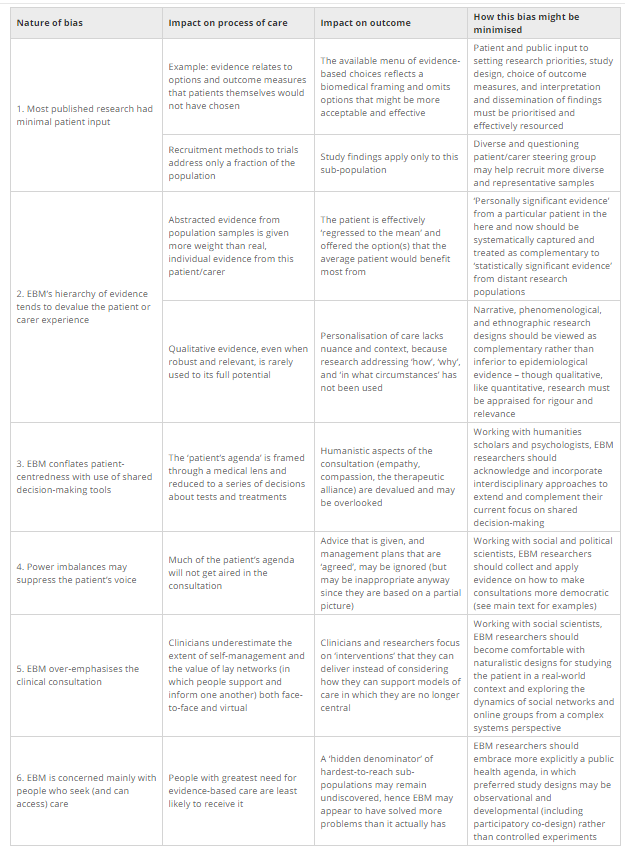
TILT
 Los que ya peinamos canas recordamos esta palabra como claro indicio de que habíamos cometido falta en las maquinas de bolas también conocidas como pinball, flippers o petacos. Todos odiábamos cuando la maquina como respuesta a nuestros repetidos y maliciosos empellones respondía quedándose trabada y sin poder continuar el juego. El luminoso y destelleante TILT era la señal de que la maquina nos había pillado y debíamos comenzar una nueva partida o gastar un duro de nuetra escasa economía si el marcador ya estaba a cero.
Los que ya peinamos canas recordamos esta palabra como claro indicio de que habíamos cometido falta en las maquinas de bolas también conocidas como pinball, flippers o petacos. Todos odiábamos cuando la maquina como respuesta a nuestros repetidos y maliciosos empellones respondía quedándose trabada y sin poder continuar el juego. El luminoso y destelleante TILT era la señal de que la maquina nos había pillado y debíamos comenzar una nueva partida o gastar un duro de nuetra escasa economía si el marcador ya estaba a cero.
Para los médicos y a partir de ahora TILT va tener un nuevo significado porque es el acronimo de Today I Learnt That que promete ser una nueva y revolucionaria forma de acceder a la información médica
Realizada por el ingenioso padre de Tripdatabase Jon Brasey, esta aplicación verdadera MBE 2.o es una nueva y eficiente manera de gestionar el conocimiento en medicina.
Seguiremos informando porque merece la pena.
preguntando que es gerundio
 Dentro del buen trabajo que se está haciendo dentro del proyecto Guía Salud se encuentra este buscador personalizado que localiza temas en servicios de preguntas y respuestas en inglés y en español-. Al fin y al cabo es tan simple como aprovechar las funcionalidades de Google custom search pero la sola idea de realizarlo, recoger con exhaustividad las diferentes páginas web, presentarlo con un interfaz diáfano y claro, así como por la cantidad de tiempo que ahorra, merece una gran felicitación a las personas que hacen posible Guía Salud.
Dentro del buen trabajo que se está haciendo dentro del proyecto Guía Salud se encuentra este buscador personalizado que localiza temas en servicios de preguntas y respuestas en inglés y en español-. Al fin y al cabo es tan simple como aprovechar las funcionalidades de Google custom search pero la sola idea de realizarlo, recoger con exhaustividad las diferentes páginas web, presentarlo con un interfaz diáfano y claro, así como por la cantidad de tiempo que ahorra, merece una gran felicitación a las personas que hacen posible Guía Salud.
¡Otra herramienta imprescindible para la búsqueda en MBE!
mambo mbe
el eje Mc Master- Oxford – Republica Domicanana con buen ritmo caribeño y mejor humor