Categoría: Medicamentos
cuando se pierde la principal ventaja o DCI= Dinos Cuanto Importa
De Ventajas y limitaciones de la prescripción por DCI en Genéricos y prescripción por principio activo Comité de Farmacia y Terapéutica del Area de Santiago de Compostela
Sus principales ventajas son:….
B) Aunque esto no es aplicable al entorno sanitario español en otros países puede simplificar la actividad del médico y facilita un reparto eficaz de las tareas entre prescriptores y farmacéuticos. El médico decide y escribe, por ejemplo haloperidol 2 mg cada 8 horas durante 3 días y no necesita averiguar si tal o cual marca tienen tantos comprimidos de tal composición. Al farmacéutico le facilita la labor de tener “stocks” razonables y prácticos que mejoran muchas cosas como por ejemplo ahorrar al paciente visitas repetidas a por un medicamento que en ese momento no tiene.
el gasto en huesos (II)
¿Qué pacientes podrían beneficiarse del tratamiento farmacológico?
 Pues parece que pocos, vamos solo estaría claro en prevención secundaria. En prevención primaria, es decir sin fracturas clínicas previas, solo estaría claro en pacientes de elevado riesgo de fractura y edad avanzada. Un dato curioso y que avalaría una postura todavía más restrictiva es comprobar que el consumo de fármacos contra la osteoporosis se ha multiplicado seis veces desde el año 2000 a 2009.
Pues parece que pocos, vamos solo estaría claro en prevención secundaria. En prevención primaria, es decir sin fracturas clínicas previas, solo estaría claro en pacientes de elevado riesgo de fractura y edad avanzada. Un dato curioso y que avalaría una postura todavía más restrictiva es comprobar que el consumo de fármacos contra la osteoporosis se ha multiplicado seis veces desde el año 2000 a 2009.
Sin embargo como muestra un estudio observacional realizado en Galicia la evolución temporal de la tasa de incidencia media de fractura de cadera no se ha modificado en este tiempo
Como concluyen los autores*:
En la actualidad los fármacos disponibles para el tratamiento de la osteoporosis han demostrado eficacia principalmente en población de elevado riesgo de fractura y en la prevención de fracturas vertebrales morfométricas. Sólo el alendronato, risedronato zoledrónico y denosumab han demostrado un beneficio marginal en la prevención de fractura de cadera en pacientes de edad avanzada y fracturas vertebrales previas u otros factores de riesgo clínicos. Por otro lado, es muy importante tener en cuenta que estos fármacos no están exentos de efectos adversos graves, por tanto es necesario reservarlos para pacientes de riesgo basal elevado y evitar exponer a efectos adversos a la población de bajo riesgo en la que los fármacos prácticamente no han mostrado eficacia.
Los estudios realizados recientemente en España concluyen, por un lado, que sólo con alendronato se obtiene una razón coste-utilidad incremental aceptable cuando la mujer inicia el tratamiento con 69 o más años de edad, y por otro, que no se producen variaciones en la curva epidemiológica de la fractura de cadera a pesar del aumento de consumo de fármacos. Por tanto, en España, el elevado consumo de fármacos para la osteoporosis no está justificado por razones de eficacia, seguridad y coste, siendo completamente imprescindible estimar el riesgo absoluto de fractura en los próximos años a la hora de decidir instaurar una terapia farmacológica.
Jamart Sánchez L, Herrero Hernández S, Barreda Velázquez C. ¿Está justificado el gasto en fármacos contra la osteoporosis? FMC. Form Med Contin Aten Prim.2011; 18 (6) :317-20
el gasto en huesos (I)
 En un brillante editorial de la revista FMC *, Lucia Jamart et al se preguntan si está justificado el gasto en fármacos contra la osteoporosis. Creen que el uso esta justificado en tanto y cuanto estos medicamentos disminuyan el riesgo de fractura, y por tanto conviene repasar los determinantes de este riesgo. El riesgo absoluto de fractura se puede estimar en función del país de procedencia, la edad y los factores de riesgo clínicos consistentes.
En un brillante editorial de la revista FMC *, Lucia Jamart et al se preguntan si está justificado el gasto en fármacos contra la osteoporosis. Creen que el uso esta justificado en tanto y cuanto estos medicamentos disminuyan el riesgo de fractura, y por tanto conviene repasar los determinantes de este riesgo. El riesgo absoluto de fractura se puede estimar en función del país de procedencia, la edad y los factores de riesgo clínicos consistentes.
El riesgo de fractura varía con la localización geográfica.
En España la probabilidad de presentar una fractura de cadera es mucho menor que en otros países.
Sin embargo España ocupa el primer puesto de consumo de fármacos para la osteoporosis.
La edad avanzada es el factor de riesgo más importante de fractura.
La incidencia de fractura de cadera aumenta marcadamente a partir del intervalo de edad de 75 a 79 años, de forma que el 95% de las fracturas de cadera se producen en mujeres mayores de 65 años, siendo el porcentaje del 85% si se consideran las mayores de 75 años.
Sin embargo los medicamentos contra la osteoporosis se utilizan sobre todo en la franja de edad que va de los cincuenta a los sesenta setenta años.
Los factores de riesgo clínicos realmente importantes no son tantos
A pesar de la pleyade de factores de riesgo que se invocan en la osteoporosis solo unos pocos son verdaderamente importantes, es el caso de antecedente familiar de fractura, antecedente personal de fractura periférica después de los 50 años, fractura vertebral previa e índice de masa corporal2 ≤ 19 kg/m2.
Sin embargo se le da un papel estelar a una gran cantidad de elementos que incluyen algunos factores de riego poco potentes, factores de riesgo de otros factores e igualmente se confunden factores de riesgo de fracturas con causas de osteoporosis secundaria.
La siguiente pregunta es ¿Qué pacientes podrían beneficiarse del tratamiento farmacológico? peo eso lo dejamos para mañana
* Jamart Sánchez L, Herrero Hernández S, Barreda Velázquez C. ¿Está justificado el gasto en fármacos contra la osteoporosis? FMC. Form Med Contin Aten Prim.2011; 18 (6) :317-20
seguiremos leyendo
Muchos lectores habituales de Hemos leído habréis comprobado que el blog hoy no está accesible. Nos hemos puestos en contacto con Marisol Galeote y nos ha contado que un hacker (un mierda) ha entrado en el servidor y ha borrado su contenido. Ni que decir tiene que rechazamos este ataque contra la Libertad de Expresión que consagra el artículo 20 de la Constitución y que nuestros compañeros de fatigas tienen todo nuestro apoyo (y los megas que hagan falta) para reponer lo antes posible los contenidos de uno de los blogs más importantes de la blogosfera española.
Para los que pecamos de ingenuos, este ejemplo nos ha recordado que vivimos en el país de Torquemada. Antes se quemaban libros y ahora se machacan servidores. No sabemos quienes han sido ni con qué propósito. Pero desde aquí, queremos mandarles un mensaje claro: su acción ha sido totalmente inútil. Ahora, comprobarán otra dimensión importante del trabajo en red y el blog estará disponible en unas horas o, en el peor de los casos, en unos días.
Los autores que nos leéis aquí, allá y acullá, ya habéis comprobado que hay una tarea que es inaplazable: la realización periódica de copias de seguridad de los contenidos. Porque este episodio, que sepamos no ha sido el primero y, posiblemente, no será el último. Para los que publicáis en WordPress.com, aquí tenéis una sencilla forma de evitar que un desalmado solo, o en compañía de otros, intente silenciar vuestra voz
Gracias a Carlos Fdez Oropesa por prestarnos la entrada
por defecto
Al igual que algunas de las intervenciones que se efectúan en la práctica diaria no están basadas en la evidencia, y que el exceso de medicalización y medicamentos es cada vez más frecuente, lo contrario también es cierto. Es decir, muchas recomendaciones de reconocida eficacia no llegan a los pacientes y a veces los que se que se beneficiarían de la toma de un determinado medicamento no lo reciben, o al menos no de la forma adecuada.
Las causas de esta falta de consistencia entre lo que se debería hacer y lo que se hace son varias, y muchas de ellas poco conocidas. El conocimiento que guía la práctica no es tan científico (como a priori suponemos) y un cóctel de mitos, modas, manías, miedos e inercias es, a veces, el determinante más importante para la toma de decisiones.
 Así, por ejemplo, la seguridad y la eficacia de las estatinas ha sido ampliamente demostrada para determinadas indicaciones por ensayos clínicos de gran tamaño, pero en la práctica clínica la utilización de estos medicamentos a veces no están correcta. Según los autores de un artículo publicado en el American Journal of the Medical Sciences una de las causas de este mal uso podría ser debida a la preocupación por la hepatotoxicidad de las estatinas entre los médicos de Atención Primaria (AP). Este miedo conduciría a una infraprescripción, especialmente en pacientes con valores elevados de transaminasas hepáticas o enfermedad hepática subyacente.
Así, por ejemplo, la seguridad y la eficacia de las estatinas ha sido ampliamente demostrada para determinadas indicaciones por ensayos clínicos de gran tamaño, pero en la práctica clínica la utilización de estos medicamentos a veces no están correcta. Según los autores de un artículo publicado en el American Journal of the Medical Sciences una de las causas de este mal uso podría ser debida a la preocupación por la hepatotoxicidad de las estatinas entre los médicos de Atención Primaria (AP). Este miedo conduciría a una infraprescripción, especialmente en pacientes con valores elevados de transaminasas hepáticas o enfermedad hepática subyacente.
Para comprobar su hipótesis, realizaron una encuesta a más de 900 médicos de AP de centros académicos en Estados Unidos. La encuesta consistió en preguntas sobre el uso de estatinas en tres determinadas situaciones clínicas figuradas y que correspondía a pacientes con valores altos de LDL y diferente grado de afectación hepática (valores de las transaminasas hepáticas desconocidos, valores elevados y enfermedad hepática subyacente). Más de un tercio de los encuestados tuvo una sensación falsa de riesgo de hepatotoxicidad con estatinas, y esta apreciación se relacionó inversamente con la prescripción de estatinas.
La percepción por parte de médicos de AP de un aumento del riesgo, aunque no esté fundamentada, actúa como una barrera a la hora de prescribir un determinado medicamento. Si a esto se añade que es frecuente encontrarse en la práctica con pacientes que presentan alteraciones de las transaminasas y a la vez riesgo cardiovascular alto, el dilema está servido. Se estaría hurtando a pacientes que se beneficiarían de un tratamiento con estatinas, la posibilidad de recibirlo, y todo por una alteración del hígado en la que el papel de estos fármacos en su mantenimiento o mala evolución es incierto.
En un análisis post-hoc del estudio GREACE, publicado en Lancet se vió que el tratamiento con atorvastatina en pacientes con elevación de las transaminasas se asoció a una reducción de los episodios cardiovasculares superior incluso a la observada en los pacientes con valores de transaminasas normales. Con todas las reservas que supone extraer conclusiones de este tipo de análisis, estos hallazgos nos darían al menos un plus de seguridad que contrarreste el miedo de los médicos a utilizar estatinas en pacientes con hipertransaminasemia.
No es de extrañar que el editorial de Lancet que aparece el mismo número empiece con el provocador titulo de Liver tests are irrelevant when prescribing statins y que en su texto se diga que Statin-induced hepatotoxicity is a myth citando una revisión-comentario del mismo autor publicada en el American Journal of Gastroenterology.
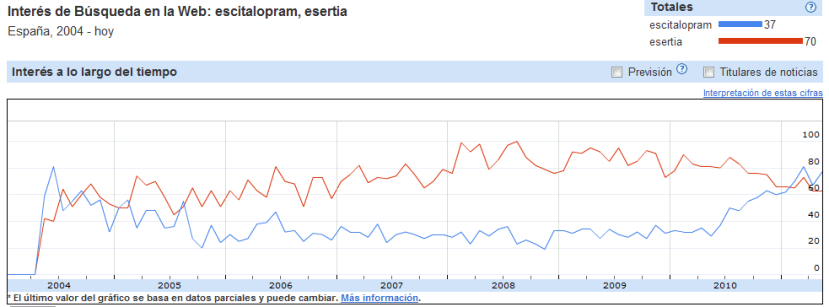
el busca, nosotros encontramos
Dentro de las múltiples aplicaciones prácticas de Google se encuentra la generación de información a partir del comportamiento de los usuarios de este famoso motor de búsqueda. Si se asume que mientras más importante sea un fenómeno, habrá más posibilidad de que alguien busque información al respecto, la cantidad de personas que buscan sobre algo podría estar relacionada con la importancia de este fenómeno. Si podemos “contar” el número de veces que se busca un determinado termino podremos presentir su importancia (relativa) y relaciónalo con otros sucesos o datos. Sería (es) una especie de sabiduría de las masas en las que los individuos aportan su opinión con el simple hecho de introducir un término en el buscador.
El comportamiento de búsqueda de miles de usuarios en Google para obtener información sobre salud ha permitido conocer de forma dinámica y prácticamente en tiempo real, la incidencia de la gripe y otras enfermedades infecciosas, incluso en España o en problemas psiquiátricos como el suicidio o la depresión . De igual forma en un artículo publicado por la revista American Journal of Managed Care titulado Using Search Engine Query Data to Track Pharmaceutical Utilization: A Study of Statins se intenta averiguar si la búsqueda de información en Google se puede utilizar para indagar las tendencias de utilización de medicamentos farmacéuticos en un determinado periodo y si esta tendencia se asocia con los ingresos por estos y con la utilización de servicios sanitarios.
Los autores parten de la tesis de que, como en otros ejemplos, las búsquedas en Google se correlacionan con el consumo de esos medicamentos y la utilización del sistema sanitario, ya que los pacientes consultan Internet para obtener información relacionada con la salud. En particular, ensayan la posibilidad de que cambios en la utilización de medicamentos se puedan reflejar en las búsquedas de Google y más específicamente cuando se producen cambios de la protección de la patente y la aparición de alternativas genéricas de menor costo. Para probar esta tesis se tomo como ejemplo búsquedas en Google sobre medicamentos para reducir el colesterol como las estatinas
Se evaluaron las tendencias temporales de búsqueda en Google-búsqueda personalizada de los términos Lipitor (nombre comercial en USA de artovastatina Pfizer) y simvastatina y se relaciono con los ingresos anuales por estos medicamentos, y la utilización de recursos sanitarios, medida por el uso de servicios de la comunidad de beneficiarios de Medicare.
El número de consultas en Google para Lipitor se redujo significativamente desde enero de 2004 hasta junio de 2009 , mientras que el número de consultas para simvastatina aumentó en el mismo periodo de tiempo, con un cambio significativo en las tendencias para las consultas de ambos cuando se produjo el cambio de patente de la simvastatina. Además la caída de las búsquedas de Lipitor se correlaciono con la variación porcentual de los ingresos por Lipitor. Utilizando un modelo de regresión se vio que por cada aumento del 1% en la utilización de los servicios de Medicare en una comunidad, se produjo un aumento de 0,2 en la relación de consultas en Google de Lipitor sobre simvastatina.
Los autores concluyen que la demanda de información mediante consulta en motores de internet que ponen a nuestra disposición la estadísticas de millones de búsquedas, proporcionan una fuente de datos en tiempo real sobre las tendencias de utilización de medicamentos, con la posibilidad de informar a pacientes, profesionales, gestores y responsables políticos.
También se comenta en el artículo que usos futuros de esta especie de caza de tendencias que son los estudios con las estadísticas de Google, podrían incluir otras funciones como la cartografía de la utilización de productos farmacéuticos, o el de seguimiento en tiempo real de la reacciones a los cambios de política y ajustes de precios incluso la predicción de la demanda de servicios de salud.
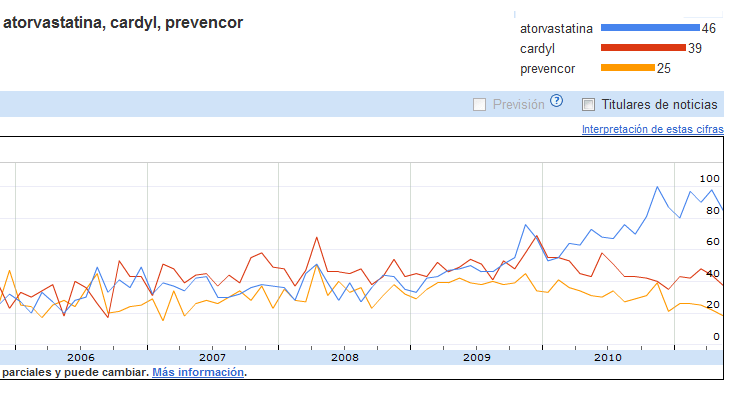
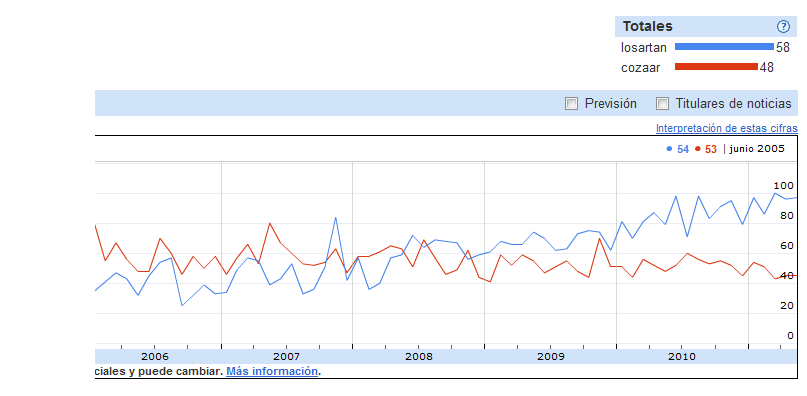
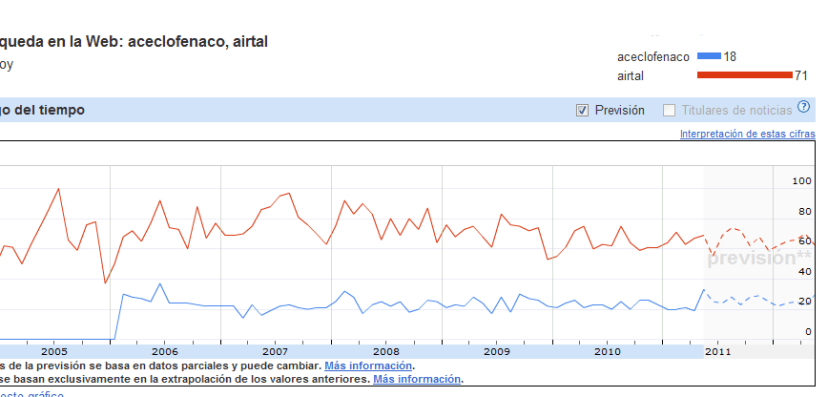
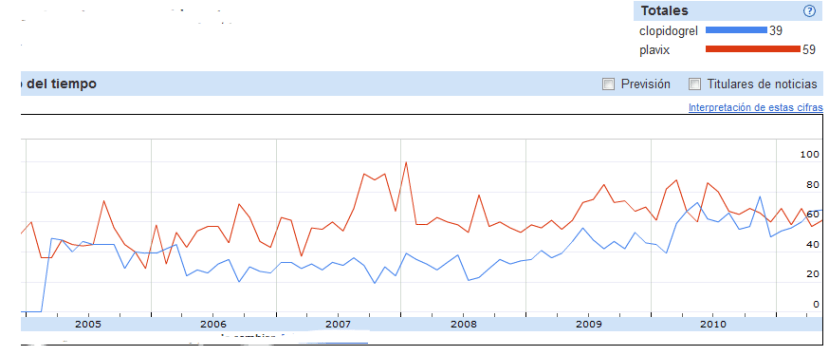
Para probar esta posibilidad he realizado unas búsquedas utilizando fármacos a los que ha caducado la patente y por tanto tiene su correlato genérico en el mercado español y algunos que han sido objeto de medidas de sustitución forzada por parte de algunas autoridades autonómicas. Es interesante comprobar el paso de nombre comercial a genérico Sería bueno ver la correlación con el gasto por estos medicamentos y anotar la fecha de salida del genérico, pero eso ya lleva mucho trabajo y lo dejo para los expertos
Como la burra al trigo
Como la burra al trigo, los GAL (Gestores Ahorradores y Listillos) vuelven, y vuelven a hacer de las suyas. El comando Osakidetza vuelve a poner en marcha un sistema informático que modifica automáticamente la prescripción de fármacos por sus equivalentes genéricos. Efectivamente ya lo habían avisado hace un año cuando comenzaron «El sistema se extenderá progresivamente a otros medicamentos» .
Lo que no pensaban ni siquiera ellos es que fuera tan fácil. Con el silencio cómplice de la mayoría cordera , el apoyo entusiasta de los tontos «sin reparos» y el poco decoro de la Organización Médica Colegial, lo que era una medida de tanteo se ha amplificado en su segundo año y se ha extendido con diversa formulación por otras delicadas autonomías.
Pues nada pues a seguir mintiendo con las cuentas de la lechera, molestando a los profesionales con marrullerías informáticas y apabullando al que se atreve a discrepar.
Cuando terminen pasando todo a genéricos ¿ que harán? decirnos si hay que recetar o no, ¿lo que hay que recetar y a quien?.
¿Sera eso? No sería una sorpresa, ya lo hicieron en el famoso pandemónium de la gripe A, contra toda lógica y evidencia.
¿Por que no, ahora? la situación de crisis es todavía más intensa y sirve como excusa fácil para cualquier tropelía, como bien sabemos los trabajadores de este país. Ademas siempre habrá gente que con mejor o peor voluntad justificara cualquier medida liberticida en aras de un bien superior: «El ahorro y sostenibilidad» que imponen sobre derechos y deberes fundamentales de la profesión médica.
gestión del conocimiento:de la necesidad de SATD
SIATD= Sistemas Informatizados de Ayuda en la Toma de Decisiones
En este ejemplo sacado del excelente Bit de Navarra se intenta una solución y tras un análisis causa raiz se recomienda entre otras medidas : Implantación de programas que detecten las interacciones de las medicaciones de manera automática para que informen al facultativo y facilitar que en cualquier momento se pueda conocer cuál es la medicación que tiene prescrita un paciente.y
Como actuaciones NIVEL DE SERVICIO DE SALUD se propone:
- Introducir un programa informático que alerte sobre las posibles interacciones clínicamente relevantes.
- Modificar los programas informáticos para que, de una forma rápida y sencilla, se pueda saber en cualquier ámbito (especializada, primaria o urgencias) qué medicamentos está tomando un paciente.
farmacotectomía: también al final de la vida
Cualquier pacientes anciano, o aquellos con una enfermedad grave de mal pronóstico, con seguridad serán evaluados al final de su vida por varios médicos, todo ello además en un corto periodo de tiempo. Incluso se añadirá alguna que otra visita a las urgencias de un hospital y, será afortunado si no cae en manos de unidades súper-especializadas, tipo “asistencia crónicos”, geriatría o equipos de asistencia domiciliaria (ESAD). 
En este transcurrir aumenta posibilidad de que su lista de medicamentos se incremente de forma exponencial, de tal forma que a sus problemas, tenga que añadir los efectos adversos e interacciones de los medicamentos, muchas veces como protagonistas estelares. En muchas ocasiones el simple control de esta lista, es lo mejor que un galeno puede hacer por el paciente y su enfermedad. Dentro del control siempre hay que tener presente la poda o supresión de medicamentos, la llamada farmacotectomia (drugectomy en el original inglés- en resumen un proceso por etapas para conseguir que él paciente suspenda algunos de los medicamentos que se han ido acumulado en su tratamiento)
Si ya sabemos que es difícil que gente entrenada para poner medicamentos, los quite. Del mismo modo es difícil cuestionar, las más que cuestionables prácticas hiper-prescriptoras de muchos médicos, tambien que es casi imposible luchar contra el lema de “más es mejor” y, que todo juega a la contra cuando se trata de “quitar” y no de “poner”.
Pero no hay más remedio La farmacotectomía ya está aquí y además es deseable que así sea por el bien de médicos y pacientes
 La revista Canadian Family Physicians tiene entre sus secciones una dedicada a los cuidados paliativos, bajo el nombre de Paliative Care files y que publica cada trimestre un artículo breve organizados en torno a un caso clínico y escritos por el comité de cuidados paliativos de las sociedad canadiense. El principal objetivo de esta sección es ayudar a los médicos de familia en el cuidado de este tipo de pacientes, tiene por tanto un enfoque no excesivamente especializado, práctico y con la información necesaria para alumbrar la toma de decisiones con el enfermo delante.
La revista Canadian Family Physicians tiene entre sus secciones una dedicada a los cuidados paliativos, bajo el nombre de Paliative Care files y que publica cada trimestre un artículo breve organizados en torno a un caso clínico y escritos por el comité de cuidados paliativos de las sociedad canadiense. El principal objetivo de esta sección es ayudar a los médicos de familia en el cuidado de este tipo de pacientes, tiene por tanto un enfoque no excesivamente especializado, práctico y con la información necesaria para alumbrar la toma de decisiones con el enfermo delante.
En el mes de marzo este año se ha publicado Witdrawing medication– Retirar la medicación: Gestión de comorbilidades médicas cerca del final de la vida. A través del caso de Margaret una mujer de 67 años diagnosticada de cáncer de pulmón, el autor nos lleva a considera la importancia de enfrentarse a un proceso con una esperanza de vida limitada en el que muchos de los fármacos que la paciente tomaba previamente o algunos de los que se prescriben en el hospital no tienen mucho sentido. A través de la discusión con las pacientes y su familia y teniendo en cuenta la evolución de la enfermedad, se debe considerar con cuidado la permanencia de algunos medicamentos, al igual que la adicción de otros nuevos. En esos momentos de la vida del paciente hay una gran posibilidad para la polifarmacia con todos sus efectos adversos y la posibilidad de producir más daño que beneficio.
Como dice el sumario del artículo y en pocas palabras:
-
Los médicos de familia necesitan discutir con lo pacientes la retirada de medicación junto a los objetivos de atención a pacientes con una esperanza de vida limitada.
-
la decisión de médicos o pacientes sobre la disminución de tratamiento o retirar la medicación puede ocurrir una sola vez o podría tener lugar a través del tiempo, bien con tratamientos específicos, medicamentos o con dispositivos que se pueden suprimir de forma gradual.
-
La revisión frecuente y las modificaciones en los objetivos de la atención son necesarias en la gestión de comorbilidades médicas. La necesidad de ciertos medicamentos, así como su vía de administración y posología, deben ser evaluados periódicamente.
¡ahorrad, ahorrad malditos!
¿alguna duda? No se si queda alguien todavía que pueda pensar, sin que le nuble la vista la niebla de la ideología, que se puede dejar el uso racional del medicamento en manos de los politicos y sus siervos: los gestores audaces y chuletes. Pero por si queda algún espabilao útil entre mis amigos los blogueros progresistas , ahí va una perlita de actualidad
 De Pr Salud.-El Ministerio de Sanidad, Política Social e Igualdad lanzaba una nota de prensa que dejaba perplejo a más de uno. Anunciaba la subvención de dos medicamentos que necesitan prescripción médica y bajo la premisa de que son genéricos. Sin embargo, este anuncio lo ha hecho bajo condiciones que bien podrían definirse como ‘extrañas’. Y es que, poniendo como excusa la disposición adicional tercera de Ley Orgánica 2 / 2010 de salud sexual, reproductiva y de interrupción voluntaria del embarazo, en la que se establecía un año (hasta el 4 de julio) para incorporar a la actual oferta de anticonceptivos financiados por el SNS nuevas presentaciones, han decidido hacerlo ahora. Sin avisar a colegios de Médicos (que serán los prescriptores) ni a la Industria Farmacéutica innovadora (que es la que desarrolla en un primer término dichos fármacos) y mucho menos a los farmacéuticos que son las que terminarán vendiéndolos en el canal farmacia.
De Pr Salud.-El Ministerio de Sanidad, Política Social e Igualdad lanzaba una nota de prensa que dejaba perplejo a más de uno. Anunciaba la subvención de dos medicamentos que necesitan prescripción médica y bajo la premisa de que son genéricos. Sin embargo, este anuncio lo ha hecho bajo condiciones que bien podrían definirse como ‘extrañas’. Y es que, poniendo como excusa la disposición adicional tercera de Ley Orgánica 2 / 2010 de salud sexual, reproductiva y de interrupción voluntaria del embarazo, en la que se establecía un año (hasta el 4 de julio) para incorporar a la actual oferta de anticonceptivos financiados por el SNS nuevas presentaciones, han decidido hacerlo ahora. Sin avisar a colegios de Médicos (que serán los prescriptores) ni a la Industria Farmacéutica innovadora (que es la que desarrolla en un primer término dichos fármacos) y mucho menos a los farmacéuticos que son las que terminarán vendiéndolos en el canal farmacia.
El propio texto ministerial explica qué dos medicamentos serán subvencionados por el sistema sanitario. Éstos son dos genéricos que ‘tienen la misma composición que Yasmine y Yasminelle’. Estos fármacos comerciales pertenecen al portfolio de un laboratorio, y es la primera vez que una autoridad como el Ministerio de Sanidad hace una comparativa entre genéricos y el mismo medicamento innovador.
Además, a fecha de hoy, aún no se ha avisado ni a los médicos para que lo receten ni a las oficinas de farmacia para que lo dispensen, lo que hace pensar que es una maniobra más electoralista que una disposición legal