Categoría: Gestión clínica y sanitaria
Hola, soy Juani, o el valor de las personas en los centros sanitarios.
Hola, buenas tardes, soy Juani…
Y no, no es la Juani, ni siquiera Juani, como ella dice; es doña Juana…
y doña Juana Mora Martínez, junto a su médico Lorenzo Arribas, ha publicado un artículo en la revista AMF con el elocuente título de «El administrativo con el médico de familia», donde explican perfectamente la experiencia realizada en su centro, desde hace ya ocho años, con la implantación de unidades de atención familiar, médico-enfermera-administrativo.
Es una pena que no se pueda acceder gratuitamente al artículo en texto completo, pero la experiencia ya ha sido relatada en otros espacios como Foro Debate Gestión Clínica 2.0. de la EASP (sin conexión) o en la iniciativa APXII. Lo explican ellos mejor, pero sirva ese comentario para manifestar lo agradable de ver un artículo firmado por Juani en mi revista favorita, y agradecerle de paso lo bien que me trató en la escasa media mañana que estuve en su centro de salud.
Vi cómo funcionaba el modelo que proponían, y además vi gente orgullosa de su trabajo, que vale tanto como mil propuestas organizativas.
No me resisto a poner, por ilustrativo de otras cuestiones, el párrafo con el que inician el artículo:
Hoy hay médicos de familia (MF) abrumados en sus consultas por las tareas burocráticas. Tareas básicas, ya sea en papel o formato electrónico, la «antepenúltima» trampa, ineludibles, con sus elementos positivos, van en detrimento del trabajo clínico si recaen solo en el MF. Los ordenadores no han eliminado la burocracia, y han creado una nueva variedad.
La «penúltima» trampa es un perverso concepto de acto único que algunos gestores, y también MF, entienden como que en un solo despacho, en una sola consulta, por supuesto la del MF, se haga todo (recibir, historiar, explorar, diagnosticar, informar, recetar, derivar, pedir pruebas complementarias y citar para ellas y para una visita de resultados, imprimir informes, entregar todo tipo de instrucciones y «etcétera»). Otra cosa diferente es solucionarle al paciente en el día, en una sola visita al centro, todo lo posible, pero entre todos.
La «última» trampa es una carrera desbocada por el control de calidad y la evaluación del trabajo del MF, el profesional más «monitorizado» de todo el sistema sanitario, con carreras profesionales complejísimas en algunas comunidades autónomas, que le hacen invertir mucho de su tiempo en farragosos sistemas de registro impuestos por la organización. Hoy, a pesar de los avances tecnológicos y de sus aportaciones positivas, la consulta del MF, si no se toman medidas, está condenada a soportar una burocracia excesiva.
Eso sí, «más moderna».
inequidad de acceso a la asistencia sanitaria
Nuevas y llamativas evidencias de inequidad de acceso a la asistencia médica por motivos económicos
por Carlos García Marco. Médico Inspector de la Seguridad Social
Es sabido que la equidad horizontal de acceso a la asistencia médica, es decir, el que los enfermos reciban igual nivel de servicios ante igual grado de necesidad clínica, al margen de cuan desigual sea su edad, renta, etc.., constituye un elemento clave de la cohesión y confianza social de un país, máxime en momentos de crisis como el que atravesamos.
En el caso de España, la equidad es valorada por la opinión pública como uno de los atributos del sistema sanitario (público y privado). Sin embargo, una reciente comparación internacional efectuada por la OCDE posiciona a la España del 2009 entre los países con mayor grado de inequidad pro-ricos en la utilización de servicios médicos especializados y de dentistas. Algo que ya apuntaban estudios previos, en especial otro realizado con la misma metodología y datos del año 2000.
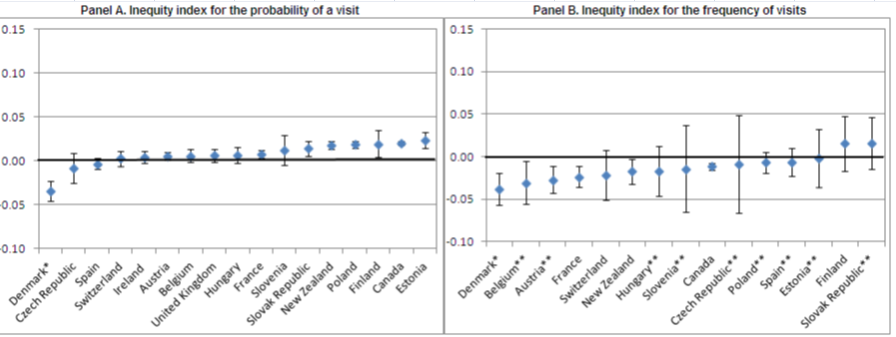
Para llegar a estos resultados, los autores calculan, con datos de encuestas poblacionales, la probabilidad y frecuencia de visitas al médico (general y especialista), al dentista y realización de pruebas de screening con mamografías y papanicolau, obteniendo el índice C de desigualdad según nivel de renta : de -1 a +1, cifra ésta que expresaría máxima desigualdad pro-ricos. En las consultas médicas, obtienen el índice H de inequidad ajustando los indicadores de desigualdad según el grado de necesidad clínica (edad, género, salud percibida y limitación de actividad), de forma que si el intervalo de confianza de H queda por encima del 0 implica inequidad pro-ricos significativa (a su vez, multiplicando H por 75 se obtiene el % de consultas a redistribuir).
Dicho ésto, paso a ilustrar los resultados alcanzados en los diferentes ítems:
Inequidad en la utilización de consultas de medicina general:
La generalidad de los países, y España entre ellos, muestran desigualdad pro-pobres tanto en probabilidad como en frecuencia de utilización de este tipo de consultas, si bien cuando se ajustan datos por necesidad y se obtienen los intervalos de los índices H, no se observan inequidades significativas en la mayoría de los países.
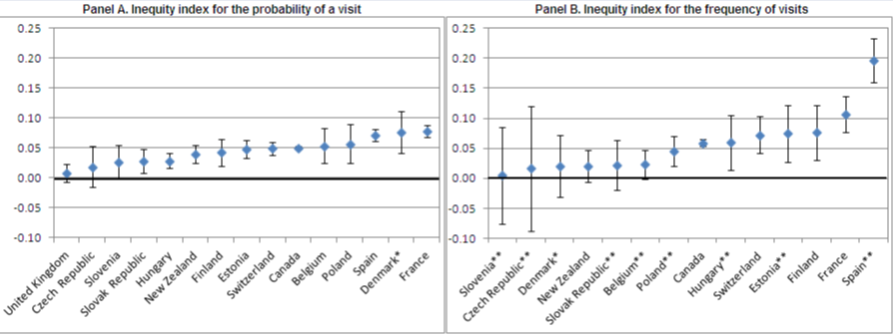
Inequidad en la utilización de consultas de médicos especialistas:
La utilización de este tipo de servicios muestra en casi todos los países un patrón pro-ricos, que se mantiene al obtener los índices H de inequidad, cuyos valores en el caso de España y en lo relativo a frecuencia de consultas médicas serían los más inequitativos de la OCDE (los autores no han podido obtener datos de USA y Alemania), hasta el punto de que habría que redistribuir de ricos a pobres el 14,7 % de todas las consultas especializadas hispanas, para lograr la equidad.
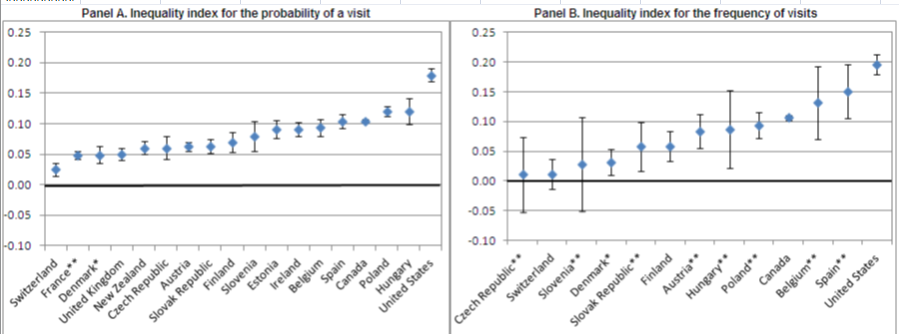
Desigualdades en la utilización del dentista y de pruebas de screening con mamografía y papanicolau:
El índice C de acceso al dentista muestra desigualdad pro-ricos en casi todos los países, que en lo referente a España y en frecuencia de consultas al dentista alcanza cifras máximas sólo superados por USA, de modo y manera que habría que redistribuir de ricos a pobres el 11,3% de dichas consultas para conseguir una distribución equitativa. Por el contrario, no se observan desigualdades económicas en el acceso a la mamografía, pero sí en el uso del papanicolau.
Con respecto a las causas de tantas y tan graves desigualdades e inequidades, los autores no encuentran una explicación, si bien es probable que los elevados índices registrados en España tengan relación con el acceso directo y gratuito al médico especialista (sin pasar por el médico de cabecera) practicado frecuentemente por las clases sociales más favorecidas y propiciado por la tenencia de seguros médicos privados. Una cobertura privada que es utilizada de forma teóricamente alternativa al SNS (mutualidades de funcionarios, …) o suplementaria a éste, previas compras realizadas por una miscelánea de agentes sometidos a escaso control social, pese a sufragarse con cargo a diferentes partidas presupuestarias. Lo que contrasta con el modelo financiero “single-payer” aplicado a la población cubierta por SNS, cuyos constantes recortes presupuestarios estarían contribuyendo a retroalimentar el modelo de dualización asistencial descrito.
—-
SERMAS placer
¿Pero hubo alguna vez cobertura sanitaria universal? ¿y equitativa?
Por Carlos García Marco. Médico Inspector de la Seguridad Social
Coincidiendo con una oleada de recortes presupuestarios sin precedentes y con la detección por el Tribunal de Cuentas de que 676.000 europeos habían eludido la facturación internacional obteniendo tarjeta del SNS como si fueran españoles sin recursos, el Gobierno español ha aprobado por vía urgente sendas normas (Real Decreto Ley 16/2012 y Real Decreto 1192/2012) que han modificado la cobertura sanitaria del SNS, en sus dimensiones objetiva (cartera de servicios y condiciones de acceso y utilización) y subjetiva (población protegida).
![]() Algunos de los cambios operados en esta última dimensión han supuesto la retirada en pleno mes de agosto y de un día para otro de 900.000 tarjetas del SNS, mayormente de extranjeros que las habían obtenido con el simple empadronamiento y sin residencia autorizada. Este hecho ha tenido una notable repercusión mediática y ha suscitado críticas contra el actual Gobierno por “querer acabar con la vigente cobertura universal para volver a un sistema de Seguridad Social”, siendo así que con la salvedad de los cambios en extranjería las nuevas medidas amplían la cobertura SNS a españoles sin SS que hasta ahora carecían de tarjeta.
Algunos de los cambios operados en esta última dimensión han supuesto la retirada en pleno mes de agosto y de un día para otro de 900.000 tarjetas del SNS, mayormente de extranjeros que las habían obtenido con el simple empadronamiento y sin residencia autorizada. Este hecho ha tenido una notable repercusión mediática y ha suscitado críticas contra el actual Gobierno por “querer acabar con la vigente cobertura universal para volver a un sistema de Seguridad Social”, siendo así que con la salvedad de los cambios en extranjería las nuevas medidas amplían la cobertura SNS a españoles sin SS que hasta ahora carecían de tarjeta.
A este respecto y como nos recuerda el Consejo de Estado en reciente dictamen, el SNS se rige por los principios de universalidad, financiación pública y gestión autonómica, si bien los derechos subjetivos de su población protegida son reconocidos por el Estado y derivan de los antecedentes de cotización a la SS (y/o de la carencia de recursos económicos desde 1989), cobertura que sólo se extendió a todos los españoles residentes en territorio nacional (fuera del mismo rigen los convenios de SS) por Ley 33/2011 y según el siguiente esquema : el 1 de enero de 2012 a quienes hubieran agotado la subvención por desempleo y posteriormente y en función de la evolución de las cuentas públicas a los demás colectivos sin tarjeta.
Así las cosas, lo que hace la nueva normativa es profundizar en este esquema de la Ley del 2011 incorporando al SNS tanto a parados que dejaron de cotizar al finalizar la subvención del desempleo (y a sus beneficiarios) como a cualquier español mayor de 26 años que declare menos de 100.000 €/año en base liquidable de IRPF, incluyendo así a colectivos que tradicionalmente no cotizan a la SS (abogados, arquitectos, médicos…) o que lo hacen en régimen de cuota reducida al excluir la cobertura sanitaria-IT (órdenes religiosas, funcionarios locales de la extinta Munpal…). Algo que teniendo en cuenta las escasas declaraciones que superan dicho umbral, , y sumando los 2 millones de funcionarios cubiertos por sus mutualidades a través de entidades de seguro privada, va a suponer la práctica universalidad de la cobertura financiada con presupuestos del SNS o de las mutualidades de funcionarios .
Ello explica que el Consejo de Estado no haya reprochado al Gobierno las lógicas diferencias de trato con los extranjeros irregulares, sino el hecho de que estando las cuentas públicas como están y sin realizar ningún estudio económico previo, el Gobierno haya extendido la cobertura gratuita del SNS a españoles con recursos que han optado tradicionalmente por no cotizar a la caja de la SS y que cuentan con cobertura sanitaria privada (y ello, sin eliminar la posibilidad de que se desgraven simultáneamente dicha asistencia privada en el IRPF o en el impuesto de sociedades).
Se da la circunstancia de que este mismo incentivo fiscal (aunque por compra de seguro privado y con tope de 500 € por persona y año) es disfrutado desde hace décadas por otros colectivos con frecuente doble cobertura público-privada (autónomos y trabajadores de grandes empresas), lo que unido al mantenimiento de circuitos especiales en el SNS (periodistas con carné de la asociación de la prensa madrileña, empleados de antiguas empresas colaboradoras….) hace que el acceso al sistema sanitario no sea precisamente equitativo.
En este sentido, algunos estudios recientes, muestran que la España del año 2009 se situaba a la cabeza del ranking de países de la OCDE con mayor inequidad pro-ricos en la utilización de determinados servicios sanitarios (probabilidad y frecuencia de visitas a un médico especialista o en acceso al dentista), mientras que sólo se registraba inequidad pro-pobres en el acceso a la masificada y socialmente peor valorada medicina general.
Con estos preocupantes antecedentes de dualización asistencial y con los sangrantes recortes presupuestarios en salarios médicos y de otros profesionales sanitarios, parece evidente que los problemas prioritarios no afectan a la dimensión subjetiva de la cobertura del SNS (sin perjuicio de arbitrar soluciones transitorias para los extranjeros excluidos) sino a la dimensión objetiva y material de la misma, es decir, a la cartera de servicios ofertada y a las condiciones de acceso y utilización real de los servicios sanitarios financiados o subvencionados públicamente, los cuales no siempre son preferentemente utilizados por los españoles que más los necesitan clínicamente sino por aquellos que atesoran mayores recursos o influencias, sociales o territoriales.
Madrid Innova(2)
Como ya informamos, dentro de la atmósfera de innovación, creatividad y espíritu emprendedor que caracteriza al gobierno de la Comunidad de Madrid y en especial a su Consejería de Sanidad se ha presentado en primicia mundial «el sistema»: una simple tarjeta de cartulina en la que el farmacéutico irá apuntando a mano los importes que vayan pagando los pacientes. Esta innovación puntera y pionera se enmarca en las soluciones imaginativas que la Consejeria ha implementado para dar solución al problema originado por el El Real Decreto Ley 16/2012, de 20 de abril, que establece que los pensionistas aportan un 10% del coste del medicamento, con un tope máximo.
 Azofaifa De Mendo de la Dirección General de Desinformación Sanitaria ha presentado definitivamente las nuevas herramientas tecnológicas de gestión: la cartulina mensual (documento de dispensación) y un sello de caucho (tope de aportación).
Azofaifa De Mendo de la Dirección General de Desinformación Sanitaria ha presentado definitivamente las nuevas herramientas tecnológicas de gestión: la cartulina mensual (documento de dispensación) y un sello de caucho (tope de aportación).
Ademas, comentó, hemos elegido un papel satinado no poroso; sobre este tipo de papel, la tinta del boli y del sello se extiende y difumina fácilmente, logramos conseguir así un importante «efecto guarreo « de forma rápida y eficaz.
Ese efecto y parte del sistema se ha validado por el nuevo Silicon Valley de la innovación tecnológica de Madrid y por nuestra Unidad de Innovación preferida , apuntó Azofaifa.
D
Comunidad de Madrid
Madrid Innova
Madrid 18 de Agosto de 2012.- Dentro de la atmósfera de innovación, creatividad y espíritu emprendedor que caracteriza al gobierno de la Comunidad de Madrid y en especial a su Consejería de Sanidad se ha presentado en primicia mundial «el sistema»: una simple tarjeta de cartulina en la que el farmacéutico irá apuntando a mano los importes que vayan pagando los pacientes.
Esta innovación puntera y pionera se enmarca en las soluciones imaginativas que la Consejeria ha implementado para dar solución al problema originado por el El Real Decreto Ley 16/2012, de 20 de abril, que establece que los pensionistas aportan un 10% del coste del medicamento hasta llegar a un tope máximo, a partir del cual no pagan por los medicamentos que reciban.Este tope es de 8 euros al mes cuando se tengan ingresos anuales inferiores a 18.000. En rentas superiores a los antedichos 18.000 euros, el tope de gasto varia de los 18 a los 60 euros.
El exceso de gasto les debe ser reintegrado a los pensionistas, aunque el Decreto-Ley no determina como, por eso la Comunidad que no quiere que los pensionistas tarden mucho tiempo en recuperar su dinero ha ideado este magnifico plan que permite que los pensionistas no tengan que esperar para cobrar lo que han pagado de más.
La viceconsejera ha explicado que los ciudadanos deben pasar por los centros de salud…..…. a recoger un documentito, la estrella de este sistema que es lo que Sanidad denomina “documento de dispensación” o «la tarjeta«.
Los pacientes podrán obtener el documento de dispensación (ver foto) en el centro de salud. En el momento de la entrega, el profesional del centro cumplimentará (a mano) el documento, incluyendo los datos del paciente, el código de aportación y el mes de validez.
Esta tarjeta es intransferible y propiedad del paciente. En la farmacia el farmacéutico irá rellenando los campos cada vez que el paciente retire su medicación con el precio de tratamiento y la aportación del pensionista hasta que llegue a su tope máximo (8, 18 o 60 euros según sus ingresos) y a partir de ahí, el tratamiento se le facilitará sin coste alguno.
La tarjeta que ha sido pilotada en la Unidad de Innovación del Hospital Conocido y presentada dentro de los encuentros internacionales sobre «nuevas soluciones para viejos problemas», es una «simple» cartulina; «esa es su fuerza» afirmó el consejero, y no llevara incorporado de momento ningún tipo de banda magnética, microchip, u otras zarandajas informáticas que permitan el tratamiento automatizado.
Esta innovación puntera y pionera tiene un «coste mínimo» para la Comunidad de Madrid, ya que se van a imprimir en el servicio de reprografía de la Consejería de Sanidad. El consejero ha indicado también que su departamento está recibiendo «bastantes llamadas» de otras Comunidades autónomas interesándose por este sistema, por lo que no ha descartado que se implante en otras regiones españolas.
La Viceconsejera ha precisado que esta innovacion revolucionaria se une a otras tecnologías punteras heredadas del antiguo Insalud remasterizado por el SERMAS, como el sello de caucho.»Estamos muy contentos y esperanzados» afirmó, de poder brindar a nuestros profesionales de herramientas de este tipo para que presten una mejor atención a los pacientes y pensionistas que deberán renovar cada mes la tarjeta, hasta la puesta en marcha del sistema definitivo.
Nueva tarjeta para pensionistas que permite no tener que pagar por adelantado ver video si sale, o en su caso descargarlo
Madrid.org pues eso que muy org
Los pensionistas tendrán un documento
Los pensionistas tendrán una tarjeta para no adelantar el coste de los medicamentos
Los pensionistas de Madrid tendrán una tarjeta para no adelantar….
Primum Non Nocere en Macrogestión Sanitaria
por Juan del Llano, Director de la Fundación Gaspar Casal
A los cinco años (1991) de promulgada la Ley General de Sanidad (1986) ya se realizó un diagnóstico de los males y se apuntó algún remedio para nuestro flamante SNS. Han pasado más de 20 años para que se promulguen cambios. Deberíamos estar en periodo de deliberación pública en múltiples foros acerca de las medidas de reforma contenidas en el RDL 16/2012. Abogamos por un Primum non nocere en macrogestión. Hay que discutir y buscar segundas opiniones. Hay que ser cuidadoso en la selección e introducción de las reformas anunciadas. Si cambiamos de modelo y pasamos de ser ciudadanos con derechos y deberes a beneficiarios de determinados servicios, hay que razonarlo.
Tampoco parece razonable introducir copagos ciegos pues antes de repagar lo que ya pagamos a través de los impuestos directos y algún indirecto, hay que mejorar el funcionamiento de los servicios públicos. Claramente la productividad y la rentabilidad de nuestros servicios sanitarios públicos pueden ser mayores con medidas decididas. Estamos hablando de mejorar la eficiencia a través de redimensionar plantillas, adelgazar estructuras de centros, racionalizar jornadas, evitar duplicidades, etcétera.
 También hay que dejar de pagar lo que no añade valor clínico. Y sólo, si finalmente, sometido el sistema a una dieta que no ponga en peligro su vida, seguimos con problemas de déficit o debiendo ingentes cantidades dinerarias a proveedores, será el momento de proceder a otras medidas como copagos progresivos y de distinta intensidad en función de la renta, que racionen, que intenten modular la demanda, que pongan difícil hacer abuso de servicios por su gratuidad,……Poner negro sobre blanco y deliberar sobre la ideología y la evidencia de la eficacia de estas medidas es algo que toca.
También hay que dejar de pagar lo que no añade valor clínico. Y sólo, si finalmente, sometido el sistema a una dieta que no ponga en peligro su vida, seguimos con problemas de déficit o debiendo ingentes cantidades dinerarias a proveedores, será el momento de proceder a otras medidas como copagos progresivos y de distinta intensidad en función de la renta, que racionen, que intenten modular la demanda, que pongan difícil hacer abuso de servicios por su gratuidad,……Poner negro sobre blanco y deliberar sobre la ideología y la evidencia de la eficacia de estas medidas es algo que toca.
El Institute of Medicine de los EEUU y el National Institute for Health and Clinical Excellence para Inglaterra y Gales, y sobre todo, la Colaboración Cochrane, proveen evidencias suficientes para poder acabar de caracterizar una cartera de servicios públicos en términos de efectividad que puede ser trasladada a nuestra cobertura publica y gratuita, prescindiendo de todas aquellas intervenciones que tengan como hemos dicho escaso valor clínico. En la incorporación de nuevas tecnologías, los profesionales tienen un relevante papel y también las agencias de evaluación de tecnologías sanitarias, en ambos casos dotados de plena independencia. Se trata de afrontar un enorme reto, disminuir la brecha en la variabilidad de la práctica clínica no justificada. Y de poner énfasis en la medición de la calidad asistencial y del impacto de las intervenciones sanitarias sobre los resultados en salud. Por tanto, la cartera básica y común debe estar accesible a todos en condiciones de máxima calidad y efectividad.
En sanidad el reto no es tener mas financiación sin mas, imposible con los tiempos que corren y sin haber desinflado la burbuja sanitaria. Ni tampoco gastar menos, el desafío no baladí es definir las prestaciones cubiertas con el dinero de todos (no del Estado que tan solo lo gestiona) de forma rigurosa y por ende, gastar mejor realizando las cosas de forma correcta. Y para ello no queda otra que evaluar toda nueva tecnología que llama a la puerta del mercado. Sin embargo, con médicos desmotivados y con desidia gestora para rejuvenecer las organizaciones sanitarias, se nos ocurre ciertamente difícil. Se precisa de un liderazgo real, consistente y coherente en toda la función directiva. También de incentivos y carrera profesional que huya de la discrecionalidad y esté basada en méritos y capacidad. Malos tiempos para lírica, esperemos que solo en el corto plazo.
Avancemos un poco más, una cobertura selectiva de prestaciones según la evidencia científica de la efectividad comparada y el análisis coste efectividad requiere cambios estructurales en los procedimientos y en los criterios de financiación y fijación de precios de los medicamentos. Las prestaciones comunes requieren como mejor guía, la transparencia, en su evaluación. Lo importante al definir prestaciones y caracterizarlas en carteras es definir bien la indicación y el uso clínico. Aquí como decíamos los profesionales tiene un gran papel y también la gestión clínica. Por otro lado, la red de agencias del RDL 16/2012 que se ocupe de las nuevas tecnologías y procedimientos, sobre la base de lo que ya se ha revisado en otros lugares, haciendo un esfuerzo en adaptación objetiva y contextualización local.
Nadie cabal ignora que se nos esta ocultando información desde hace mucho tiempo. Tampoco se duda que el diagnóstico de nuestra gravísima situación económica no haya sido certero y que la terapia aplicada haya sido tardía y errónea. Así las cosas, ¿que cabe hacer?.
El saneamiento de los sistemas financieros de muchos de los países de nuestro entorno, lo hicieron ya hace tres años. Nosotros queremos hacerlo ahora, pero, ¿con que dinero?. Recientemente se ha recortado en salud, educación, dependencia e investigación por el desequilibrio en el ingreso y gasto publico. Se quiere, lógicamente, frenar el déficit y el oneroso pago de la deuda. En el corto plazo solo se nos ocurren un par de cosas: estimular la demanda inyectando dinero público como lo hizo EEUU o devaluar la moneda. Ambas cosas son muy complicadas en el seno de la UE por el credo del ajuste auto impuesto. Ni tan siquiera son asuntos que se discutan. Sí se pueden y se deben bajar los precios de bienes y servicios en consonancia con el menor poder adquisitivo de muchos, de manera homogénea y suavemente, para ser más competitivos. Lo hizo Alemania hace 10 años. Nuestra economía ganaría en competitividad y músculo exportador con esta bajada de precios.
El paciente español se ha mostrado esquivo ante los médicos europeos, no se ha dejado aconsejar, ha retrasado la implantación de una terapia adecuada que ahora no tendrá el efecto de si se hubiera administrado hace tres o cuatro años, será por ende menos eficaz, más costosa y el dolor más duradero. Los economistas hablan de consecuencias y discrepan entre ellos, los epidemiólogos no aciertan con las causas, el pronóstico del paciente nadie nos lo dice……ante tan dramático escenario, dicho paciente no sale de su postración, malvive abrumado, deprimido, paralizado y con miedo a que la enfermedad se extienda a órganos vitales que pongan en peligro su propia vida. ¿Qué tipo de médicos necesita este paciente en tan tardía fase? Y sobre todo, ¿donde están?
Juan del Llano, Director de la Fundación Gaspar Casal
Toma de decisiones en la práctica clínica
empezaron con los genéricos y acaban con….
Empezaron con los genéricos y todos estábamos de acuerdo, pero pronto empezaron a hacer cosa feas y como era de esperar acabaron parodiando la peor de las pesadillas.
Cuando el Gran Hermano Consejero te vigila con la colaboración (delación) del COFM (Colegio Oficial de Farmaceuticos)
…en segundo lugar se ha comprobado también que ha habido un incremento de las prescripciones con la leyenda “Por necesidad terapéutica RDL 9/2011” en las rectas informatizadas.
En relación a los segundo se solicita la colaboración para tratar este asunto a través de la Comisión de Seguimiento del Concierto con la Consejería de Sanidad: ocultando los datos de paciente, se pueden remitir al COFM copias de las recetas en las que figure esta leyenda bien por fax, bien por correo electrónico
Viagra: A Success Story For Rationing?
Hace tiempo, con el lanzamiento del sildenafilo (Viagra) se levanto un temor generalizado entre las compañías aseguradoras y los gobiernos sobre sus consecuencias presupuestarias. Las estrategias adoptadas en su racionamiento fueron diferentes según los países y las características de los diferentes sistemas sanitarios.
 En Viagra: A Success Story For Rationing? Rudolf Klein y Sturm Heidrun analizaron las restricciones (rationing) en la financiación de medicamentos en cuatro países distintos y las políticas que adoptaron con respecto a este tema. Ademas hicieron una clasificación de los diferentes tipos de restricciones, una especie de taxonomía de “estrategias de racionamiento”
En Viagra: A Success Story For Rationing? Rudolf Klein y Sturm Heidrun analizaron las restricciones (rationing) en la financiación de medicamentos en cuatro países distintos y las políticas que adoptaron con respecto a este tema. Ademas hicieron una clasificación de los diferentes tipos de restricciones, una especie de taxonomía de “estrategias de racionamiento”
Las formas de racionamiento (rationing) entendiendo este como las decisiones para ofrecer una atención sanitaria por debajo de la óptima, como resultado del establecimiento de prioridades entre las diferentes demandas al sistema, se da en todos los sistemas sanitarios, independientemente de los niveles de gasto. Toma muchas formas, de los cuales la negación explícita de un servicio es el más dramático, pero no necesariamente el más importante. Otras formas de racionamiento son la exclusión (segmentos de población no cubiertos), la dilución (menor número de pruebas ordenadas, menor número de enfermeras en la sala), la disuasión (haciendo que el acceso a la atención difícil), y la demora (listas de espera).
Pero no sólo las formas de racionamiento son diferentes, también como se ponen en practica, es decir cambia el modo de toma de decisiones sobre la cuestión. Según este parámetro podemos así mismo adoptar una “tipología en las estrategias nacionales de racionamiento”, que básicamente es:
- Difusión por la inacción.
- Judicialización.
- Centralización-politización.
- Burocratización.
- Racionamiento con asesoría especializada
Una pena que nuestros gestores no lean mucho, porque podrían aprender las conclusiones de este articulo sobre restricciones: permitir excepciones a la prohibición, e involucrar a la profesión médica en la toma de decisiones.
Si lo tuvieran en cuenta cumpliría con el titulo de otro articulo importante en este asunto: Muddling through elegantly: finding the proper balance in rationing. Health Affairs 1997; (5): 83-92. pero claro pedir elegancia a esta gente es como pedir peras al olmo.