Categoría: Atención Primaria
Se nos va el gavilán
Best practice
Hace más de dos años dedicabamos una entrada a un recurso de información bastante útil en atención primaria Best Practice del grupo editorial BMJ, hoy la recordamos por haber sido adquirido recientemente por la Agencia Lain Entralgo y por tanto estar disponible para todos los profesionales de la Comunidad de Madrid.
 Si uno busca Best Practice en Google encuentra, entre otros enlaces, un programa informático que permite modificar la velocidad de reproducción de una canción, ideal para poder escribir cómodamente la laetra de la canción, o también para poder comprender fácilmente lo que dicen, si no se entiende bien a su velocidad normal, además de poder reconocer mejor los sonidos de los instrumentos que aparecen.
Si uno busca Best Practice en Google encuentra, entre otros enlaces, un programa informático que permite modificar la velocidad de reproducción de una canción, ideal para poder escribir cómodamente la laetra de la canción, o también para poder comprender fácilmente lo que dicen, si no se entiende bien a su velocidad normal, además de poder reconocer mejor los sonidos de los instrumentos que aparecen.
Siguiendo el concepto se puede hacer una analogía con un recurso de información lanzado por el BMJ Publishing Group, llamado Best Practice , una fuente de información de los denominadas de información en la consulta (point of care) localizado en el estrato más alto de la pirámide de Haynes. Contiene varias fuentes de información dedicadas a favorecer la toma de decisiones no solo en relación con cuestiones de tratamiento como es habitual, sino también en relación con la prevención, manejo, diagnóstico, pronóstico, etc de las diferentes enfermedades. La información se presenta de forma uniforme bajo y una misma interfaz, resumida y estructurada de tal forma que permita un acceso rápido- de un vistazo-. Sería como si ralentizáramos y adaptáramos la información científico-medica para poder entenderla y aprovecharla mejor en un entorno, la consulta medica, donde la rapidez y la facilidad de uso es primordial, sin olvidar la relevancia y la validez.
la importancia de los secundarios
Las fuentes de información secundarias son herramientas resultantes del análisis, síntesis, interpretación o evaluación de fuentes primarias u originales. Su utilidad es indudable en medicina dada la cantidad ingente de información que se genera diariamente. Aunque gracias a la web 2.0 tenemos cada día más y mejores herramientas para lidiar con este problema, las clásicas también aportan su granito de arena en eso de estar (bien) informado.
 Por casualidad he recibido hoy y a la vez la versión impresa de dos revistas secundarias medicas, seguramente las mejores en nuestro idioma y sin nada que envidiar a revistas en otras lenguas. Son revistas que siguen el moderno y “evidente” concepto de resumir las fuentes originales, en este caso artículos publicados en revistas biomédicas, alejandose de la representación abreviada del contenido de un documento.Estos resúmenes aportan nueva información, estructurada y simplificada, extraída a partir de los datos que aporta el articulo original y añaden el valor añadido de la selección metodológica y de interés clínico de los artículos que escogen
Por casualidad he recibido hoy y a la vez la versión impresa de dos revistas secundarias medicas, seguramente las mejores en nuestro idioma y sin nada que envidiar a revistas en otras lenguas. Son revistas que siguen el moderno y “evidente” concepto de resumir las fuentes originales, en este caso artículos publicados en revistas biomédicas, alejandose de la representación abreviada del contenido de un documento.Estos resúmenes aportan nueva información, estructurada y simplificada, extraída a partir de los datos que aporta el articulo original y añaden el valor añadido de la selección metodológica y de interés clínico de los artículos que escogen
Me refiero a Evidencia: Actualización en la Practica Ambulatoria y a Gestión Clínica y Sanitaria.
La primera, publicada por el servicio de Medicina Familiar del Hospital Italiano de Buenos Aires como parte del FORO-APS, esta dedicada a resumir artículos interesantes relacionados con la medicina de familia y atención primaria, aunque cada día aporta más material original, aparte de sus siempre estimulantes y brillantes editoriales.
Gestión Clínica y Sanitaria es una revista secundaria de periodicidad trimestral editada conjuntamente por el CRES (Centre de Recerca en Economía i Salut de la Universitat Pompeu Fabra, Barcelona), la Fundación Gaspar Casal (Madrid) y el iiss (Fundación Instituto de Investigación en Servicios de Salud, Valencia). Los resúmenes estructurados de esta revista los son de artículos originales enfocados a la investigación en servicios sanitarios, aunque también incorpora material original como revisiones de textos clásicos, notas de divulgación metodológica e información sobre recursos bibliográficos y electrónicos relacionados con este ámbito, sin olvidar los editoriales, auténticos artículos de opinión tanto por su volumen como por la intensidad de las ideas que destilan.
Aunque de forma tímida estas revistas se están involucrando en el mundo 2.0 y conviene destacar el blog de Evidencia donde se reflejan en Internet los ateneos bibliográficos que se realizan desde 1995 y que alimentan los artículos de la revista, con cuenta en Twitter y facebook.
GCyS tambien tiene un blog donde por ejemplo los autores de los comentarios a los resumenes pueden ampliar la información o aportar nuevos punto de vista, es el caso de un magnifico comentario de Anna Garcia Altes en la ultima entrada del blog sobre el uso de pruebas genéticas para evaluar el riesgo de tener determinadas enfermedades.
Sin olvidar a Evidencias en Pediatría, sin correlato impreso pero igualmente util y estupenda y que comentaremos otro dia.
Como la burra al trigo
Como la burra al trigo, los GAL (Gestores Ahorradores y Listillos) vuelven, y vuelven a hacer de las suyas. El comando Osakidetza vuelve a poner en marcha un sistema informático que modifica automáticamente la prescripción de fármacos por sus equivalentes genéricos. Efectivamente ya lo habían avisado hace un año cuando comenzaron «El sistema se extenderá progresivamente a otros medicamentos» .
Lo que no pensaban ni siquiera ellos es que fuera tan fácil. Con el silencio cómplice de la mayoría cordera , el apoyo entusiasta de los tontos «sin reparos» y el poco decoro de la Organización Médica Colegial, lo que era una medida de tanteo se ha amplificado en su segundo año y se ha extendido con diversa formulación por otras delicadas autonomías.
Pues nada pues a seguir mintiendo con las cuentas de la lechera, molestando a los profesionales con marrullerías informáticas y apabullando al que se atreve a discrepar.
Cuando terminen pasando todo a genéricos ¿ que harán? decirnos si hay que recetar o no, ¿lo que hay que recetar y a quien?.
¿Sera eso? No sería una sorpresa, ya lo hicieron en el famoso pandemónium de la gripe A, contra toda lógica y evidencia.
¿Por que no, ahora? la situación de crisis es todavía más intensa y sirve como excusa fácil para cualquier tropelía, como bien sabemos los trabajadores de este país. Ademas siempre habrá gente que con mejor o peor voluntad justificara cualquier medida liberticida en aras de un bien superior: «El ahorro y sostenibilidad» que imponen sobre derechos y deberes fundamentales de la profesión médica.
hígado grande ?
Siguiendo una norma tradicional y algo arbitraria, la profesión medica tendemos a sobrevalor la utilidad y el rendimiento diagnóstico de la historia clínica, y en especial la exploración física. La afirmación de que una buena historia clínica lleva invariablemente al diagnóstico certero, es tan falsa como popular entre los encargados de enseñar a las nuevas generaciones de médicos.
 Como dicen los autores -españoles- de un artículo publicado en la revista European Journal of General Practice los datos de la exploración física se pueden considerar, como datos «muy blandos» en comparación con los datos “duros” que nos proporcionan «pruebas objetivas», como la tomografía computarizada o la ecografía. Parece que los médicos, los de verdad, consideran el examen físico como una fuente de información secundaria, otorgando más importancia a la información verbal obtenida en el interrogatorio, y en los resultados de las pruebas. Al menos mientras no mejore su capacidad de detectar los signos más importantes que pueden encontrar durante su práctica diaria
Como dicen los autores -españoles- de un artículo publicado en la revista European Journal of General Practice los datos de la exploración física se pueden considerar, como datos «muy blandos» en comparación con los datos “duros” que nos proporcionan «pruebas objetivas», como la tomografía computarizada o la ecografía. Parece que los médicos, los de verdad, consideran el examen físico como una fuente de información secundaria, otorgando más importancia a la información verbal obtenida en el interrogatorio, y en los resultados de las pruebas. Al menos mientras no mejore su capacidad de detectar los signos más importantes que pueden encontrar durante su práctica diaria
No les queda más remedio después de los resultados: solo 4 de 57 medicos de familia detectaron la hepatomegalia real de una paciente-actriz que actuaba como unannounced standardized patients (USP). Su pretensión de evaluar la calidad de la exploración física y su eficacia en la práctica diaria se realizo gracias a una paciente estandarizada con dolor abdominal y hepatomegalia que sin previo aviso se presento en la consulta de 61 médicos de familia , eso si, con su consentimiento previo.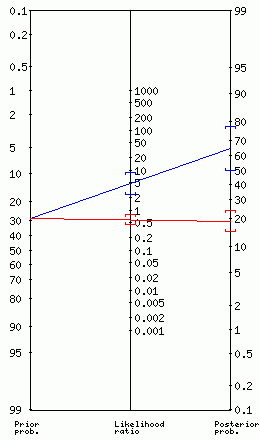
Hace unos años médicos de familia canarios publicaron en la revista Atención Primaria un estudio sobre la utilidad diagnóstica de la exploración física para detectar hepatomegalia utilizada como gold estándar la ecografía. La sensibilidad de la exploración física para detectar hepatomegalia fue muy baja (49%), aunque la especificidad y el valor predictivo positivo fueron más altos (89,5 y 82% respectivamente) Los cocientes de probabilidad positivos y negativos fuero 4,6 y 0.6 lo que muestra que la exploración positiva es cuatro veces más frecuente en los que tiene hepatomegalia que los que no la tienen, pero que el típico “no hepatomegalia” tiene poco valor diagnóstico ya que prácticamente se falla una de cada dos enfermos con el hígado aumentado de tamaño.
Como dice Noly en el Am J Gastroenterology Physical examination of the liver: is it still worth it? «El examen del hígado no proporciona ninguna información precisa sobre el volumen real del órgano. El volumen del hígado, con demostrada utilidad para predecir el pronóstico en pacientes con cirrosis, precisa para su medición de métodos cuantitativos y reproducibles, que sólo puede obtenerse mediante técnicas de imagen.»
y así,….. cuantas cosas más de las que se hacen en ese rito casi litúrgico de la historia clínica y exploración fisica
gestión del conocimiento:de la necesidad de SATD
SIATD= Sistemas Informatizados de Ayuda en la Toma de Decisiones
En este ejemplo sacado del excelente Bit de Navarra se intenta una solución y tras un análisis causa raiz se recomienda entre otras medidas : Implantación de programas que detecten las interacciones de las medicaciones de manera automática para que informen al facultativo y facilitar que en cualquier momento se pueda conocer cuál es la medicación que tiene prescrita un paciente.y
Como actuaciones NIVEL DE SERVICIO DE SALUD se propone:
- Introducir un programa informático que alerte sobre las posibles interacciones clínicamente relevantes.
- Modificar los programas informáticos para que, de una forma rápida y sencilla, se pueda saber en cualquier ámbito (especializada, primaria o urgencias) qué medicamentos está tomando un paciente.
farmacotectomía: también al final de la vida
Cualquier pacientes anciano, o aquellos con una enfermedad grave de mal pronóstico, con seguridad serán evaluados al final de su vida por varios médicos, todo ello además en un corto periodo de tiempo. Incluso se añadirá alguna que otra visita a las urgencias de un hospital y, será afortunado si no cae en manos de unidades súper-especializadas, tipo “asistencia crónicos”, geriatría o equipos de asistencia domiciliaria (ESAD). 
En este transcurrir aumenta posibilidad de que su lista de medicamentos se incremente de forma exponencial, de tal forma que a sus problemas, tenga que añadir los efectos adversos e interacciones de los medicamentos, muchas veces como protagonistas estelares. En muchas ocasiones el simple control de esta lista, es lo mejor que un galeno puede hacer por el paciente y su enfermedad. Dentro del control siempre hay que tener presente la poda o supresión de medicamentos, la llamada farmacotectomia (drugectomy en el original inglés- en resumen un proceso por etapas para conseguir que él paciente suspenda algunos de los medicamentos que se han ido acumulado en su tratamiento)
Si ya sabemos que es difícil que gente entrenada para poner medicamentos, los quite. Del mismo modo es difícil cuestionar, las más que cuestionables prácticas hiper-prescriptoras de muchos médicos, tambien que es casi imposible luchar contra el lema de “más es mejor” y, que todo juega a la contra cuando se trata de “quitar” y no de “poner”.
Pero no hay más remedio La farmacotectomía ya está aquí y además es deseable que así sea por el bien de médicos y pacientes
 La revista Canadian Family Physicians tiene entre sus secciones una dedicada a los cuidados paliativos, bajo el nombre de Paliative Care files y que publica cada trimestre un artículo breve organizados en torno a un caso clínico y escritos por el comité de cuidados paliativos de las sociedad canadiense. El principal objetivo de esta sección es ayudar a los médicos de familia en el cuidado de este tipo de pacientes, tiene por tanto un enfoque no excesivamente especializado, práctico y con la información necesaria para alumbrar la toma de decisiones con el enfermo delante.
La revista Canadian Family Physicians tiene entre sus secciones una dedicada a los cuidados paliativos, bajo el nombre de Paliative Care files y que publica cada trimestre un artículo breve organizados en torno a un caso clínico y escritos por el comité de cuidados paliativos de las sociedad canadiense. El principal objetivo de esta sección es ayudar a los médicos de familia en el cuidado de este tipo de pacientes, tiene por tanto un enfoque no excesivamente especializado, práctico y con la información necesaria para alumbrar la toma de decisiones con el enfermo delante.
En el mes de marzo este año se ha publicado Witdrawing medication– Retirar la medicación: Gestión de comorbilidades médicas cerca del final de la vida. A través del caso de Margaret una mujer de 67 años diagnosticada de cáncer de pulmón, el autor nos lleva a considera la importancia de enfrentarse a un proceso con una esperanza de vida limitada en el que muchos de los fármacos que la paciente tomaba previamente o algunos de los que se prescriben en el hospital no tienen mucho sentido. A través de la discusión con las pacientes y su familia y teniendo en cuenta la evolución de la enfermedad, se debe considerar con cuidado la permanencia de algunos medicamentos, al igual que la adicción de otros nuevos. En esos momentos de la vida del paciente hay una gran posibilidad para la polifarmacia con todos sus efectos adversos y la posibilidad de producir más daño que beneficio.
Como dice el sumario del artículo y en pocas palabras:
-
Los médicos de familia necesitan discutir con lo pacientes la retirada de medicación junto a los objetivos de atención a pacientes con una esperanza de vida limitada.
-
la decisión de médicos o pacientes sobre la disminución de tratamiento o retirar la medicación puede ocurrir una sola vez o podría tener lugar a través del tiempo, bien con tratamientos específicos, medicamentos o con dispositivos que se pueden suprimir de forma gradual.
-
La revisión frecuente y las modificaciones en los objetivos de la atención son necesarias en la gestión de comorbilidades médicas. La necesidad de ciertos medicamentos, así como su vía de administración y posología, deben ser evaluados periódicamente.
¡asucar! móvil
La fascinación por las nuevas tecnologías y su indudable utilidad conlleva un auge de publicaciones, más bien tempranas, sobre la aplicación de estas en la práctica médica. Sin embargo y como en todos los asuntos nuevos y atractivos no es oro todo lo que reluce. La aplicación de una nueva tecnología también carga con riesgos y gastos que no siempre se compensan con sus beneficios. Conviene por tanto no olvidar dos máximas elementales: la introducción de cualquier intervención debe estar avalada por la evidencia que demuestre su eficacia y que las aplicaciones tecnológicas más simples suele ser las más efectivas.
 En este sentido tiene interés comentar un reciente meta-análisis en el que se evalúo los teléfonos móviles como instrumento de ayuda para el manejo de la diabetes: Effect of mobile phone intervention for diabetes on glycaemic control. Tras una búsqueda (extensa-PubMed, EMBASE y Cochrane Library-pero limitada al idioma inglés), se incluyeron los estudios diseñados como ensayos aleatorios o cuasi aleatorios controlados o cruzados que evaluaban el uso de teléfonos móviles para el autocontrol de la diabetes y median los niveles de HbA1c. El meta-análisis incluyo 22 ensayos con más de 1600 personas con diabetes, el grupo de intervención recibió mensajes SMS en su teléfono móvil con los resultados de las analíticas de glucosa en sangre e información para la autogestión de su enfermedad. En algunos casos (cinco ensayos) se utilizaron mensajes SMS personalizados, es decir adaptados a la edad y el sexo del paciente, y con objetivos específicos en las instrucciones que se recibían.
En este sentido tiene interés comentar un reciente meta-análisis en el que se evalúo los teléfonos móviles como instrumento de ayuda para el manejo de la diabetes: Effect of mobile phone intervention for diabetes on glycaemic control. Tras una búsqueda (extensa-PubMed, EMBASE y Cochrane Library-pero limitada al idioma inglés), se incluyeron los estudios diseñados como ensayos aleatorios o cuasi aleatorios controlados o cruzados que evaluaban el uso de teléfonos móviles para el autocontrol de la diabetes y median los niveles de HbA1c. El meta-análisis incluyo 22 ensayos con más de 1600 personas con diabetes, el grupo de intervención recibió mensajes SMS en su teléfono móvil con los resultados de las analíticas de glucosa en sangre e información para la autogestión de su enfermedad. En algunos casos (cinco ensayos) se utilizaron mensajes SMS personalizados, es decir adaptados a la edad y el sexo del paciente, y con objetivos específicos en las instrucciones que se recibían.
Se valoro como variable de resultado la hemoglobina glicosilada (HbA1c), mostrando tras la síntesis de los valores de los diferentes ensayos que la intervención con teléfonos móviles en el manejo de la diabetes por los pacientes, se redujo la HbA1c el 0,5% como promedio en los seis primeros meses. Este efecto de la intervención del teléfono móvil en el valor de HbA1c era relativamente consistente entre los diferentes ensayos, y no se afecto por el tamaño de la muestra, diseño del estudio, el contenido de la intervención, la tecnología y la frecuencia, o media de HbA1c basal, edad o peso corporal de los participantes. Si se observo que la intervención fue más favorable en personas con diabetes tipo 2 que en la diabetes tipo 1 (reducción de HbA1c de 0,8% frente a 0,3%)
Como conclusiones los autores destacan que «La comunicación individualizada con el paciente-específica con un teléfono móvil con mensajes SMS solo, o SMS en combinación con Internet, es una opción viable, segura y conveniente para apoyar autocontrol de la diabetes.»
Teniendo en cuenta que el teléfono móvil es una de las tecnologías más extendida por todo el mundo es natural que se abran paso las aplicaciones médicas de estos teléfonos. Las más obvias es las que se desarrollan para favorecer el control de enfermedades crónicas, por los propios pacientes, como en este caso la diabetes. Los resultado obtenidos en la reducción de la hemoglobina glicosilada no son despreciables, basta recordar que la mayoría de los medicamentos que se utilizan en la diabetes tipo 2, incluso combinados, disminuyen la hemoglobina alrededor de un punto porcentual.
Empowerment y funcionarios
Sábado 9 de abril ● Diario de Cádiz
En atención primaria prima la atención
¡Llame a la puerta! Ya no saldremos a llamar periódicamente
Si usted tuvo un problema de salud por el que tuvo que pedir cita con su médico de cabecera y sintió que esperó muchos días para ser visto, esperó mucho tiempo en la sala de espera, cuando pasó a la consulta no se le dejó hablar lo suficiente para contar su problema, se le exploró por encima, se le despachó rápido, se le pidió una analítica o una prueba que tardaron mucho en hacerle o una cita con el especialista que no llegaba nunca… debe usted leer estas líneas que van a continuación.
Aunque la gente no se dé cuenta, cuando dice que “la medicina es una profesión vocacional”, se refiere al médico de cabecera, que es la base del sistema sanitario. Uno no nace con vocación de ver radiografías o de ocuparse de un riñón.
Ahora el médico de familia estudia la carrera de Medicina, supera el examen MIR y cuatro años más de especialidad. Es un profesional polivalente, accesible, especialista en las enfermedades frecuentes, altamente cualificado para tomar decisiones difíciles en casos difíciles, sabedores de los límites de su conocimiento en algunas áreas y un profesional sobre todo, humano y cercano a sus pacientes. El médico de cabecera les conoce bien y eso le permite tomar decisiones mucho más adecuadas al caso que si no fuera así. A todo el mundo le gusta cuando va al médico que sea siempre el mismo porque es el que le conoce.
Pues bien, se da la circunstancia de que los que mandan y que saben poco de médicos de familia, de Centros de Salud y de la sanidad pública porque no la usan, están destruyendo este sistema que tan bien valorado está por la gente.
Si la cosa continúa a este ritmo pronto los médicos de cabecera desaparecerán tal cual o su figura quedará reducida a algo simbólico.
¿Saben ustedes por qué dicen que hacen falta médicos en España? Médicos hay, si no los hubiera, dejarían a más gente estudiar la carrera y listo. El problema es que hay mucha gente que quiere estudiar Medicina, pero nadie quiere ser médico de cabecera. No hay más que echar una ojeada estos días a las elecciones de los licenciados que escogen una especialidad después de haber hecho el examen MIR.
¿Por qué? Las Consejerías de Salud de todas las Comunidades Autónomas, con independencia de su signo político, maltratan de sobremanera a sus médicos de cabecera.
Les dan 5 minutos por paciente (en lo que el paciente entra, se le saluda, se la da la mano, se sienta y cuenta lo que le pasa, ya se han ido 4; y todavía queda explorarle, decidir el diagnóstico, poner el tratamiento, darle las recetas, a lo mejor la baja, a lo mejor pedirle alguna prueba, revisar sus problemas pasados, revisar la medicación que toma…), unas listas de hasta 50 y 60 pacientes diarios, les tienen sometidos a múltiples tareas burocráticas, tienen que realizar las visitas a domicilio y las urgencias que se presenten…
Así es imposible atender bien a tu gente, así es fácil que se te pase algo gordo, que le pase algo a algún paciente por no disponer de las condiciones adecuadas para trabajar. Cuando las cosas pasan, llegan los lamentos. No sólo es que un día ocurra una desgracia en este sentido, sino que los médicos de familia quieren dar una atención de calidad, en las condiciones que se merece la población que paga con sus impuestos.
Los médicos más mayores cuentan que siempre se han sentido identificados con su trabajo, pero que ahora hay una distancia insalvable entre ellos y sus jefes, que no son sensibles a las propuestas de mejora y que parecen vivir en otro planeta.
La situación de los médicos de cabecera jóvenes es aún más preocupante. Obligados durante los primeros diez años de ejercicio profesional a ir de acá para allá. Contratos de días en distintos centros de salud, algunos de semanas en los que procuran cogerte hasta el viernes para no pagarte el fin de semana. Inestabilidad, precariedad. La mayor parte de ellos optan por dejarlo y volverse a presentar al MIR para hacer otra especialidad, o se van a trabajar a las urgencias de los hospitales, o a otro tipo de unidades, como las de atención domiciliaria o de emergencia, o al extranjero…
Ésa es la verdadera razón por la que no hay médicos en España.
La medicina de familia se resquebraja, señores.
El día 12 de Abril es el Día Mundial de la Atención Primaria y los mandamases de turno del gremio se harán la foto con los políticos de turno, pero la realidad no se construye de arriba a abajo, sino de abajo a arriba.
Los profesionales están motivados, quieren cambiar las cosas por ustedes, porque les importan, como en el eslogan, las personas. Pero se ve que solos no pueden. La Administración en forma de Consejería de Comunidad Autónoma o de Ministerio de Sanidad no es sensible, nunca lo fue, a sus peticiones.
Por eso necesitan su ayuda. Esta vez los médicos les piden ayuda a ustedes, para llamar la atención de los que mandan.

