Categoría: Atención Primaria
Entrevista con el Boss
El dia 5 de abril se publicó en diario digital El Confidencial, que suele incluir muy buenos artículos sobre sanidad, una entrevista con el Dr. Amando Martín Zurro, considerado el padre, o sabio de la Atención Primaria española. Cuando la hemos leído en el digital, la consideramos muy interesante y sobre todo de una preclara inteligencia. Incluimos aquí la entrevista completa por gentileza y con la autorización del entrevistado.

El año pasado, usted coordinó los grupos para la reforma de la Atención Primaria que estaban negociando con el Ministerio de Sanidad. ¿Qué puntos claves se plantearon, cuáles de estos costaba más negociar y qué se consiguió finalmente?
Con el Dr. Andreu Segura asumimos la coordinación de un proyecto de marco estratégico para la reforma de la Atención Primaria, necesitada de cambios importantes y de un nuevo enfoque una vez transcurridos prácticamente 40 años desde el inicio de los cambios en la asistencia médica ambulatoria a principios de los años 80 del pasado siglo. Ambos estábamos y estamos convencidos de que las innovaciones que necesita la atención primaria española deberían contemplar medidas a corto y medio plazo para abordar los problemas más acuciantes y urgentes y otras, posiblemente de más largo recorrido en su mayor parte, que deberían afectar al conjunto del sistema nacional de salud. Nos parecía y parece imposible que ambos tipos de cambios pudieran seguir caminos diferentes o disociados para poder implementarse con garantías de éxito. Es obvio que las dificultades fueron más importantes en este segundo bloque de medidas que en el primero lo que se tradujo en que en el documento final del proyecto se soslayaran completamente los cambios dirigidos al conjunto del sistema y se abordaran de forma exclusiva y en muchos casos parcial las medidas de corto y medio plazo.
Usted dimitió de esas negociaciones. Entiendo que como respuesta a la falta de respuesta del ministerio.
Efectivamente dimitimos como coordinadores del proyecto al objetivar la falta de voluntad política de los responsables ministeriales para desarrollar en un mismo proyecto el conjunto de cambios que he mencionado antes, aunque hay que reconocer que, tal como se desarrollaron los acontecimientos, los dos coordinadores no actuábamos como tales y el equipo ministerial era el que asumía las directrices del mismo.
Ustedes pedían el refuerzo de la red de atención primaria, que consideran en estado crítico. Una red de APyC más sólida según algunos expertos habría ayudado a mitigar los efectos de esta pandemia. ¿En qué habría ayudado disponer de una red de atención primaria más sólida en lugar de un sistema hospitalocéntrico en un caso de pandemia?
Es algo que ya no podremos saber. Hay problemas que no sabemos solucionar. Tal vez una respuesta más normalizada, menos excepcional hubiera tenido la ventaja de generar menos pánico y menos disrupciones en la vida cotidiana, familiar y social y en la economía.
La ausencia de tratamientos eficaces hace suponer que lo más conveniente hubiera sido evitar la difusión del virus entre la población susceptible, pero por lo que parece se trata de un agente con una notoria capacidad de difusión aunque su patogenicidad no sea afortunadamente comparable a la de otras plagas históricas Pero está por ver como va a evolucionar en el futuro. Disponer de vacuna o de tratamientos eficaces es algo probable y deseable, plausible. Lo que podría sernos útil a corto y medio plazo. Pero no es muy reconfortante imaginar futuros episodios similares con nuevos o mutantes agentes biológicos. Lo que no quita para reconocer que el sistema sanitario español, en su conjunto, padece una infrafinanciación crónica, acentuada a partir de la crisis económica iniciada en 2008. Esta financiación insuficiente y los recortes que siguieron a la crisis han sido mucho más intensos en el ámbito de la atención primaria que en el hospitalario. Esta afirmación se puede corroborar fácilmente al analizar las gráficas de la evolución presupuestaria anual de los distintos componentes de nuestro sistema nacional de salud. Ha habido un déficit significativo de inversiones en el conjunto del sistema, también en el ámbito hospitalario, pero donde se han dejado sentir con mayor intensidad en términos de dotaciones estructurales, de recursos humanos y de ausencia de cambios en la orientación y organización de los servicios y actividades es en la atención primaria.
Los políticos de diverso signo ideológico que han gobernado el país se han dedicado a afirmar que nuestro sistema sanitario es un de los mejores del mundo mientras iban recortando los recursos que necesita hasta límites que han puesto en riesgo su efectividad.
La actual pandemia por el COVID19 está situando a nuestro sistema sanitario al borde del precipicio y ha tensado peligrosamente sus costuras. Es obvio que las repercusiones de la pandemia han sobrepasado ampliamente los análisis previos efectuados por todo el mundo y que este hecho se ha visto ampliado por el hecho de que nos encontramos ante la difusión mundial de un agente no conocido y contra el que no disponemos de herramientas preventivas y terapéuticas efectivas, pero no es menos cierto que, desde las primeras medidas aconsejadas, se ha centrado, a mi juicio de forma excesiva, el protagonismo en el ámbito hospitalario. Valga como ejemplo el hecho de que al comienzo de la crisis se aconsejaba a las personas con síntomas iniciales y a los contactos que acudieran directamente a hospitales de referencia para ser atendidos e ingresados. No fue hasta que se vio la dimensión de la pandemia y la inminencia del colapso hospitalario que se cambió radicalmente esta recomendación por la de la permanencia en los domicilios.
España, como otros países desarrollados, ha desarrollado un sistema sanitario basado en tres paradigmas esenciales: asistencia a la enfermedad, hospitalocentrismo y tecnología cada vez mas sofisticada. Se ha arrinconado la perspectiva salubrista que da un protagonismo mucho más importante a la salud como componente nuclear del bienestar y calidad de vida y enfocada su atención tanto desde una perspectiva individual como comunitaria o colectiva, más intersectorial y con una mayor coordinación o integración de sus aspectos clínicos y de salud pública.
Las autoridades sanitarias y los medios de comunicación están depositando a nivel de imagen pública el peso de la solución de la pandemia en las Unidades de Cuidados Intensivos (UCI). Estas unidades hospitalarias es obvio que juegan un papel decisivo en la atención de los pacientes muy graves, con riesgo vital inminente, pero se hace abstracción del hecho de que constituyen el último eslabón de la cadena asistencial, que está formada, además de por otros servicios médicos hospitalarios, por los centros y equipos de atención primaria y comunitaria, que son los que han de asumir la atención de la mayor parte de los pacientes y, antes de que lleguen a serlo, de los contactos. No hay que olvidar que, afortunadamente, la gran mayoría de los pacientes, más del 90%, no necesitarán ser ingresados en UCI.

Disponer de una red de atención primaria y comunitaria (APyC) robusta es esencial para hacer sostenible y eficiente el conjunto del sistema sanitario en todas las circunstancias y posiblemente también en el caso de una pandemia como la que estamos padeciendo, aunque no lo podamos afirmar con pruebas. La difusión y seguimiento de las medidas de promoción de la salud y preventivas recae, además de en las autoridades sanitarias y de salud pública, en los centros de salud y profesionales de APyC. La detección precoz, tratamiento y seguimiento en las consultas y, de forma primordial, en los domicilios de la gran mayoría de los pacientes y contactos es asumida también por este ámbito. Si fallara gravemente la APyC el sistema iría directamente a un colapso global seguramente más intenso.
¿Qué medidas concretas se deben implementar desde ya para evitar la presión sobre hospitales en una nueva pandemia? Entre otros he leído ampliar la atención domiciliaria y teleasistencia.
Creo que, además de las recomendaciones preventivas, diagnósticas y terapéuticas de aplicación universal, es imprescindible adaptar suficientemente las medidas al contexto de aplicación. Ya he comentado antes el papel esencial de la APyC para la asistencia de la gran mayoría de la población. En el ámbito de la asistencia domiciliaria se pone más de manifiesto que en otros la importancia de las condiciones de vida de las personas como determinantes de los procesos de enfermar. Piensen en los problemas que tienen a la hora, por ejemplo, de soportar el confinamiento obligatorio al que nos someten, las personas que viven hacinadas en pisos de menos de 45 m2, aunque es obvio que las soluciones a este tipo de carencias no pasan en su mayor parte por la atención primaria. En esta pandemia se están evidenciando también los problemas estructurales y de dotaciones de las residencias de personas mayores. Los aspectos sociales del bienestar y calidad de vida de la tercera edad no han merecido una atención estratégica ni presupuestaria suficiente por parte de nuestros gobiernos ni la necesaria intensificación de la integración o coordinación con los recursos sanitarios, sobre todo en el campo de la APyC. Como consecuencia estamos asistiendo a episodios dantescos que están dejando huella indeleble en nuestras retinas y esperemos que también en los cerebros y voluntades de nuestros gobernantes.
Médicos de Bérgamo decían en un artículo: «Los sistemas sanitarios occidentales han sido construidos en torno al concepto de atención centrada en el paciente, pero una epidemia requiere un cambio de perspectiva hacia el concepto de atención centrada en la comunidad. La dolorosa enseñanza es que necesitamos expertos en salud pública y epidemias, y ese no ha sido el enfoque de autoridades locales y nacionales».¿Coincide?
Efectivamente. He leído este artículo y estoy totalmente de acuerdo con sus autores. Añadiría que es cada vez más obvia la necesidad de que nuestros decisores políticos potencien el desarrollo de análisis prospectivos de medio y largo plazo que nos permitan estar más preparados que hoy ante la posible repetición de episodios de esta naturaleza. Es cierto que “cisne negro” puede presentarse en cualquier momento pero no lo es menos que en muchas ocasiones tampoco estamos bien preparados para enfrentarnos a grupos de cisnes blancos más o menos enfurecidos. En este ámbito es preciso señalar que tampoco se visualiza que la mayoría de la población y de los profesionales sanitarios priorice claramente este tipo de planteamientos
En este sentido, ¿a qué se debe ese enfoque de atención medicalizada y no comunitaria en España, cuando precisamente la sensación es la contraria? Tal vez que sea más atractivo para la inversión privada, o a un defecto de diseño hace 30 años.

La medicalización de la vida cotidiana, el consumismo general y sanitario, una cierta negación de la enfermedad, del envejecimiento y la muerte y la externalización a terceros de las responsabilidades en el cuidado de la propia salud son elementos característicos de nuestras sociedades desarrolladas. Cambiar estos paradigmas culturales no es una tarea fácil que se pueda conseguir a corto o medio plazo. Dicho esto también parece evidente que la orientación actual de los sistemas sanitarios y de atención social y su organización no solamente no favorecen los cambios si no que más bien potencian su arraigo en nuestra sociedad.
Profesionales médicos dicen que cuanto más medicalizada y centralizada está la sociedad más rápidamente se transmite el virus. ¿A qué se debe?
Es posible que tales profesionales se refieran al hecho de que una asistencia basada casi exclusivamente en los médicos y unas decisiones no bien adaptadas a las necesidades de cada contexto regional o local pueden incidir muy negativamente sobre su efectividad y eficiencia y, por tanto, facilitar, en este caso, la difusión de la enfermedad, lo cual no quiere decir ni mucho menos que, aunque hagamos las cosas bien, no vayamos a padecer nuevas epidemias.
¿La reducción de personal y presupuesto para la sanidad pública es tan grave como para explicar que ahora estemos desbordados, o se debe a un problema de gestión de crisis?
Ya he señalado antes que el sistema sanitario español tiene un problema casi secular de infrafinanciación, más agudo en el ámbito de la APyC y Salud Pública. El sistema está crónicamente tensionado y la pandemia actual está evidenciando sus carencias, que no son pocas.
Criticar, sobre todo a “toro pasado”, la gestión que se está haciendo de la actual pandemia me parece inadecuado. Hay que entender la dificultad de la toma de decisiones sanitarias trascendentes en contextos de muy alta incertidumbre.
En relación con lo anterior, es evidente que no tenemos experiencia en gestionar epidemias porque apenas tenemos epidemiólogos y expertos en Salud Pública en España. Se critica que en España no dispone de una inteligencia sanitaria. ¿No tener este tipo de expertos y planificación es algo lógico debido al tipo de país que es España, poco dado a epidemias, o es un fallo del sistema?
No estoy de acuerdo en que en España no dispongamos de profesionales expertos en epidemiología y otros campos de la salud pública, aunque es muy posible que su número no sea el adecuado. Otra cosa es que tengamos problemas derivados de la falta de desarrollo de instrumentos como por ejemplo una Agencia de Salud Pública, aunque su mera existencia no sea suficiente. Hay que implementar una estrategia global de salud pública, que no se ha desarrollado a pesar de la existencia de la Ley General de Salud Pública de 2011.
Se están desmantelando las escuelas de Salud Pública. La última fue la de Andalucía para a de Andalucía para convertirla en un Instituto de Investigación. Estamos demasiado obsesionados en montar laboratorios y última tecnología hospitalaria? ¿Qué aportan esas escuelas de Salud Pública en una crisis como la actual?
Se desmantelaron más escuelas de salud pública en el pasado, como por ejemplo en Cataluña. En Andalucía parece que la Junta está volviendo a reflexionar sobre las decisiones relativas a la escuela de Granada.
¿Hasta qué punto la gestión autonómica de la Sanidad dificulta tener una coordinación a la hora de responder ante una crisis como esta?
La gestión autonómica efectiva y eficiente de la sanidad necesita de la existencia de potentes mecanismos de coordinación. En este sentido, como se ha dicho repetidamente, hay que reconsiderar las funciones del Consejo Interterritorial de Salud. Por otro lado, descentralizar las decisiones sanitarias permite potenciar la adaptación de las decisiones al contexto.
¿Cómo ve el hospital de campaña de Ifema y el que se quiere instalar en Barcelona? Ifema ha sido alabado por la OMS pero profesionales médicos advierten de que es enorme generador de contagios, y que es un error desmantelar los centros de salud para focalizarlo todo ahí. Explíqueme su opinión.
Poner en pie un hospital en un tiempo récord es una tarea muy difícil. No solamente el hospital de IFEMA, todos los centros sanitarios y más los hospitales son ámbitos de concentración de enfermos y por tanto focos potenciales de difusión si no se instauran las correspondientes guías de actuación preventiva y clínica y los pacientes y profesionales no disponen de los materiales de protección necesarios.

Se ha dicho por muchos y en múltiples foros y medios que pensar en desmantelar centros de salud, aunque sea durante un breve tiempo, es un grave error. Las razones ya las he comentado antes.
Con la atención primaria desmantelada para trabajar en estos hospitales, ¿qué riesgos se generan?
El trabajo en los centros de salud y también en los hospitales debe realizarse en el marco de equipos multiprofesionales y multidisciplinarios cuyos componentes comparten objetivos, métodos asistenciales y organizativos. Constituir verdaderos equipos no se puede llevar a cabo de un día para otro. Es obvio que los riesgos de colocar de forma inmediata a trabajar juntos profesionales procedentes de ámbitos distintos puede ser fuente de riesgos en relación con la efectividad y seguridad de sus actuaciones. Sin embargo, por lo que nos dicen algunos expertos que los han visitado, parece que los resultados son satisfactorios tras superar algunos problemas organizativos importantes en los primeros días.
¿Era esperable que ante una situación como esta no hubiera material de protección, como mascarillas y equipos EPI para los sanitarios? Es sorprendente ver como muchos se tienen que confeccionar batas con bolsas de basura.
Efectivamente hemos visto imágenes y oído relatos que no dejan de alarmarnos. Está claro que hay que valorar al factor sorpresa de la trascendencia de esta pandemia en el conjunto de los decisores políticos del gobierno central y de los autonómicos y, por tanto, ser muy prudentes a la hora de emitir críticas en el campo de la disponibilidad inicial de materiales de protección. Otra cosa es que se haya podido retrasar en demasía su compra y cometer errores más o menos relevantes en la gestión de medios de protección y test diagnósticos.
Los médicos italianos que citaban dicen: «Los hospitales pueden ser los principales vehículos de transmisión del covid-19. Rápidamente sobrecargados de pacientes infectados que pueden contagiar a los que no lo están». Al principio en España, cientos de personas sanas con síntomas leves, que quizá no eran de Covid19, acudieron a urgencias por miedo y pudieron multiplicar el factor de transmisión. ¿Fue un error generar alarma en la sociedad, que acudió a Urgencias sin necesidad, o esto es inevitable? ¿Cómo vio la gestión de esos primeros días?
Ya he comentado antes que, efectivamente, se cometieron errores iniciales en algunas recomendaciones, derivados de la cultura esencialmente hospitalocentrista de los gobernantes y determinados técnicos sanitarios y que al cabo de poco tiempo tuvieron que ser rectificados.
Usted dijo recientemente: «El marco legislativo actual de la APyC tiene una ya una antigüedad mayor de 30 años y los cambios epidemiológicos, socioeconómicos, culturales, tecnológicos y en la forma e intensidad de utilización de los recursos sanitarios por parte de la población han sido profundos». ¿En qué nos ha perjudicado esto en la actual pandemia?
También lo he comentado antes, pero volveré a afirmar que disponer de una Atención Primaria y Comunitaria fuerte, bien orientada y con dotaciones suficientes es clave para la solución de este y otros muchos problemas. Tener, como es el caso, una APyC con graves problemas es obvio que nos ha perjudicado a la hora de enfrentarnos con la pandemia.
En base a su experiencia, ¿podemos ser optimistas respecto a un cambio de estrategia en el sistema de Salud o será complicado?
Parece claro que, desde una perspectiva política y de opinión pública, la pandemia está suponiendo una revalorización significativa del sector sanitario. Las críticas a los recortes sufridos son prácticamente universales, han calado en la opinión pública y facilitarán, al menos a corto y medio plazo, que los responsables políticos ubiquen de forma prioritaria en sus estrategias todos los asuntos referidos a la asistencia sanitaria y la dependencia. En cualquier caso, hay que permanecer alerta para evitar que las decisiones políticas que se tomen se traduzcan en la práctica en asignar más recursos para seguir haciendo más de lo mismo y con la cultura dominante que he comentado antes. Es imprescindible que de esta situación crítica salga reforzado el mensaje de que hay que cambiar la orientación estratégica del sistema sanitario potenciando su perspectiva salubrista e intersectorial y generar un nuevo contexto cultural que nos haga más resilientes antes las circunstancias adversas, así como más autónomos y responsables en el cuidado de la salud personal y colectiva.
Comiendo brioche en la consulta de atención primaria
Cuentan que María Antonieta, Reina de Francia tras oír gritos a las puertas de palacio, preguntó a sus damas de compañía qué reclamaban los que gritaban, al responderla que no tenían pan para comer, ella dijo la famosa frase: «Qu’ils mangent de la brioche», traducido como «que coman pasteles», aunque el brioche no es un pastel, sino un bollo dulce.
Una expresión a medio camino entre la ingenuidad y la frívola estupidez, que quedó como ejemplo de su insensibilidad y la de clase alta, ante el sufrimiento de la plebe.

De igual manera, se cuenta en los mentideros sanitarios de la villa y corte, que en una muy reciente reunión de gerifaltes de la consejería, una viceconsejera, de profesión psicóloga, y responsable del Servicio Madrileño de Salud, ante la reclamación de parar la sangría que el covid e Ifema están produciendo en la atención primaria, dijo la siguiente frase: «y qué va a hacer la Primaria si no tienen consulta»
Igual, la cita es tan apócrifa como la que le atribuyen a María Antonieta, en cualquier caso es muy explicativa y nos deja sin palabras.
When the Going Gets Tough, the Tough Get Going
«When the going gets tough, the tough gets going» es una frase atribuida al patriarca del clan Kennedy y que se popularizó recientemente por ser el título de una canción de la banda sonora de la película La joya del Nilo —incomparable Kathleen Turner— interpretada por Billy Ocean. Con un sentido liberal e intentando mantener el juego de palabras se podría traducir como «Cuando las cosas se ponen duras, los duros entran en acción», y de forma más comprensible, como «Cuando las cosas se ponen difíciles, es la hora de los valientes».
Porque si, es la hora de los valientes, de los resistentes, de los honestos, de los responsables, de los desinteresados, de los coherentes, de los levantiscos, de los generosos, de los neutrales, de los consecuentes, de los mansos, de los intrépidos, de los resueltos, de los miedosos, de los tímidos, de los rebeldes, de los disciplinados, de los alegres, de los serios, de los que nos estan y quisieran estar, de los que no deberían estar y están……………….. en resumen de todas las personas normales que en estos momentos están trabajando para mitigar lo efectos de esta pandemia.
Como no puedo nombrarlos a todos, voy a mencionar los que tengo cerca, con los que trabajo dia a dia: médicos y enfermeras,auxiliar, administrativas y personal de limpieza del Centro de Salud Linneo. Con especial mención a los suplentes (que buenos vasallos si hubiera buen señor) y un recuerdo a los que han caído enfermos y poco a poco se van recuperando.
Así que Gracias a Alexandra, Ana, Anabel, Celia, Elena(s), Enrique, Idoia, Isabel, Jose, Jose (aka Manolo), Lola, Luis, Maria Eugenia, Maria José, Mirian, Monica, Montse, Nieves, Patricia(s), Paula, Paloma, Pepa, Pilar y Sergio.
Sin olvidar a nuestros compañeros de la Fundación Jimenez Díaz que nos hacen más fácil el trabajo y al servicio de radiología del centro de especialidades de Pontones, ¡lo estais haciendo muy bien!
Posicionamiento en relación con la reorganización del sistema sanitario realizada en la Comunidad de Madrid como respuesta al COVID-19.
Posicionamiento en relación con la reorganización del sistema sanitario realizada en la Comunidad de Madrid como respuesta al COVID-19. Ilustre Colegio de Médicos de la Comunidad de Madrid.
Desde el ICOMEM, tras revisar y analizar los últimos protocolos y medidas adoptadas para dar respuesta desde las diferentes administraciones sanitarias y los servicios de salud pública a la crisis sanitaria que está generando el coronavirus en la Comunidad de Madrid, consideramos
que no es acertado el modelo que se plantea en torno al hospital de campaña en IFEMA y que supone el cierre de centros de salud para reubicar a sus profesionales en este nuevo hospital así como el desplazamiento de residentes y otros profesionales sanitarios desde varios hospitales de la Comunidad para cubrir la asistencia sanitaria de dicho hospital.

El modelo de respuesta que se ha adoptado gira en torno a un hospital de campaña, sin considerar las fortalezas de nuestro sistema de Atención Primaria, que podría asumir gran parte del manejo de los casos leves y moderados sin necesidad de traslado a un centro hospitalario.
Pese a ello, se ha preferido seguir a países como China, Corea del Sur, Irán o Italia que tratan de agrupar y tratar de forma efectiva a los pacientes en centros específicos al no contar con una Atención Primaria tan desarrollada como la nuestra, capaz de hacer frente tanto al seguimiento de síntomas y la evolución de los casos como a su derivación al hospital en caso de
empeoramiento. Por otro lado, también resta capacidad de respuesta y limita la posibilidad de actuación por falta de profesionales a los hospitales, que ya se encuentran al límite de su capacidad por la elevada carga de pacientes y las bajas que se están produciendo por contagios
Primaria al reducir a los profesionales y centros de salud disponibles en el primer nivel, limitando su capacidad de filtro y de manejo de pacientes con COVID-19 desde el propio centro, de forma telefónica y/o en el domicilio (que pueden ser centros perfectamente válidos para el manejo de pacientes sin criterios de gravedad si se favorece su asistencia desde los centros de salud) como se venía haciendo de forma ejemplar hasta ahora. Así, los cierres de los centros de salud pueden derivar en un mayor uso y saturación de los servicios hospitalarios por parte de los pacientes al no disponer de su profesional y centro de referencia donde se discrimine de forma inicial como realizar su atención.
Por todo ello, consideramos que:
Puede seguir leyendo aquí
¿Desmantelar la Atención Primaria para frenar al covid 19?
La actividad de este blog está bajo mínimos, consecuencia lógica de la crisis que vivimos y que ahora es más importante el trabajo en mi centro. Seguimos en Twitter, de manera intermitente eso sí, por su inmediatez y simpleza. No obstante no me resisto a copiar aquí ( con el solo objetivo de aumentar su difusión) este esplendido post de Sergio Minué en su blog El Gerente Demediado
Tan contagiosa como la pandemia de covid-19 es la estupidez. Desconocemos su R0 pero muy probablemente esté muy por encima de 10. La Comunidad de Madrid tiene el dudoso honor de gestionar de manera especialmente penosa la avalancha. Comenzando por poner al frente del equipo coordinador a una persona (Burgueño) , que no sólo NO es experto en este tipo de situaciones sino que , además, generó un sorprendente grado de rechazo profesional por su activo papel en el proceso de privatización de hospitales. Y siguiendo por la última ocurrencia del equipo de Díaz Ayuso, inmediatamente “contagiada” a otros servicios de salud, y que no es otra que el cierre total o parcial de la Atención Primaria para concentrarla en los nuevos hangares hospitalarios.
Los responsables políticos que han gobernado la Comunidad de Madrid en estos últimos 20 años centraron su política en dos estrategias claras: reducir el presupuesto público (aumentando las formas de transferencia de fondos al sector privado), y ahogar progresivamente a la Atención Primaria. En esto último es cierto que no están solos: prácticamente todas las comunidades autónomas, de uno u otro color político, lo llevan haciendo desde hace más de dos décadas, deslumbrados por los brillos del oropel hospitalario, sus ruedas de prensa vistosas para celebrar cualquier hito quirúrgico y sus promesas sistemáticas de acercar un nuevo hospital a cada pueblo, en la cual hay que reconocer que la actual Ministra de Hacienda es consumada maestra.
La forma de entender el sistema sanitario que tienen los políticos españoles queda perfectamente reflejada en su modelo organizativo frente a la pandemia: ante la avalancha de casos, nada mejor que cerrar los centros de Atención Primaria y utilizar a sus profesionales de carne de cañón en los macrohospitales tipo IFEMA, a donde están desviando a médicas y enfermeras sin información oficial alguna, más allá de la comunicación que realizan los propios profesionales por sus grupos de whatsapp. Ignoran tanto lo que es y por qué es imprescindible la AP, que sólo le encuentran utilidad para ordenar el tráfico de pacientes; podrían sustituirlos perfectamente por policías locales.

Una de las razones del confinamiento social es precisamente la de evitar la de aglomeraciones masivas que faciliten la difusión del virus. Para ello nada menos adecuado que hacinar a pacientes leves en grandes naves industriales, como ya vienen haciendo con las residencias de mayores.
Cerrar centros de salud supone acabar con la accesibilidad y la longitudinalidad de la atención: palabras sin sentido ni importancia para políticos modernos, pero que nunca como ahora han sido tan esenciales para la población. Una población que se ha adaptado sin apenas problemas a las instrucciones de permanecer en casa y no acudir al centro sanitario, que se ha dado perfecta cuenta que no es tiempo de acercarse por “naderías”, pero que hoy más que nunca necesita consejo ante tanta información sesgada y dañina, tranquilización ante sus angustias por lo que pueda ocurrirles a ellos y a los suyos, y por supuesto atención ante sus sospechas respecto a un posible contagio y asistencia para todos esos problemas ( de la insuficiencia cardiaca al trastorno del ánimo)que, aparentemente, han dejado de tener importancia, en un contexto en el que sólo parecen merecer atención las personas con covid-19.
Es ilimitada la actividad que puede realizar un centro de Atención Primaria en esta era de cuarentenas. En primer lugar como puerta de entrada una vez más para identificar precozmente y aislar adecuadamente a nuevos casos de la pandemia. Sin necesidad de confinarlos y acumularlos en naves industriales, sino manteniéndolos en el lugar donde pueden estar mejor, recuperarse más pronto y: apenas contagiar a nadie; su propio domicilio. Ayudándoles a soportar y superar su enfermedad mediante un apoyo diario y continuado, a distancia o en el domicilio si fuera preciso, recuperando además su lugar preferente de trabajo, el hábitat natural del paciente: su casa. Pero sin olvidar que su territorio no sólo comprende la residencia de los que están contagiados, sino de todo el resto de su “lista”, su comunidad, y que más aún en estas circunstancias, precisa del cuidado de sus profesionales de cabecera.

Una vez más se impuso la metáfora de la máquina en la organización de los servicios de salud, convirtiendo a las personas en tornillos que precisan de corrección: se precisa reducir el imput para mejorar el outcome, ,manteniendo en su capacidad productiva óptima a la unidad de cuidados intensivos, convertida circunstancialmente en el centro del sistema.
Olvidando que cada una de las personas que estamos bajo esta amenaza, la padezcamos o no, necesitamos apoyo, atención ante los problemas y acompañamiento.Lo que hace mejor que nadie la Atención Primaria pero nunca tendrá el más mínimo interés para periodistas y políticos, que nunca apreciaron ni apreciarán el precioso cometido( en el doble sentido del término) de la Atención Primaria.
No podemos permitir que ocurra. Sería tanto como reconocer que La Atención Primaria es superflua.
Apuntes para un médico general / de familia
Querido colega y, espero que, amigo:
Eres muy listo, incluso te crees preparado para hablar de ciertos temas con alguna autoridad, pero ahora no eres nada más y nada menos que médico de familia y eso implica:
- Que tú mejor que nadie sabes cómo son las infecciones respiratorias, aunque solo sea porque pasas parte del año lidiando con ellas. Eres un experto en «no enfermedad», en mocos, tosecillas, malestar general, fiebre, resfriados, catarros, alergias y gripes.
- Si es verdad que, a veces, te equivocas y que en los casos más graves tienes que derivarlos al hospital, que del manejo en ese momento sabes más bien poco. Por fortuna, estos casos son los menos y, sobre todo, que tienes una gran capacidad para “sentirlos” y saber cuándo es el momento adecuado para remitirlos a alguien más experto en ese tema.
- Que la incertidumbre es una compañera más del centro de salud, que sabes aguantar (casi) sin pruebas diagnósticas, que sabes lo que es la espera terapéutica, a manejarte con la palabra, consejos y medicamentos no muy sofisticados, materiales que nunca se agotan.
- Que sabes transmitir tranquilidad, que conoces a las personas y la intensidad con que les afectan los problemas, aunque sean nimios.
- Que desde hace un tiempo te mueves como pez en el agua en el caos y la carencia de liderazgo. Sabes lo que es trabajar con presión, tomar decisiones en segundos; parece que no lo haces mal.
- Que sabes parar, templar, acelerar y avivar según se necesite.
- Que sabes cuándo seguir los máximos y utilizar los mínimos criterios y recomendaciones que te dan los que, supuestamente, saben y/o dirigen
No dejes que el miedo y el estrés, por un lado o la soberbia por otro, nublen esas capacidades que indudablemente posees y, recuerda siempre que eres médico de familia, ni más ni MENOS.
Saludos cordiales
mascarillas
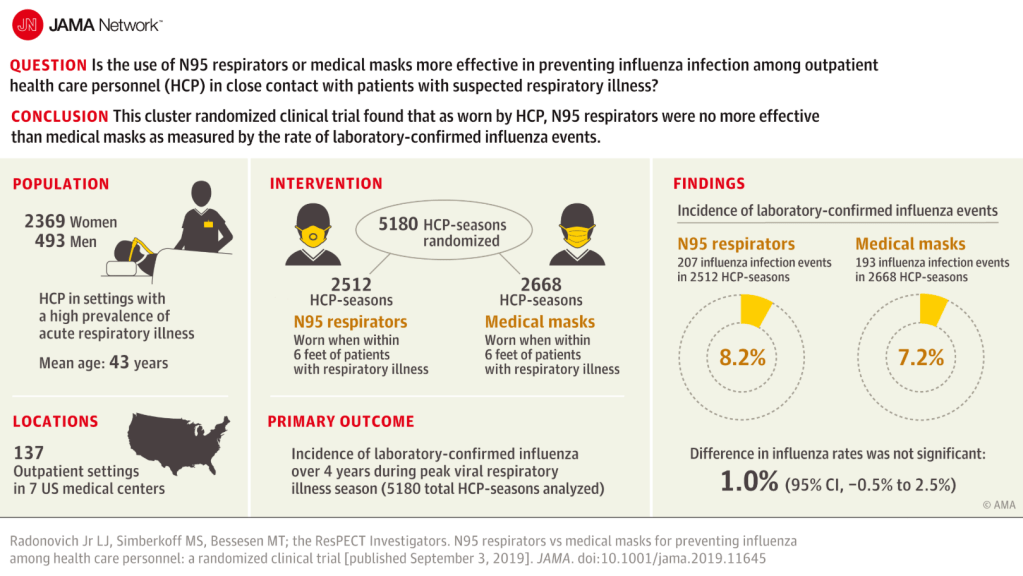
Protectores o respiradores N95 vs mascarillas quirúrgicas para prevenir la gripe en el personal sanitario.
From: N95 Respirators vs Medical Masks for Preventing Influenza Among Health Care Personnel: A Randomized Clinical Trial. JAMA. 2019;322(9):824-833. doi:10.1001/jama.2019.11645
de derivaciones y cuentos
[remitido]
Hola Rafa,
Te voy a contar un cuento.
Había una vez una consulta de atención primaria a la que acudían pacientes, con diversas y variadas quejas, problemas y algunos, incluso, enfermedade. Entre estas últimas había de las más diversas clases y condición. Difieren sobre todo en la gravedad.
Un día llegó un paciente con un cuadro con síntomas, a mi parecer importantes. Estos síntomas, a veces se dan en procesos que requerían atención urgente, en otros, aunque sin dejarlos, podía ser evaluado con más calma y sosiego por el especialista correspondiente. Este fue el caso que nos ocupa, el paciente fue derivado para que fuera atendido, sin urgencia pero con cierta premura, utilizado un sofisticado pero engañoso sistema, al que llamaban de valoración previa por especialista (VPE) o algo así.

Este sistema a modo de algoritmo «inteligente» se autorregulaba y daba inicialmente una cita tentativa al derivador, de tal forma que si estaba conforme con la fecha no hacía falta utilizarlo. En nuestro caso, el derivador no estuvo conforme ya que la cita se dilataba más de un mes. Optó por el procedimiento rápido es decir VPE. ¡Oh sorpresa!, días más tarde recibió la fecha de cita, y comprobó que la fecha asignada era la misma que el sistema le había ofrecido previamente.
El derivador con tal de no sobrecargar el sistema, optó de nuevo por una espera activa y vigilante del proceso hasta la cita, fue adelantando pruebas y haciendo todo lo que estuvo en su mano hasta ese momento.
Pero los pacientes tienen preocupaciones, familia, amigos, vecinos, etc. que opinan y sentencian sobre lo que debe hacer. El paciente no puede resistir las presiones y aunque confía en su médico, cede y se va al servicio de urgencias.En urgencias, le hacen un TAC y le dan cita con el especialista al día siguiente.
Moraleja: Los pacientes la próxima vez en caso similares, o incluso menos graves, optarán por la vía de urgencias. Lo malo es que el médico derivador también
Nos tememos lo peor

Leer una noticia como estas nos debería congratular, somos muchos lo que pensamos que la parte no farmacológica de los tratamientos de muchas enfermedades crónicas está minusvalorado y con una puesta en práctica más teórica que real. No obstante, cuando leemos esto nos empieza a entrar el temblor, son muchos años de experiencias – la ultima la financiación de tratamientos anti-tabaco- de introducción de medidas sin orden ni concierto y como soporte a una campaña propagandística del político de turno. Un sistema jerarquizado hasta la ineficacia como el del Consejería de Sanidad y unos mandos intermedios de temerosa inutilidad hacen el resto.
Para que se haga de forma adecuada una actuación sanitaria de este tipo, debería:
- No publicitarse de forma masiva, ni precipitada.
- Darlo a conocer primero a los médicos de familia y enfermeras de los centros de salud dentro dentro de un plan organizado.
- Intégralo en las consultas de revisión como un recurso terapéutico más.
- Evaluar y medir su aplicación y resultados.
Diazepam Is No Better Than Placebo
En 2013 la European Medicines Agency (EMEA) a instancias del PRAC decidió las suspensión de comercialización del Tetrazepam, mas conocido por su marca comercial de Myolastan. Hasta entonces, era un medicamento profusamente utilizado, sobre todo en lumbalgias y dolores cervicales, por su supuestos efectos en la contracturas musculares dolorosas que iban asociadas a estas condiciones. Las razones que motivaron esta suspensión fue la constatación de reacciones dermatológicas graves que hacían que el balance riesgo/beneficio, no fuera favorable. En la balanza, los beneficios se contabilizaban por su eficacia en las indicaciones para las que estaba aprobado (contracturas dolorosas en reumatología o espasticidad).
Sin embargo en la literatura revisada por la EMEA y el PRAC, los estudios que mostraron la eficacia del tetrazepam para las contracturas dolorosas, eran solo dos pequeños ensayos clínicos doble ciego, controlados con placebo que mostraban una eficacia limitada.
Muerto el perro no acabó la rabia, la supuesta eficacia de esta clase de medicamentos en el tratamiento de lumbalgias y cervicalgias, aunque controvertida y escasa, impregnaba la mentalidad de los médicos, llegando incluso a las actuales generaciones de estudiantes y recién graduados que por su edad no llegaron a conocer el “famoso” myolastan. El consumo se desvió a otras benzodiazepinas, principalmente al diazepam y en la actualidad no es infrecuente leer informe de los servicios de urgencia donde al cóctel analgésico potente y variopinto, se añade el inefable diazepam. También ayuda, la anticuada ficha técnica de este medicamento que en concreto dice:
Indicaciones: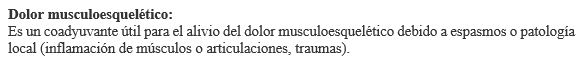
Sin embargo, la evidencia es terca y sigue sin apoyar esta desaforada afición por las benzodiacepinas que muestran los médicos que tratan procesos osteomusculares. Veamos….
El conocido UptoDate, dice con respecto a los relajantes musculares los siguiente:
Benzodiazepines should not be used because they are not effective in improving pain or functional outcome [33], and there is potential for abuse.
Una revisión sistemática Cochrane, publicada en 2003 que evaluaba el tratamiento con miorelajantes en las lumbalgias inespecíficas, determina con respecto a las benzodiazepinas que las pruebas de su eficacia en el dolor lumbar agudo no son muy convincentes. La única evidencia sólida provenía del tetrazepam y se basaba en dos ensayos en lumbalgia crónica, que mostraban que el tetrazepam era más efectivo que el placebo en pacientes en el alivio del dolor a corto plazo y mejoría general. Estos estudios, parece que financiados por el laboratorio fabricante del Tetrazepam, uno de ellos publicado en una revista ya desaparecida no incluida en MEDLINE y otro en alemán, son de difícil acceso.
La revisión algo desordenada y con algunos errores en la referencias, publicada por la ACP en Annals of Internal Medicine en 2017 añade a los artículos encontrados en la revisión Cochrane un nuevo ensayo clínico en el que se evaluaba diazepam frente a placebo en caso de lumbalgia aguda con irradiación (ciática).En este ensayo el diazepam no mostró mejoría en ninguna de la variables evaluadas y algunas se encontraron diferencias beneficiosas para el grupo placebo
 Por último constatar que en un ensayo clínico individual más reciente, muestra la falta de eficacia clínica del diazepam en lumbociatalgia aguda y subaguda. En este ensayo clínico, controlado y aleatorizado se compararon dos grupos de pacientes que acudieron a urgencias con dolor lumbar de no más de 2 semanas de duración. Un grupo recibió naproxeno + diazepam y el otro naproxeno + placebo no encontrando diferencias significativas en la variables evaluadas (cambio de puntuación en escala de incapacidad física y dolor percibido a la semana y un mes)
Por último constatar que en un ensayo clínico individual más reciente, muestra la falta de eficacia clínica del diazepam en lumbociatalgia aguda y subaguda. En este ensayo clínico, controlado y aleatorizado se compararon dos grupos de pacientes que acudieron a urgencias con dolor lumbar de no más de 2 semanas de duración. Un grupo recibió naproxeno + diazepam y el otro naproxeno + placebo no encontrando diferencias significativas en la variables evaluadas (cambio de puntuación en escala de incapacidad física y dolor percibido a la semana y un mes)
En conclusión la prescripción de benzodiazepinas en lumbalgias, a pesar de su aparente lógica fisiopatológica [contractura en musculo -relajante muscular] no está soportada por la evidencia disponible. Su uso rutinario, como es la práctica habitual, debería ser evitado.
Para el dolor cervical , con incluso menos estudios disponibles, se podría llegar conclusiones similares.