Etiquetado: centros de salud
Visité una EBA, y pensé: “¡Que esto se mueva!”
por Mar Sacristan Germes .Medico de familia
El pasado 23 enero tuve la oportunidad de visitar durante 4 horas una entidad de base asociativa catalana (EBA), el EAP de Sardenya en Barcelona, de la mano de su director Jaume Sellarès. Había compartido con él y con Araceli Rivera una mesa en el congreso Semfyc dinamizada por Rafa Bravo, con el título “La necesaria reforma de la atención primaria: propuestas desde la heterodoxia”. No es mi intención (ni capacidad) hacer un análisis riguroso, pero recibo con gusto la invitación a compartir impresiones, así en formato conversación imaginada en un café con algún colega de primaria.
¿Por qué fuiste? ¿Te planteas ir a trabajar allí?
No, fui por el interés de conocer otras formas de gestión. Siempre aprovecho los tiempos de formación/rotación para ver otras maneras. Creo que es la mejor forma para tener opinión sobre lo propio y para imaginar alternativas. Además de ser muy divertido.
¿Qué son las EBAs?
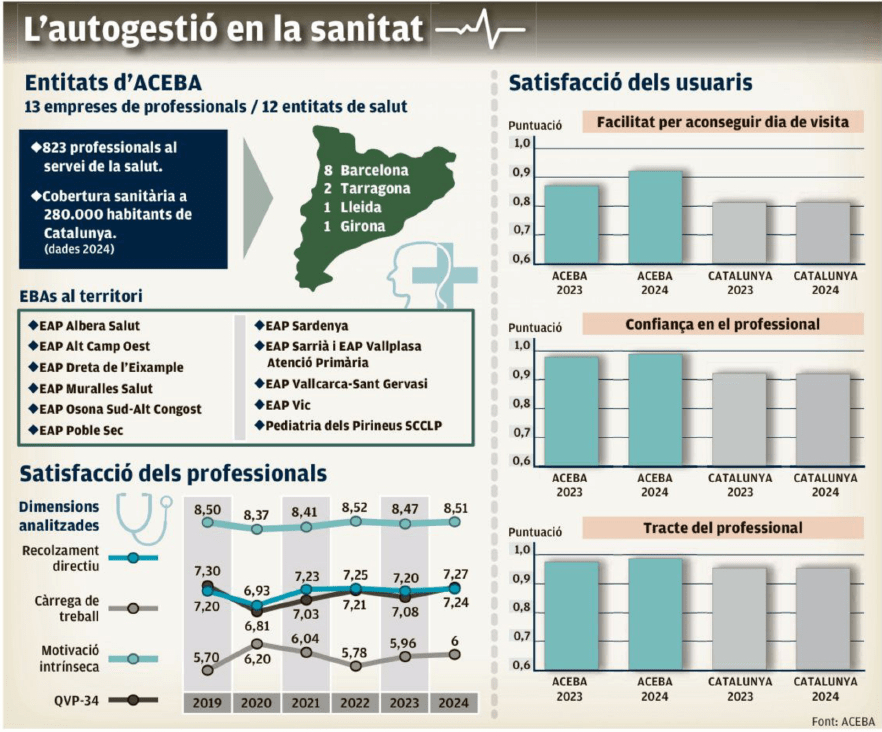
Entidades de base asociativa, centros de salud autogestionados dentro de la red pública de atención primaria catalana. El contrato es con la sanidad pública, a donde tienen que rendir cuentas y resultados, pero tienen una gran autonomía de gestión para decidir el cómo. Hay 13 en Cataluña y llevan 25 años de andadura.
¿Cómo era el centro? ¿ Los pacientes saben que su centro es “diferente”?
Tiene un aspecto muy cuidado: “Nos dicen que parecemos un centro privado”. Mucho que envidiar para los centros viejos de Madrid ciudad, menos que envidiar para otros de la periferia que tienen tanta luz y verdor. Tenía una pega importante: la ausencia de ventilación y luz naturales. El letrero de la puerta es como el de cualquier centro. Habrá pacientes que sepan que su centro funciona de forma peculiar, pero muchos otros no se darán cuenta.
¿Cómo es el acceso del paciente?
Nada más entrar hay un recepcionista que orienta al paciente. Si precisa más detalle, le atienden administrativos en unas cabinas abiertas pero diseñadas para favorecer la intimidad, en lugar de un mostrador con mamparas “anticovid” que favorecen el grito.
Si el paciente precisa atención urgente, se gestiona. Pero si precisa atención médica al uso, ¡tachán! se le da una cita telefónica con un asistente clínico. Esta figura es un administrativo con formación específica de más de 6 meses que llamará al paciente desde una oficina tranquila para entender y gestionar su demanda.
¿ Te acuerdas de la época Covid, cuando en la lista leías la demanda de cada paciente? Era maravilloso para gestionar prioridades. Podíamos diferenciar el “dice su hija que la ve desorientada” del “debe dos cajas de ibuprofeno, y quiere en sobres”. Pasada la pandemia, esta experiencia exitosa murió y volvemos a la lista donde no sabemos por qué viene cada cual.
El médico en el EAP Sardenya atiende cada día su consulta, y además gestionará la lista de demandas que le ha filtrado y detallado el asistente clínico, a quien devolverá con anotaciones del tipo “hay que adelantar la colonoscopia, gestiónalo en el hospital”, o “cítamelo esta semana presencial, que venga acompañado”, o “le dejo el volante para laboratorio, cítalos y resultado por teléfono”, o “programa un domicilio”, etc.
Los asistentes clínicos tienen sus cupos de pacientes, de forma que construyen una relación de longitudinalidad. Además, asistente y médico funcionan por parejas, estableciendo sus propios acuerdos. Observaron además cómo la existencia de esta figura redundaba en una mejor atención global a los pacientes. Me recordó al centro de salud de La Chana en Granada, que también tuve oportunidad de visitar, y su gran iniciativa de administrativa de familia fruto del trabajo de Lorenzo Arribas Mir y Juani, y que con arriesgadas adaptaciones de identidades informáticas fuera de protocolo conseguían excelentes resultados y satisfacción.
¿Y el acceso a pruebas complementarias?
El catálogo de pruebas es mayor; el médico de familia puede pedir TAC, RMN… pero más que esto, lo escandaloso es que la demora es nula, ¡te la hacen pasado mañana!
¿ Cómo? ¿ Y no acaban todas las lumbalgias agudas banales solicitando una RMN con tal acceso?
Me dijeron que no, que se hacían siguiendo criterio clínico sin complacencia. Yo imagino que tal accesibilidad condicionará en cierta medida la práctica, como lo hacen tantos otros condicionantes, pero que también se autorregulará por el tamaño grande de los cupos.
¿Qué tamaño tienen los cupos?
2000 pacientes/médico, algo superior a lo habitual en su entorno y en Madrid. Los cupos mayores favorecen contraintuitivamente el abordaje de la complejidad y reducen la atención a la banalidad.
¿Cómo es el resto de la plantilla, el equipo?
La plantilla es similar a lo conocido en casa: medicina, enfermería, pediatras, fisioterapia, trabajo social, odontología… Las enfermeras pasan consulta a su cupo de pacientes, y tienen otras agendas por tareas por decisión propia. Además, hay unidades de investigación y de innovación muy activas.
Sabemos que plantilla y equipo no son lo mismo. En las EBAs las plazas no son por oposición, traslados, movilidades, plazas en propiedad y suplencias, mañanas o tardes. Son grupos de profesionales que se van conformando según necesidad, entrevista y selección dinámica. Las decisiones se toman en junta, donde el voto de los profesionales tiene un peso proporcional a las acciones que tengan en la EBA.
¿Es verdad que las EBAs tienen ánimo de lucro?
Cada profesional tiene opción de comprar acciones que sirven para distribuir el peso en las decisiones. Se venden en cualquier momento o al salir del equipo, por el mismo precio o con un beneficio menor simbólico, sin una clara ganancia.La financiación del centro es pública y proporcional a la población que atiende. Pero también hay otras fuentes de ingresos.
Por ejemplo, cuentan con una unidad de investigación en el centro que, además de concursar proyectos en convocatorias públicas, participa en ensayos cuyo promotor es la industria farmacéutica que paga a través de contratos regulados. (resaltar que los médicos asistenciales no tratan con comerciales de los laboratorios)
En la parte de clínica dental, además de la cartera de servicios habitual se ofrecen otras prestaciones de pago directo, y esto es también una fuente de ingresos extra para el centro, y que se puede reinvertir en prestaciones extra para el global de pacientes.
Podemos resumir que las EBAs se conciben como empresas de economía social, que pueden generar excedente, pero que no se repartirá entre los accionistas, sino que se reinvierte en mejoras para el centro, prestaciones para los pacientes, o proyectos que decida la junta. Asumen riesgo financiero, de forma que también tienen que responder por sus pérdidas, si las tuviera.
Sí es verdad que hay incentivos importantes aparte del salario, ligados a resultados y criterios profesionales. El salario de los médicos de familia tiende a ser mayor que en los centros habituales.
¿Y a ti esto, qué te parece?
Pues es un cambio de paradigma, se me hacía muy raro el lenguaje empresarial. Algunas cosas me generarían incomodidad, como la participación de la industria farmacéutica, aunque sea indirecta. O el hecho de que no se ofrecieran ciertos servicios como seguimiento de anticoagulación o alguna cosa de cirugía menor por no ser reconocidas económicamente por la Conselleria que lo paga al hospital. (Al final no conseguimos ser realmente polivalentes, ¿quizás en algún contexto rural?)
Pero envidiaba mucho esa autonomía de gestión y las decisiones vinculantes de la junta, creo que sentirse parte activa de los procesos genera mayor implicación y afección por lo que se hace.
Al final cada sistema genera sus propios vicios. En nuestra red de gestión pública el pago por estar, con apenas incentivos por diferencias de cupo o estilo de praxis, genera también sus propias perversiones, pérdida de profesionalismo e hipertrofia funcionarial al estilo Ley de Parkinson.
De lo que he conocido hasta ahora, hay un modelo que me recuerda a las EBAs y es el modelo danés de atención primaria, que también tuve oportunidad de visitar, y que ha sido descrito por José Manuel Freire y Juan Gervas como incentivadores de la implicación profesional.
Los médicos generales daneses son autónomos y propietarios de sus consultas, funcionando como empresas privadas bajo contrato con el sistema público. Gestionan sus centros, tienen incentivos económicos ligados a la actividad (capitación y pago por servicio) y están sujetos a estándares de calidad y rendición de cuentas pública. El acceso es universal y gratuito para el paciente, y la financiación predominantemente pública, con contratos regulados. Creo que tan atentos tenemos que estar al ánimo de lucro por incentivos como a la financiación pública de conductas inerciales no resolutivas.
¿Hay datos de los resultados de las EBAs?
Los resultados en salud de parámetros medibles como control FRCV, ingresos evitables, coberturas vacunales, etc son muy similares a la media o ligeramente superiores.
Los datos sobre costes son positivos. Ángel Ruiz Téllez ofrece en su libro “A este lado del espejo” datos muy favorables de sostenibilidad comparada por la mayor resolución de problemas por unidad de coste gestionable (visitas, pruebas, derivaciones, farmacia, IT). Me gustaría saber cuánto se debe al factor autogestión y cuánto se debe al manejo de cupos grandes, pero es difícil el análisis disgregado.
En cuanto a la equidad, leo que las EBAs están sobre todo en zonas de renta media y alta, pero que cuando se han ajustado los resultados por clase social han seguido siendo positivos.
La satisfacción de pacientes y sobre todo profesionales, es más alta. En el EAP de Sardenya se favorece la conciliación, hay un día de teletrabajo y capacidad de organizarse. Además, máxima flexibilidad e importante financiación para formación. Al final lo que se pide es que cada médico responda bien por su cupo: se vigila su profesionalidad, no su agenda.
¿Te vas a una EBA, pues?
No, me quedo en casa. Pero me encantaría que se experimentara algo así en otros muchos contextos. En casa critico proactivamente imposiciones de mi Gerencia como el proyecto piloto de citación con cualquier médico para tratar de resolver lista de espera rompiendo con la longitudinalidad y el sentido de la primaria. Sirva de ejemplo como antípodas de la autogestión, pues la mayoría de médicos implicados estábamos en desacuerdo y nos sentíamos marionetas dirigidas.
Critico las agendas rígidas 30+4 como resultado de la huelga donde el paciente 35 pueda ser el crónico reagudizado que conoces, así como las agendas de rebosamiento donde se citan renovación de receta electrónica.
Propondría la experimentación de nuevas formas de gestión en los centros de nueva creación, que son una oportunidad. Propondría, ante la avalancha de jubilaciones, el ensayo de aumentar los cupos (ajustando por edad, dispersión geográfica y vulnerabilidad social) y trabajar mano a mano con un asistente clínico con longitudinalidad. También que el pago al profesional fuera por salario + capitación. Propondría permitir experimentar, medir para comparar, y si se encuentra algo mejor, cambiar sin miedo.
Mi gran agradecimiento a Jaume por la acogida y a Rafa por el interés compartido.
Webinar Atención Primaria. Soluciones conocidas, ¿por dónde empezar?
Mi participación en el Crisis de la atención primaria: soluciones” desde el centro de salud de AECS emitido el 22 de enero de 2026
Crisis de la atención primaria: “soluciones” desde el centro de salud.
El silenciado éxito de la sanidad pública autogestionada
El domingo 25 de enero, el diario El Punt Avui publicó un extenso artículo de Anna Pinter titulado “L’èxit silenciat de la sanitat pública autogestionada”, sobre las entidades de base asociativa (EBA) que gestionan algunos centros de atención primaria dentro del sistema público catalán. Estas EBAs son empresas de economía social formadas por profesionales sanitarios que gestionan el CAP con gran autonomía, pero financiadas y contratadas por la sanidad pública. El modelo se basa en la autogestión: los propios profesionales organizan recursos, equipos y procesos, con incentivos ligados a resultados de salud, listas de espera, uso adecuado de pruebas y grado de satisfacción. Por último y no menos importante, esta forma de trabajar genera una mayor motivación y menor burnout.
El título de la noticia es bastante elocuente y más si, como hemos hecho en el título de la entrada, cambiamos, sin rubor y con toda la intención, “éxito silencioso” por “silenciado éxito”. Pues sí, sorprende y mucho que, a pesar de que estos especiales centros de salud obtienen buenos resultados de calidad asistencial, satisfacción de los pacientes y eficiencia económica, apenas se habla de ellos en el debate público y menos aún fuera de Cataluña.
No es cuestión de que la idea y estos centros no estén rodados; no es cuestión de tiempo. Estos centros están ahí desde 1993, que se creó el primero, aunque desde 2013 no se ha creado ninguno nuevo. Como expuso Jaume Sellarés en el reciente congreso de la SEMFyC, la autogestión no es una novedad, es una reforma evaluada. En esta ponencia y en el artículo del Punt Avui, se subraya que estos centros suelen tener mejores indicadores que la media del sistema, a menudo con menos burocracia interna y más capacidad de decisión en el día a día.
¿Cuál es el problema, entonces?
¿Por qué una atención primaria sedienta de ideas y de iniciativas organizativas, no adopta estas nuevas formas de gestión?
En la misma Cataluña, la Generalitat no ha extendido el modelo y las EBAs viven en una especie de “limbo” político, con incertidumbre sobre su continuidad futura. Fuera de Cataluña, esta iniciativa se ve con ese paleto recelo nacido de la desconfianza y el desconocimiento. Se une la polémica ideológica: algunos lo critican por introducir fórmulas empresariales en la sanidad pública. Sí, esos que ven la privatización del SNS como una sempiterna amenaza, nunca cumplida, pero que sirve para mantener el decrépito sistema actual. No hay que olvidar tampoco esa ceguera cognitiva que define la célebre frase de Sinclair y que modificada, quedaría así:
«Es difícil hacer que un directivo de atención primaria inicie algo cuando su puesto depende de que no lo inicie.»
En el resto de España navegamos en un contexto de presión asistencial, falta de profesionales y necesidad de innovación organizativa. La experiencia de las EBAs podría aportar muchas lecciones útiles para reforzar la atención primaria pública, antes de su inevitable declive.
En fin, el reportaje es elocuente y suficiente para que el lector se haga la idea de las ventajas de las EBA. Dejamos aquí el enlace a la versión original en catalán, el PDF y el PDF de la traducción al castellano, gracias a Jaume Sellarés.
Abrir la entrada legal a profesionales sin garantías formativas en AP para obtener rédito electoral o político debe ser un límite inadmisible.
La Sociedad Española de Psicología Clínica (SEPC) lleva a los tribunales al Servicio Riojano de Salud por incumplir la ley que exige el título de Psicólogo Especialista para trabajar en Atención Primaria
Por Félix Inchausti. Es Psicólogo Especialista en Psicología Clínica y Jefe de Sección en la Red de Salud Mental de Álava (Osakidetza).
En la mañana del pasado lunes, 11 de diciembre de 2023, ha quedado visto para sentencia en el Juzgado de lo Contencioso Administrativo nº2 de Logroño el pleito que la Sociedad Española de Psicología Clínica (SEPC) presentó hace unos meses contra el Servicio Riojano de Salud por la Resolución de 31 de marzo de 2023, de la Dirección de Recursos Humanos de la Gerencia del Servicio Riojano de Salud, por la que se convoca proceso selectivo para proceder al nombramiento de personal estatutario temporal en la categoría estatutaria de Psicólogo/a, para los dispositivos de psicología de atención primaria.
Si bien Rafael Bravo me pidió hace unas semanas que escribiera sobre las diversas iniciativas que llegan desde algunas Comunidades Autónomas (CC.AA) para incluir psicólogos (¿clínicos?) en Atención Primaria (AP), en este momento considero mucho más prioritario reflexionar sobre algunos aspectos previos clave que explican por qué elijo primero abordar esta demanda de la SEPC contra el Servicio Riojano de Salud. La razón primera la puedo exponer ya: porque lo que en este caso se dilucide no solo afectará a la ciudadanía de La Rioja sino que también puede tener un gran impacto en la calidad futura de todo nuestro Sistema Nacional de Salud (SNS).
Aviso que muchas de las cuestiones que voy a contar aquí son de sobra ya conocidas por el colectivo de especialistas que trabajan en el SNS y en AP, pero que me parece pertinente explicitar para dar coherencia a todo el hilo argumental que quiero seguir. Más adelante, me gustaría entrar al fondo del debate con datos sobre la pertinencia o no de incluir una atención psicológica en AP.
Algunas pinceladas sobre de dónde venimos
La pandemia demostró que nuestro SNS, especialmente nuestros servicios de AP y Salud Mental, arrastra unas carencias estructurales graves que no vienen de ahora, sino que emanan de mucho antes, como mínimo del periodo 2011-2017, cuando la última gran crisis de deuda provocó los mayores recortes en gasto sanitario conocidos en España en este siglo. Estos recortes, entre otras consecuencias, se materializaron en la jubilación forzosa de un gran número de sanitarios y especialistas muy valiosos y con larga experiencia, muchos de AP, la amortización de sus plazas y una drástica reducción del número de profesionales sanitarios en formación (MIR, PIR, EIR, etc.), esto es, de los profesionales futuros que garantizarán que el sistema disponga de los recursos humanos suficientes para brindar una asistencia sanitaria de calidad.
Las consecuencias de dichos recortes son que ¡oh, vaya! 10 años después tenemos muchos menos profesionales formados y disponibles de lo esperado y que, con el Plan Bolonia de convergencia educativa europea, además, ya no disponemos de ellos en exclusiva sino que tenemos que competir con otros países de nuestro entorno para captarlos y retenerlos. En cuanto a nuestra capacidad para atraer y retener profesionales, es importante subrayar que ahora mismo nuestro sistema público de salud no es para nada atractivo: nuestras listas de espera están disparadas en la mayoría de servicios; el tiempo de consulta por paciente se encuentra de manera generalizada muy por debajo de las recomendaciones científicas; arrastramos años de abuso sistemático de contrataciones muy precarias, lo que no solo ha generado una gran rotación de personal en los servicios sino también un gran molestar entre los propios sanitarios que los han sufrido; un sistema de retención y atracción del talento entre inexistente y decimonónico, fruto, entre otras causas, de una alta rigidez del SNS; una escasa remuneración —no solo económica— con respecto a otros países de nuestro entorno; una alta dispersión geográfica de la población que limita el acceso de un gran porcentaje de la población a servicios sociosanitarios; un marcado hospitalocentrismo asistencial que prima la atención inmediata frente a una longitudinal y comunitaria (mucho más efectiva), y un amplio etcétera que no expongo aquí para no alargarme demasiado.
Situación de la atención psicológica especializada en La Rioja
En el caso concreto que ahora nos atañe, La Rioja ha sido la última de las CC.AA. en pensar que ¡oh, vaya! necesito formar a psicólogos clínicos para que presten sus servicios en la región. Más si tenemos en cuenta el progresivo envejecimiento de la población, nuestro estilo de vida y trabajo cada vez más nocivos para la salud (mental), una pandemia que ha dejado importantes secuelas socioemocionales en una población que, además, cada vez más exigente con respeto al acceso y calidad de los servicios sociosanitarios públicos, etc.
A pesar de esto, no fue hasta 2020 cuando llegó a La Rioja el primer residente PIR, es decir, en llegar el primer psicólogo para formarse y poder trabajar en el Servicio Riojano de Salud. Sí, sí, habéis leído bien, a pesar de que el sistema PIR se inició en 1986 en Asturias y en 1993 se hizo la primera convocatoria estatal, no ha sido hasta 2020 cuando La Rioja comenzó a formar a los psicólogos (en mitad de una pandemia). Pero, claro, este residente no se convierte automáticamente en un profesional para el sistema, sino que necesita 4 años para formarse y poder ejercer de manera autónoma. Esto es así para garantizar, entre otras cosas, que la ciudadanía sea atendida en el SNS por profesionales suficientemente capacitados y con, como mínimo, 4 años de experiencia clínica supervisada. Pero ¡uf! claro, la cosa no termina aquí: al finalizar su formación, este profesional puede decidir quedarse a trabajar en el Servicio Riojano de Salud o marcharse a otras CC.AA. que le ofrezcan mejores condiciones o un mayor desarrollo profesional o, incluso, puede emigrar a otro país ávido por contratar a buenos profesionales sanitarios españoles. Si este residente PIR comienza su formación en 2020, como mínimo el gestor sanitario tendrá que esperar hasta 2024 para disponer de él. Y, en el caso de La Rioja, solo habrá un psicólogo clínico potencialmente contratable llegado ese momento.
Y, entonces, ¿por qué no se forman más? Esta es una buena pregunta. Pues porque nadie piensa a largo plazo. Bueno, miento, los profesionales del sistema sí pensamos a largo plazo porque hemos vivido este proceso formativo en nuestras propias carnes. Sabemos que formar a un buen especialista requiere tiempo, en el mejor de los casos, 8 años para la psicología clínica: 4 años de grado y 4 años de PIR. Son los políticos de turno los que no piensan en ello porque, entre otras razones, sus mandatos son cortos (de 4 o menos años) y, por regla general, las prioridades y asuntos que dirigen la agenda política no son lo que ocurrirá más allá de 4 años. Luego, pues ya veremos. Esta es la realidad general de la gestión sanitaria de nuestro país: solo se piensa en lo inmediato y, los problemas gruesos, como este, pues ya los resolverá el siguiente.
La AP y la atención especializada en Salud Mental ambulatoria de la región están colapsados desde hace años por la falta de profesionales. El departamento de Salud Mental del Servicio Riojano de Salud ya era deficitario en personal antes de la pandemia, pero en los últimos años su deterioro ha sido progresivo por, entre otras, las siguientes razones: pocos profesionales (nos referimos a psiquiatras, psicólogos clínicos, enfermeras generalistas —que no especialistas en Salud Mental porque tampoco se han formado hasta 2020—), problemas de espacio físico para ubicar a estos profesionales en los centros sanitarios, altas listas de espera, poco tiempo para la atención de los pacientes, disparada prescripción de psicofármacos para mitigar el malestar (principalmente con benzodiacepinas y antidepresivos), que si bien pueden amortiguar el problema a corto plazo no resuelven y cronifican el problema a largo plazo… (pero, de nuevo, ya vendrá otro a resolverlo), fuga por no decir espantada de profesionales a otras CC.AA. ante este panorama asistencial (un dato: en 15 años de formación MIR de Psiquiatría, solo 3 residentes se han quedado en la región) o la proximidad con el País Vasco y Navarra que disponen de servicios de salud mental mejor dotados y con mejores condiciones de trabajo.
Instrumentalización política de la salud mental
En mayo de 2023 se celebraron las elecciones autonómicas en España. La salud mental está de moda y copa portadas en el debate público. Como decía antes, la población exige cada vez más que sus problemas de salud mental sean atendidos en la sanidad pública, pero el Servicio Riojano de Salud ni contaba, ni cuenta ni contará con suficientes profesionales para ello: ni para atender los trastornos mentales graves ni para atender los trastornos mentales comunes (ya ni hablemos de atender la ola de malestar emocional). Tampoco ha sido capaz de planificar y formar a suficientes especialistas para ello, ni tampoco de atraerlos y retenerlos de otras regiones del país. Tampoco existe ni ha existido una estrategia para ello, como sí han hecho otras Comunidades Autónomas, por ejemplo, en Castilla y León . Al mismo tiempo, los políticos necesitan ganar elecciones y para ello es necesaria la propaganda: hacen falta titulares y propuestas que hagan creer a la población que se están tomando muy en serio las demandas de la población de mejorar su salud mental.
¿Solución? Pues hago una convocatoria 2 meses antes de las elecciones para contratar a 5 psicólogos que voy a colocar en algunos centros de AP de la región. Una curiosidad: no los voy a ubicar en los centros de salud de las zonas rurales donde el acceso a especialistas de Salud Mental es mucho más deficitario, sino que a 3 de los 5 los voy a ubicar en la capital, Logroño, porque a más población más votos, y no solo eso sino que, sorpresa, ¡los voy a colocar en los mismos centros de salud donde ya existen unidades de salud mental!, eso sí, colapsadas por la falta de psicólogos clínicos. Con esta convocatoria hago una buena propaganda electoral y me gano la confianza de mi partido político saliendo en todas las portadas de la prensa local .
Pero ¡oh, vaya! Hay un pequeño problema. ¡Solo estoy formando a 1 psicólogo clínico por año y el primero que tendré disponible será en septiembre de 2024… y las elecciones son en mayo del 2023! ¿Qué puedo hacer? Yo quiero exhibir lo antes posible a mis 5 psicólogos para que la población los vea y parezca que me preocupo mucho por su salud mental (aunque no haya hecho nada en mis 4 años de gobierno para planificar mejor las necesidades de recursos humanos y formar a más psicólogos clínicos). Y, claro, ¡no existen! Pero el político piensa y dice, bueno, no pasa nada. Yo saco una convocatoria a 2 meses de las elecciones saltándome la ley (a sabiendas, porque se les había informado verbalmente y por escrito de ello reiteradamente) y si cuela, cuela. Total, si pierdo las elecciones, ya resolverá el siguiente este problemilla.
Y ¿cómo se salta el político la ley en este caso? Pues sencillo, no contrato a psicólogos especialistas en psicología clínica que requieren de 4 años de formación PIR previa. Porque, aun sabiendo que la ley exige que se debe de cumplir este requisito[1], decido de forma unilateral solo exigir que ¡sean graduados en Psicología! … Espera, espera… Esto qué significa exactamente: pues que con esta convocatoria el Servicio Riojano de Salud tiene la capacidad de contratar a jóvenes recién graduados en Psicología en la Universidad; es decir, de contratar a profesionales que no son sanitarios (y por ley ni siquiera pueden acceder a la información sanitaria de un paciente), que no tienen ninguna experiencia ni sanitaria ni mucho menos en el SNS y que, por supuesto, no han realizado la formación PIR. Problema resuelto. Eso de las garantías asistenciales con profesionales con experiencia y bien formados que decíamos antes no me reporta ni foto ni titular ni tampoco votos. Nada. Fuera. Yo quiero a mis 5 psicólogos ya y punto. Me da igual de dónde salgan y qué experiencia tengan.
Si que debe decirse que, aunque no se exigía en la convocatoria, tener el título de Especialista al menos daba unos puntillos extra en el baremo de méritos. Algo es algo. Pero, claro, si no he formado a 5 psicólogos clínicos, difícilmente se pueden presentar 5 a esta convocatoria. Lo que no existe, no existe. Finalmente, el anterior gobierno perdió las elecciones y el nuevo gabinete entró y se encontró con esta patata caliente. Aunque aún no se retirado ni modificado esta convocatoria para que se ajustara a la ley (es decir, exigiéndose el título de Psicólogo Especialista en Psicología Clínica), el proceso ha quedado temporalmente paralizado a la espera del resultado de este contencioso. Debo decir que esto me parece igualmente triste porque considero que un gobierno serio debe de hacer las cosas bien y planificar a medio-largo plazo sus necesidades en materia de recursos humanos. Si necesito o voy a necesitar 5 o 10 o 15 psicólogos clínicos, lo primero que tengo que hacer es pensar en cómo formarlos. Para poder formarlos hace falta aumentar el número de plazas de formación PIR y diseñar una estrategia para que, cuando acaben dicha formación, decidan quedarse en La Rioja y no se marchen a otras CC.AA. o a otros países. Cómo hacerlo da para otro texto íntegro sobre ello, pero existen abundantes trabajos que abordan las posibilidades para desarrollar sistemas de incentivos y motivaciones en el SNS que pueden emplearse si existe voluntad política y formación en los mandos intermedios (jefes de servicio).
Conclusiones
Como decía al principio y a modo de conclusión, el fondo de este contencioso no solo dirime si es posible contratar o no a psicólogos sin la especialidad para trabajar en AP, sino que se están discutiendo las raíces mismas del SNS y cómo queremos que este sea en el futuro.
¿Queremos contar con profesionales bien formados y con experiencia dentro del propio sistema donde van a ejercer a través de los periodos de formación MIR, PIR, EIR… o queremos profesionales da igual de dónde procedan y qué formación tengan?
¿Queremos calidad y garantías asistenciales o solo consultas donde alguien, da igual quién, cómo y cuándo, nos atienda?
¿Queremos un SNS excelente o precarizado y con profesionales con baja o ninguna cualificación?
Yo tengo clara mi respuesta. Debemos cuidar con todas nuestras fuerzas el sistema de Formación Sanitaria Especializada que entre todos hemos construido (MIR, PIR, EIR…) y no quedarnos ahí, sino que también debemos de seguir mejorándolo para que siga nutriéndonos de los profesionales del futuro, los que nos curarán, cuidarán y acompañaran cuando lo necesitemos (que todos lo necesitaremos antes o después). Abrir la entrada legal a profesionales sin garantías formativas en AP para obtener rédito electoral o político debe ser un límite inadmisible.
[1]La Ley 33/2011, de 4 de octubre, General de Salud Pública, establece en su disposición adicional séptima punto 4, que “Los psicólogos que desarrollen su actividad en centros, establecimientos y servicios del Sistema Nacional de Salud o concertados con él, para hacer efectivas las prestaciones sanitarias derivadas de la cartera de servicios comunes del mismo que correspondan a dichos profesionales, deberán estar en posesión del título oficial de psicólogo especialista en psicología clínica al que se refiere el apartado 3 del anexo I del Real Decreto 183/2008, de 8 de febrero, por el que se determinan y clasifican las especialidades en Ciencias de la Salud y se desarrollan determinados aspectos del sistema de formación sanitaria especializada”.
Disminuir la accesibilidad inmediata y trasladar trabajo
Por Rafael Bravo Toledo. Publicado como parte de la sección Un vistazo a las últimas publicaciones de AMF 2022;18(7):428-430
Muchos pacientes, no reciben los cuidados agudos, crónicos y preventivos recomendados por las guías. Una explicación obvia, aunque olvidada, es que los profesionales de atención primaria dispongan del tiempo suficiente para brindar esa atención.
Aunque es un lugar común, esta es la frase de comienzo de un artículo donde se repasa el tiempo necesario para proporcionar los cuidados de atención primaria, que, según los estándares de atención, necesita la población adulta.
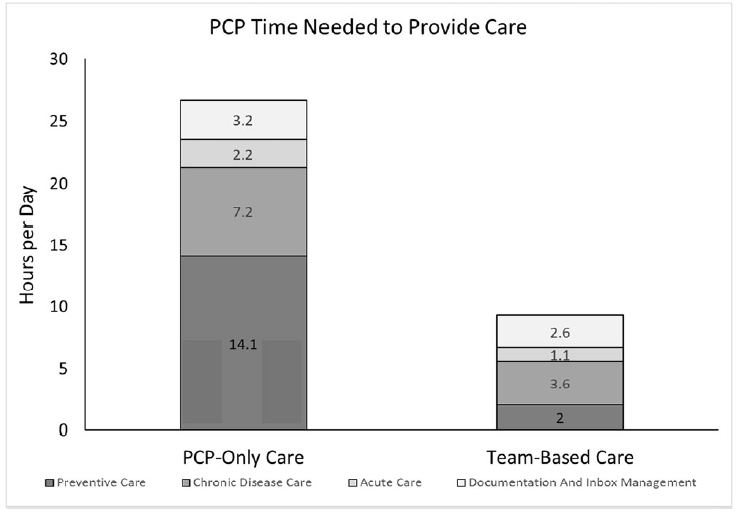
Partiendo de un hipotético cupo de 2500 pacientes representativos de la población, se estimó que un médico necesitaba 26,7 h/día para realizar estas actividades, este tiempo se distribuía en: 14,1 h/día para la atención preventiva, 7,2 h/día para la atención de enfermedades crónicas, 2,2 h/día para la atención aguda y 3,2 h/día para trámites burocráticos y gestión de la demanda.
Cuando la atención pasaba a ser realizada en equipos de atención primaria específicos basados en equipos (team-based care en el original), se estimó que se requerían 9,3 h por día (2,0 h/día para la atención preventiva y 3,6 h/día para la atención de enfermedades crónicas, 1,1 h/día para la atención aguda y 2,6 h/día para la burocracia).
Ver Figura: Tiempo que un proveedor de atención primaria necesita para atender a un cupo medio de 2.500 pacientes adultos en EE.UU. Tomada de Porter, J., Boyd, C., Skandari, M.R. et al. Revisiting the Time Needed to Provide Adult Primary Care. J Gen Intern Med 2023; 38;:147–155. https://doi.org/10.1007/s11606-022-07707-x
La conclusión, obvia: los profesionales no tienen tiempo suficiente para proporcionar la atención primaria recomendada por las guías y/o estándares. Con la atención basada en equipos, las necesidades de tiempo disminuirían en más de la mitad, pero seguirían siendo excesivas.
¡Bien! hemos encontrado justificación, escrita y en inglés, para perpetuar nuestro lamento sobre la falta de tiempo.
¡Para! Que igual no es así, veamos.
En el modelo, el “mejor escenario” comprende un cupo de 1500 pacientes, atención por equipo, 5 min por visita de enfermedad crónica, una proporción de tiempo entre atención crónica y aguda del 75%, y un 30% del tiempo para burocracia realizada por otros miembros del equipo.
Casualmente es similar con las condiciones de un médico de familia que trabajara en un hipotético centro de salud español.
En este “mejor caso” el médico necesitaría 4.5 h/ día.
También curioso que se acerque al tiempo estándar de un médico en un centro español, aunque nuestra experiencia “sentida” nos diga que esto no es así. Si repasamos de nuevo el articulo podemos averiguar las características diferenciales entre el modelo propuesto y el nuestro, sin olvidar que otras diferencias entre sistemas sanitarios podrían explicarlo.
La primera es la desigualdad en la atención a proceso agudos ya que en el modelo calculó, a partir de estudios representativos, unas 637 visitas por cada 1000 pacientes adultos por año. En nuestro país y tomando los datos de un estudio reciente, la frecuentación se estima en 4,2 vistas por paciente y año; este dato multiplicaría por siete el tiempo de atención, una diferencia excesiva incluso considerando un tiempo de atención de estos procesos en el modelo propuesto superior a 20 minutos. Otra causa importante era la idea de que otros miembros del equipo podrían asumir una parte importante del tiempo dedicado a actividades preventivas, manejo de la enfermedades crónicas y agudas, así como del tiempo dedicado a burocracia y manejo de la demanda.
En el articulo se plantean varios modelos basándose en que el cupo tenga mas o meno pacientes y alterando los tiempos de dedicación de los médicos y de los otros miembro del equipo. En todos los casos, la conclusión fue la misma: la prestación de los servicios ideales de prevención, enfermedades crónicas y cuidados intensivos basados en directrices supone una carga de tiempo excesiva para el médico de familia que sólo se ve parcialmente mitigada por los modelos de atención basados en equipos y los paneles de menor tamaño.
En definitiva, una conclusión provocativa que traiciona la frase inicial, se podría decir que disminuir la accesibilidad (inmediata) y fomentar activamente la participación de otros profesionales haría posible prestar sin tantos problemas de tiempo, las actividades preventivas, atención a enfermos crónicas y agudas de un cupo de hasta 2500 personas por parte de los médicos de familia.
Hospitalización a domicilio : ¿a setas o a rólex?
Por Julio Bonis en su perfil de Linkedin
El otro día comentaba cómo unas aparentemente inocentes declaraciones del presidente del colegio de médicos escondían la verdadera razón de la «crisis del modelo» de atención primaria: la creencia de que AP está para que la patología menor no llegue al hospital.
Hoy traigo otro ejemplo de la «esquizofrenia» en la que vive el sistema sanitario respecto al «modelo»: las unidades de hospitalización a domicilio.
Una de las tareas con más impacto que uno puede hacer en atención primaria es atender a pacientes frágiles en su domicilio. Es sin embargo algo que consume tiempo y que, al menos en Madrid donde yo trabajé, lo hacía a menudo echando horas extras (porque la demanda espontánea ocupa toda la agenda) y, aunque parezca increíble, con mis propios medios (mi propio maletín y trasportándome a pie).
Pues bien, leemos aquí cómo en los últimos tiempos han proliferado en nuestro sistema unidades hospitalarias que cubren básicamente esa misma necesidad: la atención en el domicilio de pacientes frágiles.
Desde un punto de vista funcional no existen diferencias, pues un equipo de AP debería ser capaz de ofrecer esa atención.
¿Cuáles son entonces las diferencias?
Básicamente que las unidades de hospitalización a domicilio funcionan con una cultura «hospitalocentrista» lo que se traduce entre otras cosas en que:
– para acceder a sus servicios es necesario que un médico (del hospital) haga una interconsulta, en primaria el paciente lo solicita directamente (accesibilidad)
– una vez recibida la solicitud la unidad evalua y decide si acepta a ese paciente… solo si está «estable» y existe un cuidador principal. Desde el hospital es posible decir «esto no es mío». En AP no.
– la unidad del hospital puede, porque puede rechazar derivaciones, crearse una lista de espera. Se establece de manera natural un límite: no podemos atender más de X pacientes. En AP es anatema poner un límite: se atiende toda la demanda, lo mismo sean 20 que 70.
– a la unidad del hospital se la dota materialmente, tienen maletines que pone el hospital, ecógrafos… parece que hasta tienen coche. En AP está interiorizado que los profesionales se tienen que buscar la vida
– cuando desde el hospital se crea la unidad se la dota presupuestariamente y se crean contratos estables (en muchos casos comisiones de servicio muy cotizadas, pues son enfermeras que pasan de trabajar a turnos a tener horario fijo de mañana). Se dimensiona el equipo para cubrir incidencias, porque es un trabajo «especializado» que no puede hacer cualquiera. En AP las vacaciones, o bajas se cubren con «suplentes»… contratos de días de duración a veces a gente que no ha hecho ni la especialidad porque «total, para tratar cosas menores cualquiera vale».
Si se quiere un sistema con la AP como pilar, es incoherente que proliferen este tipo de sucedáneos de atención extrahospitalaria. A no ser que en realidad no se quiera un sistema con la AP como pilar.
Como dice el viejo chiste:
¿a qué estamos, a setas o a rólex?
Periódicos del Reino Unido ‘en pie de guerra’: análisis de los medios de comunicación sobre la consulta no presencial de atención primaria en 2021
Periódicos del Reino Unido ‘en pie de guerra’: análisis de los medios de comunicación de la consultoría remota de práctica general en 2021; traducción del resumen de UK newspapers ‘on the warpath’: media analysis of general practice remote consulting in 2021. British Journal of General Practice 3 October 2022; BJGP.2022.0258. DOI: https://doi.org/10.3399/BJGP.2022.0258
Resumen
Antecedentes Tras un cambio a gran escala impulsado por la pandemia hacia la consulta remota (o no presencial) en la práctica de la medicina general del Reino Unido en 2020, 2021 vio un regreso parcial a las consultas en persona (o presenciales). Esto ocurrió en el contexto de presiones extremas sobre la carga de trabajo debido a los retrasos, la escasez de personal y el cambio de tareas.
Objetivo Estudiar las representaciones de los medios de comunicación de las consultas remotas en la práctica general del Reino Unido en un momento de estrés del sistema.
Diseño y configuración Análisis temático de artículos de periódicos nacionales sobre consultas remotas de médicos de cabecera en dos períodos de tiempo: del 13 al 26 de mayo de 2021, tras una carta del NHS England, y del 14 al 27 de octubre de 2021, siguiendo una directiva respaldada por el gobierno, ambas estipulando un regreso a la consultoría en persona.
Metodo Los artículos se identificaron a través de LexisNexis y se recuperaron de él. Se desarrolló iterativamente un sistema de codificación de temas y recursos narrativos para informar el análisis de datos.
Resultados En total, 25 artículos informaron sobre la carta y 75 sobre la directiva. La cobertura periodística de la consultoría remota fue sorprendentemente negativa. La prensa de tendencia derechista en particular elogió el regreso a las consultas en persona, describiendo la atención remota como la creación de barreras de acceso y comprometiendo la seguridad. Dos periódicos encabezaron campañas nacionales presionando al gobierno para que exigiera a los médicos de cabecera que ofrecieran consultas en persona. Los médicos de cabecera fueron citados como reacios a regresar a un servicio «en persona por defecto» (ya que presionaría aún más a un sistema que ya está cerca del punto de ruptura).
Conclusión Las consultas a distancia se han asociado en los medios de comunicación con malas prácticas. Algunos periódicos estaban liderando activamente la «guerra» contra la práctica general en lugar de limitarse a informar sobre ella. El diálogo proactivo entre los profesionales y los medios de comunicación podría ayudar a minimizar la polarización y mejorar las percepciones en torno a la práctica general.
En 2021, los periódicos del Reino Unido describieron negativamente las consultas remotas de médicos de cabecera; y algunos lideraron campañas impulsadas por la política para volver a la atención presencial. Una nueva investigación de la profesora Trish Greenhalgh y sus colegas examina la tendencia de los periódicos ‘en pie de guerra’ contra la consultoría remota. Después de la descripción inicial de una respuesta ‘heroica’ a la COVID-19 a principios de 2020, muchos periódicos del Reino Unido volvieron a presentar a los médicos de cabecera en términos negativos, describiendo las dificultades para acceder a la atención pero omitiendo el contexto clave de un sistema bajo una tensión sin precedentes.
10 lecturas para gerentes y directivos de atención primaria
La revista AMF-Actualización en Atención Primaria publica en su sección: El último año de… dedicado en este caso a la gestión sanitaria, una recopilación de artículos comentados brevemente, cuyo objetivo es aportar evidencias sólidas respecto a la necesidad urgente de fortalecer la Atención Primaria. Todo en un año que, como refiere el autor Sergio Minué, fue el tiempo del agotamiento, la decepción y la ira en AP, el año en que los profesionales vieron cómo se intensificaba la crítica respecto a su trabajo por parte de buena parte de la sociedad, mientras que los responsables políticos hacían oídos sordos a sus necesidades de reforzamiento y miraban hacia otro lado del sistema sanitario.
Por motivos obvios no podemos reproducir la totalidad del artículo —se puede consultar bajo suscripción aquí—, pero sí citar los artículos recomendados con un enlace al texto completo.
Aunque solo sea porque alguien los repase, los lea, y pueda influir un poco en su decisiones.
- Basu S, Phillips RS, Berkowitz SA, Landon BE, Bitton A, Phillips RL. Estimated Effect on Life Expectancy of Alleviating Primary Care Shortages in the United States. Ann Intern Med. 2021 Jul;174(7):920-926. doi: 10.7326/M20-7381.
- Sandvik H, Hetlevik Ø, Blinkenberg J, Hunskaar S. Continuity in general practice as predictor of mortality, acute hospitalisation, and use of out-of-hours care: a registry-based observational study in Norway. Br J Gen Pract. 2022 Jan 27;72(715):e84-e90. doi: 10.3399/BJGP.2021.0340.
- Coma E, Mora N, Peremiquel‑Trillas P, Benítez M, Méndez L, Mercadé A, et al. Influence of organization and demographic characteristics of primary care practices on continuity of care: analysis of a retrospective cohort from 287 primary care practices covering about 6 million people in Catalonia. BMC Fam Pract. 2021;22:56. https://doi.org/10.1186/s12875-021-01414-y.
- L’Esperance V, Gravelle H, Schofield P, Ashworth M. Impact of primary care funding on patient satisfaction: a retrospective longitudinal study of English general practice, 2013-2016. Br J Gen Pract. 2020;71(702):e47-e54. DOI: https://doi.org/10.3399/bjgp21X714233.
- Cookson R, Doran T, Asaria M, Gupta I, Parra Mujica F. The inverse care law re-examined: a global perspective. Lancet. 2021;397:828-38. doi: 10.1016/S01406736(21)00243-9
- Goodair B, Reeves A, Rahal C. Outsourcing of health-care services to the private sector by English Clinical Commissioning Groups and mortality rates, 2013-20: an observational analysis. Lancet. 2021;398(S49). DOI: https://doi.org/10.1016/S0140-6736(21)02592-7.
- Sabety AH, Jena AB, Barnett ML. Changes in Health Care Use and Outcomes After Turnover in Primary Care. JAMA Intern Med. 2021 Feb 1;181(2):186-194. doi: 10.1001/jamainternmed.2020.6288.
- Rozbroj T, Haas R, O’Connor D, Carter SM, McCaffery K, Thomas R, et al. How do people understand overtesting and overdiagnosis? Systematic review and meta-synthesis of qualitative research. Soc Sci Med. 2021;285:114255. doi: 10.1016/j.socscimed.2021.114255.
- Barış, Enis; Silverman, Rachel; Wang, Huihui; Zhao, Feng; Pate, Muhammad Ali. 2021. Walking the Talk : Reimagining Primary Health Care After COVID-19. World Bank, Washington, DC. © World Bank. https://openknowledge.worldbank.org/handle/10986/35842 License: CC BY 3.0 IGO.
- Heath I, Stavdal A, Sigurdsson JA. The Role of Anger in Motivating Leadership. Front Med (Lausanne). 2021;8:613977. doi: 10.3389/fmed.2021.613977.
Comienza por apoderarte de tu agenda
Intervención en el congreso andaluz SAMFYC: Futuro próximo en Medicina de Familia: ¿un reto imposible? Octubre 2018
Shock the monkey

«Shock the Monkey» o «Caña al mono» es una canción de Peter Gabriel. El título de este comentario, aunque viene casi al pelo, no es más que un guiño a la excelente canción de Peter Gabriel que casualmente compuso otra basándose en uno de los experimentos de Milgram, apareció en el álbum “So” con un título tan poco sugestivo como Milgram’s 37 (we do what we’re told). Claro, que comenzar un comentario con “nosotros hacemos lo que nos dicen”, pues que parece que tiene menos gracia.
Como ya comentamos en su momento, hace unos años el NEJM publicó un interesante artículo de Casell sobre bioética titulado Consent or Obedience? Power and Authority in Medicine aprovechando la publicación de un libro sobre el psicólogo social Milgram , The Man Who Shocked the World, sobre la vida y legado de Stanley Milgram. donde se exploraban los peligros de la obediencia ciega y sobre todo la predisposición hacia ella de los seres humanos. El estreno en España (casi fantasmagórico, solo se proyecta en Madrid en un cine) de la película Experimenter y la pronta publicación en español del libro donde narra su experimento más famoso: Obediencia a la autoridad: El experimento Milgram nos da pie también para repetir este post.
Los experimentos de Milgram consisten en invitar a varios sujetos (bajo las órdenes de una autoridad) a aplicar descargas eléctricas dolorosas a otro individuo, que él creía un igual, pero que en realidad era un actor. Las descargas subían en intensidad conforme el sujeto iba fallando en una tarea de memoria que se le asignaba. Los resultados del experimento fueron sorprendentes, hasta un 65 por ciento de los sujetos aplicaron las descargas eléctricas hasta el final, aun cuando la vida del actor cómplice simulaba estar en peligro. Entre otras conclusiones, emerge la convicción de que, en el momento en que el sujeto asume una autoridad superior, se ve libre de toda responsabilidad sobre sus actos.
La predisposición humana a obedecer los mandatos de lo que considera una autoridad se traslada en el artículo-reflexión de Casell a la relación jerárquica en la docencia de la medicina y a la relación médico-paciente.
En España, algunos autores han visto en estos experimentos la explicación de la conducta de coordinadores, directores, juaps, jefes de servicio y otros cargos intermedios; es una pena que, a pesar del amplio campo de observación del que dispone el sistema sanitario español, no se haya comprobado esta más que verosímil hipótesis. 😉