Día de la osteoporosis
Las (al menos) 10 mentiras, medias verdades, falacias y sesgos del seminario de “Formación” para Periodistas sobre osteoporosis
Enrique Gavilán. Médico de familia. España. @enriquegavilan
1º: Si se refieren a la osteoporosis postmenopáusica, no es una enfermedad, sino solo un simple factor de riesgo de fracturas óseas.
2º: Salvo la mención al ejercicio físico, todo lo que proponen es fármacos, fármacos y fármacos #reduccionismofarmacologico
De hecho, la gente se rompe los huesos principalmente por las caídas, no por la osteoporosis.
Y caídas-fracturas no sólo son producto de no tomar fármacos o no hacerse pruebas. Hay mucha más cera de la que ardeh ttp://www.slideshare.net/egavilan/mapa-mental-fracturas-seas …
Por tanto, “el fármaco sólo es la 1/2 del tratamiento”? No, mucho menos. Probablemente aporta menos de 10% potencial terapéutico disponible.
De esto saben mucho los finlandeses, cuya prevalencia de fracturas es muy alta http://es.scribd.com/doc/73929739/Jarvinen-2008-Osteoporosis …. Su propuesta es inteligente y factible.
3º: Densitometría no aporta valor predictivo fracturas. Su utilidad como instrumento cribado o siquiera diagnóstico es muy limitada.
Por tanto, de «necesario la implantación de densitómetros públicos” ni hablar. Sería un tremendo error conceptual.
4º: En España no hay legislación que “obligue a prescribir genéricos”. Tergiversan.
5º: Cierto, la osteoporosis no da síntomas. Si da síntomas es x fractura, no porque osteoporosis “esté en fase aguda”. No siempre osteoporosis = fractura.
6º: Reducciones 30-40% fracturas? En términos relativos. En realidad, ↓ absoluta es solo 1%!! Diapo 8: http://www.slideshare.net/egavilan/osteoporosis-epidemia-silenciosa
7º: Muy pocos fármacos han demostrado reducción fracturas cadera, y lo hacen de manera mucho más modesta aún que reducción fx vertebrales.
8º: A pesar consumo creciente fármacos antifractura, no se está observando ningún “freno a esta tendencia creciente” http://gcs-gestion-clinica-y-sanitaria.blogspot.com.es/2012/06/osteoporosis-riesgos-antirresortivos.htmln-clinica-y-sanitaria.blogspot.com.es/2012/06/osteop… …
9º: Por supuesto, obvian decir los problemas de seguridad asociados a fármacos antifractura.
10º: Por supuesto, los expertos no tienen nada que ver con GSK ni ésta ha condicionado sus opiniones en el simposium #noselocreenniellos
Resumen: en el mundo de la osteoporosis y su lustroso mundo de máquinas y fármacos, no es oro todo lo que reluce…
En lo único que coincido con los “expertos” es que el copago, efectivamente, “es un tremendo error”. Pero sospecho que mis motivos difieren
Nuevos anticoagulantes: de donde sacan pa tanto como destacan
Nuevos anticoagulantes
por Rafael Alonso Roca
En los últimos días estamos leyendo en la prensa general declaraciones de representantes de Sociedades Científicas en actos patrocinados (o directamente organizados) por empresas farmacéuticas, al respecto de la bondad de los nuevos fármacos anticoagulantes, frente a los clásicos antivitamina K (en nuestro medio el popular Sintrom®) a los que se le dedican calificativos como “tiranía”, “dictadura”, «esclavitud»“matarratas”, etc…
Ya en 2009 se publicaron comentarios de similares características cuando se presentó el ensayo RELY del dabigatran , e incluso en 2005 cuando se comercializó el efímero ximelagatran, fármaco que se retiró del mercado por su toxicidad hepática .
No podemos poner en duda el gran avance que supone disponer de una alternativa a fármacos como el acenocumarol o la warfarina, que requieren controles analíticos mensuales, precaución ante interacciones con fármacos, comidas y múltiples productos de herbolario, “preparación” ante intervenciones, etc…. Un fármaco que evite estos inconvenientes aportaría gran valor a nuestro arsenal terapéutico, mucho más que los múltiples fármacos “copia” que salen al mercado con un precio muchas veces desorbitado, y que son financiados con dinero público, sin ninguna restricción.
Sin embargo, no podemos olvidar que se trata de nuevos medicamentos con un mecanismo de acción novedoso, que como anticoagulantes tienen efectos secundarios potencialmente graves o mortales (trombosis, hemorragias), y una gran cantidad de pacientes potenciales (1-2% de nuestra población adulta), en gran parte ancianos frágiles y polimedicados. A pesar de ensayos clínicos con gran número de pacientes, con estas particularidades y el precedente de un fármaco de la misma clase que hubo que retirar, parece necesario recomendar PRUDENCIA, sobre todo desde la seriedad de las Sociedades Científicas.
Hoy por hoy, los nuevos fármacos anticoagulantes presentan algunas carencias: la más importante es la falta de antídoto, lo que impide revertir la anticoagulación de inmediato ante una hemorragia grave o la necesidad de una intervención quirúrgica urgente, como sí podemos hacer con los antivitamina K clásicos. Otro inconveniente es la falta de una prueba analítica que nos indique si el paciente está correctamente anticoagulado. Esto es importante porque como sabemos por múltiples estudios con otros fármacos, e incluso en el RELY (con un porcentaje de abandonos sensiblemente superior a warfarina),la cumplimentación del tratamiento en la vida real es mucho menor que en los ensayos clínicos.
Aunque en menor intensidad y cantidad, también presentan interacciones farmacológicas, algunas con fármacos como amiodarona o verapamilo, bastante utilizados en la fibrilación auricular, y cuya repercusión clínica aún está por demostrar. Por último, hay que verificar la función renal, ya que están contraindicados con ciertos niveles de filtrado glomerular. Estos inconvenientes no los tienen los anticoagulantes clásicos, ya que disponemos de la prueba de INR para valorar el nivel de anticoagulación, y de diferentes antídotos (vitamina K, plasma fresco, factor VII) para utilizar en función de la rapidez con que se desee la reversión.
Junto a estos problemas, están los inherentes a todos los nuevos fármacos, de los cuales se desconocen los efectos secundarios a largo plazo (más de los dos años de seguimiento de los ensayos clínicos) o muy raros (< 1/10.000), que sólo se podrán conocer con la experiencia tras su introducción en el mercado.
En cuanto a si son más eficaces y seguros, podemos ver los resultados en la tabla. en los ensayos clínicos todos ellos han demostrado una menor incidencia de hemorragia intracraneal , aunque se ha criticado la falta de ciego en la rama de warfarina en el estudio Rely de dabigatran, que puede sobredimensionar los beneficios del fármaco analizado. En cuanto a hemorragias mayores, no existieron diferencias con warfarina ni con dabigatran 150 mg ni con rivaroxaban, y sí con dabigatran 110mg. En cuanto a eficacia (prevención de trombos y embolias), tampoco dabigatran 110 mg y rivaroxaban encontraron diferencias, y sólo apixaban lo demostraron estadísticamente en sus ensayos clínicos.
|
Hemorragias intracraneales |
Hemorragias mayores |
Prevencion embolismos |
|
|
Dabigatran 150 |
0,44% NNT 227 |
ND |
0,58%, NNT 172 |
|
Dabigatran 110 |
0,51% NNT 196 |
0,65% NNT 153 |
ND |
|
Rivaroxaban |
0,25% NNT 400 |
ND |
ND |
|
Apixaban |
0,23% NNT 434 |
0,96%, NNT 104 |
0,33%, NNT 300 |
Tabla.- Reducción de eventos con los nuevos anticoagulantes frente a los clásicos en los distintos ensayos clínicos. ND= No diferencias.
Como se ve, se ha evitado utilizar cifras relativas (porcentaje de reducción) que habitualmente se utilizan en la información comercial. En un subestudio del RELY, se observó que los mejores resultados de dabigatran 150 en cuanto a trombosis, y de dabigatran 110 en hemorragias, disminuyen hasta desaparecer cuanto mejor era el control de INR en los pacientes con warfarina. El grado de control de los pacientes con warfarina en el estudio ROCKET de rivaroxaban fue de sólo el 55% (se considera aceptable un control del 65%).
Todo ello no invalida la evidente utilidad terapéutica de estos nuevos fármacos, aunque solo demostraran a largo plazo no inferioridad con repecto a los antivitamina K en cuanto a seguridad y eficacia, ya estarían aportando un gran avance al evitar los inconvenientes del seguimiento. Eso no impide que se haga una llamda a la prudencia en su uso; como se acaba de señalar en un importante informe de utilidad terapéutica de la Agencia Española del Medicamento del Ministerio de Sanidad, muy poco publicitado por cierto, en el que se fijan unos  criterios bastante coherentes para su manejo inicial.
criterios bastante coherentes para su manejo inicial.
Como ya sabemos, en el sistema nacional de salud es necesario un visado de Inspección para la prescripción de estos nuevos fármacos, este visado puede ser solicitado por los médicos de familia; esto es lógico, ya que uno de los criterios que se marca como condición para el visado es que “no se consiga un buen control del INR con acenocumarol/warfarina o que no sea a posible acceder a ese control”. En nuestro medio, desde los años 90, el seguimiento se realiza en su mayoría en los centros de atención primaria con aparatos de sangre capilar, lo que permite una gran accesibilidad al tratamiento por parte de los pacientes dentro del sistema público. Así, en la mayoría de las ocasiones los cardiólogos no se hacen cargo del seguimiento del tratamiento anticoagulante, y por tanto no están, con las condiciones actuales de visado, en la posición de prescribirlo sin conocer el grado de control. Es muy probable, casi seguro, que el tiempo y la investigación soslayen estos problemas, y que uno o varios de estos nuevos fármacos se impongan a los anticoagulantes clásicos a medio plazo. Pero en el momento actual, una vez más, se recomienda prudencia, y para ello es necesario que las Sociedades Científicas den información independiente, bien contrastada, señalando tanto ventajas como inconvenientes y evitando los visibles conflictos de interés.
Y como el lector habrá podido comprobar, hasta ahora no he hablado del coste. Es incuestionable que el cambio a un nuevo anticoagulante supone un coste inmediato (se ha calculado que el cambio de sólo un 10% de los pacientes anticoagulados supone un coste de 600.000 € por millón de habitantes). En nuestro país, de momento, es el sistema público de salud el que se hace cargo, en gran parte, de los costes de los nuevos tratamientos, y por tanto debería ser la sociedad la que decidiera el coste oportunidad de cada medida, con toda la información disponible, siempre que sea objetiva, no sesgada, y sin conflictos de interés visibles.
Primary Care for the 21st Century: Ensuring a Quality, Physician-led Team for Every Patient
The U.S. is moving to a new primary care model built around patients and delivered by teams, known as the Patient-Centered Medical Home (PCMH)
Physician leads a team of professionals to care for patients
Personal physician coordinates with other health care providers within the PCMH and across the complex health care system
- Fewer emergency room visits
- Fewer hospital admissions and readmissions
- Shorter hospital stays
We need more doctors, and we need more nurses, and we need them working together in teams.
la eficacia real de la vacuna antigripal (bis)
Conclusión: La vacuna contra la gripe tiene un efecto modesto en la reducción de los síntomas de la gripe y en la reducción de días de trabajo perdidos en adultos sanos. No hay evidencia de que afecten a las complicaciones de la gripe (como neumonía), o a la transmisión de esta.
La gran diferencia entre el tamaño aparente del efecto con el riesgo relativo (RR) y la diferencia de riesgo (DR) se debe a que RR es una medida relativa y DR es una medida absoluta teniendo en cuenta el riesgo basal de la gripe. Este riesgo inicial es relativamente bajo. Durante los meses de invierno se darán siete (7) episodios de síndromes gripales cada cien (100) adultos, pero menos de uno de estos siete es causado por el virus de la gripe.
https://www.wiley.com/customer-success/cochrane-library-journal-club/clinical-case-80
inequidad de acceso a la asistencia sanitaria
Nuevas y llamativas evidencias de inequidad de acceso a la asistencia médica por motivos económicos
por Carlos García Marco. Médico Inspector de la Seguridad Social
Es sabido que la equidad horizontal de acceso a la asistencia médica, es decir, el que los enfermos reciban igual nivel de servicios ante igual grado de necesidad clínica, al margen de cuan desigual sea su edad, renta, etc.., constituye un elemento clave de la cohesión y confianza social de un país, máxime en momentos de crisis como el que atravesamos.
En el caso de España, la equidad es valorada por la opinión pública como uno de los atributos del sistema sanitario (público y privado). Sin embargo, una reciente comparación internacional efectuada por la OCDE posiciona a la España del 2009 entre los países con mayor grado de inequidad pro-ricos en la utilización de servicios médicos especializados y de dentistas. Algo que ya apuntaban estudios previos, en especial otro realizado con la misma metodología y datos del año 2000.
Para llegar a estos resultados, los autores calculan, con datos de encuestas poblacionales, la probabilidad y frecuencia de visitas al médico (general y especialista), al dentista y realización de pruebas de screening con mamografías y papanicolau, obteniendo el índice C de desigualdad según nivel de renta : de -1 a +1, cifra ésta que expresaría máxima desigualdad pro-ricos. En las consultas médicas, obtienen el índice H de inequidad ajustando los indicadores de desigualdad según el grado de necesidad clínica (edad, género, salud percibida y limitación de actividad), de forma que si el intervalo de confianza de H queda por encima del 0 implica inequidad pro-ricos significativa (a su vez, multiplicando H por 75 se obtiene el % de consultas a redistribuir).
Dicho ésto, paso a ilustrar los resultados alcanzados en los diferentes ítems:
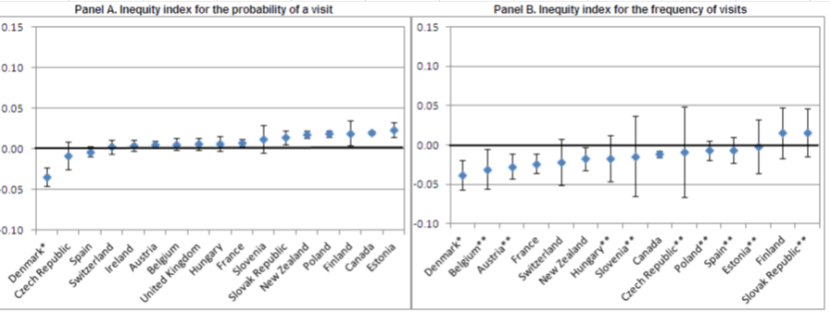
Inequidad en la utilización de consultas de medicina general:
La generalidad de los países, y España entre ellos, muestran desigualdad pro-pobres tanto en probabilidad como en frecuencia de utilización de este tipo de consultas, si bien cuando se ajustan datos por necesidad y se obtienen los intervalos de los índices H, no se observan inequidades significativas en la mayoría de los países.
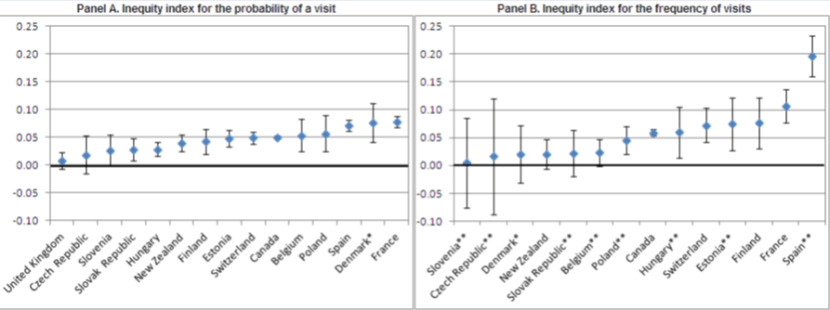
Inequidad en la utilización de consultas de médicos especialistas:
La utilización de este tipo de servicios muestra en casi todos los países un patrón pro-ricos, que se mantiene al obtener los índices H de inequidad, cuyos valores en el caso de España y en lo relativo a frecuencia de consultas médicas serían los más inequitativos de la OCDE (los autores no han podido obtener datos de USA y Alemania), hasta el punto de que habría que redistribuir de ricos a pobres el 14,7 % de todas las consultas especializadas hispanas, para lograr la equidad.
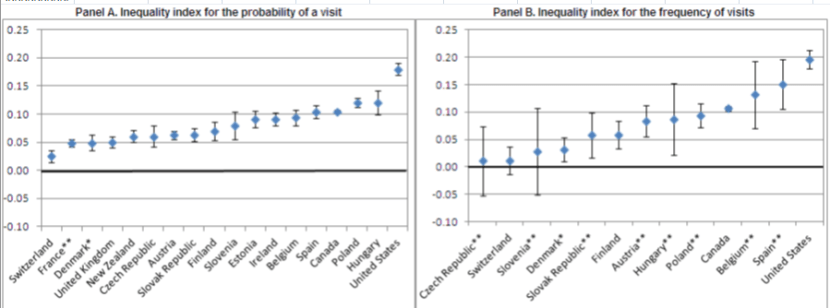
Desigualdades en la utilización del dentista y de pruebas de screening con mamografía y papanicolau:
El índice C de acceso al dentista muestra desigualdad pro-ricos en casi todos los países, que en lo referente a España y en frecuencia de consultas al dentista alcanza cifras máximas sólo superados por USA, de modo y manera que habría que redistribuir de ricos a pobres el 11,3% de dichas consultas para conseguir una distribución equitativa. Por el contrario, no se observan desigualdades económicas en el acceso a la mamografía, pero sí en el uso del papanicolau.
Con respecto a las causas de tantas y tan graves desigualdades e inequidades, los autores no encuentran una explicación, si bien es probable que los elevados índices registrados en España tengan relación con el acceso directo y gratuito al médico especialista (sin pasar por el médico de cabecera) practicado frecuentemente por las clases sociales más favorecidas y propiciado por la tenencia de seguros médicos privados. Una cobertura privada que es utilizada de forma teóricamente alternativa al SNS (mutualidades de funcionarios, …) o suplementaria a éste, previas compras realizadas por una miscelánea de agentes sometidos a escaso control social, pese a sufragarse con cargo a diferentes partidas presupuestarias. Lo que contrasta con el modelo financiero “single-payer” aplicado a la población cubierta por SNS, cuyos constantes recortes presupuestarios estarían contribuyendo a retroalimentar el modelo de dualización asistencial descrito.
—-
epistolario septembrino
Asunto: Fármacos excluidos de la prestación farmacéutica
El pasado 17 de agosto la dirección General de Cartera de Servicios y Farmacia del Ministerio de Sanidad, Servicios Sociales e Igualdad, emitió una Resolución por la que una serie de fármacos eran excluidos de la prestación farmacéutica. A fin de hacer efectiva dicha Resolución se modificó la Base de Datos de Medicamentos de la Comunidad de Madrid, dando de baja los medicamentos excluidos y se dicto una Resolución por parte de esta Dirección General con los criterios para la prescripción y dispensación de los medicamentos exceptuados para determinadas indicaciones.
Esto nos ha permitido que las nuevas prescripciones se adecuen a lo establecido en la norma. Sin embargo se hacía necesario revisar las prescripciones previamente establecidas, de forma que supusiera el mínimo impacto asistencial. Para ello se han realizado varias propuestas a la Comisión Científico Técnica del Servicio Madrileño de Salud y se han establecido una serie de actuaciones a realizar que son las siguientes:
1.- Realizar un cambio centralizado de estas prescripciones pasándolas de “vigentes” a “no vigentes” de forma que no deba realizarse de forma individual para cada paciente. Esta acción se ejecutará el jueves por la noche por lo que, a partir del viernes se visualizará en los Centros (dada la envergadura de la intervención es posible que tarde más de una jornada en actualizarse).
2.- A partir de esta actualización estará disponible en Farmaweb, y para cada CIAS, la relación de pacientes en los que había sido prescrito un medicamento afectado por la Resolución del Ministerio. Se podrá acceder a estos listados a través de la intranet Salud@, pestaña farmacia, apartado Farmaweb con vuestro usuario y contraseña habituales para internet. En ese mismo apartado dispondréis de un Manual que resume las actuaciones realizadas en el módulo de prescripción.
3.- Se incluirá en AP Madrid un Flash que se active cuando se abra la Historia Clínica de los pacientes en los que se han realizado modificaciones de forma que se advierta al médico que el paciente tiene prescrito un fármaco afectado por la resolución.
Toda la información relacionada con esta Resolución de la Dirección General de Cartera de Servicios y Farmacia la tenéis disponible en la pestaña de Farmacia de la intranet.
——-
De: Dr Coco Chomin. Centro de salud Barrio Sesamo
Para: D.G. Gest. Economica y Compras de Productos Farmaceuticos
Asunto: Receta de farmacos excluidos
Estimado Sres.
Sirva esta para mostrarles mi agradecimiento por la tarea realizada. Como probablemente no sean conscientes del bien que han hecho, les paso a resumir la nueva situación creada tras su inteligente decisión.
Realizar un cambio centralizado de las prescripciones de fármacos actualmente no financiados pasándolas de “vigentes” a “no vigentes” supone que no se sepa fácilmente que medicamento estaba tomando cada paciente. Si, ya se que cada vez que necesite saberlo, puedo recurrir a ver los no vigentes (no siempre) o ir a Farmaweb, donde se puede ver la relación de pacientes en los que había sido prescrito un medicamento determinado. Se pierde algo de tiempo pero es muy entretenido.
No sé si Uds lo saben, pero estos medicamentos aunque no sean financiados seguirán siendo utilizados. Aunque no se lo crean, a pesar de no estar financiados, necesitan receta médica. Gracias a Uds. uniremos a la deliciosa pérdida de tiempo de buscar el medicamento, otra no menos deliciosa energía intentando buscar y recetar los medicamentos que el paciente usaba y que Uds. de un plumazo y sin ningún tipo de permiso han eliminado.
Por ultimo también muchas gracias por tomarse la molestia de inundarnos de flashes informativos que no aportan nada y nos retrasan la consulta. Ya sabemos que esta tarea tediosa, es por el bien de nuestros delicados dedos, la cantidad ingente de clicks de ratón que hay que efectuar seguramente los hará mas fuertes.
Sin nada más que decir, por ahora, y reiterándoles una vez más nuestro profundo agradecimiento
Por la confusion del turco
Dr.Coco Chomin
que oscuros intereses
y si nos leyéramos las leyes
BOLETÍN OFICIAL DEL ESTADO
Núm. 17 Jueves 20 de enero de 2011
Disposición adicional tercera. Prescripción de medicamentos y productos sanitarios no financiados
La prescripción por los facultativos del Sistema Nacional de Salud de medicamentos y de productos sanitarios que no sean financiados por el Sistema Nacional de Salud y sujetos a prescripción médica, se realizará en el modelo de receta médica específico, de acuerdo con los criterios contenidos en el anexo de este real decreto, y deberán ajustarse en todo lo que les afecte, incluidos los requisitos de prescripción, a lo dispuesto en los capítulos III y IV de este real decreto. Asimismo, podrá utilizarse el citado modelo de receta médica para la prescripción de medicamentos y productos sanitarios que no sean financiados por el Sistema Nacional de Salud no sujetos a prescripción médica
2. Especificaciones técnicas de los modelos de recetas médicas
b) Los colores que diferencian el régimen o contingencia de pertenencia del usuario en las recetas oficiales del Sistema Nacional de Salud en soporte papel, se configurarán en los bordes sombreados y serán los siguientes:
Verde en las recetas de activo, para enfermedad común o accidente no laboral.
Rojo en las recetas de pensionistas, para enfermedad común o accidente no laboral.
Azul en las recetas de accidente de trabajo o enfermedad profesional.
Gris en las recetas de las Mutualidades de funcionarios.
Blanco en las recetas para medicamentos no financiados.
Esta diferenciación por colores será obligatoria para los talonarios de recetas, siendo optativa para las recetas en soporte papel para cumplimentación informatizada
e) En las recetas para medicamentos no financiados se hará constar la leyenda: «No válido para facturación». No se incluirán en el documento espacios reservados a cupones precinto o asimilados, utilizándose dicho espacio para hacer constar la citada leyenda
Alguien duda que el maligno se ubica en la Conserjería
La Resolución de 2 de agosto de 2012, por la que se procede a la actualización de la lista de medicamentos que quedan excluidos de la prestación farmacéutica en el SNS contemplaba la exclusión de la financiación de 417 medicamentos a partir del 1 de septiembre, pero a la vez establecía una excepción para 97 de ellos (punto 3 del Anexo de la Resolución) que permanecen financiados con cargo al SNS exclusivamente para las indicaciones que se establecen en cada caso.
Ante la posibilidad de que llegaran a la farmacia recetas de medicamentos excluidos, pero que estén financiados por algunas de las excepciones contempladas, el Colegio de Farmacéuticos de Madrid, con buen criterio, pidió instrucciones a los diferentes organismos e instituciones relacionadas con la asistencia sanitaria y prescripción en la Comunidad de Madrid.
Tras solicitar por escrito a la Consejería de Sanidad ,MUFACE, MUGEJU e ISFAS instrucciones para la dispensación de las recetas en las que se prescriban estos medicamentos, las respuestas fueron las siguientes:
«En el caso de MUFACE, para los medicamentos que siguen estando financiados exclusivamente para indicaciones concretas, a partir del 1 de septiembre, en función de lo establecido en el punto 3 del Anexo de la Resolución de 2 de agosto de 2012, por la que se procede a la actualización de la lista de medicamentos que quedan excluidos, la determinación de su prescripción para que pueda ser financiada queda bajo la responsabilidad del facultativo prescriptor, con independencia de que, en un futuro, se establezcan en el ámbito de MUFACE otras medidas de control necesario para asegurar el adecuado cumplimiento de lo establecido »
«El criterio de la Mutualidad General Judicial, es que si un médico concertado ha prescrito alguno de estos medicamentos de los subgrupos que se recogen en el apartado 3 del anexo de la Resolución de 2 de agosto de 2012, de la Dirección General de Cartera Básica de Servicios del Sistema Nacional de Salud y Farmacia, se entiende que se encuentra dentro de las indicaciones que son financiables por el SNS.
«En respuesta a su consulta sobre el procedimiento para la dispensación de las excepciones en medicamentos desfinanciados por Resolución de 2 de agosto, le informo que en tanto el Ministerio de Sanidad, Servicios Sociales e Igualdad no establezca el uso de visado para su dispensación en el ámbito del Sistema Nacional de Salud, no vamos a adoptar medidas especiales en la dispensación y facturación de la receta con cargo al ISFAS, manteniéndose el mismo criterio que para el resto de los medicamentos con cupón precinto diferenciado y símbolo I en la parte superior derecha, por lo que, de momento, sólo será necesario la presentación de la receta oficial debidamente cumplimentada en sus datos por el médico que realiza la indicación, sin más requisitos».