Una traducción no profesional y adaptación de A Contrarian View of Digital Health por John Mandrola y publicada en Quillette.
The pursuit of health is a symptom of unhealth.
—Petr Skrabanek
Jim de Kentucky. Un granjero, alto, con una gorra camionera, recientemente jubilado. Toma medicamentos para la hipertensión arterial y la diabetes. La artrosis le hace más lento, pero no tiene síntomas cardíacos. Él juega a las cartas, va a pescar y sale con sus nietos.
 La familia de Jim le compró un smartwatch -reloj inteligente- para que pudiera mejorar su salud. El reloj le dijo que su ritmo cardíaco era bajo. Jim llamó al médico de familia, quien organizó una visita urgente con cardiología.
La familia de Jim le compró un smartwatch -reloj inteligente- para que pudiera mejorar su salud. El reloj le dijo que su ritmo cardíaco era bajo. Jim llamó al médico de familia, quien organizó una visita urgente con cardiología.
El electrocardiograma de Jim mostró contracciones ventriculares prematuras ocasionales. Su cardiólogo se preocupó porque estas pueden indicar problemas. Jim intentó tranquilizar a su médico y le dijo: “Me siento bien”
El cardiólogo insistió en más pruebas. Una de las exploraciones, conocida por su propensión a los falsos positivos, mostró una anomalía. Entonces, Jim, el hombre feliz asintomático que fue al cardiólogo por un reloj inteligente, se hizo una coronariografía, una prueba que requiere colocar un catéter en el corazón, que resulto casi normal.
Poco después del procedimiento, Jim dejó de hablar, su rostro se paralizo y no pudo mover el lado izquierdo de su cuerpo. El catéter había roto una placa que causó un accidente cerebrovascular.
El neurólogo trata de ayudarlo. Meses después, Jim progresa lentamente en una residencia de ancianos.
Mientras que las redes sociales amplían las anécdotas de ‘salvaciones’ de los dispositivos de salud personales, los clínicos del mundo real captan dos verdades del caso de Jim: es difícil encontrar una persona sin síntomas y que la interacción con la atención médica conlleva riesgos.
En la década de 1970, Ivan Illich, un filósofo, escribió un libro llamado Medical Nemesis (1974). La tesis de Illich era que la medicina se había convertido en una gran amenaza para la salud. Su prosa rimbombante y su personalidad excéntrica hicieron que sus ideas fueran fáciles de descartar en ese momento. Ahora, con la expansión del complejo médico-industrial, incluidos los dispositivos de salud ‘personales’, las ideas de Illich merecen otra mirada.
¿Podría haber sido un presciente?
Illich describió tres formas en que el lobby médico ha traído daño, o iatrogenia, a la sociedad. El caso de Jim ilustra el primer tipo de iatrogenia: el daño clínico directo. Pero Illich nos enseñó que la iatrogenia clínica directa no es la peor forma de hacer daño. La expansión de la salud digital pondrá en peligro a la sociedad de maneras más perniciosas y devastadoras.
Una es la iatrogenia social en la que la práctica médica causa enfermedades al alentar a las personas a convertirse en consumidores de terapias preventivas. Gilbert Welch, profesor de medicina del Instituto de Política de Salud y Práctica Clínica de Dartmouth, llama a esto ‘medicina anticipatoria’. Welch constató que cuando tratamos a personas con síntomas, lo hacemos porque los pacientes están pidiendo nuestra ayuda. En la medicina anticipatoria, a los pacientes se les dice que necesitan nuestra ayuda.
Los relojes inteligentes capaces de registrar el ritmo del corazón son, en esencia, programas masivos de detección de enfermedades, similares a las campañas de concienciación sobre el cáncer con lazos azul y rosa.
Una mirada empírica a la evidencia que apoya la medicina anticipatoria es aleccionadora.
En 2015, tres investigadores de Stanford estudiaron sistemáticamente todos los ensayos publicados de detección de enfermedades mortales y encontraron que «las reducciones en la mortalidad por todas las causas con las pruebas de detección eran escasa o inexistentes».
La genómica, otra forma de salud digital, parece igualmente dudosa. El profesor Christopher Semsarian, de Sydney, Australia, escribió recientemente que ‘la secuenciación de los genomas de personas que están bien y asintomáticas tiene un gran potencial para hacer más daño que bien’. Semsarian explica que la secuenciación de un genoma humano en una persona sana puede identificar hasta 12 variantes de ADN potencialmente dañinas. Ese conocimiento seguramente inducirá más pruebas y preocupaciones innecesarias. Por lo tanto, cada persona que tiene su genoma secuenciado se convierte en un paciente.
El uso de datos genómicos no mejora la terapéutica. Cuando Francis Collins audazmente predijo a principios de siglo que veríamos una transformación completa en la terapéutica médica en los próximos 15 a 20 años, se equivocó. Esto no es sorprendente, dado que las enfermedades de hoy en día, relacionadas con lo estilos de vida, como obesidad, diabetes y enfermedades cardiovasculares, están vinculadas a cientos de variantes genéticas, que en conjunto explican pequeñas fracciones de la varianza.
A pesar de las muchas promesas de la oncología de precisión, dos estudios formales, incluido un ensayo controlado aleatorizado, no han podido mostrar los enfoques de secuenciación de tumores (la búsqueda de alteraciones genómicas en las células cancerosas y luego el tratamiento con productos químicos específicos) tengan alguna ventaja sobre la terapia convencional.
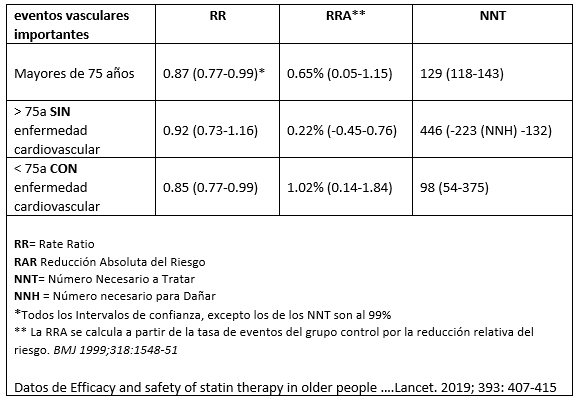
Los datos sobre esperanza de vida confirman el fracaso de la medicina preventiva: el sitio web de los CDC incluye gráficos sobre el promedio de vida útil. No importa la categoría, la edad de la muerte no se ha movido en los últimos 15 años. De hecho, para algunas categorías, la vida útil en realidad ha disminuido en los últimos dos años. Pero peor es esta estadística: mientras que las muertes por cáncer y enfermedades cardíacas se han estancado desde 2000, las muertes por demencia y la enfermedad de Parkinson han aumentado enormemente
Por último, Illich creía que el mayor pecado de la medicina era una iatrogenia cultural, un repugnante poder indirecto con el efecto de negar la salud. Pensó que la verdadera salud requería adaptación. Las personas sanas se adaptan al envejecimiento, a la curación cuando están dañadas, al sufrimiento y luego a la expectativa pacífica de la muerte. Pero la metástasis de la medicina en la cultura tiene consecuencias terribles:
Al transformar el dolor, la enfermedad y la muerte de un desafío personal en un problema técnico, la práctica médica roba el potencial de las personas para lidiar con su condición humana de manera autónoma y se convierte en la fuente de un nuevo tipo de inseguridad.
La paradoja trágica de hoy es que los beneficios de la tecnología permiten que las personas vivan con más enfermedades, pero este ‘progreso’ también evita las adaptaciones normales del envejecimiento. Los médicos rara vez dicen que una persona mayor sufre de vejez; más bien que ella tiene enfermedades X, Y y Z.
James Marcus, ex editor de la revista Harper, recientemente escribió en el New Yorker sobre la espiral del final de la vida de su padre. A la edad de 89 años, su padre, un científico médico jubilado, se había convertido en un ‘conjunto de enfermedades’. La fragilidad le provocó caídas y un hematoma subdural, luego craneotomía, estancias en residencias de ancianos, delirios, neumonías y luego la muerte. Hospitales y residencia ancianos rebosan de casos exactamente iguales a este.
La salud digital no ofrece alivio a la iatrogenia cultural de Illich, incluso la puede empeorar. Esa realidad plantea cuestiones existenciales. El gastroenterólogo irlandés Seamus O’Mahony escribe en su último libro, ¿Puede curarse la medicina ? La corrupción de una profesión (2019), que ‘la medicina ya no sabe para qué sirve’. O’Mahony hace buenas preguntas: ¿el objetivo de la medicina o la salud digital es mantener a toda la población adulta bajo vigilancia permanente? ¿La longevidad triunfa sobre todas las demás consideraciones? ¿Y si ganamos la guerra contra el cáncer? y, ¿qué pasa con el alivio del sufrimiento?]
Enviar millones de personas más a los médicos, crear una sociedad aún más temerosa de las enfermedades al acecho y roba sistemáticamente a las personas el arco normal de la vida y la muerte; me temo que este es el rumbo de la expansión de la salud digital.
Como médico en la primera línea de la atención médica, los comienzos de la salud digital me parecen siniestros.
El Dr. John Mandrola práctica electrofisiología cardíaca en Louisville, Kentucky y es el corresponsal de cardiología de Medscape