Etiquetado: revisión sistematica
Estatinas y mayores: pues por ahora, va a ser que no.
Cuando María leyó el tuit sobre el articulo enseguida se lo hizo saber a Luis. Ella conocía la renuencia de su compañero a iniciar y mantener tratamiento con estatinas a los ancianos sin enfermedad cardiovascular previa, por mucho que alguien, un día aciago, les pidiera y encontrará elevado, el colesterol. A María, siempre le había parecido un compañero algo excéntrico; que puede ser más extraño que un médico al que no le gusten los medicamentos y que dude de medidas preventivas de reconocido prestigio y eficacia. Por eso, aunque muchas veces le daba la razón, María no dudo en comentarlo: “Pues parece que hay un meta-análisis que dice que a los mayores también hay que darles estatinas” dijo con cierto retintín. “No lo he leído” le contesto Luis, así que lo mirare y te cuento
Las expectativas no eran nada halagüeñas para la posición de Luis, según pudo leer en Twiter: “Las estatinas producen reducciones significativas en eventos cardiovasculares importantes cualquiera que sea (independientemente de) la edad” incluso había quien se atrevía a elevar la apuesta y exclamaba “Las estatinas reducen la mortalidad y complicaciones CV en todas las edades”
Así que armado de lápiz, borra y sobre todo de sano escepticismo, se puso a leer críticamente el artículo de marras. Era una revisión sistemática con meta-análisis de datos individuales publicada dos meses antes en la revista Lancet.
Tras la lectura del resumen, la cosa fue tomando otro cariz, la rotundidad de las conclusiones se moderaba en el último párrafo:
El tratamiento con estatinas produce reducciones significativas en los eventos vasculares mayores independientemente de la edad, pero hay menos evidencia directa de beneficio entre los pacientes mayores de 75 años que aún no tienen enfermedad vascular oclusiva. Esta limitación ahora está siendo abordada por ensayos adicionales.
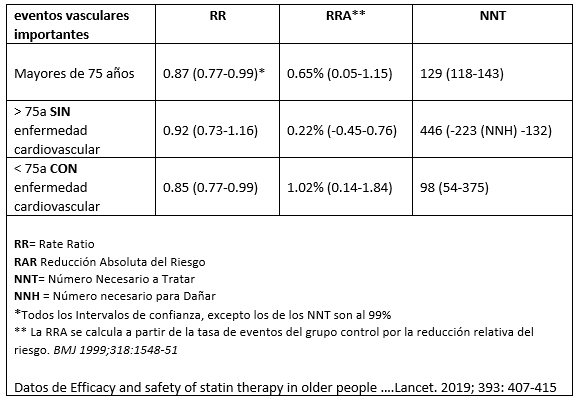
 Siguio leyendo y llego a la primera figura donde vio que la razón de tasas de incidencia de la variable eventos vasculares importantes (una variable compuesta por eventos coronarios mayores, revascularización coronaria e ictus) por reducción de 1 mmol / L en el colesterol LDL en pacientes mayores de 75 año, era igual a 0.87 (0.77-0.99 IC del 99%). Cuando el efecto de esta variable se dividía en grupos: con o sin enfermedad cardiovascular previa, la rate ratio pasaba a 0.85 (0.77-0.98 CI 99%) y 0.92 (0.73-1.16 CI 99%) respectivamente.
Siguio leyendo y llego a la primera figura donde vio que la razón de tasas de incidencia de la variable eventos vasculares importantes (una variable compuesta por eventos coronarios mayores, revascularización coronaria e ictus) por reducción de 1 mmol / L en el colesterol LDL en pacientes mayores de 75 año, era igual a 0.87 (0.77-0.99 IC del 99%). Cuando el efecto de esta variable se dividía en grupos: con o sin enfermedad cardiovascular previa, la rate ratio pasaba a 0.85 (0.77-0.98 CI 99%) y 0.92 (0.73-1.16 CI 99%) respectivamente.
¿Que significaban estos datos?
En primer lugar, que el “tamaño” de la reducción del número de eventos era más bien moderado tirando a bajo, y que en el caso de los mayores de 75 años sin enfermedad cardiovascular, la reduccion no es significativa.
Se podía entender mejor, si estas diferencias se expresan en forma de medidas absolutas (diferentes del Rate Ratio que se utilizabs en el artículo), por ejemplo, índices como el NNT (1/ reducción absoluta del riesgo).
Como vemos en la tabla, la reducciones del riesgo muestran diferencias pequeñas, mientras que los NNT son bastante altos. En los mayores de 75 años sin enfermedad vascular, las estatinas no parecen reducir los eventos vasculares principales: NNT 446 (NNH 223 a NNT 132), tampoco se observa en variables de muerte cardiovascular o muerte por cualquier causa.
“Me temo María, que por ahora voy a seguir igual, seguiré intentando que mis pacientes mayores reciban la menor cantidad de estatinas posible. Un abrazo Luis”. Este fue el breve mensaje de wasap que Luis le dejo a su colega, incapaz de esperar al día siguiente para decírselo en persona.
Riesgo de sesgo
Uno de los pasos importantes en la elaboración de una revisión sistemática es evaluar la calidad de los estudios que quedan tras la búsqueda exhaustiva y aplicar  los criterios explícitos y preestablecidos de selección. Esta fase también llamada de evaluación de la validez y calidad de los estudios consiste en la valoración (por al menos dos autores y de forma independiente) de los estudios seleccionados de acuerdo a unos criterios, escalas, o lista de comprobación. Los ítems de estas escalas están relacionadas con aspectos básicos que debe contener el estudio y varían según el diseño de este. Un ejemplo, clásico ya, es la escala de Jadad para ensayos clínicos (ECA) que puntúa aspectos esenciales de estos, como la asignación enmascarada o el seguimiento.
los criterios explícitos y preestablecidos de selección. Esta fase también llamada de evaluación de la validez y calidad de los estudios consiste en la valoración (por al menos dos autores y de forma independiente) de los estudios seleccionados de acuerdo a unos criterios, escalas, o lista de comprobación. Los ítems de estas escalas están relacionadas con aspectos básicos que debe contener el estudio y varían según el diseño de este. Un ejemplo, clásico ya, es la escala de Jadad para ensayos clínicos (ECA) que puntúa aspectos esenciales de estos, como la asignación enmascarada o el seguimiento.
Esta evaluación de la calidad metodológica es importante por razones tales como la decisión de incluir, o no, estudios determinados o como la ponderación o “peso” que se da a cada estudio en la estimación global de efecto. Esta se podría realizar de acuerdo a sus propiedades metodológicas, de tal manera que los estudios con más puntuación en estas escalas tuvieran más “peso”. Igualmente se puede hacer análisis de sensibilidad añadiendo o excluyendo los estudios de acuerdo a esta baremación y sobre todo saber que cuanto peor sea la calidad de los estudios, más débiles serán las conclusiones de la revisión sistemática derivada de ellos, el famoso GIGO (garbage in /garbage out).
Sin embargo en los últimos años se ha iniciado una controversia sobre cuál es la mejor forma de reflejar la calidad metodológica de los estudios. Frente a las clásicas escalas. o modificaciones de estas que contemplan la valoración de elementos metodológicos individuales, la Colaboración Cochrane aboga, y así lo hace desde hace unos años, por evitar hablar del término calidad y prefiere que se considere este paso de la revisión, como evaluación del riesgo de sesgo en los estudios incluidos.
La herramienta recomendada por la Colaboración para evaluar el riesgo de sesgo no es una escala, ni una lista de verificación, es una valoración basada en diferentes dominios. En el caso de los ensayos clínicos aleatorizados estos dominios son: generación de la secuencia, ocultación de la asignación, cegamiento, datos de resultado incompletos, notificación selectiva de los resultados y otros. Cada dominio se representa, con un ítem específico,  en una tabla donde se da la descripción de lo que sucedió en el estudio y la asignación de una valoración con relación al riesgo de sesgo para ese ítem, con tres posibles valores: Bajo riesgo de sesgo, ‘Alto riesgo’ de sesgo o ‘Riesgo poco claro’ de sesgo.
en una tabla donde se da la descripción de lo que sucedió en el estudio y la asignación de una valoración con relación al riesgo de sesgo para ese ítem, con tres posibles valores: Bajo riesgo de sesgo, ‘Alto riesgo’ de sesgo o ‘Riesgo poco claro’ de sesgo.
Esta información se presenta en la revisiones Cochrane dentro de la sección de la revisión titulada Características de los estudios incluidos, como una tabla de Riesgo de sesgo, y dos figuras: un gráfico (arriba) del riesgo de sesgo que ilustra la proporción de estudios con cada una de sus evaluaciones (Bajo, Alto y Riesgo poco claro) y una figura Resumen del riesgo de sesgo que presenta todas las evaluaciones en una tabulación de entrada cruzada por dominio y estudio.
actualización presentación en video 2017
La maldición de la perla negra (2)
Según la Guía GesEPOCc la Enfermedad Pulmonar Obstructiva Crónica EPOC es una afección muy heterogénea, que no es posible caracterizar utilizando exclusivamente el FEV1. Se propone una clasificación por fenotipos, entendiendo estos como «aquellos atributos de la enfermedad que solos o combinados describen las diferencias entre individuos con EPOC en relación a parámetros que tienen significado clínico (síntomas, agudizaciones, respuesta al tratamiento, velocidad de progresión de la enfermedad, o muerte)»
 El fenotipo es por tanto una forma de referirse a las formas clínicas de los pacientes con EPOC . Según la propia guía estos fenotipos deberían ser capaces de clasificar a los pacientes en subgrupos con valor pronóstico y determinar un tratamiento diferenciado.
El fenotipo es por tanto una forma de referirse a las formas clínicas de los pacientes con EPOC . Según la propia guía estos fenotipos deberían ser capaces de clasificar a los pacientes en subgrupos con valor pronóstico y determinar un tratamiento diferenciado.
Es importante remarcar el condicional, ya que la existencia de estos fenotipos, como se señala en la guía, esta soportada inicial y únicamente por la opinión de un grupo internacional de expertos.
En un reciente artículo publicado en la revista AMF joven [García de Cortázar Mejías E, Jiménez Alcudia Molina París J. AMFj2014;3(1):1- No acceso en abierto] los autores se preguntan si: ¿Es útil el fenotipo en el pronóstico y tratamiento de la enfermedad pulmonar obstructiva crónica (EPOC)?
La contestación no puede ser más decepcionante.
Tras una búsqueda en las fuentes de información habituales Embase, PubMed Cochrane Library y Clinical evidence (en la que por ciento se confunden los conceptos de fuentes de información primarias y secundarias) los autores llegan a la conclusión de que no se han realizado ensayos clínicos que respondan con exactitud a su pregunta.
Encuentran eso si, revisiones narrativas basadas en opiniones de expertos, gran parte de ellas realizadas por miembros del grupo que elaboran la Guía GesEPOC. Además exponen que la propuesta de abordaje según fenotipos de la Guía española hasta la fecha no ha obtenido un consenso internacional, de hecho, la guía GOLD introduce aspectos clínicos pero no adopta esta propuesta como estrategia de manejo de la EPOC.
¿que más sorpresas no depara la EPOC sus guías y su tratamiento ? permanezcan atento a su blog favorito.
lectura crítica de una revisión sistemática
que da igual hombre, que da igual
La revista Journal of Family Practice en su sección Infopoems resume la revisión sistemática publicada en el BMJ esta primavera sobre el efecto de los antihipertensivos ya reseñada en este blog y muy bien resumida en el servicio de alerta AP al dia.
A la pregunta ¿se debe tener en cuenta la edad del paciente cuando se elije un tratamiento para la hipertensión?
la respuesta es NO. La elección de un antihipertensivo se debe basar en factores tales como el coste, efectos secunfdarios y preferencias del paciente , ya que todos los antihipertensivos son igualmet efectivos en disminuir los eventos cardiovasculares importantes. Los antihipertensivos producen una reducción similar en los eventos cardiovasculares importantes en paciente jovenes y mayores.