Categoría: Atención Primaria
nadie me lo había explicado así
Herpes genital
 El herpes genital es una infección por los virus HSV-1 o HSV-2 que se manifiesta como vesículas o úlceras en región genital. Aparte de la lesión propiamente dicha los síntomas son muy variables y van desde hormigueo y sensación de ardor con o sin lesiones hasta el dolor y la disuria recurrente. A menudo son asintomáticos. Para el diagnostico se utilizan pruebas como cultivo viral o HSV PCR (detección de DNA viral mediante PCR) o incluso inmunofluorescencia directa. Todas ellas solo son útiles cuando las lesiones son claramente visibles, se debe tomar la muestra en la base de la lesión frotado con un hisopo de dacrón una vez roto el techo en caso de lesión vesicular. La muestra debe trasladarse en un medio adecuado de transporte viral para la prueba que se va a realizar. Debido a la mayor sensibilidad de la PCR esta es la prueba preferida cuando esta disponible.
El herpes genital es una infección por los virus HSV-1 o HSV-2 que se manifiesta como vesículas o úlceras en región genital. Aparte de la lesión propiamente dicha los síntomas son muy variables y van desde hormigueo y sensación de ardor con o sin lesiones hasta el dolor y la disuria recurrente. A menudo son asintomáticos. Para el diagnostico se utilizan pruebas como cultivo viral o HSV PCR (detección de DNA viral mediante PCR) o incluso inmunofluorescencia directa. Todas ellas solo son útiles cuando las lesiones son claramente visibles, se debe tomar la muestra en la base de la lesión frotado con un hisopo de dacrón una vez roto el techo en caso de lesión vesicular. La muestra debe trasladarse en un medio adecuado de transporte viral para la prueba que se va a realizar. Debido a la mayor sensibilidad de la PCR esta es la prueba preferida cuando esta disponible.
El 70-90% de las personas con VHS-2 y el 20-50% con VHS-1 genital tiene un nuevo episodio en el primer año. Las recidivas se suelen espaciar a lo largo del tiempo, siempre más numerosas en los casos de VHS-2 que en los de VHS-1, aunque el 25% de los pacientes sufre un aumento en las recidivas después del cuarto año de infección. Las recidivas pueden ser asintomáticas o tener una sintomatología similar a la de la primoinfección pero de menor gravedad, sin síntomas generales.
Hipotiroidismo subclínico
La glándula tiroides, una glándula con forma de mariposa, de unos 5 centímetros de largo, ubicada justo debajo de la laringe, produce hormonas responsables del metabolismo (cómo el cuerpo usa la energía). La glándula hipófisis, ubicada en la base del cerebro, secreta la hormona estimulante de la tiroides (thyroid-stimulating hormone, o TSH), que hace que la tiroides produzca y libere tiroxina, la principal hormona tiroidea.
Cuando la función de la tiroides está baja, la hipófisis aumenta su producción de TSH para estimular a la tiroides a trabajar más. El hipotiroidismo (función tiroidea baja) subclínico (sin síntomas evidentes) describe una situación en la que la función tiroidea está sólo levemente baja, de modo que el nivel de tiroxina en sangre permanece dentro del rango normal, pero el nivel de TSH en sangre está elevado, lo que indica una insuficiencia tiroidea leve. El hipotiroidismo manifiesto, en el que los niveles de tiroxina realmente están debajo de lo normal, es un problema más grave y puede causar fatiga, aumento de peso, intolerancia al frío, piel seca, y aumento del riesgo de problemas cardíacos.
El hipotiroidismo subclínico se diagnostica con análisis de sangre que mide los niveles de TSH y hormona tiroidea. Un nivel elevado de TSH sin un nivel disminuido de hormona tiroidea indica la presencia de hipotiroidismo subclínico
El hipotiroidismo subclínico puede tratarse con una única dosis diaria de tiroxina. Este tratamiento requiere monitorizar los niveles de hormona tiroidea en la sangre durante algunos meses. No obstante, no es seguro que sea necesario siquiera tratar el hipotiroidismo subclínico en todas las ocasiones.
Un euro por receta: ¿canallas, estúpidos o gestores ejemplares?
Por Fernando Palacio
Según los datos del Ministerio de Sanidad Politica Social e Igualdad en el año 2010 se facturaron en Cataluña 151.486.758 recetas y en el total de España 957.694.628 (Datos de facturación de Receta Médica
El Gobierno de Cataluña ha propuesto en su proyecto de presupuestos para 2012 que los pacientes paguen 1 euro por cada receta que recojan en la farmacia. ¿Proponer esta medida es propio de canallas o estúpidos? o ¿por el contrario de gestores ejemplares?
Veamos:
- En primer lugar desvía la responsabilidad del gasto de la prescripción desde el médico hacia el paciente. ¿Quieren dar a entender los políticos catalanes que los médicos del sistema recetan fármacos inadecuados y que pueden suprimirse sin riesgo para la salud de los pacientes? ¿O que los pacientes catalanes obligan a sus médicos a prescribir en contra de su conocimiento? Todos los que hemos estado o estamos en la práctica sabemos que el tema no es sencillo, y a veces se crean tensiones, ante las demandas de los pacientes por prescripciones de las otras especialidades o de profesionales del sistema privado, pero en último extremo es el profesional quien firma la receta. Si un paciente toma 6 fármacos es porque su médico se los ha recetado.
Una propuesta: que los médicos no receten, bajo ningún concepto, prescripciones del sector privado. Posiblemente el ahorro sería muy alto, pero puede que la patronal de los seguros y las mutuas se enfade.
- Bien, ya tenemos un paciente a quien se ha prescrito correctamente. Si tomas una amoxicilina y un paracetamol o un ibuprofeno al año, o algún IBP, con 5 euros al año lo has resuelto. Eres una persona sana, te cuesta poco. Pero ahora veamos un paciente crónico estándar, síndrome metabólico. Metformina, estatina, IECA, diurético o calcioantagonista, quizás una sulfonilurea, quizás algún paracetamol, quizás… ¿Algo se puede retirar?. Creo haber leído que han puesto un tope de 60 euros al año para cada ciudadano y se excluyen los receptores de pensión no contributiva y los beneficiarios de la renta mínima de inserción. El resto, a pagar. Estos también, pero no les importa
Otra propuesta: clasifiquemos los medicamentos según su grado de necesidad, éste no lo olvide, pero este puede dejarlo y así se ahorra el euro, si le duele ofrézcalo por el mercado.
En resumen:
1. Insultan a los profesionales porque dan por supuesto que recetan cosas innecesarias
2. Agreden a los pacientes más débiles, y eso es de canallas y/o de estúpidos si lo hacen por ignorancia.
3. No toman medidas de ahorro mucho más eficaces. Una autovía de montaña podía costar 60 millones de euros por kilómetro (datos del 2010 ) . Los culpables del caso Palau se llevaron más de 23 millones de euros, …
Los gastos de los servicios sanitarios (Cat Salut, ICS e ICASS) del año 2011 fueron 13.436.701.000. Un euro por receta solo supone el 1% de ese gasto (no son buenos gestores)
Como dice irónicamente una integrante del grupo “¿llegaremos a ver a los pacientes a la puerta de las farmacias, esperando a que tiren los medicamentos caducados?”.
La nobleza en Atención Primaria
Laia, una joven médico de familia, nos envía el siguiente caso clínico:
Paciente, mujer de 27 años, con antecedentes personales de linfoma en su infancia, acude por adenopatía cervical derecha palpable de tres cm de diámetro, de unos quince días de evolución con ligera odinofagia y sin ninguna otra sintomatología añadida (no fiebre, dolor, coriza, ni otras adenopatías).
Como nuestra amiga Laia es médico de familia “convencida de su condición”, le hace una anamnesis y exploración rápida. Tras tranquilizarla, le pauta antibiótico y AINE por si la etiología fuera infecciosa-inflamatoria. Le cita en un par de semanas para ver evolución. La consulta en total le ha ocupado diez minutos (en la agenda de su centro, sobre la que ella no tiene ningún control, se asignan 5 minutos por paciente).
A los diez días la paciente vuelve, preocupada porque la adenopatía sigue igual o incluso mayor, y no deja de darle vueltas a lo que le pasó en la infancia y por qué su padre tuvo un cáncer de laringe. La médico de familia, “convencida de su condición”, hace una escucha empática, le reexplora (la adenopatía efectivamente sigue igual), le explica que como ella no es fumadora, en principio no tiene por qué ocurrirle lo que a su padre y decide pedirle una ecografía preferente. (Tiempo de consulta: 7 minutos)
La paciente vuelve a recoger el resultado de la ecografía a las dos semanas. Se ven múltiples adenopatías, que, aunque parecen reactivas, los radiólogos, dados los antecedentes de la paciente, aconsejan punción aspiración con aguja fina de la mayor, que sigue siendo palpable. Laia, que sigue siendo una médico de familia “convencida de su condición”, que además trabaja en turno de tarde, le explica que le gustaría hablar a la mañana siguiente con otros compañeros (no son localizables por la mañana); espera que también “convencidos de su condición” le faciliten las cosas y no mareen a su paciente con demoras innecesarias que aumenten su angustia. Le explica a la paciente que le llamará al día siguiente para indicarle cuándo le realizarán la punción. (Siete minutos)
Al día siguiente, Laia, “convencida de su condición”, desde su casa llama a la radióloga que realizó la ecografía a la paciente días antes; esta le reitera que, al ser la adenopatía palpable y los antecedentes de la paciente, efectivamente sería aconsejable una PAAF, por el servicio de Anatomía Patológica. La médico de familia, “convencida de su condición”, consulta telefónicamente con este servicio para ver cuándo les viene bien que fuese la paciente…, pero se da de bruces con el “protocolo de turno” que reza así: ESA PRUEBA SOLO LA PUEDE INDICAR UN ESPECIALISTA.
Un especialista que sea distinto al médico de familia, supone Laia, un especialista que no sea ella, que es quien conoce y está siguiendo a la paciente. El protocolo de turno implica que la paciente sea derivada a otro especialista, para que este certifique que el médico de familia, “convencido de su condición”, está en lo cierto, que no se ha levantado esa mañana con el capricho de pincharle y aspirarle con una aguja fina a la primera paciente que pasaba por su consulta. Piensa que, en lugar de iniciar el periplo de citarla con el siguiente especialista (cirujano general, otorrino…), a lo mejor a la radióloga, no le importa certificar por escrito que tampoco tiene conflicto de intereses en la realización de una PAAF a la paciente. La médico de familia, “convencida de su condición”, llama a la paciente para indicarle que vaya al servicio de Radiología para ver si la radióloga tiene a bien firmarle el dichoso papelito (total 40 minutos).
Consecuencia: 10 + 7 + 7 + 40 minutos. La médico de familia, “convencida de su condición”, siente que esto es DENIGRANTE, TRISTE Y AGOTADOR.
Acaba sintiéndose quemada y, para desfogarse, se lo cuenta a sus compañeros. Una de ellas, la marquesa, le dice: “Es que eres tonta, la tenías que haber mandado directamente al otorrino”.
¡Ya! responde Laia, pero es que tiene más de dos meses de demora.
Ese no es tu problema, le espeta la marquesa.
¿Es correcto lo que habría hecho la marquesa o médico de familia tipo «no tengo ganas de complicaciones»?
No, pero viene de vuelta de miles de situaciones similares y cada vez tiene menos ganas de complicaciones. En cuanto los pacientes terminan de explicarse, opta por enviarle al cirujano o al otorrino para estudio de la adenopatía. Resumen: 2 minutos de consulta, todavía le quedan 3 para relajarse.
Prescripción basada en el marketing
Carta al director pendiente de publicación en Atención Primaria por Luz Fidalgo García, Ana Gangoso Fermoso y José Manuel Izquierdo Palomares
Sr. Director:
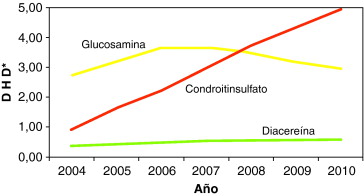
En el año 2004 se financian en España los fármacos SYSADOA (symptomatic slow action drugs for osteoarthritis), que incluyen los principios activos glucosamina, condroitinsulfato y diacereína, a los que se atribuye un efecto analgésico y protector sobre el cartílago articular, este último probablemente asociado con un beneficio en el proceso subyacente de la osteoartritis (artrosis en nuestro medio).
Inmediatamente, tras su financiación, aumentó de forma importante su prescripción en la Comunidad de Madrid, liderada por glucosamina (fig. 1). Gran parte de la bibliografía disponible, aunque cuestionada, avaló su eficacia en osteoartritis durante varios años, tanto en el alivio del dolor como en la disminución del estrechamiento del espacio articular1. Su prescripción fue creciendo en los años sucesivos, favorecida por el hecho de que son fármacos sin efectos adversos de interés (salvo diacereína, asociada con alta incidencia de diarrea) y que podrían ser de utilidad en pacientes que no toleran AINE. En el año 2007 se publicó un metaanálisis que cuestionaba la eficacia de condroitinsulfato2 y, en 2010, se publicó otro reforzando lo anterior y haciéndolo extensivo a glucosamina y a la asociación de condroitinsulfato y glucosamina3.
Llama la atención que mientras la tendencia de prescripción de condroitinsulfato es creciente en todo momento, la de glucosamina se estabiliza a partir de 2007, no coincidiendo con la publicación de estas importantes evidencias ni de otras previas, pero sí con la comercialización de glucosamina como genérico en ese mismo año y el freno de su prescripción. La conclusión que se puede sacar parece obvia: no son las evidencias científicas, sino las estrategias de marketing de la industria farmacéutica las que están marcando la evolución de la prescripción de estos fármacos.
El problema es que este hecho no es algo excepcional. La influencia del marketing de la industria farmacéutica en las prescripciones es incuestionable, a pesar de que los profesionales que emiten las recetas suelen minimizar o no reconocer su influencia4. Es la industria farmacéutica la que decide qué fármacos hay que promocionar y cuáles abandonar, según su rentabilidad. Aquí, las técnicas de marketingconstituyen estrategias decisorias fundamentales [5] and [6].
En el caso de los SYSADOA, la situación es más llamativa porque son fármacos de eficacia cuestionada, que en países como Estados Unidos ni siquiera son considerados medicamentos, sino suplementos dietéticos. Y, si impacta su elevada prescripción, que en la Comunidad de Madrid sólo condroitinsulfato llega a superar a naproxeno y diclofenaco, no llama menos la atención que sean fármacos sujetos a financiación pública.
En estos momentos, en que se está debatiendo con intensidad la sostenibilidad del sistema sanitario público, es una aberración consentir que nos gastemos millones de euros anuales en financiar fármacos «inútiles» (solo en Madrid, en el año 2010, supusieron 8.726.311 de euros), lo que cuestiona el sistema selectivo de financiación contemplado en el artículo 89 de la Ley de Garantías y Uso Racional del Medicamento del año 2006. La exclusión de estos fármacos, que ya se ha realizado en países como Suecia, debería extenderse a España, potenciándose una financiación que realmente sea selectiva, facilitando la prescripción y ayudando a la maltrecha economía sin perder calidad terapéutica.
Parece evidente que, en el caso de los SYSADOA, su prescripción está más determinada por los condicionamientos del mercado que por los aspectos que deberían regirlo, como son fundamentalmente las evidencias de seguridad y eficacia. Quizás sea ahora un buen momento, con la crisis aposentada en el sistema sanitario, para que empiecen a cambiar las cosas. No perdamos la esperanza. Todos tenemos nuestra parte de responsabilidad y, al menos, debemos levantar nuestras voces para recabar un poco de coherencia.
Los derechos de los profesionales como usuarios de la salud electrónica
 A pesar del compromiso de muchos gobiernos e instituciones con lo que se denomina e-salud o salud electrónica, los médicos todavía no están seguros de que los beneficios de estos sistemas superen el tiempo y los recursos necesarios para mantenerlos y actualizarlos. La historia clínica electrónica (HCE) es probablemente la mayor protagonista de estos esfuerzos y desafíos.
A pesar del compromiso de muchos gobiernos e instituciones con lo que se denomina e-salud o salud electrónica, los médicos todavía no están seguros de que los beneficios de estos sistemas superen el tiempo y los recursos necesarios para mantenerlos y actualizarlos. La historia clínica electrónica (HCE) es probablemente la mayor protagonista de estos esfuerzos y desafíos.
A pesar de los optimistas e irreales mensajes que se lanzan habitualmente, la e- salud es más una promesa, que una realidad y sigue siendo un desafío para los que creemos que esa realidad, aunque lejana, es productiva y factible siempre que no este en manos de gestores o políticos. Dos investigadores estadounidenses han identificado diez derechos de los profesionales que junto con las responsabilidades correspondientes, se publican en un análisis de la revista CMAJ titulado Rights and responsibilities of users of electronic health records.
Según ellos estos diez derechos y responsabilidades de los usuarios de historia clínica electrónica pueden servir como base sobre la que construir un nuevo enfoque a la atención médica en la era electrónica. Estos 10 temas clave forman un conjunto de características, funciones y privilegios de usuarios, que los clínicos como «clientes» de estos sistemas requieren para ofrecer una atención de alta calidad segura y eficaz.
construir un nuevo enfoque a la atención médica en la era electrónica. Estos 10 temas clave forman un conjunto de características, funciones y privilegios de usuarios, que los clínicos como «clientes» de estos sistemas requieren para ofrecer una atención de alta calidad segura y eficaz.
Los «derechos» de los médicos son los siguientes:
- Acceso ininterrumpido a la historia clínica electrónica (HCE)
- Ningún dato escondido o capacidad para ver toda la información clínica relativa a sus pacientes.
- Disponibilidad de resúmenes breves de la HCE de los pacientes, incluidos los problemas médicos, medicamentos, resultados de laboratorio y otra información.
- Capacidad de anular las alertas generadas por el ordenador.
- Las alertas o recomendaciones clínicas generadas por ordenador debe ser claras y basadas en la evidencia.
- La medición del rendimiento mediante los datos de la HCE debe ser fiable.
- La HCE o registros electrónicos de salud deber ser seguros como programas informáticos.
- Es necesaria la capacitación y asistencia en todas las características de la HCE.
- La HCE debe ser compatible con el flujo de trabajo de la práctica clínica real.
- Los sistemas electrónicos deben favorecer la comunicación coordinación y el trabajo en equipo.
Una médico inquieta y preocupada
Una médico inquieta y preocupada ha remitido a sus directivos la siguiente carta:
Estimados Compañeros:
Me dirijo a vosotros solicitando información sobre la situación actual de los criterios para la prescripción de SYSADOAS en esta Dirección Asistencial (DA). Hasta ahora, y salvo que se haya cambiado de criterio, uno de los indicadores de farmacia cuantificaba la utilización de SYSADOA con respecto al total de importe de AINE y SYSADOA como tratamiento de los síntomas de artrosis. Está marcado como objetivo de mejora en cada centro con respecto a los datos de 2010. Todo esto, insisto, si no me equivoco.
Por otra parte, he podido leer recientemente comunicados de la Sociedad Española de Reumatología, Sociedad Española de Farmacología, Sociedad Española de Traumatología y Cirugía Ortopédica, Sociedad española de Médicos Generales y de Familia, Sociedad Internacional para la Investigación de la Artrosis y de la Sociedad Europea de Reumatología, en los que se apoya el uso de éstos fármacos, explicitándose en alguno de ellos que se les concede el máximo nivel de evidencia científica (¡A) y el grado de recomendación más elevado (A)
Hasta ahora, y a la vista de los datos existentes y los boletines emitidos por los servicios de farmacia de AP, he procurado mantener mi prescripción al margen de éstos fármacos y con el esfuerzo que supone, he intentado discontinuar los tratamientos puestos en atención hospitalaria.
Por todo ésto, y desde la mesa de mi consulta en el centro de salud, y con muchos pacientes que acuden a que les haga recetas para continuar tratamientos indicados en el segundo nivel (reumatología o traumatología) os pregunto:
¿cuál es la recomendación institucional en estos momentos? ¿Intentamos mejorar los indicadores o seguimos las recomendaciones de las sociedades científicas?
Os agradecería una respuesta desde los cargos que ocupáis con el fin de esclarecer qué debemos hacer. Nuestra situación es, en ocasiones delicada, ya que nos encontramos entre dos corrientes de opinión vs evidencia científica contrapuestas
Muchas gracias, un saludo
Si tienes un problema similar ¿porque no escribes una carta parecida ?
Nota (22-03-2012) «Hubo respuesta. Sin que sirva de precedente, los responsables directos de la actividad asistencial respondieron en tiempo y forma a la médico que planteaba el dilema. Adjuntan informe del servicio de Farmacia de Atención Primaria de la que depende en el que se hace un repaso a las evidencias disponibles respecto al tema de los SYSADOAS concluyendo que hasta el momento actual no existe ninguna que avale su prescripción»
Google diagnostics
Doctor me duelen las piernas
¿y como es el dolor Eutiquio?
pues me da en las pantorrilla y es como un calambre, como si se me quedanran entumias pero no se crea que veces duele de verdad y tengo las piernas como cansaas
¿y cuando le da el dolor?
pues sobre todo cuando camino, doctor, vamos que me tengo que parar que sino, no se me pasa.
¿y en casa?
No en casa no, como estoy sentao o haciendo mis cosa no me duele.
¿cuanto tiene que andar para que le duela?
unmm …… pues no se doctor, pero para que se haga una idea de mi casa aquí, me tenio que parar una vez
La claudicación intermitente es un trastorno caracterizado por la aparición de un dolor muscular intenso localizado en las piernas, en la región de la pantorrilla o el muslo, que aparece al caminar o realizar un ejercicio físico y que mejora al detener la actividad. La causa más frecuente es estrechamiento aterosclerótico de las arterias ilíaca y fémoral, a menudo combinado con lesiones en la arteria distal de la pierna. Existen diferentes grados, pudiendo llegar a resultar una enfermedad discapacitante y grave. En la claudicación intermitente, la distancia recorrida antes de aparecer el dolor que obliga a detenerse suele ser constante en un mismo paciente y de gran valor en el diagnóstico y sobre todo en la evaluación del grado de afectación.
En Madrid no creemos en los sysadoas
 Si, por que ultimamete esto parece una cuestion de fe y de creencias y no de eficacia y ciencia.
Si, por que ultimamete esto parece una cuestion de fe y de creencias y no de eficacia y ciencia.
CONCLUSIONES:
Actualmente no se dispone de alternativas óptimas en el tratamiento de la OA.
La gran heterogeneidad de los estudios con fármacos SYSADOA generan dudas considerables sobre los modestos resultados obtenidos.
5+1: cinco buenas razones para no ir al médico si tienes gripe y una por la que no te queda más remedio
5 buenas razones para no ir al médico si tienes gripe
Del blog la pildorita
5.- Se recomienda consultar al médico si transcurridas dos semanas persisten los síntomas gripales.
Todos conocemos bastante bien la gripe, pero por si a alguien le surge alguna duda esta infografía quizás pueda ayudarle.
——
cortar una nueva epidemia antes de que comience
Cumpliendo una secular ley del péndulo, nuestro sistema sanitario ha pasado de un escaso consumo de opiáceos a un más que probable exceso en su prescripción. Las causas son variadas con especial importancia en la ampliación de las indicaciones al dolor no oncológico. Tampoco son ajenas la proliferación de unidades especializadas y la aparición de un nuevo mercado del “dolor” y la consiguiente presión de la industria que lo alimenta.
Muchas son las voces de alarma que están empezando a sonar. Hay evidencia del daño asociado al uso duradero de estos medicamentos, mientras que hay poca que apoye su eficacia y seguridad a largo plazo.
Una buena práctica en este sentido comienza por la elección del opiáceo y de la vía de administración adecuada, sigue por considerar la duración idónea. El periodo de tiempo que debe durar un tratamiento debe de ser considerado desde el principio. Esto no es habitual en nuestro ámbito. Muchas veces reducir y suspender el tratamiento con opioides es la mejor opción. Sin embargo no es la más fácil, ya que implica un compromiso tanto por el médico y el paciente y un plan de tratamiento con un objetivo claro. Otros factores que juegan a la contra son, la tolerancia y poder adictivo de estos medicamentos, así como la cronicidad de las enfermedades para las que se prescribe.
En nuestro medio se añade la peculiaridad de que en muchas ocasiones el médico que inicia el tratamiento es distinto y distante del prescriptor que lo continua y controla a largo plazo. La emisión periódica de las recetas esenciales para continuar el tratamiento con opiáceos son lo más parecido a un partido de ping pong entre un paciente poco informado y renuente a suspender el tratamiento y médicos inseguros con un importante dilema, la solución más rápida y cómoda es seguir cumplimentado recetas, sin mayores reparos.
Las soluciones se deben poner en marcha ya , pronto sera tarde. Estamos ante un grave problema de salud publica. No estamos hablando de medicamentos inocuos, ni de enfermedades sencillas.En lugar de curar estamos en grave peligro de aumentar la iatrogenia como ya hicimos con los antibióticos, los IBPs o los tranquilizantes. Al potencial dañino de la propia situación se añaden en España, una dejación administrativa importante.
Algunas medidas organizativas que habria que tomar ya, son:
- Una política o declaración de principios ( que no guías al uso) profesional sobre el uso de opiaceos.
- Poner un limite temporal a la prescripción de opiáceos (un año) con revisión por mas de un médicos si fuera necesario traspasar ese limite.
- Cada prescripción (que no receta) de opiáceos debe ir acompañada obligatoriamente de un informe donde conste el motivo e indicación clara y precisa de la necesidad de iniciar el tratamiento, asi como la dosis, duración e información facilitada al paciente.
- Control no burocrático, ni policial de la prescripción de opiáceos (supresion de la receta verde o RECETAS OFICIALES DE ESTUPEFACIENTES) y seguimiento informatizado de pacientes y prescriptores.
- Cada facultativo se debe hacer cargo (en todos los sentidos) de las tareas derivadas de la prescripción de opiáceos.
- Negativa avalada y apoyada por la sociedades de Atención Primaria a la prescripción inducida de estos medicamentos