Categoría: Atención Primaria
Tomar café para hablar de inmigrantes
Por Dr. Jorge Soler. Médico de Familia. Lleida
Autor de libro ¿ Por qué lloran los inmigrantes?
Últimamente en España las noticias negativas nos invaden. Muchos son los mensajes de errores cometidos en el pasado que se amplifican con pesimismo en múltiples medios y que, aliñados de un futuro bastante incierto, obliga a que se estén realizando muchos cambios, algunos de ellos con tanta rapidez que a veces parece que han sido tomados con cierta precipitación con su consecuente riesgo de error.
Uno de estos cambios ha sido el que anunciaba el Real Decreto Ley 16/2012, “de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud (SNS)”, que introduce, con una locuacidad que merece la pena resaltar, nuevos términos a las reglas de juego sanitario con perlas de nuestra querida ministra Mato afirmando que debemos diferenciar a las personas que “trabajan como nosotros y pagan sus impuestos” de los que son su inverso, dado que “no trabajan y no pagan impuestos”. Se incorpora por tanto una diferencia en nuestro país según si los ciudadanos cotizan y aportan dinero de los que no lo hacen. Inicialmente podría parecer que la medida estaba destinada a combatir el llamado turismo sanitario, un supuesto abuso según la administración que tampoco se han esforzado demasiado en documentar. ¿Es cierto que hay tanto abuso? Todos hemos oído de la existencia de casos de extranjeros que vienen a ser intervenidos de prótesis o para ser trasplantados saltándose la lista de espera y los pasos previos que normalmente nuestro sistema sanitario tiene estipulados. Es evidente que detrás de tantas afirmaciones debe de haber bastantes exageraciones, algo que ocurre con frecuencia en nuestro país con muchos temas. Si tan preocupante era este tipo de pacientes y sus conductas para la sostenibilidad del sistema, posiblemente hubiera sido más sencillo resolverlo revisando los convenios haciendo que fueran realmente bilaterales, porque, no lo olvidemos, también los españoles a veces enfermamos en nuestros viajes por Europa y nos gustará ser atendidos con dignidad.
Otro de los cambios que han pasado casi de refilón entre las noticias ha sido la de complicar aún más la entrada de los inmigrantes a nuestro sistema sanitario. Y estos lo tienen todavía mucho peor que los anteriores porque, por definición, son gente que vinieron a nuestro país a trabajar cuando necesitábamos mano de obra barata para especular. Son algunos de los que cuidaron a nuestros ancianos y realizaron los trabajos que la gente en nuestro país despreciaba. Ahora, con la nueva ley, “si no pagan impuestos” y no tienen todos los papeles en regla se les prohibirá el acceso regularizado al sistema sanitario, con una medida que según el Ministerio ayudará a ahorrar 500 millones de euros y que algunos en seguida han visto inconstitucional. Obviamente la cifra de ahorro debe de haber sido obtenida de una forma estimativa porque, si son personas indocumentadas, parece difícil que hayan estimado con finura su gasto sanitario actual, o incluso puede que quizá el cálculo haya sido realizado tomando un aromático café en la mesa de las decisiones que afectan a los débiles.
Este segundo tema, el de crear barreras de acceso a los ciudadanos que ahora llaman simpapeles, es realmente preocupante por muchos factores, pero se puede resumir de una forma muy simple: ahorrará muy poco, si es que se llega a ahorrar algo con la medida, pero las implicaciones en salud pública serán importantes, algunas tan bien narradas clásicamente en la literatura. Sobre este asunto, es magnífico, y de obligada lectura, el texto del profesor Luis Gimeno (@lugifel). Por supuesto, ahorrar dinero es difícil, y priorizar comprendo que no es tarea fácil, pero ¿hace falta cambiar nuestro sistema sanitario de esta forma? De hecho, en el fondo, recordemos que la base de la medida es el ahorro, partiendo como premisa que si uno cotiza queda salvado de la exclusión. ¿Hemos de entender entonces que estamos cambiando el modelo sanitario? ¿Aquel modelo que decían que era público, universal y gratuito en el punto de acceso? ¿Han olvidado que se aseguraba que era un sistema que no discriminaba a nadie y que era uno de los mejores del mundo (supongo que por su eficiencia: gran calidad con sueldos muy bajos)?
muy simple: ahorrará muy poco, si es que se llega a ahorrar algo con la medida, pero las implicaciones en salud pública serán importantes, algunas tan bien narradas clásicamente en la literatura. Sobre este asunto, es magnífico, y de obligada lectura, el texto del profesor Luis Gimeno (@lugifel). Por supuesto, ahorrar dinero es difícil, y priorizar comprendo que no es tarea fácil, pero ¿hace falta cambiar nuestro sistema sanitario de esta forma? De hecho, en el fondo, recordemos que la base de la medida es el ahorro, partiendo como premisa que si uno cotiza queda salvado de la exclusión. ¿Hemos de entender entonces que estamos cambiando el modelo sanitario? ¿Aquel modelo que decían que era público, universal y gratuito en el punto de acceso? ¿Han olvidado que se aseguraba que era un sistema que no discriminaba a nadie y que era uno de los mejores del mundo (supongo que por su eficiencia: gran calidad con sueldos muy bajos)?
Es posible que no debiéramos intentar justificar tanto lo que nos parece una medida desacertada simplemente arguyendo que la universalidad de nuestro sistema es un acto de caridad, humanidad y solidaridad con el prójimo, de esa que algunos tienen los domingos cuando se reúnen antes de tomar el aperitivo, y muchos otros con mayor frecuencia todavía siendo consecuentes con su palabra y obra. Abandonar al que más nos necesita sin ninguna piedad cuando las cosas no van del todo bien es mezquino, ruin, y hace mostrar la cara oculta de nuestra sociedad, una sociedad aprovechada, que sólo sonrió cuando quería lucrarse.
Además el tema que nos ocupa no sólo es moral, humanista o ético, sino que es un asunto de relevancia científica. Estamos cuestionando un asunto sobre el que es bastante fácil documentarse con rigor médico para poder tener opinión. Son muchos los estudios que han detectado la existencia de las desigualdades sociales y, una vez leídos, los políticos hubieran tenido más facilidad para tener una visión más humana de la realidad que se verá afectada con este decretazo. Si lo que se pretendía era cambiar el modelo sanitario, deberían mostrar con claridad hacia dónde pretenden llevarlo, porque, de igual forma como sucede con el rumbo de la vida, a veces es mejor conocer bien la dirección del viaje más que la velocidad. Si no sabemos hacia dónde queremos llevar el barco, ningún viento nos será favorable por mucho que corran queriendo ahorrar. Es por eso que somos muchos a los que nos parece que las decisiones importantes deben ir siempre bien documentadas para evitar que parezcan simples ocurrencias de tertulianos. Quiero pensar que, si realizamos un análisis sosegado de la situación, podremos ver en un ejercicio de introspección sincero que nuestra sociedad es mucho más sana, humana y generosa que la que esta medida puede sugerir.
Entre otras muchas cosas este decreto dificultará el proceso de integración de algunos inmigrantes y, las primeras críticas que recibió el Gobierno por ello, las esquivó contestando que las personas podrán seguir accediendo igualmente a los servicios de urgencias y que, como en los naufragios, las mujeres embarazadas y los niños tendrán un trato especial, en este caso el redactado dice “en las mismas condiciones que los españoles”, es decir, que ellos mismos explicitan dos tipos de sistemas sanitarios bien diferenciados. Es evidente que alguien que legisla así desconoce totalmente para qué están destinados estos servicios de urgencias (aunque la palabra les debería dar una pista) y peor si cabe aún, cuál es la cartera de servicios y el motivo de tener una Atención Primaria potente. Una buena opción hubiera sido pedir colaboración a los profesionales que conocen bien por dónde es más fácil recortar. Convoquen a los profesionales y verán cómo les responden fielmente y con eficacia. Quizá deberían invitar a la mesa de las decisiones a tomar café a algún Médico de Familia que mientras removería el azúcar les explicaría con maestría qué implica abandonar sanitariamente a las personas desvalidas.
Es posible que los complejos conceptos de prevención, atención integral de las personas y manejo de la patología crónica sean más fáciles de comprender si con el café se acompaña de algo sólido, que sea más fácil de tragar, sobre todo cuando se trata de decisiones complejas como las expuestas.
Dr. Jorge Soler. Médico de Familia
Twitter: (jsoler_)
Satisfacción (varios)
Si hablamos de satisfacción y siendo este un blog relacionado con la atención primaria, tenemos que hablar de lo contentos que están los pacientes con sus médicos de cabecera,
¿ o no es así?
 Sí, hombre si, a pesar de que todos los estudios que hacen los especialistas se empeñan en mostrar que, en lo tocante a sus patologías especializadas, “lo hacemos muy mal”. La satisfacción de los pacientes con nuestro trabajo es una de las pocas cosas de la que todavía podemos estar orgullosos. Al menos hasta que se cree la especialidad de “deleitologos” o médicos de todoloqueudquiera, que todo se andará.
Sí, hombre si, a pesar de que todos los estudios que hacen los especialistas se empeñan en mostrar que, en lo tocante a sus patologías especializadas, “lo hacemos muy mal”. La satisfacción de los pacientes con nuestro trabajo es una de las pocas cosas de la que todavía podemos estar orgullosos. Al menos hasta que se cree la especialidad de “deleitologos” o médicos de todoloqueudquiera, que todo se andará.
Mientras tanto unos autores que querían documentar la satisfacción de pacientes con cáncer de mama con el seguimiento prestado por sus médicos de familia han publicado un artículo en una revista de la especialidad titulado Patient satisfaction with breast cancer follow-up care provided by family physicians
El objetivo era identificar los factores determinantes de la satisfacción con esta atención.
Los pacientes eran mujeres que estaban integradas en un programa estatal. Este ofrecía tratamiento contra el cáncer de mama a mujeres de bajos ingresos no aseguradas o con seguro insuficiente. Se realizó una entrevista telefónica sobre su grado de satisfacción a casi setecientas mujeres, de las que ciento cuarenta y cinco (22%) eran atendidas por un médico de familia) tres años después del diagnóstico inicial de cáncer de mama. Las repuestas se integraron en un modelo que establece que la satisfacción del paciente es una función de las características de este, la estructura y los procesos de la atención sanitaria. Las dos terceras partes de las pacientes estaban muy satisfechas con su tratamiento y el seguimiento por el médico de familia. Estaban más satisfechas, las que podían preguntar a sus médicos cuestiones sobre su enfermedad, y hubo una relación mayor con la satisfacción en factores como la capacidad de su médico para escucharlas, dedicarles el tiempo necesario y, sobre todo, la facultad de explicar las cosas de una manera que se pudiera entender.
Los autores concluyen que: la comunicación centrada en el paciente con cáncer es fundamental y que los médicos harían bien fomentándola e incluyéndola en su quehacer diario con estos pacientes.
Curiosamente, o no, un ensayo clínico publicado doce años antes en Inglaterra llegaba a similares resultados. Cuando se evalúo el efecto sobre la satisfacción del paciente de transferir a primaria la responsabilidad del seguimiento de las mujeres con cáncer de mama en remisión desde las consultas externas del hospital, se encontró que el grupo seguido por médicos generales tenía una mayor satisfacción que el grupo de hospital.
Nada que no sepamos, pero que a menudo olvidamos.
¿por qué nos empeñamos en ser especialistas? (o iguales que ellos)
¿por qué caemos en la trampa de que dirijan nuestra agenda?
Cuando lo que quieren de nosotros los pacientes es tiempo, compresión y ayuda, nosotros nos empeñamos en ser agentes de un sistema perverso en el que se niegan estas sencillas premisas.
¡Si al menos estuviéramos satisfechos¡
Satisfacción (uno)
No, no vamos a hablar de los Rolling Stones, ni tampoco del tratamiento de la disfunción eréctil aunque así pudiera sugerirlo el título, sino de algo de lo que podemos estar muy satisfechos.
 Pasado el sarampión de la Salud 2.0 y amortizado sine die el lema de la «atención a crónicos», las corrientes que se perfilan como punteras y atractivas en medicina apuntan hacia «el menos es más». Una serie de nuevos conceptos como: «medicina mínimamente impertinente (no disruptiva)», «farmacotectomía o deprescripción», «prevención cuaternaria», uso prudente de los medicamentos o «inercia benéfica», se engloban en esta nueva corriente que, sin duda, acaparará nuestro interés en los próximos años.
Pasado el sarampión de la Salud 2.0 y amortizado sine die el lema de la «atención a crónicos», las corrientes que se perfilan como punteras y atractivas en medicina apuntan hacia «el menos es más». Una serie de nuevos conceptos como: «medicina mínimamente impertinente (no disruptiva)», «farmacotectomía o deprescripción», «prevención cuaternaria», uso prudente de los medicamentos o «inercia benéfica», se engloban en esta nueva corriente que, sin duda, acaparará nuestro interés en los próximos años.
Una revista mexicana, Atención Familiar, publica en el primer número de este año un artículo, de autores españoles, a medio camino entre los estudios de evaluación de adecuación de medicamentos y la deprescripción. Tras identificar los fármacos prescritos en doscientos cincuenta ancianos polimedicados, confrontaron la indicación manifiesta en la historia clínica para esos fármacos y su adecuación con lo recomendado por la Guía Terapéutica en Atención Primaria basada en la Evidencia de la semFYC como de primera o segunda elección.El uso de fármacos como primera indicación fue adecuado en el 43%, como segunda en 11%, y no adecuado en el 46%.
Los autores resaltan el gran número de fármacos consumidos por estos ancianos y el elevado porcentaje de inadecuación terapéutica. En un futuro próximo tendremos que ir un paso más allá, y estos estudios solo serán la fase previa a la instauración de políticas de suspensión de fármacos en unos pacientes, a todas luces, sobremedicados.
Hablar de polimedicación y prescripción adecuada en términos dicotómicos no será ya correcto porque, a costa de ser tachados de radicales, cada vez más profesionales tienen la idea, de que en sí misma, la polimedicación es ya un uso inadecuado de los medicamentos
Publicado en AMF Volumen 8, nº 4 (Abril 2012)
E-Receta y control
Policy statement: Electronic Prescription Monitoring
Ann Emerg Med. 2012;59:241-242.
El Colegio Americano de Médicos de Emergencia (ACEP) apoya el uso de la receta electrónica y cree que los sistemas de control de la prescripción electrónica deben:
- proteger la privacidad del paciente
- no desincentivara a los paciente con un problema de saludmédico a consultar con un médico
- apoyar el acceso a uso médico legítimo de sustancias controladas
- asegurar la exactitud y la totalidad de los datos
- ser voluntario
- proporcionar una protección de responsabilidad para el médico
- minimizar los requisitos gravosos para el médico
- utilizar un sistema férreo de control con vínculos interestatales, fácilmente accesible y navegable por los médicos 7 días a la semana, 24 horas al día
- limitado a las personas y organismos pertinentes, incluidos los médicos, farmacéuticos y personal autorizado por ley.
- no se utilizara para evaluar la práctica de un médico
- permiten a los médicos controlar a sus propios patrones de prescripción e identificar potenciales usos no autorizados
Prescripción para indicaciones no aprobadas- uso off label -: un estudio en atención primaria
Resumen del trabajo original Tewodros Eguale, David L. Buckeridge, Nancy E. Winslade, Andrea Benedetti, James A. Hanley, and Robyn Tamblyn. Drug, Patient, and Physician Characteristics Associated With Off-label Prescribing in Primary Care. Arch Intern Med 2012 On line first
Extraido del Blog Medicamentos, Salud y Comunidad
Características de fármacos, pacientes y médicos asociados con la prescripción fuera de indicación (en ficha técnica) en Atención Primaria
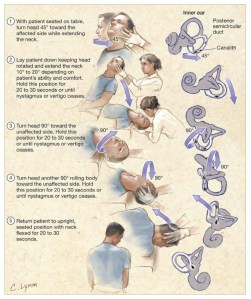
Las modificaciones de la maniobra de Epley para el vértigo posicional paroxístico benigno
Utilización del resumen de Hunt WT, Zimmermann EF, Hilton MP. Modifications of the Epley (canalith repositioning) manoeuvre for posterior canal benign paroxysmal positional vertigo (BPPV). Cochrane Database Syst Rev. 2012 Apr 18;4:CD008675. para un ejercicio naif de presentación de información médica en Internet.
El vértigo posicional paroxístico benigno (VPPB) es un síndrome caracterizado por episodios cortos de vértigo asociados con los cambios rápidos de la posición de la cabeza. Es la causa más frecuente de vértigo que se presenta en las consultas de atención primaria y otorrinolaringología.
El VPPB es causado por partículas en los canales semicirculares del oído interno que siguen moviéndose cuando la cabeza ha dejado de moverse. Esto causa una sensación de marcha o movimiento que entra en conflicto con otra información sensorial.
La maniobra de Epley ha demostrado mejorar los síntomas de VPPB, aunque no hay suficientes ensayos que muestren que la maniobra de Epley proporciona una resolución a largo plazo de los síntomas. Tampoco hay estudios que comparen la maniobra de Epley con otro tratamiento físico, médico o quirúrgico para el VPPB del canal posterior.
Esta maniobra es un procedimiento en el que se mueve la cabeza y el cuerpo en cuatro movimientos diferentes y está diseñado para reposicionar las partículas (que causan el problema subyacente) de los canales semicirculares del oído interno.
En la práctica clínica se han propuesto una serie de modificaciones a la maniobra de Epley, incluida la aplicación de la vibración en el hueso mastoides detrás del oído durante la maniobra, un programa de ejercicios de equilibrio después de la maniobra , y la imposición de restricciones posturales al paciente (por ejemplo, no dormir en el oído afectado por unos días). También hay un número de maneras diferentes y adaptaciones para realizar la maniobra.
En esta revisión sistemática Cochrane se incluyeron 11 estudios con un total de 855 participantes. Nueve estudios evaluaron las restricciones posturales (uso de collarín cervical / de las restricciones de movimiento de la cabeza e instrucciones para dormir en posición vertical), tras la maniobra de Epley. Se encontraron diferencias significativas cuando estas restricciones se compararon con un tratamiento de control ( solo maniobra de Epley). Aunque había diferencias entre los grupos, añadir las restricciones posturales proporciono un beneficio adicional no muy grande ya que la maniobra de Epley fue eficaz por sí sola en casi un 80% de los pacientes. Cuatro de los estudios reportaron complicaciones menores tales como rigidez de nuca, VPPB horizontal (Un subtipo de VPPB, que es similar al VPPB posterior del canal, pero tiene algunas diferencias en cuanto a los signos y síntomas), mareo y desequilibrio (sensación de inestabilidad sobre un pie) en algunos pacientes.
Además, dos estudios evaluaron en la aplicación de la oscilación / vibración de la región mastoidea durante la maniobra de Epley. En comparación con el control, la intervención no produjo diferencias en el resultado entre estos grupos. Un estudio que también investigó las restricciones posturales después del tratamiento dentro se un estudio de modificaciones adicionales o extras en la maniobra de Epley. En comparación con el tratamiento de control no había diferencias significativas en los resultados.
Ni mucho ni poco
por Rafael Bravo Toledo.
Centro de Salud Sector III, Getafe. Madrid publicado en la revista AMF en Enero 2011
Muchos años, pocos medicamentos
John Sloan,médico de familia canadiense, considera (Sloan JP. A Bitter Pill: How the Medical System is Failing the Elderly. Vancouver, Canada: Greystone 2009) que el estándar de la práctica médica moderna se basa en la prevención de enfermedades y la respuesta tipo rescate ante problemas agudos. Según él, ambos enfoques son correctos para la mayor parte de la población, pero chocan con las necesidades y circunstancias especiales de los ancianos, especialmente de los ancianos frágiles.Un ejemplo gráfico es la prevención de enfermedades cardiovasculares con medicamentos que no tiene tanto sentido cuando tienes cerca de noventa años como lo hace cuando tienes cuarenta.
Por otro lado aplicar estrategias de “rescate” en la que hay curar todo y a toda costa conlleva intervenciones que, sobre todo en ancianos, pueden causar más problemas de los que remedian. Cuando estas estrategias se unen al desgaste emocional, físico y económico, de aquellos que cuidan a los ancianos, el paradigma del “rescate y prevención” puede conducir a la hospitalización excesiva, procedimientos diagnósticos innecesarios o costosos y a la toma excesiva de medicamentos. Cuando un anciano ingresa en el servicio de urgencias de un hospital comienza el problema. Las guías de práctica clínica y los protocolos de los hospitales suelen requerir una serie de procedimientos diagnósticos, que a menudo revelan patologías y problemas diversos. Los medicamentos que se prescriben en respuesta a los resultados de estas pruebas tienen efectos secundarios no deseados, por ejemplo inestabilidad en la marcha y consiguientes caídas, aumento de la confusión o dificultades cognitivas, etc.
Como remedio, y seguimos citando a Sloan, un buen procedimiento cuando se empieza a tratar a un paciente nuevo es lo que él llama farmacotectomía (drugectomy en el original ingles) que, en resumen, es un cuidadoso proceso por etapas para conseguir que el paciente suspenda algunos de los medicamentos que se han ido acumulado en su hoja de tratamiento. Cada día son más los profesionales sanitarios que consideran la polimedicación y el uso inapropiado de los fármacos cómo un problema muy importante en la asistencia a pacientes de edad avanzada, ya que estos que son más propensos a experimentar efectos adversos y tiene menos probabilidades de obtener un beneficio terapéutico similar al de las poblaciones más jóvenes.
Una forma de resolver este problema es aplicar un algoritmo de toma de decisiones cuyo objetivo es suspender los medicamentos que no sean estrictamente necesarios y dejar solo los que tengan demostrada eficacia y seguridad en este tipo de pacientes. En un artículo publicado en la revista Archives of Internal Medicine, autores israelíes aplican (a una cohorte de setenta pacientes ancianos que vivían en sus casas o a cargo de familiares), un algoritmo que había sido previamente validado en un ensayo clínico no aleatorizado de ancianos institucionalizados en residencias. Siguiendo ese algoritmo y, tras administrar un cuestionario en una consulta inicial, se recomendó suspender unos trescientos medicamentos en 64 pacientes, más de la mitad del total de medicamentos consumidos. Se retiraron definitivamente 256 después de consultar y recabar el consentimiento de pacientes, familiares o tutores y los médicos de familia de los ancianos. Seis fármacos retirados se reintrodujeron debido a lo que se llamo fallo de la intervención es decir recurrencia de síntomas o signos clínicos o empeoramiento de los resultados de pruebas de laboratorio, por ejemplo, los síntomas de insuficiencia cardíaca, dispepsia, parkinsonismo o después de la interrupción de la furosemida, H2 bloqueadores, o levodopa, respectivamente. Teniendo en cuenta esta tasa de un 2% de fracaso y los casos en los que no se obtuvo el consentimiento, la interrupción tuvo éxito en un 81% de los casos recomendados. La suspensión del tratamiento no se asoció con efectos adversos significativos, y en el estudio previo ya comentado se vio una curiosa mejoría en la morbimortalidad.
Como es de rigor se necesitan más estudios tipo ensayos clínicos aleatorizados y en diferentes contextos que prueben que es factible disminuir el número de medicamentos en pacientes de edad avanzada sin consecuencias importantes. Disponer de instrumentos tipo algoritmo como el que se describe en este estudio (o similares) podría ser una herramienta adecuada para ese fin.
Otra aproximación a este problema se describe en un artículo de revisión publicado en la revista JAMA donde, tomando como punto de partida el caso de una persona mayor polimedicada, se revisa y resume la evidencia sobre mejora en el uso de medicamentos y la suspensión de determinados fármacos, en este tipo de pacientes. Ese enfoque aporta recomendaciones sobre métodos sistemáticos para evaluar y mejorar los regímenes terapéuticos de los pacientes.
Ni más ni menos, sino lo profesionalmente razonable (I)
El sistema de sanidad pública de nuestro país, en el que trabajamos la mayoría de los médicos de familia, nos convierte, queramos o no, en asalariados. Esta peculiar situación hace que los que nos pagan, e incluso nosotros mismos, olvidemos que la medicina es una profesión con una serie de principios éticos y deontológicos, valores y conductas que forman las bases de un contrato implícito con el enfermo que se establece en el mismo momento que tomamos contacto con él. También de un contrato colectivo con la sociedad con la que nos comprometemos a que la atención se desarrolle con la mejor calidad técnica, basándose en la mejor evidencia científica disponible y al menor coste posible.
Este profesionalismo, que algunos olvidan y otros ven equivocadamente como una secuela de corporativismo rancio, es lo que ha inspirado que tradicionalmente la medicina se considere como el paradigma de las profesiones liberales.
Pues bien, apelando a este profesionalismo, un grupo de médicos estadounidenses encuadrados en una alianza cuyos objetivos son el servicio al paciente, la integridad y la profesionalidad, publicó hace unos meses en la revista Archives of Internal Medicine –sección Less is More- un artículo muy impactante de título The “Top 5” lists of Primary Care: Meeting the Responsability of Professionalism, en el que desarrollan el proceso de trabajo y conclusiones sobre cinco medidas que deberían llevarse a cabo en las distintas especialidades de Atención Primaria (AP) (En el concepto americano de AP se incluye Medicina de Familia, Medicina Interna y Pediatría).
En sus propias palabras:
An evidence-based top-5 list that would improve quality of care in the context of limited resources
Esas medidas en el ámbito de la terapéutica y del diagnóstico de la Medicina de Familia son:
- No hacer pruebas de imagen para la lumbalgia aguda en las seis primeras semanas de clínica, a no ser que el paciente presente síntomas y/o signos de alarma.
- No prescribir de forma rutinaria antibióticos para la sinusitis aguda leve, a excepción de la presencia de síntomas (como: rinorrea purulenta y dolor maxilar o facial) o se ha producido un empeoramiento tras una mejoría inicial. La mayor parte son de origen viral.
- No pedir electrocardiogramas u otras pruebas de cribado cardiológicas para pacientes asintomáticos o de bajo riesgo coronario.
- No realizar citología de cérvix en pacientes menores de 21 años o en pacientes post histerectomía por enfermedad benigna.
- No realizar densitometrías para cribado de osteoporosis en mujeres menores de 65 años, u hombres menores de 70 años, sin factores de riesgo.
En Medicina Interna se sustituyen las medidas 2 y 4 por:
2. Prescribir solamente estatinas genéricas al iniciar el tratamiento hipolipemiante.
4. No pedir pruebas de laboratorio de forma indiscriminada, como bioquímica básica o sedimento de orina, a pacientes sanos y asintomáticos.
Para más detalle, el artículo está disponible en pdf en el siguiente enlace: The “Top 5” Lists in Primary Care
Publicado en formato resumido en: Bravo R. Un vistazo a las últimas publicaciones: Ojos de carpintera AMF – Actualización en medicina de familia. Septiembre 2011
Ap-Madrid o historia de un desproposito
Hay un halo maléfico que inspira y envuelve a todo el programa AP-Madrid, hasta el punto de que se puede considerar una herramienta fallida. Todo está pensado para cumplir unas necesidades, normas y reglamentos ajenos a la asistencia clínica, sin importar si esta sale perjudicada o no. En la Intranet de la consejería se dice que han participado más de 100 profesionales en esto. No me lo creo. No puede ser que haya muchos que tengan actividad asistencial diaria y se vean obligados a trabajar con este programa, de lo contrario no habrían apoyado esta desgracia en forma de “avanzado sistema de información”.
por Pablo Astorga
Llevo apenas tres semanas trabajando con AP Madrid, después de 8 años utilizando OMI-AP y mis sensaciones son una mezcla de impotencia, ira, frustración y desesperanza. No soy nuevo en esto de la informática ni soy un enemigo de ella, pero hacía mucho tiempo que no sentía ganas de pegarle una patada al ordenador, tal vez desde que me vendieron uno con el viernes 13 incluido.
“Esto es un horror” es la frase que más se oye en el Centro (un Centro grande con más de un equipo) para referirse al nuevo programa. Básicamente siento que nos han escamoteado la posibilidad de trabajar bien. Tengo la impresión de que se tarda en general el triple de tiempo en hacer las mismas cosas que con OMI, y naturalmente para poder acabar la consulta en la jornada de trabajo habitual hay que renunciar a hacer cosas que antes se podían hacer, como consultar DGPs del paciente o controlar más la medicación.
Abro el programa, imprimo la hoja de citados, tengo que irme a otra pantalla para ver la lista de pacientes (todo más lento). Abro la historia. Me encuentro con avisos de todo tipo que me ralentizan. El práctico y rápido flash de OMI, ahora ya no es tan práctico. Puedes tardar una eternidad en escribir uno nuevo o en borrarlo. Antes podía ver en estadísticas el nº de pacientes que tengo citados. Ahora no (o al menos yo lo desconozco).
El tapiz también ha cambiado ¿para qué proporcionar más información? Habrán pensado los hacedores de este programa. Para ellos no debe ser bueno que se vea bien y de un vistazo la última visita, antecedentes, ordenes clínicas etc. La transición para ver los episodios abiertos y cerrados es mucho más lenta. Cada vez que se refresca la pantalla con la lista de episodios supone varios segundos. En la nueva pantalla de órdenes clínicas no puedo ver a qué especialistas he dirigido las interconsultas, con lo que tengo más posibilidades de volver a derivar innecesariamente .
Aunque nadie nos lo ha enseñado (de hecho muchos compañeros no lo saben) desde mis primeros escarceos con la historia clínica electrónica entendí que el orden era fundamental para mantener la herramienta operativa y útil. Para AP-Madrid parece que no es así, por ejemplo “Cerrar episodios” se vuelve una tarea titánica. Reabrirlos también porque no te permite hacerlo simplemente asociando curso descriptivo al episodio cerrado. Seguimos lastrados con la CIAP 1.
La clasificación CIAP2 está disponible desde 1999 y podría haber sido una buena ocasión para migrar. Ahora no podemos codificar por CIE-9 si lo deseamos en alguna ocasión que nos interese. Es cierto que funciona mejor el cierre automático de episodios ya que parece se han eliminado los errores que había en OMI, en cuanto a considerar episodios crónicos como agudos (me estoy refiriendo p.ej. a Diabetes e Hipertrofia de próstata).
 Lo mas “divertido” es el módulo de prescripciones. Aquí con las sucesivas modificaciones se han esmerado: si no lo tenías ya, empieza el dolor de cabeza.
Lo mas “divertido” es el módulo de prescripciones. Aquí con las sucesivas modificaciones se han esmerado: si no lo tenías ya, empieza el dolor de cabeza.
Parece bueno que no se permita asociar a actividades preventivas ninguna medicación, ya que antes se abusaba mucho de ello, aunque de todas formas sería lo lógico para alguna medicación como Ca-vit.D, gastroprotectores. Ahora es más fácil cambiar la asociación de un medicamento con el episodio correcto, siempre que esté abierto pero no permite asociar ninguna medicación a un episodio cerrado. Esto que parece algo lógico, en la práctica es poco operativo y lleva a un peor control de la medicación, Es el caso de los tratamientos sintomáticos, mucha gente que viene a consulta se quiere llevar algún paracetamol o antiácido de regalo, para cuando tengan un catarro o les duela la cabeza, acidez o a lo mejor para regalar a la familia.
Si lo recetamos de nuevo cada vez, perdemos tiempo y no tenemos control con el histórico de recetas ya que figura como una nueva prescripción. Si reabrimos episodio nos obliga a salir del modulo ir a episodios y reabrirlo con la pérdida de tiempo que conlleva. Supongo que optaré por tratar de tener un episodio abierto crónico.
La nueva ley de prescripción por principio activo y la peculiar aplicación de los mantenedores de este modulo de prescripción ha dado lugar a un mundo de fantasía que para sí lo quisieran en Disney World. En el proceso de migración de la información el programa por error marca muchos genéricos y medicamentos que no están afectados por la nueva ley como si lo estuvieran y obliga a poner un comentario de justificación terapéutica, lo cual es inexacto y lleva mucho tiempo. Si decidimos cerrar el medicamento y prescribirlo de nuevas no tenemos que justificar nada puesto que no hay nada que justificar. Eso en teoría al parecer algún avispado ha pensado que si y que la pérdida de tiempo no es tan importante.
A todo esto, si no nos hemos dado cuenta de que tenemos un medicamento marcado con el triangulito rojo de marras- necesita justificación terapéutica-, y empezamos a prescribir o modificar otra medicación, justo cuando ya lo tenemos todo listo para imprimir, es entonces y no antes cuando el maldito programa nos avisa de que tenemos un fármaco pendiente de justificar. Solo avisa, ¡no! que va, no deja hacer nada y se pierde todo el trabajo hecho- la pérdida de tiempo sigue sin tener importancia al parecer ¡claro como no es el suyo!-.
Con seguridad es entonces el momento en que te asaltan las ganas de darle una patada y piensas si esto no está hecho con la sana intención de jo…robar al profesional. Afortunadamente no se llegó a poner en práctica la idea de una regla que amenazaba con golpear la mano del profesional prescriptor, aunque si dice mucho sobre la mentalidad de quién se le ocurrió la idea. ¿Qué decir sobre la prescripción de accesorios o fórmulas magistrales? Casi mejor no decir nada, misión imposible.
En la práctica si ponemos la medicación como crónica, nos vemos obligados a recetar una por una con añadir copia ya que no nos permite como antes seleccionar 2 o 3 recetas. Conlleva pérdida de tiempo o amenazas de que el programa “te expulse” y tengas que entrar de nuevo con la contraseña (otra gracia más del programita!). Tendríamos que generar lotes, lo cual lleva su tiempo también y creo que podría funcionar bien si los envases tuvieran todos un contenido homogéneo de unos 30 comprimidos y si estuviéramos en un país más “organizado”. Es por eso que casi todo el mundo se decide por poner la medicación a demanda, aunque me imagino que si alguna vez se implanta la receta electrónica habrá que volver a los lotes y que sea la farmacia la que se “pelee” con el paciente.
El módulo de IT también tiene sus problemas. Dar de alta una empresa se convierte en misión ardua y más que complicada. No deja dar e imprimir la bajas de los pacientes recién introducidos en el sistema, al menos hasta que alguien en alguna oscura nube cibernética, de su aprobación. Tampoco deja poner una fecha distinta de la que el muñidor de esta aberración digital ha considerado oportuna, sobre todo si no coincide con la fecha del episodio de la que depende.
A veces nos impide imprimir el parte si tenemos un episodio demasiado genérico (¡!!!). Y que le vamos a hacer si no tenemos más información sobre el paciente. Siempre he pensado que tiene gracia que yo tenga que dar la baja a un paciente ingresado al que a lo mejor ni siquiera conozco. No costaría adaptar este modulo a la realidad de la IT en las consultas de atención primaria, pero se ha optado por encorsetarlo “a reglamento” sin importar la comodidad y el tiempo de las profesionales.
Esta última apreciación creo que es el halo maligno lo que inspira y envuelve a todo el programa, hasta el punto de que se puede considerar una herramienta fallida. Todo está pensado para cumplir unas necesidades, normas y reglamentos ajenos a la asistencia, sin importar si esta sale perjudicada o no. En la Intranet de la consejería se dice que han participado más de 100 profesionales en esto. No me lo creo. No puede ser que haya muchos que tengan actividad asistencial diaria y se vean obligados a trabajar con este programa, de lo contrario no habrían apoyado esta desgracia en forma de “avanzado programa informático”.
suplentes a coste cero
Eso es lo que pretenden nuestros eximios dirigentes sanitarios ante la posibilidad- disculpa- de ampliar el horario laboral que les ha dado la crisis. Como en tantas ocasiones se pierde una oportunidad de oro para intentar arreglar y mejorar las cosas y solo se piensa en el cortoplacismo mas sonrojante. Esperemos que esta vez no puedan. Como no queremos ser médicos zombies, debemos negarnos a trabajar fuera del horario habitual, incluso aunque aceptemos ampliar este la media hora diaria hasta alcanzar las 37,5 h semanales que la nueva ley establece.
Un grupo de coordinadores de centros de salud de Madrid ha difundido esta carta , llena de sentido común a la que nos adherimos y a la que esperamos se adhieran la gran mayoría de los coordinadores y directores de centros de salud, si es que todavía les queda algo de vergüenza torera:
Estimados directores de centro:
Como ya es probable que sepáis, un grupo de directores de centro hemos promovido la firma de un escrito de rechazo a los recortes en Atención Primaria y en defensa de que las medidas que se tomen sean ajustadas a la legalidad para evitar conflictos de relación y legales entre compañeros. Hasta ahora se había utilizado una dirección de correo de la Coordinadora de Equipos de Atención Primaria de Madrid, a los que agradecemos el apoyo, pero a partir de ahora se utilizará esta dirección propia que esperamos sirva como inicio para una mejor comunicación entre nosotros.
Una vez conocidos los presupuestos de cada Centro de Salud para 2012 y recibidas las aclaraciones correspondientes de la Consejería, exponemos a continuación el resumen de la situación:
1º.- El decreto del 28 de febrero establece literalmente: «El Director de Centro de Salud, en coordinación con el Responsable de Enfermería para su personal, y en uso de la capacidad organizativa que le corresponde, podrá establecer la programación funcional de su centro, de lunes a viernes, con objeto del cumplimiento de la jornada legalmente establecida, mediante la implantación de módulos de actividad a realizar en jornada ordinaria.»
2º.- Durante esta semana se ha enviado a cada Centro de Salud el presupuesto para el año 2012. En las instrucciones se habla de calcular el presupuesto en forma similar a los años previos y crear una bolsa única de suplentes y doblajes más repartos a la que se restarían las 90 horas que se «deben» (12,8 jornadas por profesional). Aunque se dice que los repartos se suman, la realidad es que se consideran incluidos en el presupuesto de suplentes y doblajes, de manera que se produce un doble recorte: 12,8 jornadas por profesional y todo el dinero de los repartos.
3º.- Los acuerdos sindicales de 2006 por ser resultado de una desconvocatoria de huelga, firmados por sindicatos y Consejería, tienen rango de ley y por tanto son de obligado cumplimiento para todos. A pesar de la información transmitida en las minireuniones con las Direcciones Asistenciales, en el anexo III no se exime al Director de Centro de hacerlos efectivos, por lo que es aconsejable que aquellos que decidáis no hacer repartos,lo hagáis de acuerdo con vuestros compañeros y que la renuncia voluntaria conste por escrito, ya que de otra manera cualquiera de ellos podría abrir un recurso y con toda probabilidad seríais declarados culpables.
4º.- Del mismo modo, en el anexo III se habla en todo momento de presupuestos pactados, lo que significa que la firma del Contrato-Programa significa la aceptación de los presupuestos y el desestimiento de solicitar suplentes o realizar repartos una vez agotado el presupuesto. Las consecuencias legales de las dificultades asistenciales recaerían unicamente en el Director de Centro como responsable de no solicitar los medios suficientes.
5º.- Existen sentencias que apoyan la obligatoriedad de la cobertura de las ausencias de los médicos en atención primaria puesto que al tener cupos de pacientes adscritos, nuestra obligación es con ellos, mientras que con los pacientes de los compañeros de equipo la obligación solo es de las tareas de equipo: urgencias, avisos, etc. Ver enlace de sentencia de noviembre en Cantabria http://sindicatomedico.es/noticias/noticias_cesm_029.htm
Por todo ello mantenemos nuestra exigencia de que sea la Consejería la que asuma las decisiones derivadas de los recortes y, en ningun caso, sitúe a los directores de Centro de Salud en la tesitura de asumir responsabilidades sin ningún tipo de garantía jurídica.
Hasta la fechas se han sumado a la iniciativa de firmar la carta contra los recortes 64 Centros de Salud, entre los que no está el tuyo. Si más adelante valoras unirte a esta iniciativa puedes enviarnos la carta con las firmas escaneada o solicitar un número de fax para enviarla. También te agradecemos que nos hagas llegar tus comentarios a favor o en contra pues es importante conocer la opinión de todos.
Un saludo