Categoría: Atención Primaria
Primary Care for the 21st Century: Ensuring a Quality, Physician-led Team for Every Patient
The U.S. is moving to a new primary care model built around patients and delivered by teams, known as the Patient-Centered Medical Home (PCMH)
Physician leads a team of professionals to care for patients
Personal physician coordinates with other health care providers within the PCMH and across the complex health care system
- Fewer emergency room visits
- Fewer hospital admissions and readmissions
- Shorter hospital stays
We need more doctors, and we need more nurses, and we need them working together in teams.
la eficacia real de la vacuna antigripal (bis)
Conclusión: La vacuna contra la gripe tiene un efecto modesto en la reducción de los síntomas de la gripe y en la reducción de días de trabajo perdidos en adultos sanos. No hay evidencia de que afecten a las complicaciones de la gripe (como neumonía), o a la transmisión de esta.
La gran diferencia entre el tamaño aparente del efecto con el riesgo relativo (RR) y la diferencia de riesgo (DR) se debe a que RR es una medida relativa y DR es una medida absoluta teniendo en cuenta el riesgo basal de la gripe. Este riesgo inicial es relativamente bajo. Durante los meses de invierno se darán siete (7) episodios de síndromes gripales cada cien (100) adultos, pero menos de uno de estos siete es causado por el virus de la gripe.
https://www.wiley.com/customer-success/cochrane-library-journal-club/clinical-case-80
inequidad de acceso a la asistencia sanitaria
Nuevas y llamativas evidencias de inequidad de acceso a la asistencia médica por motivos económicos
por Carlos García Marco. Médico Inspector de la Seguridad Social
Es sabido que la equidad horizontal de acceso a la asistencia médica, es decir, el que los enfermos reciban igual nivel de servicios ante igual grado de necesidad clínica, al margen de cuan desigual sea su edad, renta, etc.., constituye un elemento clave de la cohesión y confianza social de un país, máxime en momentos de crisis como el que atravesamos.
En el caso de España, la equidad es valorada por la opinión pública como uno de los atributos del sistema sanitario (público y privado). Sin embargo, una reciente comparación internacional efectuada por la OCDE posiciona a la España del 2009 entre los países con mayor grado de inequidad pro-ricos en la utilización de servicios médicos especializados y de dentistas. Algo que ya apuntaban estudios previos, en especial otro realizado con la misma metodología y datos del año 2000.
Para llegar a estos resultados, los autores calculan, con datos de encuestas poblacionales, la probabilidad y frecuencia de visitas al médico (general y especialista), al dentista y realización de pruebas de screening con mamografías y papanicolau, obteniendo el índice C de desigualdad según nivel de renta : de -1 a +1, cifra ésta que expresaría máxima desigualdad pro-ricos. En las consultas médicas, obtienen el índice H de inequidad ajustando los indicadores de desigualdad según el grado de necesidad clínica (edad, género, salud percibida y limitación de actividad), de forma que si el intervalo de confianza de H queda por encima del 0 implica inequidad pro-ricos significativa (a su vez, multiplicando H por 75 se obtiene el % de consultas a redistribuir).
Dicho ésto, paso a ilustrar los resultados alcanzados en los diferentes ítems:
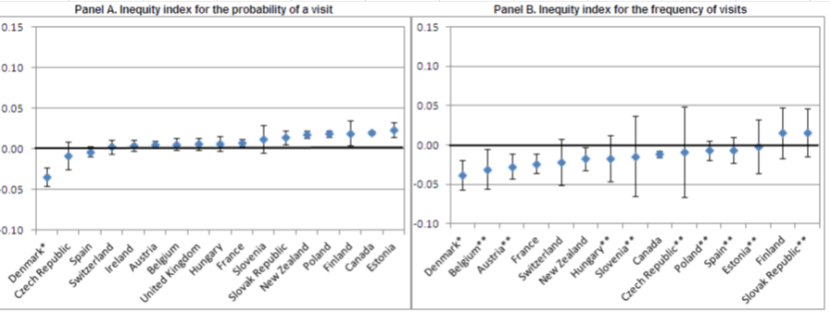
Inequidad en la utilización de consultas de medicina general:
La generalidad de los países, y España entre ellos, muestran desigualdad pro-pobres tanto en probabilidad como en frecuencia de utilización de este tipo de consultas, si bien cuando se ajustan datos por necesidad y se obtienen los intervalos de los índices H, no se observan inequidades significativas en la mayoría de los países.
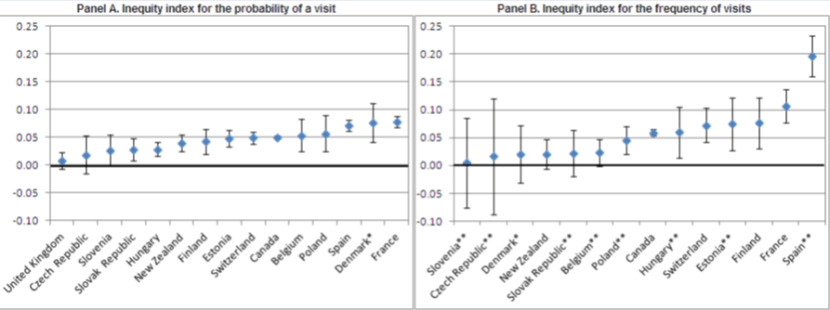
Inequidad en la utilización de consultas de médicos especialistas:
La utilización de este tipo de servicios muestra en casi todos los países un patrón pro-ricos, que se mantiene al obtener los índices H de inequidad, cuyos valores en el caso de España y en lo relativo a frecuencia de consultas médicas serían los más inequitativos de la OCDE (los autores no han podido obtener datos de USA y Alemania), hasta el punto de que habría que redistribuir de ricos a pobres el 14,7 % de todas las consultas especializadas hispanas, para lograr la equidad.
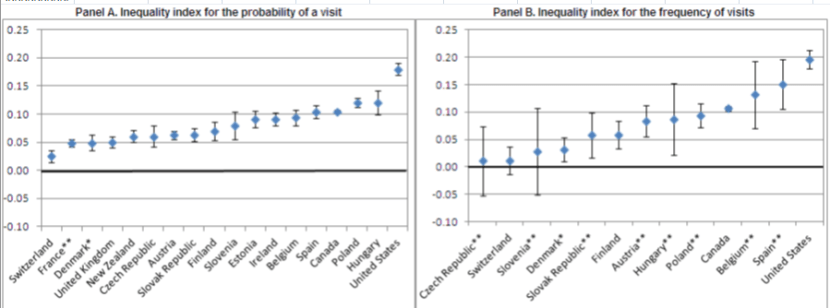
Desigualdades en la utilización del dentista y de pruebas de screening con mamografía y papanicolau:
El índice C de acceso al dentista muestra desigualdad pro-ricos en casi todos los países, que en lo referente a España y en frecuencia de consultas al dentista alcanza cifras máximas sólo superados por USA, de modo y manera que habría que redistribuir de ricos a pobres el 11,3% de dichas consultas para conseguir una distribución equitativa. Por el contrario, no se observan desigualdades económicas en el acceso a la mamografía, pero sí en el uso del papanicolau.
Con respecto a las causas de tantas y tan graves desigualdades e inequidades, los autores no encuentran una explicación, si bien es probable que los elevados índices registrados en España tengan relación con el acceso directo y gratuito al médico especialista (sin pasar por el médico de cabecera) practicado frecuentemente por las clases sociales más favorecidas y propiciado por la tenencia de seguros médicos privados. Una cobertura privada que es utilizada de forma teóricamente alternativa al SNS (mutualidades de funcionarios, …) o suplementaria a éste, previas compras realizadas por una miscelánea de agentes sometidos a escaso control social, pese a sufragarse con cargo a diferentes partidas presupuestarias. Lo que contrasta con el modelo financiero “single-payer” aplicado a la población cubierta por SNS, cuyos constantes recortes presupuestarios estarían contribuyendo a retroalimentar el modelo de dualización asistencial descrito.
—-
epistolario septembrino
Asunto: Fármacos excluidos de la prestación farmacéutica
El pasado 17 de agosto la dirección General de Cartera de Servicios y Farmacia del Ministerio de Sanidad, Servicios Sociales e Igualdad, emitió una Resolución por la que una serie de fármacos eran excluidos de la prestación farmacéutica. A fin de hacer efectiva dicha Resolución se modificó la Base de Datos de Medicamentos de la Comunidad de Madrid, dando de baja los medicamentos excluidos y se dicto una Resolución por parte de esta Dirección General con los criterios para la prescripción y dispensación de los medicamentos exceptuados para determinadas indicaciones.
Esto nos ha permitido que las nuevas prescripciones se adecuen a lo establecido en la norma. Sin embargo se hacía necesario revisar las prescripciones previamente establecidas, de forma que supusiera el mínimo impacto asistencial. Para ello se han realizado varias propuestas a la Comisión Científico Técnica del Servicio Madrileño de Salud y se han establecido una serie de actuaciones a realizar que son las siguientes:
1.- Realizar un cambio centralizado de estas prescripciones pasándolas de “vigentes” a “no vigentes” de forma que no deba realizarse de forma individual para cada paciente. Esta acción se ejecutará el jueves por la noche por lo que, a partir del viernes se visualizará en los Centros (dada la envergadura de la intervención es posible que tarde más de una jornada en actualizarse).
2.- A partir de esta actualización estará disponible en Farmaweb, y para cada CIAS, la relación de pacientes en los que había sido prescrito un medicamento afectado por la Resolución del Ministerio. Se podrá acceder a estos listados a través de la intranet Salud@, pestaña farmacia, apartado Farmaweb con vuestro usuario y contraseña habituales para internet. En ese mismo apartado dispondréis de un Manual que resume las actuaciones realizadas en el módulo de prescripción.
3.- Se incluirá en AP Madrid un Flash que se active cuando se abra la Historia Clínica de los pacientes en los que se han realizado modificaciones de forma que se advierta al médico que el paciente tiene prescrito un fármaco afectado por la resolución.
Toda la información relacionada con esta Resolución de la Dirección General de Cartera de Servicios y Farmacia la tenéis disponible en la pestaña de Farmacia de la intranet.
——-
De: Dr Coco Chomin. Centro de salud Barrio Sesamo
Para: D.G. Gest. Economica y Compras de Productos Farmaceuticos
Asunto: Receta de farmacos excluidos
Estimado Sres.
Sirva esta para mostrarles mi agradecimiento por la tarea realizada. Como probablemente no sean conscientes del bien que han hecho, les paso a resumir la nueva situación creada tras su inteligente decisión.
Realizar un cambio centralizado de las prescripciones de fármacos actualmente no financiados pasándolas de “vigentes” a “no vigentes” supone que no se sepa fácilmente que medicamento estaba tomando cada paciente. Si, ya se que cada vez que necesite saberlo, puedo recurrir a ver los no vigentes (no siempre) o ir a Farmaweb, donde se puede ver la relación de pacientes en los que había sido prescrito un medicamento determinado. Se pierde algo de tiempo pero es muy entretenido.
No sé si Uds lo saben, pero estos medicamentos aunque no sean financiados seguirán siendo utilizados. Aunque no se lo crean, a pesar de no estar financiados, necesitan receta médica. Gracias a Uds. uniremos a la deliciosa pérdida de tiempo de buscar el medicamento, otra no menos deliciosa energía intentando buscar y recetar los medicamentos que el paciente usaba y que Uds. de un plumazo y sin ningún tipo de permiso han eliminado.
Por ultimo también muchas gracias por tomarse la molestia de inundarnos de flashes informativos que no aportan nada y nos retrasan la consulta. Ya sabemos que esta tarea tediosa, es por el bien de nuestros delicados dedos, la cantidad ingente de clicks de ratón que hay que efectuar seguramente los hará mas fuertes.
Sin nada más que decir, por ahora, y reiterándoles una vez más nuestro profundo agradecimiento
Por la confusion del turco
Dr.Coco Chomin
que oscuros intereses
y si nos leyéramos las leyes
BOLETÍN OFICIAL DEL ESTADO
Núm. 17 Jueves 20 de enero de 2011
Disposición adicional tercera. Prescripción de medicamentos y productos sanitarios no financiados
La prescripción por los facultativos del Sistema Nacional de Salud de medicamentos y de productos sanitarios que no sean financiados por el Sistema Nacional de Salud y sujetos a prescripción médica, se realizará en el modelo de receta médica específico, de acuerdo con los criterios contenidos en el anexo de este real decreto, y deberán ajustarse en todo lo que les afecte, incluidos los requisitos de prescripción, a lo dispuesto en los capítulos III y IV de este real decreto. Asimismo, podrá utilizarse el citado modelo de receta médica para la prescripción de medicamentos y productos sanitarios que no sean financiados por el Sistema Nacional de Salud no sujetos a prescripción médica
2. Especificaciones técnicas de los modelos de recetas médicas
b) Los colores que diferencian el régimen o contingencia de pertenencia del usuario en las recetas oficiales del Sistema Nacional de Salud en soporte papel, se configurarán en los bordes sombreados y serán los siguientes:
Verde en las recetas de activo, para enfermedad común o accidente no laboral.
Rojo en las recetas de pensionistas, para enfermedad común o accidente no laboral.
Azul en las recetas de accidente de trabajo o enfermedad profesional.
Gris en las recetas de las Mutualidades de funcionarios.
Blanco en las recetas para medicamentos no financiados.
Esta diferenciación por colores será obligatoria para los talonarios de recetas, siendo optativa para las recetas en soporte papel para cumplimentación informatizada
e) En las recetas para medicamentos no financiados se hará constar la leyenda: «No válido para facturación». No se incluirán en el documento espacios reservados a cupones precinto o asimilados, utilizándose dicho espacio para hacer constar la citada leyenda
Alguien duda que el maligno se ubica en la Conserjería
La Resolución de 2 de agosto de 2012, por la que se procede a la actualización de la lista de medicamentos que quedan excluidos de la prestación farmacéutica en el SNS contemplaba la exclusión de la financiación de 417 medicamentos a partir del 1 de septiembre, pero a la vez establecía una excepción para 97 de ellos (punto 3 del Anexo de la Resolución) que permanecen financiados con cargo al SNS exclusivamente para las indicaciones que se establecen en cada caso.
Ante la posibilidad de que llegaran a la farmacia recetas de medicamentos excluidos, pero que estén financiados por algunas de las excepciones contempladas, el Colegio de Farmacéuticos de Madrid, con buen criterio, pidió instrucciones a los diferentes organismos e instituciones relacionadas con la asistencia sanitaria y prescripción en la Comunidad de Madrid.
Tras solicitar por escrito a la Consejería de Sanidad ,MUFACE, MUGEJU e ISFAS instrucciones para la dispensación de las recetas en las que se prescriban estos medicamentos, las respuestas fueron las siguientes:
«En el caso de MUFACE, para los medicamentos que siguen estando financiados exclusivamente para indicaciones concretas, a partir del 1 de septiembre, en función de lo establecido en el punto 3 del Anexo de la Resolución de 2 de agosto de 2012, por la que se procede a la actualización de la lista de medicamentos que quedan excluidos, la determinación de su prescripción para que pueda ser financiada queda bajo la responsabilidad del facultativo prescriptor, con independencia de que, en un futuro, se establezcan en el ámbito de MUFACE otras medidas de control necesario para asegurar el adecuado cumplimiento de lo establecido »
«El criterio de la Mutualidad General Judicial, es que si un médico concertado ha prescrito alguno de estos medicamentos de los subgrupos que se recogen en el apartado 3 del anexo de la Resolución de 2 de agosto de 2012, de la Dirección General de Cartera Básica de Servicios del Sistema Nacional de Salud y Farmacia, se entiende que se encuentra dentro de las indicaciones que son financiables por el SNS.
«En respuesta a su consulta sobre el procedimiento para la dispensación de las excepciones en medicamentos desfinanciados por Resolución de 2 de agosto, le informo que en tanto el Ministerio de Sanidad, Servicios Sociales e Igualdad no establezca el uso de visado para su dispensación en el ámbito del Sistema Nacional de Salud, no vamos a adoptar medidas especiales en la dispensación y facturación de la receta con cargo al ISFAS, manteniéndose el mismo criterio que para el resto de los medicamentos con cupón precinto diferenciado y símbolo I en la parte superior derecha, por lo que, de momento, sólo será necesario la presentación de la receta oficial debidamente cumplimentada en sus datos por el médico que realiza la indicación, sin más requisitos».
SERMAS placer
Marketing vs medicina basada en evidencia
Marketing vs medicina basada en evidencia (Marketing versus evidence-based medicine)
Alain Braillon, Susan Bewley, Andrew Herxheimer, Peter Mansfield, Joel Lexchin , David B Menkes, Liliya E Ziganshina , Jean-Louis Montastruc
The Lancet, 2012 Jul 28;380(9839):340 http://bit.ly/TnOk5T
Traducido por Salud y Fármacos
La Asociación de la Industria Farmacéutica Británica ha publicado una nueva guía para promover la colaboración con los médicos. Se insta a los profesionales de la salud a no caer en la «la tentación de aceptar los mitos negativos sobre la cooperación con la industria». Apoyado por muchos, incluyendo a la Asociación Médica Británica, la Academia de los Reales Colegios Médicos, y el Departamento de Salud, entre otras organizaciones importantes del Reino Unido, se usó el logo de la revista The Lancet para apoyar reivindicaciones como que «la industria juega un papel importante y válido en la educación médica” y que “los visitadores médicos pueden ser un recurso útil para los profesionales de la salud «[1].
Estas afirmaciones contradicen la evidencia [2, 3]. The Lancet no ha tenido en cuenta el efecto de la promoción de medicamentos a través de los nuevos medios sociales que ahora es la autopista de marketing [4] lo que es peor que creer que los visitadores médicos o la educación médica tienen un papel imparcial y válido.
Reconocer la importancia de la industria farmacéutica, no es una excusa para la difusión de mitos positivos. Si todas las empresas tienen unos principios básicos de ética para evitar perjudicar a los pacientes, ¿por qué GlaxoSmithKline recientemente acordó pagar la multa por violaciones civiles y criminales de US$3.000 millones por sus prácticas de promoción y ventas de numerosos medicamentos, el cuarto caso de este tipo desde abril de 2008, y que ha superado a la multa a Pfizer que ostentaba el récord previo de US $ 2,3 mil millones en 2009? [5].
¿Por qué The Lancet apoyó esta guía? ¿Fue un asunto considerado como «comer con el diablo con una cuchara larga» * o una preocupación por la pérdida de la publicidad y de los ingresos de reimpresión de artículos que paga la industria farmacéutica?
Referencias
1. Association of the British Pharmaceutical Industry. Guidance on collaboration between healthcare professionals and the pharmaceutical industry. http://www.abpi.org.uk/our-work/library/guidelines/Pages/collaboration-guidance.aspx.
2. Steinman MA, Landefeld CS, Baron RB. Industry support of CME-are we at the tipping point? N Engl J Med 2012; 366: 1069-1071.
3. Fugh-Berman A, Ahari S. Following the script: how drug reps make friends and influence doctors. PLoS Med 2007; 4: e150.
4. Greene JA, Kesselheim AS. Pharmaceutical marketing and the new social media. N Engl J Med 2010; 363: 2087-2089.
5. Braillon A. Drug industry is now biggest defrauder of US government. BMJ 2012; 344: d8219.
* If you sup with the devil you need a long spoon: Si se come sopa con el diablo necesitara una cuchara larga — No se acerque demasiado a algunas personas. Brewer’s Dictionary of Phrase and Fable He needs a long spoon who sups with the Devil. SHAKESPEARE alludes to this proverb in the Comedy of Errors, IV, iii, and again in The Tempest, II, ii, where Stephano says: «Mercy! mercy! this is a devil … I will leave him, I have no long spoon.»
The Comedy of Errors reference which is not given is
Dromio of Syracuse: Master, if you do, expect spoon-meat;
or bespeak a long spoon.
Antiophilus of Syracuse: Why, Dromio?
Dromio of Syracuse: Marry, he must have a long spoon
that must eat with the devil.
Mira el pajarito

Esta imagen no corresponde a ningún paciente. Se obtuvo en Internet y el objetivo de la protagonista no parecía ser mostrarnos su problema dermatológico.
Las imágenes médicas y en concreto la fotografías se ha utilizado desde siempre en la docencia y practica de la medicina, si bien su producción estaba casi siempre reservadas a centros hospitalarios y/o académicos. La aparición de las fotografía digital y de la presencia de cámaras en los teléfonos móviles hace que prácticamente cualquier médico, en cualquier lugar y a cualquier hora se pueda convertir en generador de imágenes médicas.
Sin embargo frente a las ventajas indudables de esta situación, aparecen también algunos problemas no despreciables por su potencial generador de conflictos.
En un breve reportaje publicado en la revista Medical Journal of Australia titulado con el expresivo título de “Click first, care second” photography, se exponen estos problemas, se informa de las práctica habitual en los hospitales australianos y se apuntan probables soluciones. Los posibles inconvenientes vienen derivados de un mal uso del obligado consentimiento del paciente, los derechos de propiedad de la imagen, identificación del paciente y la confidencialidad de los datos, que se acentúan con la facilidad de obtener las fotografías.
Además aparecen nuevos conflictos dada la capacidad de conexión y almacenamiento de los nuevos teléfonos móviles o Smartphones y el uso “inteligente” y recreativo que se le da este tipo de aparatos.
Mientras que no se dicten normas y códigos de conducta institucional o profesional conviene ser cauto, ahora es mucho más fácil hacer fotografías en la misma consulta, pero también es mucho más fácil meterse en un lío.
Pd Gracias a Raquel por proporcionarme el artículo desde Australia y a Jordi Soler por enseñarme a fotografiar