Categoría: Atención Primaria
Surgical reversal como muestra
por Rafael Bravo Toledo. Medico de Familia. Centro de Salud Linneo y Gustavo Aparicio Campillo Traumatologo. Hospital Clínico San Carlos
¿Por qué se produce una reversión médica o medical reversal* ? Las causas pueden ser varias y a veces actúan de forma conjunta, siendo difícil determinar el peso o la importancia de cada una de ellas en el efecto final.
Un editorial reciente de la revista British Journal of Sport Medicine sobre el papel de la artroscopia en el manejo de las enfermedades degenerativas de la rodilla – un surgical reversal en toda regla- nos explica las razones de esta reversión, comprobada a lo largo de los últimos años y la importancia relativa de cada argumento.
comentan cinco, a saber:
- Suspender la financiación o inclusión en la cartera de servicios de este procedimiento por los sistemas sanitarios. En su opinión poco importante ya que, en su país, la recomendación de no financiarla se produjo mucho después de que esta práctica comenzara a declinar.
- Las sociedades científicas profesionales de artroscopia deberían desaconsejarla. Sin embargo, los hechos muestran lo contrario, muchas sociedades internacionales de artroscopia han publicado declaraciones de consenso y guías de práctica clínica, en las que respaldan la artroscopia de rodilla y hombro en procesos degenerativos para pacientes de mediana edad y mayores.
- Un movimiento de base que prevalece sobre las recomendaciones de sociedades especializadas. Muchos especialistas asistenciales de manera individual estarían impulsando, guiados por la evidencia, abandonar la artroscopia en masa y “contagian” a sus colegas para que sigan sus pasos. A pesar de los incentivos financieros y el desafío cognitivo que supone renunciar a creencias arraigadas, estas conductas podrían haberse hecho “virales” entre los miembros más jóvenes de la profesión.
- Los médicos de familia y generales encabezarían el cambio. Los ensayos clínicos fundamentales sobre la eficacia de la artroscopia, publicados en revistas médicas generalistas cuyos lectores principales son médicos de familia y generalistas. Estos ensayos sugieren que la terapia con ejercicios es una alternativa razonable a la artroscopia. Según los autores los médicos de cabecera han adoptado la evidencia: en lugar de derivar indiscriminadamente a los pacientes de mediana edad y mayores con dolor de rodilla o de hombro al traumatólogo, podrían estar dirigiendo a los pacientes a tratamientos no quirúrgicos accesibles y efectivos.
- Los mensajes constantes y coherentes de los medios de comunicación han convencido a los pacientes de la inutilidad de la artroscopia. La escasa eficacia de esta “cirugía’ ha aparecido en las portadas de muchos periódicos. Uno de los beneficios del periodismo riguroso es ayudar a los pacientes a ampliar su conocimiento sobre las opciones de tratamiento razonables, incluidos los daños y beneficios potenciales de los tratamientos. El conocimiento, aunque provenga de la prensa profana, permite a los pacientes participar en la toma de decisiones compartida.

Las razones por las que la reversiones medicas pasan de su constatación a la realidad son diversas, cada una tiene su importancia en momentos determinados del proceso. Muchas veces nos sorprende, e incluso irrita, la importancia que adquiere, para nosotros, una razón menor. No debemos cegarnos, cualquier motivo es bueno sin con ello conseguimos la deseada revocación de una práctica inútil u obsoleta.
* Medical reversal se refiere a prácticas médicas diagnósticas o terapéuticas que cuando intentan probar su verdadera eficacia con un estudio riguroso, no pueden demostrarla.
La atención primaria, supongo
“Doctor Livingstone, I presume”
Henry Morton Stanley, 1871, Ujiji, aldea a orillas del lago Tanganika
A finales de este año que esta presto a entrar, en concreto el 10 de noviembre se cumplirán los 150 años de que se pronunció esta famosa frase en el encuentro entre el Dr Livingstone y el periodista Stanley,
Hay historiadores que afirman que la frase solo apareció en el reportaje que Stanley público tras la aventura. En cualquier caso, decir el “Dr Livingstone, supongo”, al encontrarse frente a frente con el único blanco en millones de kilómetros a la redonda, es un soberbio ejemplo de esa capacidad de mantener la calma y no emocionarse, incluso en una situación difícil o peligrosa, que llamamos la flema británica.
La campaña de vacunación de la COVID-19, a tenor de lo informando, va a ser universal y se va a realizar en el sistema sanitario público, con lo cual mucha gente que hace mucho tiempo no pisan un centro de salud, si alguna vez lo hicieron, van a tener que pasarse por nuestras instalaciones. Tal vez, sea esta la oportunidad para que la atención primaria y los centros de salud sean conocidos por nuestras elites. Al menos en teoría, el noble y el villano, el prohombre y el gusano, más otras gentes de cien mil raleas, sin olvidar a los funcionarios, estarán en nuestras manos. Incluso, aunque está por ver, directivos y mandos intermedios de atención primaria dejarán sus despachos y pasarán, esperamos, por los centros.
Lo que esta troupe va a encontrar va ser una organización caótica pero eficaz en los resultados, flamantes edificios destartalados y repletos de carteles con mucho mando y poco sentido, personas con los uniformes menos uniformes del mundo, profesionales que saben hacer su trabajo pero asilvestrados en eso de la cortesía y los buenos modales. Al final se llevarán su pinchazo y habrán visitado, al menos una vez, SU centro de salud.
Esperamos que partir de ahí, no digan “es aquí donde se ponen las vacunas, supongo”
Atención a personas con síntomas persistentes por COVID-19 2/2
Esperanza Martín Correa. Especialista en Medicina Familiar y Comunitaria EAP Congrés. CAP Maragall. Barcelona.
Gemma Torrell Vallespin. Especialista en Medicina Familiar y Comunitaria. EAP Les Indianes. Montcada i Reixac. Barcelona.
Documento completo en formato PDF
Lectura crítica:
General
- Ante el avance de los conocimientos sobre la persistencia de los síntomas, proponen que la guía sea un documento vivo y que se vaya actualizando a medida que existan nuevos datos disponibles (Context).
- La guía incluye un apartado donde expone los argumentos utilizados para realizar las diferentes recomendaciones y otro donde expone qué preguntas quedan por responder para guiar trabajos futuros de investigación. (Recommendations for research)
Acerca de la nomenclatura:
- Definición “long covid” o “covid persistente”: Ambos términos responden a una denominación provisional descrita por los propios pacientes que engloba la persistencia de síntomas más allá de la fase aguda establecida por la OMS en 4 semanas (1.3)
- Es cuestionable el uso del término “post-COVID-19 syndrome” puesto que desconocemos aún qué mecanismos provocan la persistencia de los síntomas no pudiendo descartar que uno de ellos sea la persistencia de un reservorio del SARS-COV2 (por tanto, tampoco podríamos descartar que hubiera desaparecido la infección en el caso de las personas con síntomas persistentes).
- La guía no hace mención a las hipótesis planteadas sobre la persistencia de los síntomas. La descripción de estas podría ayudar a los profesionales a hacerse una idea de los escenarios fisiopatológicos posibles para ayudar a identificar los patrones de persistencia que observan en la consulta (cuadros febriles persistentes, cuadros de grupos de síntomas que se presentan en brotes).
- Al tratarse la COVID19 de una enfermedad nueva de la que no conocemos aún toda su historia natural, cualquier intento de categorización terminológica es temeraria y puede llegar a ser maleficente para las personas afectadas, pues puede convertir a la enfermedad persistente en un cajón de sastre, como ha pasado con otras enfermedades, al simplificar su complejidad. Mantener una denominación descriptiva, permite que el término evolucione con los nuevos conocimientos y no deja de ser un reconocimiento a las personas afectadas, pues se adopta un término acuñado por ellos y con el que se identifican. La persistencia de los síntomas es una forma de evolución de la enfermedad independiente de la gravedad de la enfermedad en su fase aguda, por lo que podría afectar tanto a personas hospitalizadas como no hospitalizadas. La guía incluye a ambos grupos, en la definición de síntomas persistentes, utilizando únicamente un criterio temporal. Sin embargo, el hecho de no establecer una diferenciación entre ambos grupos de pacientes puede suponer un factor de confusión ya que las personas hospitalizadas pueden presentar secuelas derivadas de la gravedad de la enfermedad, pero también de la inevitable agresividad de los tratamientos recibidos en las UCIs y los causados por la hospitalización prolongada.
- Por otro lado, sería esperable en el contexto de una enfermedad nueva en la que los y las pacientes han compartido su experiencia de enfermedad a través de las redes sociales y los grupos de apoyo, que la experiencia de la enfermedad tuviera un papel más relevante en la construcción de la guía. Se sigue incurriendo en una especie de injusticia epistémica que separa de forma importante los datos duros (lo que conocemos como “lo científico”) de los datos blandos “la experiencia”. Es necesaria una complementariedad entre ambos tipos de datos para poder abarcar la realidad poliédrica de esta nueva enfermedad. Con qué escala, con qué número medimos la afectación de la anosmia, por ejemplo, ¿en una madre que acaba de parir y no puede oler a su hijo? Ambas aproximaciones tienen forzosamente que reconocerse como complementarias en la construcción del relato de la enfermedad.
Fragmentación de la atención:
La guía insiste en la derivación a los servicios de salud mental ante cualquier síntoma de ansiedad o depresión leve promoviendo la intervención psicológica o psiquiátrica en estos casos (3.9). Es evidente que los efectos derivados de la persistencia prolongada de síntomas afectarán a la esfera emocional en estas personas condicionando su recuperación. Sin embargo, la longitudinalidad que permite el seguimiento desde Atención Primaria, garantizando el vínculo asistencial y permitiendo la escucha activa y empática por parte del profesional puede evitar, en muchos de estos casos, la medicalización innecesaria.
También plantea repetidamente el abordaje de estos pacientes en unidades multidisciplinarias específicas (8.1) Sin embargo, creemos que esto atenta una vez más contra la longitudinalidad en la atención a las personas, atributo de la atención primaria que permite realizar un abordaje integral de las personas y que ya ha demostrado repetidamente los beneficios que suponen en la salud de la población que atendemos. En el contexto de una nueva enfermedad con síntomas y evolución todavía desconcertantes parece importante conseguir el vínculo, la confianza y el conocimiento continuo que garantiza la longitudinalidad en la atención.
Pruebas diagnósticas y clasificación:
- Insiste en la no-obligatoriedad de una prueba diagnóstica confirmatoria para incluir a estos pacientes como covid-persistentes (3.11). Los pacientes no pueden ser penalizados por las insuficiencias del sistema. No parece adecuado descartar el diagnóstico de COVID19 en personas que presentaron síntomas leves o moderados compatibles con la infección y que no tuvieron acceso en aquel momento a ninguna prueba diagnóstica (debemos recordar que las pruebas diagnósticas no estuvieron disponibles en los centros de atención primaria hasta mayo del 2020). La clínica compatible junto con la plausibilidad epidemiológica del momento tiene que ser suficiente para establecer el diagnóstico sin que pongamos en duda (de nuevo, doble violencia del sistema) a las personas afectadas. Este es un punto muy relevante de esta guía NICE.
- Incide una y otra vez en el impacto de la afectación multisistémica en la vida laboral, social y emocional de las personas afectadas y ordena la información disponible para ser adaptada en la consulta (p.ej. punto 1.1).
Reconocimiento de los síntomas:
- Otro de los beneficios que aporta la guía es el reconocimiento específico de los síntomas persistentes, no solo en personas adultas sino también en los niños (5.8). Ésta ha sido una de las reivindicaciones de los colectivos de pacientes desde el principio motivada por el escepticismo con que han sido tratados muchos de ellos al demandar atención en los servicios de salud al presentar dichos síntomas.
- Pone de relieve también la posible existencia de síntomas persistentes en las personas mayores (5.7), pudiendo tenerlo como parte del diagnóstico diferencial cuando estas presentan empeoramiento del estado de consciencia, empeoramiento del estado general, mayor inapetencia habiendo pasado una enfermedad leve o moderada en el momento agudo por COVID19..
Atención a personas con síntomas persistentes por COVID-19 1/2
Esperanza Martín Correa. Especialista en Medicina Familiar y Comunitaria EAP Congrés. CAP Maragall. Barcelona.
Gemma Torrell Vallespin. Especialista en Medicina Familiar y Comunitaria. EAP Les Indianes. Montcada i Reixac. Barcelona
Acaba de publicarse la guía NICE de atención a personas con síntomas persistentes por COVID.
Organizada en ocho apartados propone una serie de recomendaciones dirigidas a los profesionales de salud aceptando la incertidumbre que supone, en el momento actual, el seguimiento, control, tratamiento y pronóstico de estas personas. Añade un listado de síntomas más frecuentes, un apartado de recomendaciones para la investigación y la argumentación en la que basan las recomendaciones de cada apartado.
Incide además en la importancia que deben tener las personas afectadas en los procesos de toma de decisiones.
La guía incluye recomendaciones para adultos, niños y personas mayores con síntomas persistentes.
Resumen:
La guía define como personas afectadas con síntomas persistentes a aquellas que presentan síntomas una vez transcurridas 12 semanas del contagio (con independencia de si fueron o no ingresadas en el hospital y si tuvieron o no prueba diagnóstica confirmatoria). La definición incluye al conjunto de síntomas fluctuantes que pueden afectar a cualquier sistema del organismo.
La guía distingue tres períodos de la enfermedad:
- “COVID-19 agudo” (signos y síntomas de COVID19 que duran <4 semanas)
- “Síndrome sintomático continuo” (4-12 semanas post contagio)
- “Síndrome post-covid” (>12 semanas post contagio).
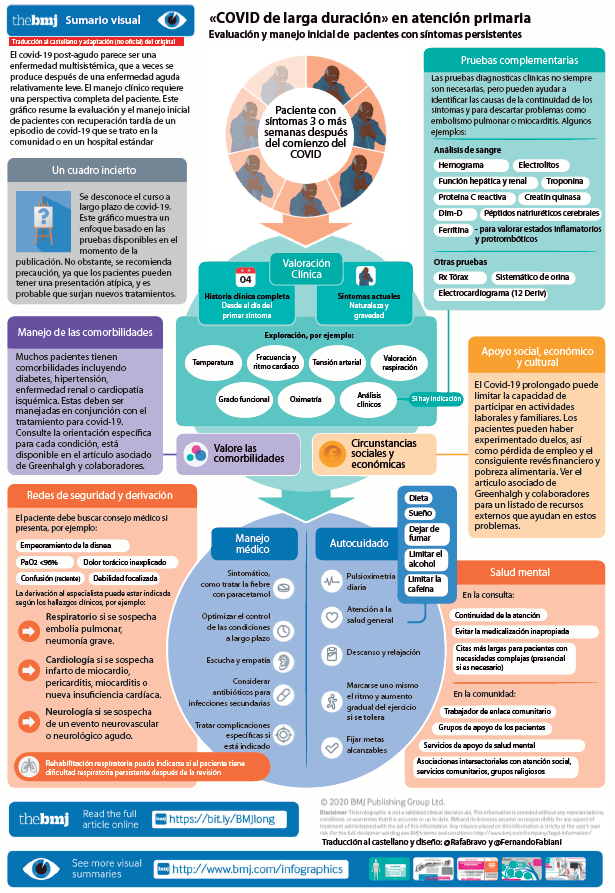
En el abordaje inicial de estas personas, propone consensuar el tipo de atención (presencial, telefónica o telemática) y utilizar un registro sistemático (a través de un cuestionario) para todos los síntomas referidos por la persona afectada. Se sugiere facilitar información sobre los síntomas y las posibilidades de autocuidado a las personas afectadas y se desvincula la presencia de la persistencia de síntomas de la gravedad del cuadro inicial. En esta primera evaluación deberá también valorarse la presencia de signos de alarma que condicionen una derivación a un servicio de urgencias.
Finalmente, propone la coordinación comunitaria en los casos en que se detecte vulnerabilidad y también contempla el seguimiento por parte de especialistas hospitalarios a las 6 semanas del alta en el caso de las personas que hayan sido hospitalizadas.
La evaluación de la persona afectada debe ser holística, centrada en la persona y teniendo en cuenta los aspectos físicos, cognitivos, psicológicos y su capacidad funcional tal y como ya proponía T. Greenhalgh.
Deberán registrarse los síntomas tal y como los definan las personas afectadas así como las fluctuaciones en el caso de que existan. Insiste la guía en valorar el impacto de los síntomas en la vida de las personas afectadas (trabajo, relaciones sociales, bienestar,…). Propone utilizar herramientas validadas para detectar la afectación cognitiva.
Establece algunos de los criterios de derivación urgente (desaturación de oxígeno, dolor torácico, signos de enfermedad pulmonar grave…) y plantea exploraciones complementarias orientadas a realizar el diagnóstico diferencial. Sugiere la aplicación de algunas pruebas de forma más generalizada como la analítica sanguínea (con hemograma completo, pruebas de función renal y hepática, prueba de proteína C reactiva, ferritina, péptido natriurético tipo B (BNP) y pruebas de función tiroidea), el 1min sit-to-stand-test para valorar la tolerancia al ejercicio, las pruebas de bipedestación activa para valorar alteraciones tensionales de posible origen disautonómico y establece la realización de una radiografía de tórax a las 12 semanas post contagio si persisten los síntomas respiratorios.
En relación al abordaje del malestar emocional, la guía sugiere la derivación a los servicios de salud mental a cualquier persona con síntomas de ansiedad leve. También propone el abordaje de este tipo de pacientes en unidades multidisciplinares específicas en caso de que la clínica se alargue más de 4 semanas post-contagio
La guía plantea un escenario de decisiones compartidas en las que profesional y paciente consensuen la autogestión de la enfermedad o la derivación a otros servicios (unidades multidisciplinares o servicios hospitalarios específicos en función de la presencia de síntomas de alarma)- Propone la observación de la fluctuación de los síntomas para adecuar la atención y el cuidado en función del momento en que se encuentre la persona afectada
La guía propone ofrecer información a la persona afectada sobre de qué forma puede “controlar” sus síntomas, estableciendo objetivos que se ajusten a su realidad lo mejor posible. También plantea utilizar los recursos que existan en la comunidad de soporte (social, laboral, económico y de vivienda), los grupos de apoyo (en caso de que existan) y aprovechar el entorno familiar y de personas allegadas para dar a conocer los síntomas que padece.
Apunta a que desconocemos si la toma de complejos vitamínicos puede tener un beneficio, ser perjudicial o bien no tener ningún efecto. En el caso de reiniciar la actividad laboral o escolar, insiste en la importancia de dar soporte a la persona afectada para que dicha reincorporación esté adaptada a sus circunstancias actuales de salud.
Acerca de la rehabilitación, sugiere haber evaluado los síntomas persistentes previamente al inicio de la misma para que esta pueda darse en condiciones físicas de seguridad. El abordaje de la rehabilitación propuesto se orienta a tres niveles: físico, psicológico y psiquiátrico. Insiste en la necesidad de observar los síntomas para detectar cambios y mejoras en los mismos durante la rehabilitación.
En el abordaje de las personas mayores que presenten síntomas persistentes, propone aunar el soporte clínico con el soporte social, haciendo hincapié en la soledad, el duelo y el aislamiento, en caso de que estén presentes. En el caso de los niños, la recomendación es considerar derivarlos a otro nivel asistencial si los síntomas persisten más de 4 semanas.
En relación al seguimiento, plantea nuevamente un escenario de decisiones compartidas centrado en la autonomía de la persona afectada para decidir la frecuencia y el tipo de visitas de seguimiento (presencial, telefónica o a través de video llamada).
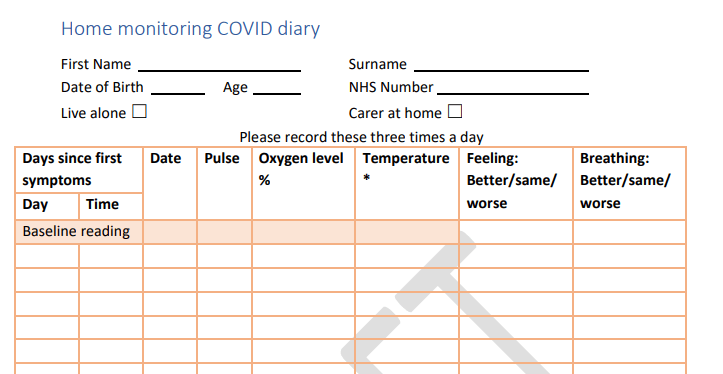
Propone también la posibilidad de tomar registros de tensión arterial y oximetría en el domicilio y actuar en función de los resultados obtenidos o el empeoramiento de los síntomas.
La guía insiste en mantener la longitudinalidad en la atención a estos pacientes con estrecha coordinación con los diferentes niveles asistenciales en los que hayan sido atendidas así como sistematizar la recogida de datos objetivos (tensión arterial, saturación de oxígeno, .)
Insiste en la derivación a unidades multidisciplinares presentes en la comunidad coordinadas por especialistas que tengan experiencia y que incluyan servicios de rehabilitación, salud mental, fisioterapia y terapia ocupacional. Finalmente, incluye algunas recomendaciones para la investigación
Resumen de algunas de las preguntas más relevantes que quedan por responder, sobre la afectación persistente de la COVID19:
- ¿Cuáles son los factores de riesgo para desarrollar un síndrome post-COVID?
- ¿Qué eficacia tienen las intervenciones sobre el síndrome post-COVID?
- ¿Cuál es la prevalencia del síndrome post-COVID?
Es que no me aprenden
Goldratt autor de La Meta donde inicia la teoría de las restricciones y gurú del management cuenta en uno de los libros que siguieron a la Meta, lo siguiente:
En Israel se cuenta una historia que no puedo confirmar como cierta, aunque no me sorprendería que lo fuera. Hace años, los listados eran la única forma práctica de sacar la información de un ordenador. En aquella época, la descentralización de los sistemas informáticos era sólo un sueño, y se enviaban muchas copias de los listados desde el sitio central hasta muchos puntos del ejército. El departamento central de ordenadores del ejército israelí estaba considerando, como posible respuesta a sus oraciones, la entonces, nueva tecnología de una gigantesca impresora láser.
Un capitán de ese departamento, probablemente muy arrogante y algo irresponsable, sin esperar decidió atacar el problema de una forma un tanto original.
Sin pedir aprobación alguna, ordenó que se dejara de imprimir y enviar todo listado que tuviera más de cien páginas.
La leyenda cuenta que sólo se recibió una queja desde los puntos de recepción. El que protestaba era un individuo cuyo trabajo consistía en archivar ordenadamente los listados.
Eliyahu M. Goldratt. El síndrome del Pajar, cómo extraer información del océano de datos,
En la atención primaria española ha pasado algo parecido, nuestro capitán COVID ha permitidos que muchas obligaciones «absolutas e innegociables» se demorasen o se suprimieran durante un tiempo.
Así, nuestros ojos han visto cosas que vosotros no creeríais:
Altas y bajas sin estar presente el paciente, partes de confirmación que no se entregaban en papel, triaje por enfermeras, recetas electrónicas que se renuevan automáticamente o que no necesitaban ninguna orden, visados sin visar, negativas a certificar, recetas electromanuales de ISFAS y MUFACE, in-justificantes, resolución de problemas por teléfono, salas de espera apenas pobladas etc.
Y no ha pasado nada.
Nada, nada.
Nadie ha protestado, bueno se han descritos casos de deditos burocráticos-entristecidos por no poder realizar su labor, de médicos con síndrome de Estocolmo que echaban de menos abarrotadas consultas, de melancólicos de la charleta irreflexiva y mecánica, que no podían hacerlo por teléfono.
Con todo lo peor ha sido que con el anuncio de cada (buena) medida, siempre se añadía una frase similar: Está previsto que, cuando la situación epidemiológica lo permita, esta renovación dejara de tener efecto. A partir de este momento, se deberá retomar el proceso habitual.
Veis como son unos majaderos, no han aprendido nada
Dar oxígeno a la lucha contra el COVID desde atención primaria
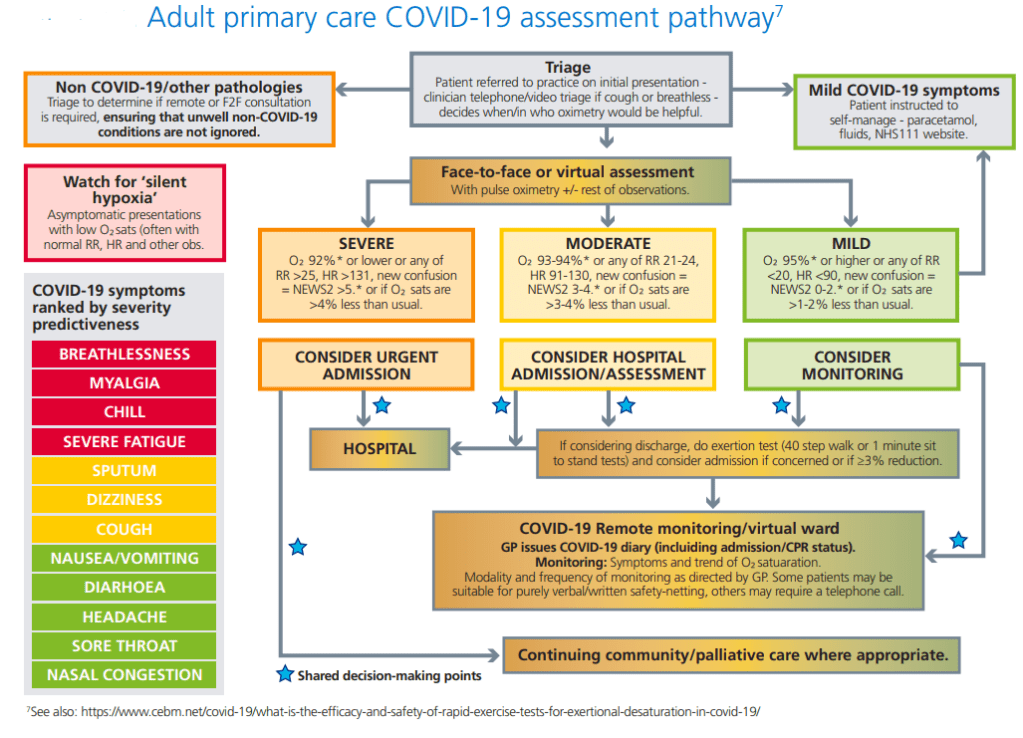
Durante el seguimiento domiciliario de los pacientes con sospecha de COVID-19 es fundamental conocer de forma precoz, aquellos síntomas, signos o hallazgos que nos indiquen deterioro y por tanto requieran una consulta presencial o derivación al hospital. A principio de la pandemia se utilizaban de forma empírica criterios de gravedad extrapolados de otras enfermedades que cursan con distrés respiratorio. Sin embargo, la elevada exigencia de estos criterios y el desconocimiento de la historia natural de la enfermedad, hacían los protocolos basados en ellos poco útiles en el ámbito de la atención primaria. No hacía falta llegar a la estricta descompensación de esos criterios. La impresión clínica se adelantaba y el paciente era “obligado” a venir a consulta, o remitido directamente al hospital. Por desgracia, tampoco era suficiente, el desconocimiento y demasiadas novedades, ciertas o no, en el manejo de la enfermedad hacía que los errores y retrasos se dieran con más frecuencia que la deseada.
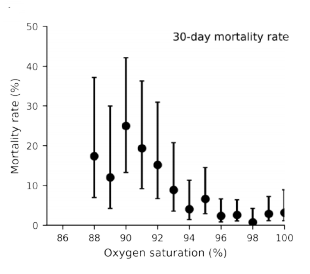
En un estudio de cohortes retrospectivo de 1080 pacientes con un diagnóstico de COVID-19 que fueron trasladados en ambulancia a dos hospitales del condado de North Hampshire (Inglaterra), se observó una correlación (establecido mediante análisis de curvas ROC) entre los resultados de los signos vitales, medidos por el personal de la ambulancia en el primer contacto y la mortalidad a corto plazo del paciente o el ingreso en la UCI. La saturacion de oxígeno fue las más predictivas de mortalidad o ingreso en UCI , seguidas por la puntuación en la puntuación del National Early Warning Score (NEWS) 2 , la edad del paciente y la frecuencia respiratoria.
Estos resultado les llevan a concluir que, las mediciones iniciales de saturación de oxígeno en pacientes con COVID-19, antes de su traslado al hospital, se correlacionan con la mortalidad del paciente o ingreso en la UCI a corto plazo (treinta días). Tambien vieron que incluso pequeñas desviaciones en las saturaciones de oxígeno del 1-2% por debajo del 96% confieren un mayor riesgo de mortalidad en pacientes con COVID confirmado.
Este estudio tiene dos importantes repercusiones prácticas: por una parte, los médicos que lleven pacientes de este tipo tienen que saber que cuanto más bajo sea el nivel de oxígeno en sangre de un paciente con Covid-19 agudo, más urgentemente debe ser enviado al hospital. También, que no se debe tranquilizar a un paciente hipóxico porque no tenga síntomas.
Por otro lado confirmar la utilidad del reparto individual de oxímetros a estos pacientes, o el establecimiento de las denominadas consultas COVID virtuales (COVID virtual wards) presentes en diferentes países y con diferentes modelos.
Cribado: la detección precoz de la enfermedad no es necesariamente mejor
Traducido de Ware L. Screening: earlier detection of disease is not necessarily better. Evidently Corane blog. 23 de octubre de 2020.
¿Está seguro de que «cuanto antes» es siempre mejor ?
Parece contradictorio que la detección temprana de enfermedades mediante el cribado no siempre sea beneficiosa y, en algunos casos, en realidad cause daño.
Por desgracia, es cierto …
¿Qué es el cribado, screening o despistaje?
Los programas de detección están diseñados para identificar a quienes corren mayor riesgo de tener o desarrollar una enfermedad. Los exámenes de detección buscan marcadores de riesgo de enfermedad en personas que por otro lado se encuentran completamente bien.
Es esto lo que lo diferencia de una prueba diagnóstica, que se realiza en alguien que se sospecha que ya tiene una enfermedad.
Los ejemplos de programas de detección incluyen: mamografía para el cáncer de mama; el análisis de sangre de PSA para el cáncer de próstata; mediciones de colesterol y presión arterial para prevenir ataques cardíacos y accidentes cerebrovasculares; la prueba de punción en el talón para detectar fenilcetonuria en bebés recién nacidos, etc.
Existen ciertos principios básicos que sustentan una prueba de detección adecuada:
- El problema que se está examinando es grave y / o afecta a un gran número de personas
- La enfermedad tiene una etapa temprana reconocible, que cuando se trata puede mejorar significativamente el resultado de la afección
- Existe un tratamiento eficaz y seguro para la enfermedad.
- Existe una prueba que puede identificar con precisión la afección, con pocos falsos negativos (casos perdidos) y pocos falsos positivos (falsas alarmas).
- Los beneficios del cribado deben superar cualquier daño que pueda causar. Los perjuicios pueden ser físicos (p. Ej., Exposición a la radiación por la exploración) y psicológicos (p. Ej., Ansiedad y angustia mientras se esperan los resultados, especialmente si finalmente se descubre que son claros).
- El cribado debe ser rentable
Algunas historias de éxito
Comencemos con algunos programas de detección que han demostrado ser beneficiosos.
Fenilcetonuria (PKU) Se trata de un error innato del metabolismo que, si no se trata, puede provocar daños cerebrales graves e irreversibles. Afecta a alrededor de 1 de cada 10.000 bebés nacidos en el Reino Unido. Las dietas especiales pueden ayudar a asegurar un desarrollo normal. Un análisis de sangre de detección de punción en el talón se realiza de forma rutinaria en los recién nacidos unos cinco días después del nacimiento para detectar la PKU (y otras afecciones).
Factores de riesgo de ataques cardíacos y accidentes cerebrovasculares Existe buena evidencia de que la presión arterial alta, los niveles elevados de colesterol y el tabaquismo son factores de riesgo de enfermedad cardiovascular. Identificar, asesorar y tratar a las personas con dichos factores de riesgo ayuda a prevenir ataques cardíacos y accidentes cerebrovasculares.
Enfermedad ocular diabética Se ofrece una evaluación anual a todas las personas con diabetes de 12 años o más para detectar y tratar los problemas oculares asociados de manera temprana.
Un programa de detección que se detuvo
A veces, los programas de detección pueden causar daños.
Neuroblastoma
Se trata de un cáncer infantil poco común, que afecta a las células nerviosas, en el que la tasa de supervivencia a cinco años en niños de uno a cuatro años es del 43%. Las tasas de supervivencia se ven afectadas por la edad en el momento del diagnóstico, la parte del cuerpo afectada y la extensión del tumor. En algunos casos, el tumor desaparece por completo sin tratamiento.
En 1985 se introdujo en Japón la detección masiva del neuroblastoma. Se detuvo en 2004 cuando se hizo evidente que las pruebas de cribado no reducían el número de niños que mueren a causa de la enfermedad. Además, los niños con tumores que nunca hubieran producido síntomas y que hubieran desaparecido sin tratamiento, se sometieron a cirugías y quimioterapia innecesarias.
“La detección del neuroblastoma ilustra la facilidad con la que uno puede caer en la trampa de asumir que, dado que una enfermedad se puede detectar temprano, la detección debe valer la pena. . . Los dos estudios demuestran cómo la detección del neuroblastoma no solo fue inútil, sino que condujo a un «sobrediagnóstico» y debe haber identificado tumores que habrían retrocedido espontáneamente. Ambos estudios mencionaron que los niños del grupo examinado sufrían complicaciones graves debido al tratamiento. Es de esperar que estas lecciones se aprenden al considerar la implementación de otros programas de detección, por ejemplo, detección de cáncer de próstata «. – Morris JK. Detección de neuroblastoma en niños.
Donde el cribado es menos sencillo
Examen de detección del cáncer de próstata
Este análisis de sangre se mide el antígeno prostático específico (PSA), que esta elevado en la mayoría de los hombres con cáncer de próstata.
Desafortunadamente, la prueba tiene serias limitaciones como herramienta de cribado, pero esto no ha impedido la promoción generalizada por parte de grupos profesionales y de pacientes y por las empresas que venden la prueba.
¿Por qué se queda corto?
«El proceso de selección es como pasar a las personas a través de un tamiz. Los agujeros en el tamiz de cribado son de cierto tamaño que atraparán a algunas personas y permitirán que otras pasen a través. Una prueba de detección está diseñada para atrapar a personas que están en riesgo de contraer una enfermedad (debe ser muy sensible) y permitir que pasen aquellas que no están en riesgo (debe ser muy específica).
A veces hay gente que se atasca en el tamiz que resultará no estar en riesgo, es decir, falsas alarmas. Otros pasarán por el tamiz a pesar de estar en riesgo, es decir, casos perdidos (falsos negativos). Todos los recogidos en el tamiz continuarán para más pruebas para determinar si tienen la enfermedad y necesitan tratamiento». – Angela Raffle

- Falsos negativos: la prueba de antígeno prostático específico puede ser normal en 1 de cada 7 hombres que tienen cáncer de próstata, lo que significa que estos casos se perderían
- Falsos positivos: Hay varias condiciones, no relacionadas con el cáncer, que pueden causar el PSA estar elevado, por ejemplo, edad, ejercicio vigoroso, prostatitis, infección de orina, algunos medicamentos. A estos hombres se les diría, erróneamente, que tienen cáncer.
- No diferencia entre los cánceres de próstata de crecimiento lento y de rápido crecimiento (los llamados «gatitos y tigres«)). La mayoría de los hombres no tienen tumores agresivos, mueren con él, no por ello.
Se están diagnosticando más cánceres de próstata como resultado de pruebas de detección y pruebas, pero muchos de ellos no pondrían en riesgo la vida. El tratamiento, sin embargo, si puede alterar la vida de algunos hombres que sufren impotencia e incontinencia urinaria como efectos secundarios del tratamiento.
«El cribado de cáncer de próstata no disminuyó significativamente la mortalidad específica del cáncer de próstata (o mortalidad general) en un metaanálisis combinado de cinco RCT [ensayos controlados y aleatorizados]. Los daños asociados con el cribado basado en PSA y las evaluaciones diagnósticas posteriores son frecuentes y gravedad moderada. El sobrediagnóstico y el sobretratamiento son comunes y están asociados con daños relacionados con el tratamiento. Los hombres deben ser informados de esto y los efectos adversos demostrados cuando están decidiendo sí o no realizar la detección del cáncer de próstata. Cualquier reducción en la mortalidad específica del cáncer de próstata puede tardar hasta 10 años en acumularse; por lo tanto, los hombres que tienen una esperanza de vida inferior a 10 a 15 años deben ser informados de que es poco probable que la detección del cáncer de próstata sea beneficiosa». – las conclusiones de una revisión de Cochrane 2013 «cribado del cáncer de próstata».
¿Dónde nos deja eso? ¿Cómo decidimos si nos deben hacer la prueba o no?
Muchas pruebas de detección están disponibles en el Sistema Nacional de Salud y en la medicina privada. Es muy importante entender por qué se ofrece la prueba, cuáles son sus limitaciones y cuáles podrían ser los resultados. La vida no es simple y los problemas que rodean algunas pruebas de detección ciertamente no lo son. Habla con el médico sobre los beneficios y los daños de las pruebas de detección, recordando que la detección temprana de una enfermedad no es necesariamente mejor.
ideas para recordar
Visite Teachers of Evidence-Based Health Care website, donde se pueden encontrar recursos donde se explica e ilustra que la detección precoz de las enfermedades no es necesariamente mejor.
Por Lynda Ware
Covid persistente
La revista secundaria Evidencia publica un artículo titulado Manejo de los síntomas persistentes de COVID-19 en atención primaria en el que básicamente traducen, como ya hicimos en este blog, el artículo Management of post-acute covid-19 in primary care. Además, añaden el resumen de un estudio cualitativo, sobre narrativas de pacientes argentinos que sufren este problema y la traducción de los principios para la atención de pacientes con síntomas persistentes de COVID que se describen en una extensa investigación cualitativa: Persistent symptoms after Covid-19: qualitative study of 114 “long Covid” patients and draft quality criteria for services
En este último artículo, se hace notar que no es su objetivo rediseñar a gran escala de los servicios clínicos para Covid de larga duración pero que sí pueden aportar información sobre unos principios de calidad para informar y respaldar los servicios tanto generalistas como especializados para el Covid persistente o de larga duración. Aprovechamos la traducción de estos principios de nuestros colegas argentinos y la incluimos en esta entrada:
1. Accesibilidad
Todas las personas con COVID-19 prolongado deben tener acceso a la atención adecuada, hayan tenido o no,una prueba de laboratorio positiva para SARS-CoV-2 o un ingreso hospitalario.
2. Carga de la enfermedad
Debe minimizarse la carga que soporta el paciente para acceder, navegar y coordinar su propia atención médica. Las vías de atención deben ser claras y los criterios de derivación deben ser explícitos.
3. Responsabilidad clínica y continuidad de la atención
La responsabilidad clínica del paciente debe ser clara. Si bien es importante la investigación y el tratamiento de las complicaciones particulares, un médico debe ocuparse del paciente de manera integral y proporcionar la continuidad de la atención.
4. Servicios de rehabilitación multidisciplinaria
Los pacientes que requieran un paquete de rehabilitación formal deben ser asistidos por un equipo multidisciplinario. Se sugiere que este incluya, por ej. fisioterapeuta, consultor en cardiología o neumonología, terapeuta ocupacional, psicólogo y -de ser necesario- un neurólogo.
5. Estándares basados en evidencias
Se deben desarrollar, publicar y utilizar estándares y protocolos para que la investigación y la administración de los cuidados de salud sean consistentes donde quiera que se reciban.
6. Mayor desarrollo de la base de conocimientos y de los servicios clínicos
Los equipos clínicos deben recopilar y analizar de forma proactiva datos sobre esta nueva enfermedad para mejorar los servicios y construir la base de conocimientos. Los pacientes deben ser socios en este esfuerzo. Como primer paso, es necesario hacer un recuento de los pacientes y establecer las tasas de prevalencia y el pronóstico.
questa volta sì, porco governi

Hemos visto cómo el gobierno aprobaba, con la aquiescencia de las CCAA, el Real Decreto-ley 29/2020, el 29 de septiembre, de medidas urgentes en materia de teletrabajo en las Administraciones Públicas y de recursos humanos en el SNS para hacer frente a la crisis.
(1/10)
👇🏻

Este RD es la mayor vulneración que ha sufrido desde 2012 nuestro SNS y, tal vez, el mayor menoscabo que el conjunto de especialidades ha visto en toda la democracia. Esto sucede al mismo tiempo que vivimos la pandemia del siglo y su devastación.
(2/10)
👇🏻
Pero todo esto no es nuevo, hace años que desde la semFYC reclamamos medidas urgentes en materia de recursos humanos para la Sanidad:
(3/10)
👇🏻
En 2017, cuando ya vislumbrábamos la ola de jubilaciones que se avecina a partir del 2020, iniciamos la campaña 1MF+ que reclamaba la contratación urgente de un médico de familia más por cada 10.000 habitantes.
https://www.semfyc.es/prensa/dia-de-la-medicina-de-familia/
#LoveMFyC
(4/10)
👇🏻
Y lo hacíamos no sólo porque nos encontrábamos lejos de la media europea sino porque además, esta medida se traducuciría en mejoras en eficiencia para el SNS y en reducción de mortalidad por enfermedades cardiovasculares, respiratorias y cáncer.
🔵
#LoveMFyC
(5/10)
👇🏻
De forma proactiva, continuamos alertando, ya en 2019, sobre la necesidad de mejorar la dotación de AP mediante un incremento de 4.350 millones de EUR en 5 años repartidos entre gastos de personal, mejora de las infraestructuras en CS y consultorios periféricos.
(6/10)
👇🏻
Paralelamente continuamos denunciado la precariedad laboral y contrataciones fraudulentas de médicos sin especialidad, año tras año: en 2018 y en 2019.Y hemos presentado recursos en aquellas CCAA que han intentado legislar sobre este tipo de contratación.
#LoveMFyC
(7/10)
👇🏻
En este contexto, la semFYC ve cómo la semana se inicia con una convocatoria de huelga general de médicos en todo el territorio nacional promovida por la Confederación Estatal de Sindicatos Médicos @cesmclm
#LoveMFyC
(8/10)
👇🏻
Se trata de una convocatoria que entendemos surge del hartazgo de la situación que venimos padeciendo en Atención Primaria desde hace años y agravada notablemente en los últimos meses.
(9/10)
👇🏻
Te informamos que hemos solicitado un informe jurídico para recurrir dicho Decreto. Instamos al gobierno y a las CCAA a buscar soluciones consensuadas y a retirar este Decreto tan lesivo para el Sistema Nacional de Salud, los profesionales y la ciudadanía.
#LoveMFyC
(10/10)
🔵🟠
Originally tweeted by semFYC +𝗦 (@semfyc) on 26 octubre 2020.
Recurra a su enfermera
Hace unos días, una periodista de un importante periódico nacional, auto declarada votante socialista, contaba su experiencia personal con el COVID. Como no podía ser de otra forma, la experiencia había sido nefasta tras intentar contactar en repetidas ocasiones con su centro de salud. No podía ser de otra forma porque si hubiera sido buena, o la administración de la comunidad de Madrid hubiera sido otra, no lo habría contado. Para conseguir su objetivo recurrió a un “truco”, pedir cita vía internet con la enfermera que tenía una agenda de citas más despejada y así contactar con el centro de salud para conseguir lo que tanto anhelaba, un contacto «humano» que resolviera sus dudas y problemas