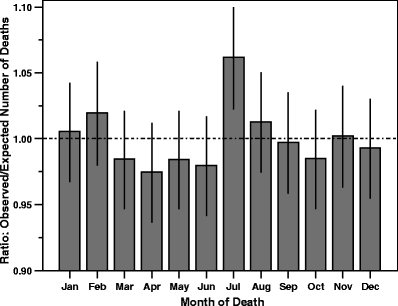
……….
LOS INFORMES JURÍDICOS RECIBIDOS REFERENTES A LA MEDIDA ADOPTADA POR OSAKIDETZA EVIDENCIAN QUE:
-a)La cumplimentación de la historia clínica es responsabilidad de los profesionales que intervienen en la asistencia directa al paciente y las órdenes médicas -entre las que está la prescripción farmacológica- forman parte de su contenido. La modificación efectuada lo ha sido al margen de estos profesionales, lo que vulnera la seguridad y la confidencialidad de la historia clínica y la ley básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica.
-b)La medida descrita, en cuanto supone una modificación automática de la prescripción, vulnera el derecho a la libertad de prescripción de los médicos, como manifestación del derecho al libre ejercicio de la profesión, proclamado en la Constitución y en distintas Leyes estatales.
-c)El envío a los médicos de los listados de pacientes a los que se les ha sustituido la prescripción no ha respetado la L.O.P.D.
-d)La medida no ha sido dictada por persona ni órgano competente para ello.
-e)El procedimiento seguido para su implantación se ha hecho totalmente al margen de lo que establece la normativa vigente respecto a la creación de normas.
-f)Se ha otorgado al Director Médico una función de supervisión de tratamientos farmacológicos, función que no le corresponde y a la que no tiene que supeditarse el médico prescriptor.
5. Habida cuenta de que no todos los medicamentos genéricos son idénticos en su composición (igualdad de forma de principio activo, de excipientes, etc) el médico prescriptor debiera indicar en la receta junto al nombre del genérico el del laboratorio que considera que mejor cumple con la indicación terapéutica, indicando en la misma al farmacéutico «No cambiar».
6. Por cuanto antecede, esta Junta Directiva SOLICITA QUE ADOPTE LAS MEDIDAS OPORTUNAS PARA CORREGIR LAS DEFICIENCIAS DENUNCIADAS, evitando de esta forma los perjuicios que de ello pudieran derivarse.
pues eso cargada de racionalidad y sentido común. Texto completo en Colegio de Medicos de Alava