Categoría: Medicamentos
vengo a canjear estas recetas
“Ácido fólico en mujeres embarazadas: poco, tarde y mal” y ademas embarullado
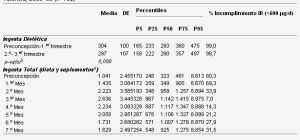
Comentaba hace unos días Javier G de Dios en el excelente blog Pediatría basada en pruebas, un artículo publicado en Medicina Clínica que examino la ingesta de acido fólico en más de setecientas embarazadas de la comunidad valenciana. Lo comentaba algo desesperado porque los resultados de este estudio muestran que la ingesta de alimentos por sí sola es insuficiente para que la mayoría de embarazadas alcancen la ingesta recomendada de acido folico (≥ 600μg/día) durante todo el embarazo (y de 400 mcg/día en periconcepción). La toma de suplementos de acido fólico resuelve solo en parte el problema, ya que no evita que un porcentaje muy amplio de embarazadas sigan sin alcanzar la ingesta recomendada.
Hasta aquí la reseña del pediatra que ve como malformaciones congénitas graves como los defectos del tubo neural podría ser evitadas con un simple aporte de ácido fólico en la preconcepción y embarazo y que le lleva a titular su comentario como “Ácido fólico en mujeres embarazadas: poco, tarde y mal”
Si leemos el estudio podemos ir un poco más lejos y comprobar que el 80, 69 y 34 % de las embarazadas no cumplían la ingesta de acido fólico considerada como mínimo recomendable en el periodo más crítico es decir preconcepción y primeros dos meses de embarazo. También se observan fenómenos curiosos como que el déficit mejoraba conforme transcurría el embarazo llegando a solo un 31,5 % de incumplimiento al final de este (séptimo mes), o la distribución temporal y cualitativa de la toma de suplementos, como se ve en la figura.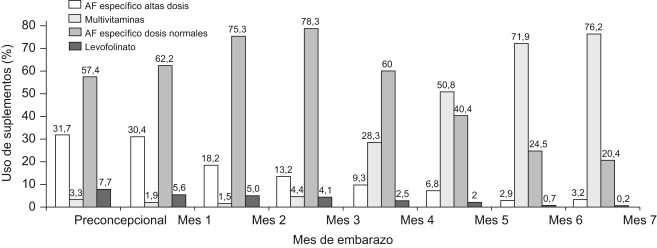
Evolución del patrón de uso de suplementos individualizado de ácido fólico (AF) en preconcepción y por mes de embarazo. Estudio INMA-Valencia, 2003–2005 (n=782)
En la etapa preconcepcional y primer mes de embarazo se tomaba el acido fólico como único suplemento, y con dosis excesivas en un treinta por ciento de los casos. A partir del segundo mes la proporción de mujeres que utilizaban más de un tipo de suplementos (en forma de polivitamínicos) fue aumentando hasta superar el 50% a partir del tercer mes de embarazo. No se indican como tales en el estudio la asociaciones de acido fólico con iodo o con vitamina B12.
También se comprobó que el uso de suplementos se inicia tardíamente (después del segundo mes) en una de cada 4 mujeres.
Alrededor de un tercio de las mujeres que manifiestan tomar suplementos de AF lo hacen en exceso, superando la cifra de 1.000 μg/día que se ha considerado como límite superior tolerable de ingesta. Aunque el riesgo de toxicidad por ácido fólico es bajo, se ha establecido esta cifra entre otras cosas porque se considera que podría enmascarar los síntomas de una deficiencia de vitamina B12, y dejarla sin tratar con el consiguiente daño neurológico (habría que considerar la vigencia de esta recomendación tan clásica en la época en que la determinación de B12 y fólico es fácil y barata).
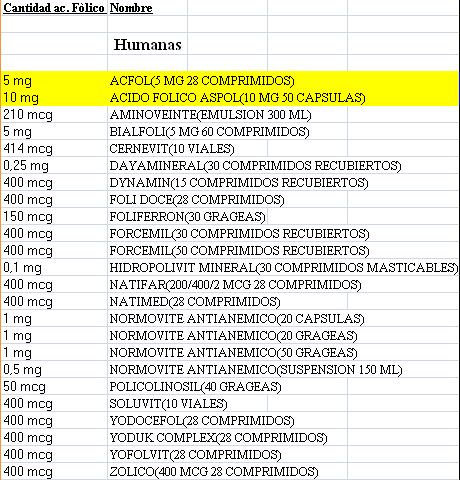
Todavía lo podemos complicar más si vemos la tabla* de medicamentos dados de alta que tiene ácido fólico y las cantidades de este que aportan por unidad de dosis:
Tras estos datos se vislumbra que si queremos mejorar este problema una premisa fundamentales es disminuir la variabilidad en los suplementos que se prescriben. Urge simplificar el variopinto abanico de medicamentos con ácido fólico, tener en cuenta las dosis recomendadas, y de paso aclarar el papel y necesidad de suplementos como el iodo o los polivitamínicos.
* Gracias al Centro de Información de Medicamentos del Hospital Valle Hebron por facilitarme la tabla
pringaillos 2.0
Como la Semfyc (mi sociedad) esta muy ocupada luchando-como Mis Universo- por la paz del mundo (lease copago) voy a hacer una vez más de denunciador solitario del ninguneo al que nos someten nuestra autoridades sanitarias. Me pregunto, cuando va acabar ese permanente desprecio y cuando va a emerger alguien o algo en defensa del médico de familia, general o de atención primaria.
Por favor Superheroes ¡necesitamos vuestra ayuda!
- Ejemplo insultante numero 1- comunidad de madrid-programa libre elección sanitaria-diciembre 2010 (Gracias a Asun Rosado por darme el enlace)
Consulta solicitada por su médico de familia o pediatra
 Su médico de familia o pediatra le solicita una consulta en Atención Especializada, le entrega un «Parte de Interconsulta» (PIC) y un Justificante de Petición de Cita en el que se incluye un número identificativo de la petición.
Su médico de familia o pediatra le solicita una consulta en Atención Especializada, le entrega un «Parte de Interconsulta» (PIC) y un Justificante de Petición de Cita en el que se incluye un número identificativo de la petición.
Consulta solicitada por otro especialista
 En el supuesto de que usted quiera elegir otro especialista, como consecuencia de la derivación a otro servicio, la unidad de admisión del hospital valorará si se trata de un proceso nuevo y en ese caso se tramitará la solicitud de cita, según sus preferencias. Su médico le entregará un «Parte de Interconsulta» (PIC).
En el supuesto de que usted quiera elegir otro especialista, como consecuencia de la derivación a otro servicio, la unidad de admisión del hospital valorará si se trata de un proceso nuevo y en ese caso se tramitará la solicitud de cita, según sus preferencias. Su médico le entregará un «Parte de Interconsulta» (PIC).
¿por qué el médico de familia tiene que sacar el justificante de cita y al especialista se lo hace un administrativo?
- Ejemplo insultante número 2-ministerio de sanidad y no se cuantas cosas más-campaña uso de medicamentos genéricos- noviembre 2010
Curioso! los genéricos se recetan en primaria y esto sirve para hacer hospitales
leyendo que es gerundio
De tres artículos tres que tenia pendientes, al menos dos son comentados en otros blogs, asi que copio y pego y me ahorro el resumen:
De Hemos leido
S. Pérez Gil, J. Millas Ros, M.C. López Zúñiga, M.J. Arzuaga Arambarri, A. Aldanondo Gabilondo, R. San Vicente Blanco. Análisis de la prescripción inducida en una comarca de atención primaria. Rev Calidad Asistencial. 2010;25:321-6
S. Peiró, G. Sanfélix-Gimeno . La prescripción inducida, un falso problema que esconde las carencias de la gestión de la prescripción. Rev Calidad Asistencial.2010; 25 :315-7
Comentario de Hemos leido:
La prescripción inducida es uno de los temas recurrentes en cualquier sesión de farmacia que se realiza en los centros de salud. Recurrente porque los médicos de atención primaria saben que las recetas que firman, en muchas ocasiones, no obedecen a su actividad propia como médico, sino más bien a la de un “escribano”, ya sea en papel o informático, del especialista de turno. En otras ocasiones responde a demandas de los pacientes o a prescripciones generadas desde la medicina privada. Sea cual fuere el origen de la prescripción inducida, es un tema recurrente porque este hecho limita la capacidad real de mejorar de un médico: lo que parece que él hace, frente a lo que realmente quiere hacer.
En la revista Revista de Calidad Asistencial leemos un artículo original de Pérez Gil S. et al en donde se analiza la prevalencia, el orígen, y el gasto atribuíble de la prescripción inducida en Atención Primaria, en una Comarca de Gipuzkoa. De 6.919 prescripciones, el 44% fue prescripción inducida, lo que suponía el 62,2% del gasto total. El precio medio de la receta inducida fue de 22,3 euros frente a los 10,6 euros de media de las recetas de prescripción propia. Los subgrupos terapéuticos con mayor gasto inducido fueron los hipolipemiantes y los broncodilatadores. Los autores encontraron un grado de acuerdo del médico con la prescripción inducida del 28,8%. Analizando la adecuación de los indicadores de calidad de la prescripción, de cada tipo de prescripción observaron como había una mayor adecuación en la prescripción propia frente a la prescripción inducida.
Como se apunta en el título del Editorial de la revista: “la prescripción inducida, un falso problema que esconde las carencias de la gestión de la prescripción”. Muy recomendada su lectura. Subrayamos: “…con o sin prescripción electrónica no parece razonable que desde las administraciones sanitarias no se aborde también la coordinación de la gestión de la prescripción en todos los niveles asistenciales. Continuar evitando que el instrumental y las actuaciones de gestión de la prescripción entren en las consultas externas, en las urgencias hospitalarias y en la prescripción al alta supone aceptar un importante derroche, deslegitima el resto de actuaciones de gestión farmacéutica, reduce la seguridad de los tratamientos y, a estas alturas, es simplemente injustificable”.
Yo no añado ni quito ni un punto.
De Sano y Salvo
Mira JJ, Nebot C, Lorenzo S Pérez-Jover V. Patient report on information given, consultation time and safety in primary care.Qual Saf Health Care 2010;19:1
Resumen de Sano y Salvo: Valoración del paciente sobre la información proporcionada, el tiempo de consulta y la seguridad en Atención Primaria
La revista Quality&Safety in Healthcare ha publicado un artículo de Mira, Nebot, Lorenzo y Perez-Jover con el título Patient report on information given, consultation time and safety in primary care que, por el interés de sus resultados, hemos querido resumir. En los países, como España, en los que el médico de familia (o el pediatra) actúa como gatekeeper o encargado de la puerta de entrada al Sistema Público de Salud, se plantea periódicamente la necesidad de que el médico disponga de, al menos, 10 minutos por paciente para asegurar la calidad de la asistencia sanitaria.
Este estudio (entrevistando a 15,282 pacientes de 21 centros de salud) pone de relieve que, en la medida en que se reduce el tiempo de consulta, es más probable que surjan complicaciones y el paciente necesite una segunda visita. Lo que genera, en definitiva, un mayor coste, tanto para el Sistema como para el propio paciente. Además, desvela que la seguridad del paciente disminuye cuando cambia frecuentemente el médico de cabecera (o pediatra) y cuando el médico no informa al paciente con suficiente detalle sobre el tratamiento que debe de seguir.
Además de los resultados obtenidos, un valor añadido destacable del estudio es su objetivo: la valoración de la seguridad del paciente por sus protagonistas. Algo todavía poco frecuente en los estudios.
el ahorro no saludable
En el estudio de utilización de antiulcerosos en España (2000-2008) publicado por Información terapeutica del Sistema Nacional de Salud en el número 2 del año 2009 se 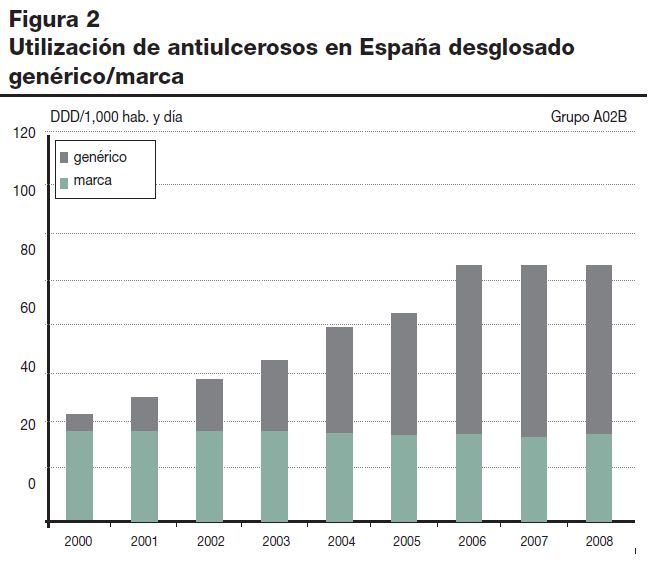 concluye que:
concluye que:
La utilización de antiulcerosos experimentó un importante crecimiento durante el periodo estudiado, siendo el omeprazol el fármaco que más ha contribuido al mismo. Los niveles de utilización de antiulcerosos en España son superiores a los comunicados en otros países europeos.
Entre otras figuras en el citado estudio se publica la que se incluye arriba
¿que te sugiere?
nuevas función de los médicos de familia: canjeadores
repasando el exceso de medicamentos y aclarando el hierro
La polimedicación es común en los ancianos y puede mejorar los síntomas, mejorar y ampliar la calidad de vida, y alguna vez curar la enfermedad. Desafortunadamente, el uso de  muchos medicamentos es también un importante factor de riesgo para el cumplimiento del tratamiento, la aparición de reacciones adversas a medicamentos, y a otros resultados adversos para la salud.
muchos medicamentos es también un importante factor de riesgo para el cumplimiento del tratamiento, la aparición de reacciones adversas a medicamentos, y a otros resultados adversos para la salud.
Tomando el caso de un paciente de edad avanzada que toma varios medicamentos, este artículo publicado en JAMA resume la literatura basada en la evidencia sobre cómo mejorar el uso de medicamentos o incluso retirar o sustituir fármacos específicos. También se describe un enfoque sistemático de cómo los profesionales de la salud puede evaluar y mejorar los tratamientos con medicamentos para beneficiar a los pacientes, sus cuidadores y familias: resumen del artículo original traducido
Se ha publicado una actualización sobre la anemia ferropénica en la revista MJA titulada Diagnosis and management of iron deficiency anaemia: a clinical update donde se indica que se puede diagnosticar en la mayoría de los casos con un examen de sangre completo y el nivel de ferritina sérica. Los niveles séricos de hierro no debe utilizarse para diagnosticar la deficiencia de hierro. Aunque la deficiencia de hierro puede deberse a las demandas fisiológicas de crecimiento de los niños, adolescentes y mujeres embarazadas, la causa subyacente(s) debe ser tratadas e investigadas en todos los casos.
Los pacientes sin una clara explicación fisiológica para la deficiencia de hierro (especialmente los hombres y mujeres posmenopáusicas) deben ser evaluados por gastroscopia / colonoscopia para excluir una fuente de la hemorragia digestiva, sobre todo una lesión maligna. Los pacientes con la AF deben ser evaluados para la enfermedad celíaca.
La terapia oral de hierro, en dosis adecuadas y durante  un tiempo suficiente, es una estrategia eficaz de primera línea para la mayoría de los pacientes. ver figura En pacientes seleccionados para quienes por vía intravenosa (IV) se indica la terapia con hierro, las formulaciones actuales pueden administrarse de forma segura en los centros de tratamiento ambulatorio y son relativamente baratas.
un tiempo suficiente, es una estrategia eficaz de primera línea para la mayoría de los pacientes. ver figura En pacientes seleccionados para quienes por vía intravenosa (IV) se indica la terapia con hierro, las formulaciones actuales pueden administrarse de forma segura en los centros de tratamiento ambulatorio y son relativamente baratas.
Desgraciadamente no he encontrado una lista actualizada del contenido de hierro elemental de los diferente preparados con hierro en el vademecum español, esta es de 2004, y solo una revisión en castellano del hierro IV.
¡La he encontrado! , gracias a Teresa.
Tabla de Información terapéutica del Sistema Nacional de Salud
el comienzo de un desproposito
farmacotectomía (III)
Como vimos en el anterior comentario cada día son más los profesionales sanitarios que consideran la polimedicación y el uso inapropiado de los fármacos cómo un problema muy  importante en la asitencia a pacientes de edad avanzada, ya que estos que son más propensos a experimentar efectos adversos y tiene menos probabilidades de obtener un beneficio terapéutico similar al de las poblaciones más jóvenes.
importante en la asitencia a pacientes de edad avanzada, ya que estos que son más propensos a experimentar efectos adversos y tiene menos probabilidades de obtener un beneficio terapéutico similar al de las poblaciones más jóvenes.
Una forma de resolver este problema, según se publican en un artículo del Archives of Internal Medicine, titulado Feasibility Study of a Systematic Approach for Discontinuation of Multiple Medications in Older Adults es aplicar un algoritmo de toma de decisiones cuyo objetivo sea suspender los medicamentos que no sean estrictamente necesarios y dejar solo los que tengan demostrada eficacia y seguridad en este tipo de pacientes.
Eso hacen esto autores israelíes en una cohorte de setenta pacientes ancianos que vivían en sus casas y/o a cargo de familiares a los que aplican un algoritmo que había sido previamente estudiado y aplicado en un ensayo clínico no aleatorizado de ancianos institucionalizados en residencias en Israel. Tras administrar el cuestionario en una consulta inicial se recomendó suspender 311 medicamentos (58% del total de medicamentos) en 64 pacientes. Tras consultar y recabar el consentimiento de pacientes, familiares o tutores y sus médicos de familia, se retiraron definitivamente 256 de los 311 medicamentos. Seis fármacos retirados se volvieron a introducir debido a lo que se llamo fallo de la intervención es decir recurrencia de síntomas o signos clínicos o empeoramiento de los resultados de pruebas de laboratorio (por ejemplo, los síntomas de insuficiencia cardíaca, dispepsia, parkinsonismo o después de la interrupción de la furosemida, H2 bloqueadores, o levodopa, respectivamente) .
Teniendo en cuenta esta tasa de un 2% de fracaso y los casos en los que no se obtuvo el consentimiento la interrupción tuvo exitosa al lograrse en un 81% de los casos recomendados. La interrupción del tratamiento no se asoció con efectos adversos significativos, y en el estudio previo ya comentado se vio una curiosa mejoría en la morbimortalidad.
Los autores concluyen que se necesitan más estudios tipo ensayos clínicos aleatorizados y en diferentes contextos que prueben que es factible disminuir el número de medicamentos en pacientes de edad avanzada sin consecuencias importantes. El instrumento tipo algoritmo que ellos describen en este estudio podría ser una herramienta adecuada para ese fin.
Los sunshiners: farmacotectomía (1)
 Según John Sloan médico de familia y autor del libro A Bitter Pill: How the Medical System is Failing the Elderly el estándar de la práctica médica moderna se basa en la prevención de enfermedades y la respuesta tipo rescate ante lesiones o enfermedades agudas.
Según John Sloan médico de familia y autor del libro A Bitter Pill: How the Medical System is Failing the Elderly el estándar de la práctica médica moderna se basa en la prevención de enfermedades y la respuesta tipo rescate ante lesiones o enfermedades agudas.
Ambos enfoques, podrían ser correctos para la mayor parte de la población, pero chocan con las necesidades y circunstancias especiales de los ancianos especialmente de los ancianso frágiles. La prevención de por ejemplo las enfermedades del corazón con medicamentos no tiene tanto sentido cuando tienes 90 años como lo hace cuando tienes 45, y la estrategia tipo rescate conlleva intervenciones que pueden causar más problemas de los que curan.
Cuando estas estrategias se unen al desgaste emocional, físico y económico, de aquellos que cuidan a los ancianos, el paradigma del «rescate y prevención» puede conducir a la hospitalización innecesaria, procedimientos diagnósticos innecesarios y costosos y a una administración excesiva de medicamentos,
Cuando un anciano ingresa en el servicio de urgencias de un hospital, seguimos citando a Sloan, comienza el problema. Las guías de práctica clínica y los protocolos de los hospitales suelen requerir una serie de procedimientos diagnósticos, que a menudo revelan patologías y problemas diversos. Los medicamentos que se prescriben en respuesta a los resultados de estas pruebas tienen efectos secundarios no deseados, (por ejemplo inestabilidad en la marcha y consiguientes caídas, aumento de la confusión o dificultades cognitivas, etc.)
Sostiene Sloan que uno de los procedimientos que a menudo se tienen que realizar cuando se empieza a trabajar con un paciente nuevo es lo que se llama farmacotectomía (drugectomy en el original ingles) que en resumen es un cuidadoso proceso por etapas para conseguir que él o la paciente suspenda algunos de los medicamentos que se han ido acumulado en su hoja de tratamiento.
En resumen que John Sloan piensa que a través de uso indebido del actual paradigma sanitario de salud que promueve la prevención y “rescate” en personas que no pueden beneficiarse de este proceder, el sistema sanitario daña a el anciano frágil en proporciones cada vez mayores y ocasiona derroche de recursos. Para suplir esta falta de lógica propone un enfoque muy atractivo individualizado, al alcance de los pacientes, en su casa y que dure las 24 horas.
Lo explica en Sunshiners: Frail Old People Living At Home.
¿Qué es un Sunshiner? Son personas de edad avanzada (anciano fragil) que tienen cinco o más de estas características -con sus propias palabras:
- Estoy cerca del final de mi vida.
- Cada día tengo que dejar de hacer cosas que me importan.
- No quiero ser una carga para la gente que quiero.
- Tengo problemas para moverme, problemas con mi memoria, o ambas cosas.
- Me importa más estar a gusto que vivir más tiempo.
- Me gustaría tomar menos medicamentos.
- No quiero ir al hospital.
Los Sunshiners merecen nuestro amor, tiempo y cuidado. Tenemos que pensarlo detenidamente antes de enviarlos a un hospital o dales muchos medicamentos, ya que su sitio esta «en casa» y lo más lúcidos posible. Se necesita el consenso de la sociedad, de los médicos y otros profesionales de la medicina, y especialmente de sus cuidadores y su propia familia para que les dejen elegir cómo pasar sus últimos años en este mundo